Содержание
Мигрень при беременности: описание болезни, причины, симптомы, стоимость лечения в Москве
Мигрень при беременности – явление достаточно частое, которое не следует оставлять без внимания и лечения. Причин для появления проблемы в этот период много. После родов заболевание, как правило, полностью проходит. В следующую беременность риск повторения нарушения есть, но оно не обязательно появится снова. Так как боль негативно сказывается не только на состоянии женщины, но и на ребенке, то необходимо принимать препараты для устранения приступа, но только те, что разрешены для беременных.
Мигрень у беременных возникает не редко, так как, кроме гормональных изменений в организме, происходят и перестройки в психоэмоциональном состоянии, которые часто также являются пусковым механизмом для начала развития патологии. В зависимости от срока беременности, самочувствие женщины может улучшаться или ухудшаться. Пик мигреней в большинстве случаев приходится на первый триместр беременности, когда у женщины в организме происходят особенно бурные гормональные изменения.
Причины
Приступы мигрени при беременности обычно провоцируются специфическими факторами. Мигрень при беременности на ранних сроках могут вызвать такие причины:
-
специфические стрессы для организма, которые связаны с процессом внедрения яйцеклетки и началом развития эмбриона;
-
резкое изменение гормонального фона;
-
обезвоживание из-за изменения обменных процессов в организме и недостаточно внимательного отношения женщины к себе;
-
появление непереносимости продуктов на фоне раннего токсикоза.
Также у ряда женщин в первом триместре беременности часто возникает провоцирующее мигрень нервное перенапряжение из-за постоянного беспокойства о своем состоянии, процессе развития ребенка и предстоящих родах.
Во втором триместре у женщины отмечается значительное улучшение состояния. Частота приступов снижается, а из-за возможности применять большее количество препаратов они становятся не такими мучительными. Основными провокаторами появления головных болей в этом периоде являются следующие факторы:
-
физическая перегрузка – она возникает в том случае, если женщина не снижает физических нагрузок, продолжая вести тот же образ жизни, что и до беременности. В результате этого приступ возникает как протест организма против происходящего;
-
сильное эмоциональное переживание;
-
резкие перемены погоды – они влияют на женщину в том случае, если она еще до беременности страдала от метеозависимости;
-
вдыхание очень сладких тяжелых запахов.
В третьем триместре беременности интенсивность мигрени возрастает. Из-за происходящих изменений в позвоночнике кровообращение начинает в значительной степени ухудшаться, из-за чего даже не сильного сосудистого спазма достаточно для приступа мигрени. Основными причинами, которые могут вызывать его, являются:
Из-за происходящих изменений в позвоночнике кровообращение начинает в значительной степени ухудшаться, из-за чего даже не сильного сосудистого спазма достаточно для приступа мигрени. Основными причинами, которые могут вызывать его, являются:
-
употребление разом большого объема жидкости – чтобы не спровоцировать приступ, пить надо часто, но понемногу, тем самым не вызывая резкого поступления воды в кровь;
-
пребывание в неудобной позе, при которой значительно ухудшается кровообращение в нижних конечностях;
- длительное пребывание в положении на спине, при котором также ухудшается кровообращение;
-
употребление в пищу пряных или острых блюд;
-
сильное волнение или длительное нервное напряжение.
Некоторое время после родов мигрени могут сохраняться по причине гормональных изменений в организме.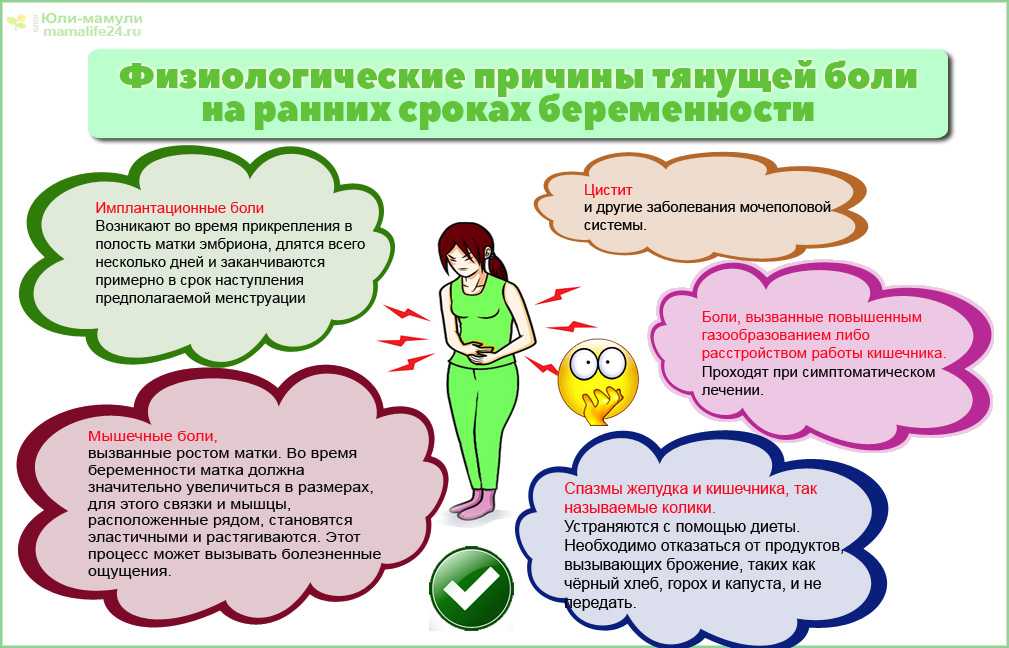 Однако такое явление бывает не всегда и считается скорее исключением, чем правилом при мигрени беременных.
Однако такое явление бывает не всегда и считается скорее исключением, чем правилом при мигрени беременных.
Возможна ли аура
Мигрень с аурой появляется у беременных с той же частотой, что и классическая. В четверти случаев за несколько минут до приступа или максимум за час до него у женщины появляются предшествующие неврологические нарушения. Если они проявляются не сильно, то больная успевает принять лекарственные препараты, сняв тем самым приступ, или вернуться домой. Когда симптомы ауры сильные, то они могут доставлять не меньше мучений, чем непосредственно сам болевой приступ.
Говорить о наличии ауры у женщины можно в том случае, если перед мигренозным приступом присутствуют какие-либо из следующих симптомов:
-
зрительные расстройства – при них возможно выпадение полей зрения, временная потеря зрения на один или оба глаза, мерцание мушек перед глазами или световые вспышки;
-
резкая слабость – она может распространяться на все тело, но чаще ощущается только в конечностях той стороны, с которой в дальнейшем будет болеть голова.
 Противоположная сторона тела страдает значительно реже;
Противоположная сторона тела страдает значительно реже;
-
покалывания в конечностях и верхней половине тела, затрагивающие даже язык и губы;
-
мурашки на коже;
-
полная утрата или значительное снижение чувствительности конечностей;
-
различные нарушения речи, такие как ее спутанность или невнятность.
Достаточно часто у беременных при мигрени с аурой отмечается такое явление, что если в этот период действие негативного фактора устраняется, дальнейший приступ не развивается, даже если не принимать лекарственные препараты. Из-за этого в подобной ситуации женщине надо по возможности точно зафиксировать, что послужило причиной для ухудшения состояния.
Опасен ли приступ для плода
Сегодня, благодаря многочисленным исследованиям, врачи смогли выяснить: влияет ли мигренозный приступ на плод. Будущий ребенок способен ощущать эмоции матери и ее боль, из-за чего происходит негативное изменение и его состояния в момент приступа. Также на фоне боли достаточно часто возникает спазм сосудов, питающих плаценту. Вследствие этого плод начинает получать значительно меньше кислорода, что вызывает у него гипоксию, которая при частых повторениях мигренозных приступов способна стать причиной нарушений психического развития на фоне повреждения головного мозга.
Будущий ребенок способен ощущать эмоции матери и ее боль, из-за чего происходит негативное изменение и его состояния в момент приступа. Также на фоне боли достаточно часто возникает спазм сосудов, питающих плаценту. Вследствие этого плод начинает получать значительно меньше кислорода, что вызывает у него гипоксию, которая при частых повторениях мигренозных приступов способна стать причиной нарушений психического развития на фоне повреждения головного мозга.
Лекарственные препараты, назначаемые беременным, принимать при приступе надо в обязательном порядке. Они не нанесут ребенку вреда, так как не проникают через плацентарный барьер и эффективно снимают боль, устраняя ее негативное воздействие. Самостоятельно такие средства назначать себе недопустимо, так как ошибки могут оказаться слишком опасными для плода. Все препараты правильно подбираются с учетом срока беременности только врачом.
Профилактика
Профилактические меры против мигрени в период беременности в значительной степени помогают снизить риск появления этой проблемы.
-
полноценный сон не менее 9 часов в сутки;
-
принятие легких успокоительных при появлении нервного напряжения;
-
обеспечение комфортной температуры в помещении;
-
употребление жидкости часто и небольшими порциями;
-
употребление пищи, не вызывающей ощущения жжения во рту.
При частой мигрени врач также может посоветовать принимать в профилактических целях те или иные лекарственные препараты, и нужно точно соблюдать эти предписания.
Мигрень при беременности — Юнона
Мигрень при беременности — ЮнонаСтатьи
Мигрень при беременности
Как распознать приступ и правильно бороться с ним — читайте далее. Расскажем, насколько опасны мигрени и как от них избавиться безопасно
во время беременности.
Расскажем, насколько опасны мигрени и как от них избавиться безопасно
во время беременности.
Содержание статьи
Особенности и проявления мигрени при беременности
Если женщину до беременности беспокоили мигрени, то во время вынашивания ребенка с большей вероятностью приступы могут прекратиться, либо стать более мягкими и редкими. Улучшения наступают со 2 триместра и связаны с тем, что прекращаются колебания уровня эстрогенов. На ранних сроках вероятность мигрени выше. В 1 триместре нередко возникают недомогания, в том числе головные боли. Но это не всегда именно мигрень.
Симптомы мигрени у беременных аналогичны тем, что возникают у других людей. Примерно картина выглядит так:
- Предвестники. Характерны не для всех и могут отсутствовать. Возникают за 1‒3 дня до приступа, проявляются раздражительностью, подавленностью, либо, наоборот, приливом активности.
- Головная боль. Очень интенсивная, чаще охватывает височную либо лобную область, имеет пульсирующий, распирающий характер.
 Может локализоваться в одной половине головы, но иногда распространяется на всю голову. Боль длится от 2‒3 часов до нескольких дней, ее трудно снять.
Может локализоваться в одной половине головы, но иногда распространяется на всю голову. Боль длится от 2‒3 часов до нескольких дней, ее трудно снять. - Аура. Также бывает не у всех. Явление сопровождает головную боль и длится 10‒40 минут. Пациенты отмечают вспышки света, пятна, мушки перед глазами, иногда беспокоит онемение конечностей. При ауре практически невозможно что-то делать по дому или работе.
Даже после того, как боль проходит, будущая мама испытывает подавленность, усталость, раздражительность. Неприятные ощущения продолжаются около суток.
Почему возникают мигрени у беременных
Точная причина недуга не установлена. Однако специалисты выделяют среди провоцирующих факторов гормональную перестройку организма и повышенную нагрузку на организм во время беременности.
Общие факторы риска:
- резкая смена погоды ― особенно для метеочувствительных женщин;
- стрессы и депрессии плохо влияют на сосуды и нервную систему;
- нарушение режима питания ― большие промежутки между приемами пищи, переедание, злоупотребление цитрусовыми, копчеными продуктами и шоколадом;
- переутомление ― физическая усталость дома и на работе, нарушения сна;
- раздражающие факторы ― неприятные запахи, духота, чрезмерный свет или шум;
- дефицит жидкости ― обезвоживание вследствие недостаточного потребления воды;
- сопутствующие патологии, например, гипертоническая болезнь.

Неблагоприятно на состоянии беременных сказываются прибавка в весе, переохлаждение и перегрев. Это тоже может спровоцировать приступы мигрени, особенно если они бывали и раньше.
Опасны ли приступы для плода
Сама по себе мигрень при беременности не критична. Если приступы не вызваны более серьезными проблемами — гипертонией, эклампсией, то женщина с высокой вероятностью родить в срок здорового ребенка. Мигрень не повышает риск преждевременных родов или развития аномалий развития у плода.
Но несмотря на безопасность для малыша, мигрень является изматывающей для беременной женщины. Это влияет на общее самочувствие — ухудшает сон, питание, вызывает стрессы, снижение активности. Поэтому слишком частые приступы могут в результате привести к проблемам с нервной системой, гипоксии плода. Важно вовремя помочь себе.
Лечение мигрени при беременности
Таблетки стоит пить только в самом крайнем случае. На ранних сроках сильные препараты запрещены. Сначала попробуйте справиться немедикаментозными методами:
На ранних сроках сильные препараты запрещены. Сначала попробуйте справиться немедикаментозными методами:
- Выпейте сладкий чай или колу. Кофеин в небольших дозах безвреден и может помочь снять головную боль.
- Погуляйте на свежем воздухе, сделайте простые упражнения. Это способствует оттоку крови от сосудов головного мозга и устранению болевого синдрома.
- Сделайте теплый или прохладный компресс на голову. Это могут быть смоченное водой полотенце или грелка.
- Примите прохладный душ (но не слишком холодный). Процедура полезна в качестве профилактики варикоза и мигрени.
- Отдохните и поспите в тихой темной комнате.
- Не сдерживайте позывы к рвоте — она может облегчить приступ боли.
- Втирайте в виски эфирные масла лимона, апельсина, мелиссы ― достаточно чуть-чуть. Избыточное количество масел может усилить головные боли. Если вы раньше замечали такую реакцию своего организма на запахи ― не стоит сейчас применять этот метод.

- Выпейте свежевыжатый сок или чистую воду. Восполнение жидкости часто помогает избавиться от мигрени.
Если перечисленные меры не помогают, а приступы беспокоят достаточно сильно, нужно обратиться к доктору. Специалист назначит лечение, например, выпишет таблетки, которые помогут справиться с болью. Самый безопасный препарат — парацетамол. Его можно разово принять самостоятельно. Доктор может назначить для лечения магний — он благоприятно действует на сосуды.
В некоторых случаях допустим прием ибупрофена и аспирина (только во 2 триместре). Категорически под запретом опиоидные анальгетики, триптаны. Если мигрень нарастает или появилась впервые, присоединилась аура, поднимается давление, к врачу стоит обратиться обязательно и в ближайшее время.
Профилактика
Бороться с мигренью при беременности — не всегда легко. Лучше придерживаться некоторых правил, которые помогут снизить риск возникновения приступов:
- Придерживайтесь режима сна и отдыха.

- Контролируйте употребление сладостей и жирной пищи.
- Старайтесь ежедневно гулять, делать легкую зарядку.
- Делайте массаж или самомассаж головы и шейно-воротниковой зоны. Движения должны быть легкими: лучше, если специалист покажет, какими они должны быть.
Даже если приступ уже случился, постарайтесь после него резко не включаться в заботы и дела. Помните, что вы отвечаете не только за себя, но и за ребенка. Не стесняйтесь обращаться к близким за помощью и не геройствуйте. Будьте здоровы!
Другие статьи
10.10.2022
Восьмая неделя беременности
Итак, 8 акушерская неделя беременности относится к 1 триместру, особо важному для развития будущего ребенка, поскольку именно на сроке 8-9 недель беременности происходит закладка и развитие органов и систем Вашего малыша.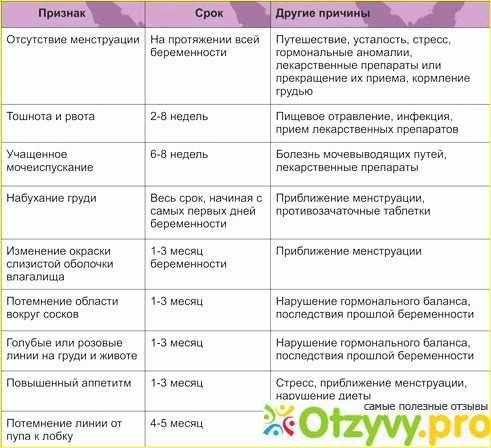 Удивительно, на этом сроке Ваш кроха достигает 1,27 см в длину, размеры его увеличиваются со скоростью 1 мм в сутки.
Удивительно, на этом сроке Ваш кроха достигает 1,27 см в длину, размеры его увеличиваются со скоростью 1 мм в сутки.
08.10.2022
Седьмая неделя беременности
У вас 7 неделя беременности и вы определенно начинаете чувствовать себя немного беременной! Вам удалось пережить первые недели, когда ваш будущий ребенок рос внутри вас, и, возможно, вы даже немного гордились тем, как вы справились со всеми изменениями в своей жизни.
07.10.2022
Шестая неделя беременности
Малыш продолжает стремительно развиваться, а женщина с большой вероятностью уже знает о наступившей беременности.
Запись на приём?
Запись на приём?
Заказать звонок
Головные боли на ранних сроках беременности
Почти все женщины время от времени испытывают головные боли, но головная боль во время беременности — это не весело. А справляться с головными болями особенно сложно в первом триместре, когда вам следует избегать многих лекарств. Независимо от того, вызвана ли ваша головная боль напряжением или это полномасштабная мигрень, вам следует знать некоторые вещи.
А справляться с головными болями особенно сложно в первом триместре, когда вам следует избегать многих лекарств. Независимо от того, вызвана ли ваша головная боль напряжением или это полномасштабная мигрень, вам следует знать некоторые вещи.
Что вызывает головную боль при беременности?
Точная причина головной боли не всегда ясна. В первом триместре могут играть роль изменения уровня гормонов и объема крови. Тупая общая головная боль может сопровождаться стрессом, сильной усталостью (усталостью) и напряжением глаз. Синусовые головные боли могут быть более вероятными из-за заложенности носа и насморка, которые часто встречаются на ранних сроках беременности. Голод и низкий уровень сахара в крови также могут вызывать головную боль. Женщины, которые внезапно отказываются от утреннего кофе и газированных напитков, могут испытывать головную боль при отмене кофеина. Те, кто также страдает от тошноты и рвоты на ранних сроках беременности, могут стать обезвоженными. Это также может вызвать головную боль.
Мигрень — распространенный тип головной боли у беременных. Эти болезненные, пульсирующие головные боли часто ощущаются с одной стороны головы и являются результатом расширения кровеносных сосудов в головном мозге. Страдания иногда сопровождаются тошнотой, рвотой и чувствительностью к свету. Небольшой процент женщин с мигренью также имеет ауру мигрени. Они видят вспышки света или чувствуют покалывание в руках и ногах.
Когда мне следует беспокоиться?
Если головная боль сильная или не проходит, или если у вас головокружение, нечеткость зрения или изменения в поле зрения, вам следует обратиться к своему лечащему врачу. Головные боли иногда могут быть связаны с проблемами артериального давления во время беременности. Если они постоянные или тяжелые и возникают после 20 недель беременности, сообщите об этом своему лечащему врачу. Хотя инсульты во время беременности случаются редко, мигрень может увеличить риск их возникновения у беременной женщины. Если у вас мигрень, сообщите о них своему врачу.
Что делать при головной боли?
Действия по устранению головной боли включают следующее:
Держитесь подальше от любых известных триггеров головной боли, включая аллергены и определенные продукты, такие как глутамат натрия, вяленое мясо и крепкие сыры.
Курение во время беременности — не лучшая идея. Вы также должны держаться подальше от пассивного курения.
Старайтесь хорошо питаться и пить много жидкости, особенно если вы склонны к утреннему недомоганию.
Снизьте уровень стресса. Попробуйте массаж или холодный компресс, чтобы помочь при головной боли напряжения.
Если ваша головная боль вызвана мигренью, отдохните в прохладной темной комнате без шума и попробуйте использовать теплые или холодные компрессы или пакет со льдом.
Однако есть и хорошие новости. У большинства женщин меньше головных болей во время беременности, особенно после первого триместра. И те, у кого в анамнезе мигрень, часто обнаруживают улучшение во время беременности.
У большинства женщин меньше головных болей во время беременности, особенно после первого триместра. И те, у кого в анамнезе мигрень, часто обнаруживают улучшение во время беременности.
Медицинский обозреватель онлайн: Дэниел Н. Сакс, доктор медицины
Медицинский обозреватель онлайн: Донна Фриборн PhD CNM FNP
Медицинский обозреватель онлайн: Хизер Тревино
Дата последней проверки: 01.10.2020
© 2000-2022 Компания StayWell, ООО. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Свяжитесь с нашими специалистами в области здравоохранения
Найти доктора Запросить встречу Места Услуги
Подписывайтесь на нас
Мигрень во время беременности
Головная боль во время беременности встречается довольно часто. Наиболее распространенными являются головные боли напряжения и мигренозные головные боли. Большинство головных болей приходят и уходят, но другие могут быть более неприятными или могут быть вызваны другими проблемами. Важно поговорить со своим лечащим врачом о любых головных болях, которые у вас возникают до, во время или после беременности.
Наиболее распространенными являются головные боли напряжения и мигренозные головные боли. Большинство головных болей приходят и уходят, но другие могут быть более неприятными или могут быть вызваны другими проблемами. Важно поговорить со своим лечащим врачом о любых головных болях, которые у вас возникают до, во время или после беременности.
Многие беременные женщины страдают от мигрени. Более половины женщин считают, что их мигрени случаются реже в последние несколько месяцев беременности. Но мигрень может усилиться после родов, в послеродовой период. Хотя мигренозные головные боли могут причинять вам сильную боль, они не вредят вашему развивающемуся ребенку (плоду).
Что такое мигрень?
Мигрень — это тип головной боли, поражающей нервы и кровеносные сосуды (нервно-сосудистые). Двумя наиболее распространенными типами мигрени являются мигрень с аурой и мигрень без ауры.
Мигрень с аурой. Этот тип мигрени включает ауру.
 Вы можете увидеть мигающие огни или зигзагообразные линии или потерять зрение на короткое время. Обычно это происходит за 10–30 минут до начала мигрени. Аура может также возникнуть во время мигрени.
Вы можете увидеть мигающие огни или зигзагообразные линии или потерять зрение на короткое время. Обычно это происходит за 10–30 минут до начала мигрени. Аура может также возникнуть во время мигрени.Мигрень без ауры. Этот тип мигрени обычно не имеет ауры. У вас могут быть другие симптомы, прежде чем он начнется.
Как лечат мигрень при беременности?
Лечение мигрени во время беременности может включать в себя средства, успокаивающие боль. Это включает в себя холодные компрессы, затемненную комнату и сон. Также может быть полезно держаться подальше от триггеров, таких как определенные продукты и стресс. Любые лекарства для лечения боли, тошноты и рвоты должны быть тщательно подобраны. Вот что нужно знать о лечении мигрени у беременных:
Многие лекарства проходят через плаценту к развивающемуся ребенку. Вы не должны принимать эти лекарства в первом триместре.

