Содержание
На какой неделе беременности ребенок должен перевернуться головой вниз | Мамоведия
Будущие мамы находятся в постоянной связи со своим животиком, прислушиваются к каждому движению. Важны малейшие сигналы и движения: и для того, чтобы быть спокойнее, что ребенок активен в животе, и чтобы выяснить, не перевернулся ли он головой вниз.
Но есть ли простой способ понять, находится ли тело ребенка вниз головой, и на каком сроке беременности он должен перевернуться?
В подавляющем большинстве случаев в последние недели беременности плод поворачивается, и оказывается в наиболее подходящем положении для вагинальных родов – головное предлежание, т. е. головой опускается вниз таза, а ягодицами и ножками вверх. Однако в 5-10% случаев происходит обратное: голова малыша остается вверху, а ягодицы – внизу маминого живота. В этом случае речь идет о тазовом (ягодичном) предлежании плода.
Как понять, в каком положении находится плод?
- Определение положения плода на УЗИ
Самый верный способ понять, перевернулся ли ребенок головой в сторону материнского таза — это, безусловно, УЗИ. Происходит оно во время третьего триместра, примерно между 30-й и 34-й неделями беременности, когда плод принимает положение, в котором останется до родов. Но это не всегда так: иногда случается, что у ребенка много места для движения в животе женщины, или сам плод маленький и очень активный, и сохраняет двигательную активность до рождения. Это и вызывает беспокойство у многих матерей, что ребенок может не повернуться до родов в нужное положение.
Происходит оно во время третьего триместра, примерно между 30-й и 34-й неделями беременности, когда плод принимает положение, в котором останется до родов. Но это не всегда так: иногда случается, что у ребенка много места для движения в животе женщины, или сам плод маленький и очень активный, и сохраняет двигательную активность до рождения. Это и вызывает беспокойство у многих матерей, что ребенок может не повернуться до родов в нужное положение.
- Положение головы
При отсутствии УЗИ можно понять, как расположен ребенок, ощупывая свой живот. Голова ребенка представляет собой довольно твердый округлый выступ: по ее нахождению можно понять, что происходит в животе. Если женщина ощущает боль, изжогу, излишнее давление на диафрагму, значит голова ребенка находится вверху, а если давление на мочевой пузырь – значит ребенок в головном предлежании. Очень редко на последних неделях беременности ребенок переворачивается в горизонтальное положение, то есть, когда голова и таз находятся по бокам живота мамы, а если и случается, то это обычно переходное положение плода!
- Понимание позиции плода от ударов ногами
Ноги у ребенка не маленькие, тем более, если до родов осталось немного времени.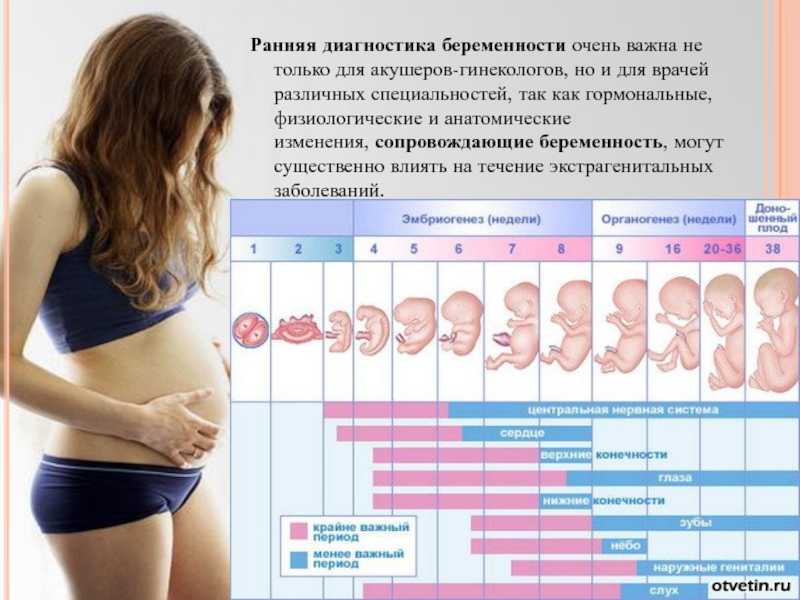 И он прекрасно умеет ими пользоваться: любая женщина, которая была беременна, хорошо помнит боль в животе от пинков! Если вы чувствуете или видите небольшую выпуклую шишку в верхней части живота, это почти наверняка нога. Если их две, шансы увеличиваются. Конечно, достоверно понять, принял ли ребенок головное предлежание по расположению его ног, сложно, поэтому еще раз повторяем, что единственный верный способ – УЗИ.
И он прекрасно умеет ими пользоваться: любая женщина, которая была беременна, хорошо помнит боль в животе от пинков! Если вы чувствуете или видите небольшую выпуклую шишку в верхней части живота, это почти наверняка нога. Если их две, шансы увеличиваются. Конечно, достоверно понять, принял ли ребенок головное предлежание по расположению его ног, сложно, поэтому еще раз повторяем, что единственный верный способ – УЗИ.
Почему ребенок не переворачивается?
С тридцатой недели беременности начинается период, когда ребенок обычно принимает окончательное положение до родов, и переворачивается вниз, головой в сторону таза. Его колени согнуты, руки и ноги скрещены, а подбородок упирается в грудь.
В 10% случаев ребенок не переворачивается и остается в тазовом предлежании до родов. Почему это происходит? Некоторые категории женщин более подвержены этому состоянию: беременность близнецами, матери, у которых узкий таз, женщины с предлежанием плаценты.
Причин, по которым ребенок остается в тазовом предлежании на момент родов, достаточно много. Самые известные из них:
Самые известные из них:
- многоводие — отмечается высокая подвижность ребенка, из-за чего он не занимает нужное положение вовремя;
- маловодие —ограниченная возможность движения у ребенка, что мешает ему перевернуться головой вниз;
- беременность близнецами — в этом случае малыши мешают друг другу, им очень трудно двигаться из-за нехватки места; и в принципе, при многоплодной беременности «традиционное» головное предлежание является достаточной редкостью в течение всей беременности;
- обвитие пуповиной — случается, что очень активный малыш, когда переворачивается в утробе мамы, может настолько сильно обмотать себя пуповиной, что принять к родам правильное положение становиться для него совершенно невозможным;
- патология матки — если женщина страдает некоторыми заболеваниями матки (например, миома), это может непосредственным образом влиять на положение плода.
В некоторых случаях при наличии описанных выше проблем, тазовое предлежание плода может грозить следующими осложнениями:
- преждевременные роды;
- гипоксия — в том случае, если ребенок в ягодичном предлежании пережал пуповину;
- тяжелые роды, опасны травмированием как матери, так и ребенка.

Может ли ребенок перевернуться на 38 неделе?
До какой недели ребенок обычно переворачивается вниз головой? Теоретически ребенок может перевернуться в любое время, в реальности это происходит до 38-й недели. Переменные, от которых это зависит: размера плода, длина пуповины и, по-видимому, количество амниотической жидкости.
Подсчитано, что дети в тазовом предлежании между 33 и 36 неделями беременности составляют всего 9%: некоторые остаются в этом положении до родов, хотя среди доношенных детей их всего 3%. Сегодня известно, что кесарево сечение безопаснее естественных родов при тазовом предлежании, поэтому, если в 37 недель ребенок все еще находится в таком положении, врач может предложить вам оперативное родоразрешение. Но, сначала рекомендуется попробовать перевернуть ребенка вниз с помощью некоторых внешних маневров, которые удаются в 40% случаев у матерей с первым ребенком и в 60% случаев у уже рожавших женщин.
Как выглядит живот при тазовом предлежании?
По каким признакам женщина может понять, что голова ребенка еще не опустилась в область таза, и плод по-прежнему находится в ягодичном предлежании?
Врач-гинеколог диагностирует тазовое предлежание плода на приеме. Сердцебиение ребенка прослушивается на уровне пупка женщины или выше. Для подтверждения врач может провести осмотр живота руками. При ягодичном предлежании гинеколог нащупает ягодицы ребенка. Если малыш упирается в таз ножками, врач может нащупать пятки или пальчики.
Сердцебиение ребенка прослушивается на уровне пупка женщины или выше. Для подтверждения врач может провести осмотр живота руками. При ягодичном предлежании гинеколог нащупает ягодицы ребенка. Если малыш упирается в таз ножками, врач может нащупать пятки или пальчики.
Также, косвенным признаком тазового предлежания плода в конце беременности является живот, а точнее, тот факт, опустился он или нет. При тазовом предлежании живот практически не меняет своего положения, и не опускается вниз, как это происходит при головном предлежании. Но, опять настаиваем на том, что точное положение ребенка можно узнать на УЗИ.
Как понять, что ребенок перевернулся головой вниз?
Известны случаи, когда женщины ощущали так называемое «кувырканье», то есть движение, позволяющее ребенку изменить положение, переходя из ягодичного положения в головное (или наоборот). В то же время другие женщины пожимают плечами и говорят, что не заметили, что что-то происходит.
Помимо кувырков, понять, в каком положении находится малыш, нам поможет икота ребенка.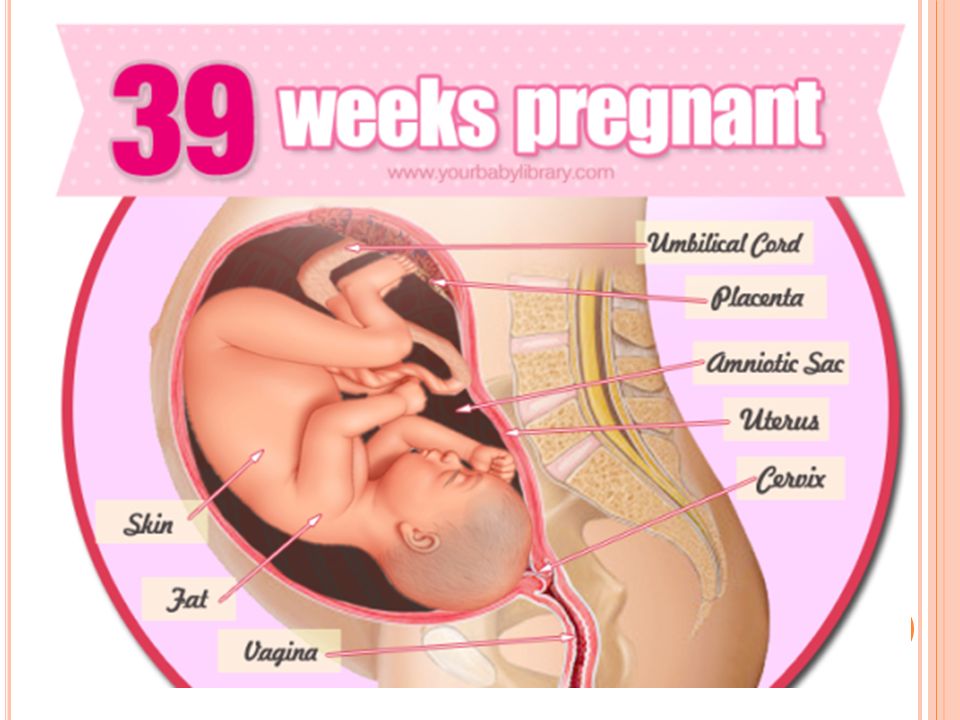 Икота проявляется как ритмическое движение, которое женщина чувствует в верхней части живота, и в этом конкретном случае можно сделать вывод, что ребенок принял тазовое предлежание. Когда ребенок находится в головном предлежании, а его голова повернута к родовым путям, икота чувствуется в области таза, ближе к паху.
Икота проявляется как ритмическое движение, которое женщина чувствует в верхней части живота, и в этом конкретном случае можно сделать вывод, что ребенок принял тазовое предлежание. Когда ребенок находится в головном предлежании, а его голова повернута к родовым путям, икота чувствуется в области таза, ближе к паху.
Еще одним сигналом, чтобы понять, что происходит, являются толчки: если они направлены в живот, это признак того, что ребенок перевернулся вниз головой, иначе давление ощущалось ближе к мочевому пузырю.
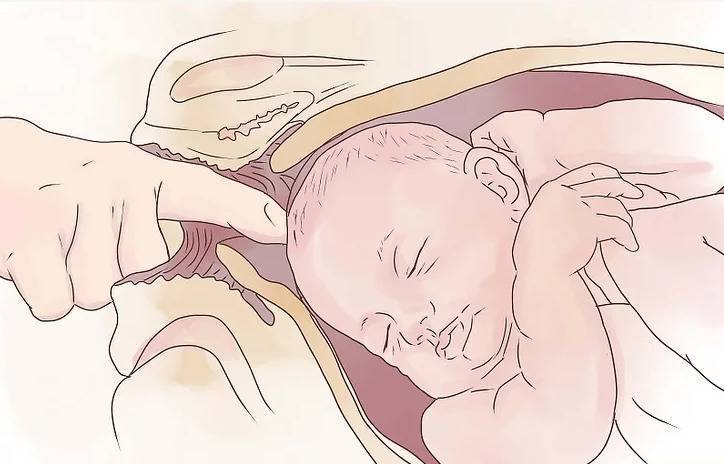
Если ребенок по-прежнему не занял благоприятное положение для рождения, врач может совершить «акушерский переворот», правда ребенок часто после таких манипуляций возвращается в прежнее положение.
Существуют также специальные упражнения, выполняя которые, женщина может помочь ребенку перевернуться головой в сторону таза самостоятельно. Но учтите, такие упражнения нужно выполнять под контролем врача, и ни в коем случае не заниматься самолечением, это может привести к преждевременным родам или другим трагическим результатам.
Самое главное, сохраняйте спокойствие. Если ребенок не перевернется головой вниз после 38 недели, врач предложит вам кесарево сечение. Консультируйтесь с врачом, которому доверяете, естественные роды при тазовом предлежании тоже не исключены, если нет обвития пуповиной, а сам плод не очень крупный.
Высокое кровяное давление во время беременности — проблемы со здоровьем у женщин
By
Лара А. Фрил
, доктор медицинских наук, Медицинская школа Техасского университета в Хьюстоне, Медицинская школа Макговерна
Полный обзор/редакция Октябрь 2021 г. | Изменено в сентябре 2022 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
ПОЛУЧИТЕ БЫСТРЫЕ ФАКТЫ
Высокое кровяное давление Высокое кровяное давление Высокое кровяное давление (гипертония) – это постоянно высокое давление в артериях.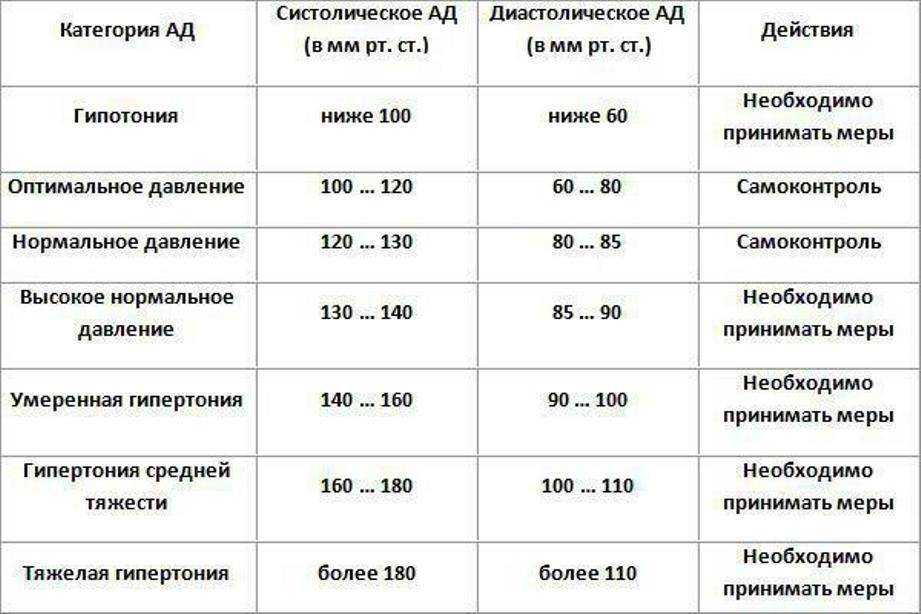 Часто причину высокого артериального давления выявить не удается, но иногда оно возникает в результате основной… читать далее (гипертония) во время беременности, классифицируется как одна из следующих:
Часто причину высокого артериального давления выявить не удается, но иногда оно возникает в результате основной… читать далее (гипертония) во время беременности, классифицируется как одна из следующих:
Хроническая гипертензия: Артериальное давление было высоким до беременности.
Гестационная гипертензия: Артериальное давление впервые стало высоким после 20 недель беременности (обычно после 37 недель). Этот тип гипертензии обычно проходит в течение 6 недель после родов.
Преэклампсия Преэклампсия и эклампсия Преэклампсия — это новое высокое кровяное давление или ухудшение существующего высокого кровяного давления, которое сопровождается избытком белка в моче и развивается после 20-й недели беременности. Эклампсия… читать далее — это еще один тип высокого кровяного давления, который развивается во время беременности. Сопровождается белком в моче. Преэклампсия диагностируется и лечится иначе, чем другие виды высокого кровяного давления.
Женщины с хронической гипертензией чаще имеют потенциально серьезные проблемы во время беременности. Однако следующие проблемы более вероятны при наличии хронической или гестационной гипертензии:
Преэклампсия и/или эклампсия (судороги, вызванные тяжелой преэклампсией)
HELLP-синдром HELLP-синдром Преэклампсия — это новое высокое кровяное давление или ухудшение существующего высокого кровяного давления, которое сопровождается избытком белка в моче и развивается после 20-й недели беременности. Эклампсия… читать дальше
Ухудшение высокого кровяного давления
Инсульт Общие сведения об инсульте Инсульт возникает, когда артерия, идущая к мозгу, блокируется или разрывается, что приводит к гибели участка ткани головного мозга из-за потери его кровоснабжения (инфаркт головного мозга). ) и симптомы, которые… читать далее
Почечная недостаточность Общие сведения о почечной недостаточности В эту главу включен новый раздел о COVID-19 и острой почечной недостаточности (ОПП).

Сердечная недостаточность Сердечная недостаточность (СН) Сердечная недостаточность – это расстройство, при котором сердце не справляется с потребностями организма, что приводит к снижению кровотока, застою (застою) крови в венах и легкие и/или… читать далее
Плод, который не растет так, как ожидалось (маленький для гестационного возраста Малый для гестационного возраста (SGA) Новорожденный Новорожденный, который весит менее 90% новорожденных того же гестационного возраста при рождении (ниже 10-го процентиля) считается малым для гестационного возраста Новорожденные могут быть маленькими, потому что их родители… читать далее )
Преждевременная отслойка плаценты от матки (отслойка плаценты Отслойка плаценты Отслойка плаценты — это преждевременная отслойка плаценты от стенки матки, обычно после 20 недель беременности.
 У женщин могут быть боли и болезненность в животе и вагинальное кровотечение … читать далее )
У женщин могут быть боли и болезненность в животе и вагинальное кровотечение … читать далее )Мертворождение Мертворождение Мертворождением называется смерть плода после 20 недель беременности. Мертворождение может быть результатом проблемы с женщиной, плацентой или плодом. Врачи проводят анализы крови, чтобы попытаться определить причину мертворождения… читать дальше
Синдром HELLP состоит из гемолиза (распада эритроцитов), повышенного уровня ферментов печени (указывающего на повреждение печени) и низкого количества тромбоцитов, что снижает способность крови к свертыванию и увеличивает риск кровотечения во время и после родов.
Во время беременности женщины с высоким кровяным давлением находятся под пристальным наблюдением, чтобы убедиться, что артериальное давление хорошо контролируется, почки нормально функционируют и плод растет нормально. Однако преждевременную отслойку плаценты нельзя предотвратить или предвидеть. Часто ребенка необходимо родить раньше, чтобы предотвратить мертворождение или осложнения из-за сильного высокого кровяного давления (например, инсульта) у женщины.
Во время дородовых посещений регулярно измеряют артериальное давление.
Обычно, если у беременных впервые возникает тяжелая гипертензия, врачи проводят анализы, чтобы исключить другие причины гипертонии.
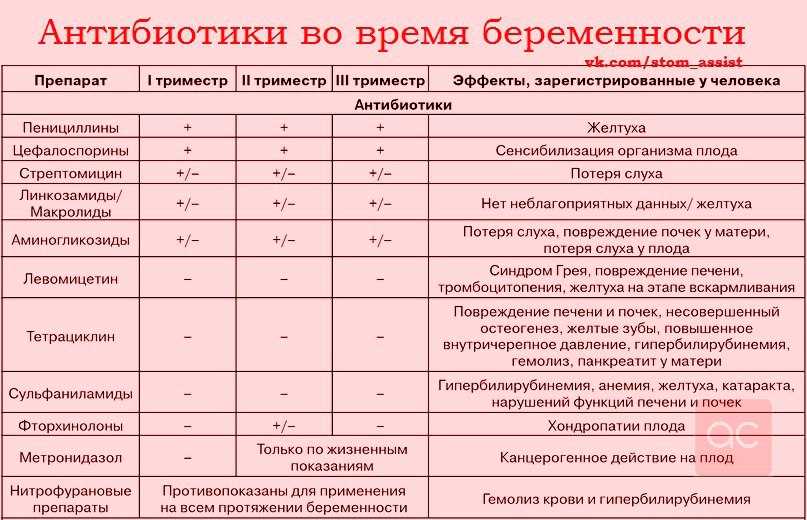
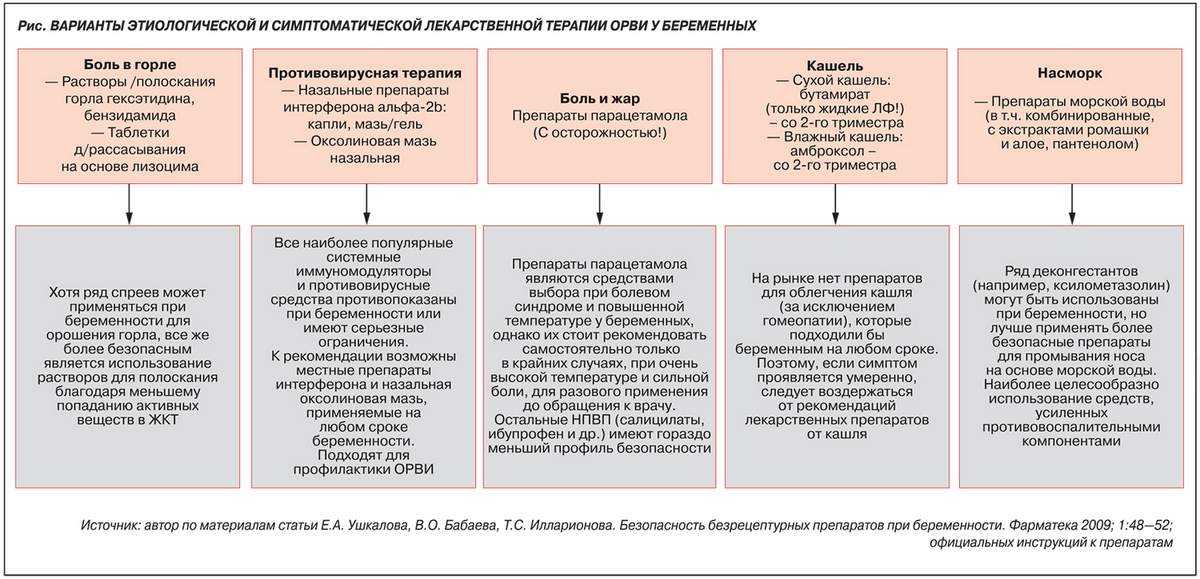
При высоком артериальном давлении от легкой до умеренной степени снижение активности и, при необходимости, антигипертензивные препараты
При более тяжелом артериальном давлении антигипертензивные препараты
Избегание некоторых гипотензивных препаратов
Лекарства могут использоваться или не использоваться, в зависимости от того, насколько высокое кровяное давление и насколько хорошо функционируют почки. Использование и выбор препаратов для лечения хронической и гестационной гипертензии аналогичны. Однако гестационная гипертензия часто возникает на поздних сроках беременности и не требует медикаментозного лечения.
Для высокого кровяного давления от легкой до умеренной степени (от 140/90 до 159/109 миллиметров ртутного столба [мм рт. ст.]) лечение зависит от многих факторов. Врачи могут порекомендовать снизить физическую активность, чтобы снизить артериальное давление. Если снижение активности не приводит к снижению артериального давления, многие специалисты рекомендуют лечение антигипертензивными препаратами. Неясно, перевешивают ли преимущества этих препаратов риски. Однако, если почки не функционируют нормально, необходимы лекарства. Если высокое кровяное давление не контролируется должным образом, почки могут быть повреждены еще больше.
ст.]) лечение зависит от многих факторов. Врачи могут порекомендовать снизить физическую активность, чтобы снизить артериальное давление. Если снижение активности не приводит к снижению артериального давления, многие специалисты рекомендуют лечение антигипертензивными препаратами. Неясно, перевешивают ли преимущества этих препаратов риски. Однако, если почки не функционируют нормально, необходимы лекарства. Если высокое кровяное давление не контролируется должным образом, почки могут быть повреждены еще больше.
Для тяжелого высокого артериального давления (160/110 мм рт. ст. или выше) рекомендуется лечение антигипертензивными препаратами (см. таблицу Антигипертензивные препараты Антигипертензивные препараты). Лечение может снизить риск инсульта и других осложнений, связанных с высоким кровяным давлением Осложнения высокого кровяного давления Высокое кровяное давление (гипертония) – это постоянно высокое давление в артериях. Часто причину повышения артериального давления установить не удается, но иногда оно возникает в результате.
При очень высоком артериальном давлении (180/110 мм рт. ст. или выше) женщины обследуются немедленно, поскольку высок риск осложнений для женщины и/или плода. Если женщины хотят сохранить беременность, несмотря на риск, им часто требуется несколько антигипертензивных препаратов. Они могут быть госпитализированы ближе к концу беременности. Если их состояние ухудшается, врачи могут порекомендовать прерывание беременности.
Женщин учат измерять артериальное давление в домашних условиях. Врачи периодически проводят анализы, чтобы определить, насколько хорошо функционируют почки и печень, и делают УЗИ, чтобы определить, насколько хорошо растет плод.
Если у беременной женщины артериальное давление от умеренно высокого до очень высокого, ребенок обычно рождается на сроке от 37 до 39 недель. Его доставляют раньше, если плод растет медленно, у плода есть проблемы или у женщины тяжелая преэклампсия.
Большинство антигипертензивных препаратов
 Они включают
Они включаютОднако прием ингибиторов ангиотензинпревращающего фермента (АПФ) прекращается во время беременности, особенно в течение последних двух триместров. Эти препараты могут вызвать врожденные дефекты мочевыводящих путей у плода. В результате ребенок может умереть вскоре после рождения.
Применение блокаторов рецепторов ангиотензина II прекращено, поскольку они повышают риск возникновения проблем с почками, легкими и скелетом и смерти плода.
Антагонисты альдостерона (спиронолактон и эплеренон) также запрещены, поскольку они могут вызывать у плода мужского пола развитие женских характеристик.
Знаете ли вы…
|
Тиазидные диуретики обычно отменяют, поскольку они могут вызывать низкий уровень калия у плода. Однако, если другие препараты неэффективны или имеют невыносимые побочные эффекты, женщинам с хронической гипертензией можно назначать тиазидные диуретики (например, гидрохлоротиазид) во время беременности.
Однако, если другие препараты неэффективны или имеют невыносимые побочные эффекты, женщинам с хронической гипертензией можно назначать тиазидные диуретики (например, гидрохлоротиазид) во время беременности.
| Общее название | Выберите торговые марки |
|---|---|
метилдопа | Альдомет |
лабеталол | Нормодин, Трандат |
нифедипин | Адалат, Адалат CC, Афедитаб CR, Нифедиак CC, Нифедикал XL, Прокардия, Прокардия XL |
ангиотензин II | ГИАПРЕЗА |
спиронолактон | Альдактон, КАРОСПИР |
эплеренон | Инспра |
гидрохлоротиазид | Эсидрикс, Эзид, ГидроДИУРИЛ, Микрозид, Оретик, Зид |
 ВРАЧИ:
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
ВРАЧИ:
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Авторские права © 2023 Merck & Co., Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!Положительный результат теста на COVID-19 во время беременности
Положительный результат теста на COVID-19 во время беременности | Беременность Рождение и ребенок начало содержания8-минутное чтение
Слушать
Большинство людей с положительным результатом теста на COVID-19 будут испытывать легкие симптомы и выздоравливать, не обращаясь в больницу. Однако, если вы беременны, вы и ваш ребенок подвержены более высокому риску некоторых осложнений.
Что мне делать, если у меня положительный результат теста на COVID-19?
Если вы беременны и у вас положительный результат теста на COVID-19, вам следует немедленно связаться с поставщиками медицинских услуг, например, с врачом или акушеркой. Они смогут оценить ваше состояние и посоветовать вам, как лучше всего получить доступ к вашему регулярному уходу за беременными, пока вы изолируетесь от COVID-19..
Как лечить COVID-19, если я беременна?
Если вам сказали, что вы можете безопасно вылечиться от COVID-19 дома, вы можете сделать несколько вещей, чтобы облегчить симптомы:
- отдыхайте как можно больше
- пить много жидкости
- примите парацетамол, чтобы облегчить симптомы (ибупрофен небезопасен при беременности)
Вам также следует следить за движениями вашего ребенка и обращать внимание на любые признаки ухудшения ваших симптомов.
Беременные женщины подвергаются повышенному риску госпитализации в случае заражения COVID-19.
Большинство людей с COVID-19 испытывают легкие симптомы, похожие на симптомы гриппа. Но если ваши симптомы ухудшатся, немедленно обратитесь к врачу.
Эти симптомы считаются умеренными:
- одышка во время активности, например, заметно учащенное дыхание при ходьбе по дому
- персистирующая лихорадка (температура выше 38°C), не отвечающая на лечение
- регулярный кашель со слизью
- значительная усталость или вялость, мешающая вам выполнять обычные задачи
Эти симптомы считаются тяжелыми:
- одышка в покое и/или неспособность говорить предложениями
- потеря сознания, обморок или сонливость
- кожа становится синей или бледной
- холодная и липкая или бледная и пятнистая кожа
- боль или давление в груди, длящиеся более 10 минут
- путаница
- мочеиспускание отсутствует («пи») или выделяется намного меньше мочи, чем обычно
- кашляет кровью
Вам также следует немедленно связаться с вашим поставщиком услуг по охране материнства, если во время беременности у вас возникнут какие-либо из следующих симптомов:
- изменение движений вашего ребенка
- кровотечение из влагалища
- постоянные прозрачные выделения из влагалища
- боль в животе
- схваток до 37 недель
- лихорадка
- головные боли
- внезапный отек рук или лица
Сообщите своим поставщикам медицинских услуг по беременности и родам, что у вас есть COVID-19, чтобы они могли лучше посоветовать вам, что делать.
ПРОВЕРЬТЕ СВОИ СИМПТОМЫ — Используйте Средство проверки симптомов COVID-19 , чтобы узнать, нужно ли вам обратиться за медицинской помощью.
Существуют ли какие-либо состояния, которые могут усугубить течение COVID-19, если я беременна?
Следующие состояния или факторы с большей вероятностью могут вызвать тяжелое заболевание от COVID-19во время беременности:
- в возрасте старше 35 лет
- избыточный вес или ожирение
- высокое кровяное давление (до беременности)
- диабет 1 или 2 типа (до беременности)
Хотя наличие этих состояний может увеличить риск тяжелого заболевания COVID-19, это не означает, что так и будет. Поговорите со своим врачом или акушеркой о том, как отслеживать симптомы и что делать, если вы заметите какие-либо изменения.
Может ли COVID-19 повлиять на моего ребенка?
COVID-19 может увеличить риск преждевременных родов или мертворождения. Ваши поставщики медицинских услуг по беременности и родам будут следить за ростом вашего ребенка, пока у вас есть COVID-19 и во время вашего выздоровления.
Ваши поставщики медицинских услуг по беременности и родам будут следить за ростом вашего ребенка, пока у вас есть COVID-19 и во время вашего выздоровления.
Некоторым женщинам, которые очень плохо себя чувствуют и нуждаются в госпитализации, может быть рекомендовано родить ребенка раньше.
Нет доказательств связи COVID-19 с повышенным риском выкидыша.
Могу ли я посещать регулярные дородовые осмотры, если у меня COVID-19?
Поговорите со своими поставщиками услуг по охране материнства о том, как лучше посещать регулярные дородовые приемы. У вас должна быть возможность прийти на прием лично, если вы будете соблюдать рекомендации по гигиене рук и маске для лица. Вы можете получить его по телефону или с помощью видеозвонка («телемедицина»).
Важно, чтобы вы посещали дородовые консультации, даже если у вас есть COVID-19. Ваш врач или
акушерка сможет составить вместе с вами план, как лучше всего проходить ваши обычные анализы, сканирование и прививки.
Что произойдет, если у меня начнутся роды, когда у меня COVID-19?
Вы по-прежнему сможете родить ребенка, как и планировалось, в больнице или родильном доме, однако вы, возможно, не сможете родить в воде, поскольку средства индивидуальной защиты, такие как маски и халаты, менее эффективны, если они влажный. У вас по-прежнему будет доступ к обезболивающим средствам, и вы сможете рожать в любом удобном для вас положении.
Если вы планируете домашние роды, ваши медицинские работники могут порекомендовать вместо этого родить ребенка в больнице.
Во время родов вы и ваш ребенок будете находиться под наблюдением. Нет необходимости делать кесарево сечение, если у вас есть COVID-19, если только у вас нет других осложнений во время родов.
Могу ли я, чтобы во время родов со мной был мой партнер или лицо, поддерживающее роды?
Многие больницы в Австралии имеют ограничения на количество людей, которым разрешено находиться с вами. Скорее всего, вы сможете иметь с собой одного человека, например вашего партнера или назначенного партнера по поддержке родов, когда у вас будет ребенок.
Заранее проконсультируйтесь с больницей или родильным домом, так как вашему помощнику может потребоваться полная вакцинация и ношение средств индивидуальной защиты (СИЗ), таких как маска, перчатки и халат.
Смогу ли я подержать ребенка?
Да, вы сможете подержать своего ребенка. Контакт кожа к коже является важной частью связи с ребенком после родов. Акушерки посоветуют вам, как кормить грудью и как прижимать ребенка к груди наиболее безопасным способом.
Сможет ли мой ребенок остаться со мной?
Если вы чувствуете себя хорошо, ваш ребенок сможет остаться с вами. Если вы чувствуете себя хорошо, ваш ребенок должен оставаться с вами при условии, что вы соблюдаете правила ношения маски и гигиены, чтобы защитить своего ребенка.
Если вы плохо себя чувствуете, вас могут перевести в часть больницы, где проходят лечение другие пациенты, инфицированные COVID-19. О вашем ребенке будут заботиться в детской или дома с вашим партнером или подходящим опекуном.
Подробнее
Рождение ребенка во время COVID-19
Если приближается срок родов, узнайте, что делают больницы, чтобы свести к минимуму риск заражения COVID-19.
Вакцинация против COVID-19 и беременность
Если вы беременны или кормите грудью, вам может быть интересно, безопасно ли делать прививку от COVID-19.
Как мне защитить своего ребенка, если у меня есть COVID-19?
Если у вас есть COVID-19, вы все равно можете заботиться о своем ребенке, но вам необходимо следовать некоторым рекомендациям по защите вашего новорожденного.
Часто мойте руки водой с мылом или дезинфицирующим средством для рук, особенно перед тем, как прикасаться к ребенку или к любому оборудованию, которое будет соприкасаться с ребенком, например к бутылочкам или молокоотсосу.
Носите хирургическую маску, когда находитесь рядом с ребенком. Не используйте маски повторно и утилизируйте их сразу после использования. Не прикасайтесь к передней части маски, когда вы ее носите, и мойте руки перед тем, как надевать маску и снимать ее.
Чихайте или кашляйте в локоть и немедленно мойте руки. Если вы кашляете или чихаете на грудь, вымойте это место водой с мылом перед кормлением грудью или сцеживанием молока.
Регулярно очищайте и дезинфицируйте поверхности и оборудование для кормления.
Если у вас есть COVID-19, к вам не должны приходить гости. После того, как вы закончите изоляцию, ограничьте количество посетителей вашего дома и попросите их носить маску и пройти полную вакцинацию.
Если вы полностью вакцинированы, вы передадите некоторые антитела до рождения и во время грудного вскармливания, которые обеспечивают некоторую защиту вашего ребенка.
Лучше всего поговорить с вашим лечащим врачом, например, с врачом или акушеркой. Они смогут предоставить вам всю необходимую информацию и советы в соответствии с вашей ситуацией.
Поговорите с медицинской сестрой матери и ребенка
Позвоните в отдел беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка по телефону 1800 882 436 или по видеосвязи. Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Источники:
Здоровье Нового Южного Уэльса (Часто задаваемые вопросы о COVID-19 для беременных женщин и молодых родителей) , РАКГП (Руководство по домашнему уходу за пациентами с COVID-19) , Департамент здравоохранения (Руководство по принятию решений о вакцинации против COVID-19 для беременных, кормящих грудью или планирующих беременность женщин)Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: январь 2022 г.
Наверх
Связанные страницы
- Беременность, воспитание детей и COVID-19
- Вакцинация от COVID-19, беременность и кормление грудью
- Коронавирус (COVID-19) и беременность
- Коронавирус (COVID-19) и рождение ребенка
- Рождение во времена COVID-19 — подкаст
Нужна дополнительная информация?
Коронавирус (COVID-19) и беременность | Сеть «Воспитание детей»
Беременные женщины, похоже, не подвергаются большему риску заражения коронавирусом (COVID-19). Если вы беременны и обеспокоены вирусом, позвоните своему врачу.
Если вы беременны и обеспокоены вирусом, позвоните своему врачу.
Подробнее на сайте raisingchildren.net.au
Беременность, воспитание детей и COVID-19
Информация для беременных женщин и родителей о том, как обезопасить себя и свою семью во время пандемии коронавируса (COVID-19).
Узнайте больше на веб-сайте Беременность, роды и младенец
Вакцинация против COVID-19, беременность и кормление грудью
Вакцинация против COVID-19 теперь доступна в Австралии, но если вы беременны или кормите грудью, вам может быть интересно, безопасно ли делать прививку.
Узнайте больше на веб-сайте Беременность, роды и младенец
Коронавирус (COVID-19) и беременность
Информация о вспышке коронавируса (COVID-19), о том, как это влияет на вашу беременность и что вы можете сделать, чтобы защитить себя.
Узнайте больше на веб-сайте Беременность, роды и младенец
Рождение во времена COVID-19 — подкаст
Послушайте Дайан Залитис, акушерку и клинического руководителя отделения беременности, родов и ребенка, поговорите с Feed Play Love с Шевонн Хант о беременности и рождении ребенка во время COVID-19.
Узнайте больше на веб-сайте Беременность, роды и младенец
Вакцинация против COVID-19 во время беременности или кормления грудью, а также для тех, кто планирует беременность — RANZCOG
Королевский австралийский и новозеландский колледж акушеров и гинекологов (RANZCOG) признает риск для общества, медицинских работников и всех пациентов в связи с пандемией COVID-19 (коронавирус)
Узнайте больше на веб-сайте RANZCOG — Королевского колледжа акушеров и гинекологов Австралии и Новой Зеландии.
Иммунизация во время беременности — Коалиция по иммунизации
Иммунизация во время беременности имеет жизненно важное значение для защиты матери и будущего ребенка. Мы рекомендуем беременным женщинам делать прививки от коклюша, гриппа, а теперь и от COVID-19.
Подробнее на веб-сайте Коалиции по иммунизации
Беременность, роды и ребенок | Департамент здравоохранения и ухода за престарелыми правительства Австралии
Важно, чтобы все беременные женщины могли найти поддержку, необходимую им для обеспечения безопасности себя и своих детей. Здоровье ребенка при рождении может повлиять на его благополучие на протяжении всей последующей жизни. Узнайте, что мы делаем для улучшения здоровья беременных, родов и детей всех австралийцев.
Подробнее читайте на веб-сайте Департамента здравоохранения и ухода за престарелыми.
Обновления COVID-19 для беременных женщин, детей и родителей — COPE
ЦельюCOPE является профилактика и улучшение качества жизни людей с проблемами эмоционального и психического здоровья, возникающими до и во время перинатального периода.
Узнайте больше на веб-сайте COPE — Center of Perinatal Excellence
Нужно ли делать прививку от гриппа? — MyDr.com.au
Все должны быть иммунизированы против гриппа в этом сезоне, когда вакцина станет доступной, но беременные женщины должны быть иммунизированы в любое время.
Подробнее на сайте myDr
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь. вход.
вход.
Нужны дополнительные советы или указания от наших медицинских сестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Программа «Беременность, роды и младенец» финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.
