Содержание
Беременность при заболеваниях почек — IVONA.UA
Советы женщинам, страдающим какими-либо заболеваниями почек:
1. Прежде чем планировать беременность, обязательно проконсультируйтесь с наблюдающим Вас нефрологом или урологом и акушером- гинекологом. При необходимости они направят Вас на обследование в специализированное отделение больницы, где проверят функциональное состояние Ваших почек.
Если окажется, что почки не полностью выводят из организма продукты обмена веществ, ни беременеть, ни рожать нельзя. В организме происходит накопление вредных веществ, что влечет за собой необратимые изменения во всех органах и тканях, а в особо тяжелых случаях- даже гибель плода и самой женщины.
Тщательное обследование должна пройти женщина, страдающая гломерулонефритом. Как правило, даже при условии сохранения функции почек, беременность допустима только тогда, когда заболевание находится в стадии стойкой декомпенсации, то есть длительное время протекает без обострений и не сопровождается повышением артериального давления. Потому что известно, что если при гломерулонефрите артериальное давление до беременности периодически повышалось, то беременность протекает значительно тяжелее, при очень высоком артериальном давлении, и ее зачастую приходится прерывать после 20-22 недель.
Потому что известно, что если при гломерулонефрите артериальное давление до беременности периодически повышалось, то беременность протекает значительно тяжелее, при очень высоком артериальном давлении, и ее зачастую приходится прерывать после 20-22 недель.
Очень много обстоятельств учитывают врачи, прежде чем разрешить рожать женщине, у которой удалена одна почка. Этот вопрос решается положительно, если оставшаяся почка совершенно здорова и компенсирует работу удаленной, и если после операции прошло не менее года-2 лет.
Женщинам, имеющим врожденные пороки развития почек или почечных сосудов, разрешается вынашивать беременность только после операции, исправляющей эти пороки.
Не стоит, стремясь во что бы то ни стало родить ребенка, пренебрегать опасностью для здоровья и жизни. Потому как, если противопоказания для вынашивания ребенка обнаружатся уже во время беременности, придется прерывать беременность, а это приведеит к обострению заболевания с тяжелыми последствиями.
2. Если беременность не противопоказана, сразу же после ее наступления обратитесь в женскую консультацию. Так как акушеру-гинекологу, нефрологу и урологу важно знать, кокой функция почек была в начале беременности, чтобы правильно судить о ее изменении по мере развития беременности. Беременная должна постоянно находиться под контролем, неоднократно госпитализироваться в стационар для контрольного обследования и лечения. Помните, госпитализация обязательна и не уклоняйтесь от нее.
Как влияет беременность на заболевания почек?
Во время беременности бывают обострения хронического пиелонефрита, гломерулонефрита, мочекаменной болезни. Обострение может возникнуть уже в ранние сроки беременности в 15-16 недель. Проявляется это болью в пояснице, задержкой и уменьшением количества выделяемой мочи, болезненностью во время мочеиспускания, появлением отеков на руках и ногах, пояснице. В таких случаях необходима срочная госпитализация. Однако, наиболее часто обострение возникает между 26 и 30 неделями, когда интенсивно растущая матка начинает сдавливать мочеточники.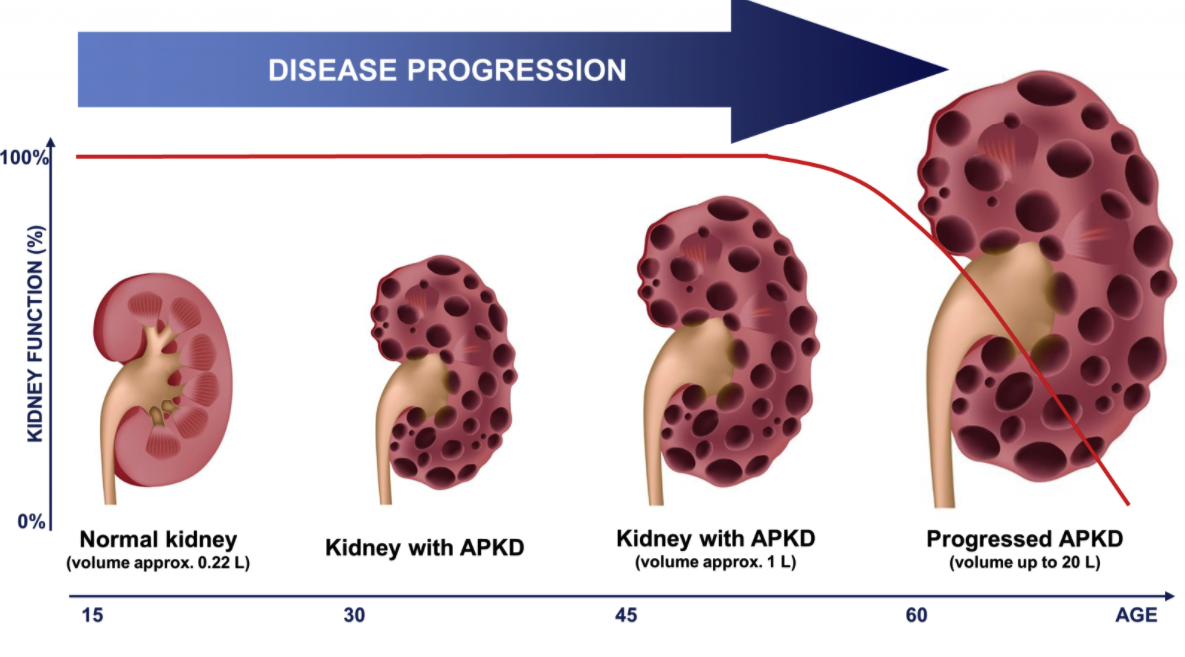 В результате нарушается отток мочи, активизируется инфекция в почках.
В результате нарушается отток мочи, активизируется инфекция в почках.
Как влияют заболевания почек на течение беременности?
Беременность в этом случае часто осложняется токсикозом второй половины (гестозом), который протекает гораздо тяжелее и плохо поддается лечению. Очень часто развивается анемия беременных, нарушается функция плаценты. Все это может привести к нарушениям развития плода.
Как проводятся роды?
В 36 недель беременная должна быть госпитализирована в родильное отделение для подготовки к родам. Проводится профилактическое лечение, направленное на улучшение состояние плода, предупреждение осложнений у матери в послеродовом периоде.
Роды ведутся через естественные родовые пути с введением спазмолитиков, средств, снижающих артериальное давление, обезболивающих. Операция кесарева сечения производится при сопутствующих акушерских осложнениях.
Источник: uaua.info
Читайте Ivona.ua в Google News
Жизнь на диализе
Опасно ли водить автомобиль?
Почечная недостаточность сама по себе не влияет на вашу способность управлять автомобилем. Если у вас есть сердечное заболевание, проблемы со зрением или вы плохо себя чувствуете после процедуры, обратитесь за советом к своему врачу.
Если у вас есть сердечное заболевание, проблемы со зрением или вы плохо себя чувствуете после процедуры, обратитесь за советом к своему врачу.
Есть ли какие-либо запреты на занятия физической активностью и спортом?
Для вашего общего здоровья будут полезны регулярные физические упражнения. Многие люди с хронической болезнью почек говорят, что упражнения помогли им снова почувствовать себя «нормальными» после того, как они начали проходить процедуры диализа. Перед началом любого вида физической активности обязательно обратитесь к своему лечащему врачу, чтобы он мог определить для вас подходящий вид упражнений с учетом ваших индивидуальных особенностей, потребностей и интересов. Узнайте, как упражнения могут помочь вам чувствовать себя лучше физически, а также лучше контролировать свои эмоции.
Можно ли мне делать физические упражнения?
 Если вы раньше никогда не бегали на марафонские дистанции, вряд ли вы теперь сможете это делать. Но любые упражнения, даже самые лёгкие, улучшат ваше самочувствие и помогут почувствовать себя здоровым. Исследования показали, что регулярные физические упражнения, даже самые простые, способы не только улучшить физическую форму, но и повышают качество жизни в целом.
Если вы раньше никогда не бегали на марафонские дистанции, вряд ли вы теперь сможете это делать. Но любые упражнения, даже самые лёгкие, улучшат ваше самочувствие и помогут почувствовать себя здоровым. Исследования показали, что регулярные физические упражнения, даже самые простые, способы не только улучшить физическую форму, но и повышают качество жизни в целом.Какие упражнения я могу делать для поддержания своего здоровья?
Это зависит от того, насколько вы были развиты физически до того, как вам понадобился диализ. В любом случае, прежде всего нужно поговорить с вашим врачом, а затем приступать к выполнению физических упражнений, постепенно увеличивая нагрузку. Ходьба, плавание и катание на велосипеде прекрасно подходят для поддержания хорошей физической формы. Некоторые люди считают очень полезными занятия йогой. У вас есть множество вариантов для выбора. Поищите, где можно заниматься тем, что вам по душе и не забудьте, прежде чем приступить к занятиям, посоветоваться со своим врачом.
Например, оказалось, что ходьба:
- помогает пищеварению
- повышает уровень энергии
- снижает уровень холестерина
- помогает контролировать артериальное давление и уровень сахара в крови
- снижает риск развития сердечных заболеваний
- улучшает сон
- помогает снять стресс
Можно ли мне курить?
Наряду с тем, что мы все знаем о вреде курения для лёгких и сердца, исследования показали, что оно также усугубляет заболевание почек. Курение является дополнительной нагрузкой на кровеносные сосуды и сердце. Вам следует бросить курить, если вы находитесь на диализе.
Как почечная недостаточность влияет на сексуальные отношения?
Заболевание почек может вызвать физические и эмоциональные изменения, которые могут снизить сексуальное влечение или потенцию. С началом диализной терапии мужчины могут испытывать изменения в уровнях гормонов, которые влияют на половое влечение. Обязательно обсудите этот вопрос со своим лечащим врачом, чтобы он мог подобрать для вас соответствующую медикаментозную терапию.
Как болезнь может повлиять на мою работу?
Получение диализной терапии не означает автоматическое прекращение работы. Многие пациенты с хронической болезнью почек работают полный или неполный рабочий день. Если ваш доктор не возражает, и вы достаточно хорошо себя чувствуете, вы можете продолжать работать. График процедур диализа можно изменить, чтобы он вписывался в график вашей работы.
Могут ли диализные пациенты продолжать работать, учиться?
Многие находящиеся на диализе пациенты возвращаются на работу или к учебе после того, как привыкнут к диализу. В обоих случаях обсудите свои потребности с проводящими диализ специалистами, и они попытаются согласовать график сеансов диализа с вашей работой или учёбой.
Иногда я начинаю испытывать депрессию, у меня опускаются руки и мне ничего не хочется делать, нормально ли это?
К сожалению, чувства подавленности и беспокойства характерны для пациентов на диализе. Многие пациенты после начала диализа испытывают резкие перепады настроения, с которыми бывает нелегко справиться и самим пациентам, и их семьям. Самое лучшее, что вы можете сделать — это понять, что эти чувства реальны, и ими нужно поделиться. Вы не должны справляться с этим самостоятельно. Поговорите с лечащим врачом о вашем психологическом состоянии. Некоторые люди считают полезным общаться с другими пациентами и узнавать, как они справлялись с подобной ситуацией. Открытое выражение своих чувств полезно для здоровья, и очень важно, чтобы ваша семья могла вам в этом помочь. Помните, что хроническое заболевание, подобное почечной недостаточности, оказывает воздействие и на вас, и на тех, кого вы любите. Но не изливайте свой гнев на свою семью и не заставляйте их чувствовать себя виноватыми в вашей болезни. Поговорите с врачом и психологом, они могут оказать вам большую помощь. Важно найти свой способ, как справиться с трудностями диализа так, чтобы вы могли вести полноценную жизнь вне диализа.
Многие пациенты после начала диализа испытывают резкие перепады настроения, с которыми бывает нелегко справиться и самим пациентам, и их семьям. Самое лучшее, что вы можете сделать — это понять, что эти чувства реальны, и ими нужно поделиться. Вы не должны справляться с этим самостоятельно. Поговорите с лечащим врачом о вашем психологическом состоянии. Некоторые люди считают полезным общаться с другими пациентами и узнавать, как они справлялись с подобной ситуацией. Открытое выражение своих чувств полезно для здоровья, и очень важно, чтобы ваша семья могла вам в этом помочь. Помните, что хроническое заболевание, подобное почечной недостаточности, оказывает воздействие и на вас, и на тех, кого вы любите. Но не изливайте свой гнев на свою семью и не заставляйте их чувствовать себя виноватыми в вашей болезни. Поговорите с врачом и психологом, они могут оказать вам большую помощь. Важно найти свой способ, как справиться с трудностями диализа так, чтобы вы могли вести полноценную жизнь вне диализа.
Если я не справляюсь, с кем я могу поговорить?
В диализном центре всегда есть квалифицированный сестринский и врачебный персонал, с которым вы можете поговорить о своих проблемах. Кроме того, там всегда можно будет связаться с социальными работниками, психологами и диетологами, если у вас возникнут более специфические вопросы. Весь персонал имеет богатейший опыт и сможет вас выслушать и помочь вам. Есть тысячи пациентов, которые успешно прошли через трудные начальные этапы почечной недостаточности. Важно всегда помнить, что вы не должны справляться с этим в одиночку.
Могут ли пациенты, находящиеся на диализе, путешествовать?
В принципе, да. Нефрологические центры B. Braun находятся во всех частях света, и процедура по организации диализа на отдыхе стандартная. Сотрудники из вашего центра могут помочь с решением организационных вопросов. Заранее пообщайтесь со своим врачом.
Беременность у женщин с почечной недостаточностью.
 Да или нет?
Да или нет?Гиппократия. 2011 январь; 15 (Приложение 1): 8–12.
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Женщины с почечной недостаточностью, зачавшие и продолжающие беременность, подвергаются значительному риску неблагоприятных исходов для матери и плода. Хотя достижения в дородовой и неонатальной помощи продолжают улучшать эти исходы, риски остаются пропорциональными степени лежащей в основе почечной дисфункции.
Целью данной статьи является изучение влияния различных степеней почечной недостаточности на исход беременности у женщин с хроническим заболеванием почек и предоставление, если возможно, полезных выводов о том, была ли и когда женщина с хронической болезнью почек (ХБП) беременна. , должны решить забеременеть.
В этой статье кратко рассматриваются нормальные физиологические изменения почечной функции во время беременности и делается попытка прояснить характер и серьезность рисков в условиях хронической почечной недостаточности и терминальной стадии почечной недостаточности, включая пациентов, находящихся на диализе, и реципиентов трансплантатов. .
.
Ключевые слова: беременность, хроническая болезнь почек, преэклампсия, гестационный возраст, мертворождение
Заболевания почек при беременности встречаются относительно редко. Анализируя доступную литературу, трудно определить точную частоту хронического заболевания почек во время беременности. В популяционном исследовании беременных женщин с заболеванием почек диагноз почечного заболевания до беременности был только у 0,03%9.0017 1
Следовательно, кажется разумным заключить, что хроническая почечная недостаточность у беременных встречается редко. Например, в 18-летнем обзоре из Мемориальной больницы Паркленд было всего 37 женщин, у которых беременность осложнилась умеренной или тяжелой почечной недостаточностью, при приблизительной частоте 2 на 10000 женщин 2 .
В более позднем обзоре, проведенном Trevisan et al. в 2004 г., распространенность умеренной хронической почечной недостаточности составила 6 случаев на 10 000 рождений в их больнице из 1989 по 1999 3 .
Fisher и коллеги при обзоре свидетельств о рождении и смерти в штате Колорадо с 1989 по 2001 год обнаружили 911 рождений от женщин с диагнозом заболевания почек из 747 368 рождений с частотой 0,12% (12 на 10 000) 4 .
Существует несколько возможных причин, по которым почечная недостаточность редко связана с беременностью. Первым и более распространенным является тот факт, что многие женщины со значительной почечной недостаточностью или почечной недостаточностью либо старше детородного возраста, либо бесплодны 5 , 6 .
Другой важной причиной может быть неполная отчетность или сбор данных, а также тот факт, что заболеваемость легкой почечной недостаточностью часто не включается во многие опубликованные ряды.
Указанные показатели можно уточнить при использовании классификации хронической болезни почек на пять стадий в зависимости от уровня функции почек (). Стадии 1 и 2 (нормальная или легкая почечная недостаточность с персистирующей альбуминурией) поражают до 3% женщин детородного возраста (20-39 лет). лет).Стадия 3-5 (скорость клубочковой фильтрации <60 мл/мин) поражает примерно одну из 150 женщин детородного возраста, но из-за снижения фертильности и повышения частоты ранних выкидышей беременность у этих женщин встречается реже 7 .
лет).Стадия 3-5 (скорость клубочковой фильтрации <60 мл/мин) поражает примерно одну из 150 женщин детородного возраста, но из-за снижения фертильности и повышения частоты ранних выкидышей беременность у этих женщин встречается реже 7 .
Таблица 1
Стадии хронической болезни почек
Открыть в отдельном окне
СКФ = скорость клубочковой фильтрации. (После разрешения Williams D BMJ 2008; 336: 211-215)
У большинства беременных женщин с хроническим заболеванием почек наблюдается легкая почечная дисфункция, и беременность обычно не влияет на почечный прогноз ().
Таблица 2
Оценка влияния функции почек при беременности на исход беременности и функцию почек у матери. Значения представляют собой оценочный процент пораженных женщин или новорожденных
Открыть в отдельном окне
Н/Д: Неприменимо.
Оценки основаны на литературных данных за 1985–2007 гг., когда все беременности достигли срока гестации не менее 24 недель.
*При зачатии на диализе выживает 50% младенцев; при зачатии до введения диализа выживает 75% младенцев. (С разрешения Williams D BMJ 2008; 336: 211-215)
В обзоре, проведенном Bar и коллегами, среди 46 беременностей у 38 женщин с хронической почечной недостаточностью у 22% была преэклампсия, у 22% преждевременные роды и у 13% задержка роста, тогда как частота кесарева сечения составила 24% 5 .
Низкая частота осложнений в этом обзоре объясняется тем фактом, что почти у 90% женщин была только легкая почечная недостаточность. Только 2 (4,4%) новорожденных нуждались в госпитализации в отделение реанимации новорожденных (ОРИТН).
Джонс и Хейслетт обнаружили, что среди 82 беременностей 67 женщин с почечной функцией от 3 до 5 стадий 59% были недоношенными, 37% имели задержку роста плода, 59% перенесли кесарево сечение, а выживаемость младенцев составила 93%. 9 Юнгерс и его коллеги в своем обзоре 43 беременностей у 30 женщин сообщили о частоте успешных родов живыми в 82% после исключения абортов в первом триместре 10 .
Холли и его коллеги в своем исследовании 43 беременностей у 40 женщин сообщили, что общая потеря беременности составила 32,6% 11 .
Причина различий результатов в литературе связана с различной степенью почечной недостаточности и, возможно, различными типами первичной почечной недостаточности у обследованных беременных женщин. Наличие артериальной гипертензии является значимым фактором, указывающим на неблагоприятный прогноз исхода беременности. Как указывали Lindheimer и Katz, беременные женщины с минимальной почечной дисфункцией и нормальным артериальным давлением имеют более 90% вероятность успешного исхода. Более того, маловероятно, что беременность в этой группе повлияет на прогрессирование почечной недостаточности 12 .
Популяционное исследование, проведенное в Норвегии с участием 3405 женщин, родивших 5655 одноплодных детей после 11 лет наблюдения, показало, что женщины с СКФ 60-89 мл/мин/1,73 м2 не подвергались повышенному риску преэклампсии, малому сроку беременности или преждевременным родам. рождения, если они также не были гипертоническими 13 . Существующая ранее протеинурия и артериальная гипертензия повышают этот риск. Settler и Cunnigham в обзоре 65 беременностей у 53 бессимптомных женщин со значительной протеинурией (> 500 мг/день) и отсутствием ранее существовавших заболеваний почек или диабета сообщили, что у 62% была почечная дисфункция и что у 40% сосуществовала хроническая гипертензия 14 .Они также сообщили, что 93% из 53 беременностей закончились живыми новорожденными (исключая аборты), но почти половина родов была преждевременной, а четверть имела задержку роста. Важно отметить, что у 205 из 53 женщин с последующим наблюдением заболевание прогрессировало до терминальной стадии почечной недостаточности в среднем через 5 лет.
рождения, если они также не были гипертоническими 13 . Существующая ранее протеинурия и артериальная гипертензия повышают этот риск. Settler и Cunnigham в обзоре 65 беременностей у 53 бессимптомных женщин со значительной протеинурией (> 500 мг/день) и отсутствием ранее существовавших заболеваний почек или диабета сообщили, что у 62% была почечная дисфункция и что у 40% сосуществовала хроническая гипертензия 14 .Они также сообщили, что 93% из 53 беременностей закончились живыми новорожденными (исключая аборты), но почти половина родов была преждевременной, а четверть имела задержку роста. Важно отметить, что у 205 из 53 женщин с последующим наблюдением заболевание прогрессировало до терминальной стадии почечной недостаточности в среднем через 5 лет.
Небольшие в основном неконтролируемые ретроспективные исследования показали, что женщины с наихудшей функцией почек до беременности подвергаются наибольшему риску ускоренного снижения функции почек во время беременности ().
Хроническая гипертензия, преэкламсия, анемия, задержка роста плода и преждевременные роды являются частыми осложнениями у беременных с умеренной и тяжелой почечной недостаточностью. Ретроспективная серия женщин с хронической болезнью почек (87 беременностей) выявила, что у тех, у кого исходно имелось умеренное нарушение функции почек (креатинин сыворотки 1,5-2,5 мг%), был риск снижения почечной функции во время беременности, который сохранялся после рождение примерно у половины пострадавших 7 .
В обсервационном исследовании Cunningham et al. было 37 беременностей, осложненных хронической почечной недостаточностью от умеренной (уровень креатинина сыворотки 1,5–2,5 мг%) до тяжелой (уровень креатинина сыворотки более 2,5 мг%). ). Из 26 женщин с умеренным заболеванием почек 62% имели хроническую гипертензию, 58% — преэклампсию и 73% — анемию. Более того, у 80% женщин с гипертензией и умеренным заболеванием почек развилась сочетанная преэклампсия по сравнению с 30% пациенток без гипертензии и умеренного заболевания почек 2 .
Уровень живорождения у этих 26 женщин составил 88%, уровень ограничения роста плода 35% и уровень преждевременных родов 30%. Среди 11 женщин с тяжелой почечной недостаточностью у 82% была артериальная гипертензия, у 64% была преэклампсия и у всех (100%) была анемия. У этих женщин с тяжелой почечной недостаточностью частота живорождения составила 64%, частота задержки роста плода — 43%, частота преждевременных родов — 86%. У 11 женщин с тяжелой почечной недостаточностью не было зарегистрировано мертворождений. Шесть пациенток с почечной недостаточностью средней и тяжелой степени имели 50% ухудшения почечной функции во время беременности.
Проспективное исследование, оценивающее скорость снижения функции почек у матери у 49 женщин с хронической болезнью почек 3-5 стадии до беременности, подтвердило эти более ранние наблюдения m 2 и протеинурия >1 г/24 ч до беременности показали ускоренное снижение почечной функции во время беременности 15 . Хроническая гипертензия предрасполагает женщин к преэклампсии, и это может объяснить, почему у некоторых женщин с более легкой почечной дисфункцией также наблюдается снижение почечной функции во время беременности . Риск такого снижения снижается при контроле артериальной гипертензии.
Риск такого снижения снижается при контроле артериальной гипертензии.
Исходы беременностей среди женщин, находящихся на диализе, заметно увеличились за последние годы. Окундай и его коллеги представили данные из большого регистра беременностей у диализных пациентов. При обследовании 2299 диализных отделений с участием 6230 женщин в возрасте 14-44 лет (1699 перитонеальный диализ и 4531 гемодиализ) они обнаружили 184 беременности (2%), у женщин, находившихся на диализе до зачатия, и у 57 женщин, которые изначально подвергались диализу во время беременности. Выживаемость младенцев была выше (73,6%) у тех женщин, которые начали диализ во время беременности, чем у тех, кто забеременел после начала диализа (40,2%) 16 .
Наблюдалась тенденция к лучшей выживаемости младенцев у женщин, получавших диализ ≥ 20 часов в неделю, и слабая корреляция между количеством часов диализа и гестационным возрастом (p = 0,05). Семьдесят девять процентов женщин имели некоторую степень артериальной гипертензии. , и у 32 процентов было артериальное давление выше 170/110 мм рт.ст. .11 младенцев имели врожденные аномалии, 11 имели длительные медицинские проблемы. Восемьдесят четыре процента младенцев, рожденных женщинами, зачавшими после начала диализа, были недоношенными. Авторы пришли к выводу, что увеличение времени диализа может улучшить исход, но недоношенность остается основной причиной заболеваемости и, вероятно, способствует высокой частоте долгосрочных медицинских проблем у выживших младенцев 16 .
, и у 32 процентов было артериальное давление выше 170/110 мм рт.ст. .11 младенцев имели врожденные аномалии, 11 имели длительные медицинские проблемы. Восемьдесят четыре процента младенцев, рожденных женщинами, зачавшими после начала диализа, были недоношенными. Авторы пришли к выводу, что увеличение времени диализа может улучшить исход, но недоношенность остается основной причиной заболеваемости и, вероятно, способствует высокой частоте долгосрочных медицинских проблем у выживших младенцев 16 .
В обзоре шести исследований с 1992 по 2002 г. пациенток с диализом во время беременности Холли и его коллеги сообщили о частоте беременностей 1–7% и выживаемости младенцев 30–50% 11 . исследований колебалась от 12% до 46%. Информация об осложнениях была предоставлена четырьмя исследованиями. Полидрамнион присутствовал в 42–79% случаев (три исследования), кесарево сечение — в 46–53% (два исследования) и артериальная гипертензия — в 42–79% случаев (три исследования).
Многоводие обычно происходит между 19 и 20 неделями беременности, оно связано с пиковой частотой самопроизвольных абортов во втором триместре и с началом преждевременных схваток и родов, а также связано с изменениями эпидермальной и почечной функции плода. Было высказано предположение, что кожа плода может действовать как диффузионная мембрана, позволяющая расширять пространство внеклеточной жидкости плода до амниотической жидкости, вызывая биохимические изменения амниотической жидкости 17 .
Обзор литературы поддерживает теорию о том, что интенсивный диализ дает лучшие результаты в отношении исхода беременности (т.е. живорождения). Однако нельзя сформулировать определенное утверждение о преимуществах или недостатках интенсивного диализа из-за отсутствия данных о влиянии диализа на исходы для матери или плода. Предложенный метод за последнее десятилетие заключался в увеличении частоты диализа и поддержании уровня мочевины в крови < 100 мг/мл, чтобы снизить риск развития полигидроза и, следовательно, риск преждевременных родов и преждевременных родов.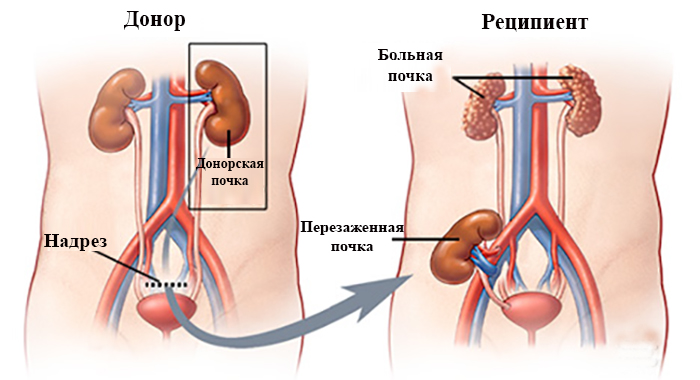 Было предложено или рекомендовано несколько отчетов о случаях, небольших наблюдений и ретроспективных исследований, поддерживающих интенсивный диализ (> 20 часов в неделю) у беременных женщин, и результаты показали улучшение материнских исходов, но, как указывалось ранее в этой статье, наличие гестационного возраста (32 недели) и вес при рождении (<1500 г) остается значительно низким 16 , 18 – 21 .
Было предложено или рекомендовано несколько отчетов о случаях, небольших наблюдений и ретроспективных исследований, поддерживающих интенсивный диализ (> 20 часов в неделю) у беременных женщин, и результаты показали улучшение материнских исходов, но, как указывалось ранее в этой статье, наличие гестационного возраста (32 недели) и вес при рождении (<1500 г) остается значительно низким 16 , 18 – 21 .
Трансплантация обычно вызывает потерю фертильности у женщин, страдающих терминальной стадией почечной недостаточности. Беременность является обычным явлением и встречается у 12% женщин детородного возраста 22 . Показатель успешной беременности превышает 90% после первого триместра, а восстановление фертильности менее распространено у женщин, перенесших трансплантацию в конце детородного возраста 8 . Первая зарегистрированная успешная беременность наступила у реципиента трансплантации почки от сестры-близнеца, выполненной в 1958 23 . С тех пор было зарегистрировано большое количество успешных беременностей у реципиентов почечного трансплантата 24 – 26 .
С тех пор было зарегистрировано большое количество успешных беременностей у реципиентов почечного трансплантата 24 – 26 .
Три наиболее важных реестра, касающихся беременности у реципиентов трансплантатов, включают Национальный реестр трансплантологии США (NTPR), добровольный реестр, начатый в 1991 г., который опирается на самостоятельную отчетность пациентов центра трансплантологии 27 , Реестр Соединенного Королевства (UKTPR), которая собрала информацию о большинстве отделений трансплантации в Соединенном Королевстве с 19с 97 по 2002 28 , а также Реестр Европейской ассоциации диализа и трансплантации, который собирал информацию об исходах из европейских стран 29 .
В ретроспективном анализе, проведенном Королевским фри и университетским колледжем медицины Лондона. Томсон Б.С. и его коллеги выявили все беременности у реципиентов трансплантатов в период с 1976 по 2001 год. Среди 48 беременностей при 24 трансплантациях 32 (68%) закончились живорождением. включая одну беременность двойней. Акушерские и материнские исходы регистрируются в 26 . Авторы сравнили свои результаты исходов новорожденных и беременностей () с результатами NTPR и UKTPR, и в их обсуждении подчеркивается решающая роль предбеременностей в развитии несостоятельности почечного трансплантата. При креатинине сыворотки >1,5 мг/дл исход беременности связан с акушерскими осложнениями. Однако недавний анализ, проведенный Университетом Британской Колумбии в Ванкувере, сообщает, что частота наступления беременности у реципиентов почки заметно ниже, чем у населения в целом, а показатели живорождения у реципиентов почечного трансплантата также намного ниже, чем предполагалось ранее. В этом обзорном исследовании Гилл Дж. и его коллеги обнаружили, что среди 16195 женщин, перенесших трансплантацию почки, в возрасте 15–45 лет в США в период с 1990 по 2003 г., частота наступления беременности составила 33 случая на тысячу и постепенно снизилась с 59 в 1990 г. до 20 в 2000 г.
включая одну беременность двойней. Акушерские и материнские исходы регистрируются в 26 . Авторы сравнили свои результаты исходов новорожденных и беременностей () с результатами NTPR и UKTPR, и в их обсуждении подчеркивается решающая роль предбеременностей в развитии несостоятельности почечного трансплантата. При креатинине сыворотки >1,5 мг/дл исход беременности связан с акушерскими осложнениями. Однако недавний анализ, проведенный Университетом Британской Колумбии в Ванкувере, сообщает, что частота наступления беременности у реципиентов почки заметно ниже, чем у населения в целом, а показатели живорождения у реципиентов почечного трансплантата также намного ниже, чем предполагалось ранее. В этом обзорном исследовании Гилл Дж. и его коллеги обнаружили, что среди 16195 женщин, перенесших трансплантацию почки, в возрасте 15–45 лет в США в период с 1990 по 2003 г., частота наступления беременности составила 33 случая на тысячу и постепенно снизилась с 59 в 1990 г. до 20 в 2000 г. Частота наступления беременности среди реципиентов почечного трансплантата была заметно ниже и снизилась быстрее, чем сообщалось в американской популяции за тот же период. Уровень живорождения в период с 1990 по 2003 год составлял 19 на тысячу женщин, перенесших трансплантацию, и снижался параллельно с уровнем беременности. Коэффициент живорождения был значительно ниже, чем сообщалось в добровольных реестрах реципиентов трансплантатов, а доля беременностей, приведших к неожиданной потере плода, со временем увеличивалась. Gill et al. пришли к выводу, что причины низкой рождаемости неясны и требуют дальнейшего изучения, и добавили, почему в будущих исследованиях следует выяснить, почему уровень беременности снизился 30 .
Частота наступления беременности среди реципиентов почечного трансплантата была заметно ниже и снизилась быстрее, чем сообщалось в американской популяции за тот же период. Уровень живорождения в период с 1990 по 2003 год составлял 19 на тысячу женщин, перенесших трансплантацию, и снижался параллельно с уровнем беременности. Коэффициент живорождения был значительно ниже, чем сообщалось в добровольных реестрах реципиентов трансплантатов, а доля беременностей, приведших к неожиданной потере плода, со временем увеличивалась. Gill et al. пришли к выводу, что причины низкой рождаемости неясны и требуют дальнейшего изучения, и добавили, почему в будущих исследованиях следует выяснить, почему уровень беременности снизился 30 .
Таблица 3
Неонатальные исходы, RFH, UKTPR и NTPR 2001
Открыть в отдельном окне . (С разрешения Thomson BC. Q J Med 2003; 96: 837-844)
Таблица 4
Сравнительные результаты и данные РФХ, УКТПР и НТПР 2001
Открыть в отдельном окне
*Гипертензия во время беременности, **Данные NTPR 1999-CsA, CsA: Cyclosporine/Neoral, RFH: Royal Free Hospital, UKTPR: UK National Transplant Pregnancy Registry, NTPR 2001: National Transplant Pregnancy Registry. (С разрешения Thomson BC. Q J Med 2003; 96: 837-844). , и долгосрочные риски для плода. Также неясно, как лучше модифицировать иммунодепрессанты или лечить отторжение во время беременности, особенно в свете появления новых препаратов, безопасность которых при беременности не установлена.0017 31 , 32 .
(С разрешения Thomson BC. Q J Med 2003; 96: 837-844). , и долгосрочные риски для плода. Также неясно, как лучше модифицировать иммунодепрессанты или лечить отторжение во время беременности, особенно в свете появления новых препаратов, безопасность которых при беременности не установлена.0017 31 , 32 .
Степень почечной недостаточности более важна, чем тип почечной недостаточности, для прогнозирования исхода беременности. У женщин с хроническим заболеванием почек и легкой почечной недостаточностью (1-2 стадии) с нормальным или контролируемым артериальным давлением беременность протекает без осложнений и с хорошим почечным исходом. Наличие неконтролируемой артериальной гипертензии и протеинурии (>500 мг/сут) неблагоприятно влияет на исход беременности. Женщины с почечной недостаточностью средней и тяжелой степени подвержены более высокому риску осложнений во время беременности. Наличие в этой группе либо артериальной гипертензии, либо протеинурии, либо их обоих предрасполагает к неблагоприятному исходу для матери и плода и ускоренному снижению почечной функции. Вероятность выжившего младенца в результате беременности у диализных пациентов выше, чем наблюдалось ранее. Увеличение времени диализа снижает частоту материнских осложнений и улучшает исход, но недоношенность остается основной причиной заболеваемости и способствует высокой частоте долгосрочных медицинских проблем у выживших младенцев. Реципиенты трансплантата почки зачинают уже более 50 лет, и результаты, полученные на основе ограниченных данных о краткосрочных и долгосрочных результатах для матери и ребенка, кажутся противоречивыми. Необходимо оценить дальнейшие ретроспективные исследования, чтобы обосновать рекомендации по лечению и дать рекомендации будущим родителям.
Вероятность выжившего младенца в результате беременности у диализных пациентов выше, чем наблюдалось ранее. Увеличение времени диализа снижает частоту материнских осложнений и улучшает исход, но недоношенность остается основной причиной заболеваемости и способствует высокой частоте долгосрочных медицинских проблем у выживших младенцев. Реципиенты трансплантата почки зачинают уже более 50 лет, и результаты, полученные на основе ограниченных данных о краткосрочных и долгосрочных результатах для матери и ребенка, кажутся противоречивыми. Необходимо оценить дальнейшие ретроспективные исследования, чтобы обосновать рекомендации по лечению и дать рекомендации будущим родителям.
1. Fink JC, Schwartz SM, Benedetti TJ, Stehman-Breen CO. Повышенный риск неблагоприятных материнских и младенческих исходов среди женщин с почечной недостаточностью. Педиатр Перинат Эпидемиол. 1998; 12: 277–287. [PubMed] [Google Scholar]
2. Cunningham FG, Cox SM, Harstad TW, Mason RA, Pritchard JA. Хроническая болезнь почек и исход беременности. Am J Obstet Gynecol. 1990; 163: 453–459. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 1990; 163: 453–459. [PubMed] [Google Scholar]
3. Trevisan G, Ramos JC, Martins-Costa S, Barros EJ. Беременность у пациенток с хронической почечной недостаточностью в клинической больнице Порту-Алегри, Бразилия. Рен Фэйл. 2004;26:29–34. [PubMed] [Google Scholar]
4. Fisher MJ, Lehnerz SD, Hebert JR, Parikh CR. Заболевания почек являются независимым фактором риска неблагоприятных исходов беременности для плода и матери. Am J почек Dis. 2004;43:415–423. [PubMed] [Google Scholar]
5. Bar J, Orvieto R, Shalev Y, Peled Y, Pardo Y, Gafter U, et al. Исход беременности у женщин с первичным заболеванием почек. Isr Med Assoc J. 2000; 2:178–181. [PubMed] [Google Scholar]
6. Шемин Д. Диализ у беременных с хронической болезнью почек. Смин циферблат. 2003;16:379–383. [PubMed] [Google Scholar]
7. Уильямс Д., Дэвисон Дж. Хроническая болезнь почек при беременности. БМЖ. 2008; 336: 211–215. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Хоу С. Беременность при хронической почечной недостаточности и терминальной стадии почечной недостаточности. Am J почек Dis. 1999; 33: 235–252. [PubMed] [Google Scholar]
Хоу С. Беременность при хронической почечной недостаточности и терминальной стадии почечной недостаточности. Am J почек Dis. 1999; 33: 235–252. [PubMed] [Google Scholar]
9. Jones DC, Hayslett JP. Исходы беременности у женщин с почечной недостаточностью средней или тяжелой степени. N Engl J Med. 1996; 335: 226–232. [PubMed] [Академия Google]
10. Jungers P, Chauveau D, Choukroun G, Moynot A, Skhiri H, Houillier P, et al. Беременность у женщин с нарушением функции почек. Клин Нефрол. 1997; 47: 281–288. [PubMed] [Google Scholar]
11. Holley GL, Bernardini J, Quadri KH, Greenberg A, Laifer SA. Исходы беременности в проспективном контролируемом исследовании до беременности и почечной недостаточности. Клин Нефрол. 1996; 45:77–82. [PubMed] [Google Scholar]
12. Lindheimer MD, Katz AL. Беременность у женщин с заболеванием почек: прогноз и лечение. Baillieres Clin Obstet Gynaecol. 1994;8:387–404. [PubMed] [Google Scholar]
13. Munkhaugen J, Lyndersen S, Romundstad PR, Wideroe TE, Egil B, Hallan S. Функция почек и будущий риск неблагоприятных исходов беременности: популяционное исследование HUNT II, Норвегия. Трансплантация нефролового циферблата. 2009; 24:3744–3750. [PubMed] [Google Scholar]
Функция почек и будущий риск неблагоприятных исходов беременности: популяционное исследование HUNT II, Норвегия. Трансплантация нефролового циферблата. 2009; 24:3744–3750. [PubMed] [Google Scholar]
14. Stetler RW, Cunningham FG. Естественное течение хронической протеинурии, осложняющей беременность. Am J Obstet Gynecol. 2001; 167:1219–1224. [PubMed] [Google Scholar]
15. Imbassiati E, Gregorini G, Cabiddu G, Gammaro L, Ambroso G, Del Giucide A. Беременность на стадиях CKDE 3–5: исходы для плода и матери. Am J почек Dis. 2007;49: 753–762. [PubMed] [Google Scholar]
16. Окундайе И., Абринко П., Хоу С. Регистрация беременности у диализных больных. Am J почек Dis. 1998; 31: 766–773. [PubMed] [Google Scholar]
17. Chapman AB, Abraham WT, Zamudio S, et al. Временные отношения между гормональными и гемодинамическими изменениями на ранних сроках беременности человека. почки инт. 1998;54:2056–2063. [PubMed] [Google Scholar]
18. Giatras I, Levy DP, Malone FD, et al. Беременность во время диализа: история болезни и рекомендации по ведению. Трансплантация нефролового циферблата. 1998;13:3266–3272. [PubMed] [Google Scholar]
Беременность во время диализа: история болезни и рекомендации по ведению. Трансплантация нефролового циферблата. 1998;13:3266–3272. [PubMed] [Google Scholar]
19. Хоу С. Модификация схем диализа при беременности. Int J Artif Organs. 2002; 25: 823–826. [PubMed] [Google Scholar]
20. Хоу С. Беременность у диализных пациентов: куда нам двигаться дальше? Семин Циферблат. 2003; 16: 376–378. [PubMed] [Google Scholar]
21. Шемин Д. Диализ у беременных с хронической болезнью почек. Семин Циферблат. 2003; 16: 379–383. [PubMed] [Google Scholar]
22. Стерджисс С.Н., Дэвисон Дж.М. Влияние беременности на долгосрочную функцию почечного аллотрансплантата. Am J почек Dis. 1992;19:167–172. [PubMed] [Google Scholar]
23. Murray JE, Reid DE, Harrison JH, et al. Успешные беременности после трансплантации почки человека. N Engl J Med. 1963; 269: 341–343. [PubMed] [Google Scholar]
24. Дэвисон Дж. М., Бейлис К. В: Медицинские расстройства в акушерской практике. 4-е издание. де Свит М., редактор. Издательство Блэквелл; стр. 198–266. [Google Scholar]
4-е издание. де Свит М., редактор. Издательство Блэквелл; стр. 198–266. [Google Scholar]
25. Toma H, Tanabe K, Tokumoto T, et al. Беременность у женщин, получающих диализ или трансплантацию почки в Японии: общенациональное исследование. Трансплантация нефролового циферблата. 1999;14:1511–1516. [PubMed] [Google Scholar]
26. Thomson BC, Kingdon EJ, Tuck SM, Fernando ON, Sweny P. Беременность у реципиентов почечного трансплантата: опыт Королевской бесплатной больницы. QJ Мед. 2003; 96: 837–844. [PubMed] [Google Scholar]
27. Amenti VT, Radomski JS, Moritz MJ, Gaughan WJ, Hecker WP, Lavelanet A, et al. Отчет Национального реестра беременных при трансплантации (NTPR): Исходы беременности после трансплантации. Клин транспл. 2005: 103–114. [PubMed] [Академия Google]
28. Sibanda N, Briggs JD, Davison JM, Jonson RJ, Rudje CJ. Беременность после трансплантации органов: отчет реестра беременных трансплантатов Великобритании. Трансплантация. 2007; 83: 1301–1307. [PubMed] [Google Scholar]
29. Rizzoni G, Elrich JH, Broyer M, Brunner FP, Bringer H, Fassbinder W, et al. Успешные беременности у женщин, получающих заместительную почечную терапию: отчет из регистра ЭДТА. Трансплантация нефролового циферблата. 1992; 7: 279–287. [PubMed] [Google Scholar]
Rizzoni G, Elrich JH, Broyer M, Brunner FP, Bringer H, Fassbinder W, et al. Успешные беременности у женщин, получающих заместительную почечную терапию: отчет из регистра ЭДТА. Трансплантация нефролового циферблата. 1992; 7: 279–287. [PubMed] [Google Scholar]
30. Джилл Дж. С., Залунардо Н., Роуз С., Тонелли Частота наступления беременности и рождаемость у реципиентов трансплантата почки. Ам Джей Трансплант. 2009 г.;9:1541–1549. [PubMed] [Google Scholar]
31. McKay DB, Josephson MA, Armenti VT, August P, Coscia LA, Davis CL, et al. Репродукция и трансплантация: отчет о консенсусной конференции AST по репродуктивным вопросам и трансплантации. Ам Джей Трансплант. 2005; 5: 1592–1599. [PubMed] [Google Scholar]
32. Маккей Д., Джозефон А. Беременность после трансплантации почки. Clin J Am Soc Нефрол. 2008;3:117–125. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Почечная агенезия/гипоплазия (название больше не используется: синдром Поттера)
Описание состояния
Агенезия почек — это состояние, которое присутствует при рождении и представляет собой отсутствие одной или обеих почек. Почки развиваются между 5-й и 12-й неделями внутриутробного развития, а к 13-й неделе они уже нормально вырабатывают мочу. Когда эмбриональные клетки почек не развиваются, это называется агенезией почек. Его часто выявляют на УЗИ плода из-за недостатка амниотической жидкости (так называемое маловодие).
Почки развиваются между 5-й и 12-й неделями внутриутробного развития, а к 13-й неделе они уже нормально вырабатывают мочу. Когда эмбриональные клетки почек не развиваются, это называется агенезией почек. Его часто выявляют на УЗИ плода из-за недостатка амниотической жидкости (так называемое маловодие).
При отсутствии обеих почек это состояние несовместимо с жизнью. 40% детей с двусторонней агенезией почек рождаются мертвыми, а если они родятся живыми, ребенок проживет всего несколько часов. Младенцы с двусторонней агенезией почек будут иметь ряд уникальных характеристик: сухая дряблая кожа, широко расставленные глаза, выступающие складки во внутренних уголках каждого глаза, острый нос и большие низко посаженные уши с отсутствием ушного хряща. Обычно у них недоразвиты легкие, отсутствует мочевой пузырь, атрезия анального канала, атрезия пищевода и необычные половые органы. Недостаток амниотической жидкости вызывает некоторые проблемы (неразвитые легкие, острый нос, косолапость), а другие проблемы возникают из-за того, что почки и пораженные структуры формируются в одно и то же время внутриутробного развития (например, уши, половые органы, пищевод).
У детей с односторонней агенезией почки (отсутствие одной почки) другие симптомы могут отсутствовать. Односторонняя агенезия почки чаще встречается при задержке внутриутробного развития (плохой рост во время беременности) и часто приводит к преждевременным родам. Это также чаще встречается, когда мать вынашивает более одного ребенка (многоплодная беременность, например, близнецы или тройни). Дети с односторонней агенезией почки обычно живут нормальной жизнью без каких-либо последствий для развития. На самом деле, во многих случаях единственная почка обнаруживается случайно, когда рентген делается для других целей. Оставшаяся почка увеличится, чтобы выполнять функцию, которую обычно выполняют две почки.
Двусторонняя агенезия почек встречается у 1 из 4500 живорожденных и обычно встречается у мальчиков. Односторонняя агенезия почки встречается у 1 из 1000-2000 живорожденных. Обычно семейного анамнеза агенезии почек нет, но в 20-36% случаев имеется генетическая причина.
