Содержание
Врач-педиатр о грудном вскармливании
Статью подготовила врач-педиатр Ермолаева Юлия Александровна
Грудное молоко — естественный полноценный продукт питания малышей. Грудное вскармливание до 6 месяцев жизни полностью удовлетворяет потребности грудничков в пищевых нутриентах, и наполовину меньше во втором полугодии жизни.
В этой статье молодые мамы найдут ответы на все интересующие их вопросы!
Доказано — 99% женщин способны кормить грудью. Истинная гипогалактия встречается только у 1% женщин, но кормление грудью также возможно после проведения косметических операций, зависит от методов операций. Полноценную консультацию предоставит оперирующий хирург.
Перечень противопоказаний для грудного вскармливания весьма ограничен и включает в себя следующие состояния:
- ВИЧ-инфекция у матери
- Открытая форма туберкулеза
- Дети с галактоземией, фенилкетонурией, болезнью «кленового сиропа»
- Прием некоторых лекарственных препаратов (в каждом конкретном случае следуйте инструкции к препарату).
 Вопрос о прекращении грудного вскармливания при приеме лекарственных препаратов обсуждается на консультации с врачом.
Вопрос о прекращении грудного вскармливания при приеме лекарственных препаратов обсуждается на консультации с врачом.
Как питаться кормящей матери
Питание кормящей женщины предусматривает полноценный рацион белковых продуктов, овощей и фруктов (источника витаминов, минералов, клетчатки), а также достаточный питьевой режим.
Разнообразие рациона питания матери определяет вкусовые пристрастия ее малыша в дальнейшем. Водная нагрузка для кормящей женщины составляет 2-2.5 литра. Белковые продукты представляются основными составляющими в рационе питания, суточное потребление белка должно соответствовать 100 г.
Углеводы, помимо хлеба и круп, должны поступать в виде овощей, фруктов, зелени. Легкоусвояемые углеводы занимают лишь пятую часть всех углеводов.
Потребность в жирах — ниже и предпочтение отдается растительным маслам и сливочному маслу. Основной причиной ограничения потребления каких-либо продуктов является их непереносимость ребенком.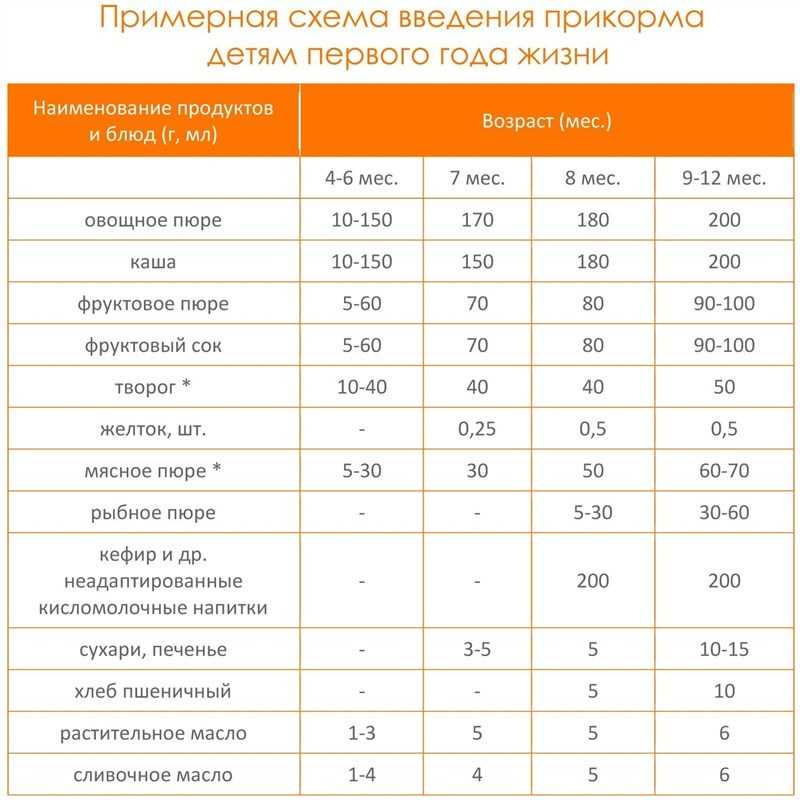
Рекомендуемые ограничения по продуктам питания:
- виноград – вызывает метеоризм;
- чеснок, лук в свежем виде — меняют вкусовые качества молока;
- белокочанная капуста, слива, чернослив, абрикос, инжир могут давать диспептические расстройства, оказывать послабляющее действие.
Для определения переносимости различных продуктов рекомендуется вести пищевой дневник, в который записывать употребляемые продукты и реакцию со стороны ребенка. Любой продукт при наличии индивидуальной непереносимости должен быть исключен.
В случае наличия у родителей аллергии, соблюдение диеты матерью проводится с первых дней жизни с целью профилактики. При нахождении матери на диете с отказом от каких-либо продуктов питания, необходимо обратиться к диетологу за составлением рациона, соответствующего потребностям кормящей маме и ребенку.
Что необходимо исключить из рациона?
К продуктам, подлежащим исключению из рациона, относятся: копчености, кофе, крепкий чай, алкогольные напитки, газированные и содержащие красители напитки. При нахождении на диете вопрос о введении заменителей, биологически-активных веществ ребенку или матери решается индивидуально после консультации с врачом-педиатром. Например, при исключении из рациона молочных продуктов рекомендуется дополнительный прием препаратов кальция.
Прием алкоголя категорически противопоказан. Курение запрещено, в том числе и пассивное.
Пищевые добавки и витаминные комплексы могут быть рекомендованы и при наличии сбалансированного полноценного питания. Среди данной категории препаратов рекомендуется принимать только те формы, которые разработаны специально для кормящих матерей.
Грудное вскармливание не требует допаивания водой. Грудное молоко на 85% состоит из воды и, при появлении жажды, ребенок компенсирует себе потребность в воде за счет грудного молока.
Кормление ребенка всегда проводить с чистыми руками. Мыть же грудь перед кормлением, а особенно с использованием моющих средств — недопустимо. Во время мытья смывается защитная смазка с сосков, предупреждающая их трещины. Мытье груди проводится только во время приема гигиенического душа.
Как часто необходимо кормить ребенка?
Кормление детей грудью рекомендуется по требованию малыша, данный режим способствует усилению лактации и выработке большего количества белка, ферментов, витаминов, защитных факторов. Очень важно научиться отличать чувство голода и беспокойную реакцию младенца по различного рода причинам, в том числе и эмоциональным.
Маме не следует давать грудь при первом крике малыша, необходимо чувствовать и понимать своего ребенка. У малышей достаточно повода для выражения негативной реакции. Самой распространенной причиной плача можно назвать повышенную требовательность ребенка, когда он хочет, чтобы его взяли, покачали, носили на руках, уделяли больше внимания и разговаривали. Многие детки требуют грудь не вследствие пищевой потребности, а с целью постоянного ощущения материнского тепла, комфорта. Внимательная мама всегда сможет определить потребности своего крохи.
Многие детки требуют грудь не вследствие пищевой потребности, а с целью постоянного ощущения материнского тепла, комфорта. Внимательная мама всегда сможет определить потребности своего крохи.
Продолжительность кормления не имеет четких норм. Каждый ребенок индивидуален и временной промежуток для полного насыщения может составлять от 5 до 40 мин. Этот же принцип необходимо учитывать при расчете количества кормлений.
Новорожденный ребенок чаще прикладывается к груди, до 10-12 раз в сутки. По мере роста ребенка количество кормлений уменьшается до 6-8. Индивидуальный ритм кормления вырабатывается к 1 месяцу жизни. Ночное кормление является обязательным условием для сохранения достаточной лактации, это обусловлено суточным ритмом выработки пролактика — гормона лактации. Определить достаточность питания можно по прибавкам в весе малыша, количествах выделенной мочи и стула. В норме частота мочеиспусканий 20-25 раз в сутки.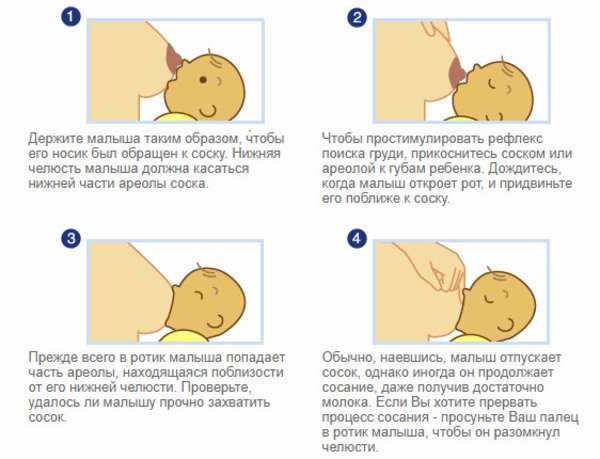
По своему составу выделяют раннее и позднее молоко. Раннее молоко является менее калорийным и содержит больше воды, микроэлементов, витаминов. Позднее молоко более богато белками и жирами. Данный факт определяет необходимость получения обоих видов молока ребенком. Для равномерной выработки молока необходимо соблюдать принцип чередования прикладывания к груди. Можно давать обе груди на одно кормления только в случаях полного опустошения первой груди для потребления ребенком и раннего и позднего молока. Прерывистый характер кормления не обеспечивает ребенка достаточным калоражем и может служить причиной дефицита массы.
Как правильно кормить ребенка?
Правильная техника прикладывания к груди определяет успех грудного вскармливания. Критерием правильного захвата служит отсутствие видимой части ареолы. Первые сосательные движения более быстрые, затем ритм замедляется.
Если отпустивший грудь малыш находится в состоянии беспокойства, вероятнее всего, имеет место неправильная техника прикладывания и ребенок остался голодным. В такой ситуации нужно повторно предложить эту грудь, правильно приложить ребенка. В первый месяц возможно сосание с длительными промежутками по причине становления лактации.
Лактостаз, мастит — как предотвратить и вылечить?
Одной из частых проблем, с которой сталкиваются молодые мамы — лактостаз, характеризующийся нагрубанием молочных желез, болезненностью и лихорадкой. Данное состояние возникает в результате дисбаланса между потреблением молока ребенком и его выработкой.
Из медицинских причин следует, в первую очередь, обратить внимание на размер уздечки языка ребенка. Короткая уздечка препятствуют правильному захвату соска и нарушает технику сосания. По этой причине, в 1 месяц рекомендуется осмотр детского стоматолога. При отсутствии адекватной терапии лактостаз переходит в мастит, а в дальнейшем — в абсцесс грудных желез. Данные проявления могут появиться на любой стадии лактации, но чаще на 2-3 й неделе после родов.
Короткая уздечка препятствуют правильному захвату соска и нарушает технику сосания. По этой причине, в 1 месяц рекомендуется осмотр детского стоматолога. При отсутствии адекватной терапии лактостаз переходит в мастит, а в дальнейшем — в абсцесс грудных желез. Данные проявления могут появиться на любой стадии лактации, но чаще на 2-3 й неделе после родов.
Единственным методом лечения лактостаза и мастита является выведение молока из груди. Самым простым и эффективным способом является прикладывание ребенка к набухшей груди и только в качестве вспомогательного метода — сцеживание. К сцеживанию молока прибегают в случаях, когда кормление грудью невозможно. Сосательная функция ребенка по своей силе превышает эффективность современных молокоотсосов. Сцеживание можно проводить как рукой, так и с помощью специальных приспособлений — молокоотсосов. В продаже на сегодняшний день представлен широкий выбор данных приспособлений. Эффект, как правило, наступает через 1-2 дня, когда уходят болезненные ощущения, нормализуется температура, а объем выработанного молока соответствует потребностям малыша.
Среди рекомендаций по лечению и профилактике могут быть следующие:
- регулирование техники прикладывания к груди;
- более частое кормление больной грудью;
- правильное положения тела во время сна с исключением сдавливания молочных желез;
- и т.д.
Использование листьев белокочанной капусты не имеет доказательной базы! При повышении температуры, болевых ощущениях разрешен прием ибупрофена, парацетамола в средних дозах.
В схему лечения мастита обязательно включена антибактериальная терапия. Отлучение от груди при приеме антибиотиков, разрешенных на грудном вскармливании, является недопустимым, так как основным механизмом лечения является эффективное выведение молока. В случаях развития абсцесса требуется хирургическое лечение путем разреза с обязательным дренированием полости.
В случаях развития абсцесса требуется хирургическое лечение путем разреза с обязательным дренированием полости.
Можно ли хранить грудное молоко?
При необходимости, ребенка можно кормить свежим и/или замороженным сцеженным грудным молоком. Хранение молока должно осуществляться только в чистой, а лучше — в стерильной посуде из стекла или пластиковых пакетах, а также бутылках, предназначенных для хранения материнского молока. Для каждого сцеживания используется отдельная посуда, либо пакеты для хранения. Объем сцеженного молока в среднем должен составлять 100-120 мл, что соответствует разовому объему кормления. Срок хранения сцеженного молока при комнатной температуре составляет 3-4 часа, максимально до 6 часов.
Свежее молоко в холодильнике при температуре ниже 4 градусов может находиться до 3-8 дней при условии использования стерильной тары. Хранение при размораживании замороженного молока в этих же условиях — 24 часа. Замороженное молоко в морозилке при постоянной температуре может находиться в течение 1 года. Подогрев сцеженного охлажденного или замороженного молока осуществляется при комнатной температуре, либо в посуде с теплой водой и ни в коем случае не на водяной бане с кипящей водой. Повторная заморозка размороженного молока недопустима. Охлажденное грудное молоко приближено к составу свежего и сохраняет факторы защиты.
Замороженное молоко в морозилке при постоянной температуре может находиться в течение 1 года. Подогрев сцеженного охлажденного или замороженного молока осуществляется при комнатной температуре, либо в посуде с теплой водой и ни в коем случае не на водяной бане с кипящей водой. Повторная заморозка размороженного молока недопустима. Охлажденное грудное молоко приближено к составу свежего и сохраняет факторы защиты.
Когда лучше отлучать ребенка от груди?
Естественный отказ от груди рекомендуется после 12 месяцев жизни. В настоящее время для подавления лактации приоритет отдается физиологическим способам. Фармакологическими методам по развитию побочных эффектов отошли на второй план.
Остались вопросы? Запишитесь на консультацию к врачу-педиатру или запланируйте консультацию онлайн!
ЗАПИСАТЬСЯ НА ПРИЕМ К ВРАЧУ-ПЕДИАТРУ
9 распространённых ошибок в уходе за малышом до года
В совместном спецпроекте с брендом Ибуфен ® рассказываем, как избежать классических ошибок в уходе за маленьким ребёнком.

Первый год жизни ребёнка – очень ответственный и волнительный период для каждой семьи. Маленький человек ещё не может объяснить, что у него болит или чего он хочет, поэтому родителям предстоит научиться понимать малыша без слов и узнать, в каких ситуациях обращаться к педиатру.
Ошибка 1: Сразу сбивать повышенную температуру жаропонижающими препаратами
Некоторые взрослые привыкли пичкать себя лекарствами при первых симптомах болезни, но ребёнку такой подход скорее навредит. Детский организм учится самостоятельно бороться с вирусами и инфекциями, а повышение температуры – его естественная реакция. Жар может быть вызван острыми респираторными вирусными инфекциями (ОРВИ), которые сопровождаются кашлем, насморком и головной болью. Для борьбы с ними в крови вырабатывается противовирусное вещество интерферон, оно блокирует возбудитель инфекции и помогает макрофагам (клеткам иммунной системы) убивать вредные микроорганизмы. При этом ребёнок капризничает, а взрослым хочется облегчить страдания любимого чада. Но прежде чем что-то предпринимать, врачи советуют разобраться, как именно лихорадит малыша: лихорадка бывает розовой и белой.
При этом ребёнок капризничает, а взрослым хочется облегчить страдания любимого чада. Но прежде чем что-то предпринимать, врачи советуют разобраться, как именно лихорадит малыша: лихорадка бывает розовой и белой.
При розовой лихорадке ребёнок горячий и ему жарко. Сосуды расширяются, организм борется с инфекцией и активно избавляется от лишнего тепла. При розовой лихорадке помогают физические методы охлаждения. Но если ребёнку ещё нет трёх месяцев, лучше незамедлительно обратиться к врачу.
Если лихорадка белая, то высокая температура сопровождается бледной кожей. При белой лихорадке физические методы охлаждения могут навредить, поэтому лучше сразу обращаться за медицинской помощью. То же самое необходимо сделать и когда жар сопровождают сыпь, интенсивная головная боль, бледность, тошнота или рвота.
Если физические методы не помогают: температура продолжает повышаться или долго держится на отметке 38°C у новорожденных и 39°C у малышей старше трёх месяцев, педиатры рекомендуют жаропонижающие препараты.
Обычно их два – парацетамол и ибупрофен (Компания АО «Медана Фарма» производит ибупрофен под брендом Ибуфен ®). Оба средства действуют по принципу анальгетиков и сбивают температуру. У каждого из них есть свои противопоказания и положительные свойства, поэтому лекарство и дозировку ребёнку должен назначить опытный врачпедиатр. Парацетамол вредит печени при чрезмерном употреблении, а ибупрофен противопоказан детям младше трёх месяцев. Перед применением лекарственного средства следует проконсультироваться с врачом и ознакомиться с инструкцией (Крамарев С.А. «Лечение лихорадки у детей», Национальный медицинский университет им. А.А. Богомольца г. Киев, УДК 616.91/.93-053.2-085.4).
Ошибка 2: Обтирать ребёнка уксусом, водкой или спиртом, чтобы сбить высокую температуру
Попадая на кожу, уксус или спирт быстро испаряется вместе с потом и охлаждает тело. Но у этого метода много противников, в том числе Всемирная организация здравоохранения (ВОЗ).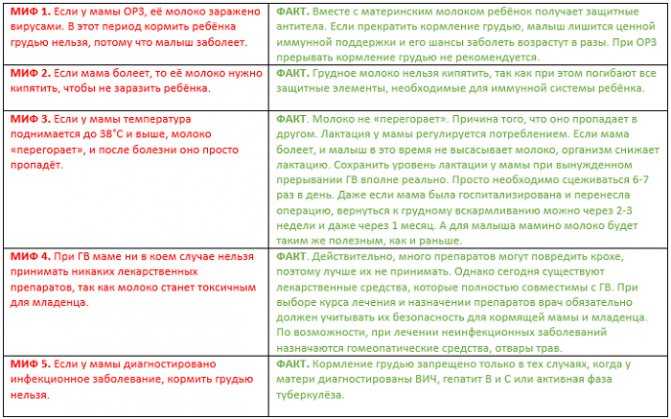 Уксус и спирт, впитываясь в кожу, попадают в кровь, отравляя организм. Чем суше кожа, тем активнее всасывание. Боле того, в момент обтирания ребёнок вдыхает пары спирта, что может привести к спазму гортани.
Уксус и спирт, впитываясь в кожу, попадают в кровь, отравляя организм. Чем суше кожа, тем активнее всасывание. Боле того, в момент обтирания ребёнок вдыхает пары спирта, что может привести к спазму гортани.
Раздеть ребёнка и перенести в проветренную комнату, закрыв перед этим окна. Чтобы избежать обезвоживания, малыша нужно регулярно поить тёплой водой, измеряя температуру каждые два часа. Если температура не падает, оботрите ребёнка ватным тампоном, смоченным тёплой кипячёной водой, после чего оставьте его открытым, либо прикройте тонкой пелёнкой. Растирание кожи улучшает кровоток, а испарение влаги снижает температуру на 1–1,5 °C.
Но если температура не снижается, необходимо обратиться за медицинской помощью. Врач подскажет нужное лекарство и дозировку. Кому-то лучше подходит ибупрофен, кому-то парацетамол.
Ибупрофен (под брендом Ибуфен ®) назначают при простудных заболеваниях, детских инфекциях, сопровождающихся повышенной температурой тела, в том числе при поствакцинальных реакциях, гриппе, фарингите, при болевом синдроме: зубной боли/прорезывании зубов, головной боли, ушной боли.
Укутанный ребёнок с высокой температурой ещё сильнее потеет, от чего многие воспалительные процессы распространяются быстрее. Прежде чем укутать малыша, оцените обстановку в доме. Температура в комнате, где лежит ребёнок, должна быть 18-20 °C. Если малыша не знобит, достаточно лёгкой одежды и одеяла или чего-то полегче. При этом не забывайте регулярно переодевать вспотевшего ребёнка.
Ошибка 4: Пытаться самостоятельно остановить фебрильные судороги
Фебрильные судороги возникают у детей при высокой температуре в возрасте от шести месяцев до трёх-четырёх лет. При первых признаках судорог терапевты рекомендуют ополоснуть малыша в тёплой ванночке с температурой воды 36,6 °C. Предугадать склонность ребёнка к фебрильным судорогам невозможно. Известный педиатр Евгений Комаровский говорит, что им подвержены от 2,5 до 5% детей. Если судороги случились однажды, то вероятность их повторения 30%.
Если судороги случились однажды, то вероятность их повторения 30%.
Во время судорог врачи настоятельно не рекомендуют пытаться удержать ребёнка, прижимать его к себе, делать искусственное дыхание, разжимать ему челюсти и уж тем более поить лекарствами. Необходимо перевернуть малыша со спины на бок и обеспечить ему свободное дыхание, сняв верхнюю часть одежды, а затем вызывать врача и зафиксировать время приступа.
Ошибка 5: Отказываться от плановой вакцинации, рекомендуемой Министерством здравоохраненияБлагодаря изобретению вакцин человечество забыло о многих опасных болезнях, например, натуральной оспе, которая только в XVII веке унесла жизни 60 млн человек. С детства нас защищает иммунная система, но инфекций и вирусов настолько много и они настолько изменчивы, что иммунитет может не справиться. Поэтому нужен так называемый приобретенный иммунитет, который появляется в результате вакцинации.
С прививкой в организм попадает ослабленная копия вируса или инфекции, которую иммунитет способен победить и запомнить. Если человек столкнётся с настоящей болезнью в будущем, выработанные клетки памяти сразу запустят защитную реакцию.
Если человек столкнётся с настоящей болезнью в будущем, выработанные клетки памяти сразу запустят защитную реакцию.
По данным ВОЗ, плановая вакцинация ежегодно спасает жизни и здоровье трёх млн детей. Отказ от вакцинации – это риск новых инфекционных вспышек. Например, в Великобритании в 1998 году после выхода научной статьи о вреде прививок родители стали массово отказываться прививать детей. Позже исследование признали фальсификацией, но если в 1997 году от кори привили 91,5% детей, то в 2004 – всего 79,9%. В итоге участились случаи заражения корью: с 56 в 1998 году до 740 в 2006 году и 1370 в 2008 году. В Ирландии с 1999 по 2000 год корью заболели 300 детей, трое из них умерли.
Подробнее о прививках мы писали в статье «Зачем нужна вакцинация и почему отказываться от прививок слишком опасно?»
Ошибка 6: Отказываться от грудного вскармливания до года
Иногда грудное вскармливание невозможно из-за проблем со здоровьем у мамы или у ребёнка, но в этом пункте мы имеет ввиду только субъективные причины. Такие как страх испортить форму груди или нежелание соблюдать диету. Первые шесть месяцев врачи рекомендуют кормить ребёнка только грудным молоком, даже если у мамы его не хватает. Потом детский рацион постепенно пополняется, но продолжать кормить малыша грудью нужно минимум до года.
Такие как страх испортить форму груди или нежелание соблюдать диету. Первые шесть месяцев врачи рекомендуют кормить ребёнка только грудным молоком, даже если у мамы его не хватает. Потом детский рацион постепенно пополняется, но продолжать кормить малыша грудью нужно минимум до года.
Включать прикорм в рацион ребёнка, врачи рекомендуют только после шести месяцев. Потребность в прикорме появляется, когда малыш начинает активнее тратить энергию и много двигаться. Параллельно снижается темп прибавки веса. Прикорм рассчитан на здорового ребёнка. Если с самочувствием малыша что-то не так, лучше не экспериментировать, пока не посоветуетесь с врачом. Важный момент в прикорме – сам процесс питания: педиатры советуют позволять малышу учиться кушать самому и вмешиваться, как можно реже.
Ошибка 8: Позволять ребёнку собой манипулировать
Ближе к году малыш уже понимает, чего хочет или что ему неприятно. Он пытается утвердить свои предпочтения, возражает и капризничает, но долгосрочных связей между эмоциями и действиями ещё не строит. Ребёнок хочет сохранить собственный комфорт, и привлекает внимание взрослых криком. Как можно заметить, эта привычка у многих людей не проходит и во взрослом возрасте.
Он пытается утвердить свои предпочтения, возражает и капризничает, но долгосрочных связей между эмоциями и действиями ещё не строит. Ребёнок хочет сохранить собственный комфорт, и привлекает внимание взрослых криком. Как можно заметить, эта привычка у многих людей не проходит и во взрослом возрасте.
Специально для таких случаев существует правило игнорирования. Но игнорировать нужно не ребёнка, а его поведения. Убедитесь, что ничто не угрожает безопасности малыша и его здоровью. Если с вашим чадом всё в порядке, значит, он просто пытается манипулировать. Эффективнее всего в такие моменты не кричать и продолжать спокойно разговаривать и улыбаться. Ребёнок не успокаивается? Покинуьте зону видимости малыша так, чтобы он знал, что его слышат. Как только малыш замолчит, возвращайтесь обратно. Снова начнёт кричать, опять отходите. Вскоре ребёнок поймёт, что куда эффективнее говорить спокойно, без истерик и криков.
Ошибка 9: Включать ребёнку мультики во время еды
Некоторые родители с раннего возраста включают детям мультики на смартфоне или планшете во время еды. Увлеченный яркими картинками, ребёнок заглатывает ложку за ложкой без капризов. В краткосрочной перспективе родителям так гораздо проще. А у ребёнка тем временем формируется вредная привычка. В следующий раз он не будет есть, пока ему не включат мультики.
Увлеченный яркими картинками, ребёнок заглатывает ложку за ложкой без капризов. В краткосрочной перспективе родителям так гораздо проще. А у ребёнка тем временем формируется вредная привычка. В следующий раз он не будет есть, пока ему не включат мультики.
Французская академия наук даже издала книгу “Ребёнок и экраны” (L’enfant et les crans). По мнению французских ученых, в возрасте 2–3 лет у детей формируются церебральные механизмы – своеобразный фундамент для дальнейшего более сложного обучения. Использование гаджетов в раннем возрасте может привести к синдрому дефицита внимания, подавления креативного начала, фантазии, творческого потенциала. Не подпускать детей к каким-либо экранам до трёх лет советует и ВОЗ.
Погружаясь в игры или мультфильмы на экране, маленький ребёнок не использует
тонкую зрительно-моторную координацию, как если бы играл с обычными игрушками,
фантазировал, учился говорить или выражал эмоции. Безусловно, есть развивающие
мобильные игры и передачи. Они пригодятся, когда малыш научится хорошо
воспринимать информацию и понимать речь.
Они пригодятся, когда малыш научится хорошо
воспринимать информацию и понимать речь.
Подогрев детского питания | Medela
Сэнди Боман, MSN, RNC-NIC
Поделиться этим содержимым
Практика подогрева грудного молока для кормления давно стала стандартом в отделениях интенсивной терапии. В немалой степени это связано с тем, что большая часть сцеженного грудного молока ранее была заморожена, требуя как минимум разморозки.
В одной из самых ранних публикаций, посвященных подогреву прикорма младенцев, рассматривалось принятие младенцами холодного или прохладного кормления.1 Большинство младенцев (67%) принимали холодное кормление, и не было обнаружено различий в характере роста между группами, которых кормили холодным, холодным или теплым молоком. . Эти младенцы, вероятно, были крупнее и здоровее, чем те, которых мы обычно видим в отделениях интенсивной терапии сегодня. Несмотря на обнаружение того, что младенцы «принимают» молоко, практика подогрева молока для кормления после замораживания или охлаждения долгое время применялась как для больничного, так и для домашнего кормления. Есть несколько теоретических причин подогревать молоко перед кормлением. У младенцев с очень низкой массой тела при рождении кормление холодным молоком может привести к изменениям температуры тела, хотя это никогда не было хорошо изучено. В исследованиях была предпринята попытка показать влияние колебаний температуры кормления и влияние на скорость метаболизма, остатки, влияние на температуру тела и характер роста. Гонсалес действительно показал увеличение остатков, связанных с холодным кормлением, но с тех пор это не повторялось, и это был довольно небольшой размер выборки. С тех пор изменились и многие другие методы. Итак, польза от прогрева кормлений и до какой идеальной температуры до сих пор без веских доказательств. Однако нет никаких доказательств того, что это вредно. Итак, принятой практикой является подогрев до какой-то пока не определенной температуры. Ассоциация банков человеческого молока выступала за подогрев пищи до температуры тела для недоношенных детей, особенно для детей с риском развития некротизирующего энтероколита.
Есть несколько теоретических причин подогревать молоко перед кормлением. У младенцев с очень низкой массой тела при рождении кормление холодным молоком может привести к изменениям температуры тела, хотя это никогда не было хорошо изучено. В исследованиях была предпринята попытка показать влияние колебаний температуры кормления и влияние на скорость метаболизма, остатки, влияние на температуру тела и характер роста. Гонсалес действительно показал увеличение остатков, связанных с холодным кормлением, но с тех пор это не повторялось, и это был довольно небольшой размер выборки. С тех пор изменились и многие другие методы. Итак, польза от прогрева кормлений и до какой идеальной температуры до сих пор без веских доказательств. Однако нет никаких доказательств того, что это вредно. Итак, принятой практикой является подогрев до какой-то пока не определенной температуры. Ассоциация банков человеческого молока выступала за подогрев пищи до температуры тела для недоношенных детей, особенно для детей с риском развития некротизирующего энтероколита. 3 Доношенным детям кормление можно давать при температуре тела, комнатной температуре или прямо из холодильника. В попытках определить, при какой температуре на самом деле доставляется корм, было проведено несколько исследований (Dumm et al, 2013, Lawlor-Klean, Lefaivor, Weisbrock, 2013). Dumm et al. продемонстрировали диапазон температуры молока от 21,8°C до 36,2°C.4 Lawlor-Klean, Lefaiver, Weisbrock продемонстрировали диапазон температуры молока от 22°C до 46,4°C5. под утеплением. Перегревание может привести к ухудшению некоторых полезных свойств грудного молока и/или влиянию на температуру младенцев. Недостаточное нагревание может привести к воздействию на пищеварение и/или температуру тела младенца. Возможно ли, чтобы молоко, подогретое до более высокой температуры, не оставлялось на длительное время в режиме непрерывного кормления из-за опасений роста бактерий?
3 Доношенным детям кормление можно давать при температуре тела, комнатной температуре или прямо из холодильника. В попытках определить, при какой температуре на самом деле доставляется корм, было проведено несколько исследований (Dumm et al, 2013, Lawlor-Klean, Lefaivor, Weisbrock, 2013). Dumm et al. продемонстрировали диапазон температуры молока от 21,8°C до 36,2°C.4 Lawlor-Klean, Lefaiver, Weisbrock продемонстрировали диапазон температуры молока от 22°C до 46,4°C5. под утеплением. Перегревание может привести к ухудшению некоторых полезных свойств грудного молока и/или влиянию на температуру младенцев. Недостаточное нагревание может привести к воздействию на пищеварение и/или температуру тела младенца. Возможно ли, чтобы молоко, подогретое до более высокой температуры, не оставлялось на длительное время в режиме непрерывного кормления из-за опасений роста бактерий?
Нагревание может происходить различными способами. Были приняты четкие рекомендации относительно избегания нагревания в микроволновой печи. 3 Предыдущие рекомендации включали предпочтение нагревания под «проточной водой». Однако в реальном мире это обычно непрактично. Продолжительность времени, необходимого для размораживания или нагревания корма до соответствующей температуры, нереальна для медсестры, чтобы провести ее у раковины, держа бутылку под проточной водой! Оттаивание молока также может происходить различными способами. Все используют оттаивание при комнатной температуре, в холодильнике или в теплой воде. Если молоко размораживают в теплой воде, оно часто достигает комнатной температуры или даже теплее перед тем, как будет снято с водяной бани. После того, как молоко нагреется до комнатной температуры или выше, его нельзя возвращать в холодильник или использовать более чем на несколько часов, обычно не более 4 часов6. Если размороженное молоко не планируется использовать в течение этих 4 часов окно, его следует оттаивать, но не нагревать. Размораживание в холодильнике или с помощью контролируемого механизма, например, доступного в настоящее время на рынке, следует проводить во избежание нагревания.
3 Предыдущие рекомендации включали предпочтение нагревания под «проточной водой». Однако в реальном мире это обычно непрактично. Продолжительность времени, необходимого для размораживания или нагревания корма до соответствующей температуры, нереальна для медсестры, чтобы провести ее у раковины, держа бутылку под проточной водой! Оттаивание молока также может происходить различными способами. Все используют оттаивание при комнатной температуре, в холодильнике или в теплой воде. Если молоко размораживают в теплой воде, оно часто достигает комнатной температуры или даже теплее перед тем, как будет снято с водяной бани. После того, как молоко нагреется до комнатной температуры или выше, его нельзя возвращать в холодильник или использовать более чем на несколько часов, обычно не более 4 часов6. Если размороженное молоко не планируется использовать в течение этих 4 часов окно, его следует оттаивать, но не нагревать. Размораживание в холодильнике или с помощью контролируемого механизма, например, доступного в настоящее время на рынке, следует проводить во избежание нагревания. Все эти доступные методы требуют времени для оттаивания. Поэтому кормление наших младенцев требует предварительного планирования на день или смену, включая следующую смену!
Все эти доступные методы требуют времени для оттаивания. Поэтому кормление наших младенцев требует предварительного планирования на день или смену, включая следующую смену!
Назад к подогреву кормлений…. Обычно это теплая водяная баня или один из доступных сейчас механических методов. Опасения по поводу ванны с теплой водой, помимо ненадежной конечной температуры, включают возможное загрязнение кормления. Вопрос о загрязнении заслуживает обсуждения. Водопроводная вода часто содержит «приемлемый» уровень бактерий, который не вызывает беспокойства у нормального здорового населения. Тем не менее, загрязнение корма для новорожденного из группы высокого риска, безусловно, может вызвать проблему. Водопроводная вода часто содержит «приемлемый» уровень Pseudomonas и других бактерий, которые мы считаем смертельными в отделении интенсивной терапии интенсивной терапии. Даже небольшое количество этих бактерий может быть опасным для жизни младенцев из группы высокого риска. В некоторых недавних работах по повышению производительности, проведенных в Калифорнии для снижения инфекций кровотока, было обнаружено, что одна из предполагаемых причин инфекции кровотока по крайней мере в 15% случаев, не связанных с центральными линиями, была связана с транслокацией бактерий из кишечника. даже при отсутствии диагностированного некротизирующего энтероколита (неопубликованные данные). Поэтому тщательное управление кормлением является обязательным для этой уязвимой группы населения. Кроме того, если температура молока действительно важна для предотвращения пищевой непереносимости и некротизирующего энтероколита и, возможно, для ускорения роста, то какое влияние оказывает увеличенное время ожидания предварительно подогретого непрерывного корма или кормления с течением времени на конечную температуру молока? когда он достигает младенца? Если молоко сцеживается от 30 минут до 4 часов с трубкой, идущей от помпы к трубке для кормления как внутри, так и снаружи инкубатора, температура будет меняться в течение этого периода времени в большей или меньшей степени в зависимости от комнатной температуры, продолжительности времени инфузии и инкубатора. температура.
даже при отсутствии диагностированного некротизирующего энтероколита (неопубликованные данные). Поэтому тщательное управление кормлением является обязательным для этой уязвимой группы населения. Кроме того, если температура молока действительно важна для предотвращения пищевой непереносимости и некротизирующего энтероколита и, возможно, для ускорения роста, то какое влияние оказывает увеличенное время ожидания предварительно подогретого непрерывного корма или кормления с течением времени на конечную температуру молока? когда он достигает младенца? Если молоко сцеживается от 30 минут до 4 часов с трубкой, идущей от помпы к трубке для кормления как внутри, так и снаружи инкубатора, температура будет меняться в течение этого периода времени в большей или меньшей степени в зависимости от комнатной температуры, продолжительности времени инфузии и инкубатора. температура.
Как и многие другие неонатальные проблемы, подогрев молока требует дополнительных исследований. Несколько вопросов, на которые необходимо ответить, включают:
Какова идеальная температура молока для кормления?
Влияет ли температура молока на рост и если да, то на кого?
Влияет ли температура молока на толерантность к кормлению, и если да, то на кого?
Влияет ли температура молока на общую температуру тела? Одно исследование показало, что независимо от того, какой была температура молока, температура тела повышалась. Вероятно, это связано с увеличением скорости метаболизма после кормления. Верно ли это также для недоношенных детей и распространяется ли это на глубоко недоношенных детей? Скорее всего, небольшие кормления, которые мы даем очень недоношенным детям, не вызывают такого увеличения скорости метаболизма и, следовательно, температуры тела.
Вероятно, это связано с увеличением скорости метаболизма после кормления. Верно ли это также для недоношенных детей и распространяется ли это на глубоко недоношенных детей? Скорее всего, небольшие кормления, которые мы даем очень недоношенным детям, не вызывают такого увеличения скорости метаболизма и, следовательно, температуры тела.
Мы часто думаем о кормлении младенцев как о простой, почти бессмысленной задаче в отделении интенсивной терапии. По мере того, как мы узнаем все больше и больше об их пищевых потребностях и подготовке к кормлению, мы знаем, что это так же, как тонкость газообмена при заболеваниях легких, требует утонченности и внимания. Правильное питание в нужное время имеет решающее значение для крошечных детей, чей мозг требует большую часть питания.
Каталожные номера:
1. Gibson JP. Реакция 150 младенцев на холодные смеси. J Педиатр . 1958 год; 52: 404–406
2. Gonzales I, DurveaEJ, Vasquez E, Garahty N Влияние температуры энтерального кормления на толерантность к кормлению у недоношенных детей. Неонатальная сеть . 1995;14(3):39-43.
Неонатальная сеть . 1995;14(3):39-43.
3. Североамериканская ассоциация банков грудного молока, Inc. (2011 г.). Передовая практика сцеживания, хранения грудного молока и обращения с ним в больницах, домах и детских учреждениях . HMBANA: Западный Хартфорд, Коннектикут.
4. Дамм М., Хэммс М., Саттон Дж., Райан-Венгер Н. Практика подогрева грудного молока в отделениях интенсивной терапии и физиологическое воздействие температуры грудного молока на недоношенных детей. Достижения в области неонатологии Уход . 2013;13(4):279-287.
5. Lawlor-Klean P, Lefaiver CA, Wiesbrock J. Восприятие медсестрами температуры молока при родах по сравнению с реальной практикой в отделении интенсивной терапии новорожденных. Достижения в области ухода за новорожденными . 2013;13(5):E1-E10.
6. Роббинс С., Мейерс Р. Группа практики детского питания. (2011). Кормление младенцев: Руководство по приготовлению грудного молока и детских смесей в учреждениях здравоохранения 2-е изд. Американская ассоциация диетологов.
Американская ассоциация диетологов.
Ищете дополнительные материалы с профессиональной точки зрения Сэнди Боман?
Просмотреть ее запись в блоге Использование грудного молока .
Сэнди Сандквист Боман имеет более чем 30-летний опыт ухода за новорожденными. В дополнение к своей клинической работе она очень активна в Национальной ассоциации неонатальных медсестер, является автором или редактором нескольких журнальных статей и глав в книгах, а также выступает на национальном уровне по различным неонатальным темам. В настоящее время она занимается исследовательской работой по улучшению медицинского обслуживания новорожденных. Сэнди также является клиническим консультантом Medela. Дополнительную информацию о Сэнди, ее работе и интересах можно найти на https://www.linkedin.com/in/sandy-beauman-0a140710/.
Лихорадка у младенцев и новорожденных: что нужно знать
Время от времени у вашего малыша может повышаться температура и он может заболеть. Очевидно, что вашему ребенку это не доставляет удовольствия, а для вас как для родителя может быть стрессом, особенно если вы не уверены, что может вызвать лихорадку. Узнайте, на какие симптомы следует обращать внимание, какая температура считается высокой у младенцев, и что вы можете сделать, чтобы понизить температуру вашего малыша и обеспечить ему комфорт.
Очевидно, что вашему ребенку это не доставляет удовольствия, а для вас как для родителя может быть стрессом, особенно если вы не уверены, что может вызвать лихорадку. Узнайте, на какие симптомы следует обращать внимание, какая температура считается высокой у младенцев, и что вы можете сделать, чтобы понизить температуру вашего малыша и обеспечить ему комфорт.
Что такое лихорадка?
Лихорадка сама по себе не является болезнью; скорее это симптом основного заболевания, обычно инфекции. Это временное повышение температуры является признаком того, что организм борется с болезнью, стимулируя лейкоциты, которые борются с инфекцией.
Небольшое повышение температуры тела не считается истинной лихорадкой и обычно не вызывает беспокойства. Истинная лихорадка — это когда температура тела выходит за пределы нормы. Продолжайте читать, чтобы узнать больше о нормальных диапазонах температуры и лихорадке у младенцев и маленьких детей.
Нормальная температура тела и лихорадка у новорожденных, младенцев и детей ясельного возраста
Нормальная температура тела у всех разная — у младенцев, малышей, детей старшего возраста и даже у взрослых. Не только это, но и температура у всех самая высокая между поздним днем и ранним вечером, а самая низкая — между полуночью и ранним утром.
Младенцы, младенцы и дети младшего возраста имеют более высокую нормальную температуру тела, чем дети старшего возраста, подростки и взрослые. Более того, температура у ребенка будет разной в зависимости от его возраста, того, чем он занимается в данный момент и времени суток. На самом деле, нормальная температура новорожденного может варьироваться до 1 градуса по Фаренгейту в течение дня.
Если вы измеряете температуру вашего ребенка из прямой кишки, уха или лба (с помощью термометра височной артерии), показание 100,4 градусов по Фаренгейту или выше обычно указывает на лихорадку. Показания ректальной температуры считаются наиболее точными для младенцев, особенно в возрасте до 3 месяцев.
Показания ректальной температуры считаются наиболее точными для младенцев, особенно в возрасте до 3 месяцев.
При подмышечном измерении, взятом из подмышки вашего ребенка, 99 градусов по Фаренгейту или выше часто считается лихорадкой. Температура отсечки, как правило, ниже, потому что измерения в области подмышек менее точны.
Что вызывает лихорадку у младенцев?
Лихорадка — это симптом, который может возникнуть при любом типе инфекции. Вот почему часть лечения лихорадки всегда будет включать в себя и устранение ее первопричины.
Лихорадка вашего ребенка может быть вызвана любым из следующих:
Ушные инфекции
Общие простуды
Инфекции мочевы
RSV
Круп
Грипп (грипп)
Пневмония
SEPSIS (Blood Infections)
11198SEPSIS (Blood Infections) 9000
98SPESIS (Blood Infections).

Другие состояния, связанные с лихорадкой у младенцев
Прорезывание зубов , которое у большинства детей начинается в возрасте около 6 месяцев, может способствовать небольшому повышению температуры у вашего ребенка, но прорезывание зубов обычно не является причиной лихорадки . (Узнайте больше о симптомах прорезывания зубов.)
Прививки . У младенцев и детей младшего возраста после плановых прививок может наблюдаться скачок температуры.
Болезнь, связанная с жарой или Тепловой удар — это редкое, но очень серьезное состояние, при котором окружающее тепло, а не инфекция или внутреннее состояние, вызывает резкое повышение температуры тела. Эта проблема может возникнуть, когда ребенок находится в жаркой среде, например на пляже или в перегретой машине, или когда ребенок переодет в жаркую и влажную погоду. Никогда не оставляйте младенца или ребенка одного в закрытой машине даже на минуту. Если вы считаете, что у вашего ребенка может быть тепловой удар, позвоните по номеру 9. 11 или отвезите их в отделение неотложной помощи.
11 или отвезите их в отделение неотложной помощи.
Признаки лихорадки у младенцев
Может быть трудно определить, есть ли у вашего ребенка лихорадка. Но если ваш ребенок выглядит или ведет себя необычно, и вы думаете, что у него может быть жар, рекомендуется измерить его температуру. Имейте в виду, что изменение поведения или уровня активности вашего ребенка часто является лучшим показателем болезни, чем высокая температура.
Следующие признаки в сочетании с лихорадкой могут указывать на то, что ваш ребенок болен:
Change in behavior or activity level
Fussier than usual
Sleepier than usual
Warmer than usual
Appears flushed
Sweats more than usual
Thirstier чем обычно.
Обращайте внимание на следующие симптомы, которые наряду с лихорадкой у вашего ребенка являются общими признаками болезни:
Боль в ухе
Боль в горле
Сыпь
Боль в животе.

Как измерить температуру вашего ребенка
Если вы подозреваете, что у вашего ребенка высокая температура, особенно после того, как вы заметили некоторые из перечисленных выше признаков, лучше всего использовать цифровой электронный термометр для измерения его температуры. Использование цифрового термометра-пустышки или лихорадочной полоски, поцелуй в лоб или просто прикладывание тыльной стороны ладони ко лбу не являются точными способами измерения лихорадки.
Следуйте инструкциям, прилагаемым к термометру, так как каждый продукт может работать по-разному, или попросите своего лечащего врача показать вам, как измерять температуру у вашего малыша. Не оставляйте ребенка без присмотра при измерении температуры и держите отдельные термометры для ректального и орального измерения.
Лучшее место для измерения температуры вашего ребенка зависит от его возраста. Вот несколько рекомендаций относительно того, какой метод следует использовать при измерении температуры у вашего ребенка:
от 0 до 3 месяцев .
 Возьмите 90 146 ректальных показаний 90 147, которые считаются наиболее точными. Или используйте термометр височной артерии, представляющий собой инфракрасный сканер, который вы проводите над лбом вашего ребенка.
Возьмите 90 146 ректальных показаний 90 147, которые считаются наиболее точными. Или используйте термометр височной артерии, представляющий собой инфракрасный сканер, который вы проводите над лбом вашего ребенка.От 3 до 6 месяцев. Снять показания ректально или под мышкой . Вы также можете использовать термометр височной артерии.
6 месяцев и старше. Это возраст, когда вы можете начать измерять температуру вашего ребенка с помощью цифрового ушной (барабанный) термометр. Вы также можете продолжать снимать ректальные показания цифровым термометром или использовать термометр височной артерии. Вам нужно подождать, чтобы измерять температуру вашего ребенка устно, пока ему не исполнится 4 года.
Что делать, если у вашего ребенка жар
Когда у вашего ребенка жар, вашей первой мыслью может быть укутать его, особенно если у него также есть озноб. Однако это может усугубить лихорадку. Не надевайте на ребенка лишнюю одежду и не накрывайте его одеялом — вы хотите, чтобы жар ушел, а лихорадка снизилась, а не поднялась.
Однако это может усугубить лихорадку. Не надевайте на ребенка лишнюю одежду и не накрывайте его одеялом — вы хотите, чтобы жар ушел, а лихорадка снизилась, а не поднялась.
Вот способы снизить температуру у вашего ребенка:
Охладите окружающую среду. Убедитесь, что в комнате вашего ребенка прохладно и комфортно. Подумайте о том, чтобы установить вентилятор для циркуляции холодного воздуха по комнате.
Используйте более легкую одежду. Оденьте ребенка в легкую одежду. Вы хотите, чтобы тепло тела ушло, чтобы температура упала.
Дайте много жидкости. Убедитесь, что ваш ребенок получает много жидкости, чтобы предотвратить обезвоживание. Продолжайте кормить ребенка грудью или смесью в возрасте до 6 месяцев. Малышам старше 6 месяцев можно дополнительно предлагать воду или раствор для пероральной регидратации.
Поощряйте отдых. Используйте любую возможность, чтобы ваш ребенок отдыхал, пока лихорадка не пройдет.

Предоставить лекарства. Лечащий врач вашего ребенка может порекомендовать жаропонижающее лекарство. Мы подробно рассмотрим это в следующем разделе.
Если лихорадка является результатом инфекционного заболевания, такого как грипп или ветряная оспа, лучше держать ребенка подальше от других детей, пожилых людей и людей с более слабой иммунной системой.
Жаропонижающие препараты
При лихорадке лекарства могут не требоваться, за исключением тех случаев, когда ребенок испытывает дискомфорт. Спросите лечащего врача вашего ребенка, нужны ли жаропонижающие лекарства или нет, и внимательно следуйте всем инструкциям по дозировке. Всегда консультируйтесь с врачом, прежде чем давать какие-либо лекарства ребенку младше 2 месяцев.
Аспирин не рекомендуется детям, так как он может привести к серьезному заболеванию, называемому синдромом Рея . Вы можете дать ацетаминофен или ибупрофен своему малышу после того, как получите зеленый свет от его поставщика. Ацетаминофен может быть рекомендован, если вашему ребенку 3 месяца и старше, и ибупрофен, если ему 6 месяцев и старше.
Ацетаминофен может быть рекомендован, если вашему ребенку 3 месяца и старше, и ибупрофен, если ему 6 месяцев и старше.
Что касается дозировки, следуйте инструкциям на этикетке продукта. Дозировка обычно зависит от веса вашего ребенка и возраста. Всегда используйте мерный прибор, поставляемый с продуктом, а не бытовую чайную ложку.
Когда звонить поставщику медицинских услуг вашего ребенка
Лечащий врач вашего ребенка может дать более конкретные рекомендации о том, когда следует связаться с ним, но в целом вам необходимо звонить врачу, когда вашему ребенку
2 месяца или меньше и у него температура 100,4 градусов. Температура по Фаренгейту или выше (звоните немедленно)
Возраст от 3 до 6 месяцев и температура 101 градус по Фаренгейту или выше
Старше 6 месяцев и температура 103 градуса по Фаренгейту или выше.

Обязательно сообщите лечащему врачу вашего ребенка точные показания и метод (ректально, через лоб, под мышкой или в ухе), которые вы использовали для измерения температуры вашего ребенка.
Немедленно свяжитесь с лечащим врачом вашего ребенка или обратитесь за неотложной помощью, если лихорадка вашего ребенка держится более 24 часов, или если у вашего новорожденного или старшего ребенка помимо лихорадки наблюдается любое сочетание этих симптомов:
Рвота
Диарея
Неконтролируемое плач
Крутая
Влияние
Голубые губы, язык, или гвозди
. Огнетальное место для подтолк.
Вялость
Затрудненное дыхание
Слюнотечение
Судороги (подробнее о фебрильных судорогах см. ниже)
Фебрильные судороги
В редких случаях лихорадка может вызвать так называемые фебрильные судороги — судороги, которые могут случиться у детей в возрасте от 6 месяцев до 5 лет. Этот тип приступа обычно длится от нескольких секунд до одной минуты.
Этот тип приступа обычно длится от нескольких секунд до одной минуты.
Быть свидетелем фебрильных судорог у вашего ребенка может быть одной из самых страшных вещей, которые вы можете себе представить, но будьте уверены, что этот тип судорог почти всегда безвреден.
Это признаки фебрильной судороги:
Ваш ребенок выглядит необычно, напрягается, дергается и закатывает глаза
Ваш ребенок не отвечает или теряет сознание
обычный.
Если у вашего ребенка фебрильные судороги, выполните следующие действия:
Положите его на кровать или пол вдали от предметов, которые могут причинить ему вред
Положите их на бок, чтобы они не подавились
Ослабьте одежду вокруг их шеи и головы
Следите за любым затрудненным дыханием, например, за синюшным лицом; при любых проблемах с дыханием немедленно звоните 911
Если припадок длится более 15 минут, немедленно звоните 911.

Дополнительные меры предосторожности при фебрильных судорогах у вашего малыша:
Ничего не кладите ребенку в рот
Не держите и не ограничивайте ребенка
Не давайте жаропонижающие препараты
Не кладите ребенка в прохладное или теплое помещение ванна.
Если у вашего ребенка были фебрильные судороги, как можно скорее сообщите об этом его лечащему врачу, чтобы вы могли записаться на осмотр.
The Bottom Line
Лихорадка является симптомом основного заболевания, инфекции, такой как ушная инфекция, грипп или даже обычная простуда. Лучший способ лечения лихорадки — это лечение основного заболевания. Однако в большинстве случаев домашнее лечение, включающее гидратацию и отдых, является лучшим способом снизить температуру.
Если у вашего ребенка в возрасте до 2 месяцев температура 100,4 градусов по Фаренгейту или выше, немедленно сообщите об этом своему лечащему врачу.
