Содержание
Поллиноз: симптомы, диагностика, причины, лечение
Поллиноз или «сенная лихорадка» — это аллергическое заболевание, с которым наиболее часто обращаются за помощью к аллергологу люди разных возрастов. Поллиноз возникает у человека от контакта с пыльцой различных растений и преимущественно поражает слизистые оболочки глаз и дыхательных путей. В природе очень многие виды растительной или цветочной пыльцы обладают выраженной аллергической активностью, которая у высокочувствительных людей после контактирования с пыльцой становится причиной появления сезонного заболевания с целым комплексом аллергических реакций. Но огромное количество людей на земле может не испытывать никакого дискомфорта от контакта с пылящими растениями. Разве что от наличия у цветущего растения резкого запаха, от которого человек может чихнуть пару раз. Но для людей, страдающих поллинозом, радость от пробуждения природы омрачается развитием аллергии. У многих пациентов с симптомами этого сезонного заболевания полностью нарушается привычный ритм жизни – он не в состоянии работать, учиться и даже заниматься повседневными делами. Отчего же так происходит?
Отчего же так происходит?
Причины развития поллиноза
Аллергическая реакция – это, прежде всего, реакция иммунной системы человека на попадание некого чужеродного вещества (аллергена) из внешней среды в организм человека. При поллинозе в качестве такого вещества выступает цветочная пыльца растений. У обычного человека, неподверженного ее опасному воздействию, при вдыхании и выдыхании пыльцы не наблюдается никакой иммунной реакции. Но иммунная система пациента с поллинозом после попадания мельчайшей пыльцы, даже в 10 микрон, в дыхательные пути или же на слизистую оболочку глаз или на кожу, включает систему распознавания аллергического вещества, как какого-нибудь болезнетворного вируса или бактерии, после чего начинает от этого «вредного» агента активно защищаться – появляется аллергическая реакция или аллергическое воспаление. Аллергию на пыльцу растений могут иметь от 1 до 15-20% населения, в зависимости от климатической зоны и региональных особенностей.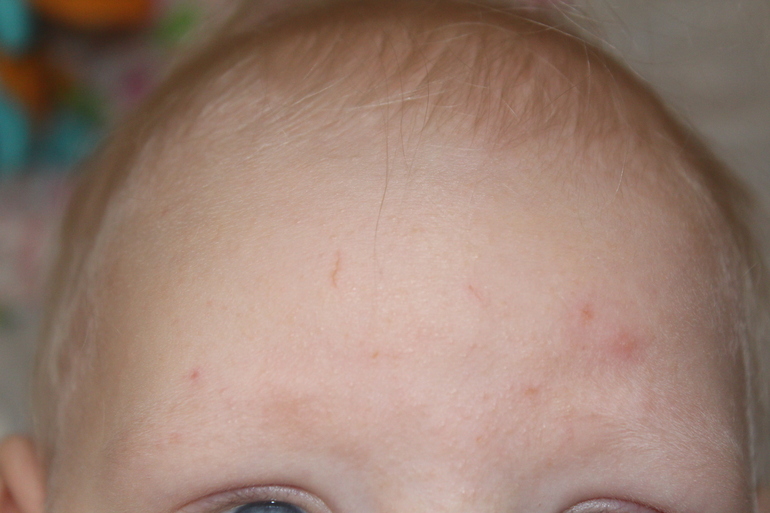 Естественно, что на севере болеют реже, а на юге чаще. Периоды обострения поллиноза напрямую связаны с периодами цветения определенных растений. Аллергическая реакция у пациентов проявляется при цветении ольхи, березы, орешника, дуба, семейства злаковых культур, полыни, амброзии и многих других растений. Симптоматика поллиноза усиливается при ветреной и сухой погоде вследствие увеличения концентрации в воздухе пыльцы. С наступлением сырой и дождливой погоды количество пыльцы снижается и выраженность заболевания уменьшается. Значительную роль в развитии поллиноза играет наследственная предрасположенность. Клинически доказано, что если оба родителя ребенка подвержены аллергическим заболеваниям, то вероятность проявления аллергии у ребенка может достигать 80%, если только один из родителей является аллергиком – 25-40%. В случаях, когда такого заболевания у родителей не наблюдалось – риск развития аллергического заболеваний составляет всего 10 %.
Естественно, что на севере болеют реже, а на юге чаще. Периоды обострения поллиноза напрямую связаны с периодами цветения определенных растений. Аллергическая реакция у пациентов проявляется при цветении ольхи, березы, орешника, дуба, семейства злаковых культур, полыни, амброзии и многих других растений. Симптоматика поллиноза усиливается при ветреной и сухой погоде вследствие увеличения концентрации в воздухе пыльцы. С наступлением сырой и дождливой погоды количество пыльцы снижается и выраженность заболевания уменьшается. Значительную роль в развитии поллиноза играет наследственная предрасположенность. Клинически доказано, что если оба родителя ребенка подвержены аллергическим заболеваниям, то вероятность проявления аллергии у ребенка может достигать 80%, если только один из родителей является аллергиком – 25-40%. В случаях, когда такого заболевания у родителей не наблюдалось – риск развития аллергического заболеваний составляет всего 10 %.
Симптомы и проявления поллиноза
Наиболее частые проявления – это симптомы аллергического ринита, для которого характерны:
— продолжительное чихание- обильное слизистое отделяемое из носа
— зуд в области носа
— першение в ротоглотке
— стекание слизи по задней стенке глотки («постназальный затек»)
— заложенность носа
У большинства пациентов ринит сочетается с аллергическим конъюнктивитом:
— покраснение и отек слизистых оболочек глаз,
— зуд век,
— светобоязнь,
— слезотечение,
— «песок в глазах».
Еще одним проявлением поллиноза может быть пыльцевая бронхиальная астма, когда появляется:
— кашель,
— затрудненное дыхание,
— «хрипы» и/или «посвистывание» в груди,
— удушье.
Несколько реже при поллинозе наблюдаются зудящие высыпания на коже (крапивница) или локальные отеки (отеки Квинке или ангионевротические отеки), отдельные проявления атопического дерматита.
Степени тяжести поллиноза
В зависимости от симптомов поллиноз может иметь легкую, среднюю или тяжелую степень тяжести.
При средне-тяжелом и тяжелом течении могут наблюдаться симптомы пыльцевой интоксикации в виде общей слабости, недомогания, головной боли, снижения аппетита. В случае неадекватного лечения поллиноза или при тяжелом его течении могут появиться осложнения болезни в следствие присоединения вторичной инфекции – гнойный конъюнктивит, гайморит, гаймороэтмоидит, бронхит, пневмония.
У некоторых пациентов реакция на пыльцу растений может сопровождаться симптомами развития пищевой аллергии, причем её проявления будут носить круглогодичный характер. Например, если у пациента наблюдается аллергия к пыльце деревьев, то у него может появиться реакция и на плоды деревьев (яблоки, груши, персики, абрикосы, сливы, орехи и т.д.), а также на сырую морковь и некоторые другие виды продуктов. Это проявляется наличием першения в горле, дискомфорта в области горла, зудом, отечностью в полости рта и в области горла.
Иногда поллиноз и аллергический ринит могут сопровождаться развитием полипозного риносинусита. Необходимо знать, что проявления сезонного аллергического ринита, бронхиальной астмы наблюдаются не только при аллергии на пыльцу растений, но и на плесневые грибы (плесень). Огромное количество микроскопических спор плесневых грибов появляются в воздухе с начала спорообразования — с марта и до середины осени.
Таким образом, поллиноз может протекать и в рамках круглогодичного аллергического ринита (персистирующего аллергического ринита), когда происходит сочетание аллергии к пыльце растений с аллергией к внесезонным аллергенам.
Очень часто поллиноз может скрываться под диагнозами «хронический ринит» или «вазомоторный ринит», что уводит в сторону от выбора правильной тактики лечения.
Диагностика поллиноза
Если у вас возникают подозрения на развитие поллиноза необходимо, прежде всего, обратиться за квалифицированной помощью к терапевту или аллергологу. Очень важно исключить наличие заболеваний, имеющие сходное течение. Прежде всего, это ОРЗ (ОРВИ), острый трахеит или бронхит. Важно помнить, что только опытный аллерголог-иммунолог с помощью современного диагностического оборудования, может с точностью поставить правильный диагноз и назначить адекватное лечение.
Лечение и диагностику поллиноза в Национальном медицинском исследовательском центре оториноларингологии ФМБА России успешно проводят специалисты отделения аллергологии и иммунологии. Прежде всего, для выставления диагноза «поллиноз» аллерголог-иммунолог проводит тщательный сбор и анализ анамнеза пациента, тщательный осмотр. При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов.
При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов.
В нашем Центре специалист-аллерголог проводит комплексную аллергодиагностику пациенту для уточнения причинно-значимого аллергена. Аллергообследование проводится с использованием самых современных методов диагностики. Кожные тесты позволяют выявить аллерген уже через 20 минут после начала проведения теста.
Кожное аллерготестирование хорошо себя зарекомендовало и для диагностики бытовой аллергии (аллергии на домашнюю пыль, микроскопического клеща, библиотечную или книжную пыль), аллергии на домашних животных (эпидермальной аллергии), пищевой аллергии.
Кожные тесты – это безопасный и высокоинформативный метод обследования. Такие тесты целесообразно проводить вне обострения аллергического заболевания. В НМИЦО проводится так называемое «прик-тестирование» — это наиболее современный метод кожных тестов. Преимущество «прик-тестирования» по сравнению с классическими скарификационными тестами заключается в меньшей травматизации кожи при более высокой специфичности реакции (т.е. исключается неспецифическая реакция кожи на скарификационное воздействие, уменьшается вероятность «ложноположительного» результата).
Преимущество «прик-тестирования» по сравнению с классическими скарификационными тестами заключается в меньшей травматизации кожи при более высокой специфичности реакции (т.е. исключается неспецифическая реакция кожи на скарификационное воздействие, уменьшается вероятность «ложноположительного» результата).
Техника проведения пробы заключается в нанесении на кожу предплечья маленьких капель, содержащих различные аллергены. Затем проводится минимальный поверхностный прокол кожи («прик» означает укол), а затем, через 20 минут после нанесения, производится визуальный анализ произошедшей реакции. При наличии аллергии в месте нанесения виновного аллергена возникает волдырная реакция. По размеру волдыря определяется степень реакции.
Кожное тестирование больным поллинозом желательно проводить в осеннее-зимний период. Рекомендуется проведение тестов после прекращения приема противоаллергических средств, так как на фоне приема антигистаминных препаратов происходит «блокировка» кожи и тесты могут показать ложноотрицательный результат. При необходимости пациенту проводится анализ крови на наличие аллергических антител (иммуноглобулинов Е, IgE) к самым разнообразным аллергенам. Этот анализ можно делать пациентам любого возраста вне зависимости от проводимого лечения и фазы заболевания.
При необходимости пациенту проводится анализ крови на наличие аллергических антител (иммуноглобулинов Е, IgE) к самым разнообразным аллергенам. Этот анализ можно делать пациентам любого возраста вне зависимости от проводимого лечения и фазы заболевания.
Особенности проведения аллергических проб у детей
Аллергические пробы проводят детям, достигшим 5-летнего возраста. Для малышей младше пятилетнего возраста, мы рекомендуем проведение другого метода исследования – специфическое исследование крови на наличие белковых антител – специфических иммуноглобулинов класса Е, которые вырабатываются иммунной системой в ответ на воздействие пыльцы определенного вида. В отличии от кожных тестов, такое исследование можно проводить в течении всего года, не обращая внимание на прием медицинских препаратов и состояние здоровья пациента. Данное исследование является единственным аллергологическим методом выявления поллиноза у малышей.
Лечение поллиноза
Можно ли избавиться от поллиноза навсегда? К сожалению, в настоящее время до сих пор не существует лекарства, которое могло бы полностью вылечить это заболевание. Современная медицина также не может и изменить генотип, формирующий заболевание у пациента. Но значительно облегчить страдания больного поллинозом может. Кроме того, существует особый метод нелекарственной терапии, позволяющий значительно уменьшить или даже предупредить проявления болезни, предотвратить прогрессирование болезни (вчастности, переход аллергического риноконъюнктивита в бронхиальную астму), а в некоторых случаях убрать проявления поллиноза на много лет. Правильное лечение поллиноза подбирает и проводит только аллерголог-иммунолог.
Современная медицина также не может и изменить генотип, формирующий заболевание у пациента. Но значительно облегчить страдания больного поллинозом может. Кроме того, существует особый метод нелекарственной терапии, позволяющий значительно уменьшить или даже предупредить проявления болезни, предотвратить прогрессирование болезни (вчастности, переход аллергического риноконъюнктивита в бронхиальную астму), а в некоторых случаях убрать проявления поллиноза на много лет. Правильное лечение поллиноза подбирает и проводит только аллерголог-иммунолог.
В отделении аллергологии и иммунологии ФГБУ НМИЦО ФМБА России лечение поллиноза проводят опытные аллергологи-иммунологи в соответствии с мировыми стандартами лечения аллергических заболеваний. После того как выявлен причинно-значимый аллерген, пациенту необходимо исключить полностью или ограничить контактирование с данным аллергеном. В период пыления указанного аллергена наиболее радикальный способ лечения – это уехать в другую климатическую зону, туда где этой пыльцы не бывает (высокогорье, северные территории и т. д.) или пыление аллергенных растений происходит в более ранние или более поздние сроки. Не смотря на то, что это является самым эффективным способом избежать проявлений поллиноза, в нашей обычной жизни применить его не всегда возможно. И тогда возникает необходимость в приеме специальных противоаллергических средств в период проявлений болезни. Они могут быть как общего (системного) действия – таблетки, инъекции, так и местного воздействия — спрей для носа, глазные капли, ингаляционные средства.
д.) или пыление аллергенных растений происходит в более ранние или более поздние сроки. Не смотря на то, что это является самым эффективным способом избежать проявлений поллиноза, в нашей обычной жизни применить его не всегда возможно. И тогда возникает необходимость в приеме специальных противоаллергических средств в период проявлений болезни. Они могут быть как общего (системного) действия – таблетки, инъекции, так и местного воздействия — спрей для носа, глазные капли, ингаляционные средства.
Аллерголог-иммунолог отделения каждому пациенту производит индивидуальное назначение приема лекарственных терапевтических препаратов, принимая во внимание возраст пациента, тяжесть и клинические проявления болезни, наличие сопутствующих заболеваний. На сегодняшний день, самым успешным и эффективным способом лечения поллиноза, позволяющим не только влиять на возникающие симптомы болезни, но и сделать так, чтобы сезонная аллергия исчезла на несколько лет, либо ее проявления стали минимальными – это аллерген-специфическая (АСИТ) или специфическая (СИТ) иммунотерапия.
АСИТ является единственным патогенетическим методом лечения поллиноза. АСИТ позволяет изменить ответную реакцию иммунной системы на аллерген, сделать так, чтобы контакт с аллергеном в сезон пыления не вызывал у пациента аллергической реакции организма. Достигается это путем дозированного введения пациенту по определенной методике возрастающих концентраций аллергена – от самых минимальных, изначально не вызывающих никаких проявлений, до высоких концентраций. За время проведения АСИТ в иммунной системе происходит перестройка и она перестает болезненно реагировать на поступающий аллерген. Этот вид лечения проводится только под контролем квалифицированного аллерголога-иммунолога, т.к. происходит введение не лекарства, а самого источника болезни.
Данное лечение имеет массу нюансов, которое только в грамотных руках специалиста может быть безопасным и эффективным. Для достижения стойкого эффекта в соответствии с международными стандартами лечение должно проводиться в течение 3-5 лет. При этом используются различные методики. Возможно предсезонное введение аллергена (подкожно, в руку) в течение нескольких месяцев по 2-3 инъекции в неделю; возможно использование аллергена пролонгированного характера, который вводится реже – на этапе набора дозы 1 раз в неделю, затем – 1 раз в месяц. Возможно проведение сублингвальной (подъязычной) АСИТ, когда пациент по определенной схеме капает аллерген самостоятельно дома под язык, а к аллергологу-иммунологу периодически приходит для контроля и коррекции проводимой терапии. Этот метод применим и маленьким пациентам, начиная с 5-ти летнего возраста.
При этом используются различные методики. Возможно предсезонное введение аллергена (подкожно, в руку) в течение нескольких месяцев по 2-3 инъекции в неделю; возможно использование аллергена пролонгированного характера, который вводится реже – на этапе набора дозы 1 раз в неделю, затем – 1 раз в месяц. Возможно проведение сублингвальной (подъязычной) АСИТ, когда пациент по определенной схеме капает аллерген самостоятельно дома под язык, а к аллергологу-иммунологу периодически приходит для контроля и коррекции проводимой терапии. Этот метод применим и маленьким пациентам, начиная с 5-ти летнего возраста.
Метод АСИТ выбирается аллергологом-иммунологом с учетом индивидуальных особенностей каждого пациента, т.е. исходя из медицинских показаний / противопоказаний и того, какая методика более удобна пациенту.Не проводите лечение поллиноза самостоятельно, не применяйте разрекламированные «волшебные препараты», которые в лучшем случае – не принесут никакого эффекта лечения, а в худшем случае могут нанести Вашему организму и жизни непоправимый вред!
Профилактика поллиноза
Профилактика развития поллиноза проста:
— по возможности, в период цветения переехать в другую климатическую местность;
— в период обострения, без крайней необходимости, не выходить на улицу, исключить загородные прогулки, особенно в ветряную погоду;
— прогулки на открытом воздухе только в вечернее время суток, желательно после дождя или в пасмурную погоду;
— регулярная влажная уборка квартиры, увлажнение оконных сеток;
— удаление из жилого помещения ковров, ковровых покрытий, мягких игрушек;
— исключение любой фитотерапии (лечения растительными компонентами), соблюдение диеты, исключение меда и других продуктов пчеловодства, при аллергии к пыльце деревьев
– исключение в сезон пыления любых плодов деревьев, сырой моркови, при аллергии к пыльце злаковых трав
– исключение из рациона пищевых злаков (в т.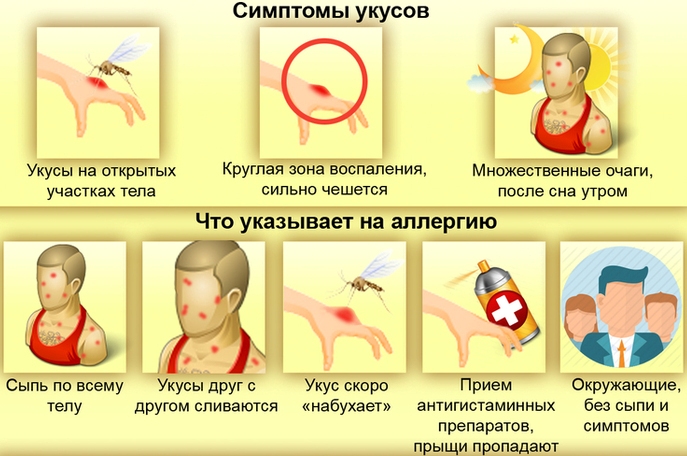 ч. хлеба, злаковых каш, отрубей и т.д.), при аллергии к пыльце сложноцветных
ч. хлеба, злаковых каш, отрубей и т.д.), при аллергии к пыльце сложноцветных
– нерафинированное подсолнечного масла, майонеза, халвы, цикория, бахчевых культур.
Прыщи на лице — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
- ИНВИТРО
- Библиотека
- Симптомы
- Прыщи на лице
Угри
Акне
Грибок
Аллергия
Менопауза
СПКЯ
Гиперкератоз
Интоксикация
5203 02 Декабря
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).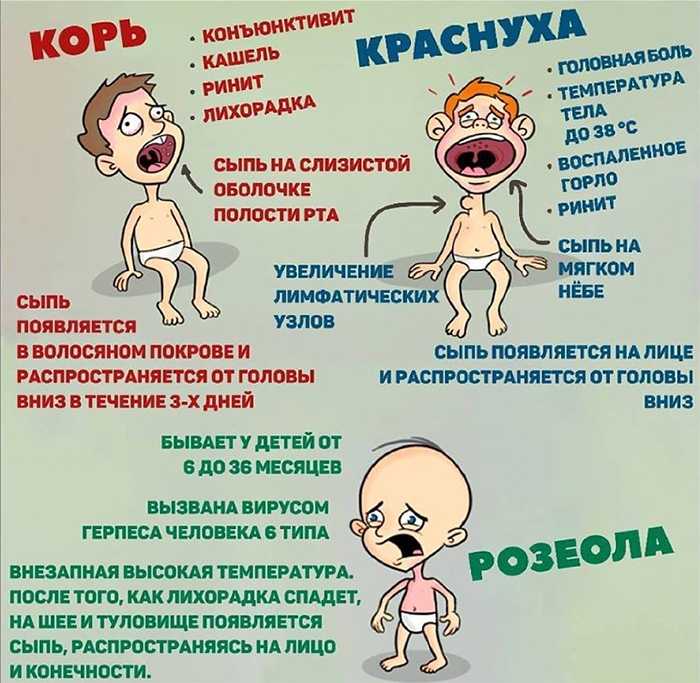
Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
Воспалительные элементы сразу бросаются в глаза за счет своих размеров. Кожа вокруг них истончается и краснеет, сквозь нее просвечивается гнойное содержимое прыща. При ощупывании обычно возникают болезненные или дискомфортные ощущения. Существует несколько разновидностей воспалительных высыпаний:
Существует несколько разновидностей воспалительных высыпаний:
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
- Узлы (нодулы) – глубокие твердые подкожные папулы ярко-красного, синюшного или багрового цвета размером от 1 до 3 см, выступающие на поверхность кожи, часто сопровождающиеся гнойными выделениями.

- Кистозные прыщи – признак поражения глубоких слоев кожи, свидетельствующий о наличии воспаления с образованием гноя. Кисты, расположенные на небольшом расстоянии друг от друга, имеют тенденцию к слиянию, формируя целую цепь, соединенную свищами.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.
Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии ( Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.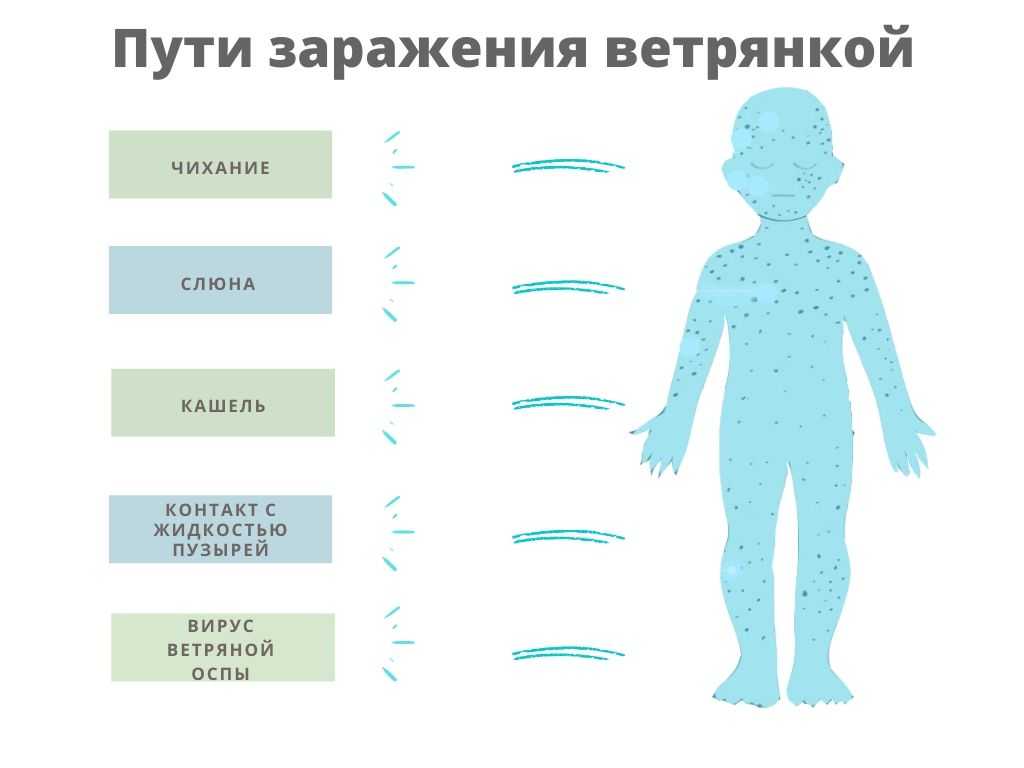
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
-
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
- Стрептококковые и стафилококковые инфекции провоцируют образование прыщей.
- Острые респираторные заболевания часто сопровождаются гнойными высыпаниями на коже.
- Генетические особенности гормонального фона, склонность кожи к выработке избыточного количества кожного сала или излишняя чувствительность к тестостерону часто передаются по наследству.
- Стресс приводит к повышению выработки гормона кортизола, который провоцирует развитие гиперплазии сальных желез и, соответственно, повышенную выработку кожного сала.
- Неправильно подобранные средства для ухода за кожей лица.

- Ультрафиолетовое излучение снижает местный иммунитет кожи и повышает риск формирования комедонов.
- Спонтанная сыпь может быть следствием аллергической реакции, в том числе, после приема некоторых лекарственных препаратов, например, иммуномодуляторов, фотосенсибилизаторов, противоэпилептических препаратов, барбитуратов, противотуберкулезных средств, препаратов лития, витаминов группы В, анаболиков.
- Подкожный клещ-демодекс (Demodex folliсulorum и Demodex brevis) также играет определенную роль в формировании прыщей и, если и не является их непосредственной причиной, то безусловно осложняет лечение.
К каким врачам обращаться при появлении прыщей на лице
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации
гинеколога,
эндокринолога,
гастроэнтеролога,
аллерголога, психоневролога..jpg)
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.
Если природа заболевания неочевидна, назначаются лабораторные исследования.
- Клинический анализ крови.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий…
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения
Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскоп…
Аппаратная микроскоп…
До 1 рабочего дня
Доступно с выездом на дом
410 руб
В корзину
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивн…
До 1 рабочего дня
Доступно с выездом на дом
665 руб
В корзину

Лютеинизирующий гормон (ЛГ, Luteinizing Hormone, LH)
Синонимы: Гликопротеидный гонадотропный гормон; Лютеотропин; Лютропин. Luteinizing hormone; LH; Lutropin; Interstitial cell stimulating hormone; ICSH. Краткая характеристика определяемо…
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Фолликулостимулирующий гормон (ФСГ, Follicle Stimulating Hormone, FSH)
Синонимы: Анализ крови на ФСГ; Фоллитропин. Follicle-Stimulating Hormone; Follitropin; FSH.
Краткая характеристика определяемого вещества Фолликулостимулирующий гормон
. ..
..
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Тестостерон (Testosterone)
Тестостерон – основной андрогенный гормон. Тест используют в диагностике нарушений полового развития и гипогонадизма у мужчин; нарушений цикла, бесплодия, вир…
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Женский гормональный профиль: дисфункция яичников, нарушения менструального цикла
До 2 рабочих дней
Доступно с выездом на дом
6 545 руб
В корзину
Оценка андрогенного статуса
До 2 рабочих дней
Доступно с выездом на дом
2 740 руб
В корзину
Если прыщи наполнены гноем, выполняют бактериологический посев для назначения антибактериального лечения.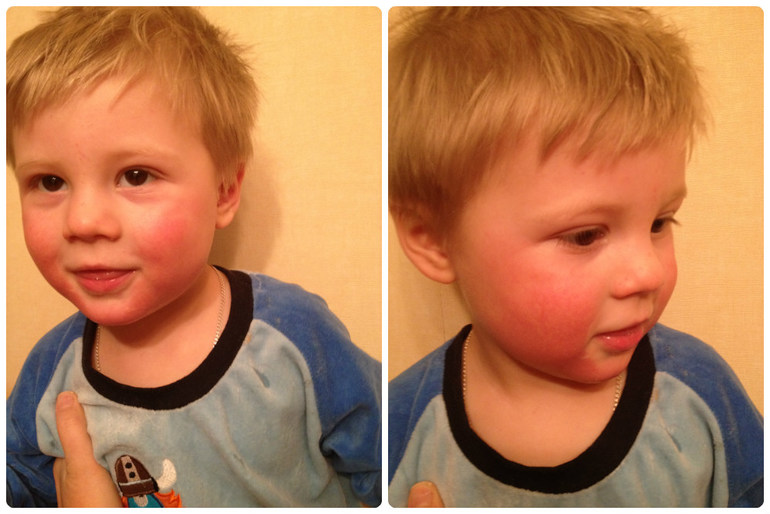
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму (Gram Stain. Bacterioscopic examination of different smears)
Синонимы: Анализ мазка, окрашенного по Граму. Microscopic (bacterioscopic) examination of Gram-stained smear. Краткое описание исследования Микроскопического исследования мазка, окр…
До 2 рабочих дней
Доступно с выездом на дом
685 руб
В корзину
Акне в связи со схожестью внешних проявлений дифференцируют с розацеа, розацеаподобным (периоральным) дерматитом, мелкоузелковым саркоидозом лица, проявлениями вторичного сифилиса – папулезным себорейным и папулопустулезным сифилидом и другими папулезными дерматозами, медикаментозными акне, возникающими на фоне приема ряда лекарственных препаратов.
При необходимости проводят инструментальные исследования:
- УЗИ желчного пузыря;
УЗИ желчного пузыря
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
1 490 руб Записаться
УЗИ печени
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
1 490 руб Записаться
УЗИ органов малого таза (матка, придатки) (US examination of pelvic organs (uterus, adnexa))
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
2 390 руб Записаться
УЗИ плевральной полости
Исследование плевральной полости для диагностики различные патологии легких, включая травматические повреждения плевры.
1 790 руб Записаться
Гастроскопия с седацией (во сне)
Диагностическое исследование слизистой оболочки желудочно-кишечного тракта.
8 740 руб Записаться
Что делать при появлении прыщей на лице
Прыщи нельзя выдавливать по нескольким причинам:
- при выдавливании нарушается целостность кожи, а значит, в нее могут проникнуть бактерии;
- выдавливание прыщей провоцирует появление пигментных пятен и рубцов.

При правильном ежедневном уходе, основанном на щадящем очищении, регулярном увлажнении и подавлении воспалений, от комедонов можно избавиться за 7-10 дней. Кроме того, необходимо отказаться от жирной, сладкой пищи и мучных изделий.
Лечение прыщей
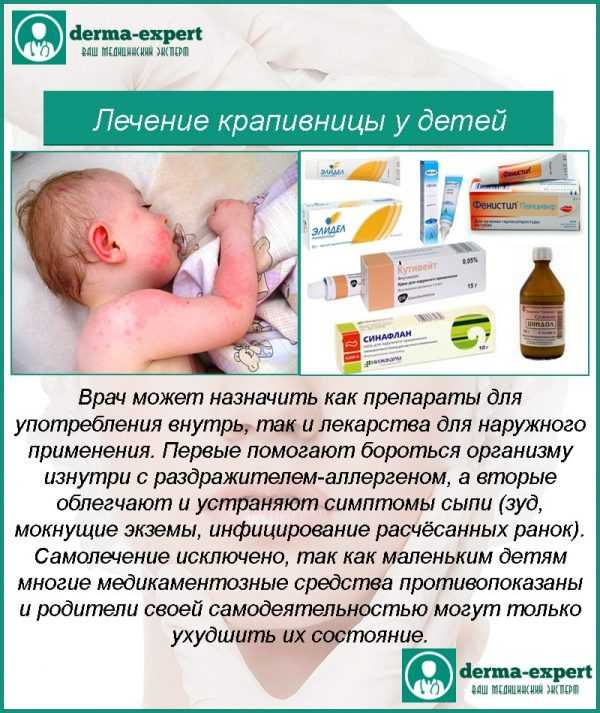
Алгоритм лечения прыщей зависит от вызвавшей их появление причины, поэтому оно всегда индивидуальное и общих рекомендаций нет. Врач может назначить как средства наружного применения, так и системные препараты.
Если прыщей мало и это открытые комедоны, то часто бывает достаточно профессиональной косметической чистки лица.
Закрытые комедоны гораздо опаснее, поскольку могут объединяться и формировать обширную подкожную полость, которая постепенно заполняется гноем. Попытки удалить их в домашних условиях обычно приводят к занесению инфекции, поэтому лучше доверить эту задачу профессиональному косметологу.
Для устранения папул существуют специальные подсушивающие средства. Например, салициловая кислота, масло чайного дерева, зеленый чай.
Например, салициловая кислота, масло чайного дерева, зеленый чай.
Современная косметология располагает возможностями, которые помогут уменьшить появление прыщей и в значительной степени предупреждают появление новых.
- Фототерапия является эффективной процедурой в борьбе с акне. Свет прогревает кожу на необходимую глубину, вызывая гибель бактерий, и очищает сальные железы.
- Механическую или ультразвуковую чистку применяют для коррекции черных и белых точек, комедонов в Т-зоне.
- Лазеротерапия избавляет от проявлений акне, не оставляя рубцов и шрамов. Благодаря воздействию лазера нормализуется естественный жировой баланс кожи, запускаются восстановительные процессы.
Лечение тяжелой степени акне проводится с помощью препаратов ретиноидов, главное действующее вещество которых — витамин А. Наружные ретиноиды действуют в глубоких слоях кожи, стимулируя клетки к активному делению. Когда высыпания покрывают большую площадь кожи, в качестве лекарственного метода используют пероральные антибиотики. В особо тяжелых случаях кистозные образования акне удаляются хирургическим путем.
Когда высыпания покрывают большую площадь кожи, в качестве лекарственного метода используют пероральные антибиотики. В особо тяжелых случаях кистозные образования акне удаляются хирургическим путем.
Источники:
- Акне: основы диагностики и лечения. Consilium Medicum // Дерматология. – 2016. – № 1. – С. 64-65.
- Федеральные клинические рекомендации по ведению больных акне. – Москва. – 2013.
- Акне. Клинические рекомендации / под ред. Кубановой А.А. Российское общество дерматовенерологов // – М.: ДЭКС-Пресс. – 2010. – 28 с.
- Ахтямов С.Н., Бутов Ю.С. Практическая дерматокосметология // Изд. «Медицина». – 2003. – 370 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.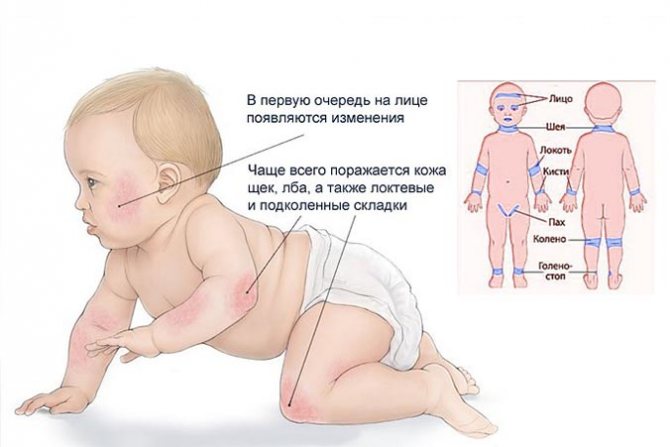
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Холестериновые бляшки
7099 18 Ноября
Печеночная колика
4772 09 Ноября
Отек гортани
4243 07 Ноября
Показать еще
Ишемия мозга
Инсульт
Инфаркт мозга
Интоксикация
Головная боль
Судороги
Энцефалопатия
Отек мозга
Отек мозга: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Грибок
Диарея
Рвота
Язва
Зеленый кал
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Артрит
Пиелонефрит
Рак шейки матки
Менопауза
Боли в пояснице
Боли в пояснице возникают почти у всех, особенно после 40 лет. Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Подробнее
Грибок
Тиреотоксикоз
Сахарный диабет
Дефицит железа
Гастрит
Колит
Панкреатит
Сифилис
Глисты
Ломкие волосы
Ломкость волос: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
ВИЧ
Грибок
ХОБЛ
Бронхиальная астма
Муковисцидоз
Эмфизема легких
Саркоидоз
Ревматоидный артрит
Склеродермия
Пневмоторакс
Пневмоторакс: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Причины аллергической реакции на лице: животные, продукты питания и многое другое
Аллергическая реакция — это особый тип чувствительности к чему-то, что вы ели, вдыхали или к чему прикасались. То, на что у вас аллергия, называется аллергеном. Ваше тело интерпретирует аллерген как чужеродный или вредный и реагирует на аллерген как на форму защиты.
Ваше тело интерпретирует аллерген как чужеродный или вредный и реагирует на аллерген как на форму защиты.
У вас может быть аллергическая реакция на любой части тела. Лицо является распространенным местом аллергических реакций с участием вашей кожи.
Сезонная аллергия, также известная как сенная лихорадка, может возникнуть ранней весной и вызвать ряд симптомов, затрагивающих лицо.
Сюда входят глаза, которые:
- красные
- слезящиеся
- зудящие
- опухшие
Тяжелая аллергия может привести к аллергическому конъюнктивиту, гнойному воспалению конъюнктивы глаз.
Животные всех видов могут вызывать аллергические реакции.
Люди с аллергией на домашних животных реагируют не на шерсть или мех животного, а на его слюну и перхоть (клетки кожи).
Если у вас аллергия на кошек, собак или других животных, вы, скорее всего, будете чихать и у вас появится заложенность носа. Аллергические реакции, вызванные животными, также вызывают крапивницу и сыпь. Крапивница — это приподнятые кожные шишки, которые обычно появляются на шее и лице.
Крапивница — это приподнятые кожные шишки, которые обычно появляются на шее и лице.
Укусы и укусы насекомых также могут вызывать крапивницу и рубцы.
У вас может быть экзема, если шелушащиеся, зудящие участки кожи появляются на:
- лице
- шее
- руках
- коленях
Причина экземы до конца не изучена.
Люди, страдающие астмой или сезонной аллергией, более склонны к развитию кожных заболеваний, но не обязательно. В редких случаях экзема также может быть связана с пищевой аллергией.
У вас может появиться красная сыпь или крапивница на лице, если вы прикоснулись к веществу, которое ваше тело воспринимает как аллерген. Эта реакция называется контактным дерматитом.
Это может быть вызвано различными веществами, от ядовитого плюща до определенных продуктов питания и новой марки стирального порошка.
У вас может возникнуть реакция везде, где ваша кожа коснулась вещества. Поскольку большинство людей прикасаются к своему лицу много раз в течение дня, нередко возникает контактный дерматит возле глаз или рта.
Пищевая аллергия является одним из наиболее распространенных видов аллергии.
Тяжесть пищевой аллергии варьируется. Вы можете почувствовать тошноту в желудке после употребления определенной пищи, в то время как у других может появиться сыпь или отек вокруг губ.
Тяжелая, опасная для жизни пищевая аллергия может вызвать отек языка и дыхательного горла. Этот тип реакции называется анафилаксией и требует немедленной медицинской помощи.
Наиболее распространенными пищевыми аллергиями в США являются:
- Молоко
- Яйца
- моллюсков
- Рыба
- гайки деревьев
- Арахис
- SOY
- Пшеница
- SESAME
АБСЛЕДОВ АБСЛЕДОВ АБСЛЕДОВАРИИ. Они различаются по степени тяжести и типам симптомов, которые они вызывают.
Когда они все же появляются, они часто вызывают сыпь на лице и руках. Кроме того, лекарственная аллергия может вызвать крапивницу, общий отек лица и анафилаксию.
Лекарства, которые потенциально могут вызывать аллергию, включают:
- сульфаниламидные препараты, категория антибиотиков
- нестероидные противовоспалительные препараты (НПВП)
- химиотерапевтические препараты
- анестезия
Анафилаксия – это крайняя реакция иммунной системы на аллерген. Когда он прогрессирует до точки, когда ваше тело начинает отключаться, это называется анафилактическим шоком.
Когда он прогрессирует до точки, когда ваше тело начинает отключаться, это называется анафилактическим шоком.
Анафилаксия и анафилактический шок являются наиболее тяжелыми типами аллергических реакций, которые могут возникнуть.
Симптомы анафилаксии включают:
- стеснение в горле и груди
- отек лица, губ и горла
- крапивница или красная сыпь по всему телу
- свистящее дыхание или затрудненное дыхание
- сильная бледность или яркое покраснение лица
- рвота
Анафилактический шок характеризуется дополнительными признаками и симптомами, такими как:
- низкое кровяное давление
- сниженный кровоток
- головокружение
- спутанность сознания
Когда обращаться за помощью
В случае анафилаксии или анафилактического шока звоните по номеру 911 или в местные службы экстренной помощи. Если их не лечить, они могут быть фатальными.
Если вы не уверены, что вызывает вашу сыпь или крапивницу, подумайте о том, чтобы вести журнал своего питания, продуктов и действий, чтобы увидеть, есть ли какая-то закономерность. Это хорошая идея, чтобы ваш врач всегда был в курсе.
Это хорошая идея, чтобы ваш врач всегда был в курсе.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если вам нужна помощь в поиске лечащего врача или аллерголога.
Помимо анафилактических реакций, многие аллергические реакции на лице можно вылечить после быстрой консультации с врачом.
В некоторых случаях прием безрецептурных (OTC) антигистаминных препаратов или местное применение кортикостероидов (например, гидрокортизона) может помочь вашему телу перестать реагировать на аллерген в течение короткого периода времени.
Безрецептурные антигистаминные препараты для лечения аллергии включают:
- цетиризин (зиртек)
- дифенгидрамин (бенадрил)
- фексофенадин (аллегра)
- лоратадин (кларитин)
Лучше проконсультироваться с врачом, чтобы подобрать правильное лечение вашей аллергической реакции.
Сыпь или покраснение — локальные
Это симптом вашего ребенка?
- Красная или розовая сыпь на небольшом участке тела (локализованная)
- Маленькие пятна, большие пятна или сплошное покраснение
- Включает покраснение от раздражения кожи
Причины локализованной сыпи или покраснения
- 0171 .
 Сыпь только в одном месте обычно вызвана контактом кожи с раздражителем.
Сыпь только в одном месте обычно вызвана контактом кожи с раздражителем. - Растения. Многие растения вызывают кожные реакции. Сок вечнозеленых растений может вызвать покраснение.
- Пыльца. Игра на траве может вызвать розовую сыпь на открытых участках кожи.
- Слюна домашних животных . У некоторых людей появляется сыпь там, где их лизнула собака или кошка.
- Продукты питания. У некоторых детей появляется сыпь, если на кожу натирают пищу. Примером могут быть свежие фрукты. У некоторых детей появляется крапивница вокруг рта из-за слюнотечения при употреблении новой пищи.
- Химикаты . Многие продукты, используемые в быту, могут вызывать раздражение кожи.
- Укус насекомого. Местное покраснение и припухлость – реакция на слюну насекомого. Может быть очень большим, не вызывая аллергии. Дети часто получают укусы комаров, и никто этого не замечает.
- Пчелиный укус. Местное покраснение и припухлость – реакция на пчелиный яд. Может быть очень большим, не вызывая аллергии.
- Целлюлит. Это бактериальная инфекция кожи. Основным симптомом является красная область, которая продолжает распространяться. Начинается с повреждения кожи (например, поцарапанного укуса насекомого). Красная область болезненна на ощупь.
- Другие распространенные причины . Посмотрите раздел «См. руководство по другому уходу». Там перечислены 8 высыпаний, которые вы можете распознать. Если вы подозреваете одного из них, идите туда. Если нет, воспользуйтесь этим руководством.
Локализованная сыпь в сравнении с распространенной сыпью: как принять решение
- Локализованная сыпь означает, что сыпь возникает на одном небольшом участке тела. Обычно сыпь бывает только на одной стороне тела. Примером может служить сыпь на 1 стопе. Исключения: микоз может возникать на обеих стопах.
 Укусы насекомых могут быть разбросаны.
Укусы насекомых могут быть разбросаны. - Широкое распространение означает, что сыпь возникает на больших участках. Например, обе ноги или вся спина. Распространение также может быть на большей части поверхности тела. Обширные высыпания всегда возникают на соответствующих (обе) сторонах тела. Многие вирусные высыпания бывают на груди, животе и спине.
- Причиной широко распространенной сыпи обычно является кровоток. Примерами являются сыпь, вызванная вирусами, бактериями, токсинами, пищевой или лекарственной аллергией.
- Причина локализованная сыпь обычно возникает только при контакте с кожей. Примерами являются сыпь, вызванная химическими веществами, аллергенами, укусами насекомых, грибком стригущего лишая, бактериями или раздражителями.
- Вот почему важно проводить это различие.
Контактный дерматит
Контактный дерматит является частой причиной сыпи в одной области. Особенно это касается небольшой сыпи, которая не проходит. Контактный дерматит обычно начинается с приподнятых красных пятен. Он может превратиться в волдыри, как при ядовитом плюще. Сыпь зудит. Контактный дерматит – аллергическая кожная сыпь. Расположение сыпи может указывать на причину:
Контактный дерматит обычно начинается с приподнятых красных пятен. Он может превратиться в волдыри, как при ядовитом плюще. Сыпь зудит. Контактный дерматит – аллергическая кожная сыпь. Расположение сыпи может указывать на причину:
- Ядовитый плющ или дуб: открытые участки, например, руки.
- Никель (металл): везде, где металл соприкасался с кожей. (Шея из ожерелий, мочка уха из сережек или пальцы из колец. Живот из металлической кнопки внутри брюк, запястье из часов или лицо из оправы очков.)
- Дубильные вещества для кожи: верхние части ступней из обуви или руки из кожаных перчаток
- Консерванты в кремах, лосьонах, косметических средствах, солнцезащитных кремах, шампунях: в случае применения
- Неомицин в мази с антибиотиком: в случае применения
Когда звонить по поводу сыпи или покраснения кожи
Звонить по номеру 911 сейчас
- Не двигается или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка неотложная помощь, угрожающая жизни
Позвоните врачу или обратитесь за медицинской помощью
Связаться с врачом в течение 24 часов
- Ярко-красная область или красная полоса (но не солнечный ожог)
- Очень болезненная сыпь
- Присутствует лихорадка
- Подросток с сыпью на половых органах
- Подозрение на болезнь Лайма (сыпь в виде яблочка и укус или контакт клеща)
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной
Обратитесь к врачу в рабочее время
- Волдыри без ясной причины.
 Исключение: ядовитый плющ.
Исключение: ядовитый плющ. - Прыщи (пока не увидите, используйте мазь с антибиотиком)
- Сыпь, сгруппированная полосами или полосами
- Шелушение пальцев
- Сыпь, которая не проходит более 7 дней Легкая локализованная сыпь или покраснение
Seattle Children’s Urgent Care Locations
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
- Бельвю
- Эверетт
- Федеральный путь
- Сиэтл
Рекомендации по уходу при локальной сыпи
- Что следует знать о локализованной сыпи:
- Большинство новых локализованных высыпаний возникает в результате контакта кожи с раздражающим веществом.

- Вот несколько советов по уходу, которые должны помочь.
- Большинство новых локализованных высыпаний возникает в результате контакта кожи с раздражающим веществом.
- Избегайте причины:
- Попытайтесь найти причину.
- Рассмотрите раздражители, такие как растения (например, вечнозеленые растения или сорняки). Также химические вещества (например, растворители или инсектициды). Раздражители также могут включать стекловолокно или моющие средства. Новая косметика или новые украшения (например, никель) также могут быть причиной.
- Домашнее животное может нести раздражитель, например, ядовитый плющ или дуб. Кроме того, ваш ребенок может реагировать непосредственно на слюну домашних животных.
- Ознакомьтесь со списком причин контактного дерматита.
- Не используйте мыло:
- Один раз промойте красную область с мылом, чтобы удалить оставшиеся раздражители.
- Тогда не используйте мыло. Причина: Мыло может замедлить заживление.
- При необходимости очистите пораженный участок теплой водой.

- Холодные примочки от зуда:
- Используйте холодную влажную мочалку или замочите в холодной воде на 20 минут.
- Делайте это каждые 3-4 часа по мере необходимости. Это поможет при зуде или боли.
- Стероидный крем от зуда:
- Если зуд более чем умеренный, используйте 1% гидрокортизоновый крем (например, Cortaid). Нанесите на сыпь.
- Рецепт не требуется.
- Используйте 3 раза в день.
- Исключение: не использовать при подозрении на стригущий лишай.
- Старайтесь не царапать:
- Помогите ребенку не царапаться.
- Коротко подстригите ногти.
- Возвращение в школу:
- Детям с локализованной сыпью не нужно пропускать детский сад или школу.
- Чего ожидать:
- Большинство этих высыпаний исчезают через 2–3 дня.
- Позвоните своему врачу, если:
- Спреды сыпи или ухудшаются
- .

