Содержание
Методы диагностики беременности
Методы диагностики беременности.
Диагноз беременности является несомненным, если определяются сердцебиение, шевеление и части плода, а на рентгенограмме и эхограмме — скелет плода. Эти достоверные признаки беременности появляются не в начале, а в более поздние сроки (V—VI месяц). Только сердечные тоны плода можно зафиксировать раньше при помощи электрофонокардиографии с 16 — 17 нед, ультразвуковым аппаратом — с 8 -10 нед. В ранние сроки диагноз беременности устанавливают обычно на основании предположительных и вероятных признаков.
Предположительные (сомнительные) признаки беременности:
Изменение аппетита (отвращение к мясу, рыбе и др.), тошнота, рвота по утрам.
Изменение обонятельных ощущений (отвращение к духам, табачном дыму и др.).
Изменения со стороны нерв.

Пигментация кожи на лице, по белой линии живота, сосков или околососковых кружков.
Вероятные признаки беременности:
Прекращение менструации. Менструация может прекратиться при тяжелых заболеваниях, эндокринных расстройствах, неправильном питании,в результате отрицательных эмоций. Однако прекращение менструации у здоровой молодой женщины обычно бывает связано с наступлением беременности.
Появление молозива из открывающихся на соске молочных ходов при надавливании на молочные железы.
Синюшность (цианоз) слизистой оболочки влагалища и шейки матки.
Изменение величины, формы и консистенции матки.
Выявление вероятных признаков беременности
производят путем: а) опроса; б) ощупывания молочных желез и выдавливания молозива; в) осмотра наружных половых органов и слизистой оболочки входа во влагалище; г) исследования при помощи зеркал; д) влагалищного и двуручного исследования.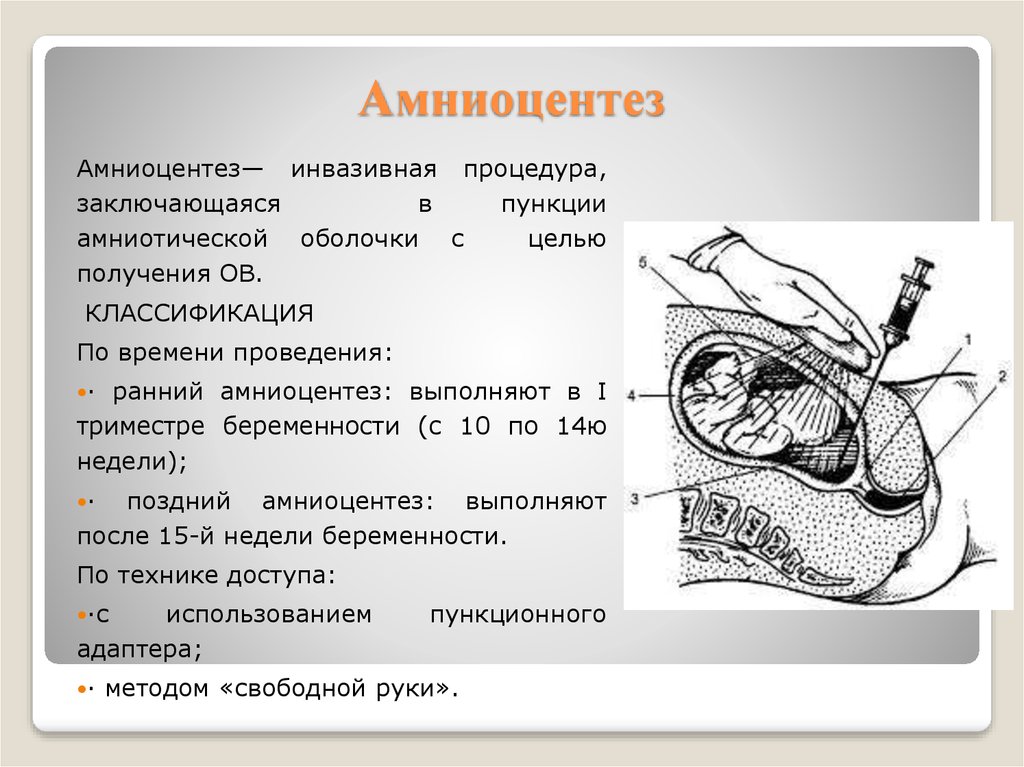
О наличии беременности свидетельствуют следующие признаки:
● Увеличение матки заметно уже на 5 — 6-й неделе беременности; матка вначале увеличивается в переднезаднем размере (становится шарообразной), позднее увеличивается и поперечный ее размер. Чем больше срок беременности, тем яснее увеличение объема матки. К концу II месяца беременности матка увеличивается до размеров гусиного яйца, в конце III месяца беременности дно матки находится на уровне симфиза или несколько выше его.
● Симптом Горвица-Гегара. Консистенция беременной матки мягкая, причем размягчение выражено особенно сильно в области перешейка. Пальцы обеих рук при двуручном исследовании встречаются в области перешейка почти без сопротивления. Этот признак очень характерен для ранних сроков беременности.
● Признак
Снегирева.
Размягченная беременная матка во время
двуручного исследования под влиянием
механического раздражения уплотняется
и сокращается в размере. После
прекращения раздражения матка вновь
приобретает мягкую консистенцию.
После
прекращения раздражения матка вновь
приобретает мягкую консистенцию.
● Признак Пискачека. В ранние сроки беременности нередко определяется асимметрия матки, зависящая от куполообразного выпячивания правого или левого угла ее. Выпячивание соответствует месту имплантации плодного яйца.
● Губарев и Гаус обратили внимание на легкую подвижность шейки матки в ранние сроки беременности. Легкая смещаемость шейки матки связана со значит. размягчением перешейка.
● Признак Гентера. В ранние сроки беременности возникает перегиб матки кпереди в результате сильного размягчения перешейка, а также гребневидное утолщение (выступ) на передней поверхности матки по средней линии. Это утолщение определяется не всегда.
Таким
образом, если в результате исследования
выявляются перечисленные признаки,
то на основании этого устанавливают
диагноз беременности. Учитывается вся
сумма предположительных и вероятных
признаков, выявленных при
всестороннем обследовании женщины. Если диагноз беременности сомнителен,
следует предложить женщине явиться на
повторный осмотр через 1 — 2 нед. В течение
этого времени матка увеличивается и
все другие признаки беременности
становятся более выраженными.
Если диагноз беременности сомнителен,
следует предложить женщине явиться на
повторный осмотр через 1 — 2 нед. В течение
этого времени матка увеличивается и
все другие признаки беременности
становятся более выраженными.
Биологические методы диагностики беременности. При распознавании некоторых видов патологической беременности нередко возникают затруднения. В подобных случаях, кроме тщательного клинического исследования используют гормональные методы диагностики.
Гормональная
реакция Ашгейма—Цондека.
Уже в первые недели беременности в
организме женщины образуется большое
количество хорионического гонадотропина,
который выводится с мочой. Моча беременной
женщины, введенная подкожно неполовозрелым
мышам, вызывает у этих животных рост
матки и фолликулов яичника, а также
кровоизлияния в полость увеличенных
фолликулов. Различают три типа реакции:
I
— рост рогов матки и фолликулов в
яичниках; II
— кровоизлияния в полость фолликулов,
имеющих вид «кровяных точек» на
поверхности яичников; III
— лютеинизация фолликулов, превращение
их в желтые тела.
Реакция Фридмана. Является модификацией Ашгейма-Цондека. Мочу беременных вводят взрослым крольчихам, изолированным от самцов в теч. 6-8 нед. При наличии беременности (и экскреции ХГ) в яичниках возникают кровоизлияния в полость увеличенных фолликулов.
Гормональная реакция на лягушках. Самцы некоторых пород лягушек и жаб выделяют сперматозоиды под влиянием гонадотропного гормона, содержащегося в моче беременных. Мочу беременной женщины (2,5мл) вводят в спинной лимфатический мешок лягушки. Через 1-2 ч. из клоаки лягушки стеклянной пипеткой набирают жидкость и исследуют ее под микроскопом. Реакция считается положительной, если обнаруживаются подвижные сперматозоиды.
Иммунологический
метод.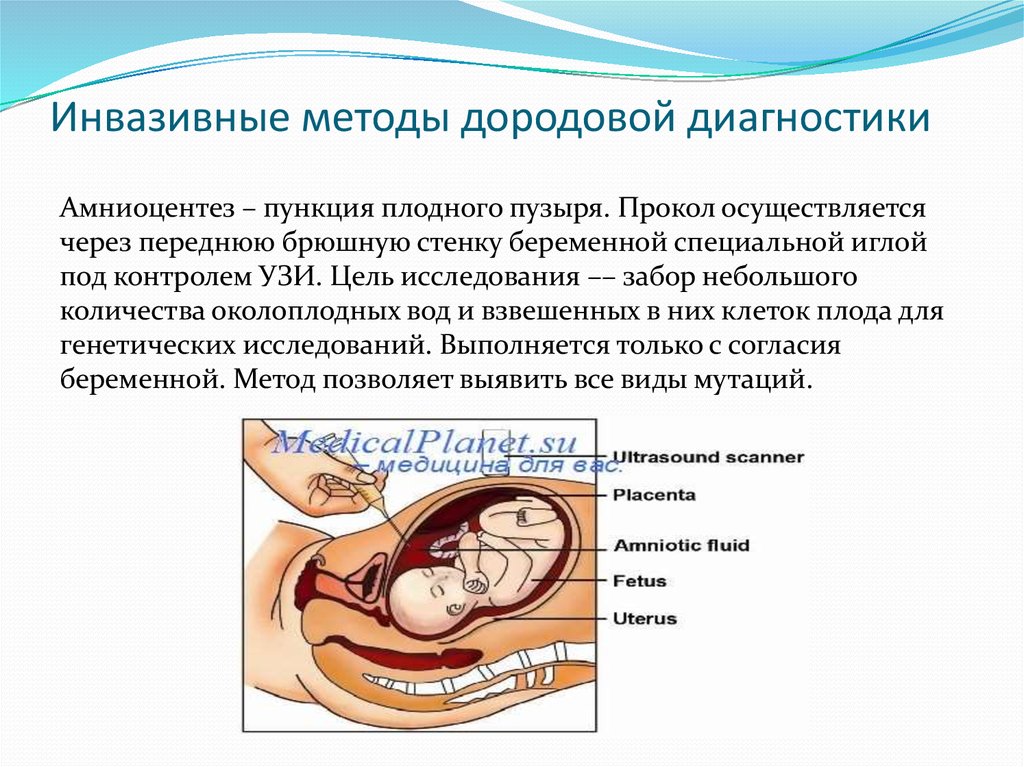 В последние
годы для определения беременности
пользуются иммунологическим методом,
который основан на реакции между ХГ
мочи беременных и антисывороткой.
Наиболее часто применяется метод,
основанный на торможении реакции
гемагглютинации обработанных хорионическим
гонадотропином эритроцитов
соответствующей антисывороткой в
присутствии хорионического гонадотропина,
содержащегося в моче беременных
(Виде и Гемзелла). Точность этой
реакции 98 — 99%.
В последние
годы для определения беременности
пользуются иммунологическим методом,
который основан на реакции между ХГ
мочи беременных и антисывороткой.
Наиболее часто применяется метод,
основанный на торможении реакции
гемагглютинации обработанных хорионическим
гонадотропином эритроцитов
соответствующей антисывороткой в
присутствии хорионического гонадотропина,
содержащегося в моче беременных
(Виде и Гемзелла). Точность этой
реакции 98 — 99%.
Основные этапы метода.
Иммунизация кроликов хорионическим гонадотропином с последующим получением антисыворотки к данному гормону.
Обработка антисыворотки. Взятую у иммунизированной крольчихи из вены уха кровь оставляют на сутки в холодильнике при 4°С. Через сутки верхний слой (антисыворотку) подвергают специальной обработке, а затем замораживают. Перед применением антисыворотку подвергают «истощению», для чего 1,5 мл ее смешивают с 0,75 мл формалинизированных эритроцитов и оставляют при комнатной температуре.

Обработка эритроцитов. Она заключается в специальной обработке эритроцитов овцы хорионическим гонадотропином.
Определение хорионического гонадотропина в исследуемой моче. В две пробирки (опыт и контроль) наливают по 0,25 мл исследуемой мочи, разведенной 1:5, в опытную пробирку — 0,2 мл антисыворотки, в контрольную — 0,2 мл буферного раствора; затем в обе пробирки добавляют по 0,05 г эритроцитов. Через 1
Во
второй половине беременности появляются
признаки, свидетельствующие о наличии
плода в полости матки, — достоверные,
или несомненные, признаки беременности.
Прощупывание частей плода. Во второй половине беременности при пальпации определяются головка, спинка и мелкие части (конечности) плода; чем больше срок беременности, тем лучше прощупываются части плода.
Ясно слышимые сердечные тоны плода. Сердечные тоны плода выслушиваются, начиная со второй половины беременности, в виде ритмичных ударов, повторяющихся 120-140 раз в минуту. Иногда удается уловить сердцебиение плода с 18-19-й недели беременности.
Движения плода, ощущаемые лицом, исследующим беременную. Движения плода определяются при исследовании женщины во 2-й половине беременности. Беременные сами ощущают движение плода с 20-й недели (повторнородящие раньше), но эти ощущения к достоверным признакам беременности не относятся, потому что они могут быть ошибочными.
Диагноз
беременности ясен не только при наличии
всех перечисленных признаков, но даже
в том случае, когда имеется один из
достоверных признаков.
Диагностика во время беременности и родов
Диагностика включает в себя методы, необходимые для наблюдения за правильным развитием беременности и рождением здорового ребенка.
ВАМ ПОМОЧЬ?
Мы проконсультируем вас без каких-либо обязательств.
- Имя*
- Фамилия*
- Email*
- Телефон*
- Дата рождения*
ДД слеш ММ слеш ГГГГ
- Страна*
— Выбирать —АвстралияАвстрияАзербайджанАлбанияАлжирАнголаАндорраАнтигуа и БарбудаАргентинаАрменияАфганистанБагамские ОстроваБангладешБарбадосБахрейнБелизБелоруссияБельгияБенинБолгарияБоливияБосния и ГерцеговинаБотсванаБразилияБрунейБуркина-ФасоБурундиБутанВануатуВеликобританияВенгрияВенесуэлаВосточный ТиморВьетнамГабонГаитиГайанаГамбияГанаГватемалаГвинеяГвинея-БисауГерманияГондурасГренадаГрецияГрузияДанияДжибутиДоминикаДоминиканская РеспубликаДР КонгоЕгипетЗамбияЗимбабвеИзраильИндияИндонезияИорданияИракИранИрландияИсландияИспанияИталияЙеменКабо-ВердеКазахстанКамбоджаКамерунКанадаКатарКенияКипрКиргизияКирибатиКНДР (Корейская Народно-Демократическая Республика)Китай (Китайская Народная Республика)КолумбияКоморыКоста-РикаКот-д’ИвуарКубаКувейтЛаосЛатвияЛесотоЛиберияЛиванЛивияЛитваЛихтенштейнЛюксембургМаврикийМавританияМадагаскарСеверная МакедонияМалавиМалайзияМалиМальдивыМальтаМароккоМаршалловы ОстроваМексикаМикронезияМозамбикМолдавияМонакоМонголияМьянмаНамибияНауруНепалНигерНигерияНидерландыНикарагуаНовая ЗеландияНорвегияОАЭОманПакистанПалауПанамаПапуа — Новая ГвинеяПарагвайПеруПольшаПортугалияРеспублика КонгоРеспублика КореяРоссияРуандаРумынияСальвадорСамоаСан-МариноСан-Томе и ПринсипиСаудовская АравияЭсватиниСейшельские ОстроваСенегалСент-Винсент и ГренадиныСент-Китс и НевисСент-ЛюсияСербияСингапурСирияСловакияСловенияСоломоновы ОстроваСомалиСуданСуринамСШАСьерра-ЛеонеТаджикистанТаиландТанзанияТогоТонгаТринидад и ТобагоТувалуТунисТуркменияТурцияУгандаУзбекистанУкраинаУругвайФиджиФилиппиныФинляндияФранцияХорватияЦАРЧадЧерногорияЧехияЧилиШвейцарияШвецияШри-ЛанкаЭквадорЭкваториальная ГвинеяЭритреяЭстонияЭфиопияЮАРЮжный СуданЯмайкаЯпония
- Провинция*
- Причина консультации*
—Выбрать—ЭТАПЫ ЭКООводонацияУсыновление донорских эмбрионовЛесбийское материнствоМать – одиночка по собственному желаниюИскусственная инсеминацияГинекологическое обследованиеДиагностика во время беременности и родовУрологияэндокринологияГенетикаГарантия беременностиДонор спермыДонор яйцеклетокДругие
- Как Вы узнали о нас?*
—Выбрать—Друзья/РодственникиГарантия беременностиInternetСредства массовой информацииДругиеСанитарыAds
- Примечания
- Подписаться на рассылку
- *
- Я принимаю условия пользовательского соглашения и политики конфиденциальности
- Campo para NO DUPLICADOS*
- Mensaje importante
Это поле используется для проверочных целей, его следует оставить без изменений.

Тест на беременность
Тест мочи для определения беременности должен выполняться через несколько дней после задержки менструации (достаточно 3-4 дня). Этот тест определят наличие гормона беременности – хорионического гонадотропина. Проверять нужно первую утреннюю мочу, используя для этого различные коммерческие тесты, которые можно приобрести в аптеках.
Если тест отрицательный, то, возможно, это объясняется тем, что он был сделан слишком рано, поэтому рекомендуется повторить тест спустя несколько дней. В отдельных случаях, особенно когда использовался какой-либо метод искусственной репродукции, лучше сделать анализ крови, так как он позволяет определить раннюю беременность и отличается большей точностью.
Первые симптомы
Первым признаком беременности является отсутствие менструации в ожидаемые дни. Однако зачастую до этого появляются различные признаки беременности, которые могут обратить на себя внимание женщины. Среди наиболее частых из них встречаются:
Среди наиболее частых из них встречаются:
- Нарушения пищеварения. Наиболее типичными и ранними признаками являются тошнота и рвота. В дальнейшем появляются запоры.
- Повышенная чувствительность и увеличение груди.
- Сонливость и усталость.
- Повышенное обоняние на неприятные запахи.
- Перепады настроения
Частота посещений гинеколога
Необходимо внимательно следить за правильным протеканием беременности, соблюдая график посещений гинеколога. Частота и количество посещений зависит от каждого конкретного случая, будучи более частыми в тех случаях, когда беременность определена как «сопровождающаяся риском» или, когда речь идет о многоплодной беременности. Как правило, рекомендуются ежемесячные консультации до наступления последнего месяца беременности, во время которого желательно, посещать врача еженедельно.
Первое посещение нужно выполнить как можно раньше, обычно между шестой и восьмой неделями, его целью является:
- Подтверждение беременности с помощью УЗИ.

- Определение срока беременности и расчет даты родов.
- Предупреждение патологий (выкидыш, внематочная беременность и т. д.).
- Назначение первых анализов.
- Информирование о правилах гигиены, питания и т. д.
- При необходимости назначение медикаментозного лечения.
- Подробная информация о методах дородовой диагностики.
Во время всех посещений проверяется общее состояние здоровья беременной женщины, разрешаются сомнения и объясняются появившиеся симптомы. Во время консультаций измеряется вес и артериальное давление, выполняется УЗИ, при необходимости берутся анализы, выписываются фармакологические препараты и предлагается информация о ходе беременности
В последние недели беременности проводится осмотр влагалища, предназначенный для определения состояния родового канала, и наблюдение плода, позволяющее определить его состояние.
Какие требуются анализы?
Во время беременности выполняются три анализа, каждый из которых проводится в соответствующий триместр:
Первый триместр: общий анализ крови и мочи, а также анализ на антитела, чтобы исключить наличие различных инфекций: краснухи, токсоплазмоза, сифилиса, СПИДа и гепатита.
Второй триместр: выполняется тест О’Салливан, предназначенный для диагностики гестационного диабета.
Третий триместр: наряду с основными анализами выполняется проверка свертываемости крови, которая необходима для родов и возможной эпидуральной анестезии.
В последние недели (между 35 и 37) проводится посев вагинальных выделений на наличие стрептококка. Если анализ положительный, то матери будут назначены антибиотики в момент раскрытия шейки матки.
УЗИ во время беременности
УЗИ в настоящее время является обязательным исследованием при контроле любой беременности. В зависимости от времени, когда оно проводится, у него есть различные показания. Во время первых посещений врача УЗИ делается для определения жизнеспособности и количества эмбрионов и для более точного определения срока беременности.
Ультразвуковое исследование также играет важную роль при выполнении различных дородовых исследований: маркеры хромосомопатий, обнаружение пороков развития, и в качестве помощи при инвазивных методах: хориальной биопсии и амниоцентеза
В ходе беременности УЗИ делается несколько раз, чтобы убедиться в правильном протекании беременности, проводятся замеры плода (биометрия), определяется местоположение и характеристика плаценты и положение ребенка.
И наконец, УЗИ и его различные применяемые технологии (например, допплер) также служат незаменимым инструментом контроля состояния плода, так как в любой момент дает нам возможность сделать объективную оценку оксигенации плода.
Изменения, вызванные беременностью
В настоящее время известны множественные функциональные и анатомические изменения, связанные с беременностью; тело женщины прекрасно подготовлено для того, чтобы приспособиться к ним. Ранее уже описывались изменения на ранней стадии беременности: тошнота, рвота, увеличение груди и ее чувствительности и другие.
По мере развития беременности женщина становится более чувствительной, в отдельных случаях, появляется усталость и утомляемость. Увеличивается пигментация кожи, иногда появляются растяжки кожи и даже увеличивается рост волос на теле, но все они носят временный характер. Кроме того, зачастую возникают запоры, в отдельных случаях сопровождающиеся появлением геморроя.
Во время третьего триместра, в связи с увеличением размера матки, которая оказывает давление на прилегающие к ней органы, возникают мышечно-суставные симптомы, судороги и поясничные боли. Также часто встречаются проблемы с мочеиспусканием, и наконец, появляется или обостряется геморрой и варикозное расширение вен.
Также часто встречаются проблемы с мочеиспусканием, и наконец, появляется или обостряется геморрой и варикозное расширение вен.
Общий уход и образ жизни
Ежедневная гигиена имеет фундаментальное значение. Не следует отказываться от купания, даже на пляже. Если кожа сухая, можно использовать любой увлажняющий крем. В качестве предупреждения появления растяжек кожи рекомендуется ежедневно наносить специальные кремы.
Нужно пользоваться свободной и хорошо проветриваемой одеждой. Не рекомендуется носить обувь на высоком каблуке, а также чулки и носки, которые сжимают ногу.
Очень важно соблюдать гигиену рта. Необходимо усилить уход за зубами и деснами, правильно чистя зубы. При необходимости следует обратиться к стоматологу уже в первые месяцы беременности.
Здоровое и сбалансированное питание играют важную роль для всех людей, однако его значение намного больше для беременной женщины. Здоровое и богатое питательными веществами питание не означает, что нужно «есть за двоих». Оно заключается в разнообразии продуктов, при этом следует избегать жирную и жареную пищу, чрезмерного употребления мучного, сырого мяса, колбасных изделий, алкогольных напитков, сладостей, острой пищи и газированных напитков.
Оно заключается в разнообразии продуктов, при этом следует избегать жирную и жареную пищу, чрезмерного употребления мучного, сырого мяса, колбасных изделий, алкогольных напитков, сладостей, острой пищи и газированных напитков.
Диета должна быть богата витаминами и минеральными веществами, которые содержатся в свежих фруктах и овощах. Во время беременности увеличивается потребность в железе, белках и кальции. Белки содержатся в мясе, яйцах и рыбе, а кальций – в молоке и молочных продуктах. Обычно возникает необходимость в дополнительном приеме витаминов, железа и кальция, особенно начиная со второго триместра, потому что во время беременности потребность в них возрастает, и порой диета не может полностью удовлетворить ее.
Можно продолжать заниматься обычной трудовой деятельностью за исключением случаев, когда возникают осложнения; однако следует избегать интенсивных упражнений и подъема тяжестей.
Говоря о физических упражнениях, нужно избегать виды спорта, связанные с большой нагрузкой. Рекомендуются ежедневные прогулки продолжительностью до полутора часов и занятия плаванием.
Рекомендуются ежедневные прогулки продолжительностью до полутора часов и занятия плаванием.
Путешествия не противопоказаны. Хотя не рекомендуется отправляться в места, в которых медицинские услуги недостаточны или отсутствуют. В конце беременности нужно избегать длинных переездов. Не запрещаются полеты на самолете.
Не следует принимать лекарственные препараты без консультации врача, так как многие из них могут быть противопоказаны, особенно в первые месяцы. Прием лекарств, используемых при длительном лечении, следует сократить до необходимого минимума. Существуют лекарства, вред от которых значительно меньше, чем последствия болезни, для лечения которой они применяются. Во время беременности всегда можно найти лекарства для лечения любой болезни.
Воздействие рентгеновских лучей может представлять опасность, поэтому рентгенография должна выполнятся по строгим показаниям.
Что касается курения, алкоголя и других наркотиков, рекомендуется полный запрет на их употребление. Если вы курите, то это хороший момент, чтобы окончательно отказаться от этой привычки. Если это невозможно, нужно сократить количество выкуриваемых сигарет до минимума. Если вы принимаете какие-либо наркотики, очень важно сообщить об этом врачу, особенно в период родов.
Если вы курите, то это хороший момент, чтобы окончательно отказаться от этой привычки. Если это невозможно, нужно сократить количество выкуриваемых сигарет до минимума. Если вы принимаете какие-либо наркотики, очень важно сообщить об этом врачу, особенно в период родов.
Половые отношения в жизни партнеров не являются явлением статичным, они изменяются на всем ее протяжении. Беременность – это этап, во время которого происходят физические и психические изменения, которые оказывают влияние на отношения супругов, открывая для них новые формы проявления сексуальности. Половые отношения не должны прекращаться; в отдельных случаях требуется лишь изменить определенную сексуальную практику. Лишь в незначительном числе случаев, и всегда по рекомендации врача, нужно избегать половых актов, особенно при кровотечении или угрозе преждевременных родов.
Вообще, беременная женщина должна увеличить количество часов отдыха. По возможности она должна ежедневно спать от девяти до десяти часов.
Симптомы, требующие консультации
Along your pregnancy, there will be a number of symptoms that must be recognised and that must be consulted with your gynaecologist. A list of the most important symptoms is shown below:
- Вагинальные кровотечения
- Потеря жидкости
- Сильная боль в животе
- Непрекращающаяся сильная рвота
- Сильные и повторяющиеся головные боли
- Потери сознания или головокружения
- Серьезные и резкие отеки
- Нарушения при мочеиспускании
- Кожные высыпания и зуд тела
- Регулярные схватки
Роды
Роды – это ни с чем не сравнимый опыт, и, если они пройдут хорошо, вы будете вспоминать о них с удовольствием. Большую помощь оказывают занятия по подготовке к родам, чтобы быть готовой к этому моменту и знать, как они проходят и что нужно делать.
Длительность беременности составляет 40 недель. Роды считаются своевременными, если они наступили между 37 и 40 неделями. Поэтому нужно быть внимательной в этот период, так как должны появиться симптомы, свидетельствующие о их начале. Наиболее очевидные из них – разрыв плодных оболочек, отхождение вод и схватки.
Наиболее очевидные из них – разрыв плодных оболочек, отхождение вод и схватки.
В случае отхождения вод, независимо от их объема и вида жидкости, рекомендуется как можно быстрее обратиться в больницу. Там роженицу осматривают, и, если отхождение вод подтверждается, проводится стимуляция родов.
Что касается схваток, то о начале родов свидетельствует их частота и интенсивность. В случае первых родов госпитализация показана при появлении трех схваток длительностью тридцать секунд в течение десяти минут. Если же это не первые роды, госпитализация рекомендуется при схватках длительностью тридцать секунд каждые пять минут.
Если по истечении 40 недели нет признаков родов, врачи берут плод под наблюдение и принимают решение о госпитализации и вызове родов между 40 и 41 неделями.
Роды в Институто Бернабеу предполагают присутствие соответствующей команды специалистов: врача-гинеколога, акушерки, анестезиолога и педиатра. Средняя продолжительность пребывания в больнице после родов составляет два дня. Если было сделано кесарево сечение, при отсутствии осложнений обычно этот срок составляет пять дней.
Если было сделано кесарево сечение, при отсутствии осложнений обычно этот срок составляет пять дней.
Послеродовый период и грудное вскармливание
Послеродовой период (также называемый «карантин») – это период, охватывающий шесть недель после родов. Этот период сопровождается выделениями из матки или лохии, которые являются полностью физиологическими. Пациентка должна придерживаться сбалансированной диеты, сходной с периодом беременности, а также принимать витамины и железо. Особенно важна в это время общая личная гигиена и уход за эпизиотомией или хирургической раной, если было сделано кесарево сечение.
Первая менструация обычно не наступает до окончания периода кормления. В случае искусственного вскармливания, она наступает по завершении послеродового периода.
В этот период часто появляются некоторые неприятные симптомы, которые быстро проходят: затрудненное мочеиспускание, недержание мочи, запоры и обострение геморроя.
Доказано, что материнское молоко – это лучшее питание для новорожденного, так как оно удовлетворяет все его потребности и устанавливает жизненно важную связь между матерью и ребенком в первые месяцы его жизни. Для их начала рекомендуется начинать кормить ребенка грудью как можно раньше после рождения, так как рефлекс сосания является лучшим стимулом для так называемого «прилива молока», который обычно происходит между третьим и четвертым днем послеродового периода.
Для их начала рекомендуется начинать кормить ребенка грудью как можно раньше после рождения, так как рефлекс сосания является лучшим стимулом для так называемого «прилива молока», который обычно происходит между третьим и четвертым днем послеродового периода.
Если резус (Rh)-фактор матери отрицательный, а у новорожденного – положительный, на следующий день после родов ставится прививка вакциной Anti-D.
В первые дни послеродового периода часто отмечается так называемая «послеродовая депрессия», которая является реакцией на перенесенные роды и проявляется у каждой женщины по-разному. Как правило, она длится несколько дней, обычно одну неделю, и ее характерными симптомами являются: подавленность, апатия в отношении ребенка, раздражительность, головные боли, бессонница, усталость, тревожное состояние и т. д. Требуется поддержка и понимание семьи, в большинстве случаев это состояние быстро проходит; если же оно длится продолжительное время, необходимо обратиться к врачу.
Родившая женщина должна знать ряд признаков и симптомов, при появлении которых ей следует незамедлительно обратиться к врачу:
- Высокая температура в течение продолжительного времени
- Сильное кровотечение
- Маточные выделения с неприятным запахом
- Признаки мастита (боль и покраснение молочных желез)
- Незаживающие раны (эпизиотомия или кесарево сечение)
- Нарушения при мочеиспускании
После родов можно начинать половые отношения после того, как исчезнут послеродовые недомогания.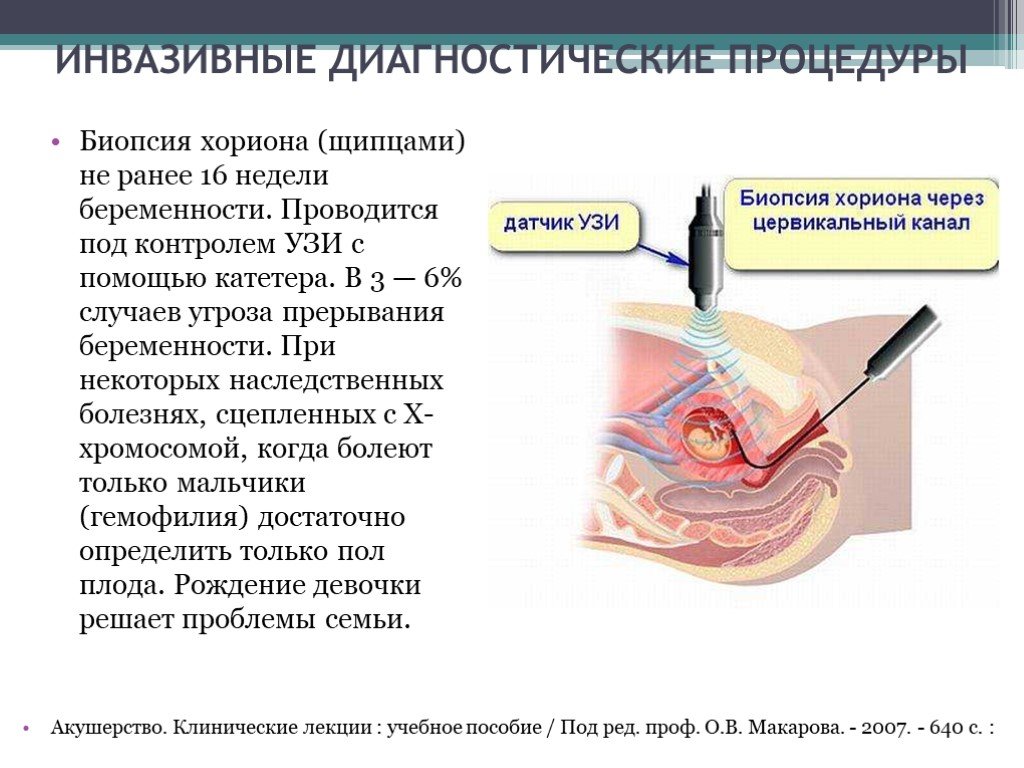 Даже в период кормления грудью женщина может забеременеть, поэтому следует знать, что следующие одна за другой беременности не рекомендуются. Послеродовой период – это хороший момент, чтобы подумать о методах контрацепции, которые будут использоваться в дальнейшем. Этот вопрос можно обсудить во время послеродового осмотра врача, чтобы он помог сделать наиболее правильный выбор.
Даже в период кормления грудью женщина может забеременеть, поэтому следует знать, что следующие одна за другой беременности не рекомендуются. Послеродовой период – это хороший момент, чтобы подумать о методах контрацепции, которые будут использоваться в дальнейшем. Этот вопрос можно обсудить во время послеродового осмотра врача, чтобы он помог сделать наиболее правильный выбор.
Ранняя диагностика беременности — StatPearls
Введение
Беременность — это состояние вынашивания развивающегося эмбриона или плода. Период беременности у человека составляет 39 недель и делится на триместры, первый из которых охватывает период с нулевой по двенадцатую неделю. В течение этого периода времени по мере развития плода происходят многочисленные важные вехи развития. Кроме того, по мере роста плода его можно увидеть с помощью ультразвукового исследования, и для отслеживания прогрессирования можно проводить лабораторные исследования.
Сбор образцов
При первичном обращении беременность может быть подтверждена анализом мочи и/или крови на бета-хорионический гонадотропин человека (бета-ХГЧ). Этот гормон состоит из разнородных альфа- и бета-субъединиц, которые необходимы для биологической активности.[1] Уровни имеют хорошую корреляцию между сывороткой и мочой, но зависят от удельного веса мочи. Таким образом, идеально получить первый образец пустой (концентрированной) мочи. Интересно, что цельная кровь, используемая в тесте на беременность по моче, может быть точной.[2] Следует отметить, что сыворотку также можно проверить на фактор ранней беременности (EPF), гормон, который можно обнаружить через 48 часов после оплодотворения. Это отличается от бета-ХГЧ, который присутствует после имплантации, и, таким образом, EPF можно обнаружить раньше.[3] Также можно проверить сывороточный прогестерон, и его концентрация увеличивается линейно между пятой и тринадцатой неделями; незначительное увеличение в этот период связано с угрозой выкидыша.[4]
Этот гормон состоит из разнородных альфа- и бета-субъединиц, которые необходимы для биологической активности.[1] Уровни имеют хорошую корреляцию между сывороткой и мочой, но зависят от удельного веса мочи. Таким образом, идеально получить первый образец пустой (концентрированной) мочи. Интересно, что цельная кровь, используемая в тесте на беременность по моче, может быть точной.[2] Следует отметить, что сыворотку также можно проверить на фактор ранней беременности (EPF), гормон, который можно обнаружить через 48 часов после оплодотворения. Это отличается от бета-ХГЧ, который присутствует после имплантации, и, таким образом, EPF можно обнаружить раньше.[3] Также можно проверить сывороточный прогестерон, и его концентрация увеличивается линейно между пятой и тринадцатой неделями; незначительное увеличение в этот период связано с угрозой выкидыша.[4]
Хотя оба типа тестов являются высокочувствительными и специфичными, результат одного теста не следует использовать в качестве окончательного доказательства беременности или ее отсутствия. [5] Анализ мочи обычно положительный через десять дней после задержки менструации. Ложноотрицательные результаты анализа мочи наблюдаются при разбавлении мочи, низких уровнях бета-ХГЧ (обычно менее 25 мМЕ/мл) и реже из-за «крючкового эффекта» или «крючкового эффекта». Это явление можно наблюдать при высоких уровнях бета-ХГЧ, когда либо избыток бета-ХГЧ, либо его множественные фрагменты предотвращают «сэндвич» антител теста, что предотвращает активацию репортерной метки. Если есть подозрение на ложноотрицательный результат анализа мочи на ХГЧ, следует определить количественный уровень бета-ХГЧ в сыворотке, учитывая, что наиболее распространенной причиной ложноотрицательного результата анализа мочи является низкий уровень бета-ХГЧ в моче.[6] Бета-ХГЧ можно определить количественно путем тестирования через девять дней после пика лютеинизирующего гормона.[5] Ложноположительные результаты анализа мочи могут быть результатом приема препаратов для лечения бесплодия, содержащих бета-ХГЧ, злокачественных новообразований и ошибок прибора.
[5] Анализ мочи обычно положительный через десять дней после задержки менструации. Ложноотрицательные результаты анализа мочи наблюдаются при разбавлении мочи, низких уровнях бета-ХГЧ (обычно менее 25 мМЕ/мл) и реже из-за «крючкового эффекта» или «крючкового эффекта». Это явление можно наблюдать при высоких уровнях бета-ХГЧ, когда либо избыток бета-ХГЧ, либо его множественные фрагменты предотвращают «сэндвич» антител теста, что предотвращает активацию репортерной метки. Если есть подозрение на ложноотрицательный результат анализа мочи на ХГЧ, следует определить количественный уровень бета-ХГЧ в сыворотке, учитывая, что наиболее распространенной причиной ложноотрицательного результата анализа мочи является низкий уровень бета-ХГЧ в моче.[6] Бета-ХГЧ можно определить количественно путем тестирования через девять дней после пика лютеинизирующего гормона.[5] Ложноположительные результаты анализа мочи могут быть результатом приема препаратов для лечения бесплодия, содержащих бета-ХГЧ, злокачественных новообразований и ошибок прибора. [6]
[6]
Важно отметить, что повышенный уровень бета-ХГЧ не является определяющим признаком нормальной или жизнеспособной беременности. Необходимо учитывать состояния, которые приводят к повышению уровня бета-ХГЧ, включая внематочную и гетеротопическую беременность; выкидыш; и наличие аномальных зародышевых клеток, плацентарных и эмбриональных тканей. Оценка беременности может включать серийные титры бета-ХГЧ, УЗИ органов малого таза и кульдоцентез, хотя последний потерял популярность из-за плохих характеристик теста. Приблизительное удвоение уровня гормона бета-ХГЧ за 48 часов свидетельствует о жизнеспособной беременности в начале первого триместра.[5]
Следует рассмотреть вопрос о сборе мазков вагинальной жидкости у пациентов, сообщающих о выделениях из влагалища, жжении или боли. Это особенно важно во время беременности, поскольку инфекции, передающиеся половым путем, могут представлять опасность для плода и осложнять беременность.[8][9]
Процедуры
Ультрасонография — это сложная технология визуализации, в которой используются высокочастотные звуковые волны. [10] Изображение создается на основе различной эхогенности целевого объекта, а также ткани между этим объектом и ультразвуковым датчиком.
[10] Изображение создается на основе различной эхогенности целевого объекта, а также ткани между этим объектом и ультразвуковым датчиком.
На ранних сроках УЗИ в основном используется для определения наличия внутриматочной беременности. Дополнительно с помощью УЗИ можно оценить наличие внематочной беременности (роговая, трубная, придаточная, шейная, брюшная, внематочная путем кесарева сечения), свободной жидкости в малом тазу, патологии матки и придатков, сердечной деятельности и частоты сердечных сокращений плода, невынашивания беременности. или гестационная трофобластическая болезнь.
Для визуализации беременности с помощью УЗИ используются два анатомических подхода; трансвагинальный и трансабдоминальный. Трансвагинальное УЗИ проводится с помощью высокочастотного внутриполостного датчика, который вводят во влагалище и визуализируют органы малого таза через шейку матки. Напротив, трансабдоминальное УЗИ использует звуковую волну более низкой частоты, которую также можно использовать для визуализации органов малого таза, но делает это путем осмотра брюшной стенки криволинейным датчиком. Разница в частоте, а также анатомическое расположение датчика во время исследования приводит к тому, что трансвагинальный подход лучше подходит для визуализации очень ранней беременности, а также для оценки придатков.
Разница в частоте, а также анатомическое расположение датчика во время исследования приводит к тому, что трансвагинальный подход лучше подходит для визуализации очень ранней беременности, а также для оценки придатков.
Решение о том, какой метод УЗИ использовать, является многогранным; следует учитывать анатомию, возраст, вес и уровень бета-ХГЧ. Это также может быть ограничено условиями (клиника, больница, отделение неотложной помощи, рентгенологический кабинет и т. д.) и доступным оборудованием. Разумно начать с трансабдоминального УЗИ, так как оно менее инвазивно. Полный мочевой пузырь идеален для проведения этого исследования, так как он обеспечивает акустическое окно. Если трансабдоминальный доступ не определен, можно использовать трансвагинальный доступ, учитывая его лучшую визуализацию по причинам, обсужденным выше.
Крайне важно обеспечить конфиденциальность пациента при использовании любой формы УЗИ. Необходимо накрыть простыней любую внешнюю анатомию, которую не нужно открывать, чтобы обеспечить пациенту комфорт и уединение.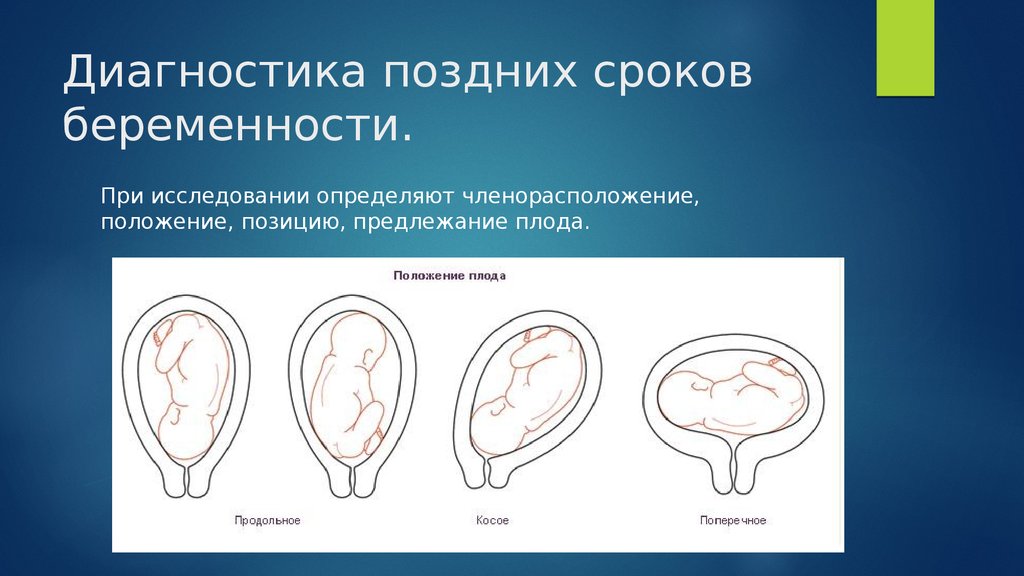
Показания
Показания для получения теста на беременность, мочи или сыворотки, включают женщину детородного возраста с любым из следующих симптомов: аменорея/дисменорея, боль в животе/тазу, тошнота, рвота, выделения из влагалища, симптомы мочеиспускания, головокружение/дурноту/обморок, гипотензия или тахикардия. Это пример показаний, и есть много других клинических сценариев, в которых эта информация была бы полезна. Состояние беременности необходимо учитывать перед введением потенциально тератогенных медиаторов.
Показания для неотложного или срочного УЗИ на ранних сроках беременности включают положительный тест на беременность с болью в животе, тазовой болью или вагинальным кровотечением, поскольку они могут быть результатом осложнений. Кроме того, его также следует использовать у гемодинамически нестабильных женщин детородного возраста для оценки сонографических признаков прервавшейся внематочной беременности.
Кроме того, УЗИ в первом триместре беременности является рутинным для пациентов, находящихся под наблюдением акушера для датирования и оценки жизнеспособности.
Возможный диагноз
В отделении неотложной помощи положительный результат теста на беременность должен стать поводом для дальнейшего обследования, особенно если пациентка сообщает о боли в животе или тазу и/или вагинальном кровотечении.[12] Следует учитывать возможность внематочной беременности, потенциально опасного для жизни состояния, которое возникает примерно в 2% зарегистрированных беременностей.[13]
Одиночный уровень бета-ХГЧ не дает никакой информации о том, является ли беременность внутриматочной. Экстренное ультразвуковое исследование должно быть выполнено любой беременной женщине, у которой подозревается внематочная беременность. Ультразвук может выявить внутриматочную беременность, внематочную беременность, признаки, указывающие на внематочную беременность (твердая или комплексная масса придатков), или может быть неопределенным [14]. УЗИ может выявить свободную жидкость в брюшной полости или тазу, что указывает на разрыв эктопии. После выявления внутриматочной беременности на УЗИ наличие сопутствующей внематочной беременности, также известной как гетеротопическая беременность, крайне маловероятно в общей популяции, по оценкам, от 1 на 8000 до 1 на 30 000 беременностей. [15] Это не относится к тем, у кого есть факторы риска гетеротопии, такие как прием лекарств от бесплодия, внематочная беременность в анамнезе или воспалительные заболевания органов малого таза в анамнезе.
[15] Это не относится к тем, у кого есть факторы риска гетеротопии, такие как прием лекарств от бесплодия, внематочная беременность в анамнезе или воспалительные заболевания органов малого таза в анамнезе.
Если результаты УЗИ неопределенны, можно использовать «дискриминационную зону», чтобы помочь клинически соотнести результаты УЗИ с уровнем бета-ХГЧ. Дискриминационной зоной является приблизительный порог бета-ХГЧ, при котором внутриматочную беременность обычно можно определить с помощью УЗИ. Трансвагинальное УЗИ обладает высокой чувствительностью, когда уровни бета-ХГЧ выше 1500 мМЕ/мл, в то время как порог намного выше при трансабдоминальном подходе (приблизительно 6000 мМЕ/мл).[16] Если симптоматическая пациентка имеет неопределенное ультразвуковое исследование с бета-ХГЧ выше «дискриминационной зоны», необходимо рассмотреть диагноз внематочной беременности и рекомендуется консультация акушера-гинеколога.
Если у пациентки неопределенное УЗИ, а бета-ХГЧ ниже дискриминационной зоны, а пациентка гемодинамически стабильна без выраженной боли или вагинального кровотечения, ее следует направить на количественное определение уровня бета-ХГЧ в сыворотке повторно через 48 часы. Если этот повторный уровень повышается, в идеале удваиваясь каждые 48 часов, это свидетельствует о нормальной беременности. Напротив, если уровень бета-ХГЧ снижается или не удваивается в течение 48 часов, следует заподозрить выкидыш или неудачную беременность.
Если этот повторный уровень повышается, в идеале удваиваясь каждые 48 часов, это свидетельствует о нормальной беременности. Напротив, если уровень бета-ХГЧ снижается или не удваивается в течение 48 часов, следует заподозрить выкидыш или неудачную беременность.
Нормальные и критические результаты
Продукты зачатия при нормальной беременности должны быть идентифицированы с помощью трансвагинального УЗИ, когда уровень бета-ХГЧ выше 1500 мМЕ/мл. Тоны сердца плода можно оценить между шестью и восьмой неделей беременности. Между восемью и десятью неделями беременности врач может получить важную информацию о беременности, включая расположение плаценты, положение и анатомию плода, объем амниотической жидкости и анатомию матери, включая размеры шейки матки и матки. Отмечено, что анатомические аномалии, диагностированные в начале первого триместра, часто выявляются случайно, в то время как диагнозы в конце первого триместра обычно ставятся во время анатомического ультразвукового сканирования. [17]
[17]
Ультразвуковые изображения, которые не показывают внутриматочную беременность с уровнями бета-ХГЧ либо на уровне или выше дискриминационной зоны, должны вызывать подозрение на аномальную патологию, включая внематочную беременность, гетеротопическую беременность и образование. Аналогичным образом, массы придатков также требуют дальнейшего изучения. Кроме того, следует серьезно относиться к свободной жидкости в брюшной полости и/или тазу, особенно у пациентов с нестабильной гемодинамикой. Прервавшаяся внематочная беременность должна оставаться в дифференциальном надзоре, и следует срочно обратиться к акушеру.
Интерферирующие факторы
При оценке беременности и диагностике внутриматочной беременности важно собрать полную историю болезни и хирургического вмешательства. Воспалительные заболевания органов малого таза, внутриматочная спираль (ВМС), внематочная беременность в анамнезе и дисплазия — все это факторы риска внематочной беременности. Кроме того, лечение бесплодия увеличивает риск гетеротопической беременности.
Следует также отметить, что благоприятная визуализация при трансабдоминальном УЗИ репродуктивных органов может быть ограничена большим габитусом тела и пустым мочевым пузырем. Полный мочевой пузырь обеспечивает идеальное акустическое окно для трансабдоминального УЗИ. Ультразвук — это метод, который зависит от пользователя.
Ограничения в отношении качественного анализа ХГЧ в сыворотке или моче описаны выше (см. сбор образцов).
Осложнения
Список осложнений ранней беременности огромен, включая внематочную беременность, гетеротопическую беременность, пузырный занос и выкидыш. Медицинскому работнику необходимо визуализировать внутриматочную беременность по причинам, обсуждавшимся в предыдущих разделах.
Осложнения, возникающие в результате УЗИ на ранних сроках беременности, незначительны. Трансвагинальное УЗИ может вызывать дискомфорт во влагалище и/или шейке матки во время исследования, особенно при наличии гинекологической инфекции. Учитывая теоретические риски причинения вреда плоду, принцип ALARA (настолько низкий, насколько это разумно достижимо) следует практиковать, ограничивая время сканирования, избегая использования допплера и т. д. Однако в целом все согласны с тем, что УЗИ является безопасным диагностическим инструментом для как пациентки, так и плода.
д. Однако в целом все согласны с тем, что УЗИ является безопасным диагностическим инструментом для как пациентки, так и плода.
Безопасность и обучение пациентов
После установления диагноза беременности важно обсудить результаты с пациенткой. Важно определить, желательна ли беременность, есть ли у пациентки сильная система поддержки, чувствует ли она себя в безопасности в своих нынешних жизненных условиях и какие ресурсы у нее имеются. Пациенту должны быть предоставлены соответствующие средства защиты и ресурсы, которые сочтет необходимыми медицинская бригада.
Пациентки с подтвержденной внутриматочной беременностью в отделении неотложной помощи должны быть направлены на последующее наблюдение к акушеру. Беременность должна сопровождаться медицинским работником. Регулярная визуализация с помощью УЗИ является стандартом лечения в Соединенных Штатах для наблюдения за развитием плода. Кроме того, генетическое тестирование также является частью обычного ухода за беременными.
Беременность с высоким риском считается беременностью, которая представляет потенциальный риск для здоровья или жизни матери или плода.[18] Примеры таких факторов включают пожилой возраст матери, аутоиммунные заболевания, инфекционные заболевания, диабет, предшествующие выкидыши и/или злоупотребление психоактивными веществами. Тщательный мониторинг со стороны медицинских работников имеет первостепенное значение для сведения к минимуму рисков для матери и плода.[19]
Пациентам следует рекомендовать начать или продолжить прием витаминов для беременных; некоторым пациентам может потребоваться дополнительная добавка фолиевой кислоты, если их плод подвергается повышенному риску дефектов нервной трубки, согласно данным Американского колледжа акушеров и гинекологов.
В случае пациента с неопределенным УЗИ в первом триместре с начальным уровнем бета-ХГЧ ниже дискриминационной зоны, гемодинамически пациент должен быть проинструктирован вернуться через 48 часов для повторного тестирования уровня бета-ХГЧ. Если тот же пациент нестабилен, необходима срочная консультация акушера-гинеколога, поскольку разрыв эктопии вызывает наибольшее беспокойство. Гемодинамически стабильные пациентки с результатами УЗИ, указывающими на внематочную беременность (не разорвавшуюся), новообразование или другие осложнения, должны быть направлены к акушеру.
Если тот же пациент нестабилен, необходима срочная консультация акушера-гинеколога, поскольку разрыв эктопии вызывает наибольшее беспокойство. Гемодинамически стабильные пациентки с результатами УЗИ, указывающими на внематочную беременность (не разорвавшуюся), новообразование или другие осложнения, должны быть направлены к акушеру.
Клиническое значение
Тест на беременность является одним из наиболее важных тестов, которые необходимо провести любой женщине детородного возраста, жалующейся на боль в животе/тазу, аменорею, вагинальное кровотечение или гемодинамически нестабильную. Это высокочувствительный и специфичный тест, но следует понимать его ограничения. При положительном результате на беременность следует рассмотреть возможность внематочной беременности.
Ультразвуковое исследование является широко используемым методом визуализации на ранних сроках беременности благодаря его точности и благоприятному профилю безопасности как для пациента, так и для плода. Данные УЗИ следует интерпретировать в контексте клинического состояния пациента и уровня бета-ХГЧ.
Данные УЗИ следует интерпретировать в контексте клинического состояния пациента и уровня бета-ХГЧ.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
На этом изображении показана внутриматочная беременность с наличием желточного мешка. Справа на УЗИ-изображении мочевой пузырь растянут. Предоставлено Кенном Гаффарианом, DO
Рисунок
Это изображение демонстрирует внематочную беременность с помощью УЗИ. Предоставлено Кенном Гаффарианом, DO
Ссылки
- 1.
Montagnana M, Trenti T, Aloe R, Cervellin G, Lippi G. Хорионический гонадотропин человека в диагностике беременности. Клин Чим Акта. 2011 17 августа; 412 (17-18): 1515-20. [PubMed: 21635878]
- 2.
Fromm C, Likourezos A, Haines L, Khan AN, Williams J, Berezow J. Замена мочи цельной кровью в прикроватном тесте на беременность.
 J Emerg Med. 2012 г., сен; 43 (3): 478-82. [PubMed: 21875776]
J Emerg Med. 2012 г., сен; 43 (3): 478-82. [PubMed: 21875776]- 3.
Игараши С. [Клиническое значение фактора ранней беременности]. Нихон Санка Фудзинка Гаккай Засши. 1986 июнь; 38 (6): 896-902. [PubMed: 2426377]
- 4.
Ku CW, Allen JC, Lek SM, Chia ML, Tan NS, Tan TC. Распределение прогестерона в сыворотке крови при нормальной беременности по сравнению с беременностями, осложненными угрозой выкидыша на сроке от 5 до 13 недель: проспективное когортное исследование. BMC Беременность Роды. 2018 05 сентября; 18 (1): 360. [Бесплатная статья PMC: PMC6126027] [PubMed: 30185145]
- 5.
Стивенсон Дж.Н. Тестирование на беременность и консультации. Педиатр Клин Норт Ам. 1989 г., июнь; 36 (3): 681-96. [PubMed: 2660091]
- 6.
Гнот С., Джонсон С. Полоски надежды: точность домашних тестов на беременность и новые разработки. Geburtshilfe Frauenheilkd. 2014 июль; 74 (7): 661-669. [Бесплатная статья PMC: PMC4119102] [PubMed: 25100881]
- 7.

Griffey RT, Trent CJ, Bavolek RA, Keeperman JB, Sampson C, Poirier RF. «Крючковый эффект» вызывает ложноотрицательные результаты теста на беременность по месту оказания медицинской помощи у пациентов, нуждающихся в неотложной помощи. J Emerg Med. 2013 Январь; 44 (1): 155-60. [В паблике: 21835572]
- 8.
Фонтено Х.Б., Джордж Э.Р. Инфекции, передающиеся половым путем во время беременности. Нурс Женское здоровье. 2014 фев-март;18(1):67-72. [PubMed: 24548498]
- 9.
Silasi M, Cardenas I, Kwon JY, Racicot K, Aldo P, Mor G. Вирусные инфекции во время беременности. Am J Reprod Immunol. 2015 март; 73(3):199-213. [Бесплатная статья PMC: PMC4610031] [PubMed: 25582523]
- 10.
Whitworth M, Bricker L, Mullan C. УЗИ для оценки плода на ранних сроках беременности. Cochrane Database Syst Rev. 2015 Jul 14;(7):CD007058. [Бесплатная статья PMC: PMC6464767] [PubMed: 26171896]
- 11.
Кнез Дж.
 , День А, Юркович Д. Ультразвуковая визуализация при лечении кровотечения и боли на ранних сроках беременности. Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [PubMed: 24841987]
, День А, Юркович Д. Ультразвуковая визуализация при лечении кровотечения и боли на ранних сроках беременности. Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [PubMed: 24841987]- 12.
Mausner Geffen E, Slywotzky C, Bennett G. Подводные камни и советы по диагностике внематочной беременности. Брюшной Радиол (Нью-Йорк). 2017 Май; 42(5):1524-1542. [PubMed: 28144719]
- 13.
Белич З., Герец Б., Чакани М.Г. [Ранняя диагностика внематочной беременности]. Орв Хетил. 2014 июл 20;155(29): 1158-66. [PubMed: 25016448]
- 14.
Brown DL, Doubilet PM. Трансвагинальная эхография для диагностики внематочной беременности: критерии положительности и характеристики эффективности. J УЗИ Мед. 1994 апр; 13 (4): 259-66. [PubMed: 7932989]
- 15.
Рис Э.А., Петри Р.Х., Сирманс М.Ф., Финстер М., Тодд В.Д. Сочетанные внутриматочная и внематочная беременность: обзор. Am J Obstet Gynecol. 1983 01 июня; 146 (3): 323-30.
 [PubMed: 6344638]
[PubMed: 6344638]- 16.
Барнхарт К.Т., Симхан Х., Камелле С.А. Диагностическая точность УЗИ выше и ниже дискриминационной зоны бета-ХГЧ. Акушерство Гинекол. 1999, октябрь; 94 (4): 583-7. [PubMed: 10511363]
- 17.
Блаас Х.Г. Выявление структурных аномалий в первом триместре с помощью УЗИ. Best Pract Res Clin Obstet Gynaecol. 2014 апр; 28 (3): 341-53. [PubMed: 24355991]
- 18.
Холнесс Н. Беременность с высоким риском. Нурс Клин Норт Ам. 2018 июнь; 53 (2): 241-251. [В паблике: 29779516]
- 19.
Коко Л., Джанноне Т.Т., Зарбо Г. Ведение беременности с высоким риском. Минерва Джинеколь. 2014 авг; 66 (4): 383-9. [PubMed: 25020057]
Методы диагностики беременности | Свинья
9 ноября 2018 г.
4 минуты чтения
В приведенном ниже списке представлены различные методы диагностики беременности
- Ежедневное наблюдение за вульвой и поведением самки в присутствии хряка, особенно через 18-22 дня после осеменения.

- Амплитудно-глубинные ультразвуковые аппараты.
- Ультразвуковые аппараты Доплера.
- Биопсия влагалища.
- Анализ сыворотки.
- Ультразвуковые сканеры.
1. Ежедневные наблюдения за течкой
После оплодотворения яйцеклеток в фаллопиевых трубах эмбрионы перемещаются вокруг двух рогов матки, чтобы стать на равном расстоянии друг от друга. Выживание их до 10 или 11 дня запускает сигнал о беременности, но неудача в это время приводит к возвращению эструса с немного запаздывающим циклом на 22-26 дней.
Имплантация эмбриона начинается на 12-14 день, и для продолжения беременности требуется как минимум 5 эмбрионов. Если беременность не удается в это время, возврат эструса задерживается до 23-38 дней, потому что беременность уже началась.
Если стельность сохраняется до завершения имплантации, а затем полностью прекращается с абсорбцией, свиноматка становится ложнобеременной на разный период, а затем не проходит у свиньи. Во многих случаях есть положительный результат теста на беременность на ранней стадии, а потом обнаруживается, что у свиноматки отрицательный результат. Последовательность событий и результаты, которых можно ожидать при диагностике беременности, показаны на рис. 5-25. Обратите внимание, что потеря беременности между 15 и 35 днями может давать ложноположительные результаты теста.
Во многих случаях есть положительный результат теста на беременность на ранней стадии, а потом обнаруживается, что у свиноматки отрицательный результат. Последовательность событий и результаты, которых можно ожидать при диагностике беременности, показаны на рис. 5-25. Обратите внимание, что потеря беременности между 15 и 35 днями может давать ложноположительные результаты теста.
2. Амплитудные испытания
Эти машины имеют ценность только с 28-го по 80-й день беременности. Кроме того, они теряют свою чувствительность. Также часто можно обнаружить ложноположительные результаты, если мочевой пузырь полон и сканирование не попадает в полость матки.
3. Доплеровские тесты Ультразвуковые аппараты Döppler
более точны и могут использоваться на всем диапазоне срока беременности от 26 дней до срока. Это самый популярный метод с 90% плюс точность. Звуки, обнаруживаемые на ранних сроках беременности, возникают из-за изменений кровотока, происходящих в крупных артериях, снабжающих кровью матку. Движение плода и плаценты также можно обнаружить вместе с сердцебиением плода. Инфицирование матки, поглощение эмбриона или ранняя течка могут давать ложноположительные результаты, и, конечно же, неправильная интерпретация звуков или неопытность могут привести к неправильной интерпретации. Демонстрационные аудиозаписи доступны вместе с оборудованием. Методика описана в главе 15 «Диагностика беременности».
Движение плода и плаценты также можно обнаружить вместе с сердцебиением плода. Инфицирование матки, поглощение эмбриона или ранняя течка могут давать ложноположительные результаты, и, конечно же, неправильная интерпретация звуков или неопытность могут привести к неправильной интерпретации. Демонстрационные аудиозаписи доступны вместе с оборудованием. Методика описана в главе 15 «Диагностика беременности».
4. Биопсия влагалища
Этот метод заключается в удалении небольшого кусочка слизистой оболочки влагалища с помощью специального инструмента. Инструмент вводят во влагалище на 150-300 мм, вдавливают в мембрану и манипулируют концом, чтобы отрезать небольшой кусочек. Образец помещают в небольшой контейнер со специальным консервантом и отправляют в лабораторию для гистологического исследования. Это долго, дорого и мало используется.
5. Анализ сыворотки
Это можно сделать после 22-го дня с помощью небольшого стилета для пункции ушной вены.

