Содержание
Мастит у кормящей мамы | Москва
Другие статьи по темам: маммолог, грудное вскармливание
Лактационный мастит — инфекционно-воспалительное поражение молочной железы, возникшее в послеродовом периоде и связанное с процессом лактации
Причины лактационного мастита
Застой молока провоцирует начало молочнокислого брожения и локальное повреждение тканей с повышением их проницаемости. В результате создаются благоприятные условия для размножения микроорганизмов.
Трещины сосков. Наиболее часто входными воротами для возбудителя становятся поврежденные ткани соска и ареолы. Обычно они травмируются из-за неправильного захвата соска новорожденным, длительного кормления и некорректного ухода.
Снижение иммунитета. Защитные функции организма могут ухудшаться в результате осложненного течения беременности и родов, неправильного режима грудного вскармливания, утомления из-за возросших домашних нагрузок. В периоде лактации также возможно обострение хронических заболеваний, приводящее к расстройствам иммунитета.
В периоде лактации также возможно обострение хронических заболеваний, приводящее к расстройствам иммунитета.
Выделяют целый ряд проблем, возникающих в период лактации, при которых воспаление наиболее вероятно:
- Ребенок неправильно прикладывается к груди. Если ребенок не может правильно приложиться к груди, он может получать меньше молока, из-за чего оно застаивается, снижается лактация.
- Ребенок слишком часто пропускает кормления. Если мать часто пропускает кормление ребенка, грудь переполняется и не опорожняется полностью. Помимо того, что возрастает риск застоев и мастита, из-за редких кормлений постепенно снижается лактация.
- Мать кормит одной грудью. Мама или сам ребенок может предпочесть одну грудь другой, оставив вторую железу переполненной. Задержка молока в течение длительного времени может привести к застою молока и, в конечном итоге, к маститу.
- Резкое отлучение от груди. Если мать слишком быстро отучает ребенка, ее грудь может не иметь возможности постепенно уменьшить производство молока, которое она вырабатывает, что вызывает застой.

- Давление на грудь. Неправильно подобранный бюстгальтер или облегающее платье могут создать ненужную нагрузку на ткани молочной железы и сужение молочных протоков. Узкие молочные протоки труднее дренировать во время сосания, что приводит к задержке молока.
Типичные и общие признаки, включающие боль в теле, озноб, ломоту, слабость и повышение температуры до 38-39° C. Если мать заметила какой-либо из этих симптомов, нужно обратиться к врачу в самое ближайшее время. Ваш врач будет диагностировать мастит с помощью следующих процедур: внешний осмотр и тщательная фиксация всех жалоб женщины. Далее следует оценка состояния сосков, прикладывания, длительности болезни и всех остальных вышеописанных факторов. Если из груди наблюдаются выделения, врач может отправить образец для лабораторного анализа, чтобы обнаружить присутствие патогенных микроорганизмов.
Методы лечения
- Антибиотикотерапия – прием антибиотиков;
- Прием спазмолитиков – это лекарственные средства, ослабляющие или полностью устраняющие спазмы гладкой мускулатуры внутренних органов и кровеносных сосудов;
- УВЧ-терапия – методика физиотерапии, в основе которой лежит воздействие на организм пациента высокочастотного электромагнитного поля
- Операция.
 Хирургическое вмешательство назначается уже из-за запущенного гнойного мастита. Операция должна выполняться в стационаре под общим обезболиванием. В зависимости от ситуации, локализации уплотнений, распространенности процесса, анатомических и функциональных особенностей молочной железы врачи выберут, где делать разрез.
Хирургическое вмешательство назначается уже из-за запущенного гнойного мастита. Операция должна выполняться в стационаре под общим обезболиванием. В зависимости от ситуации, локализации уплотнений, распространенности процесса, анатомических и функциональных особенностей молочной железы врачи выберут, где делать разрез.
Не занимайтесь САМОЛЕЧЕНИЕМ!!! При появлении описанным жалоб обращайтесь к лечащему врачу — гинекологу или хирургу. Несвоевременное обращение к специалисту почти со 100% вероятностью приведет к необходимости хирургического вмешательства.
Будьте здоровы!
Запись на прием к врачу-маммологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача-маммолога или другие вопросы пройдите по ссылке ниже:
Метки Грудное вскармливаниеМаммолог
Кормящие мамы, у кого была такая проблема?
Кормящие мамы, у кого …
Операция по удалению щитовидки
25 265 ответов
Жизнь после рака шейки матки
20 588 ответов
Женский алкоголизм! Помогите, я спиваюсь!
26 615 ответов
Цистит просто достал.
 ..
..106 852 ответа
Мастопатия. Как с этим жить?
14 460 ответов
Ранний климакс
2 379 ответов
Киста яичника и лапароскопия
2 426 ответов
Рак груди (рак молочной железы). Какие исследования нужны?
8 856 ответов
Запущенный неврит лицевого нерва
3 205 ответов
Хронический уретрит… Сил больше нет
19 113 ответов
19 ответов
Последний — Перейти
#1
#2
#3
Продолжайте делать массаж.
#4
#5
#6
#7
#8
#9
#10
#11
#12
#13
#14
#15
#16
#17
#18
Есть один момент, молоко вырабатывается в ответ на стимуляцию груди, но важно, чтобы ребенок захватывал не только сосок, но и ореолу.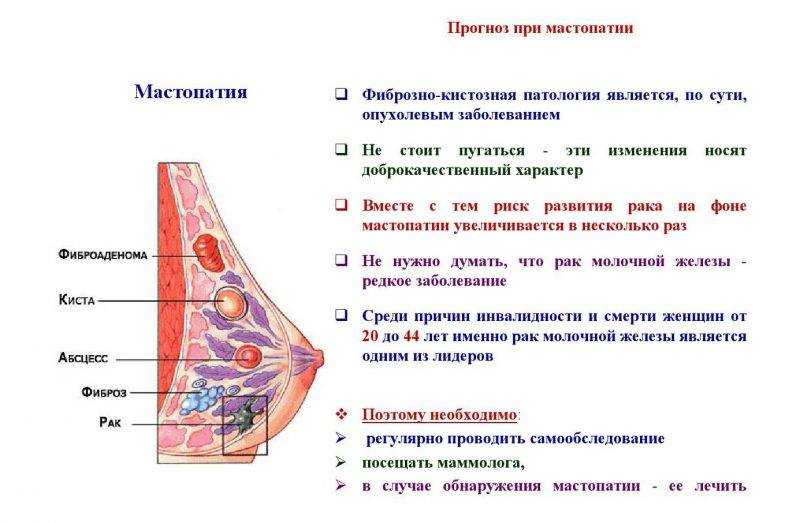 Иначе он сосать-то сосет, стимулирует выработку молока, а ему почти ничего не попадает!! Отсюда застой и мастит.
Иначе он сосать-то сосет, стимулирует выработку молока, а ему почти ничего не попадает!! Отсюда застой и мастит.
Внимание
#19
Новые темы за сутки:
Вы игнорируете сильную боль?
3 ответа
«Не выходят» месячные
5 ответов
Болезненная овуляция. У кого бывает?
4 ответа
Покалывание в яичниках
4 ответа
Есть еще, кто пробовал эти капельницы?
1 ответ
Посоветуйте хорошие клиники
2 ответа
ВПЧ. Кто как избавился?
2 ответа
Кому ставили такой диагноз?
5 ответов
Отравление может вызвать спазм сосудов?
Нет ответов
У кого повышен Пролактин?
1 ответ
Популярные темы за сутки:
У вас были ситуации, когда вы плакали у врачей?
110 ответов
У кого есть опыт приёма этого препарата?
22 ответа
Что делать от запора?
15 ответов
приближается менопауза
12 ответов
Зачем люди спрашивают, есть ли у меня месячные?
12 ответов
Климакс в 30 лет
9 ответов
Обострение остеохондроза
9 ответов
Стыдно перед медсестрой
8 ответов
Кого вы считаете толстыми?
8 ответов
Утром живот плоский, а к вечеру увеличивается в размере
7 ответов
Следующая тема
Окулист прописал Миртилене форте и Витрум Вижн Форте.
 Стоит ли их употребрять или какие препараты для глаз ?
Стоит ли их употребрять или какие препараты для глаз ?9 ответов
Предыдущая тема
Можно ли делать операцию во время месячных?
106 ответов
Молокоотсосы и мастит у кормящих женщин: разъяснение взаимосвязи
Front Pediatr. 2022 г.; 10: 856353.
Опубликовано в сети 10 июня 2022 г. doi: 10.3389/fped.2022.856353
1 , 2 , * и 3
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Заявление об ограничении ответственности
- Заявление о доступности данных
Мастит — это изнурительное состояние, которое может затронуть около 20% матерей и характеризуется лихорадкой, гриппоподобными симптомами и чувствительными, опухшими участками грудь. Несмотря на появляющиеся доказательства того, что основной причиной мастита является дисбактериоз грудного молока, молокоотсосы считаются предрасполагающим фактором риска в патофизиологии мастита у кормящих матерей. Предыдущие исследования показали, что использование молокоотсоса увеличивает риск развития мастита у матери, однако показатели заболеваемости маститом на этапах лактации не соответствуют показателям использования молокоотсоса. Кроме того, молокоотсосы, даже при использовании в условиях низкого вакуума, все же способствуют некоторому дренированию груди, что позволяет избежать застоя молока, который считается ключевым фактором в развитии мастита. Как следствие, эти данные предполагают, что литературная связь молокоотсосов с маститом является скорее случаем обратной, а не прямой связи. Более того, важно отметить, что молокоотсосы на самом деле являются частью консервативного лечения мастита. В совокупности эти данные показывают, что молокоотсос не следует рассматривать как фактор патофизиологии мастита у женщин.
Предыдущие исследования показали, что использование молокоотсоса увеличивает риск развития мастита у матери, однако показатели заболеваемости маститом на этапах лактации не соответствуют показателям использования молокоотсоса. Кроме того, молокоотсосы, даже при использовании в условиях низкого вакуума, все же способствуют некоторому дренированию груди, что позволяет избежать застоя молока, который считается ключевым фактором в развитии мастита. Как следствие, эти данные предполагают, что литературная связь молокоотсосов с маститом является скорее случаем обратной, а не прямой связи. Более того, важно отметить, что молокоотсосы на самом деле являются частью консервативного лечения мастита. В совокупности эти данные показывают, что молокоотсос не следует рассматривать как фактор патофизиологии мастита у женщин.
Ключевые слова: мастит, грудное молоко, грудное вскармливание, молокоотсос, сцеживание грудного молока многие кормящие матери (2). Уровень заболеваемости маститом варьируется в литературе, при этом в некоторых текстах предполагается, что до 33% матерей страдают маститом (2). Действительно, изменчивость, показанная в литературе, может быть результатом изменения частоты заболеваемости, связанной со стадией лактации, и отсутствия стандартизации сроков исследований (3). Несмотря на эту известную изменчивость, Академия медицины грудного вскармливания (4) предполагает, что истинный диапазон более вероятен от 3 до 20%, что указывает на то, что до одной из пяти матерей может ожидать хотя бы один эпизод мастита в течение их жизни. лактация (5).
Действительно, изменчивость, показанная в литературе, может быть результатом изменения частоты заболеваемости, связанной со стадией лактации, и отсутствия стандартизации сроков исследований (3). Несмотря на эту известную изменчивость, Академия медицины грудного вскармливания (4) предполагает, что истинный диапазон более вероятен от 3 до 20%, что указывает на то, что до одной из пяти матерей может ожидать хотя бы один эпизод мастита в течение их жизни. лактация (5).
Открыть в отдельном окне
Заболеваемость маститом в период лактации [Данные адаптированы из Wilson et al. (3)].
В то время как новое понимание предполагает, что основной причиной мастита является несбалансированная микробиота грудного молока (6), во многих случаях неинфекционного и инфекционного мастита признается способствующим фактором застой молока (2). Закупорка протоков, нагрубание и повреждение груди могут привести к застою молока и спровоцировать неинфекционный мастит, тогда как трещины сосков и другие травмы, нарушающие целостность груди, могут привести к инфекционному маститу (7).
В настоящее время нет единого мнения о патофизиологии мастита, который может быть воспалительным, с наличием инфекции или без нее (4). Учитывая отсутствие консенсуса, исследования стремились определить предрасполагающие факторы и области риска, чтобы предоставить матерям информацию, чтобы свести к минимуму вероятность развития у них мастита. В связи с этим использование молокоотсоса в последние годы было связано с повышенным риском развития мастита (13). Поэтому важно указать роль, которую молокоотсос играет в патофизиологии мастита у женщин, чтобы политики и учреждения могли предоставить матерям и врачам актуальную и надлежащую поддержку.
Поэтому важно указать роль, которую молокоотсос играет в патофизиологии мастита у женщин, чтобы политики и учреждения могли предоставить матерям и врачам актуальную и надлежащую поддержку.
Факторы риска и предрасполагающие факторы мастита многочисленны и разнообразны, хотя доказательств их связи недостаточно (4). Из них можно отметить, что большинство — это ситуации, которые способствуют или приводят к увеличению вероятности застоя молока, за исключением поврежденных сосков, которые в большей степени связаны с прямой инфекцией. В этих ситуациях застой молока приводит к развитию воспалительной реакции (14) или создает время и среду для роста патогенных бактерий. Abou-Dakn и коллеги (15) предполагают, что измерение лейкоцитов и патогенных бактерий в молоке можно использовать для дифференциации двух причин, хотя этот подход требует наличия лабораторных ресурсов.
Варианты лечения почти всегда сосредоточены на оптимизации удаления молока с помощью методов, способствующих частому и эффективному удалению молока, предлагаемых в качестве первой линии консервативной стратегии лечения (4, 15). Эти варианты ухода включают обеспечение эффективного и удобного положения и захвата груди во время грудного вскармливания, уделяя особое внимание положению во время кормления. Также рекомендуется включение массажа. Также рекомендуется сцеживание оставшегося в груди молока с помощью ручного сцеживания или молокоотсоса, что может усилить дренирование груди и сократить время до разрешения (4). Согревание груди путем обертывания теплым влажным полотенцем или принятия теплой ванны или душа может активировать рефлекс окситоцина и способствовать притоку грудного молока, тогда как применение холода после сцеживания молока может оказывать обезболивающее/противовоспалительное действие. Фармакологическое лечение предлагается в случаях, которые не разрешаются консервативно, если подтвержден инфекционный мастит или если клинические состояния не предполагают задержки (4, 15). В этих случаях амоксициллин-клавуланат, диклоксациллин и флуклоксациллин, а также цефалексин (при непереносимости пенициллина) или кларитромицин (при аллергии на бета-лактамы) являются эмпирической терапией выбора и часто назначаются (4, 16).
Эти варианты ухода включают обеспечение эффективного и удобного положения и захвата груди во время грудного вскармливания, уделяя особое внимание положению во время кормления. Также рекомендуется включение массажа. Также рекомендуется сцеживание оставшегося в груди молока с помощью ручного сцеживания или молокоотсоса, что может усилить дренирование груди и сократить время до разрешения (4). Согревание груди путем обертывания теплым влажным полотенцем или принятия теплой ванны или душа может активировать рефлекс окситоцина и способствовать притоку грудного молока, тогда как применение холода после сцеживания молока может оказывать обезболивающее/противовоспалительное действие. Фармакологическое лечение предлагается в случаях, которые не разрешаются консервативно, если подтвержден инфекционный мастит или если клинические состояния не предполагают задержки (4, 15). В этих случаях амоксициллин-клавуланат, диклоксациллин и флуклоксациллин, а также цефалексин (при непереносимости пенициллина) или кларитромицин (при аллергии на бета-лактамы) являются эмпирической терапией выбора и часто назначаются (4, 16). Совсем недавно было показано, что профилактическое добавление матери определенного пробиотика во время беременности и кормления грудью снижает риск развития мастита у матери (6), хотя такие рекомендации могут быть лучше ориентированы на женщин с предшествующей историей лактационного мастита.
Совсем недавно было показано, что профилактическое добавление матери определенного пробиотика во время беременности и кормления грудью снижает риск развития мастита у матери (6), хотя такие рекомендации могут быть лучше ориентированы на женщин с предшествующей историей лактационного мастита.
Предыдущие исследования показали, что молокоотсос является потенциальной причиной лактационного мастита. Фоксман и его коллеги (17) сообщили, что у женщин без мастита в анамнезе использование ручного молокоотсоса увеличивает риск мастита в 2,1 раза, хотя, что интересно, у женщин с маститом в анамнезе связи не было. Эти данные противоречат представлению о том, что молокоотсос является причинным фактором развития мастита, учитывая, что история мастита сама по себе связана с повышенным отношением шансов развития заболевания (17). Поэтому можно было бы ожидать, что использование помпы было бы большим фактором риска и в этой популяции, если бы оно было причинным элементом патофизиологии мастита.
Также интересно отметить, что плотность заболеваемости маститом () показывает увеличение вероятности мастита на ранних, послеродовых, стадиях лактации. Использование молокоотсоса происходит в первые четыре недели после родов (18) и остается достаточно высоким в течение первых 6 месяцев лактации () (19). Несмотря на это, плотность заболеваемости маститом из различных исследований, опубликованных в литературе, имеет тенденцию к снижению по мере прогрессирования стадии лактации (3). Хотя это косвенно и даже с учетом снижения доли матерей, кормящих грудью, в течение первых шести месяцев лактации, можно было бы ожидать, что если бы молокоотсос был причинным фактором развития мастита, уровень заболеваемости оставался бы высоким на протяжении всего периода лактации. лактации, следуя частоте использования молокоотсоса.
Открыть в отдельном окне
Процент матерей, которые сцеживали или пытались сцеживать молоко в младенческом возрасте, среди матерей, кормивших грудью в каждом возрасте [Данные адаптированы из Центров по контролю и профилактике заболеваний. Результаты: Практика грудного вскармливания и грудного вскармливания (19)].
Результаты: Практика грудного вскармливания и грудного вскармливания (19)].
В другом отчете Mediano et al. (20) также отмечалось, что использование молокоотсоса было связано с маститом, однако авторы предположили, что это может быть следствием, а не причиной. Действительно, было также отмечено, что в тех исследованиях, в которых наблюдалась взаимосвязь между использованием молокоотсоса и заболеваемостью маститом, использовался ретроспективный пул данных, что делало неясным, было ли использование молокоотсоса причиной или следствием мастита (21). В связи с этим было высказано предположение, что сцеживание молока вручную или молокоотсосом действительно снижает риск мастита и, следовательно, является полезным методом профилактики мастита во время эпизодов переизбытка молока (22). Эта позиция дополнительно подкрепляется частыми рекомендациями протокола по содействию дренированию груди с помощью ручного сцеживания или молокоотсоса (4, 15, 23). Таким образом, очевидная обратная причинно-следственная связь считалась более вероятной, чем прямая связь, из-за путаницы, вызванной более частым использованием матерью молокоотсоса с повреждением сосков, вызванным грудным вскармливанием (3). Это было дополнительно подтверждено более поздними исследованиями, не обнаружившими статистически значимой корреляции между использованием молокоотсоса и острым маститом (24, 25).
Это было дополнительно подтверждено более поздними исследованиями, не обнаружившими статистически значимой корреляции между использованием молокоотсоса и острым маститом (24, 25).
Наконец, в исследовании, анализирующем 1844 молокоотсоса, которые использовали матери (13), принявшие участие в опросе «Практика кормления младенцев II» (26), было высказано предположение, что матери могут снизить риск проблем и травм, выбирая молокоотсосы лучшего качества и обучаясь навыкам молокоотсоса у человека, а не следуя письменным или видеоинструкциям. В частности, рекомендуется квалифицированная поддержка для определения размера воронки, чтобы не оказывать отрицательного влияния на количество сцеженного грудного молока (27). Приведенные выше данные Qi и его коллег также показали, что среди матерей, использующих молокоотсос, примерно 15% указали на какую-либо травму, связанную с молокоотсосом, и только 2,2% указали на повреждение сосков, в результате чего только 0,3% сообщили о какой-либо инфекции. Эти данные, тем не менее, ниже общепризнанного уровня заболеваемости травмами сосков среди кормящих грудью детей, который, как сообщается, колеблется от 29и 76% (28), предполагая, что правильное использование помпы не увеличивает риск травмы соска, и еще раз подтверждая обратную причинно-следственную связь, предложенную Уилсоном и сотрудниками (3).
Эти данные, тем не менее, ниже общепризнанного уровня заболеваемости травмами сосков среди кормящих грудью детей, который, как сообщается, колеблется от 29и 76% (28), предполагая, что правильное использование помпы не увеличивает риск травмы соска, и еще раз подтверждая обратную причинно-следственную связь, предложенную Уилсоном и сотрудниками (3).
Одной из областей, на которые нацелено предположение о том, что молокоотсос является причинным фактором в патофизиологии мастита, был низкий вакуум, в частности, в отношении потенциально плохой вакуумной производительности неправильно используемого или неисправного молокоотсоса и, как следствие, плохого удаления молока. Связь между вакуумом и удалением молока хорошо известна благодаря исследованиям младенцев, находящихся на грудном вскармливании, которые показали, что вакуум действительно является основным фактором удаления молока (29).). Более того, взаимосвязь между силой вакуума и удалением молока была распространена на мать, использующую молокоотсос (30). Это привело к разработке протоколов, которые позволяют матери, использующей молокоотсос, определять свой индивидуальный максимально комфортный вакуум, а затем использовать эту настройку вакуума для всех эпизодов сцеживания (30). Хотя эта практика оптимизирует удаление молока, следует отметить, что уменьшение вакуума молокоотсоса не привело к полной неспособности молокоотсоса удалить молоко ().
Это привело к разработке протоколов, которые позволяют матери, использующей молокоотсос, определять свой индивидуальный максимально комфортный вакуум, а затем использовать эту настройку вакуума для всех эпизодов сцеживания (30). Хотя эта практика оптимизирует удаление молока, следует отметить, что уменьшение вакуума молокоотсоса не привело к полной неспособности молокоотсоса удалить молоко ().
Открыть в отдельном окне
Объем молока, удаляемого при сцеживании при максимальном комфортном вакууме (MCV; -190,7 ± 8,0 мм рт.ст.), 75% MCV (-143,0 ± 8,8 мм рт.ст.), -125 и -75 мм рт.ст. [Данные адаптированы из Kent et al. (30)].
Эти данные свидетельствуют о том, что даже при менее чем оптимальном вакууме достигается некоторое удаление молока. Действительно, при низком уровне вакуума до -75 мм рт. ст. Кент и его коллеги (30) наблюдали, как матери удаляют в среднем 73,9 мл молока, предполагая, что некоторый отток молока возможен при низком вакууме и что можно избежать полного застоя молока.![]()
Несмотря на наблюдение, что даже низкий вакуум приводит к некоторому удалению молока, матерям следует предоставить заблаговременное руководство по методам ручного сцеживания и/или оптимальному использованию молокоотсоса в качестве критического шага в лечении мастита. эффективное удаление молока (4). Что касается использования молокоотсоса, это включает в себя практические аспекты, такие как фактический выбор молокоотсоса в зависимости от потребностей матери, а также характеристики, основанные на фактических данных, для оптимизации индивидуальной производительности молокоотсоса (31, 32). К ним относятся использование воронок правильного размера (27), двойное сцеживание (33), когда это возможно, и определение максимально комфортного для матери вакуума (30).
Важно отметить, что с учетом ключевой роли застоя молока в патофизиологии мастита, предложенное использование молокоотсоса стало дополнительной стратегией консервативного подхода к лечению (4, 15, 34). В ситуациях неправильного положения и прикладывания младенца, которые остаются невосприимчивыми к квалифицированному консультированию по грудному вскармливанию, неэффективное опорожнение груди младенцем на грудном вскармливании можно преодолеть с помощью ручного сцеживания и/или, особенно когда сцеживание требуется в течение длительного времени, молокоотсос, облегчающий удаление молока и ускоряющий решение проблемы (4). Кроме того, в ситуациях сильной боли в сосках при прямом кормлении грудью правильное использование ручного сцеживания и/или молокоотсоса, чтобы не создавать и не усугублять какие-либо проблемы с сосками, может оказаться менее болезненным (35) и дает матери еще один вариант продолжения удаления молока, поскольку решается основная проблема боли в сосках.
Кроме того, в ситуациях сильной боли в сосках при прямом кормлении грудью правильное использование ручного сцеживания и/или молокоотсоса, чтобы не создавать и не усугублять какие-либо проблемы с сосками, может оказаться менее болезненным (35) и дает матери еще один вариант продолжения удаления молока, поскольку решается основная проблема боли в сосках.
Принимая во внимание новые данные в литературе относительно основной роли дисбактериоза микробиоты молочной железы в развитии мастита (6), эти данные скорее предполагают, что использование молокоотсоса вряд ли будет фактором патофизиологии мастита у женщин и что ассоциации, представленные в литературе, скорее всего, связаны с обратной причинно-следственной связью. Подтверждением этому является снижение частоты заболеваемости маститом в течение лактации, несмотря на то, что использование молокоотсоса остается относительно высоким в течение того же периода времени. Более того, было показано, что одного из основных путей развития мастита, застоя молока, можно избежать даже в ситуациях низкого вакуума отсоса в результате выбора матери или в случае неправильного использования молокоотсоса. В этой связи, в дополнение к ручному сцеживанию, молокоотсос, при правильном использовании с точки зрения показаний и правильности использования, должен рассматриваться как ценный инструмент в лечении мастита, облегчающий дренирование груди, когда мать не может кормить грудью.
В этой связи, в дополнение к ручному сцеживанию, молокоотсос, при правильном использовании с точки зрения показаний и правильности использования, должен рассматриваться как ценный инструмент в лечении мастита, облегчающий дренирование груди, когда мать не может кормить грудью.
Оригинальные материалы, представленные в исследовании, включены в статью/дополнительный материал, дальнейшие запросы можно направлять соответствующему автору.
LRM разработал концепцию и набросал первоначальный вариант рукописи. LRM и RD рассмотрели и отредактировали рукопись. Оба автора внесли свой вклад в статью и одобрили представленную версию.
ЛРМ является сотрудником Medela AG, Швейцария. Второй автор заявляет, что исследование проводилось в отсутствие каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Все претензии, изложенные в этой статье, принадлежат исключительно авторам и не обязательно представляют претензии их дочерних организаций или издателя, редакторов и рецензентов. Любой продукт, который может быть оценен в этой статье, или претензии, которые могут быть сделаны его производителем, не гарантируются и не поддерживаются издателем.
Любой продукт, который может быть оценен в этой статье, или претензии, которые могут быть сделаны его производителем, не гарантируются и не поддерживаются издателем.
1. Лоуренс Р.А. Медицинские осложнения матерей. В: Лоуренс Р.А., Лоуренс Р.М., редакторы. Грудное вскармливание: Руководство для медицинских работников. 7-е изд. Мэриленд-Хайтс, Миссури: Mosby/Elsevier. (2011). п. 550–613. [Академия Google]
2. Джаханфар С., Нг С.Дж., Тен С.Л. Антибиотики при мастите у кормящих женщин. Системная редакция Кокрановской базы данных (2013 г.) 2:CD005458. 10.1002/14651858.CD005458.pub3 [PubMed] [CrossRef] [Google Scholar]
3. Wilson E, Woodd SL, Benova L. Заболеваемость и факторы риска лактационного мастита: систематический обзор. Дж. Гум Лакт. (2020) 36: 673–86. 10.1177/08420907898 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Амир Л.Х., Комитет по протоколу ПРО. Клинический протокол ABM № 4: мастит, пересмотренный в марте 2014 г., грудное вскармливание. (2014) 9: 239–43. 10.1089/bfm.2014.9984 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
(2014) 9: 239–43. 10.1089/bfm.2014.9984 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Fetherston C. Факторы риска лактационного мастита. Дж. Гум Лакт. (1998) 14:101–9. 10.1177/0849801400209 [PubMed] [CrossRef] [Google Scholar]
6. Jiménez E, Manzano S, Schlembach D, Arciszewski K, Martin R, Ben Amor K et al. Прием Ligilactobacillus salivarius PS2 во время беременности и лактации предотвращает мастит: рандомизированное контролируемое исследование. Микроорганизмы. (2021) 9:1933. 10.3390/microorganisms9091933 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Крепинсек М.А., Тейлор Э.А., Миченер К., Стюарт Ф. Вмешательства для предотвращения мастита после родов. Кокрановская система базы данных, ред. (2020 г.) 9:CD007239. 10.1002/14651858.CD007239.pub4 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
8. Boakes E, Woods A, Johnson N, Kadoglou N. Инфекция молочной железы: обзор методов диагностики и лечения. Eur J Здоровье груди. (2018) 14:136–43. 10.5152/ejbh.2018.3871 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
(2018) 14:136–43. 10.5152/ejbh.2018.3871 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Ramsay DT, Kent JC, Owens RA, Hartmann PE. УЗИ молочных желез у кормящих женщин. Педиатрия. (2004) 113:361–7. 10.1542/peds.113.2.361 [PubMed] [CrossRef] [Google Scholar]
10. Квист Л.Дж., Ларссон Б.В., Холл-Лорд М.Л., Стин А., Шален С. Роль бактерий в лактационном мастите и некоторые соображения применение антибиотикотерапии. Международное грудное вскармливание Дж. (2008) 3:6. 10.1186/1746-4358-3-6 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
11. Салманов А.Г., Савченко С.Е., Чайка К., Витюк А.Д., Рубан И., Дындар О.А. Послеродовой мастит у кормящих женщин и антимикробная резистентность ответственных возбудителей в украине: результаты многоцентрового исследования. Вид Лек. (2020) 73:895–903. 10.36740/WLek202005111 [PubMed] [CrossRef] [Google Scholar]
12. Rimoldi SG, Pileri P, Mazzocco MI, Romeri F, Bestetti G, Calvagna N et al. Роль золотистого стафилококка в развитии мастита: опыт междисциплинарной рабочей группы. Дж. Гум Лакт. (2020) 36: 503–9. 10.1177/08419876272 [PubMed] [CrossRef] [Google Scholar]
Дж. Гум Лакт. (2020) 36: 503–9. 10.1177/08419876272 [PubMed] [CrossRef] [Google Scholar]
13. Qi Y, Zhang Y, Fein S, Wang C, Loyo-Berrios N. Факторы матери и молокоотсоса, связанные с проблемами и травмами молокоотсоса. Дж. Гум Лакт. (2014) 30:62–72. 10.1177/08413507499 [PubMed] [CrossRef] [Google Scholar]
14. Мичи С., Локи Ф., Линн В. Проблема мастита. Арч Дис Чайлд. (2003) 88:818–21. 10.1136/adc.88.9.818 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
15. Abou-Dakn M, Richardt A, Schaefer-Graf U, Wöckel A. Воспалительные заболевания молочной железы во время лактации: застой молока , послеродовой мастит, абсцессы молочной железы и злокачественные опухоли – современные и научно обоснованные стратегии диагностики и терапии. Уход за грудью. (2010) 5:2. 10.1159/000272223 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
16. Miller AC. Эмпирическая терапия мастита. Справочник Medscape (2019). Доступно в Интернете по адресу: https://emedicine. medscape.com/article/2028354-overview (по состоянию на 2 декабря 2021 г.).
medscape.com/article/2028354-overview (по состоянию на 2 декабря 2021 г.).
17. Фоксман Б., Д’Арси Х., Гиллеспи Б., Бобо Дж. К., Шварц К. Лакционный мастит: возникновение и лечение 946 кормящих женщин в США. Am J Эпидемиол. (2002) 155:103–14. 10.1093/aje/155.2.103 [PubMed] [CrossRef] [Google Scholar]
18. Labiner-Wolfe J, Fein SB, Shealy KR, Wang C. Преобладание сцеживания грудного молока и связанные с ним факторы. Педиатрия. (2008) 122 Приложение 2: S63–8. 10.1542/peds.2008-1315h [PubMed] [CrossRef] [Google Scholar]
19. Центры профилактики заболеваний. Результаты: Практика грудного вскармливания и грудного вскармливания (2021 г.). Доступно в Интернете по адресу: https://www.cdc.gov/breastfeeding/data/ifps/results.htm (по состоянию на 24 августа 2021 г.).
20. Mediano P, Fernández L, Rodríguez JM, Marín M. Исследование факторов риска инфекционного мастита у кормящих женщин Испании методом случай-контроль. BMC Беременность Роды. (2014) 14:195. 10.1186/1471-2393-14-195 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
21. Deng Y, Huang Y, Ning P, Ma SG, He PY, Wang Y. Материнский риск факторы лактационного мастита: метаанализ. Уэст Дж. Нурс Рез. (2021) 43:698–708. 10.1177/0193945920967674 [PubMed] [CrossRef] [Google Scholar]
Deng Y, Huang Y, Ning P, Ma SG, He PY, Wang Y. Материнский риск факторы лактационного мастита: метаанализ. Уэст Дж. Нурс Рез. (2021) 43:698–708. 10.1177/0193945920967674 [PubMed] [CrossRef] [Google Scholar]
22. Kinlay JR, O’Connell DL, Kinlay S. Факторы риска мастита у кормящих женщин: результаты проспективного когортного исследования. Aust NZ J Общественное здравоохранение. (2001) 25:115–20. 10.1111/j.1753-6405.2001.tb01831.x [PubMed] [CrossRef] [Google Scholar]
23. Беренс П. Боль в груди: нагрубание, боль в сосках и мастит. Клин Обстет Гинекол. (2015) 58:902–14. 10.1097/GRF.0000000000000153 [PubMed] [CrossRef] [Google Scholar]
24. Bao Y, Hu J, Qin Y. Связь между острым маститом и конституцией традиционной китайской медицины у китайских кормящих матерей. Комплемент на основе Evid Alternat Med. (2021) 2021:2255511. 10.1155/2021/2255511 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
25. Пуапорнпонг П., Хемачандра А., Суксамарнвонг М., Лаосуксатит В. , Ханпрасертпонг Т., Ловин Н. Частота раннего послеродового мастита с предрасполагающим фактором факторы, период восстановления после лечения и исходы исключительно грудного вскармливания. Тайский J Obstet Gynaecol. (2021) 29: 340–8. 10.14456/tjog.2021.40 [CrossRef] [Google Scholar]
, Ханпрасертпонг Т., Ловин Н. Частота раннего послеродового мастита с предрасполагающим фактором факторы, период восстановления после лечения и исходы исключительно грудного вскармливания. Тайский J Obstet Gynaecol. (2021) 29: 340–8. 10.14456/tjog.2021.40 [CrossRef] [Google Scholar]
26. Fein SB, Grummer-Strawn LM, Raju TNK. Практика кормления младенцев и ухода за ними в Соединенных Штатах: результаты исследования практики кормления младенцев II. Педиатрия. (2008) 122 (Приложение 2): S25–7. 10.1542/peds.2008-1315b [PubMed] [CrossRef] [Google Scholar]
27. Jones E, Hilton S. Правильно подобранные накладки для груди являются ключом к успешной лактации у матерей, зависимых от молокоотсоса, после преждевременных родов. J Неонатальные медсестры. (2009 г.) 15:14–7. 10.1016/j.jnn.2008.07.011 [CrossRef] [Google Scholar]
28. Виейра Ф., Бахион М.М., Мота Д.Д., Мунари Д.Б. Систематический обзор вмешательств при травмах сосков у кормящих матерей. Стипендия J Nurs. (2013) 45:116–25. 10.1111/jnu.12010 [PubMed] [CrossRef] [Google Scholar]
10.1111/jnu.12010 [PubMed] [CrossRef] [Google Scholar]
29. Geddes DT, Kent JC, Mitoulas LR, Hartmann PE. Движение языка и внутриротовой вакуум у грудных детей. Ранний Хам Дев. (2008) 84:471–7. 10.1016/j.earlhumdev.2007.12.008 [PubMed] [CrossRef] [Google Scholar]
30. Kent JC, Mitoulas LR, Cregan MD, Geddes DT, Larsson M, Doherty DA et al. Важность вакуума для сцеживания грудного молока. Грудное вскармливание Мед. (2008) 3:11–9. 10.1089/bfm.2007.0028 [PubMed] [CrossRef] [Google Scholar]
31. Meier PP, Patel AL, Hoban R, Engstrom JL. Какой молокоотсос для какой матери: основанный на фактических данных подход к индивидуализации технологии молокоотсоса. Дж. Перинатол. (2016) 36:493–9. 10.1038/jp.2016.14 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
32. Эглаш А., Маллой М.Л. Сцеживание грудного молока и технология молокоотсоса. Клин Обстет Гинекол. (2015) 58:855–67. 10.1097/GRF.0000000000000141 [PubMed] [CrossRef] [Google Scholar]
33.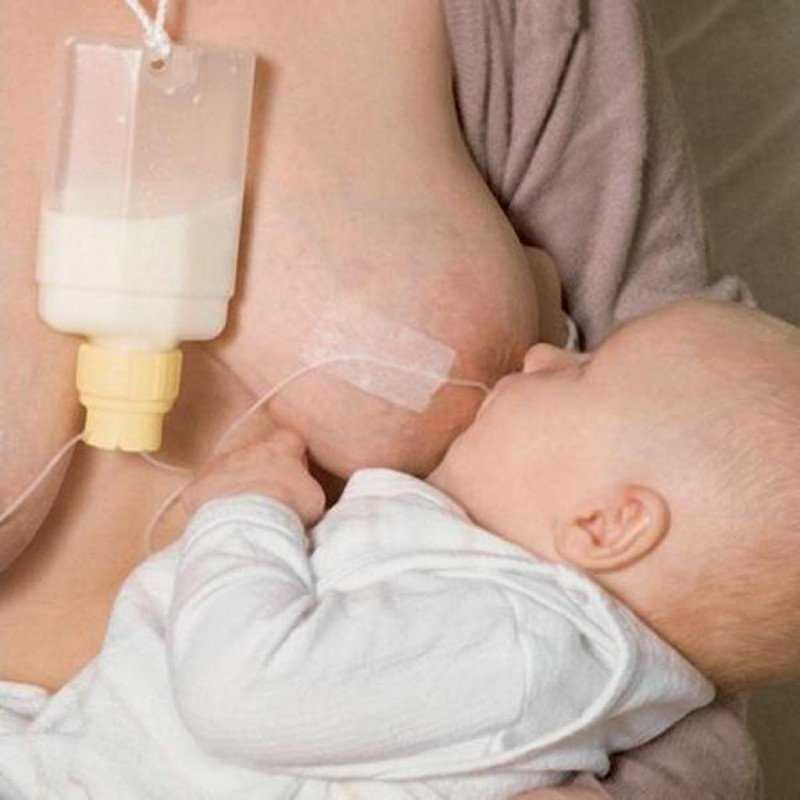 Prime DK, Garbin CP, Hartmann PE, Kent JC. Одновременное сцеживание груди у кормящих женщин более эффективно, чем последовательное сцеживание груди. Грудное вскармливание Мед. (2012) 7:442–7. 10.1089/bfm.2011.0139 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Prime DK, Garbin CP, Hartmann PE, Kent JC. Одновременное сцеживание груди у кормящих женщин более эффективно, чем последовательное сцеживание груди. Грудное вскармливание Мед. (2012) 7:442–7. 10.1089/bfm.2011.0139 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
34. Клемонс С.Н., Амир Л.Х. Опыт сцеживания у кормящих женщин: описательное исследование. Дж. Гум Лакт. (2010) 26: 258–65. 10.1177/08410371209 [PubMed] [CrossRef] [Google Scholar]
35. Эглаш А., Проктор Р. История болезни: кормящая мать с хронической болью в груди. Грудное вскармливание Мед. (2007) 2:99–104. 10.1089/bfm.2006.0035 [PubMed] [CrossRef] [Google Scholar]
JCM | Бесплатный полнотекстовый | Мастит при грудном вскармливании: профилактика, важность правильного лечения и возможные осложнения
1. Введение
Мастит — это воспалительное заболевание молочной железы, которое может сопровождаться инфекцией [1]. Воспаление молочных желез при грудном вскармливании требует немедленного и соответствующего лечения. Без надлежащего лечения воспаление может привести к преждевременному прекращению грудного вскармливания, которое считается нормативным стандартом вскармливания и питания младенцев. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительное грудное вскармливание до 6-месячного возраста. После 6 месяцев жизни рекомендуется продолжение грудного вскармливания по мере введения прикорма с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка [2]. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы.
Без надлежащего лечения воспаление может привести к преждевременному прекращению грудного вскармливания, которое считается нормативным стандартом вскармливания и питания младенцев. Исходя из пищевой и иммунологической ценности грудного молока, рекомендации Американской академии педиатрии (ААП) и Всемирной организации здравоохранения (ВОЗ) предусматривают исключительное грудное вскармливание до 6-месячного возраста. После 6 месяцев жизни рекомендуется продолжение грудного вскармливания по мере введения прикорма с продолжением грудного вскармливания в течение 1 года или дольше по обоюдному желанию матери и ребенка [2]. Недавние мета-анализы показывают, что грудное вскармливание защищает от детских инфекций, способствует возможному повышению интеллекта и снижению избыточного веса и диабета. Для кормящих женщин грудное вскармливание обеспечивает защиту от рака молочной железы, а также может защитить от рака яичников и диабета 2 типа [3]. Кроме того, неправильно леченное воспаление может перерасти в абсцесс молочной железы. Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
Поэтому выбор правильного лечения и предоставление пациенту информации и терапевтических рекомендаций имеет большое значение. Однако опыт показывает, что женщины получают неверные рекомендации по лечению мастита как в аспекте немедикаментозных рекомендаций по лечению, так и в части корректировки медикаментозного лечения. Учитывая огромную важность правильного лечения мастита, важно, чтобы врачи умели давать правильные рекомендации и выбирать правильные лекарства, когда это необходимо.
В этой статье мы приводим последние клинические рекомендации по медикаментозному лечению и поддерживающей терапии мастита. Мы также обсуждаем последние рекомендации по лечению кандидоза, поскольку кандидозная инфекция может развиться в результате антибактериальной терапии. В целом, неправильно вылеченный мастит или кандидозная инфекция могут привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.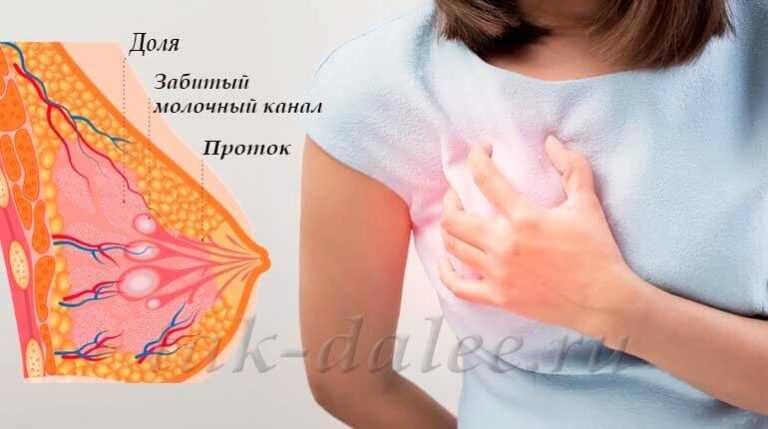
2. Определение, диагностика и профилактика
Воспаление молочной железы может быть вызвано рядом различных этиологий, инфекционной или нет, но в большинстве случаев воспаление молочной железы выражается в виде твердой, опухшей и красной области молочной железы, сопровождаемой лихорадкой выше 38,5. °C, озноб и плохое общее гриппоподобное самочувствие (рис. 1). Часто наблюдается континуум, а именно: застой грудного молока перерастает в воспаление без инфекции, которое перерастает в инфекционный мастит, который впоследствии может перерасти в абсцесс [4].
Проспективные исследования женщин, опрошенных в соответствии с протоколом Академии медицины грудного вскармливания, показывают, что от 3% до 20% женщин страдают от мастита во время грудного вскармливания. Разница между цифрами обусловлена различиями в определении мастита и различиями в продолжительности периода наблюдения [4].
Основным провоцирующим фактором мастита является застой молока. Застой молока приводит к закупорке молочного протока в груди или в отверстии молочного протока. Закупорка в устье молочного протока проявляется появлением болезненного белого пятна размером около 1 мм на соске, известного как «пузырь», представляющего собой эпителиальный слой или скопление маслянистого материала [5]. Обычным лечением пузыря является его вскрытие стерильной иглой или протирание кожи тканью, смоченной в теплой воде после нагревания соска в горячей воде [5]. Стероидные мази также могут быть эффективными [6].
Застой молока приводит к закупорке молочного протока в груди или в отверстии молочного протока. Закупорка в устье молочного протока проявляется появлением болезненного белого пятна размером около 1 мм на соске, известного как «пузырь», представляющего собой эпителиальный слой или скопление маслянистого материала [5]. Обычным лечением пузыря является его вскрытие стерильной иглой или протирание кожи тканью, смоченной в теплой воде после нагревания соска в горячей воде [5]. Стероидные мази также могут быть эффективными [6].
Диагноз мастита ставится на основании анамнеза и физического осмотра, диагностические процедуры обычно не требуются и не выполняются. Рекомендации ВОЗ по отправке образца молока в лабораторию включают следующее: в случае отсутствия ответа на лечение антибиотиками в течение двух дней, в случае аллергии на лечение антибиотиками, в случае рецидивирующих инфекций молочной железы, в случае госпитального заражения инфекции, в случаях, требующих госпитализации, или в тяжелых и необычных случаях [1,4].
Грудное молоко не стерильно. Бактерии присутствуют на соске, коже груди и даже молочных протоках, поэтому само присутствие бактерий в молоке не обязательно указывает на мастит [1,4].
Несколько факторов могут вызвать застой молока, приводящий к закупорке протока и воспалению, включая попытку увеличить время между кормлениями или ограничение продолжительности кормления грудью, пропуск кормления, неправильный захват ребенком соска или неэффективное сосание, мать или младенец болезни или врожденные дефекты, узкая уздечка языка, перепроизводство молока, быстрое и непостепенное отлучение от груди, давление бюстгальтера на грудь или рана на соске, вызывающая боль и, таким образом, откладывающая следующее кормление [4]. Оптимизация техники грудного вскармливания, вероятно, будет полезна для предотвращения мастита. Мать должна знать о факторах, которые могут вызвать застой молока, и предотвращать их.
3. Лечение
3.1. Поддерживающее лечение
Эффективное удаление молока: В случаях застоя молока в более глубоких местах в тканях молочной железы наиболее важным этапом лечения является частое и эффективное удаление молока.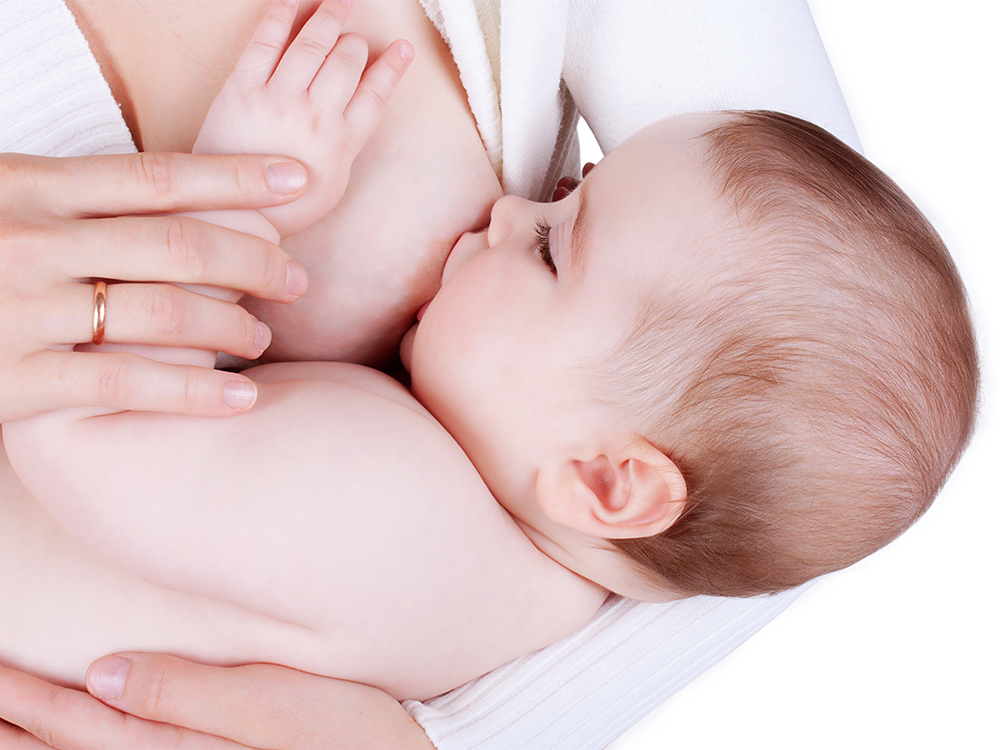 Матерей следует поощрять к более частому грудному вскармливанию, начиная с пораженной груди. После кормления сцеживание молока вручную или молокоотсосом может способствовать хорошему опорожнению груди и, таким образом, способствовать заживлению; массаж болезненной области по направлению к соску помогает правильно дренировать грудь [4,5].
Матерей следует поощрять к более частому грудному вскармливанию, начиная с пораженной груди. После кормления сцеживание молока вручную или молокоотсосом может способствовать хорошему опорожнению груди и, таким образом, способствовать заживлению; массаж болезненной области по направлению к соску помогает правильно дренировать грудь [4,5].
В последние годы возросло понимание важности лимфатического массажа при лечении мастита. Чтобы способствовать оттоку жидкости к подмышечным лимфатическим узлам, мать должна массировать поверхность кожи от ареолы к подмышечной впадине [7].
Нет доказательств риска для здорового доношенного ребенка при продолжении грудного вскармливания от матери с маститом [4]. Женщины, которые не могут продолжать грудное вскармливание, должны сцеживать молоко из груди вручную или молокоотсосом, так как внезапное прекращение грудного вскармливания приводит к риску развития абсцесса [4].
Иногда младенцы отказываются от грудного вскармливания из-за снижения выработки молока в воспаленной груди, что характерно для мастита, или из-за изменения вкуса молока. Мастит влияет на биохимический состав молока, в результате чего молоко становится более соленым [8,9]. Женщина, которая не может кормить грудью воспаленную грудь из-за отказа ребенка или по какой-либо другой причине, должна сцеживать или ручное сцеживание молока, так как внезапное прекращение выделения молока может вызвать развитие абсцесса [1,4].
Мастит влияет на биохимический состав молока, в результате чего молоко становится более соленым [8,9]. Женщина, которая не может кормить грудью воспаленную грудь из-за отказа ребенка или по какой-либо другой причине, должна сцеживать или ручное сцеживание молока, так как внезапное прекращение выделения молока может вызвать развитие абсцесса [1,4].
Горячий компресс или горячий душ непосредственно перед грудным вскармливанием или отсасыванием могут способствовать выделению молока из груди. Холодные компрессы после грудного вскармливания или сцеживания и между кормлениями уменьшат любую возможную боль или отек [4,5].
В дополнение к эффективному удалению молока отдых, питание и питье достаточного количества жидкости являются важными шагами, которые могут помочь процессу заживления [4,5].
3.2. Фармакологическое лечение
Во-первых, важно подчеркнуть, что поддерживающая терапия должна продолжаться одновременно с медикаментозным лечением. Одних лекарств недостаточно.
Анальгетики: боль мешает рефлексу выброса молока, поэтому матери следует рекомендовать принимать анальгетики. Поскольку ибупрофен обладает противовоспалительными свойствами в дополнение к обезболиванию, он имеет преимущество перед парацетамолом. Ибупрофен в дозах до 1,6 г в сутки считается безопасным для грудного вскармливания [4].
Антибиотики: если симптомы не улучшаются в течение 12–24 ч после начала лечения, следует начать антибактериальную терапию [4]. В таблице 1 приведены антибиотики, которые обычно используются при лечении мастита.
Бактерия Staphylococcus aureus (S. aureus) считается основным этиологическим фактором бактериального мастита, и поэтому соответствующие типы антибиотиков эффективны против нее. В последние годы в Соединенных Штатах наблюдается рост случаев инфицирования S. aureus, устойчивым к метициллину (MRSA), при инфекциях молочной железы [4,5,10].
Обычная продолжительность лечения составляет 10–14 дней [4,5,10]. Если в течение 48 часов улучшения не наступает, следует рассмотреть возможность замены антибиотика в ожидании результатов посева [4,5,10]. Важно отметить, что амоксициллин без клавуланата не является подходящим вариантом лечения из-за высокой степени резистентности.
Важно отметить, что амоксициллин без клавуланата не является подходящим вариантом лечения из-за высокой степени резистентности.
Если мастит перерос в абсцесс, для заживления потребуется комбинация дренажа и соответствующей антибактериальной терапии. После дренирования грудное вскармливание на той стороне, на которой находился абсцесс, следует продолжать в позе, исключающей прямой контакт рта ребенка с раной [4]. В случае, если ребенка нельзя расположить так, чтобы рот не касался ранки, очень важно взять молоко из груди путем сцеживания или сцеживания вручную. Частое удаление грудного молока после дренирования ускорит заживление [10].
Повторение мастита в одном и том же месте молочной железы несколько раз или нестандартное начало воспаления требуют обследования для исключения опухоли или других аномалий [4].
Одним из возможных последствий антибактериальной терапии мастита может быть патологический рост кандиды на соске. Основные симптомы кандидоза сосков включают жгучую, стреляющую, колющую или глубокую боль в связках, возникающую во время или после грудного вскармливания, а также могут ощущаться между сеансами [10]. Хотя кандидозный дерматоз области сосков часто характеризуется глянцево-розовым внешним видом сосков с нежными или чешуйчатыми сосками [11,12,13], соски и грудь также могут иметь хороший вид [4,10].
Хотя кандидозный дерматоз области сосков часто характеризуется глянцево-розовым внешним видом сосков с нежными или чешуйчатыми сосками [11,12,13], соски и грудь также могут иметь хороший вид [4,10].
Новые исследования опровергают дрожжевой возбудитель и вместо этого предполагают наличие бактериального дисбаланса [6]. Недавняя литература не поддерживает существование кандидозной инфекции глубоко в молочной железе; поэтому пероральная терапия флуконазолом не имеет значения.
Местные противогрибковые препараты рекомендуются в качестве первой линии лечения при грудном вскармливании [4,10,14,15]. Клотримазол или миконазол следует наносить на соску после каждого кормления или каждые 3–4 часа [14,15]. Комбинированная стероидная мазь может рассматриваться в случаях боли и явного воспалительного компонента [14,15,16].
Любые излишки крема можно аккуратно стереть перед следующим кормлением [14]. Мать и ребенок должны лечиться в течение недели или дольше [10,14,15,16,17]. Гель для перорального применения не предназначен для нанесения на кожу и менее эффективен при лечении кандидоза сосков, чем крем [14].
Гель для перорального применения не предназначен для нанесения на кожу и менее эффективен при лечении кандидоза сосков, чем крем [14].
В случаях открытых трещин на сосках вследствие грибковой инфекции и когда местная противогрибковая терапия не помогает, противогрибковое лечение можно сочетать с мупироциновой мазью с антибиотиком [14,16,17].
Взятие посева обычно не требуется, но его можно взять, если диагноз неясен, подозревается бактериальная инфекция или если нет улучшения после первоначального лечения [15].
4. Выводы
В заключение следует отметить, что неправильное лечение мастита может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Вклад авторов
Концептуализация, обработка данных, исследование, формальный анализ и написание: М.П. и A.D. Все авторы прочитали и согласились с опубликованной версией рукописи.
Финансирование
Авторы не получали специального финансирования для этой работы.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
- Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения. мастит: причины и лечение; Департамент здоровья и развития детей и подростков Всемирной организации здравоохранения: Женева, Швейцария, 2000 г. [Google Scholar]
- Секция грудного вскармливания Американской академии педиатрии. Грудное вскармливание и использование грудного молока. Педиатрия 2012 , 129, 827–841. [Google Scholar] [CrossRef] [PubMed][Green Version]
- Виктора, К.Г.; Бахл, Р.; Баррос, А.Дж.; Франса, Г.В.; Хортон, С .; Красевец, Дж.; Марч, С .; Санкар, MJ; Уокер, Н.; Роллинз, Северная Каролина; и другие. Грудное вскармливание в 21 веке: эпидемиология, механизмы и пожизненный эффект. Ланцет 2016 , 387, 475–490.
 [Google Scholar] [CrossRef][Зеленая версия]
[Google Scholar] [CrossRef][Зеленая версия] - Академия медицины грудного вскармливания. Клинический протокол № 4: Мастит, пересмотренный в марте 2014 г. Грудное вскармливание. Мед. 2014 , 9, 239–243. [Google Scholar]
- Spencer, J.P. Лечение мастита у кормящих женщин. Являюсь. фам. Врач 2008 , 78, 727–731. [Google Scholar] [PubMed]
- Академия медицины грудного вскармливания. Клинический протокол № 30: Массы груди, жалобы на молочные железы и диагностическая визуализация груди у кормящей женщины. Кормить грудью. Мед. 2019, 14, 208–214. [Google Scholar]
- Болман М.; Саджу, Л.; Оганесян, К.; Кондрашова Т.; Витт, А.М. Возвращение к искусству лечебного массажа груди во время грудного вскармливания. Дж. Хам. Лакт. 2013 , 29, 328–331. [Google Scholar] [CrossRef] [PubMed]
- Fetherston, C.M.; Лай, Коннектикут; Хартманн, П.Е. Взаимосвязь между симптомами и изменениями физиологии молочной железы при лактационном мастите.
 Кормить грудью. Мед. 2006 , 1, 136–145. [Академия Google] [CrossRef] [PubMed]
Кормить грудью. Мед. 2006 , 1, 136–145. [Академия Google] [CrossRef] [PubMed] - Йошида, М.; Шинохара, Х .; Сугияма, Т .; Кумагаи, М .; Муто, Х .; Кодама, Х. Вкус молока из воспаленной груди кормящих матерей с маститом оценивается с помощью датчика вкуса. Кормить грудью. Мед. 2014 , 9, 92–97. [Google Scholar] [CrossRef] [PubMed][Green Version]
- Лоуренс, Р.А.; Лоуренс, Р.М. Глава 16: Медицинские осложнения у матери. Грудное вскармливание, 6-е изд.; Лоуренс Р.А., Лоуренс Р.М., ред.; Мосби: Филадельфия, Пенсильвания, США, 2005 г.; стр. 559–627. [Академия Google]
- Академия медицины грудного вскармливания. Клинический протокол № 26: Постоянная боль при грудном вскармливании. Кормить грудью. Мед. 2016 , 11, 46–53. [Google Scholar]
- Брент, Н.Б. Молочница в диаде грудного вскармливания: результаты опроса по диагностике и лечению. клин. Педиатр. 2001 , 40, 503–506.
 [Google Scholar] [CrossRef] [PubMed]
[Google Scholar] [CrossRef] [PubMed] - Хименес, Э.; Арройо, Р .; Карденас, Н.; Марин, М .; Серрано, П.; Фернандес, Л.; Родригес, Дж. М. Кандидоз молочной железы: заболевание без научных доказательств? ПЛОС ОДИН 2017 , 12, e0181071. [Google Scholar] [CrossRef] [PubMed]
- Молочница и грудное вскармливание. Сеть грудного вскармливания. 2020. Доступно в Интернете: https://www.breastfeedingnetwork.org.uk/thrush-detailed/ (по состоянию на 15 июня 2020 г.).
- ЮНИСЕФ. Заявление Национальной сети детского питания о молочнице. Доступно в Интернете: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2013/10/NIFN_statement_thrush_2014.pdf (по состоянию на 15 июня 2020 г.).
- Wiener, S. Диагностика и лечение кандидоза сосков и молочной железы. J. Акушерское женское здоровье 2006 , 51, 125–128. [Google Scholar] [CrossRef] [PubMed]
- «> Walker, M. Управление грудным вскармливанием для клиницистов: использование данных, 2-е изд.; Jones & Bartlett Learning: Burlington, MA, USA, 2010. [Google Scholar]
Рис. 1. Иллюстрация мастита при грудном вскармливании. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Рисунок 1. Иллюстрация мастита при грудном вскармливании. В целом, неправильно вылеченный мастит может привести к преждевременному прекращению грудного вскармливания и причинить страдания как матери, так и ребенку; Следовательно, надлежащее лечение и инструкции для матери имеют первостепенное значение.
Таблица 1. Антибиотики обычно используются при лечении мастита. Обратите внимание, что амоксициллин без клавуланата не подходит для лечения из-за высокой степени резистентности.
Таблица 1. Антибиотики обычно используются при лечении мастита. Обратите внимание, что амоксициллин без клавуланата не подходит для лечения из-за высокой степени резистентности.
| Antibiotic | Dosage | Notes |
|---|---|---|
| Cephalexin | 500 mg × 4 times/day | Not suitable in case of allergy to penicillin with sensitivity to cephalosporins or with anaphylactic reaction to penicillin (severe аллергия). |
| Amoxicillin-clavulanate | 875 mg × 2 times/day | |
| Dicloxacillin | 500 mg × 4 times/day | |
| Clindamycin | 300 mg × 4 times/day | Может быть эффективен в случае метициллин-резистентного золотистого стафилококка. |
