Содержание
кашель после орви у ребенка комаровский — 25 рекомендаций на Babyblog.ru
Муколитики: не давайте их детям
Детям младше 2-х лет давать муколитики (средства, разжижающие мокроту) запрещено. Риск побочных эффектов превышает возможные преимущества. После того, как они были запрещены во Франции (апрель 2010) в связи с возникновением тяжёлых осложнений в дыхательных путях и их установленной связи с приёмом данных препаратов, мы проинформировали итальянские власти о необходимости принять меры и в нашей стране. В конце прошлого года AIFA (Итальянское Фармакологическое Агентство) сделало это: муколитики, как в сиропе, так и в свечах, больше не должны применяться у маленьких детей. Это относится к следующим действующим веществам: ацетилцистеин, карбоцистеин, амброксол, бромгексин, собрерол, нелтенексин, эрдостеин и телместеин. Они содержатся прежде всего во многих препаратах, продающихся без рецепта, рекомендуемых и принимаемых в случае кашля, особенно влажного, для разжижения мокроты (некоторые названия: Флуимуцил, Солмукол, Лизомуцил, Флуифорт). Они не должны применяться у детей младше 2-х лет, и вообще не рекомендуются никому: на самом деле, доказательств их эффективности недостаточно. Обильное питьё, промывание носа, увлажнение воздуха позволяет получить те же эффекты безо всякого риска.
Они не должны применяться у детей младше 2-х лет, и вообще не рекомендуются никому: на самом деле, доказательств их эффективности недостаточно. Обильное питьё, промывание носа, увлажнение воздуха позволяет получить те же эффекты безо всякого риска.
Последнее предложение этого сообщения я повторяю, как попугай, уже много лет, но перекричать телевизор с его призывами избавляться от мокроты посредством замечательных лекарств очень и очень сложно.
Тем не менее, предложение с удовольствием повторю еще раз, да еще и напишу большими буквами — авось если кто не услышит, так вдруг увидит:
ОБИЛЬНОЕ ПИТЬЁ, ПРОМЫВАНИЕ НОСА, УВЛАЖНЕНИЕ ВОЗДУХА ПОЗВОЛЯЕТ ПОЛУЧИТЬ ТЕ ЖЕ ЭФФЕКТЫ БЕЗО ВСЯКОГО РИСКА.
В продолжение темы, вынесенной в заголовок. Иногда создается впечатление, что наши мамы и папы понимают только совершенно конкретные указания типа «можно» или «нельзя». Все, что требует хотя бы малейшего логического усилия, уже не срабатывает.
Вот несколько цитат из моей книги «ОРЗ»:
«Отхаркивающие средства снижают вязкость мокроты. Эффективность и преимущества в сравнении с обильным питьем не доказаны…»
Эффективность и преимущества в сравнении с обильным питьем не доказаны…»
«При влажном кашле, при легких формах ОРВИ с поражением верхних дыхательных путей муколитики в большинстве случаев не нужны, более того, их назначение может спровоцировать усиление кашля».
«Поскольку кашель — один из самых распространенных симптомов, существует огромное количество лекарств для воздействия на него. Абсолютное большинство этих лекарств относится к средствам с недоказанной эффективностью, поскольку характер кашля в значительно большей степени определяется условиями, в которых находится заболевший ребенок, нежели всеми лекарствами вместе взятыми».
«Основная, стратегическая цель симптоматического лечения кашля лекарствами — сам факт лечения. Лекарства не столько облегчают кашель у ребенка, сколько обеспечивают психологический комфорт его родственников».
http://www.komarovskiy.net/blog/eshhe-raz-pro-otxarkivayushhie-sredstva.html
Нам 1,7 вчера в частной больничке «Мой доктор» педиатр ( за 1300р) назначила нам
аскорил 3мл 3р/д 5 дней
эреспал 5мл 3р/д 5 дней
+++++++++++++++++++++++
В «Мой доктор» мы попали потому что перед этим в бесплатной больнице нам поставили диагноз ОРВИ и настоятельно рекомендовали пропить курс антибиотиков, чтобы якобы кашель не перешел в пневмонию.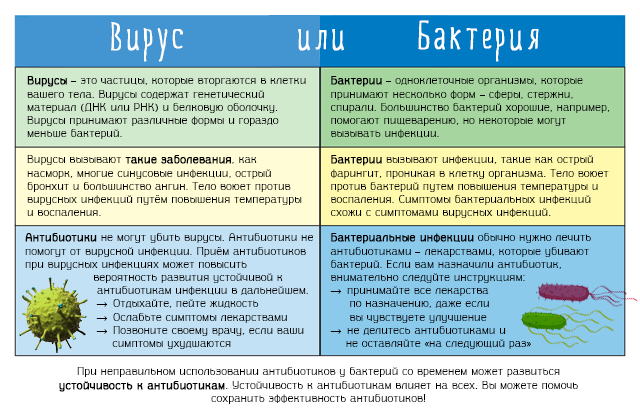
А ведь даже не надо быть поклонником Комаровского, чтобы знать что антибиотики не действуют на вирусы. Необоснованное назначение антибактериальных препаратов приводит к формированию устойчивых штаммов бактерий. В результате эффективность антибиотиков снижается в тех случаях, когда они действительно необходимы.
+++++++++++++++++++
И вот мы лечимся сами на основе рекомендаций полученных из интернета и виртуального доктора Комаровского .
Как известно и вам, и врачам, дети чаще всего болеют острыми респираторными вирусными заболеваниями, или сокращенно ОРВИ. У ребенка поднимается температура, он начинает кашлять, появляется насморк, может болеть горло. Чаще всего общее состояние детей при этом нарушается мало. Как только спадает температура, ребенок не желает оставаться в кровати и стремится жить обычной жизнью.
Необходимости в применении каких бы то ни было лекарственных средств при остром респираторном заболевании нет. Как говорится, нелеченый насморк проходит за семь дней, а при лечении за неделю. И в этом нет ничего плохого, так как, сами по себе, насморк и кашель являются физиологическим механизмами предусмотренными в организме человека для выздоровления.
И в этом нет ничего плохого, так как, сами по себе, насморк и кашель являются физиологическим механизмами предусмотренными в организме человека для выздоровления.
Тем не менее, каждый из нас хочет помочь своим детям, когда они болеют. И у нас есть для этого средства. Если ребенок неважно себя чувствует, и у него температура, мы укладываем его в кровать. Стараемся поить его как можно чаще, питье может быть подкисленное, особенно при высокой температуре. Питье необходимо для более быстрого снижения температуры и для облегчения откашливания. Если ребенок умеет сморкаться, и это не представляет для него проблемы, то просто покупаем ему одноразовые салфетки, которыми он пользуется однократно, а потом их выбрасывает. Это важно! Использование на протяжении всей болезни одного и того же платка негигиенично и может привести к более длительному течению насморка. Если ребенок не умеет сморкаться, то можно закапывать ему в нос «аквамарис» или «салин», а потом просто вытирать нос.
Когда болит горло, помогает теплое питье, старшие дети могут полоскать горло теплой водой. Нет никакой необходимости применять любые дезинфицирующие средства и леденцы. Но, если леденцы при рассасывании снимают неприятные ощущения в горле, то — на здоровье.
Нет никакой необходимости применять любые дезинфицирующие средства и леденцы. Но, если леденцы при рассасывании снимают неприятные ощущения в горле, то — на здоровье.
Конечно, камнем преткновения обычно является кашель, который может досаждать как самому ребенку, так и окружающим. Но когда ребенок легко откашливается, то этот кашель помогает быстрее выздороветь, поэтому «лечить» его не нужно. Если кашель навязчивый и сухой, то просто теплое питье, данное вовремя, хорошо помогает. В некоторых случаях при навязчивом сухом кашле у детей применяется противокашлевой препарат «синекод». У детей редко возникает необходимость разжижать мокроту, поэтому в муколитиках (амброгексал и его аналоги) нет нужды. Традиционные средства применяемые при кашле, так называемые, отхаркивающие, усиливают кашель и доставляют ребенку больше проблем, чем если бы вы ему ничего не давали. К тому же некоторые из них, такие как алтейка, могут вызывать рвоту.
При ОРВИ обычно повышается температура. Вопросы связанные с этим смотри здесь. http://forums.rusmedserv.com/showthread.php?t=20649
http://forums.rusmedserv.com/showthread.php?t=20649
Питание ребенка во время болезни должно быть легкоусвояемым, но если ребенок не хочет есть ничего, то не надо его заставлять. Обычно через день-два аппетит возвращается.
Малышей до года во время заболевания ОРВИ нужно как можно чаще брать на руки, делать им легкий массаж, чтобы помочь откашляться. Если у такого малыша насморк, и это мешает ему сосать, то перед кормлением можно закапать детский називин. Но не чаще трех раз в день. Не забывайте, что передозировка сосудосуживающих препаратов может привести к тяжелым последствиям. И на прощание хочу остановится на некоторых важных моментах. Большинство ринитов, фарингитов, ларингитов, ларинготрахеитов и бронхитов имеют вирусную природу и не лечатся антибиотиками. Средства «повышающие иммунитет», в том числе и витамины, не применяются для лечения ОРВИ. Единственное средство, которое должно применяться для профилактики ОРВИ — это ежегодная прививка от гриппа. А также еще один немаловажный момент ,который касается детей школьного возраста . Не стоит делать из обычного простудного заболевания достаточно большого ребенка какое-то событие .Не обязательно всей семьей сидеть у его кровати .Болезнь не должна ассоциироваться у детей с приятным ощущением собственной значимости и чувством ,что они совершили подвиг, «опять заболев». Ребенок будет стремиться выздороветь только тогда, когда состояние здоровья для него сопровождается большим психологическим комфортом ,чем состояние болезни.
Не стоит делать из обычного простудного заболевания достаточно большого ребенка какое-то событие .Не обязательно всей семьей сидеть у его кровати .Болезнь не должна ассоциироваться у детей с приятным ощущением собственной значимости и чувством ,что они совершили подвиг, «опять заболев». Ребенок будет стремиться выздороветь только тогда, когда состояние здоровья для него сопровождается большим психологическим комфортом ,чем состояние болезни.
В школу и в детский сад ребенок может быть выписан через пять-семь дней от начала заболевания. Остаточные явления в виде редкого кашля, проходящего насморка, не являются к этому препятствием. http://forums.rusmedserv.com/showthread.php?t=25432
++++++++++++++++++++++
Но, блин, самолечение — это такая ответственность для нас. Я ведь даже не знаю какое у него горло, не могу послушать его лёгкие. Я знаю что в теории мы делаем правильно, что не травим ребёнка лекарствами, но что если мы что-то упустим? Ау, врачи, вы где? Хоть один. Нам не жалко 1300р за приём отдать, если вы адекватный врач. И ведь мы живём не в 1000км от столицы нашей Родины, а всего лишь в 20км, но беспросветность медицины как в дремучем лесу.
И ведь мы живём не в 1000км от столицы нашей Родины, а всего лишь в 20км, но беспросветность медицины как в дремучем лесу.
Вывод к которому я пришла — надо было учиться на врача.
Информация по энтеровирусной инфекции. | Городская детская поликника №6
Энтеровирусные инфекции у детей — острые инфекционные заболевания, возбудителями которых служат кишечные вирусы (энтеровирусы) из семейства пикорнавирусов. Клинические проявления энтеровирусной инфекции у детей полиморфны; заболевание может протекать в следующих формах: катаральной, гастроэнтеритической, энтеровирусной лихорадки, энтеровирусной экзантемы, герпангины, серозного менингита, миокардита, энцефаломиокардита новорожденных, конъюнктивита, увеита и др. Для обнаружения вирусов в биологических жидкостях используются методы ПЦР, ИФА, РПГА. Этиопатогенетическое лечение энтеровирусной инфекции у детей проводится интерферонами, иммуноглобулинами и другими препаратами.
- • Причины энтеровирусной инфекции у детей
• Классификация энтеровирусной инфекции у детей
• Симптомы энтеровирусной инфекции у детей
• Диагностика энтеровирусной инфекции у детей
• Лечение энтеровирусной инфекции у детей
• Прогноз и профилактика энтеровирусной инфекции у детей
Энтеровирусная инфекция у детей
Энтеровирусные инфекции у детей – обширная группа заболеваний, вызываемых РНК-содержащими неполиомиелитными вирусами (Коксаки, ECHO, неклассифицированными энтеровирусами человека) и полиовирусом. В силу специфичности вызываемых поражений, полиомиелит стоит несколько обособленно в ряду энтеровирусных инфекций у детей, поэтому рассматривается нами отдельно. В рамках данного обзора остановимся на энтеровирусных инфекциях неполиомиелитной этиологии, распространенных среди детей.
В силу специфичности вызываемых поражений, полиомиелит стоит несколько обособленно в ряду энтеровирусных инфекций у детей, поэтому рассматривается нами отдельно. В рамках данного обзора остановимся на энтеровирусных инфекциях неполиомиелитной этиологии, распространенных среди детей.
Наряду с ОРВИ, энтеровирусные инфекции встречаются в педиатрии довольно часто. Ежегодно среди общего количества больных энтеровирусной инфекцией удельный вес детей составляет 80-90%; из них половина случаев заболевания приходится на детей младшего возраста. Учитывая полиморфизм клинических проявлений, энтеровирусные инфекции у детей представляют интерес не только для специалистов в области инфекционных болезней, но иневрологии, гастроэнтерологии, кардиологии, офтальмологии, отоларингологии.
Причины энтеровирусной инфекции у детей
Возбудителями энтеровирусных инфекций неполиомиелитной этиологии у детей выступают вирусы Коксаки А (24 серотипа), Коксаки В (6 серотипов), ECHO (34 серотипа) и неклассифицированные энтеровирусы человека 68-71 серотпипов. Всех неполиомиелитных энтеровирусов объединяет устойчивость к низким температурам (замораживанию, оттаиванию) и быстрая инактивация в условиях высокой температуры (при кипячении) или воздействии хлорсодержащих растворов, йода, формалина, перекиси водорода, УФО.
Всех неполиомиелитных энтеровирусов объединяет устойчивость к низким температурам (замораживанию, оттаиванию) и быстрая инактивация в условиях высокой температуры (при кипячении) или воздействии хлорсодержащих растворов, йода, формалина, перекиси водорода, УФО.
Источниками энтеровирусной инфекции могут служить дети и взрослые, являющиеся вирусоносителями или больными манифестной формой заболевания. Передача инфекции от человека к человеку осуществляется воздушно-капельным или фекально-оральным путями; реже отмечается трансплацентарная передача. Сезонные подъемы заболеваемости энтеровирусными инфекциями среди детей отмечаются в конце лета – начале осени. Наибольшая заболеваемость регистрируется среди детей в возрасте от 3 до 10 лет. Взрослые и дети старшего возраста заболевают реже, что объясняется наличием у них иммунитета, сформировавшегося вследствие бессимптомной инфекции. Наряду со спорадическими случаями и эпидемическими вспышками энтеровирусной инфекции в детских коллективах, встречаются крупные эпидемии, поражающие целые регионы.
Проникновение энтеровирусов в организм происходит через слизистые оболочки пищеварительного и респираторного тракта. Репликация вирусов происходит в лимфоидной ткани, эпителии ротоглотки и ЖКТ, поэтому ранними клиническими проявлениями энтеровирусной инфекции у ребенка могут быть герпетическая ангина, фарингит, диарея и пр. Дальнейшее распространение вирусов по организму происходит гематогенным путем. Обладая органотропностью, энтеровирусы могут поражать нервную ткань, мышцы, покровные ткани, сосуды глаз и т. д. После перенесенной энтеровирусной инфекции у детей формируется типоспецифический иммунитет к тому серологическому типу вируса, которым было вызвано заболевание.
Классификация энтеровирусной инфекции у детей
В зависимости ведущего клинического синдрома, различают типичные и атипичные энтеровирусные инфекции у детей. Типичные формы могут проявляться в виде изолированных или комбинированных поражений: герпетической ангины, катара верхних дыхательных путей,гастроэнтерита, эпидемической миалгии, энтеровирусной лихорадки, энтеровирусной экзантемы, гепатита. Поражение нервной системы при энтеровирусной инфекции у детей может протекать по типу энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей; поражение сердца – в виде миокардита и перикардита; поражение глаз – в виде геморрагического конъюнктивита и увеита; поражение мочеполовой системы – в форме геморрагического цистита, орхита, эпидидимита. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
Поражение нервной системы при энтеровирусной инфекции у детей может протекать по типу энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей; поражение сердца – в виде миокардита и перикардита; поражение глаз – в виде геморрагического конъюнктивита и увеита; поражение мочеполовой системы – в форме геморрагического цистита, орхита, эпидидимита. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
С учетом выраженности клинических признаков энтеровирусная инфекция у детей может иметь легкое, среднетяжелое и тяжелое течение. Критериями степени тяжести выступают выраженность местных изменений и интоксикационного синдрома. По характеру течения энтеровирусные инфекции у детей подразделяются на неосложненные и осложненные.
Симптомы энтеровирусной инфекции у детей
Несмотря на полиморфизм клинических проявлений, течению различных энтеровирусных инфекций у детей свойственны некоторые общие черты. Длительность инкубационного периода составляет от 2 до 10 дней (в среднем 2-4 дня). Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
При любой форме энтеровирусной инфекции у детей отмечается гиперемия кожи лица, шеи и верхней половины туловища, инъекция сосудов конъюнктивы и склеры. Возможно появление полиморфной пятнисто-папулезной сыпи, гиперемии слизистой миндалин дужек и задней стенки глотки, шейного лимфаденита. Считается, что внутриутробное инфицирование энетровирусами может послужить причиной синдрома внезапной детской смерти. Также доказана связь между энтеровирусной инфекцией у детей и развитием сахарного диабета 1 типа.
Кроме общей симптоматики, в клинике различных форм энтеровирусной инфекции у детей присутствуют свои специфические проявления.
Энтеровирусная лихорадка у детей (малая болезнь, летний грипп, трехдневная лихорадка) вызывается разными серотипами вирусов Коксаки и ECHO. Для инфекции характерна острая манифестация с лихорадки, миалгии, умеренных катаральных явлений. У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
Кишечная (гастроэнтеритическая) форма энтеровирусной инфекции чаще встречается у детей до 3-х лет. Заболевание протекает с незначительными катаральными явлениями (ринитом, заложенностью носа, гиперемией слизистых ротоглотки, кашлем) и диспепсическим синдромом (диареей, рвотой, метеоризмом). Тяжелая интоксикация, дегидратация и явленияколита не свойственны. Продолжительность кишечной формы энтеровирусной инфекции у детей составляет 1-2 недели.
Катаральная (респираторная) форма энтеровирусной инфекции у детей протекает по типу ОРЗ. Отмечается кратковременная лихорадка, ринофарингит, ларингит. Возможно развитие синдрома ложного крупа.
Энтеровирусная экзантема, ассоциированная с ECHO и Коксаки-вирусами, характеризуется появлением на высоте лихорадки кожной сыпи. По характеру сыпь может напоминать таковую при скарлатине, кори или краснухе; элементы располагаются преимущественно на коже лица и туловища. Реже встречаются пузырьковые высыпания в полости рта, напоминающие герпес(пузырчатка полости рта). Течение энтеровирусной инфекции у детей благоприятное; сыпь и лихорадка исчезают в течение 1-2 дней.
Эпидемическая миалгия (болезнь Борнхольма, плевродиния) – энтеровирусная инфекция у детей, вызываемая Коксаки и ECHO-вирусами. Ведущим проявлением заболевания служат интенсивные мышечные боли, сопровождающие высокую лихорадку. Чаще дети жалуются на боли в грудной клетке и верхней половине живота, реже – в спине и конечностях. При движении боли усиливаются, вызывая побледнение кожных покровов, обильное потоотделение, тахипноэ. Эпидемическая миалгия требует проведения дифференциальной диагностики с плевритом,острым аппендицитом или перитонитом. Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Серозный менингит является типичной формой энтеровирусной инфекции у детей. Клиническая картина характеризуется высокой температурой тела, сильной головной болью, повторной рвотой, беспокойством и возбуждением ребенка, бредом и судорогами. Со стороны респираторного тракта отмечаются явления фарингита. С первых дней выражены менингеальные симптомы: положительные симптомы Брудзинского и Кернига, ригидность мышц затылка. Обычно через 3-5 дней симптоматика регрессирует, однако постинфекционная астенияи остаточные явления могут сохраняться в течение 2-3 месяцев.
Полиомиелитоподобная (паралитическая) форма энтеровирусной инфекции у детей является одной из наиболее тяжелых. Как и при полиомиелите, повреждение передних рогов спинного мозга может приводить к развитию вялых параличей и парезов нижних конечностей. В легких случаях прихрамывающая походка, слабость в ногах, снижение мышечного тонуса являются обратимыми и постепенно исчезают через 4-8 недель. При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
Энцефаломиокардит новорожденных вызывается вирусами Коксаки типа В и характерен длянедоношенных и детей первых месяцев жизни. На фоне общей симптоматики (вялости, отказа от груди, субфебрилитета) нарастают явления сердечной недостаточности (тахикардия, одышка, цианоз, аритмия, расширение границ сердца и печени). При энцефалите развивается выбухание родничков и судороги. Летальность при данной форме энтеровирусной инфекции среди детей достигает 60-80%.
Геморрагический конъюнктивит вызывается энтеровирусом типа 70. Проявляется светобоязнью, слезотечением, ощущением инородного тела в глазах. Объективно определяются отек и гиперемия конъюнктивы, точечные кровоизлияния. При присоединении вторичной инфекции может развиваться бактериальный конъюнктивит, кератит. Обычно все симптомы энтеровирусной инфекции у детей стихают через 10-14 дней.
Энтеровирусный увеит преимущественно поражает детей 1-го года жизни. Данная форма энтеровирусной инфекции протекает с лихорадкой, интоксикацией, кишечным и респираторным синдромом. Поражение сосудистой оболочки глаза носит стойкий характер и может привести к дистрофии радужки, помутнению роговицы, развитию увеальной катаракты и глаукомы, субатрофии глазного яблока.
Особенности течения герпетической ангины проанализированы в соответствующем обзоре.
Диагностика энтеровирусной инфекции у детей
Энтеровирусные инфекции у детей диагностируются на основании типичного симптомокомплекса с учетом сезонности и эпидемиологических данных. Обязательным для установления диагноза является лабораторное подтверждение энтеровирусной инфекции у детей: обнаружение РНК энтеровируса методом ПЦР, определение титра специфических антител с помощью ИФА, РСК или РПГА и др.
Лабораторная верификация возбудителей может проводиться в различных биологических жидкостях: в крови, отделяемом конъюнктивы, смыве из носоглотки, соскобах с кожных высыпаний, образцах фекалий, спинномозговой жидкости (при наличии показаний длялюмбальной пункции), биоптатах органов и др.
В зависимости от ведущего клинического синдрома дети могут нуждаться в консультации педиатра, детского кардиолога, детского невролога, детского отоларинголога, детского офтальмолога и др. специалистов.
Различные формы энтеровирусной инфекции у детей требуют проведения дифференциальной диагностики с полиомиелитом, корью, краснухой, скарлатиной, эпидемическим паротитом, ОРВИ, ОКИ.
Лечение энтеровирусной инфекции у детей
Лечение легких изолированных форм энтеровирусной инфекции у детей проводится амбулаторно; госпитализация требуется при серозном менингите, энцефалите, миокардите, тяжелых комбинированных поражениях. В лихорадочном периоде показаны покой, постельный режим, достаточный питьевой режим.
Этиопатогенетическая терапия энтеровирусной инфекции у детей включает применение рекомбинантных интерферонов (альфа интерферона), интерфероногенов ( оксодигидроакридинилацетата, меглюмина акридонацетата), полиспецифических иммуноглобулинов (при тяжелом течении).
При миокардите, менингите и др. формах показано назначение глюкокортикостероидов. Одновременно проводится симптоматическое лечение (прием жаропонижающих, дезинтоксикационная терапия, орошение полости носа, полоскание зева и др.).
формах показано назначение глюкокортикостероидов. Одновременно проводится симптоматическое лечение (прием жаропонижающих, дезинтоксикационная терапия, орошение полости носа, полоскание зева и др.).
Прогноз и профилактика энтеровирусной инфекции у детей
В большинстве случаев энтеровирусная инфекция у детей заканчивается реконвалесценцией. Наиболее серьезными в отношении прогноза являются энтеровирусные энцефалиты, энцефаломиокардиты новорожденных, менингиты, генерализованная инфекция, присоединение бактериальных осложнений.
Дети, заболевшие энтеровирусной инфекцией, подлежат изоляции; на контактных лиц накладывается карантин на 2 недели. В эпидемиологическом очаге проводятся дезинфекционные мероприятия. Ввиду большого разнообразия энтеровирусов специфическая вакцина против инфекции не разработана. Неспецифическая профилактика включаетэндоназальную инстилляцию лейкоцитарного интерферона детям и взрослым, контактировавшим с больным энтеровирусной инфекцией.
Источник: http://www. krasotaimedicina.ru/diseases/children/enterovirus-infection
krasotaimedicina.ru/diseases/children/enterovirus-infection
Скачать данную статью.
ОРВИ у детей: симптомы, лечение, профилактика
· Вам потребуется прочитать: 6 мин
Более половины детских болезней представлены острыми респираторными заболеваниями. Как правило, родители обращаются за помощью к врачу по поводу простуды у детей. Такая активность болезни связана с тем, что инфекция быстро распространяется.
Практически ежегодно врачи отмечают увеличение числа детей, заболевших гриппом, парагриппом, аденовирусными и другими инфекциями.
Инкубационный период ОРВИ у детей
Заболеваемость ОРВИ практически не снижается, а в зимний период число детей с ОРЗ быстро растет. Угрозу для жизни детей представляет только тяжелая форма заболевания, а также осложнения, которые влечет за собой заболевание.
Самая коварная и опасная болезнь – грипп. Инкубационный период ОРВИ составляет два-три часа. Когда бактерия уже попала в организм, но симптомов нет – это начало месячных. Окончание инкубационного периода наступает, когда у ребенка появляются первые симптомы. Своевременное лечение ОРВИ у ребенка имеет благоприятный прогноз.
Окончание инкубационного периода наступает, когда у ребенка появляются первые симптомы. Своевременное лечение ОРВИ у ребенка имеет благоприятный прогноз.
instagram viewer
Лечить болезнь не сложно, главное обратиться к врачу.
Признаки и симптомы
Проявления ОРВИ с первого года жизни имеют много общего, независимо от типа вируса. При заболевании состояние ребенка значительно ухудшается, дети плохо спят, теряют аппетит. Это состояние связано с развитием вирусной интоксикации, а также с отеком слизистой оболочки и заложенностью носа.
На фоне лихорадки у детей развивается симптом по типу вялости, могут быть судороги. Наиболее частыми симптомами в период ОРВИ являются учащенное дыхание, насморк, боль в горле и груди, потливость. Все перечисленные симптомы ОРВИ обусловлены тем, что вирусы проникают в клетки, выстилающие дыхательные пути, и провоцируют раздражение слизистой оболочки. Таким образом, воспаление возникает в разных отделах дыхательных путей.
Лечение ОРВИ у ребенка 3 лет не представляет особой сложности. Главное, вовремя принять меры. В то время как лечение недоношенных детей может быть достаточно сложным и трудоемким. В этом случае крайне высока вероятность отита, воспаления бронхов и легких.
Причины заболевания
Как правило, дети заражаются от уже больных младенцев. Мокрота больного ребенка содержит вирусы, а при чихании малыша ОРВИ передается воздушно-капельным путем. Заражению способствует тесное общение с больным, непроветриваемое помещение.
Независимо от возраста каждый человек достаточно восприимчив к ОРВИ. Чаще всего болеют дети в младшем и школьном возрасте. После болезни у ребенка вырабатывается иммунитет только к одному вирусу, поэтому очень часто бывают рецидивы заражения другим вирусом.
Следует отметить, что дети, находящиеся на грудном вскармливании, в период болезни имеют сильную иммунную защиту, что позволяет им избежать заболевания. К неблагоприятным факторам относятся врожденные заболевания дыхательных путей, которые могут значительно увеличить риск заболевания у детей.
Читайте также: Медвежий жир от кашля, как наносить медвежий жир при кашле у детей?
Лечение ребенка с острой респираторной вирусной инфекцией
Следует отметить, что лечение ОРВИ в домашних условиях возможно только при легких и среднетяжелых формах заболевания. Родители должны помнить о наличии показаний к госпитализации, а именно:
- осложнение заболевания пневмонией;
- ухудшение течения болезни у детей до 1 года.
В раннем возрасте ОРВИ у ребенка – нормальное явление, позволяющее выработать иммунитет к вредоносным бактериям и инфекциям. При ухудшении состояния малыша необходимо лечить ОРВИ, предварительно посоветовавшись с врачом.
Родителям следует помнить, что полный отказ от еды, а также постоянный жар и вялость при прогрессировании заболевания являются симптомами, требующими обращения к врачу. Когда жаропонижающие и народные методы лечения не дают результатов, следует немедленно оказать ребенку медицинскую помощь.
Детские лекарства
Наиболее популярными препаратами, позволяющими эффективно лечить ОРВИ у детей, являются фитопрепараты. В аптеке можно приобрести эффективное средство от кашля на растительной основе. Врачи рекомендуют выбирать комбинацию препаратов, например, Бронхикум, Доктор Тайсс, Доктор Мом. Эти препараты обладают высокими терапевтическими свойствами и хорошей переносимостью.
Для грудных детей пастилки и леденцы не подходят для лечения ОРВИ. Лекарства для детей от ОРВИ должны быть качественными и безвредными для организма.
Родители должны назначить детскую кроватку на неделю. Не забывайте давать ребенку обильное питье, а также максимум фруктов и овощей. Врачи рекомендуют придерживаться овощной диеты, пить чай, компот, клюквенный морс.
Очень важно не перегружать организм больного малыша тяжелой пищей, так как это затруднит выздоровление и замедлит процесс пищеварения.
Эффективны в этот период растирания спины и ног с применением бальзама «Бронхикум». Их следует делать перед сном за 5 минут. После процедуры не забудьте укутать ребенка фланелью.
Их следует делать перед сном за 5 минут. После процедуры не забудьте укутать ребенка фланелью.
Народные средства
- Рецепт №1
Для лечения ОРЗ народными средствами используют шиповник. Это средство полезно давать детям с самых ранних лет, так как в шиповнике большое количество витамина С, укрепляющего иммунитет.
Для приготовления вам понадобится 6 столовых ложек сухофруктов. Далее шиповник залить литром кипятка и настоять в закрытой посуде два часа. Настой шиповника процеживают и дают ребенку в виде питья в течение дня на протяжении всего периода болезни. Параллельно с аптечными препаратами лечение настоем шиповника дает отличные результаты при ОРВИ у детей.
См. также: По каким причинам заложен нос по утрам у ребенка и методы лечения
- Рецепт № 2
Еще одно эффективное средство в борьбе с ОРВИ у детей – натуральные капли в нос от обыкновенного холодно. Для приготовления таких капель нужно взять пол чайной ложки жидкого меда, столовую ложку теплой воды и сок свеклы. Все компоненты тщательно перемешиваются и препарат готов к применению. Капли следует закапывать в каждую ноздрю с перерывом в два часа.
Все компоненты тщательно перемешиваются и препарат готов к применению. Капли следует закапывать в каждую ноздрю с перерывом в два часа.
Уже в первый день лечения ребенок почувствует значительное облегчение, ему станет легче дышать. Главный плюс натуральных капель для детей – это их безвредность и эффективность. Лечить ребенка такими каплями можно в любом возрасте.
- Рецепт №3
Не пренебрегайте овощными ванночками, ведь эта процедура разрешена даже для самых маленьких детей. Особенно хороши и полезны ванны с бальзамом «Эвкабал». Достаточно небольшого количества этого бальзама, чтобы получить максимальную пользу от лечения ОРВИ.
Доктор Комаровский об ОРВИ у детей
Известный детский врач Комаровский, много лет лечащий детей, призывает всех родителей не паниковать, когда у ребенка ОРВИ.
Врач рекомендует родителям не покупать всевозможные сиропы и таблетки в аптеках, а дать организму ребенка самостоятельно бороться с инфекцией.
Главная ошибка родителей в понимании Комаровского – стремление устранить сразу все симптомы болезни.
На самом деле отсутствие аппетита, температура, насморк и кашель у детей – это признаки того, что организм начал бороться с вирусом.
Врач настоятельно рекомендует в период болезни давать ребенку обильное питье и ни в коем случае не допускать образования тромбов. Если ребенок слишком сильно потеет, то регулярно переодевайте малыша.
По его мнению, эффективность препаратов при лечении ОРВИ будет оправдана лишь в нескольких случаях, а именно:
- высокая температура и плохая переносимость младенцем;
- сопутствующие заболевания нервной системы;
- температура тела выше 39 градусов.
Если ребенок болеет простудой и очень плохо спит, облегчите состояние малыша каплями в нос. Сделать их можно дома, тогда вред от такого средства будет полностью исключен. Категорически запрещается капать в нос растворы антибиотиков.
ОРВИ Комаровский рассматривает, как возможность выработать у ребенка собственный иммунитет к тому или иному вирусу.
Профилактика ОРВИ у детей
С профилактической целью детям можно назначать иммуномодуляторы. Оптимальный вариант, когда препарат назначает непосредственно лечащий врач. Врач может оценить состояние малыша и, учитывая возраст, назначить лекарство, которое облегчит течение болезни и устранит симптомы.
Источник
Как лечить бактериальную инфекцию у детей Комаровский. Что такое вирусы? В чем разница между вирусной и бактериальной инфекцией
- В период повышенной заболеваемости следует избегать мест скопления людей. Чем больше людей в помещении, тем больше шансов заразиться.
- При общении вы должны держаться на расстоянии от других людей.
- В помещении концентрация вирусов значительно выше, чем на улице, поэтому детям лучше проводить больше времени на улице, чем в метро, школе и других местах.
- Основной источник заболевания – руки больного вирусной инфекцией. Наряду с марлевыми масками следует носить перчатки и избегать рукопожатий.

- И, конечно же, нужно находиться как можно дальше от человека с симптомами заболевания. Большое скопление детей увеличивает шансы подхватить вирус. Особенно опасны в этот период медицинские учреждения.
- В слишком теплом и запыленном помещении вирус остается активным, а вентиляция и увлажнение уничтожают клетки вируса. Также нельзя допускать скопления пыли в квартире.
- Руки следует мыть дезинфицирующими средствами как можно чаще.
- Температура воздуха должна быть в пределах 17-22 градусов, а влажность в помещении не менее 40 процентов.
- Учитывая, что инфекция поражает дыхательные пути, необходимо увлажнять слизистые оболочки. Рекомендуется прополоскать рот водой и закапать полость носа физиологическим раствором (1 ч. л. соли/1 л. кипяченой воды).
Лечение ОРВИ: Комаровский
Советы доктора Комаровского иногда расходятся с общепринятым мнением, что вызывает недоверие у некоторых родителей. Усыновленного ребенка с простудой или гриппом обильно кормить, тепло одевать, «набивать» лекарствами. Такая стратегия поведения не приводит к желаемому результату, а наносит ущерб детскому организму.
Такая стратегия поведения не приводит к желаемому результату, а наносит ущерб детскому организму.
Это воспаление может вызывать широкий спектр симптомов, включая лихорадку, головную боль, судороги, изменение поведения или спутанность сознания, а в крайних случаях может вызвать повреждение головного мозга, инсульт или даже смерть. Инфекция мозговых оболочек, оболочек, окружающих головной и спинной мозг, называется менингитом. Воспаление самого мозга называется энцефалитом. Миелит относится к воспалению спинного мозга. Когда поражены как головной, так и спинной мозг, это состояние называется энцефаломиелитом.
Что вызывает менингит и энцефалит?
Инфекционные причины менингита и энцефалита включают бактерии, вирусы, грибки и паразиты. Многие из них поражают здоровых людей. Для других важными элементами являются окружающая среда и история воздействия, недавнее перемещение или ослабленный иммунитет. Есть также неинфекционные причины, такие как аутоиммунные причины и лекарства.
Важно, чтобы родители перестали переживать «опыт прошедших лет» на своем ребенке и начали действовать. Благодаря доктору Комаровскому теперь больше интересуются правильными методами лечения детей, а не слепо применяют все рекомендации бабушек и соседей.
В случаях, когда заболевание протекает тяжело или ребенок находится в группе риска, единственными препаратами, противодействующими гриппозной инфекции, являются противовирусные средства. Их следует принимать только по назначению врача в амбулаторных или стационарных условиях. Доктор Комаровский не рекомендует рутинное использование таких средств.
Менингит чаще всего вызывается бактериальной или вирусной инфекцией. Это также может быть вызвано грибковой инфекцией, паразитами, реакцией на определенные лекарства или медицинские процедуры, ревматологическим состоянием, таким как волчанка, некоторыми видами рака или травмой головы или позвоночника.
Лечение бактериальной инфекции
Бактериальный менингит — редкое, но потенциально смертельное заболевание. Это может быть вызвано несколькими типами бактерий, которые сначала вызывают инфекцию верхних дыхательных путей, а затем попадают через кровоток в мозг. Заболевание также может возникнуть, когда определенные бактерии проникают непосредственно в мозговые оболочки. Болезнь может вызвать инсульт, потерю слуха и необратимое повреждение головного мозга.
Это может быть вызвано несколькими типами бактерий, которые сначала вызывают инфекцию верхних дыхательных путей, а затем попадают через кровоток в мозг. Заболевание также может возникнуть, когда определенные бактерии проникают непосредственно в мозговые оболочки. Болезнь может вызвать инсульт, потерю слуха и необратимое повреждение головного мозга.
Основные правила лечения ОРВИ
Увлажнение. В помещении нужно создать влажную и прохладную атмосферу. Вымойте пол в помещении, хорошо проветрите, не включайте обогреватели. Если дети будут длительное время дышать теплым воздухом, загустевшая мокрота подсыхает в бронхиальных путях, страдает функция дыхания, возрастает вероятность осложнений. В комнате не должно быть пыльных вещей, таких как книги, старые ковры, «старомодная» мягкая мебель и другие подобные предметы.
Пневмококковый менингит является наиболее распространенной формой менингита и наиболее серьезной формой бактериального менингита. Дети в возрасте до 2 лет и взрослые с ослабленной или угнетенной иммунной системой, в том числе пожилые, относятся к группе особого риска.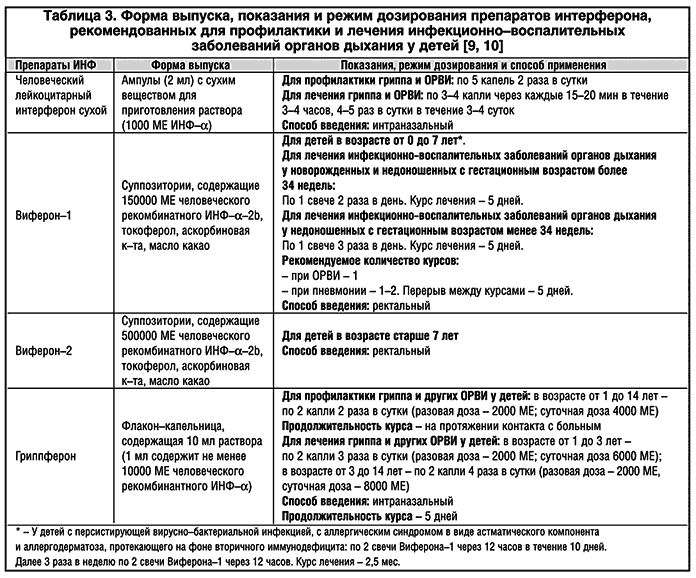 Люди, перенесшие пневмококковый менингит, часто страдают неврологическими нарушениями, начиная от глухоты и заканчивая тяжелым поражением головного мозга.
Люди, перенесшие пневмококковый менингит, часто страдают неврологическими нарушениями, начиная от глухоты и заканчивая тяжелым поражением головного мозга.
Иммунизация доступна для определенных штаммов пневмококковых бактерий. В группу повышенного риска входят дети в возрасте до 1 года, люди с подавленной иммунной системой, лица, выезжающие в зарубежные страны, где болезнь носит эндемический характер, и студенты колледжей, проживающие в общежитиях.
Еда. Доктор Комаровский советует не кормить насильно, только по желанию. Отсутствие аппетита у ребенка с инфекцией – это совершенно нормально. В приоритете богатая углеводами жидкая и легкая пища. Порции должны быть небольшими, кормить чаще и тогда, когда ребенок просит.
Питьевой режим. Пить следует как можно больше, температура жидкости должна быть такой же, как и температура тела ребенка. Чем суше воздух в помещении, тем больше больной тратит жидкости на увлажнение слизистой оболочки. Пить можно что угодно: чай, компот, морс, отвар из кураги и изюма. В аптеках предлагают готовые растворы (тур, регидрон и др.). Такие решения будут очень кстати. Но не заставляйте ребенка пить то, что ему не нравится. Пусть выбирает на свое усмотрение.
В аптеках предлагают готовые растворы (тур, регидрон и др.). Такие решения будут очень кстати. Но не заставляйте ребенка пить то, что ему не нравится. Пусть выбирает на свое усмотрение.
Парвовирусная инфекция у детей
При установленном диагнозе лицам, находящимся в тесном контакте с больным, следует назначать профилактические антибиотики. Гемофильный менингит когда-то был наиболее распространенной формой бактериального менингита. Наиболее подвержены риску заражения этой болезнью дети, находящиеся в детских учреждениях, и дети, не имеющие доступа к вакцине. Некоторые продукты, такие как непастеризованные молочные продукты или мясные деликатесы, иногда связаны с этим. Вирусный или асептический менингит обычно вызывается энтеровирусами, распространенными вирусами, которые попадают в организм через рот и попадают в мозг и окружающие ткани, где размножаются.
Орошение слизистых оболочек. Как можно чаще промывайте нос солевым раствором. Можно приобрести специальные аптечные растворы для промывания носовой полости, такие как маример, аквамарис, назол, физраствор и другие подобные препараты. Помогает только частое, обильное орошение слизистой оболочки.
Помогает только частое, обильное орошение слизистой оболочки.
СПИД. Можно распарить ноги, поставить горчичники и другие отвлекающие процедуры, которые применяются в народной медицине.
Энтеровирусы присутствуют в слизи, слюне и фекалиях и могут передаваться при прямом контакте с инфицированным человеком или зараженным предметом или поверхностью. Многие грибковые инфекции могут поражать головной мозг. Хотя грибковый менингит поддается лечению, он встречается почти у половины больных. Паразитарные причины включают цистицеркоз, распространенный в других частях мира, и церебральную малярию.
Ротавирусная инфекция у детей
Имеются редкие случаи амебного менингита, иногда связанные с плаванием в пресной воде, которые могут быстро привести к летальному исходу. Энцефалит может быть вызван теми же инфекциями, перечисленными выше. Однако до 60 процентов случаев остаются недиагностированными, так что это активная область исследований. Ежегодно регистрируется несколько тысяч случаев энцефалита, но на самом деле многие из них могут иметь место, поскольку симптомы у большинства пациентов могут быть легкими и отсутствовать.
Снятие лихорадки. Для снижения температуры можно использовать ибупрофен и парацетамол. Как было сказано ранее, аспирин строго запрещен. Доктор Комаровский советует при стоянии, высокой температуре срочно обращаться к врачу и не заниматься самолечением. Не следует сразу использовать отхаркивающие средства, они не всегда приносят пользу ребенку.
Большинство диагностированных случаев энцефалита в Соединенных Штатах вызваны энтеровирусами, вирусами простого герпеса 1 и 2, вирусом бешенства или арбовирусами, такими как вирус Западного Нила, которые передаются от инфицированных животных человеку через укус инфицированного клеща, комар или другое кровососущее насекомое. Болезнь Лайма, бактериальная инфекция, передающаяся через укусы клещей, чаще всего вызывает менингит и редко энцефалит.
Энцефалит, вызванный простым герпесом, является причиной около 10 процентов всех случаев энцефалита с частотой около 2 случаев на миллион человек в год. Более половины нелеченых случаев заканчиваются летальным исходом.
При лечении ОРВИ антибиотики применять не нужно, они могут вызвать осложнения. На фоне ослабленного иммунитета прием антибиотиков приводит к дисбактериозу, что снижает скорость выздоровления.
Время болезни ребенка врачом должно контролироваться постоянно, но это не всегда возможно. Бывают случаи, по словам доктора Комаровского, когда требуется вызов педиатра, а именно:
Симптомы могут включать головную боль и лихорадку до 5 дней с последующими индивидуальными и поведенческими изменениями, судорогами, галлюцинациями, изменением уровня сознание. Повреждение головного мозга у взрослых и детей вне периода новорожденности обычно наблюдается в лобных и височных долях и может быть тяжелым. Вирус типа 2 чаще всего передается половым путем.
- если после 4-го дня лечения изменений не заметно;
- ибупрофен и парацетамол не справляются с лихорадкой;
- после 7-го дня болезни вновь повышается температура тела;
- у ребенка жажда, бледность кожных покровов, одышка, гнойные выделения или сильная боль;
- приступы сильного кашля;
- после улучшения состояния ребенку снова стало хуже.
Всем родителям следует знать, что весомым аргументом для обращения к врачу также являются состояния: потеря сознания, температура тела выше 39степени, судороги, головная боль с рвотой, отек шеи у ребенка, сильная боль в любой части тела, одышка, одышка.
У новорожденных такие симптомы, как вялость, раздражительность, тремор, судороги и плохое питание, обычно развиваются между 4 и 11 днями после рождения. Попуссовый энцефалит является единственным хорошо задокументированным переносимым клещами арбовирусом в Соединенных Штатах и Канаде. Симптомы появляются через 7-10 дней после укуса и могут включать головную боль, лихорадку, тошноту, спутанность сознания, частичный паралич, кому и судороги.
Попуссовый энцефалит является единственным хорошо задокументированным переносимым клещами арбовирусом в Соединенных Штатах и Канаде. Симптомы появляются через 7-10 дней после укуса и могут включать головную боль, лихорадку, тошноту, спутанность сознания, частичный паралич, кому и судороги.
В Соединенных Штатах Америки распространены четыре формы переносимого комарами вирусного энцефалита. Восточным лошадиным энцефалитом также заражаются птицы, обитающие в пресноводных болотах на восточном побережье США и вдоль побережья Мексиканского залива. У людей симптомы проявляются через 4-10 дней после заражения и включают внезапную лихорадку, генерализованную мышечную боль в форме гриппа и усиление головной боли с последующей комой и смертью в тяжелых случаях. Ежегодно в США регистрируется менее 10 случаев заболевания. Западный лошадиный энцефалит встречается в сельскохозяйственных районах западных и центральных низменных штатов. Симптомы появляются через 5-10 дней после заражения. Дети, особенно в возрасте до 12 месяцев, страдают больше, чем взрослые, и у них могут быть необратимые неврологические нарушения.
 Симптомы обычно появляются через 7-10 дней после заражения и включают головную боль и лихорадку. Болезнь обычно передается при укусе инфицированного комара, но также может возникнуть после трансплантации инфицированного органа или переливания зараженной крови или продуктов крови. Симптомы гриппа и включают лихорадку, головную боль и боль в суставах. У некоторых пациентов может появиться кожная сыпь и увеличение лимфатических узлов, в то время как у других симптомы могут отсутствовать. Наибольшему риску подвергаются пожилые люди и люди с ослабленной иммунной системой.
Симптомы обычно появляются через 7-10 дней после заражения и включают головную боль и лихорадку. Болезнь обычно передается при укусе инфицированного комара, но также может возникнуть после трансплантации инфицированного органа или переливания зараженной крови или продуктов крови. Симптомы гриппа и включают лихорадку, головную боль и боль в суставах. У некоторых пациентов может появиться кожная сыпь и увеличение лимфатических узлов, в то время как у других симптомы могут отсутствовать. Наибольшему риску подвергаются пожилые люди и люди с ослабленной иммунной системой.- Энцефалит лошадей поражает лошадей и людей.
- Около половины инфицированных пациентов умирают от этого расстройства.
Многие случаи энцефалита вызваны аутоиммунным заболеванием, которое может быть вызвано или не быть вызвано инфекцией.
Человек болеет по многим причинам: кто-то от простуды, кто-то от усталости и горя. Если только одна из ста ворот закрыта, то как можно предположить на этом основании, что грабитель не сможет проникнуть в дом.
Конфуций
Бактерии сильно отличаются от вирусов. Во-первых, они гораздо крупнее, а во-вторых, представляют собой вполне законченный живой организм, способный поддерживать себя и воспроизводить себя при соответствующих условиях внешней среды (обнаружение пищи, наличие или отсутствие кислорода, подходящая температура). Попадая в организм человека, некоторые бактерии находят вышеперечисленные условия вполне пригодными для размножения и питания – так возникает определенное заболевание.
Кто подвержен риску энцефалита и менингита?
Любой человек может заразиться энцефалитом или менингитом.
Как распространяются эти заболевания?
Некоторые формы бактериального менингита и энцефалита заразны и могут распространяться при контакте со слюной, выделениями из носа, фекалиями или выделениями из дыхательных путей и горла. Например, люди, которые делят домашнее хозяйство, детские сады или классы с инфицированным человеком, могут заразиться. Студенты колледжей, проживающие в общежитиях, особенно первокурсники колледжей, имеют более высокий риск заражения менингококковым менингитом, чем студенты колледжей в целом.
Студенты колледжей, проживающие в общежитиях, особенно первокурсники колледжей, имеют более высокий риск заражения менингококковым менингитом, чем студенты колледжей в целом.
До ХХ века борьба врачей с бактериальными инфекциями ничем не отличалась от борьбы с вирусными — все усилия сводились к тому, чтобы помочь организму выстоять и самому справиться с болезнью. К счастью, возможности современной медицины заметно расширились. Произошло это благодаря созданию нескольких групп препаратов, позволяющих убить микроб и не причинить существенного вреда человеку. Вы, конечно, слышали об этих препаратах — антибиотики (пенициллин, тетрациклин, гентамицин), сульфаниламиды (стрептоцид, этазол, бисептол) и что-то еще.
Дети, которым не были сделаны обычные вакцины, подвержены повышенному риску развития определенных типов бактериального менингита. Поскольку эти заболевания могут возникать внезапно и быстро развиваться, при подозрении на менингит или энцефалит следует немедленно обратиться к врачу или в больницу.
Каковы признаки и симптомы?
Менингит часто проявляется симптомами гриппа, которые развиваются в течение 1–2 дней. При некоторых формах заболевания обычно наблюдаются характерные высыпания. Менингококковый менингит может быть связан с поражением почек и надпочечников и шоком. У людей с энцефалитом часто проявляются легкие симптомы гриппа. В более тяжелых случаях у пациентов могут возникать проблемы с речью или слухом, двоение в глазах, галлюцинации, изменения личности, потеря сознания, потеря чувствительности в определенных частях тела, мышечная слабость, частичный паралич рук и ног, внезапная тяжелая деменция, судороги и потеря памяти.
После прочтения этих строк у читателей может сложиться очень ложное представление о том, что бактериальные инфекции намного легче лечить, чем вирусные. К сожалению, это не так. Не так, во-первых, потому, что бактерии проявляют чудеса приспособляемости, а по мере того, как ученые изобретают все новые и новые антибиотики, появляются все новые и новые мутации известных бактерий, на которые эти антибиотики не действуют (или действуют недолго, или работает не так, как хотелось бы). Во-вторых, одни и те же бактериальные заболевания — например, пневмонию или менингит — могут вызывать сотни различных микробов, и врачу порой очень сложно ответить на вопрос: «кто виноват?» и, соответственно, правильно наказать виновника, назначив нужный антибиотик.
Во-вторых, одни и те же бактериальные заболевания — например, пневмонию или менингит — могут вызывать сотни различных микробов, и врачу порой очень сложно ответить на вопрос: «кто виноват?» и, соответственно, правильно наказать виновника, назначив нужный антибиотик.
Мир бактерий удивительно разнообразен, столь же разнообразен и велик, как и количество болезней, которые они вызывают. Бактерии отличаются друг от друга размерами, особенностями строения, размножения и питания, условия, в которых они могут нормально существовать, очень различны. Одни бактерии имеют округлую форму — их называют кокки (стафилококки, пневмококки, стрептококки, менингококки, гонококки), другие — продолговатые, их называют палочками (дизентерийная палочка, коклюш, кишечная). Бактерии часто имеют не плоскую поверхность, а всевозможные выросты, жгутики, реснички.
В отличие от вирусов, бактериям не свойственна строгая избирательность в поражении тех или иных органов человеческого организма. Но у каждого микроба есть свои «предпочтения». Так, дизентерийная палочка находит для себя оптимальные условия в определенном отделе толстого кишечника, возбудитель коклюша — в эпителиальных клетках дыхательных путей, менингококк (возбудитель менингита) — в оболочках головного мозга. В то же время золотистый стафилокок не особо разборчив и может вызвать воспалительный процесс где угодно — и на коже, и в костях, и в легких, и в кишечнике и т. д.
Но у каждого микроба есть свои «предпочтения». Так, дизентерийная палочка находит для себя оптимальные условия в определенном отделе толстого кишечника, возбудитель коклюша — в эпителиальных клетках дыхательных путей, менингококк (возбудитель менингита) — в оболочках головного мозга. В то же время золотистый стафилокок не особо разборчив и может вызвать воспалительный процесс где угодно — и на коже, и в костях, и в легких, и в кишечнике и т. д.
Теперь, пожалуй, самое главное.
Бактерия, какой бы отвратительной и страшной она ни казалась, как правило, большого вреда организму человека не наносит.
Но, являясь полноценными живыми существами, бактерии образуют продукты своей жизнедеятельности, которые, в свою очередь, являются не чем иным, как настоящими ядами. Эти ядовитые вещества называются токсинами … У каждой бактерии есть свои токсины, и именно токсины, а точнее их специфическое действие на организм человека, определяют симптомы того или иного заболевания.
Как количество токсинов, так и опасность каждого отдельного токсина различны для каждой бактерии. Организм реагирует и на токсины, и на саму бактериальную клетку примерно так же, как и на вирусы. То есть и сам токсин, и бактериальная оболочка, и ее выросты (реснички, жгутики) являются специфическими антигенами, против которых вырабатываются соответствующие антитела, устраняющие вредное воздействие на организм человека. Да и сами бактерии тоже перевариваются специальными клетками-пожирателями – фагоцитами.
В подавляющем большинстве случаев токсины образуются при гибели бактерий, т. е. находятся в самой бактериальной клетке и выделяются при ее разрушении. Бактерии в организме человека постоянно уничтожаются — во-первых, они сами долго не живут, во-вторых, там иммунитет для борьбы с бактериями, в-третьих, бактерии уничтожаются при лечении, теми же антибиотиками, например .
Токсины, образующиеся при гибели бактерий, называются эндотоксинами («Эндо» означает «внутри»).
Существует очень небольшое количество бактерий, жизнедеятельность которых сопровождается постоянным выделением токсинов — т.е. бактерии способны выделять токсин, но не погибают!
Такие токсины, образующиеся при жизни бактерий, называются экзотоксинами («Экзо» — снаружи, снаружи).
Экзотоксины – самые (!) опасные яды, открытые или изобретенные на сегодняшний день.
Заболевания, возбудители которых продуцируют экзотоксин, называются экзотоксическими. Что это за болезни? Дифтерия, столбняк, ботулизм, газовая гангрена, сибирская язва — все эти названия вы слышали много раз, то есть они (заболевания) хотя и экзотоксичны, но, к сожалению, не экзотичны (вот такой каламбур).
При некоторых инфекциях бактерии способны одновременно продуцировать как экзо-, так и эндотоксины. Есть некоторые трудности в лечении. Примерами таких заболеваний являются коклюш, холера и некоторые варианты дизентерии.
Опасность экзотоксических инфекций в том, что антибиотики не помогут — за то время, которое пройдет, пока их назначат (ведь сначала нужно поставить диагноз), но пока они убивают микроб, может быть поздно. Антибиотики сделали свое дело, бактерий нет, а токсины остались. Они разрушат организм, если вовремя не ввести препарат, нейтрализующий токсины (антитоксическую сыворотку).
Антибиотики сделали свое дело, бактерий нет, а токсины остались. Они разрушат организм, если вовремя не ввести препарат, нейтрализующий токсины (антитоксическую сыворотку).
Именно потому, что в лечении экзотоксических инфекций на антибиотики мало надежды, а с сывороткой не всегда удается наверстать упущенное, главное профилактика!
Разработан не для всех инфекций, но принципы его (профилактики) вполне ясны: если токсин существует, то необходимо, чтобы антитоксин, т.е. противоядие, циркулировал постоянно (!) в организме человека. Именно поэтому детей прививают (в первую очередь от дифтерии и столбняка) — вводят очень ослабленные токсины, и в результате в организме ребенка формируется вполне приличный иммунитет, так как вырабатывается антитоксин.
Мутация – это особое свойство, присущее всем живым организмам, суть которого заключается в внезапном изменении генотипа (что такое генотип, см. главу «1.1 Беременность»). Понятно, что мутации бывают полезными и вредными, хотя это с какой стороны посмотреть.
