Содержание
Почему беременным иногда назначают антибиотики: Необходимость и риски
Беременность — это удивительный период в жизни женщины, полный надежд и ожиданий. Но вместе с радостью приходят и тревоги, особенно когда речь заходит о здоровье будущей мамы и малыша. Одна из таких тревог связана с приемом лекарств, в частности антибиотиков. Многие будущие мамы задаются вопросом: «Кто во время беременности пил антибиотики и как это повлияло на ребенка?» Давайте разберемся, почему иногда врачи все же назначают эти препараты беременным и какие последствия это может иметь.
Представьте себе, что ваш организм — это крепость, которая защищает не только вас, но и вашего будущего малыша. Иногда эта крепость подвергается атаке — бактериальной инфекции. И тут на помощь приходят антибиотики — своего рода элитные войска, способные уничтожить врага. Но, как и в любой военной операции, есть риск «побочного ущерба». Вот почему врачи так осторожны с назначением антибиотиков беременным.
Когда без антибиотиков не обойтись?
Бывают ситуации, когда риск от неиспользования антибиотиков перевешивает потенциальные побочные эффекты. Например, при серьезных инфекциях мочевыводящих путей, которые, если их не лечить, могут привести к преждевременным родам или даже выкидышу. Или при пневмонии, которая может быть опасна как для мамы, так и для малыша из-за недостатка кислорода.
Одна из моих пациенток, Анна, на 28-й неделе беременности подхватила сильную простуду, которая быстро переросла в бронхит. Температура не спадала, кашель не давал спать. После тщательного обследования мы приняли решение назначить курс антибиотиков. «Я боялась, что это повредит ребенку», — призналась Анна позже. Но альтернатива была еще хуже — риск осложнений от нелеченой инфекции был слишком высок.
Выбор антибиотика: Не все препараты созданы равными
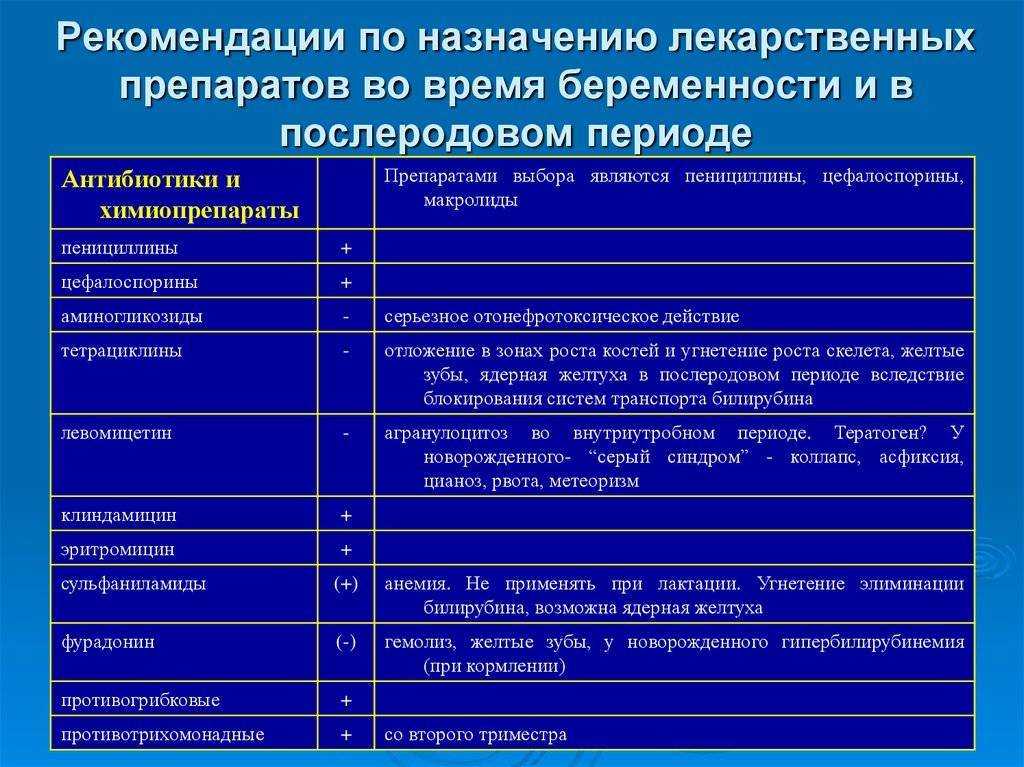
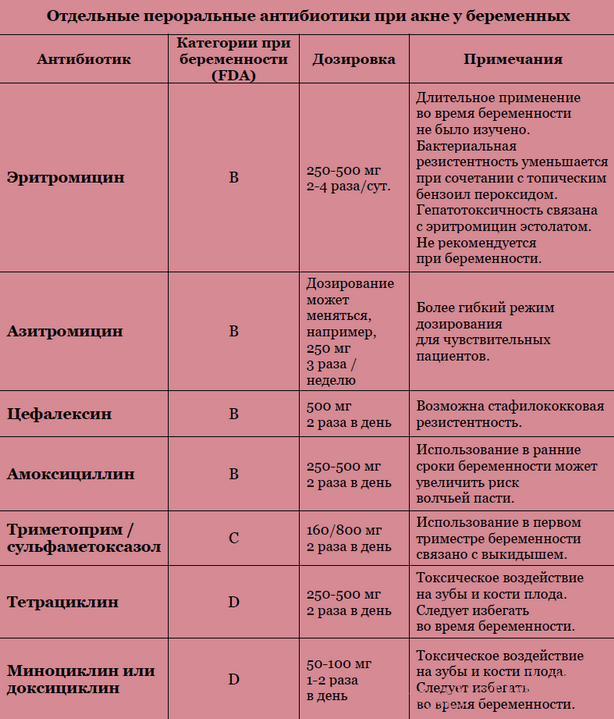
Выбор антибиотика для беременной женщины — это настоящее искусство. Врачи тщательно взвешивают все за и против, учитывая срок беременности, тип инфекции и потенциальные риски для плода. Некоторые антибиотики, такие как пенициллины и цефалоспорины, считаются относительно безопасными при беременности. Другие, например, тетрациклины или фторхинолоны, могут нанести серьезный вред развивающемуся малышу и обычно строго противопоказаны.

Интересный факт: исследования показывают, что около 20-25% беременных женщин получают хотя бы один курс антибиотиков во время беременности. Это не так мало, как может показаться на первый взгляд. Но давайте не будем паниковать — в большинстве случаев это обоснованное и необходимое лечение.
Риски и побочные эффекты: Что нужно знать
Конечно, прием антибиотиков во время беременности не проходит бесследно. Вот несколько потенциальных рисков, о которых стоит знать:
- Изменение микрофлоры кишечника матери, что может повлиять на формирование иммунной системы ребенка
- Повышенный риск аллергических реакций у малыша в будущем
- В редких случаях — влияние на формирование органов плода (зависит от типа антибиотика и срока беременности)
- Возможное влияние на вес новорожденного
Но не стоит забывать, что эти риски нужно сопоставлять с рисками от нелеченой инфекции. Как говорится, из двух зол выбирают меньшее.
Опыт мам: Истории из первых уст
Марина, мама двоих детей, рассказывает: «Во время первой беременности у меня обнаружили инфекцию мочевыводящих путей. Врач назначил антибиотики, и я была в ужасе. Но после курса лечения все пришло в норму, а ребенок родился абсолютно здоровым. Сейчас ему уже 5 лет, и никаких проблем со здоровьем нет».
А вот история Елены: «Я долго не могла забеременеть из-за хронического эндометрита. Только после курса антибиотиков смогла выносить ребенка. Да, я принимала их в самом начале беременности, но это было необходимо».
Эти истории показывают, что иногда антибиотики не только не вредят, но и помогают сохранить беременность и родить здорового малыша.
Советы врачей: Как минимизировать риски
Если вам все же назначили антибиотики во время беременности, вот несколько советов, которые помогут минимизировать потенциальные риски:
- Строго следуйте назначениям врача. Не прекращайте курс раньше времени, даже если чувствуете себя лучше.
- Принимайте пробиотики для поддержания здоровой микрофлоры кишечника. Но обязательно посоветуйтесь с врачом о выборе препарата.
- Ешьте больше ферментированных продуктов, таких как йогурт или кефир (если нет противопоказаний).
- Не занимайтесь самолечением и не принимайте никаких лекарств без консультации с врачом.
- Регулярно проходите обследования для контроля состояния вашего здоровья и развития плода.
Помните, что современная медицина не стоит на месте. Постоянно проводятся новые исследования, разрабатываются более безопасные препараты. Например, недавнее исследование, опубликованное в журнале «Obstetrics & Gynecology», показало, что кратковременное использование определенных антибиотиков во втором и третьем триместрах беременности не связано с повышенным риском врожденных дефектов.
В конце концов, решение о приеме антибиотиков во время беременности — это всегда индивидуальный выбор, который делается на основе тщательного анализа рисков и потенциальных выгод. Не бойтесь задавать вопросы своему врачу, обсуждать альтернативные варианты лечения и делиться своими опасениями. Помните, что ваш доктор на вашей стороне и стремится обеспечить наилучший исход как для вас, так и для вашего будущего малыша.
Беременность — это удивительное путешествие, полное неожиданностей и вызовов. И хотя мысль о приеме антибиотиков может пугать, иногда это необходимый шаг для защиты здоровья мамы и малыша. Главное — доверять своему врачу, прислушиваться к своему организму и помнить, что миллионы женщин во всем мире успешно проходят через этот опыт каждый день.
Безопасные антибактериальные препараты при беременности: Что рекомендуют гинекологи
Когда речь заходит о лекарствах во время беременности, многие будущие мамы напрягаются. И не зря – ведь каждая таблетка может повлиять не только на организм женщины, но и на развитие малыша. Особенно это касается антибиотиков – мощного оружия против бактерий, которое, увы, не всегда различает «своих» и «чужих». Так что же делать, если инфекция атакует, а на кону здоровье сразу двоих? Давайте разберемся, какие антибактериальные препараты считаются относительно безопасными при беременности и что об этом думают гинекологи.
Прежде всего, нужно понимать: антибиотики при беременности – это не прихоть, а порой жизненная необходимость. Как говорится, «лекарство может быть ядом, а яд – лекарством». Все зависит от дозы и ситуации. Кто во время беременности пил антибиотики? Да многие! По статистике, каждая пятая будущая мама сталкивается с необходимостью приема этих препаратов. И это не повод для паники, а реальность, с которой нужно уметь грамотно справляться.
Пенициллины: Старая гвардия на страже здоровья
Пенициллины – это как старый добрый друг, который никогда не подведет. Эти антибиотики используются уже много десятилетий и считаются одними из самых безопасных при беременности. Амоксициллин, ампициллин – эти названия вы наверняка слышали. Они эффективны против многих бактериальных инфекций и при этом минимально влияют на плод. Конечно, «минимально» не значит «никак», но риск осложнений от нелеченой инфекции обычно перевешивает потенциальные побочные эффекты.

Мария, мама двойняшек, делится: «На 20-й неделе у меня обнаружили инфекцию мочевыводящих путей. Врач прописал амоксициллин. Я, конечно, переживала, но курс прошла. В результате – инфекция ушла, а мальчишки родились здоровенькими и крепкими».
Цефалоспорины: Новое поколение защитников
Если пенициллины – это старая гвардия, то цефалоспорины – их молодая смена. Эти антибиотики считаются препаратами выбора при многих инфекциях у беременных. Цефалексин, цефуроксим – звучит как заклинание, но действует как точечный удар по бактериям. Они реже вызывают аллергические реакции и обладают широким спектром действия.
Интересный факт: исследование, проведенное в 2019 году, показало, что прием цефалоспоринов во втором и третьем триместрах не связан с повышенным риском врожденных аномалий. Но, как говорится, доверяй, но проверяй – индивидуальная реакция может быть у каждого.
Макролиды: Когда нужна особая деликатность
Эритромицин, азитромицин – эти препараты из группы макролидов часто становятся палочкой-выручалочкой, когда другие антибиотики противопоказаны. Они особенно хороши при респираторных инфекциях и некоторых ЗППП. Но тут важно помнить – не все макролиды одинаково полезны. Например, кларитромицин лучше избегать, особенно в первом триместре.
Анна, педиатр и мама троих детей, рассказывает: «Во время второй беременности подхватила ангину. Пришлось пить азитромицин. Признаюсь, было страшновато, но потом родила здоровую девочку. Сейчас ей уже 5 лет, и она здоровее многих сверстников».
Нитрофураны: Старые знакомые в новом свете
Нитрофурантоин – это препарат, который многие помнят еще с советских времен. И знаете что? Он до сих пор в строю! Особенно эффективен при инфекциях мочевыводящих путей, которые, к слову, часто осложняют беременность. Главное – не затягивать с лечением, иначе можно получить пиелонефрит в качестве «бонуса».
Важно отметить: нитрофураны лучше не применять в последние недели беременности и при дефиците фермента Г6ФД. Но в целом, это довольно безопасный вариант, когда без антибиотиков никак.
Метронидазол: Палочка-выручалочка при особых случаях
Метронидазол – это как швейцарский нож в мире антибиотиков. Он эффективен против множества бактерий и даже некоторых простейших. Особенно хорош при лечении бактериального вагиноза – проблемы, с которой сталкиваются многие беременные. Но есть нюанс – в первом триместре его лучше избегать.
Елена, акушер-гинеколог с 20-летним стажем, комментирует: «Метронидазол – мощное оружие. Но, как и любое оружие, его нужно использовать с умом. Во втором и третьем триместрах, при правильной дозировке, он может быть настоящим спасением».
Индивидуальный подход: Ключ к безопасности
Важно понимать, что нет универсального «безопасного» антибиотика для всех беременных. Выбор препарата зависит от множества факторов:
- Срок беременности
- Тип и локализация инфекции
- Индивидуальная чувствительность
- Сопутствующие заболевания
- Результаты анализов на чувствительность бактерий
Поэтому так важно не заниматься самолечением, а обращаться к квалифицированным специалистам. Только врач может правильно оценить ситуацию и назначить оптимальное лечение.
Мифы и реальность: Развенчиваем страхи
Вокруг темы антибиотиков при беременности ходит немало мифов. Давайте разберем некоторые из них:
- Миф: Любые антибиотики вызывают врожденные дефекты. Реальность: Большинство современных антибиотиков при правильном применении не повышают риск врожденных аномалий.
- Миф: Антибиотики всегда вредят микрофлоре ребенка. Реальность: Да, они могут повлиять на микрофлору, но этот эффект обычно временный и корректируется.
- Миф: После приема антибиотиков ребенок обязательно будет часто болеть. Реальность: Нет прямой связи между приемом антибиотиков во время беременности и частотой заболеваний у ребенка в будущем.
Кто во время беременности пил антибиотики и не пожалел об этом? Таких историй масса. Например, Светлана, мама двоих детей, рассказывает: «На 32-й неделе подхватила пневмонию. Без антибиотиков было никак. Пропила курс, и знаете что? Родила здоровую девочку, которая сейчас учится в музыкальной школе и занимается спортом».

Альтернативы и дополнения: Не антибиотиками едиными
Конечно, антибиотики – это не единственный способ борьбы с инфекциями при беременности. Часто врачи рекомендуют комплексный подход:
- Фитотерапия (но только после консультации с врачом!)
- Пробиотики для поддержания микрофлоры
- Иммуномодуляторы (в некоторых случаях)
- Местные антисептики
Важно помнить, что даже «натуральные» средства могут быть небезопасны при беременности. Поэтому любое лечение должно проходить под контролем специалиста.
Будущее антибактериальной терапии при беременности
Наука не стоит на месте, и постоянно ведутся исследования по разработке более безопасных и эффективных антибиотиков. Например, ученые работают над созданием препаратов, которые будут воздействовать только на патогенные бактерии, не затрагивая полезную микрофлору. Это может стать настоящим прорывом в лечении инфекций у беременных.
Кроме того, развиваются методы быстрой диагностики, позволяющие точно определить возбудителя инфекции и его чувствительность к антибиотикам. Это поможет назначать более точечную терапию, снижая риски побочных эффектов.
В заключение хочется сказать: если вам назначили антибиотики при беременности – не паникуйте. Доверьтесь своему врачу, задавайте вопросы, следуйте рекомендациям. Помните, что правильно подобранное лечение – это залог здоровья и вашего, и вашего будущего малыша. Ведь, как говорил великий Парацельс, «все есть яд, и все есть лекарство; то и другое определяет доза».
Влияние антибиотиков на развитие плода: Мифы и научные факты
Беременность – время, когда каждая будущая мама становится настоящим детективом. Мы scrutinize каждый кусочек еды, каждую таблетку, каждый совет. И когда речь заходит об антибиотиках, тут уж начинается настоящее расследование. Кто во время беременности пил антибиотики? Как это повлияло на малыша? А что говорят врачи? Давайте-ка разберемся, где правда, а где выдумки, и посмотрим на эту тему через призму науки и реального опыта.
Антибиотики и беременность: Неизбежное зло или необходимая мера?
Представьте себе, что ваш организм – это целая страна. Беременность в этой аналогии – как строительство нового города. И вот, посреди этого грандиозного проекта, случается вторжение вредоносных бактерий. Что делать? Игнорировать угрозу нельзя – можно потерять и город, и всю страну. Вот тут-то на сцену и выходят антибиотики – своего рода спецназ, который должен уничтожить врага, не повредив при этом строящийся город.

Но не все так просто. Кто во время беременности пил антибиотики, тот знает – решение принять их бывает непростым. Марина, мама двоих детей, делится: «На 20-й неделе у меня обнаружили инфекцию мочевыводящих путей. Врач настаивал на антибиотиках, а я боялась. В итоге, когда начались угрозы преждевременных родов, пришлось пить и антибиотики, и еще кучу всего. Сейчас думаю – надо было сразу послушать врача».
Научный взгляд: Что говорят исследования?
Наука не стоит на месте, и за последние годы было проведено немало исследований о влиянии антибиотиков на плод. Вот некоторые интересные факты:
- Исследование, опубликованное в журнале «Pediatrics» в 2018 году, показало, что прием антибиотиков во втором и третьем триместрах не связан с повышенным риском врожденных аномалий.
- Другое исследование, проведенное в Дании и охватившее более 200 000 беременностей, обнаружило небольшое повышение риска церебрального паралича у детей, чьи матери принимали определенные виды антибиотиков в конце беременности. Однако авторы подчеркивают, что этот риск очень мал и не должен перевешивать необходимость лечения серьезных инфекций.
- Мета-анализ, опубликованный в «Archives of Gynecology and Obstetrics», показал, что некоторые классы антибиотиков, такие как пенициллины и цефалоспорины, считаются безопасными при беременности.
Но давайте не будем забывать – каждая беременность уникальна, как отпечаток пальца. То, что безопасно для одной женщины, может быть рискованным для другой. Поэтому так важно индивидуальное наблюдение у врача.
Мифы vs Реальность: Развенчиваем страхи
Вокруг темы антибиотиков при беременности ходит столько мифов, что впору писать фэнтези-роман. Давайте разберем некоторые из них:
- Миф: Антибиотики всегда вызывают врожденные дефекты. Реальность: Большинство современных антибиотиков, при правильном применении, не повышают риск врожденных аномалий. Ключевые слова здесь – «при правильном применении».
- Миф: После приема антибиотиков ребенок обязательно будет аллергиком. Реальность: Нет прямой связи между приемом антибиотиков во время беременности и развитием аллергии у ребенка. На развитие аллергии влияет множество факторов.
- Миф: Антибиотики убивают всю микрофлору, и это навсегда. Реальность: Да, антибиотики влияют на микрофлору, но она способна восстанавливаться. Правильное питание и пробиотики могут помочь в этом процессе.
Интересно, что многие из этих мифов основаны на устаревшей информации или неправильной интерпретации научных данных. Как говорится, слухи имеют свойство обрастать «фактами», как снежный ком.

Опыт мам: Когда теория встречается с практикой
Кто во время беременности пил антибиотики и готов поделиться опытом? Таких историй немало, и они помогают увидеть картину в целом.
Елена, мама троих детей, рассказывает: «Во время первой беременности у меня была ангина. Температура под 40, горло как наждачка. Врач назначил антибиотики. Я боялась, но выбора не было. В итоге родила здорового мальчика, сейчас ему 10, и он здоровее многих сверстников».
А вот история Анны: «На раннем сроке обнаружили хламидиоз. Без антибиотиков никак. Переживала ужасно, но пропила курс. Сейчас моей дочке 5 лет, она умничка и красавица. Иногда думаю – если бы не решилась на лечение, могла бы вообще не стать мамой».
Эти истории показывают, что иногда антибиотики – это не просто выбор, а необходимость. Но важно помнить, что каждый случай индивидуален.
Взгляд врача: Когда риск оправдан?
Доктор Ирина, акушер-гинеколог с 15-летним стажем, комментирует: «Назначение антибиотиков при беременности – это всегда взвешенное решение. Мы оцениваем риски инфекции для матери и плода, и сопоставляем их с потенциальными рисками от антибиотиков. В большинстве случаев, если есть серьезная необходимость, преимущества лечения перевешивают риски».
Она добавляет: «Важно понимать, что нелеченная инфекция может быть гораздо опаснее для плода, чем правильно подобранный антибиотик. Например, инфекции мочевыводящих путей могут привести к преждевременным родам или даже выкидышу, если их игнорировать».
Какие антибиотики считаются наиболее безопасными?
Не все антибиотики созданы равными, особенно когда речь идет о беременности. Некоторые препараты считаются относительно безопасными:
- Пенициллины (например, амоксициллин)
- Цефалоспорины
- Эритромицин (кроме эстолата эритромицина)
- Азитромицин
Но даже эти «безопасные» антибиотики назначаются только при необходимости и под строгим контролем врача. Как говорится, лекарство от лекарства не всегда спасает.
Альтернативы и дополнительные меры: Есть ли они?
Конечно, антибиотики – не единственный способ борьбы с инфекциями при беременности. Часто врачи рекомендуют комплексный подход:

- Усиление иммунитета естественными методами (правильное питание, отдых, умеренная физическая активность)
- Фитотерапия (но только после консультации с врачом!)
- Пробиотики для поддержания здоровой микрофлоры
- Местные антисептики (при определенных видах инфекций)
Важно помнить, что даже «натуральные» средства могут быть небезопасны при беременности. Поэтому любое лечение должно проходить под контролем специалиста. Как говорится, благими намерениями вымощена дорога… сами знаете куда.
Будущее антибактериальной терапии: Что нас ждет?
Наука не стоит на месте, и исследователи постоянно работают над созданием более безопасных и эффективных антибиотиков. Вот несколько интересных направлений:
- Разработка «умных» антибиотиков, которые будут воздействовать только на патогенные бактерии, не затрагивая полезную микрофлору.
- Использование бактериофагов – вирусов, которые атакуют только вредные бактерии.
- Создание препаратов, которые не проникают через плацентарный барьер, минимизируя воздействие на плод.
Кто знает, может быть через несколько лет вопрос «Кто во время беременности пил антибиотики?» будет вызывать не страх, а улыбку. Ведь медицина не стоит на месте, и то, что казалось рискованным вчера, может стать обычной практикой завтра.
Заключительные мысли: Баланс между осторожностью и необходимостью
Принимать или не принимать антибиотики при беременности – это решение, которое всегда должно приниматься индивидуально, на основе тщательного анализа рисков и потенциальных выгод. Важно помнить, что нелеченная инфекция может быть гораздо опаснее для плода, чем правильно подобранный антибиотик.
Если вам назначили антибиотики при беременности, не паникуйте. Доверьтесь своему врачу, задавайте вопросы, следуйте рекомендациям. И помните – ваше здоровье и здоровье вашего будущего малыша – это две стороны одной медали. Заботясь о себе, вы заботитесь и о нем.
В конце концов, беременность – это удивительное путешествие, полное неожиданностей и вызовов. И иногда на этом пути нам нужны помощники – даже если эти помощники называются антибиотиками. Главное – подходить к их использованию с умом и под руководством опытного проводника – вашего врача.

Как правильно принимать антибиотики во время беременности: Инструкция для будущих мам
Беременность – это время, когда каждая таблетка на вес золота. И если уж речь заходит об антибиотиках, тут начинается настоящий квест. Кто во время беременности пил антибиотики? Как это отразилось на малыше? А что если без них никак? Давайте-ка разложим все по полочкам и разберемся, как же правильно принимать эти мощные лекарства, когда ты в интересном положении.
Шаг первый: Не паникуйте, но и не расслабляйтесь
Итак, врач прописал антибиотики. Первая реакция – паника. Вторая – гуглить. Третья – паниковать еще больше. Знакомо? Но давайте-ка глубоко вдохнем и выдохнем. Антибиотики при беременности – это не приговор, а иногда даже спасение. Марина, мама двойняшек, делится: «На 25-й неделе подхватила пиелонефрит. Температура под сорок, болит все, что только может болеть. Врач настоял на госпитализации и курсе антибиотиков. Я боялась жутко, но выбора не было. В итоге – все обошлось, девчонки родились здоровенькими».
Шаг второй: Выбор препарата – доверьтесь профессионалам
Кто во время беременности пил антибиотики, тот знает – выбор препарата это целая наука. И не стоит заниматься самодеятельностью. Ваш врач – вот кто настоящий супергерой в этой истории. Он учтет срок беременности, тип инфекции, ваши индивидуальные особенности. Пенициллины, цефалоспорины, макролиды – это не просто сложные слова, а целые группы антибиотиков, каждая со своими плюсами и минусами для беременных.
Интересный факт: исследование, опубликованное в журнале «Obstetrics & Gynecology» в 2019 году, показало, что некоторые антибиотики, такие как пенициллины и цефалоспорины, считаются относительно безопасными даже в первом триместре. Но! Это не значит, что их можно хватать без разбора.
Шаг третий: Точность – вежливость королей и беременных
Okay, препарат выбран. Теперь главное – соблюдать дозировку и режим приема. Это не тот случай, когда «авось пронесет» или «чем больше, тем лучше». Антибиотики – это вам не витаминки, тут каждая миллиграмм на счету. Елена, педиатр и мама троих детей, советует: «Заведите будильник на телефоне, если нужно принимать препарат в определенное время. И ни в коем случае не пропускайте приемы – это может привести к развитию устойчивости бактерий к антибиотику».

Шаг четвертый: Поддержите свой организм
Принимая антибиотики, не забывайте о поддержке своего организма. Пробиотики – ваши лучшие друзья в этой ситуации. Они помогут сохранить баланс микрофлоры кишечника. Но внимание! Не все пробиотики совместимы с антибиотиками, поэтому выбор опять же за вашим врачом.
А как насчет питания? Кефир, йогурт, квашеная капуста – эти продукты могут стать настоящими союзниками в борьбе за здоровую микрофлору. Но опять же – все индивидуально. Кто-то во время беременности пил антибиотики и заедал их йогуртом, а кому-то даже запах кисломолочки противопоказан.
Шаг пятый: Следите за своим состоянием
Принимая антибиотики, будьте внимательны к своему организму. Любые необычные симптомы – повод связаться с врачом. Аллергическая реакция, сильная тошнота, головокружение – это не те вещи, которые стоит игнорировать. Анна, акушер-гинеколог с 15-летним стажем, отмечает: «Лучше лишний раз перестраховаться и позвонить врачу, чем пропустить что-то важное. Мы для того и существуем, чтобы помогать и консультировать».
Шаг шестой: Не прерывайте курс самостоятельно
Вот это, пожалуй, самое сложное. Вам стало лучше, симптомы ушли, и так хочется бросить эти таблетки… Но нет! Недолеченная инфекция может вернуться с удвоенной силой. Кто во время беременности пил антибиотики и прервал курс раньше времени, тот знает – это может выйти боком. Полный курс – залог успешного лечения и минимизации рисков для малыша.
Шаг седьмой: После курса – особое внимание
Курс антибиотиков закончен. Ура? Не совсем. Теперь важно восстановить организм. Сбалансированное питание, отдых, возможно, курс пробиотиков (опять же по назначению врача). И конечно, внимательно следите за своим состоянием и развитием малыша.
Исследование, проведенное в Дании и охватившее более 100 000 беременностей, показало, что большинство детей, чьи мамы принимали антибиотики во время беременности, родились здоровыми. Но это не повод расслабляться – каждый случай уникален.
Мифы и реальность: Развенчиваем страхи
Теперь давайте разберемся с некоторыми мифами, которые окружают тему антибиотиков при беременности:

- Миф: Любые антибиотики вызывают врожденные дефекты. Реальность: Большинство современных антибиотиков, при правильном применении, не повышают риск врожденных аномалий. Ключевое слово – «правильном».
- Миф: После курса антибиотиков ребенок родится слабым и болезненным. Реальность: Нет прямой связи между приемом антибиотиков во время беременности и ослабленным иммунитетом ребенка. На здоровье малыша влияет множество факторов.
- Миф: Антибиотики всегда вызывают выкидыш. Реальность: Правильно подобранные антибиотики не повышают риск выкидыша. Напротив, нелеченная инфекция может быть гораздо опаснее для беременности.
Альтернативы: Есть ли они?
А что, если попробовать обойтись без антибиотиков? Иногда это возможно, но решение всегда за врачом. Вот несколько альтернативных методов, которые могут быть полезны в комплексном лечении:
- Фитотерапия (но только после консультации с врачом!)
- Усиление иммунитета естественными методами
- Местные антисептики (при определенных видах инфекций)
Но помните – эти методы не заменяют антибиотики при серьезных инфекциях. Как говорится, клин клином вышибают, но иногда без тяжелой артиллерии не обойтись.
Опыт реальных мам: Кто во время беременности пил антибиотики?
Ольга, мама двоих детей: «На 30-й неделе подхватила ангину. Температура под 40, горло болит так, что глотать не могу. Врач назначил амоксициллин. Я боялась ужасно, но выбора не было. Пропила курс, все прошло без осложнений. Сын родился здоровым, сейчас ему 5 лет – умный, активный мальчишка».
Наталья, мама тройняшек: «У меня была угроза преждевременных родов из-за инфекции. Без антибиотиков никак. Пришлось лежать в больнице под капельницей. Было страшно, но врачи объяснили, что риск для детей от инфекции гораздо выше, чем от лечения. В итоге доносила до 36 недель, все трое родились здоровыми».
Взгляд в будущее: Что нас ждет?
Наука не стоит на месте, и исследователи постоянно работают над созданием более безопасных и эффективных антибиотиков. Вот несколько интересных направлений:

- Разработка «умных» антибиотиков, которые будут воздействовать только на патогенные бактерии, не затрагивая полезную микрофлору.
- Создание препаратов с минимальным проникновением через плацентарный барьер.
- Использование бактериофагов – вирусов, которые атакуют только вредные бактерии.
Кто знает, может быть через несколько лет вопрос «Кто во время беременности пил антибиотики?» будет вызывать не страх, а улыбку. Ведь медицина развивается семимильными шагами, и то, что кажется рискованным сегодня, может стать обычной практикой завтра.
В заключение хочется сказать – беременность это не болезнь, а антибиотики не приговор. При правильном подходе и под наблюдением квалифицированного врача, даже серьезное лечение может пройти без осложнений. Главное – не паниковать, следовать инструкциям и помнить, что здоровье мамы – это здоровье малыша. Берегите себя и будьте здоровы!
Альтернативные методы лечения инфекций при беременности: Народные средства и фитотерапия
Беременность – время, когда каждая женщина становится настоящим детективом в мире медицины. Мы готовы перерыть гору информации, лишь бы найти безопасный способ лечения. И когда речь заходит об инфекциях, многие будущие мамы задаются вопросом: «А нельзя ли обойтись без антибиотиков?» Что ж, давайте нырнем в мир альтернативной медицины и посмотрим, что она может предложить будущим мамам.
Народная мудрость vs. Современная медицина: Битва титанов?
Кто во время беременности пил антибиотики, тот знает – это решение не из легких. Но что, если попробовать бабушкины рецепты? Многие века люди справлялись с болезнями без таблеток. Однако не стоит забывать, что и детская смертность была куда выше. Так что же, отбросить народные методы? Не торопитесь! У природы есть чему поучиться, главное – подойти к вопросу с умом.
Марина, мама троих детей, делится опытом: «Когда я забеременела первым, то при малейшем чихе бежала к врачу за антибиотиками. С третьим научилась прислушиваться к организму и часто обходилась народными средствами. Но! Всегда консультировалась с врачом».
Фитотерапия: Зеленая аптека на страже здоровья
Травы – это не просто приправа к супу. Это целая аптека, созданная природой. Но помните: «натуральное» не всегда значит «безопасное». Особенно когда речь идет о беременности. Некоторые травы могут быть не менее опасны, чем синтетические лекарства. Так какие же растения могут помочь будущей маме?
- Ромашка: природный антисептик и успокоительное
- Шалфей: помогает при воспалении горла (но осторожно в первом триместре!)
- Малина (листья): облегчает утреннюю тошноту
- Мята: спасает от изжоги и тошноты
Важно! Даже такие безобидные на первый взгляд травы могут иметь противопоказания. Всегда консультируйтесь с врачом перед их применением.
Мёд и прополис: Сладкое лекарство
Продукты пчеловодства – настоящая кладезь полезных веществ. Мед обладает антибактериальными свойствами, а прополис и вовсе считается природным антибиотиком. Но не спешите заменять ими все лекарства!
Елена, врач-гинеколог, предупреждает: «Мед и прополис действительно полезны, но могут вызывать аллергию. Кроме того, в меде бывают споры ботулизма, опасные для плода. Поэтому употреблять их нужно с осторожностью и только после консультации с врачом».
Гомеопатия: Спорный, но популярный метод
Гомеопатия – тема, вызывающая жаркие споры в медицинском сообществе. Кто-то считает ее панацеей, кто-то – пустышкой. Но факт остается фактом: многие беременные женщины прибегают к помощи гомеопатических средств.
Анна, мама двойняшек, рассказывает: «Во время беременности у меня был сильный токсикоз. Кто во время беременности пил антибиотики из-за каждого чиха, тот поймет мой страх перед любыми таблетками. Гомеопатия помогла мне справиться с тошнотой без риска для малышей».
Однако помните: даже если вы решили попробовать гомеопатию, обязательно сообщите об этом своему лечащему врачу.
Ароматерапия: Лечение запахами
Запахи способны творить чудеса. Они могут успокоить, снять стресс, помочь справиться с тошнотой. Но при беременности с эфирными маслами нужно быть особенно осторожными.
Безопасными считаются:
- Лаванда (снимает стресс)
- Мандарин (поднимает настроение)
- Ромашка (успокаивает)
А вот от масел шалфея, розмарина и можжевельника лучше отказаться – они могут спровоцировать сокращения матки.
Акупунктура и акупрессура: Восточная мудрость
Эти древние китайские практики набирают популярность и в западном мире. Они могут помочь справиться с тошнотой, болями в спине, отеками. Но важно обращаться только к сертифицированным специалистам, имеющим опыт работы с беременными.
Ольга, будущая мама, делится: «На 30-й неделе у меня жутко болела спина. Врач разрешил попробовать акупунктуру. Я скептически относилась к этому, но после третьего сеанса боль практически ушла. Это было как чудо!»
Гидротерапия: Сила воды
Вода – источник жизни и здоровья. Гидротерапия может помочь снять отеки, улучшить кровообращение, снизить стресс. Теплые ванны (но не горячие!), обертывания, контрастный душ – все это может стать отличной альтернативой лекарствам при легких недомоганиях.
Наталья, фитнес-тренер и мама, советует: «Плавание – лучшее, что может быть при беременности. Оно снимает нагрузку с позвоночника, улучшает тонус мышц, помогает расслабиться. Я плавала до самых родов и чувствовала себя прекрасно».
Пробиотики: Маленькие помощники
Пробиотики – это живые микроорганизмы, которые помогают поддерживать здоровье кишечника. Они могут быть особенно полезны при беременности, помогая укрепить иммунитет и предотвратить некоторые инфекции.
Исследование, опубликованное в журнале «Frontiers in Microbiology» в 2020 году, показало, что прием пробиотиков во время беременности может снизить риск развития гестационного диабета и преэклампсии.
Где найти пробиотики? В кисломолочных продуктах, квашеной капусте, кимчи. Но помните – не все пробиотики одинаково полезны при беременности. Выбор лучше обсудить с врачом.
Физические упражнения: Движение – жизнь
Регулярные физические упражнения могут творить чудеса. Они улучшают кровообращение, снимают стресс, помогают поддерживать здоровый вес. Но какие упражнения безопасны при беременности?

- Ходьба
- Плавание
- Йога для беременных
- Пилатес (адаптированный для беременных)
Светлана, инструктор по йоге, рассказывает: «Многие мои ученицы, практикующие йогу во время беременности, отмечают, что им удается избежать многих проблем со здоровьем. Они реже простужаются, лучше спят, меньше страдают от отеков».
Диета и питание: Ты есть то, что ты ешь
Правильное питание – это основа здоровья, особенно во время беременности. Некоторые продукты обладают природными антибактериальными свойствами:
- Чеснок
- Лук
- Имбирь
- Куркума
Однако помните, что даже полезные продукты могут иметь противопоказания при беременности. Например, имбирь не рекомендуется употреблять в больших количествах в первом триместре.
Мифы и реальность: Развенчиваем заблуждения
Вокруг альтернативных методов лечения при беременности ходит немало мифов. Давайте разберем некоторые из них:
- Миф: Все натуральное безопасно. Реальность: Даже природные средства могут быть опасны при неправильном применении.
- Миф: Народные средства всегда эффективнее лекарств. Реальность: Эффективность многих народных средств научно не доказана. В некоторых случаях они могут быть полезны, но при серьезных заболеваниях необходимо медицинское вмешательство.
- Миф: Если средство помогло подруге, поможет и мне. Реальность: Каждая беременность уникальна. То, что подошло одной женщине, может быть неэффективно или даже опасно для другой.
Когда без антибиотиков не обойтись
При всей пользе альтернативных методов, есть ситуации, когда без антибиотиков действительно не обойтись. Например, при серьезных бактериальных инфекциях, которые могут угрожать здоровью матери и плода.
Доктор Анна, акушер-гинеколог с 20-летним стажем, подчеркивает: «Кто во время беременности пил антибиотики по назначению врача, тот поступил правильно. Нелеченная инфекция может быть гораздо опаснее для плода, чем правильно подобранный антибиотик».
В заключение хочется сказать: альтернативные методы лечения могут быть прекрасным дополнением к традиционной медицине. Они помогают укрепить организм, повысить иммунитет, справиться с легкими недомоганиями. Но! Они не заменяют квалифицированную медицинскую помощь. Любое лечение во время беременности должно проходить под наблюдением врача. Помните, ваше здоровье и здоровье вашего будущего малыша – это самое главное. Будьте внимательны к себе, прислушивайтесь к своему организму и не бойтесь обращаться за помощью к специалистам. Беременность – это удивительное путешествие, и пусть оно будет для вас комфортным и безопасным!
Последствия приема антибиотиков для матери и ребенка: Опыт реальных женщин
Беременность — это время, когда женщина особенно внимательно относится к своему здоровью. Но что делать, если возникает необходимость в приеме антибиотиков? Этот вопрос волнует многих будущих мам. Давайте разберемся, какие последствия может иметь прием антибиотиков во время беременности и что говорят об этом реальные женщины и врачи.
Кто во время беременности пил антибиотики? Оказывается, таких женщин немало. По статистике, около 20-25% беременных сталкиваются с необходимостью приема антибактериальных препаратов. Причины могут быть разные: от банальной простуды до серьезных инфекций мочевыводящих путей. Но всегда ли это безопасно?
Марина, 32 года, поделилась своим опытом: «На 20-й неделе у меня обнаружили пиелонефрит. Врач прописал курс антибиотиков. Я была в панике! Но доктор объяснил, что непролеченная инфекция может быть гораздо опаснее для ребенка, чем правильно подобранный антибиотик».
И действительно, современная медицина располагает целым арсеналом антибактериальных средств, которые считаются относительно безопасными при беременности. Но это не значит, что их можно принимать бесконтрольно. Каждый случай требует индивидуального подхода и тщательного наблюдения врача.
Влияние на плод: мифы и реальность
Многие будущие мамы боятся, что антибиотики могут вызвать врожденные пороки развития у ребенка. Но так ли это на самом деле? Исследования показывают, что большинство современных антибиотиков не проникают через плацентарный барьер в количествах, способных навредить плоду. Однако есть и исключения.
Анна, педиатр с 15-летним стажем, комментирует: «Некоторые антибиотики, например, тетрациклины, действительно могут негативно влиять на формирование костной ткани и зубов плода. Поэтому их категорически запрещено назначать беременным. Но есть целый ряд препаратов, которые при необходимости можно использовать без особого риска для ребенка».
Важно понимать, что отказ от необходимого лечения может иметь куда более серьезные последствия. Нелеченые инфекции способны привести к преждевременным родам, выкидышу или даже внутриутробной гибели плода. Поэтому выбор всегда делается в пользу наименьшего риска.
Кишечная микрофлора: тонкий баланс
Одним из самых частых побочных эффектов антибиотикотерапии является нарушение кишечной микрофлоры. Для беременных женщин этот вопрос особенно актуален, ведь от состояния микробиома матери во многом зависит и формирование микрофлоры будущего ребенка.
Елена, 29 лет, вспоминает: «После курса антибиотиков на 25-й неделе у меня начался жуткий дисбактериоз. Пришлось долго восстанавливаться с помощью пробиотиков и специальной диеты. Я очень переживала, как это отразится на малыше».
Действительно, нарушение микрофлоры кишечника может приводить к различным проблемам: от банального дискомфорта до снижения иммунитета и даже развития аллергических реакций у будущего ребенка. Но и здесь есть решение.
Гастроэнтеролог Ирина Петровна советует: «Во время приема антибиотиков и после него обязательно нужно принимать пробиотики. Это поможет сохранить баланс кишечной микрофлоры. Кроме того, важно обогатить рацион продуктами, содержащими естественные пробиотики: кефиром, йогуртом, квашеной капустой».
Иммунитет: защита для двоих
Еще один аспект, который волнует будущих мам — влияние антибиотиков на иммунную систему. Ведь во время беременности иммунитет и так естественным образом снижается, а тут еще и дополнительная нагрузка в виде лекарств.
Ольга, иммунолог, объясняет: «Антибиотики действительно могут временно снижать активность иммунной системы. Но это не значит, что организм остается совсем без защиты. Важно поддерживать иммунитет другими способами: правильным питанием, умеренными физическими нагрузками, полноценным отдыхом».
Интересно, что некоторые исследования показывают: кратковременный прием антибиотиков во время беременности может даже снизить риск развития некоторых аутоиммунных заболеваний у ребенка в будущем. Но это, конечно, не повод принимать антибиотики без назначения врача.
Стресс и психологический аспект
Нельзя забывать и о психологической стороне вопроса. Сам факт необходимости приема антибиотиков во время беременности может вызвать у женщины сильный стресс и чувство вины. А ведь известно, что эмоциональное состояние матери напрямую влияет на развитие плода.
Психолог Мария Сергеевна рекомендует: «Если врач назначил антибиотики, значит, это действительно необходимо. Не нужно винить себя или паниковать. Лучше сосредоточиться на позитивных мыслях и доверять своему доктору. Помните, что ваше спокойствие — это спокойствие вашего малыша».
Многие женщины отмечают, что открытый диалог с врачом помогает справиться с тревогой. Не стесняйтесь задавать вопросы, уточнять детали лечения и возможные побочные эффекты. Информированность — ключ к спокойствию.
Альтернативные методы лечения
А что, если попробовать обойтись без антибиотиков? Этот вопрос задают многие будущие мамы. И действительно, в некоторых случаях можно использовать альтернативные методы лечения.
Наталья, фитотерапевт, делится опытом: «При легких формах инфекций мочевыводящих путей иногда помогают травяные сборы: толокнянка, брусничный лист, шалфей. Но важно помнить, что самолечение при беременности недопустимо. Любые методы, даже натуральные, должны быть согласованы с врачом».
Некоторые женщины успешно справляются с простудными заболеваниями с помощью народных средств: меда, лимона, имбиря. Но если симптомы не проходят или состояние ухудшается, нельзя затягивать с обращением к специалисту.
Важно понимать, что антибиотики — это не зло, а порой необходимое средство для сохранения здоровья матери и ребенка. Главное — правильный подбор препарата, строгое соблюдение дозировки и длительности курса. И, конечно же, никакого самолечения!
Опыт реальных женщин показывает, что при грамотном подходе прием антибиотиков во время беременности не приводит к серьезным проблемам. А вот отказ от необходимого лечения может иметь куда более печальные последствия. Поэтому доверьтесь своему врачу, следуйте его рекомендациям и помните: здоровье — самый ценный подарок, который вы можете сделать своему будущему малышу.
Восстановление микрофлоры после курса антибиотиков: Советы для беременных
Кто во время беременности пил антибиотики, тот знает, насколько это может быть тревожным опытом. Но что делать после того, как курс лечения завершен? Как восстановить микрофлору и минимизировать возможные негативные последствия? Эти вопросы волнуют многих будущих мам, и не зря – ведь здоровье малыша напрямую зависит от состояния организма матери.
Представьте себе, что ваш кишечник – это цветущий сад. Антибиотики в этой аналогии играют роль мощного пестицида: они уничтожают вредные бактерии, но заодно и полезную микрофлору. И вот вы стоите перед пустым, выжженным участком, думая, как же теперь восстановить былое великолепие. Звучит пугающе? Не стоит паниковать! У природы есть удивительная способность к регенерации, нужно только ей немного помочь.
Пробиотики: живая армия на страже здоровья
Первое, о чем говорят врачи – это необходимость приема пробиотиков. Но что это такое и как они работают? Пробиотики – это живые микроорганизмы, которые помогают восстановить баланс кишечной микрофлоры. Представьте их как элитный отряд микроскопических садовников, готовых заново засадить и возделать ваш внутренний сад.
Мария, 28 лет, поделилась своим опытом: «После курса антибиотиков на 18-й неделе беременности я чувствовала себя совершенно разбитой. Врач прописал мне пробиотики, и уже через неделю я почувствовала значительное улучшение. Исчезли вздутие и дискомфорт в животе, нормализовался стул».
Но не все пробиотики одинаково полезны. Как выбрать правильный препарат? Обратите внимание на состав: наиболее эффективными считаются средства, содержащие лактобактерии и бифидобактерии. Эти микроорганизмы не только помогают восстановить микрофлору, но и укрепляют иммунитет, что особенно важно для беременных женщин.
Пребиотики: питание для хороших бактерий
Если пробиотики – это сами бактерии, то пребиотики – это пища для них. Продолжая нашу аналогию с садом, пребиотики можно сравнить с удобрениями, которые помогают полезным микроорганизмам быстрее размножаться и колонизировать кишечник.
К счастью, многие продукты, богатые пребиотиками, не только полезны, но и вкусны. Это бананы, чеснок, лук, артишоки, спаржа. Включение их в рацион поможет ускорить процесс восстановления микрофлоры.
Анна, диетолог, советует: «Старайтесь разнообразить свой рацион. Чем больше разных видов клетчатки вы потребляете, тем более разнообразной и устойчивой будет ваша микрофлора. Это как создание экосистемы – чем она разнообразнее, тем она стабильнее».
Ферментированные продукты: природные помощники
Еще один мощный инструмент в борьбе за здоровую микрофлору – ферментированные продукты. Квашеная капуста, кефир, йогурт, комбуча – все эти продукты содержат живые культуры, которые помогают восстановить баланс в кишечнике.
Однако важно помнить о мере. Светлана, гастроэнтеролог, предупреждает: «Не стоит резко увеличивать потребление ферментированных продуктов. Начните с малых порций и постепенно увеличивайте их количество. Это поможет избежать дискомфорта и вздутия живота».
Интересно, что традиции многих народов включают ферментированные продукты в рацион беременных и кормящих женщин. Например, в Корее будущим мамам рекомендуют есть кимчи – острую квашеную капусту, богатую пробиотиками и витаминами.
Стресс – враг микрофлоры
Мало кто знает, но стресс может быть не менее разрушительным для кишечной микрофлоры, чем антибиотики. А ведь беременность сама по себе – это стрессовый период для организма. Как же быть?
Елена, психолог, работающая с беременными женщинами, рекомендует: «Найдите способ расслабляться каждый день. Это может быть медитация, йога, прогулки на свежем воздухе или любимое хобби. Помните, что ваше эмоциональное состояние напрямую влияет на физическое здоровье».
Исследования показывают, что практика осознанности и техники релаксации могут значительно улучшить состояние микрофлоры. Представьте, что каждый раз, когда вы глубоко и спокойно дышите, вы словно поливаете свой внутренний сад, давая ему силы для роста и восстановления.
Физическая активность: движение – жизнь
Как говорится, движение – это жизнь. И это особенно верно, когда речь идет о восстановлении микрофлоры. Умеренная физическая активность не только улучшает перистальтику кишечника, но и способствует росту полезных бактерий.
Ольга, фитнес-тренер для беременных, советует: «Даже простая 30-минутная прогулка каждый день может творить чудеса. Не нужно изнурять себя тренировками – слушайте свое тело и выбирайте комфортный уровень нагрузки».
Некоторые исследования показывают, что регулярные физические упражнения могут увеличить разнообразие кишечной микрофлоры на 20-40%. Это как если бы вы ежедневно добавляли в свой сад новые виды растений, делая его более устойчивым и процветающим.
Вода – источник жизни
Казалось бы, банальный совет – пить больше воды. Но его важность сложно переоценить, особенно когда речь идет о восстановлении после приема антибиотиков. Достаточное потребление жидкости помогает вывести токсины из организма и создает благоприятную среду для роста полезных бактерий.
Марина, 31 год, вспоминает: «После курса антибиотиков на 22-й неделе беременности я стала пить не менее 2 литров воды в день. Это помогло мне избавиться от запоров и общего чувства интоксикации. Я буквально чувствовала, как мой организм очищается».
Как определить, достаточно ли вы пьете? Простой способ – следить за цветом мочи. Она должна быть светло-желтой, почти прозрачной. Если моча темная – это сигнал, что организму не хватает жидкости.
Индивидуальный подход: слушайте свой организм
Важно помнить, что универсальных рецептов не существует. То, что хорошо работает для одной женщины, может не подойти другой. Поэтому так важно внимательно прислушиваться к своему организму и консультироваться с врачом.
Ирина, гастроэнтеролог с 20-летним стажем, подчеркивает: «Каждая беременность уникальна, как и микрофлора каждой женщины. Не бойтесь экспериментировать с разными методами восстановления, но делайте это осторожно и под наблюдением специалиста».
Некоторым женщинам может потребоваться более длительный период восстановления или дополнительные меры. Например, анализ на дисбактериоз может помочь точнее определить, каких именно бактерий не хватает вашему организму, и скорректировать план лечения.
В заключение хочется сказать: не паникуйте, если вам пришлось принимать антибиотики во время беременности. При правильном подходе к восстановлению микрофлоры, вы сможете минимизировать возможные негативные последствия и обеспечить здоровую среду для развития вашего малыша. Помните, ваш организм – это удивительная самовосстанавливающаяся система. Дайте ему необходимые инструменты, и он сделает все остальное.
