Содержание
Что такое низкая плацентация и как она влияет на беременность
Низкая плацентация — это состояние, которое может заставить будущую маму изрядно поволноваться. Но так ли страшен черт, как его малюют? Давайте разберемся, что это за зверь такой и с чем его едят. Представьте себе, что плацента — это космический корабль, который должен пристыковаться к «космической станции» — матке. Обычно он швартуется в верхней части, но иногда решает «припарковаться» пониже. Вот это и называется низкой плацентацией.
Какие же последствия может иметь такая «неправильная парковка»? Во-первых, это может повлиять на способ родоразрешения. Врачи часто рекомендуют кесарево сечение, если плацента расположена слишком низко. Но не спешите паниковать! Многое зависит от конкретной ситуации и срока беременности. Часто плацента «поднимается» по мере роста матки, словно воздушный шарик, наполняющийся гелием.
А теперь давайте обратимся к опыту реальных мам. Марина, 32 года, рассказывает: «Когда мне поставили диагноз ‘низкая плацентация’ на 20 неделе, я чуть не упала в обморок. Но врач успокоил меня, сказав, что это довольно распространенное явление. К 32 неделе плацента поднялась, и я смогла родить естественным путем». Такие истории не редкость, и они дают надежду многим будущим мамам.
Но что же делать, если диагноз подтвердился? Врачи рекомендуют ограничить физические нагрузки, избегать половых контактов и регулярно проходить УЗИ для контроля положения плаценты. Звучит как приговор? Ничего подобного! Это просто меры предосторожности, чтобы обеспечить безопасность мамы и малыша.
Кто рожал сам с низкой плацентацией
Теперь давайте послушаем тех, кто прошел через это испытание. Анна, 29 лет, делится: «У меня была низкая плацентация до 36 недели. Я боялась, что придется делать кесарево, но плацента поднялась в последний момент. Роды прошли естественным путем, хоть и были непростыми». А вот история Екатерины, 34 года: «Мне пришлось делать кесарево из-за низкой плацентации. Сначала я расстроилась, но потом поняла, что главное — здоровье ребенка, а не способ его появления на свет».
Интересно, что статистика показывает: около 5% беременностей сопровождаются низкой плацентацией на ранних сроках, но к моменту родов это число снижается до 1-2%. Как говорится, надежда умирает последней! Но даже если плацента останется в нижнем сегменте, это не конец света. Современная медицина творит чудеса, и кесарево сечение давно стало рутинной операцией.
А как же влияет низкая плацентация на сам процесс беременности? Некоторые женщины отмечают более частые кровянистые выделения. Ольга, 30 лет, рассказывает: «Я постоянно была на нервах из-за этих выделений. Каждый раз думала, что начинаются преждевременные роды. Но врач объяснил, что это связано с положением плаценты и не всегда опасно». Тем не менее, любое кровотечение во время беременности — повод обратиться к врачу.
Многие будущие мамы задаются вопросом: «А можно ли как-то повлиять на положение плаценты?» Увы, волшебной таблетки или упражнения не существует. Плацента «решает» сама, где ей расположиться. Но не стоит отчаиваться! Правильное питание, умеренные физические нагрузки и позитивный настрой могут творить чудеса. Как говорится, хорошие мысли — залог хорошей беременности!
А что думают врачи? Доктор Елена Петрова, акушер-гинеколог с 20-летним стажем, отмечает: «Низкая плацентация — не приговор. Многое зависит от конкретной ситуации. Мы всегда стараемся дать шанс естественным родам, если нет прямых противопоказаний. Но безопасность мамы и ребенка — наш главный приоритет».
Интересно, что в некоторых странах к низкой плацентации относятся более либерально. Например, в Нидерландах многие женщины с этим диагнозом рожают дома под наблюдением акушерки. Но стоит ли рисковать? Каждая будущая мама должна решить это для себя, посоветовавшись с врачом и прислушавшись к своему организму.
А как же влияет низкая плацентация на малыша? К счастью, в большинстве случаев никак. Ребенок продолжает расти и развиваться как обычно. Правда, есть небольшой риск преждевременных родов, но современная медицина умеет справляться и с этой проблемой.
Подводя итоги, можно сказать, что низкая плацентация — это не конец света, а лишь небольшое препятствие на пути к материнству. С правильным подходом, регулярным наблюдением у врача и позитивным настроем большинство женщин успешно проходят этот этап и держат на руках здоровых малышей. Помните, каждая беременность уникальна, и ваш опыт может отличаться от опыта других мам. Главное — верить в лучшее и не забывать заботиться о себе!
Диагностика и мониторинг: когда стоит беспокоиться о расположении плаценты
Представьте, что ваша беременность — это захватывающее путешествие на космическом корабле. А плацента? Она как навигационная система, от которой зависит успех всей миссии. Но что делать, если эта система вдруг решила «припарковаться» не там, где положено? Как узнать, что с ней не так, и когда пора бить тревогу?
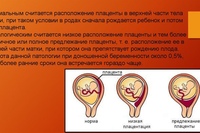
Первым делом, давайте разберемся, как вообще обнаруживают эту самую низкую плацентацию. УЗИ — вот наш верный помощник в этом деле. Обычно первые «звоночки» появляются на скрининге второго триместра, где-то между 18 и 22 неделями. Но не спешите паниковать! На этом сроке низкое расположение плаценты — это скорее норма, чем патология. Плацента, словно ленивый кот, может решить переместиться повыше только ближе к финалу.
А теперь давайте послушаем Анну, 28 лет, которая прошла через все это: «На 20-й неделе мне сказали о низкой плацентации. Я чуть с ума не сошла! Но врач успокоил, сказав, что это частое явление, и назначил повторное УЗИ через месяц. И знаете что? К 28 неделе все встало на свои места!»
Но когда же действительно стоит начинать волноваться? Если к 32-34 неделям плацента все еще «тусуется» внизу, вот тут-то и начинается самое интересное. Врачи начинают пристально следить за ее положением, словно следователи за главным подозреваемым. УЗИ может назначаться каждые две недели, а то и чаще.
Кто рожал сам с низкой плацентацией
Истории женщин, которые прошли через это испытание, могут вдохновить и успокоить. Вот что рассказывает Елена, 33 года: «У меня была низкая плацентация до 36 недели. Я уже морально готовилась к кесареву, но в последний момент плацента поднялась. Я родила сама, и все прошло отлично!» Такие случаи не редкость, и они дают надежду многим будущим мамам.

Но что делать, если плацента упорно не желает «подниматься»? Тут в игру вступают дополнительные методы диагностики. Например, трансвагинальное УЗИ может дать более точную картину. Звучит страшновато? Не переживайте, процедура абсолютно безопасна для мамы и малыша.
А как же влияет низкая плацентация на сам процесс беременности? Некоторые женщины отмечают более частые кровянистые выделения. Марина, 30 лет, делится опытом: «Я постоянно была как на иголках. Каждое пятнышко казалось началом чего-то ужасного. Но врач объяснил, что небольшие выделения при низкой плацентации — это нормально. Главное — вовремя обращаться к специалисту».
Интересный факт: исследования показывают, что у женщин с низкой плацентацией чаще наблюдается анемия. Почему? Да потому что организм работает в режиме повышенной готовности, как пожарная команда на вызове. Поэтому важно следить за уровнем гемоглобина и принимать препараты железа, если врач назначит.
А что думают врачи о естественных родах при низкой плацентации? Доктор Ирина Сергеева, акушер-гинеколог с 15-летним стажем, комментирует: «Все зависит от конкретной ситуации. Если плацента находится не ближе 2 см от внутреннего зева шейки матки, мы можем рассматривать возможность естественных родов. Но безопасность — наш главный приоритет».
Кстати, о безопасности. Многие будущие мамы задаются вопросом: «А можно ли заниматься спортом при низкой плацентации?» Ответ не так прост, как кажется. Легкая физическая активность обычно не противопоказана, но от прыжков на батуте лучше воздержаться. Йога, плавание, неспешные прогулки — вот ваши лучшие друзья в этот период.
Но вернемся к диагностике. Помимо УЗИ, врачи могут назначить допплерометрию — это как суперсовременный радар, который позволяет оценить кровоток в плаценте и пуповине. Звучит как что-то из научной фантастики? На самом деле, это обычная процедура, которая помогает убедиться, что малыш получает все необходимое.
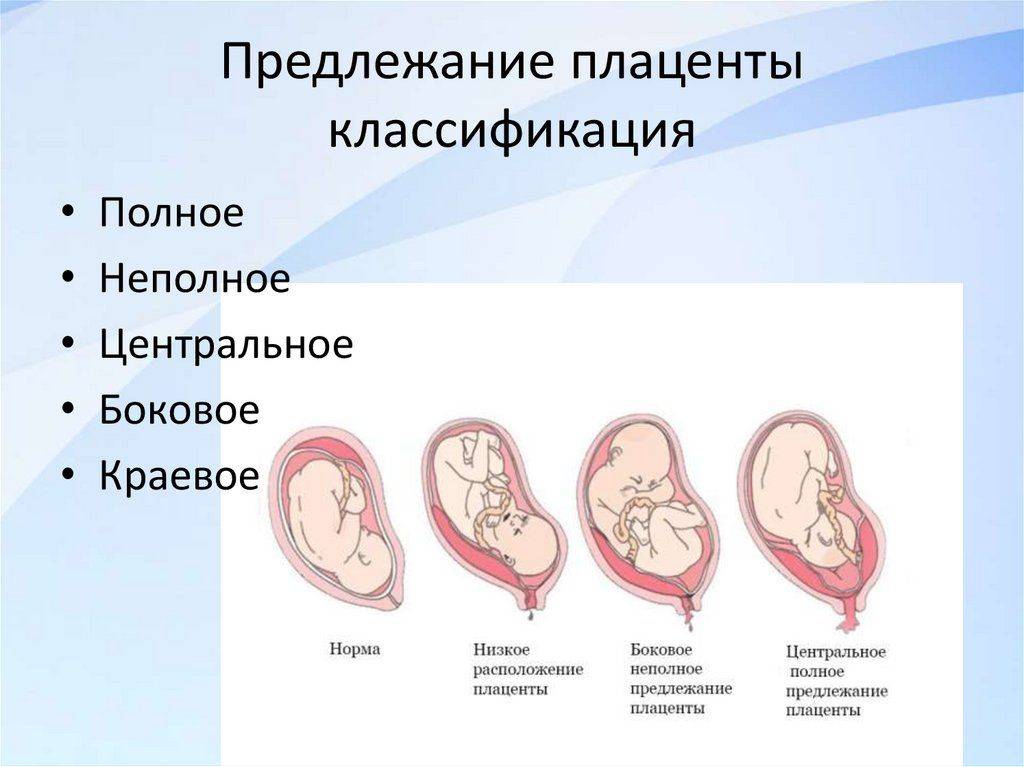
А теперь давайте поговорим о том, чего боятся многие будущие мамы — о предлежании плаценты. Это когда плацента полностью или частично перекрывает внутренний зев шейки матки. Звучит пугающе, но не паникуйте раньше времени. Даже в этом случае есть шанс, что ситуация изменится к лучшему. Вот что рассказывает Ольга, 35 лет: «У меня было полное предлежание на 28 неделе. Я думала, что все, кесарево неизбежно. Но к 36 неделе плацента сместилась, и я смогла родить сама!»

Интересно, что в некоторых странах к диагностике низкой плацентации подходят по-разному. Например, в Японии активно используют МРТ для оценки расположения плаценты. А в Нидерландах многие акушерки полагаются на пальпацию — то есть, на ощупь определяют положение плаценты. Каждый метод имеет свои плюсы и минусы, но УЗИ остается золотым стандартом во всем мире.
Но что делать, если диагноз подтвердился, и плацента упорно не хочет «подниматься»? Не отчаивайтесь! Современная медицина творит чудеса. Вот что говорит Екатерина, 32 года: «Мне пришлось делать кесарево из-за низкой плацентации. Сначала я расстроилась, но потом поняла, что главное — здоровье ребенка. Операция прошла отлично, и теперь у меня здоровый малыш!»
А как же влияет низкая плацентация на самого малыша? К счастью, в большинстве случаев никак. Ребенок продолжает расти и развиваться как обычно. Правда, есть небольшой риск преждевременных родов, но современная медицина умеет справляться и с этой проблемой. Главное — регулярно проходить обследования и следовать рекомендациям врача.
В заключение хочется сказать: диагностика и мониторинг низкой плацентации — это не повод для паники, а возможность быть во всеоружии. Регулярные обследования, внимательное отношение к своему состоянию и доверие к врачам — вот ключ к успешной беременности и родам. И помните, каждая история уникальна, и ваша может стать еще одним примером того, как природа и медицина творят чудеса!
Естественные роды или кесарево сечение: выбор метода родоразрешения
Когда речь заходит о низкой плацентации, вопрос о методе родоразрешения становится горячей темой. Это как выбор между двумя дорогами в лесу — каждая имеет свои преимущества и риски. Но как же принять правильное решение? Давайте разберемся вместе, опираясь на опыт мам и советы врачей.
Для начала, стоит понять, что не всякая низкая плацентация — приговор к кесареву сечению. Многое зависит от того, насколько низко расположилась плацента к моменту родов. Если она находится выше 2 см от внутреннего зева шейки матки, шансы на естественные роды вполне реальны. Это как игра в «горячо-холодно»: чем выше поднимется плацента, тем «теплее» для возможности родить самостоятельно.

Кто рожал сам с низкой плацентацией
Истории женщин, которые прошли через это испытание, могут вдохновить и дать надежду. Вот что рассказывает Анна, 29 лет: «У меня диагностировали низкую плацентацию на 20-й неделе. Я была в панике, думала, что кесарево неизбежно. Но к 36-й неделе плацента поднялась, и я смогла родить сама. Это было непросто, но я справилась!»
А вот история Марины, 34 года: «Мне пришлось делать кесарево из-за низкой плацентации. Сначала я расстроилась, но потом поняла, что главное — здоровье ребенка. Операция прошла гладко, и восстановление было быстрым. Теперь у меня здоровый малыш, и это самое главное!»
Интересно, что статистика показывает: около 90% случаев низкой плацентации, диагностированных во втором триместре, разрешаются сами собой к моменту родов. Это как чудесное превращение: плацента словно магическим образом перемещается вверх по мере роста матки.
Но что же делать, если плацента все-таки остается низко расположенной? Тут в игру вступают врачи. Доктор Елена Петрова, акушер-гинеколог с 20-летним стажем, комментирует: «Решение о методе родоразрешения принимается индивидуально. Мы учитываем множество факторов: точное расположение плаценты, состояние мамы и малыша, наличие кровотечений во время беременности. Наша цель — обеспечить безопасность обоих».
А как же влияет выбор метода родоразрешения на восстановление после родов? Многие женщины боятся кесарева сечения, считая, что восстановление после него будет долгим и сложным. Но так ли это на самом деле? Ольга, 32 года, делится опытом: «После кесарева я была на ногах уже на второй день. Да, были ограничения в движениях первое время, но через месяц я уже чувствовала себя почти как прежде».
С другой стороны, естественные роды при низкой плацентации тоже имеют свои особенности. Врачи могут рекомендовать эпидуральную анестезию, чтобы снизить риск кровотечения. Это как страховка при прыжке с парашютом — вроде бы и не обязательна, но с ней как-то спокойнее.
Интересный факт: исследования показывают, что женщины, родившие естественным путем при низкой плацентации, восстанавливаются в среднем быстрее, чем после кесарева. Но это не значит, что кесарево — это всегда плохо. Иногда оно становится единственным безопасным вариантом.
А что думают врачи о возможности естественных родов при низкой плацентации? Доктор Сергей Иванов, заведующий родильным отделением, комментирует: «Если плацента расположена не ближе 2 см от внутреннего зева шейки матки, мы можем рассматривать возможность естественных родов. Но мы всегда готовы к экстренному кесареву, если ситуация изменится».
Важно понимать, что выбор метода родоразрешения — это не просто медицинское решение. Это еще и психологический момент. Некоторые женщины чувствуют себя «неполноценными», если им приходится делать кесарево. Но это глубокое заблуждение! Екатерина, 35 лет, рассказывает: «Я долго переживала из-за того, что не смогла родить сама. Но потом поняла, что главное — здоровье ребенка. Метод родоразрешения не делает меня лучше или хуже как мать».
А как же влияет метод родоразрешения на малыша? Исследования показывают, что при правильно выбранной тактике, разницы в состоянии новорожденных практически нет. Это как выбор между поездом и самолетом — главное, добраться до пункта назначения безопасно.
Интересно, что в разных странах подход к выбору метода родоразрешения при низкой плацентации может отличаться. Например, в Нидерландах стараются дать шанс естественным родам даже при более низком расположении плаценты, чем, скажем, в США. Это как разные школы вождения — цель одна, а методы могут отличаться.
Но вернемся к личному опыту мам. Вот что рассказывает Наталья, 30 лет: «У меня была низкая плацентация до 34 недель. Врачи готовили меня к кесареву, но я продолжала надеяться на естественные роды. В итоге плацента поднялась, и я родила сама. Это было непросто, но я горжусь собой!»
А вот история Ирины, 33 года: «Мне пришлось делать экстренное кесарево из-за кровотечения, связанного с низкой плацентацией. Сначала я была разочарована, но сейчас понимаю, что это спасло жизнь мне и моему ребенку. Главное — результат, а не процесс».
Важно помнить, что каждая ситуация уникальна. То, что подходит одной женщине, может быть неприемлемо для другой. Поэтому так важно доверять своему врачу и прислушиваться к своему организму. Это как настройка музыкального инструмента — нужно найти идеальный баланс.
В конце концов, выбор между естественными родами и кесаревым сечением при низкой плацентации — это не битва, где есть победители и проигравшие. Это совместное решение мамы и врачей, направленное на обеспечение безопасности и здоровья как малыша, так и самой женщины. И какой бы путь ни был выбран, помните: вы — супермама, просто потому что дарите жизнь новому человеку!
Истории мам: реальный опыт родов с низкой плацентацией
Низкая плацентация — это как неожиданный поворот сюжета в захватывающем романе под названием «Беременность». Вроде бы все шло по плану, и вдруг — бац! — новый диагноз. Но как же справляются с этим реальные женщины? Давайте заглянем за кулисы и послушаем истории тех, кто прошел через это испытание.
Кто рожал сам с низкой плацентацией
Марина, 29 лет, делится своей историей: «Когда мне поставили диагноз ‘низкая плацентация’ на 20-й неделе, я чуть не упала в обморок. Думала, все, прощай мечта о естественных родах. Но врач успокоил, сказав, что это довольно распространенное явление. И знаете что? К 32-й неделе плацента поднялась, словно воздушный шарик! Я родила сама, без осложнений. Это было непросто, но я справилась!»
А вот история Анны, 34 года: «У меня была низкая плацентация до самого конца беременности. Врачи готовили меня к кесареву, но я не теряла надежды. В итоге плацента осталась низко, но не перекрывала выход. Мне разрешили попробовать родить самой, но с условием, что при малейшем осложнении сразу переведут на кесарево. Роды были долгими, но я справилась! Чувствую себя настоящим героем!»
Интересно, что опыт каждой женщины уникален, как отпечатки пальцев. Вот что рассказывает Елена, 31 год: «Мне диагностировали низкую плацентацию на 24-й неделе. Я была в панике, начиталась всякого в интернете. Но мой врач посоветовал не паниковать раньше времени. К 36-й неделе плацента поднялась, но не достаточно высоко для полной уверенности в естественных родах. Мне предложили выбор: рискнуть или пойти на плановое кесарево. Я выбрала второе, и знаете, ни капли не жалею. Операция прошла гладко, восстановление было быстрым.»
А теперь давайте послушаем Ольгу, 27 лет: «У меня была полная уверенность, что с низкой плацентацией я обречена на кесарево. Но мой врач оказался настоящим волшебником! Он предложил подождать до 38-й недели, и о чудо — плацента поднялась достаточно высоко. Я родила сама, и это было непередаваемое ощущение. Конечно, во время родов за мной следили особенно пристально, но все прошло отлично.»
Истории этих женщин показывают, что диагноз «низкая плацентация» — это не приговор, а скорее вызов. Это как игра в шахматы с природой: нужно быть готовым к разным сценариям и уметь адаптироваться.
Но что же думают врачи о возможности естественных родов при низкой плацентации? Доктор Ирина Сергеева, акушер-гинеколог с 15-летним стажем, комментирует: «Каждый случай уникален. Если плацента находится не ближе 2 см от внутреннего зева шейки матки, мы можем рассматривать возможность естественных родов. Но безопасность — наш главный приоритет. Мы всегда готовы к экстренному кесареву, если ситуация изменится.»
А вот что рассказывает Наталья, 33 года: «Моя история немного отличается. У меня была низкая плацентация, которая не поднялась к концу беременности. Врачи настаивали на кесаревом, но я была категорически против. После долгих обсуждений и подписания кучи бумаг мне разрешили попробовать родить самой, но под пристальным наблюдением. Это было непросто, я провела в родах почти сутки, но в итоге справилась! Правда, потом были некоторые осложнения с кровотечением, но врачи быстро все решили.»
Интересно, что статистика показывает: около 90% случаев низкой плацентации, диагностированных во втором триместре, разрешаются сами собой к моменту родов. Но что делать, если вы попали в те самые 10%? Вот что советует Екатерина, 35 лет: «Не паникуйте раньше времени. Я была в этих 10%, и знаете что? Кесарево оказалось не таким страшным, как я себе представляла. Восстановление прошло быстро, и через пару месяцев я уже чувствовала себя как прежде.»
А как же влияет низкая плацентация на сам процесс беременности? Многие женщины отмечают более частые кровянистые выделения. Вот что говорит Мария, 30 лет: «Я была как на иголках все время. Каждое пятнышко казалось началом чего-то ужасного. Но врач объяснил, что небольшие выделения при низкой плацентации — это нормально. Главное — вовремя обращаться к специалисту и не заниматься самолечением.»

Интересный факт: исследования показывают, что у женщин с низкой плацентацией чаще наблюдается анемия. Почему? Да потому что организм работает в режиме повышенной готовности, как пожарная команда на вызове. Вот что рассказывает Анастасия, 28 лет: «Мой врач сразу предупредил о возможной анемии и назначил препараты железа. Благодаря этому, я чувствовала себя вполне нормально всю беременность, несмотря на низкую плацентацию.»
А что думают врачи о естественных родах при низкой плацентации? Доктор Сергей Иванов, заведующий родильным отделением, комментирует: «Мы всегда стараемся дать шанс естественным родам, если нет прямых противопоказаний. Но безопасность мамы и ребенка — наш главный приоритет. Иногда кесарево — единственный безопасный вариант.»
Вот что рассказывает Ольга, 32 года: «Мне пришлось делать экстренное кесарево из-за кровотечения, связанного с низкой плацентацией. Сначала я была разочарована, но сейчас понимаю, что это спасло жизнь мне и моему ребенку. Главное — результат, а не процесс.»
Интересно, что в разных странах подход к ведению беременности с низкой плацентацией может отличаться. Например, в Японии активно используют МРТ для оценки расположения плаценты, а в Нидерландах многие акушерки полагаются на пальпацию. Вот что рассказывает Лиза, 29 лет, которая рожала в Голландии: «Мой опыт был совсем другим. Акушерка следила за положением плаценты руками, и только в конце беременности отправила на УЗИ. Это было непривычно, но все прошло отлично.»
В конце концов, каждая история уникальна, как отпечатки пальцев. Но все они учат нас одному: низкая плацентация — это не конец света, а лишь еще одно испытание на пути к материнству. Главное — доверять своему врачу, прислушиваться к своему организму и не терять оптимизма. Ведь в конце этого пути вас ждет самая большая награда — встреча с вашим малышом!
Подготовка к родам: особенности ухода и питания при низком расположении плаценты
Когда будущая мама узнает о низкой плацентации, ее мир может перевернуться с ног на голову. Но не стоит паниковать! Правильная подготовка к родам может творить чудеса. Итак, как же подготовиться к этому важному событию, если плацента решила «припарковаться» не там, где положено?
Прежде всего, давайте поговорим о питании. При низкой плацентации организм работает на повышенных оборотах, как спортивный автомобиль на гоночной трассе. Поэтому важно «заправляться» правильным топливом. Что это значит? Ваш рацион должен быть богат железом, фолиевой кислотой и витамином C. Представьте, что вы строите крепость для своего малыша — каждый кирпичик должен быть прочным и надежным.
Вот что рассказывает Анна, 30 лет, которая успешно родила сама с низкой плацентацией: «Мой врач посоветовал мне есть больше красного мяса, шпината и цитрусовых. Я даже полюбила гранатовый сок! Сначала было непривычно, но потом я почувствовала, как прилив энергии буквально наполняет меня силой».
Кто рожал сам с низкой плацентацией
А теперь давайте поговорим о физической активности. Многие будущие мамы с низкой плацентацией боятся лишний раз пошевелиться. Но знаете что? Умеренная активность не только разрешена, но и рекомендована! Конечно, о прыжках с парашютом придется забыть, но легкая йога или плавание могут творить чудеса.
Марина, 32 года, делится своим опытом: «Когда мне поставили диагноз ‘низкая плацентация’, я думала, что придется лежать пластом до самых родов. Но мой врач посоветовал мне заняться аквааэробикой для беременных. Это было потрясающе! Я чувствовала себя русалкой, а не неуклюжим китом. И знаете что? К 36-й неделе плацента поднялась, и я смогла родить сама!»
Интересный факт: исследования показывают, что регулярные занятия йогой могут улучшить кровоток в малом тазу, что особенно важно при низкой плацентации. Это как если бы вы каждый день делали массаж своей внутренней «системе орошения» — чем лучше циркуляция, тем больше шансов, что плацента «переедет» повыше.
Но что делать, если врач все-таки рекомендует постельный режим? Не отчаивайтесь! Даже лежа можно подготовиться к родам. Елена, 35 лет, рассказывает: «Мне пришлось соблюдать строгий постельный режим из-за угрозы кровотечения. Но я не теряла времени даром! Я освоила дыхательные техники для родов, слушала релаксирующую музыку и даже научилась медитировать. Когда пришло время рожать, я чувствовала себя спокойной и подготовленной, несмотря на все сложности».
А как же уход за собой при низкой плацентации? Это не менее важно, чем правильное питание и физическая активность. Представьте, что ваше тело — это сад, который нужно тщательно возделывать. Увлажнение кожи, легкий массаж (но только после консультации с врачом!), правильное дыхание — все это поможет вам чувствовать себя королевой, несмотря на диагноз.
Ольга, 29 лет, делится своим секретом: «Я завела ритуал ежевечернего ухода за собой. Теплая ванна с лавандовым маслом, легкий массаж живота (конечно, после одобрения врача) и медитация перед сном. Это помогло мне не только расслабиться, но и наладить связь с малышом. Несмотря на низкую плацентацию, я чувствовала себя спокойной и уверенной».
Но давайте поговорим о слоне в комнате — стрессе. Когда будущая мама узнает о низкой плацентации, уровень тревоги может зашкаливать. Как с этим бороться? Вот что советует психолог Мария Иванова: «Стресс — это нормальная реакция на необычную ситуацию. Но важно научиться управлять им. Техники релаксации, общение с другими мамами, прошедшими через это, и, конечно, открытый диалог с врачом могут творить чудеса».
А вот что рассказывает Наталья, 33 года: «Когда мне поставили диагноз, я была в панике. Но потом нашла группу поддержки для мам с низкой плацентацией. Мы обменивались опытом, поддерживали друг друга. Это было как глоток свежего воздуха! Я поняла, что я не одна, и это придало мне сил».
Интересно, что некоторые исследования показывают связь между уровнем стресса и положением плаценты. Чем спокойнее мама, тем больше шансов, что плацента «поднимется». Это как с капризным ребенком — чем больше вы нервничаете, тем сильнее он капризничает. Поэтому забота о своем эмоциональном состоянии — это не роскошь, а необходимость.
А как же подготовка к самим родам? Многие мамы с низкой плацентацией боятся даже думать об этом. Но знаете что? Подготовка может стать вашим секретным оружием! Курсы для будущих мам, чтение специальной литературы, консультации с акушеркой — все это поможет вам чувствовать себя увереннее, независимо от того, какой способ родоразрешения вам предстоит.
Вот что рассказывает Екатерина, 31 год: «Я записалась на курсы подготовки к родам, несмотря на то, что мне прогнозировали кесарево. И знаете что? Эти знания пригодились мне даже во время операции! Я знала, чего ожидать, как правильно дышать, как быстрее восстановиться после. Это было бесценно!»
А теперь давайте поговорим о том, о чем обычно молчат — о сексе во время беременности с низкой плацентацией. Многие пары боятся даже думать об этом. Но что говорят врачи? Доктор Анна Петрова, акушер-гинеколог с 20-летним стажем, комментирует: «Если нет прямых противопоказаний и угрозы кровотечения, интимная жизнь может продолжаться. Но важно быть осторожными и всегда консультироваться с врачом».
Марина, 34 года, делится своим опытом: «Мы с мужем были очень осторожны после того, как узнали о низкой плацентации. Но наш врач сказал, что умеренная сексуальная активность может даже улучшить кровоток в малом тазу. Мы следовали его рекомендациям, и знаете что? Я чувствовала себя не только здоровой, но и желанной. Это было важно для моего эмоционального состояния».
В конце концов, подготовка к родам при низкой плацентации — это как подготовка к марафону. Важна каждая деталь: питание, физическая активность, эмоциональное состояние и, конечно, постоянное наблюдение у врача. Но помните, каждая беременность уникальна, и то, что работает для одной мамы, может не подойти другой. Главное — прислушиваться к своему телу и доверять своему врачу. И кто знает, может быть, ваша история станет еще одним примером того, как можно успешно родить даже с низкой плацентацией!
Послеродовой период: восстановление и возможные осложнения
Итак, вы прошли через все испытания беременности с низкой плацентацией и наконец-то держите на руках своего малыша. Ура! Но что же дальше? Послеродовой период — это как пересадка на другой поезд после долгого путешествия. Вроде бы вы уже на месте, но впереди еще столько нового и неизведанного!
Прежде всего, давайте поговорим о физическом восстановлении. Независимо от того, родили ли вы естественным путем или путем кесарева сечения, ваше тело прошло через серьезное испытание. Оно как спортсмен после марафона — нуждается в отдыхе и правильном уходе. Но есть ли какие-то особенности восстановления после родов с низкой плацентацией?
Вот что рассказывает Анна, 32 года: «Я родила сама, несмотря на низкую плацентацию. Первые дни после родов я чувствовала себя как выжатый лимон. Врачи особенно внимательно следили за моими кровянистыми выделениями. Оказывается, при низкой плацентации риск послеродового кровотечения немного выше. Но благодаря бдительности медперсонала все обошлось».
Кто рожал сам с низкой плацентацией
А вот история Марины, 29 лет: «Мне пришлось делать кесарево из-за низкой плацентации. Я думала, что восстановление будет адом, но оказалось не так страшно. Да, первые дни было больно двигаться, но медсестры научили меня, как правильно вставать и ухаживать за швом. Через неделю я уже чувствовала себя почти нормально!»
Интересный факт: исследования показывают, что женщины, перенесшие беременность с низкой плацентацией, могут быть более склонны к послеродовой депрессии. Почему? Все дело в стрессе, который они испытывали во время беременности. Это как растянутая резинка — когда напряжение наконец спадает, может наступить эмоциональный спад.
Елена, 35 лет, делится своим опытом: «После родов я чувствовала себя эмоционально истощенной. Вся беременность прошла в тревоге из-за низкой плацентации, и когда все закончилось, я просто рухнула. Мне очень помогли сеансы с психологом и группа поддержки для молодых мам».
Но давайте поговорим о возможных осложнениях. Страшное слово, не правда ли? Но знание — сила. Чего же стоит опасаться после родов с низкой плацентацией? Доктор Ирина Петрова, акушер-гинеколог с 20-летним стажем, комментирует: «Основной риск — это послеродовое кровотечение. Мы особенно внимательно следим за этим в первые 24 часа после родов. Кроме того, есть небольшой риск задержки частей плаценты в матке, что может привести к воспалению».
Звучит пугающе? Не паникуйте раньше времени! Современная медицина творит чудеса. Вот что рассказывает Ольга, 31 год: «У меня действительно было небольшое кровотечение после родов. Но врачи отреагировали молниеносно! Буквально за полчаса все было под контролем. Я даже испугаться толком не успела».
А как же восстановление интимной жизни после родов с низкой плацентацией? Многие пары боятся даже думать об этом. Но вот что говорит сексолог Мария Иванова: «Нет никаких особых противопоказаний для возобновления половой жизни после родов с низкой плацентацией, если все прошло без осложнений. Главное — дождаться разрешения врача и прислушиваться к своему телу».
Наталья, 33 года, делится своим опытом: «Мы с мужем очень боялись возобновлять интимную жизнь после родов. Все-таки низкая плацентация, кесарево… Но наш врач успокоил нас и дал зеленый свет через 8 недель после родов. Мы начали очень осторожно, и знаете что? Все было прекрасно!»
Интересно, что некоторые исследования показывают, что женщины, перенесшие беременность с низкой плацентацией, могут быть более внимательны к своему здоровью в послеродовом периоде. Это как если бы вы прошли курс экстремального вождения — после этого вы будете более внимательны на дороге.
А как же уход за малышом? Есть ли какие-то особенности, если мама перенесла беременность с низкой плацентацией? Педиатр Анна Сергеева комментирует: «В целом, никаких особых отличий нет. Но мы рекомендуем мамам, перенесшим такую беременность, быть особенно внимательными к своему здоровью. Ведь здоровая мама — это счастливый малыш».
Екатерина, 30 лет, рассказывает: «После родов я была как на иголках — все время боялась, что с ребенком что-то не так из-за моей низкой плацентации. Но педиатр успокоил меня, сказав, что малыш абсолютно здоров. Это было такое облегчение!»
А теперь давайте поговорим о том, о чем часто забывают — о восстановлении физической формы после родов. Многие мамы, особенно те, кто перенес кесарево сечение из-за низкой плацентации, боятся даже думать о спорте. Но вот что говорит фитнес-тренер для молодых мам Ольга Смирнова: «Начинать нужно постепенно, но начинать нужно обязательно! Легкая йога, пилатес, прогулки с коляской — все это поможет вам быстрее вернуться в форму».
Марина, 34 года, делится своим опытом: «После кесарева я думала, что никогда не смогу заниматься спортом. Но через 2 месяца после родов я начала ходить на специальные занятия для мам после кесарева. И знаете что? Через полгода я чувствовала себя даже лучше, чем до беременности!»
В конце концов, послеродовой период после беременности с низкой плацентацией — это не конец пути, а начало нового, захватывающего приключения. Да, могут быть свои сложности и нюансы, но с правильным подходом и поддержкой врачей вы справитесь со всем! И помните, каждая история уникальна, и ваша может стать вдохновением для других мам, которые только начинают свой путь с диагнозом «низкая плацентация».
Планирование следующей беременности: что нужно знать женщинам с низкой плацентацией в анамнезе
Низкая плацентация — это не приговор, а повод для особого внимания. Кто рожал сам с низкой плацентацией, знает, что это испытание не из легких. Но давайте разберемся, что это за зверь такой и как с ним бороться. Представьте, что ваша матка — это уютный домик для малыша, а плацента — это его личный ресторан быстрого питания. Обычно этот «ресторан» располагается на верхнем этаже, но иногда решает переехать поближе к выходу. Вот тут-то и начинается веселье!
Когда я впервые услышала диагноз «низкая плацентация», мое сердце ушло в пятки. Мысли роились в голове, как пчелы в улье: «Смогу ли я выносить ребенка? А рожать самой?». Но, как говорится, глаза боятся, а руки делают. И я решила действовать.
Первым делом я обратилась к своему врачу. Он объяснил, что низкая плацентация — это не редкость, и в большинстве случаев плацента «поднимается» сама по мере роста матки. Но что делать, если она упорно не хочет двигаться с места? Тут в игру вступают другие факторы.
Факторы риска и их влияние
Оказывается, низкая плацентация может быть связана с целым рядом факторов. Это и возраст матери (особенно если вам за 35), и курение (еще один повод бросить эту вредную привычку), и предыдущие операции на матке (например, кесарево сечение). Но не спешите паниковать! Даже если у вас есть все эти факторы, это не значит, что вы обречены на проблемы.
Я, например, была в группе риска из-за возраста и предыдущего кесарева. Но мой врач сказал, что главное — это правильный подход и регулярный контроль. И знаете что? Он оказался прав!
Методы диагностики и контроля
УЗИ стало моим лучшим другом на время беременности. Каждый поход к врачу превращался в настоящее приключение: «Поднялась ли плацента? На сколько миллиметров?». Это было похоже на увлекательную игру, где ставкой было здоровье моего будущего малыша.
Кроме УЗИ, врачи могут назначить и другие исследования. МРТ, например, дает более детальную картину. Но не пугайтесь, если вам его предложат — это просто дополнительный способ убедиться, что все в порядке.
Лечение и профилактика
Когда речь заходит о лечении низкой плацентации, многие ожидают услышать о каких-то волшебных таблетках или процедурах. Но правда в том, что основное «лечение» — это время и правильный образ жизни. Вот несколько советов, которые помогли мне:
- Больше отдыхайте. Ваше тело сейчас работает за двоих, дайте ему передышку.
- Следите за питанием. Фолиевая кислота, железо, витамин D — ваши лучшие друзья.
- Избегайте тяжелых физических нагрузок. Это не значит, что нужно лежать целыми днями, но и марафон бежать тоже не стоит.
- Откажитесь от вредных привычек. Алкоголь и сигареты — табу для будущих мам.
А что делать, если плацента все-таки не поднимается? Тут уже решение принимает врач. Иногда назначают гормональную терапию, иногда рекомендуют постельный режим. В моем случае обошлось без крайних мер — плацента все-таки решила подняться, хоть и не так высоко, как хотелось бы.
Роды при низкой плацентации
Вот мы и подошли к самому интересному — родам. Многие женщины с низкой плацентацией боятся, что им обязательно сделают кесарево. Но это не всегда так! Все зависит от конкретной ситуации.
Если плацента поднялась достаточно высоко (выше 2 см от внутреннего зева), то естественные роды вполне возможны. Я знаю женщин, которые рожали сами даже при неполном предлежании плаценты. Конечно, такие роды проходят под пристальным наблюдением врачей, но зато какое это удовлетворение — родить самой!
Но если плацента расположена слишком низко или полностью перекрывает шейку матки, то кесарево сечение становится необходимостью. И знаете что? В этом нет ничего страшного. Главное — здоровье мамы и малыша.
Личный опыт
Мои роды прошли не совсем так, как я планировала. Плацента поднялась, но недостаточно высоко для полной уверенности в безопасности естественных родов. Мы с врачом решили не рисковать и пойти на плановое кесарево.
Было ли мне страшно? Конечно! Но когда я услышала первый крик своего малыша, все страхи мгновенно улетучились. Теперь, глядя на своего здорового и счастливого ребенка, я понимаю, что все тревоги и волнения того стоили.
Советы для будущих мам
Если вам поставили диагноз «низкая плацентация», не паникуйте. Вот несколько советов, которые помогут вам пройти через это испытание:
- Доверьтесь своему врачу. Выберите специалиста, которому вы доверяете, и следуйте его рекомендациям.
- Будьте готовы к разным сценариям. Планируйте естественные роды, но будьте морально готовы и к кесареву.
- Общайтесь с другими мамами. Их опыт может быть бесценным.
- Заботьтесь о себе. Стресс — враг беременности, поэтому найдите способы расслабляться и наслаждаться этим особенным временем.
- Не забывайте о партнере. Ему тоже нужна поддержка и понимание.
Низкая плацентация — это не конец света, а просто еще одно препятствие на пути к материнству. И поверьте, когда вы будете держать своего малыша на руках, вы поймете, что все трудности были не зря. Каждая женщина, которая прошла через это, становится немного супергероем. И вы тоже справитесь!
