Содержание
Предлежание плаценты. Что такое Предлежание плаценты?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Предлежание плаценты – аномалия периода беременности, характеризующаяся прикреплением плаценты к нижнему сегменту матки с частичным или полным перекрытием внутреннего маточного зева. Клинически предлежание плаценты проявляется повторяющимися кровотечениями из половых путей, анемией беременной, угрозой выкидыша, плодово-плацентарной недостаточностью. Предлежание плаценты диагностируется при проведении влагалищного исследования, УЗИ. Выявление предлежания плаценты требует профилактики самопроизвольного прерывания беременности, коррекции анемии и гипоксии плода, выбора оптимальной тактики родоразрешения (чаще – кесарева сечения).
МКБ-10
O44 Предлежание плаценты
- Причины предлежания плаценты
- Симптомы предлежания плаценты
- Диагностика предлежания плаценты
- Лечение при предлежании плаценты
- Профилактика
- Цены на лечение
Общие сведения
Плацента (послед, детское место) является важной эмбриональной структурой, плотно прилегающей к внутренней стенке матки и обеспечивающей контакт между организмами матери и плода. В процессе беременности плацента выполняет питательную, газообменную, защитную, иммунную, гормональную функции, необходимые для полноценного развития зародыша и плода. Физиологическим принято считать расположение плаценты в области задней и боковых стенок тела или дна матки, т. е. в зонах наилучшей васкуляризации миометрия. Прикрепление плаценты к задней стенке является оптимальным, поскольку защищает эту эмбриональную структуру от случайных повреждений. Расположение плаценты на передней поверхности матки встречаются редко.
В случае, если плацента крепится настолько низко, что в определенной степени перекрывает собой внутренний зев, говорят о предлежании плаценты. В акушерстве и гинекологии предлежание плаценты встречается в 0,1-1 % от всех родов. При тотальном закрытии плацентой внутреннего зева, возникает вариант полного предлежания плаценты. Такой тип патологии встречается в 20-30 % случаях от числа предлежаний. При частичном перекрытии внутреннего зева состояние расценивается, как неполное предлежание плаценты (частота 35-55 %). При локализации нижнего края плаценты в III триместре на расстоянии менее 5 см от внутреннего зева диагностируется низкое расположение плаценты.
Предлежание плаценты создает условия для недоношенности и гипоксии плода, неправильного положения и предлежания плода, преждевременных родов. Доля перинатальной смертности при предлежании плаценты достигает 7- 25 %, а материнской, обусловленной кровотечением и геморрагическим шоком, — 3%.
Предлежание плаценты
Причины предлежания плаценты
Предлежание плаценты чаще бывает обусловлено патологическими изменениями эндометрия, нарушающими течение децидуальной реакции стромы. Такие изменения могут вызываться воспалениями (цервицитами, эндометритами), оперативными вмешательствами (диагностическим выскабливанием, хирургическим прерыванием беременности, консервативной миомэктомией, кесаревым сечением, перфорацией матки), многократными осложненными родами.
К числу этиологических факторов предлежания плаценты причисляются эндометриоз, миома матки, аномалии матки (гипоплазия, двурогость), многоплодная беременность, полипы цервикального канала. В связи с названными факторами нарушается своевременность имплантации плодного яйца в верхних отделах полости матки, и его прикрепление происходит в нижних сегментах. Предлежание плаценты чаще развивается у повторно беременных (75 %), чем у первородящих женщин.
Симптомы предлежания плаценты
В клинике предлежания плаценты ведущими проявлениями служат повторные маточные кровотечения различной степени выраженности. Во время беременности кровотечения, обусловленные предлежанием плаценты, фиксируются у 34 % женщин, в процессе родов — у 66 %. Кровотечение может развиваться в разные сроки беременности — от I триместра до самых родов, но чаще – после 30 недели гестации. Накануне родов в связи с периодическими сокращениями матки кровотечение обычно усиливается.
Причиной кровотечений служит повторяющаяся отслойка предлежащей части плаценты, возникающая в связи с неспособностью последа растягиваться вслед за стенкой матки при развитии беременности или родовой деятельности. При отслойке происходит частичное вскрытие межворсинчатого пространства, что сопровождается кровотечением из сосудов матки. Плод при этом начинает испытывать гипоксию, поскольку отслоившийся участок плаценты перестает участвовать в газообмене.
Интенсивность и характер кровотечения обычно обусловлены степенью предлежания плаценты. Для полного предлежания плаценты характерно внезапное развитие кровотечения, отсутствие болевых ощущений, обильность кровопотери. В случае неполного предлежания плаценты кровотечение, как правило, развивается ближе к сроку родов, особенно часто – в начале родов, в период сглаживания и раскрытия зева. Чем больше степень предлежания плаценты, тем раньше и интенсивнее бывает кровотечение. Т. о., кровотечения при предлежании плаценты характеризуются наружным характером, внезапностью начала без видимых внешних причин (часто в ночное время), выделением алой крови, безболезненностью, обязательным повторением.
Рецидивирующая кровопотеря быстро приводит к анемизации беременной. Уменьшение ОЦК и количества эритроцитов может стать причиной ДВС-синдрома и развития гиповолемического шока даже в случае незначительной кровопотери. Беременность, осложненная предлежанием плаценты, часто протекает с угрозой самопроизвольного аборта, артериальной гипотонией, гестозом. Преждевременный характер родов чаще имеет место при полном предлежании плаценты.
Уменьшение ОЦК и количества эритроцитов может стать причиной ДВС-синдрома и развития гиповолемического шока даже в случае незначительной кровопотери. Беременность, осложненная предлежанием плаценты, часто протекает с угрозой самопроизвольного аборта, артериальной гипотонией, гестозом. Преждевременный характер родов чаще имеет место при полном предлежании плаценты.
Патология расположения плаценты самым неблагоприятным образом отражается на развитии плода: вызывает плодово-плацентарную недостаточность, гипоксию и задержку созревания плода. При предлежании плаценты часто наблюдается тазовое, косое либо поперечное положение плода. Во II-III триместрах беременности локализация плаценты может меняться за счет трансформации нижнего маточного сегмента и изменения роста плаценты в направлении лучше кровоснабжаемых областей миометрия. Этот процесс в акушерстве именуется «миграцией плаценты» и завершается к 34-35 неделе беременности.
Диагностика предлежания плаценты
При распознавании предлежания плаценты учитывается наличие факторов риска в анамнезе у беременной, эпизоды повторяющегося наружного маточного кровотечения, данные объективного исследования.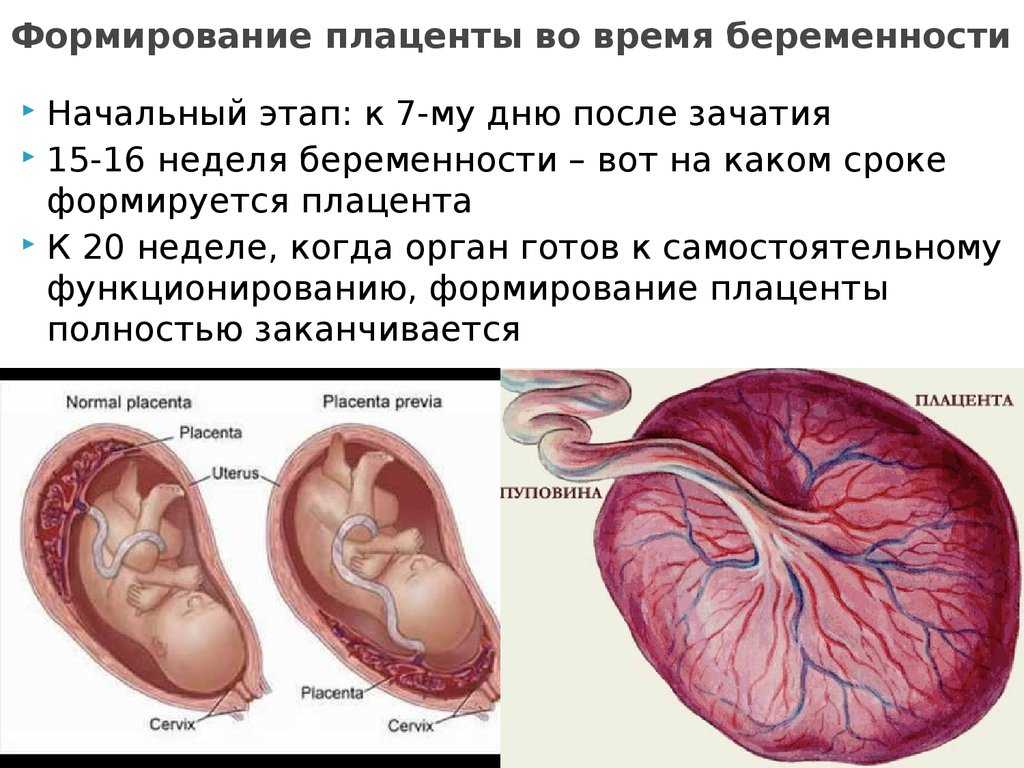 При наружном акушерском исследовании выявляется высокое стояние дна матки, обусловленное расположением предлежащей части плода, нередко – поперечное или косое положения плода. При аускультации шум плацентарных сосудов выслушивается в нижнем сегменте матки, в месте расположения плаценты.
При наружном акушерском исследовании выявляется высокое стояние дна матки, обусловленное расположением предлежащей части плода, нередко – поперечное или косое положения плода. При аускультации шум плацентарных сосудов выслушивается в нижнем сегменте матки, в месте расположения плаценты.
В ходе гинекологического исследования производится осмотр шейки матки в зеркалах для исключения ее травм и патологии. При закрытом наружном зеве предлежащую часть плода установить невозможно. При полном предлежании плаценты пальпаторно определяется массивное мягкое образование, занимающее все своды влагалища; при неполном — передний или один из боковых сводов.
При проходимости цервикального канала в случае полного предлежания плацента закрывает все отверстие внутреннего зева, а ее пальпация приводит к усилению кровотечения. Если же в просвете маточного зева обнаруживаются плодные оболочки и плацентарная ткань, диагностируется неполное предлежание плаценты.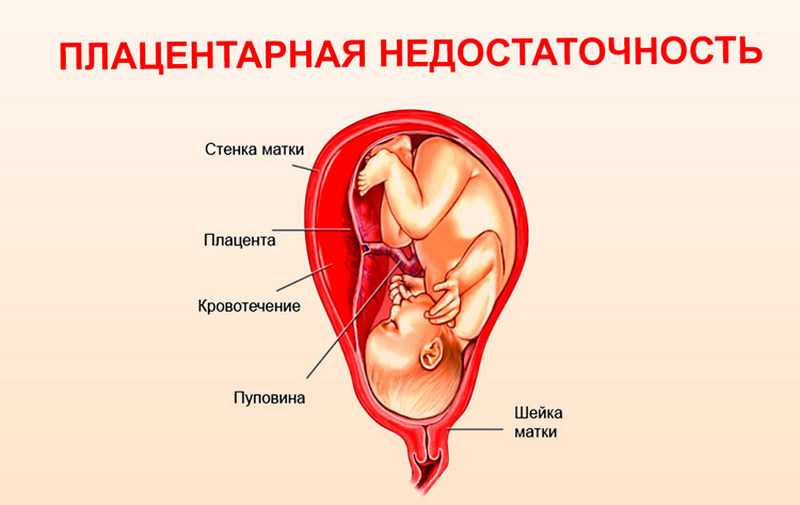
Наиболее безопасным объективным методом выявления предлежания плаценты, который широко использует акушерство и гинекология, является УЗИ. В ходе эхографии устанавливается вариант (неполный, полный) предлежания плаценты, размер, структура и площадь предлежащей поверхности, степень отслойки при кровотечении, наличие ретроплацентарных гематом, угроза прерывания беременности, определяется «миграция плаценты» в процессе динамических исследований.
Лечение при предлежании плаценты
Тактика ведения беременности при предлежании плаценты определяется выраженностью кровотечения и степенью кровопотери. В I-II триместре при отсутствии кровянистых выделений беременная с предлежанием плаценты может находиться под амбулаторным наблюдением акушера-гинеколога. При этом рекомендуется охранительный режим, исключающий провоцирующие кровотечение факторы (физическую активность, половую жизнь, стрессовые ситуации и т.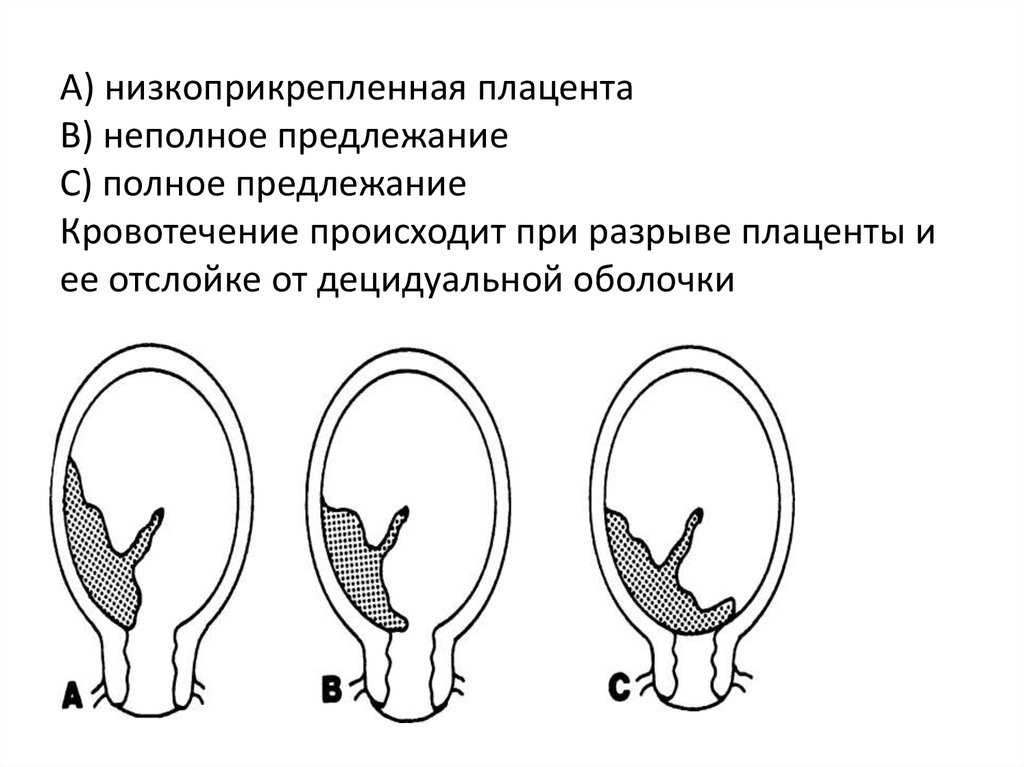
На сроке гестации свыше 24 недель или начавшемся кровотечении наблюдение беременности проводится в условиях акушерского стационара. Лечебная тактика при предлежании плаценты направлена на максимальную пролонгацию беременности. Назначается постельный режим, препараты со спазмолитическим (дротаверин) и токолитическим (фенотерол, гексопреналин) действием, проводится коррекция железодефицитной анемии (препараты железа). С целью улучшения фетоплацентарного и маточно-плацентарного кровотока используют введение пентоксифиллина, дипиридамола, аскорбиновой кислоты, тиаминпирофосфата. При угрозе начала преждевременных родов на сроке от 28 до 36 недель беременности для профилактики репиратрных расстройств у новорожденного назначаются глюкокортикоиды (дексаметазон, преднизолон).
Показаниями к экстренному досрочному родоразрешению служат повторные кровотечения объемом свыше 200 мл, выраженная анемия и гипотония, кровотечение с одномоментной кровопотерей от 250 мл, кровотечение при полном предлежании плаценты. Кесарево сечение в этих случаях проводится для спасения матери независимо от срока гестации и жизнеспособности плода.
Кесарево сечение в этих случаях проводится для спасения матери независимо от срока гестации и жизнеспособности плода.
При успешном пролонгировании беременности до срока 37-38 недель выбирается оптимальный метод родоразрешения. Кесарево сечение показано абсолютно во всех случаях полного предлежания плаценты, а также при неполном предлежании, сочетающемся с поперечным положением или тазовым предлежанием плода; отягощенным акушерско-гинекологическим анамнезом; наличием рубца на матке, многоплодия, многоводия, узкого таза.
Естественные роды возможны только при неполном предлежании плаценты при условии зрелости шейки матки, хорошей родовой деятельности, головного предлежания плода. При этом проводится постоянный мониторинг состояния плода и сократительной деятельности матки (КТГ, фонокардиография плода). В ранние послеродовые сроки у рожениц нередко отмечаются атонические кровотечения, лохиометра, восходящая инфекция и метротромбофлебит. При невозможности консервативной остановки массивного кровотечения прибегают к удалению матки: надвлагалищной ампутации или гистерэктомии.
Профилактика
Мерами профилактики предлежания плаценты служат предупреждение абортов, раннее выявление и лечение генитальной патологии и гормональной дисфункции. При развитии предлежания плаценты в процессе беременности необходима ранняя достоверная диагностика аномалии, рациональное ведение беременности с учетом всех рисков, своевременная коррекция сопутствующих нарушений, оптимальное родоразрешение.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении предлежания плаценты.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
2006 №6
Плацента – это орган, расположенный в матке и функционирующий только во время беременности.
Именно благодаря ему становится возможным нормальное развитие беременности до самых родов, поэтому важно, чтобы плацента «работала» нормально. При этом имеет значение не только правильное строение плаценты, но и правильное ее расположение.
Предлежание плаценты — серьезное осложнение беременности, которое, к счастью, встречается не очень часто. Различают низкое, полное или центральное и краевое предлежание.
Плацента закладывается в самом начале беременности и полностью формируется к 16 неделям. Она обеспечивает питание плода, выведение продуктов обмена веществ, а также выполняет для него функцию легких, т.к. именно через плаценту плод получает кислород, необходимый для его жизни. Кроме того, плацента является настоящей «гормональной фабрикой»: здесь образуются гормоны, обеспечивающие сохранение, нормальное развитие беременности, рост и развитие плода.
Плацента состоит из ворсин – структур, внутри которых проходят сосуды. По мере развития беременности количество ворсин, а соответственно, и количество сосудов постоянно растет.
РАСПОЛОЖЕНИЕ ПЛАЦЕНТЫ: НОРМА И ПАТОЛОГИЯ
Со стороны матки в месте прикрепления плаценты имеется утолщение внутренней оболочки. В ней образуются углубления, которые образуют межворсинчатое пространство. Некоторые ворсины плаценты срастаются с материнскими тканями (они называются якорными), остальные же погружены в материнскую кровь, заполняющую межворсинчатое пространство. К перегородкам межворсинчатых пространств и крепятся якорные ворсины плаценты, в толще перегородок проходят сосуды, которые несут артериальную материнскую кровь, насыщенную кислородом и питательными веществами.
Ворсины плаценты выделяют специальные вещества – ферменты, которые «расплавляют» мелкие артериальные сосуды, несущие материнскую кровь, в результате чего кровь из них изливается в межворсинчатое пространство. Именно здесь и происходит обмен между кровью плода и матери: с помощью сложных механизмов в кровь плода поступают кислород и питательные вещества, а в кровь матери – продукты обмена плода. Соединение плода с плацентой осуществляется при помощи пуповины. Один ее конец прикрепляется к пупочной области плода, другой — к плаценте. Внутри пуповины проходят две артерии и вена, несущие кровь соответственно от плода к плаценте и обратно. По вене пуповины к плоду течет богатая кислородом и питательными веществами кровь, а по артериям течет венозная кровь от плода, содержащая углекислоту и продукты обмена веществ.
Именно здесь и происходит обмен между кровью плода и матери: с помощью сложных механизмов в кровь плода поступают кислород и питательные вещества, а в кровь матери – продукты обмена плода. Соединение плода с плацентой осуществляется при помощи пуповины. Один ее конец прикрепляется к пупочной области плода, другой — к плаценте. Внутри пуповины проходят две артерии и вена, несущие кровь соответственно от плода к плаценте и обратно. По вене пуповины к плоду течет богатая кислородом и питательными веществами кровь, а по артериям течет венозная кровь от плода, содержащая углекислоту и продукты обмена веществ.
В норме плацента располагается ближе к дну матки по передней или, реже, задней ее стенке. Это обусловлено более благоприятными условиями для развития плодного яйца в этой области. Механизм выбора места прикрепления плодного яйца до конца не ясен: существует мнение, что в выборе места играет роль сила гравитации — например, если женщина спит на правом боку, то яйцо прикрепляется к правой стенке матки. Но это лишь одна из теорий. Однозначно можно сказать лишь то, что плодное яйцо не прикрепляется в неблагоприятные для этого места, например в места расположения миоматозных узлов или в места повреждения внутренней оболочки матки в результате предыдущих выскабливаний. Поэтому встречаются и другие варианты расположения плаценты, при которых плацента формируется ближе к нижней части матки. Выделяют низкое расположение плаценты и предлежание плаценты.
Но это лишь одна из теорий. Однозначно можно сказать лишь то, что плодное яйцо не прикрепляется в неблагоприятные для этого места, например в места расположения миоматозных узлов или в места повреждения внутренней оболочки матки в результате предыдущих выскабливаний. Поэтому встречаются и другие варианты расположения плаценты, при которых плацента формируется ближе к нижней части матки. Выделяют низкое расположение плаценты и предлежание плаценты.
О низком расположении плаценты говорят, когда нижний край ее находится на расстоянии не более 6 см от внутреннего зева шейки матки. Диагноз этот устанавливается, как правило, во время УЗИ. Причем во втором триместре беременности частота данной патологии примерно в 10 раз выше, чем в третьем триместре. Объяснить это довольно просто. Условно данное явление называют «миграцией» плаценты. На самом же деле происходит следующее: ткани нижней части матки, очень эластичные, с увеличением срока беременности подвергаются значительному растяжению и вытягиваются вверх. В результате этого нижний край плаценты как бы перемещается кверху, и в результате расположение плаценты становится нормальным.
В результате этого нижний край плаценты как бы перемещается кверху, и в результате расположение плаценты становится нормальным.
Предлежание плаценты — более серьезный диагноз. На латинском языке это состояние называется placenta prаevia. «Pre via» в дословном переводе означает перед жизнью. Иначе говоря, термин «предлежание плаценты» означает, что плацента находится на пути появления новой жизни.
Предлежание плаценты бывает полное или центральное, когда вся плацента располагается в нижней части матки и полностью перекрывает внутренний зев шейки матки.
Кроме того, встречается частичное предлежание. К нему относится боковое и краевое предлежание плаценты. О боковом предлежании плаценты говорят, когда до 2/3 выходного отверстия матки закрыты тканью плаценты. При краевом предлежании плаценты закрыто не более 1/3 отверстия.
ПРИЧИНЫ АНОМАЛИЙ
Основной причиной аномалий прикрепления плаценты являются изменения внутренней стенки матки, в результате чего нарушается процесс прикрепления оплодотворенной яйцеклетки.
Эти изменения чаще всего обусловлены воспалительным процессом матки, возникающим на фоне выскабливания полости матки, аборта или связанного с инфекциями, передающимися половым путем. Кроме того, предрасполагает к развитию подобной патологии плаценты деформация полости матки, обусловленная либо врожденными аномалиями развития этого органа, либо приобретенными причинами – миома матки (доброкачественная опухоль матки).
Предлежание плаценты также может встречаться у женщин, страдающих серьезными заболеваниями сердца, печени и почек, в результате застойных явлений в органах малого таза, в том числе и в матке. То есть в результате этих заболеваний в стенке матки возникают участки с худшими, чем другие участки, условиями кровоснабжения.
Предлежание плаценты повторнородящих встречается почти в три раза чаще, чем у женщин, вынашивающими своего первенца. Это можно объяснить «багажом болезней», в том числе и гинекологических, которые приобретает женщина к возрасту вторых родов.
Есть мнение, что данная патология расположения плаценты может быть связана с нарушением некоторых функций самого плодного яйца, в результате чего оно не может прикрепиться в наиболее благоприятном для развития участке матки и начинает развиваться в ее нижнем сегменте.
Довольно часто предлежание плаценты может сочетаться с ее плотным прикреплением, в результате чего затрудняется самостоятельное отделение плаценты после родов.
Следует отметить, что диагноз предлежания плаценты, за исключением его центрального варианта, будет вполне корректным только ближе к родам, т.к. положение плаценты может измениться. Связано это все с тем же явлением «миграции» плаценты, за счет которого при растяжении нижнего сегмента матки в конце беременности и в родах плацента может отодвигаться от области внутреннего зева и не препятствовать нормальным родам.
СИМПТОМЫ И ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Основными осложнениями и единственными проявлениями предлежания плаценты являются кровянистые выделения. В зависимости от вида предлежания кровотечение может возникать впервые в различные периоды беременности или в родах. Так, при центральном (полном) предлежании плаценты кровотечения нередко начинаются рано – во втором триместре беременности; при боковом и краевом вариантах — в третьем триместре или непосредственно в родах. Сила кровотечения также зависит от варианта предлежания. При полном предлежании кровотечения обычно более обильные, чем при неполном варианте.
В зависимости от вида предлежания кровотечение может возникать впервые в различные периоды беременности или в родах. Так, при центральном (полном) предлежании плаценты кровотечения нередко начинаются рано – во втором триместре беременности; при боковом и краевом вариантах — в третьем триместре или непосредственно в родах. Сила кровотечения также зависит от варианта предлежания. При полном предлежании кровотечения обычно более обильные, чем при неполном варианте.
Чаще всего кровотечения появляются при сроке беременности 28—32 недели, когда наиболее выражена подготовительная активность нижнего сегмента матки. Но каждая пятая беременная с диагнозом предлежания плаценты отмечает появление кровотечения в ранние сроки (16—28 недель беременности).
С чем же связано появление кровотечения при предлежании плаценты? Во время беременности размеры матки постоянно увеличиваются. До беременности они сопоставимы с размерами спичечного коробка, а к концу беременности вес матки достигает 1000г, а ее размеры соответствуют размерам плода вместе с плацентой, околоплодными водами и оболочками. Достигается такое увеличение, в основном, за счет увеличения в объеме каждого волокна, образующего стенку матки. Но максимальное изменение размера происходит в нижнем сегменте матки, который растягивается тем больше, чем ближе срок родов. Поэтому, если плацента расположена в этой области, то процесс «миграции» идет очень быстро, малоэластичная ткань плаценты не успевает приспособиться к быстро изменяющемуся размеру подлежащей стенки матки, и происходит отслойка плаценты на большем или меньшем протяжении. В месте отслойки происходит повреждение сосудов и, соответственно, кровотечение.
Достигается такое увеличение, в основном, за счет увеличения в объеме каждого волокна, образующего стенку матки. Но максимальное изменение размера происходит в нижнем сегменте матки, который растягивается тем больше, чем ближе срок родов. Поэтому, если плацента расположена в этой области, то процесс «миграции» идет очень быстро, малоэластичная ткань плаценты не успевает приспособиться к быстро изменяющемуся размеру подлежащей стенки матки, и происходит отслойка плаценты на большем или меньшем протяжении. В месте отслойки происходит повреждение сосудов и, соответственно, кровотечение.
Кровотечение при предлежании плаценты имеет свои особенности. Оно всегда наружное, т.е. кровь изливается наружу через канал шейки матки, а не скапливается между стенкой матки и плацентой в виде гематомы.
Начинаются такие кровотечения всегда внезапно, как правило, без видимой внешней причины, и не сопровождаются никакими болевыми ощущениями. Это отличает их от кровотечений, связанных с преждевременным прерыванием беременности, когда наряду с кровянистыми выделениями всегда имеются схваткообразные боли.
Часто кровотечение начинается в покое, ночью (проснулась «в луже крови»). Однажды возникнув, кровотечения всегда повторяются, с большей или меньшей частотой. Причем никогда нельзя предвидеть заранее, каким будет следующее кровотечение по силе и продолжительности.
После 26—28 недель беременности подобные кровотечения могут быть спровоцированы физической нагрузкой, половым актом, любым повышением внутрибрюшного давления (даже кашлем, натуживанием и иногда — осмотром гинеколога). В связи с этим осмотр на кресле женщины с предлежанием плаценты должен проводиться с соблюдением всех мер предосторожности в условиях стационара, где можно оказать экстренную помощь в случае появления кровотечения. Само кровотечение опасно для жизни мамы и малыша.
При предлежании плаценты довольно часто отмечается угроза прерывания беременности: повышенный тонус матки, боли внизу живота и в области поясницы. Нередко при таком расположении плаценты беременные страдают гипотонией – стабильно сниженным давлением. А понижение давления, в свою очередь, снижает работоспособность, вызывает появление слабости, чувства разбитости, повышает вероятность развития обмороков, появления головной боли.
Нередко при таком расположении плаценты беременные страдают гипотонией – стабильно сниженным давлением. А понижение давления, в свою очередь, снижает работоспособность, вызывает появление слабости, чувства разбитости, повышает вероятность развития обмороков, появления головной боли.
При наличии кровотечений часто выявляется анемия — снижение уровня гемоглобина в крови. Анемия может усугублять симптомы гипотонии, кроме того, дефицит кислорода, вызванный снижением уровня гемоглобина, неблагоприятно сказывается на развитии плода. Может наблюдаться отставание роста, синдром задержки роста плода (СЗРП). Кроме того, доказано, что дети, родившиеся от матерей, страдавших во время беременности анемией, на первом году жизни всегда имеют сниженный уровень гемоглобина. А это, в свою очередь, снижает защитные силы организма малыша и приводит к частым инфекционным заболеваниям.
В связи с тем, что плацента расположена в нижнем сегменте матки, плод часто занимает неправильное положение – поперечное или косое. Нередко встречается также тазовое предлежание плода, когда к выходу из матки обращены его ягодицы или ножки, а не головка, как обычно. Все это затрудняет или даже делает невозможным рождение ребенка естественным путем, без хирургической операции.
Нередко встречается также тазовое предлежание плода, когда к выходу из матки обращены его ягодицы или ножки, а не головка, как обычно. Все это затрудняет или даже делает невозможным рождение ребенка естественным путем, без хирургической операции.
ДИАГНОСТИКА
Диагностика этой патологии чаще всего не представляет затруднений. Он обычно устанавливается во втором триместре беременности на основании жалоб на периодически возникающие кровотечения без болевых ощущений.
Доктор на осмотре или во время УЗИ может выявить неправильное положение плода в матке. Кроме того, за счет низкого расположения плаценты нижележащая часть ребенка не может опуститься в нижнюю часть матки, поэтому характерным признаком также является высокое стояние предлежащей части ребенка над входом в малый таз.
Конечно, современные врачи находятся в гораздо более выигрышном положении по сравнению со своими коллегами 20—30 лет назад. В то время акушерам-гинекологам приходилось ориентироваться только по этим признакам. После внедрения в широкую практику ультразвуковой диагностики задача значительно упростилась. Этот метод является объективным и безопасным; УЗИ позволяет с высокой степенью точности получить представление о расположении и перемещении плаценты. Для этих целей целесообразен трехкратный УЗИ-контроль в 16, 24—26 и в 34—36 недель. Если по данным ультразвукового исследования не выявляется патологии расположения плаценты, врач при осмотре может выявить другие причины кровянистых выделений. Ими могут быть различные патологические процессы в области влагалища и шейки матки.
В то время акушерам-гинекологам приходилось ориентироваться только по этим признакам. После внедрения в широкую практику ультразвуковой диагностики задача значительно упростилась. Этот метод является объективным и безопасным; УЗИ позволяет с высокой степенью точности получить представление о расположении и перемещении плаценты. Для этих целей целесообразен трехкратный УЗИ-контроль в 16, 24—26 и в 34—36 недель. Если по данным ультразвукового исследования не выявляется патологии расположения плаценты, врач при осмотре может выявить другие причины кровянистых выделений. Ими могут быть различные патологические процессы в области влагалища и шейки матки.
НАБЛЮДЕНИЕ И ЛЕЧЕНИЕ.
Будущая мама, которой поставлен диагноз предлежания плаценты, нуждается в тщательном врачебном наблюдении. Особую важность приобретает своевременное проведение клинических исследований. При выявлении даже незначительно сниженного уровня гемоглобина или нарушений в системе свертывания крови женщине назначают препараты железа, т. к. в этом случае всегда есть риск быстрого развития анемии и кровотечения. При выявлении любых, даже незначительных, отклонений в состоянии здоровья необходимы консультации соответствующих специалистов.
к. в этом случае всегда есть риск быстрого развития анемии и кровотечения. При выявлении любых, даже незначительных, отклонений в состоянии здоровья необходимы консультации соответствующих специалистов.
Предлежание плаценты – грозная патология, одна из основных причин серьезных акушерских кровотечений. Поэтому в случае развития кровотечения все имеющиеся у женщины, даже небольшие, проблемы со здоровьем, могут усугубить ее состояние и привести к неблагоприятным последствиям.
При наличии кровянистых выделений наблюдение и лечение беременных с предлежанием плаценты на сроках беременности свыше 24 недель осуществляется только в акушерских стационарах, имеющих условия для оказания экстренной помощи в условиях реанимационного отделения. Даже если кровотечение прекратилось, беременная остается под наблюдением врачей стационара до срока родов.
В этом случае лечение проводится в зависимости от силы и длительности кровотечения, срока беременности, общего состояния женщины и плода. Если кровотечение незначительное, беременность недоношенная и женщина чувствует себя хорошо, проводится консервативное лечение. Назначаются строгий постельный режим, препараты для снижения тонуса матки, улучшения кровообращения. При наличии анемии женщина принимает препараты, повышающие уровень гемоглобина, общеукрепляющие препараты. Для снижения эмоционального напряжения используются успокаивающие средства.
Если кровотечение незначительное, беременность недоношенная и женщина чувствует себя хорошо, проводится консервативное лечение. Назначаются строгий постельный режим, препараты для снижения тонуса матки, улучшения кровообращения. При наличии анемии женщина принимает препараты, повышающие уровень гемоглобина, общеукрепляющие препараты. Для снижения эмоционального напряжения используются успокаивающие средства.
РЕЖИМ ПЛЮС ДИЕТА
Если кровотечений нет, особенно при частичном варианте предлежания плаценты, женщина может наблюдаться в амбулаторных условиях. В этом случае рекомендуется соблюдение щадящего режима: следует избегать физических и эмоциональных нагрузок, исключить сексуальные контакты. Необходимо спать не менее 8 часов в сутки, больше находиться на свежем воздухе.
В рационе обязательно должны быть продукты, богатые железом: гречневая крупа, говядина, яблоки и др. Обязательно достаточное содержание белка, т.к. без него даже при большом поступлении в организм железа гемоглобин будет оставаться низким: при отсутствии белка железо плохо усваивается. Полезно регулярно употреблять в пищу богатые клетчаткой овощи и фрукты, т.к. задержка стула может провоцировать появление кровянистых выделений. Слабительные средства при предлежании плаценты противопоказаны. Как и всем беременным, пациенткам с предлежанием плаценты назначаются специальные поливитаминные препараты. При соблюдении всех этих условий уменьшаются проявления всех описанных выше симптомов, сопутствующих в большинстве случаев предлежанию плаценты, а значит, обеспечиваются условия для нормального роста и развития ребенка. Кроме того, в случае появления кровотечений повышаются адаптационные возможности организма женщины, и кровопотеря переносится легче.
Полезно регулярно употреблять в пищу богатые клетчаткой овощи и фрукты, т.к. задержка стула может провоцировать появление кровянистых выделений. Слабительные средства при предлежании плаценты противопоказаны. Как и всем беременным, пациенткам с предлежанием плаценты назначаются специальные поливитаминные препараты. При соблюдении всех этих условий уменьшаются проявления всех описанных выше симптомов, сопутствующих в большинстве случаев предлежанию плаценты, а значит, обеспечиваются условия для нормального роста и развития ребенка. Кроме того, в случае появления кровотечений повышаются адаптационные возможности организма женщины, и кровопотеря переносится легче.
РОДЫ
При полном предлежании плаценты, даже при отсутствии кровотечения, проводится операция кесарева сечения на сроке беременности 38 недель, т.к. самопроизвольные роды в этом случае невозможны. Плацента расположена на пути выхода ребенка из матки, и при попытке самостоятельных родов произойдет полная ее отслойка с развитием очень сильного кровотечения, что грозит гибелью как плода, так и матери.
К операции также прибегают на любом сроке беременности при наличии следующих условий:
• предлежание плаценты, сопровождающееся значительным кровотечением, опасным для жизни;
• повторяющиеся кровотечения с анемией и выраженной гипотонией, которые не устраняются назначением специальных препаратов и сочетаются с нарушением состояния плода.
В плановом порядке операция кесарева сечения проводится на сроке 38 недель при сочетании частичного предлежания плаценты с другой патологией даже при отсутствии кровотечения.
Если беременная с частичным предлежанием плаценты доносила беременность до срока родов, при отсутствии значительного кровотечения возможно, что роды произойдут естественным путем. При раскрытии шейки матки на 5—6 см врач окончательно определит вариант предлежания плаценты. При небольшом частичном предлежании и незначительных кровянистых выделениях проводится вскрытие плодного пузыря. После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды. Кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.
После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды. Кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.
К сожалению, после рождения ребенка остается риск развития кровотечения. Это связано со снижением сократительной способности тканей нижнего сегмента матки, где располагалась плацента, а также с наличием гипотонии и анемии, которые уже упоминались выше. Кроме того, уже говорилось о нередком сочетании предлежания и плотного прикрепления плаценты. В этом случае плацента после родов не может самостоятельно полностью отделиться от стенок матки и приходится проводить ручное обследование матки и отделение плаценты (манипуляция проводится под общим наркозом). Поэтому после родов женщины, имевшие предлежание плаценты, остаются под пристальным контролем врачей стационара и должны тщательно выполнять все их рекомендации.
Нечасто, но все же бывают случаи, когда, несмотря на все усилия врачей и проведенную операцию кесарева сечения, кровотечение не останавливается. В этом случае приходится прибегать к удалению матки. Иногда это является единственным способом сохранить жизнь женщины.
В этом случае приходится прибегать к удалению матки. Иногда это является единственным способом сохранить жизнь женщины.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Следует также отметить, что при предлежании плаценты следует всегда иметь в виду возможность развития сильного кровотечения. Поэтому необходимо обговорить с врачом заранее, что делать в таком случае, в какой стационар ехать. Оставаться дома, даже если кровотечение необильное, опасно. Если предварительной договоренности нет, нужно ехать в ближайший родильный дом. Кроме того, при предлежании плаценты нередко приходится прибегать к переливанию крови, поэтому, если вам поставили такой диагноз, узнайте заранее, кто из родственников имеет ту же группу крови, что и вы, и заручитесь его согласием при необходимости сдать для вас кровь (родственник должен заранее сдать анализы на ВИЧ, сифилис, гепатиты).
Можно договориться в стационаре, где вы будете наблюдаться, чтобы ваши родственники заранее сдали для вас кровь. При этом необходимо заручиться гарантией того, чтобы кровь была использована именно для вас — и только если вам она не понадобится, ее передадут в общий банк крови. Было бы идеально, чтобы кровь сдавали для себя вы сами, но это возможно только в том случае, если ваше состояние не вызывает опасений, все показатели в норме и нет кровянистых выделений. Кровь для хранения можно сдать несколько раз в течение беременности, однако при этом также необходимы гарантии, что ваша кровь не будет использована без вашего ведома.
При этом необходимо заручиться гарантией того, чтобы кровь была использована именно для вас — и только если вам она не понадобится, ее передадут в общий банк крови. Было бы идеально, чтобы кровь сдавали для себя вы сами, но это возможно только в том случае, если ваше состояние не вызывает опасений, все показатели в норме и нет кровянистых выделений. Кровь для хранения можно сдать несколько раз в течение беременности, однако при этом также необходимы гарантии, что ваша кровь не будет использована без вашего ведома.
Хотя предлежание плаценты – серьезный диагноз, современная медицина позволяет выносить и родить здорового ребенка, но лишь при условии своевременной диагностики этого осложнения и при неукоснительном соблюдении всех назначений врача.
Когда все будет уже позади и вы с малышом окажетесь дома, постарайтесь правильно организовать свою жизнь. Старайтесь больше отдыхать, правильно питайтесь, обязательно гуляйте с малышом. Не забывайте о поливитаминах и препаратах для лечения анемии. По возможности, не отказывайтесь от грудного вскармливания. Это не только заложит фундамент здоровья малыша, но и ускорит восстановление вашего организма, т.к. стимуляция соска при сосании заставляет матку сокращаться, снижая риск послеродовых кровотечений и воспалений матки. Желательно, чтобы первое время вам кто-то помогал в уходе за ребенком и домашних делах, ведь ваш организм перенес непростую беременность, и ему необходимо восстановиться.
По возможности, не отказывайтесь от грудного вскармливания. Это не только заложит фундамент здоровья малыша, но и ускорит восстановление вашего организма, т.к. стимуляция соска при сосании заставляет матку сокращаться, снижая риск послеродовых кровотечений и воспалений матки. Желательно, чтобы первое время вам кто-то помогал в уходе за ребенком и домашних делах, ведь ваш организм перенес непростую беременность, и ему необходимо восстановиться.
Предлежание плаценты: причины, симптомы и лечение
Предлежание плаценты — это когда плацента покрывает шейку матки во время беременности. Это может вызвать кровотечение и требует наблюдения.
Познакомьтесь с нашими врачами Смотрите наши местоположения записаться на прием
>
Предлежание плаценты – это когда плацента покрывает шейку матки во время беременности. Это может вызвать кровотечение и требует наблюдения.
Познакомьтесь с нашими врачами Смотрите наши местоположения записаться на прием
Ключевые моменты о предлежании плаценты
- Предлежание плаценты является причиной кровотечения на поздних сроках беременности.
 Это примерно через 20 недель.
Это примерно через 20 недель. - Вызывает кровотечение, поскольку плацента находится близко к шейке матки или покрывает ее.
- Кровотечение при предлежании плаценты безболезненно.
- Вам может потребоваться постельный режим или преждевременные роды.
Что такое предлежание плаценты?
Кровотечение может произойти в любой момент беременности. Предлежание плаценты может вызвать кровотечение на поздних сроках беременности. То есть примерно через 20 недель.
Когда плацента прикрепляется близко к отверстию матки (шейке матки) или покрывает шейку матки, это называется предлежанием плаценты. Различают 3 вида предлежания плаценты:
- Полное предлежание плаценты. Плацента полностью покрывает шейку матки.
- Частичное предлежание плаценты. Плацента частично находится над шейкой матки.
- Краевое предлежание плаценты. Плацента находится у края шейки матки.

Каковы симптомы предлежания плаценты?
Наиболее распространенным симптомом предлежания плаценты является ярко-красное безболезненное кровотечение из влагалища. Чаще всего это происходит в третьем триместре беременности.
Симптомы предлежания плаценты могут быть похожи на другие состояния здоровья. Обязательно обратитесь к врачу для постановки диагноза.
Когда мне следует обратиться к врачу?
Немедленно обратитесь за медицинской помощью, если:
- У вас сильное вагинальное кровотечение или обильные кровянистые выделения — кровотечение может быть опасным для жизни.
- Вы испытываете боль при вагинальном кровотечении.
Позвоните своему врачу, если:
- У вас небольшое вагинальное кровотечение во втором или третьем триместре.
- Вы хотите, чтобы вас направили к специалисту.
Если вы подозреваете у себя предлежание плаценты или вам уже поставили диагноз акушер-гинеколог, запишитесь на прием к врачу-гинекологу. Они помогут следить за вашим состоянием и проконсультируются с полной командой экспертов по акушерству UW Medicine, чтобы определить наилучший курс лечения.
Они помогут следить за вашим состоянием и проконсультируются с полной командой экспертов по акушерству UW Medicine, чтобы определить наилучший курс лечения.
НАЙТИ ВРАЧА
НАЙТИ МЕСТО
206.520.5000
Лечение предлежания плаценты в UW Medicine
Если у вас диагностировано предлежание плаценты, мы будем заботиться о вас под пристальным наблюдением на протяжении всей беременности. Наши специалисты используют ультразвуковую технологию для диагностики и частого наблюдения за всеми случаями предлежания плаценты.
UW Medicine также предоставляет дополнительные ресурсы, такие как оборудование и доступ к банку крови, чтобы помочь вам и вашему ребенку достичь наилучших возможных результатов. Мы заботимся о других осложнениях беременности, связанных с плацентой, которые могут быть опасными для жизни.
Вы и ваш ребенок будете иметь доступ к высококвалифицированному медицинскому персоналу и экспертам в области здравоохранения, имеющим опыт в области интенсивной терапии. Наши ресурсы включают акушеров, специалистов по охране материнства и плода, отделение интенсивной терапии новорожденных для ухода за недоношенными детьми, медицинские и хирургические отделения интенсивной терапии, бригады анестезиологов и гематологов.
Наши ресурсы включают акушеров, специалистов по охране материнства и плода, отделение интенсивной терапии новорожденных для ухода за недоношенными детьми, медицинские и хирургические отделения интенсивной терапии, бригады анестезиологов и гематологов.
Акушерско-гинекологический уход разработан с учетом ваших потребностей
Ознакомьтесь с нашими услугами
Врачи UW Medicine, специализирующиеся на предлежании плаценты
Прием новых и возвращающихся пациентов
Медицинские специальности
Медицина плода | Акушерство
Приемы
Посмотреть контактную информациюПосмотреть полную биографию
Прием новых и возвращающихся пациентов
Медицинские специальности
Медицина плода | Акушерство | Телемедицинские услуги
Встречи
Посмотреть контактную информациюПосмотреть полную биографию
Прием новых и возвращающихся пациентов
Медицинские специальности
Медицина плода | Акушерство | Телемедицинские услуги
Прием на прием
Посмотреть контактную информацию См. полную биографию
полную биографию
Посещали ли вы этого провайдера за последние три года?
Нет Да Да
Назад
Вместо этого позвоните, чтобы записаться на прием.
Приносим извинения, но только пациенты, которые обращались к этому поставщику в течение последних трех лет и имеют учетную запись MyChart (пациента), могут бронировать онлайн.
У вас нет учетной записи пациента? Зарегистрируйтесь на MyChart.
Назад
Вместо этого позвоните, чтобы записаться на прием.
Приносим извинения, но только пациенты, которые обращались к этому поставщику в течение последних трех лет и имеют учетную запись MyChart (пациента), могут бронировать онлайн.
У вас нет учетной записи пациента?
Зарегистрируйтесь на MyChart.
Назад
У вас есть учетная запись MyChart (пациента), которую вы хотели бы использовать для планирования?
Примечание: В MyChart вы можете бронировать услуги у поставщика услуг, которого вы посещали за последние три года. Если у вас есть учетная запись MyChart, но вы раньше не видели этого провайдера, бронируйте как гость.
Нет — Забронировать как гость Да — Забронировать в MyChart
Назад
Выберите тип встречи
[Имя] [Описание]
Не видите то, что ищете? Звоните 206.520.5000.
Назад
ПОСМОТРЕТЬ ВСЕХ ВРАЧЕЙ
Медицинские учреждения UW, специализирующиеся на предлежании плаценты
Главный госпиталь, 1959 NE Pacific St. , 3-й этаж, SW 350, Сиэтл, Вашингтон, 98195
, 3-й этаж, SW 350, Сиэтл, Вашингтон, 98195
Центр для женщин и детей Гинекология Служба охраны материнства
206.598.4070
См. информацию о местоположении
ПОСМОТРЕТЬ ВСЕ МЕСТАУ вас есть учетная запись MyChart (пациента), которую вы хотели бы использовать для планирования?
Примечание: В MyChart вы можете бронировать услуги у поставщика услуг, которого вы посещали за последние три года. Чтобы записаться к провайдеру в этой клинике, которого вы раньше не видели, забронируйте как гость.
Примечание: В MyChart вы можете бронировать услуги у поставщика услуг, которого вы посещали за последние три года.
Нет — Забронировать как гость Нет Да — Забронировать в MyChart Да
Назад
Вместо этого позвоните по телефону [clinic_phone_display], чтобы записаться на прием.
Приносим извинения, но только пациенты, посещавшие поставщика в этой клинике за последние три года и имеющие учетную запись MyChart, могут бронировать онлайн.
У вас нет учетной записи пациента? Зарегистрируйтесь на MyChart.
Назад
Выбрать медицинскую специальность
[Название специальности] [Описание специальности]
Не видите то, что ищете? Позвоните в клинику по телефону [clinic_phone_display].
Назад
Выберите тип встречи
[Название типа посещения] [Описание типа посещения]
Не видите то, что ищете? Позвоните в клинику по телефону [clinic_phone_display].
Назад
Что вызывает предлежание плаценты?
Исследователи не знают, что вызывает предлежание плаценты. Скорее всего, это произойдет при определенных условиях. К ним относятся:
К ним относятся:
- Прошлые беременности
- Опухоли (миомы) в матке. Это не рак.
- Операции на матке в прошлом или кесарево сечение
- Женщина старше 35 лет
- Женщина афроамериканского происхождения или другого небелого этнического происхождения
- Курение сигарет
- Быть беременной мальчиком
Как диагностируется предлежание плаценты?
Ваш поставщик медицинских услуг спросит о вашей истории болезни. он или он проведет медицинский осмотр. Врач также сделает УЗИ. Ультразвук использует звуковые волны, чтобы сделать изображение органов. Он может показать, где находится плацента и насколько она покрывает шейку матки. Вместо этого вам может быть назначено трансвагинальное УЗИ.
УЗИ может показать, что плацента находится рядом с шейкой матки на ранних сроках беременности. Но только у нескольких женщин разовьется истинное предлежание плаценты. Край плаценты обычно отходит от шейки матки по мере роста матки.
Как лечить предлежание плаценты?
Не существует лечения для изменения положения плаценты. Вам может понадобиться:
- Дополнительные УЗИ для отслеживания расположения плаценты
- Постельный режим или пребывание в больнице
- Ранние роды. Это будет основано на том, сколько у вас кровотечения, как далеко ваш ребенок и насколько здоров ребенок.
- Кесарево сечение родоразрешение
- Переливание крови при тяжелой кровопотере
Какие возможны осложнения предлежания плаценты?
Наибольший риск предлежания плаценты — слишком сильное кровотечение (кровоизлияние). Кровотечение часто происходит по мере истончения нижней части матки в третьем триместре беременности. Это вызывает кровотечение в области плаценты над шейкой матки. Риск кровотечения выше, если большая часть плаценты покрывает шейку матки. Другие осложнения включают:
- Плацента не прикрепляется к матке должным образом
- Замедленный рост вашего ребенка в матке
- Преждевременные роды (до 37 недель беременности)
- Врожденные дефекты
Предлежание плаценты: симптомы, причины и лечение
Обзор
При предлежании плаценты плацента полностью или частично покрывает шейку матки.
Что такое предлежание плаценты?
Предлежание плаценты — это состояние, при котором плацента полностью или частично блокирует шейку матки в последние месяцы беременности. Плацента развивается в матке во время беременности. Это мешковидный орган, который снабжает плод кислородом и питательными веществами через пуповину.
Плацента растягивается и растет во время беременности. Обычно на ранних сроках беременности он бывает низким в матке. В третьем триместре (с 28 по 40 неделю беременности) плацента должна подняться к верхней части матки. Это происходит для того, чтобы у вашего ребенка был свободный путь во влагалище для родов. Предлежание плаценты возникает, когда плацента не перемещается к верхней части матки. Это означает, что плацента блокирует выход вашего ребенка из влагалища.
Какие бывают виды предлежания плаценты?
Существует несколько типов предлежания плаценты:
- Краевое предлежание плаценты : Плацента располагается на краю шейки матки.
 Он касается шейки матки, но не закрывает ее. Этот тип предлежания плаценты, скорее всего, пройдет сам по себе до родов вашего ребенка.
Он касается шейки матки, но не закрывает ее. Этот тип предлежания плаценты, скорее всего, пройдет сам по себе до родов вашего ребенка. - Частичное предлежание плаценты : Плацента частично покрывает шейку матки.
- Полное или тотальное предлежание плаценты : Плацента полностью покрывает шейку матки, блокируя влагалище. Этот тип предлежания плаценты с меньшей вероятностью исправится.
Каждый тип предлежания плаценты может вызвать вагинальное кровотечение во время беременности и родов. Из-за высокого риска кровотечения большинству людей требуется кесарево сечение (кесарево сечение).
Насколько часто встречается предлежание плаценты?
Предлежание плаценты встречается примерно в 1 из 200 беременностей. Специалисты по уходу за беременными обычно диагностируют его во втором триместре во время УЗИ.
В чем разница между предлежанием плаценты и отслойкой плаценты?
При предлежании плаценты плацента полностью или частично покрывает шейку матки. Несмотря на то, что плацента находится в сложном положении, она все еще прикреплена к матке. Отслойка плаценты – это когда плацента отделяется от матки. Оба состояния могут вызвать вагинальное кровотечение во время беременности и родов.
Несмотря на то, что плацента находится в сложном положении, она все еще прикреплена к матке. Отслойка плаценты – это когда плацента отделяется от матки. Оба состояния могут вызвать вагинальное кровотечение во время беременности и родов.
Является ли предлежание плаценты таким же, как переднее предлежание плаценты?
Предлежание плаценты — это не то же самое, что переднее предлежание плаценты. Ваша плацента может расти в любом месте матки. Переднее размещение плаценты означает, что плацента имплантирована в передней части вашего тела. Думайте о передней плаценте как о подушке между вашим ребенком и вашим животом.
Симптомы и причины
Каковы симптомы предлежания плаценты?
Наиболее частые симптомы предлежания плаценты:
- Ярко-красное кровотечение из влагалища. Кровотечения часто начинаются ближе ко второй половине беременности. Он также может начаться, остановиться, а затем снова начаться через несколько дней.
- Легкие спазмы или сокращения в животе, животе или спине.

Объем вагинального кровотечения может варьироваться и часто не сопровождается какой-либо болью.
Что вызывает предлежание плаценты?
Причина предлежания плаценты неизвестна. Есть некоторые факторы, которые могут увеличить риск развития предлежания плаценты, в том числе история болезни и определенные привычки образа жизни.
Каковы факторы риска развития предлежания плаценты?
Существует несколько факторов, повышающих риск предлежания плаценты во время беременности:
- Вы курите сигареты или употребляете кокаин.
- Вам 35 лет или больше.
- Вы уже несколько раз были беременны.
- Вы беременны двойней, тройней и более.
- Вы перенесли операцию на матке, в том числе кесарево сечение или D&C (расширение и выскабливание).
- У вас в анамнезе миома матки.
Какие возможны осложнения предлежания плаценты?
Если у вас предлежание плаценты, существуют риски как для вас, так и для вашего ребенка. К осложнениям предлежания плаценты относятся:
К осложнениям предлежания плаценты относятся:
Для вас:
- Кровотечение : Во время беременности, родов или родов может возникнуть сильное кровотечение.
- Ранние роды : Если у вас сильное кровотечение, ваш лечащий врач может провести экстренное кесарево сечение до того, как ваш ребенок достигнет полного срока (40 недель).
- Кровопотеря : Анемия, низкое кровяное давление, бледность кожи или одышка — все это побочные эффекты слишком большой потери крови.
- Placenta accreta : Плацента слишком глубоко врастает в стенку матки. Это может вызвать сильное кровотечение после родов.
- Отслойка плаценты : Плацента отделяется от матки до рождения ребенка. Это снижает снабжение ребенка кислородом и питательными веществами.
Для младенцев:
- Преждевременные роды : Если у вас сильное кровотечение и вам необходимо экстренное кесарево сечение, ваш ребенок может родиться слишком рано.

- Низкий вес при рождении : Проблемы с сохранением тепла и плохая прибавка в весе являются потенциальными побочными эффектами низкого веса при рождении.
- Проблемы с дыханием : Недоразвитые легкие могут затруднить дыхание.
Может ли быть предлежание плаценты без кровотечения?
Да, возможно наличие предлежания плаценты и отсутствие вагинального кровотечения. У вас могут быть легкие спазмы или боль в области таза или спины. Лучше всего обсудить любое кровотечение или боль в области таза со своим лечащим врачом.
Почему у вас идет кровь при предлежании плаценты?
Существует две основные причины кровотечения при предлежании плаценты. Они связаны с тем, как ваше тело готовится к родам.
- Шейка матки — это отверстие из матки во влагалище. По мере развития беременности в третьем триместре шейка матки истончается (стирается) и расширяется, чтобы подготовиться к родам. Если ваша плацента касается шейки матки или покрывает ее, это истончение вызовет кровотечение.

- Во время родов шейка матки открывается (расширяется), чтобы позволить ребенку выйти из матки и спуститься во влагалище. Когда шейка матки открывается, кровеносные сосуды, соединяющие плаценту с маткой, разрываются и могут вызвать кровотечение.
Может ли предлежание плаценты вызвать выкидыш?
Выкидыш происходит, когда вы теряете беременность до 20 недель. Специалисты по уходу за беременными обычно не диагностируют предлежание плаценты примерно до или после 20-й недели беременности. Нередко предлежание плаценты может быть причиной выкидыша.
Диагностика и тесты
Как диагностируется предлежание плаценты?
Врачи, осуществляющие уход за беременными, обычно выявляют предлежание плаценты при плановом УЗИ примерно в 20 недель беременности. Иногда его обнаруживают, когда у человека возникают симптомы предлежания плаценты, такие как вагинальное кровотечение. Ваш врач порекомендует УЗИ для контроля расположения плаценты до конца беременности.
Какие тесты используются для диагностики предлежания плаценты?
Ваш лечащий врач поставит диагноз предлежания плаценты с помощью УЗИ, которое покажет внутреннюю часть женской репродуктивной системы:
- Вагинальное УЗИ (или трансвагинальное УЗИ) проверьте положение вашего ребенка, плаценты и шейки матки.
- УЗИ брюшной полости : Ваш врач наносит гель на живот, затем перемещает портативное устройство (датчик) по внешней стороне живота. Это также может показать положение вашего ребенка, плаценты и шейки матки.
Оба типа УЗИ показывают изображения на мониторе или экране. Ваш лечащий врач определит, какая часть шейки матки покрыта плацентой, и порекомендует лечение.
Управление и лечение
Как лечить предлежание плаценты?
Цель состоит в том, чтобы максимально приблизить вас к сроку родов. Родоразрешение через кесарево сечение часто является самым безопасным методом лечения, если кровотечение продолжается. Лечение предлежания плаценты зависит от:
Лечение предлежания плаценты зависит от:
- Насколько сильно у вас кровотечение.
- Гестационный возраст вашего ребенка.
- Положение плаценты и вашего ребенка.
- Здоровья вам и вашему малышу.
Если ваш врач обнаружит предлежание плаценты в начале второго триместра, оно может пройти само по себе. Положение плаценты может измениться по мере того, как ваша матка расширяется, чтобы вместить растущего ребенка. Вероятность того, что плацента переместится выше в матке, часто меньше, если врач диагностирует у вас это заболевание на более поздних сроках беременности.
Если плацента находится рядом или покрывает только часть шейки матки и у вас нет кровотечения, ваш поставщик медицинских услуг может порекомендовать:
- Сокращение физических нагрузок, таких как бег, поднятие тяжестей и физические упражнения.
- Постельный режим в домашних условиях.
- Запрещены половые контакты, использование тампонов или спринцевание.

- Более частые предродовые осмотры и УЗИ.
При предлежании плаценты средней и тяжелой степени или частых кровотечениях другие методы лечения могут включать:
- Постельный режим в больнице.
- Лекарство для предотвращения преждевременных родов.
- Уколы стероидов для ускорения развития легких ребенка.
- Переливание крови при сильном кровотечении.
- Экстренное кесарево сечение при сильном неконтролируемом кровотечении.
Проходит ли предлежание плаценты?
Предлежание плаценты может исчезнуть само по себе, если оно обнаружено во втором триместре. Отхождение само по себе означает, что плацента смещается вверх к верхней части матки. Поскольку ваша матка увеличивается в третьем триместре, плацента все еще может двигаться. Чем позже во время беременности он остается покрывающим шейку матки, тем меньше вероятность, что он исчезнет. Ваш поставщик медицинских услуг будет следить за положением плаценты, чтобы увидеть, разрешилось ли состояние до родов.
Профилактика
Могу ли я снизить риск предлежания плаценты?
Вы ничего не можете сделать, чтобы предотвратить предлежание плаценты, и никакие хирургические или медицинские процедуры не могут его исправить. Существуют определенные факторы риска предлежания плаценты, которые вы можете контролировать, например, отказ от курения или употребления кокаина. После того, как ваш поставщик диагностирует состояние, существуют способы уменьшить количество вагинальных кровотечений.
Перспективы/прогноз
Чего ожидать, если у меня предлежание плаценты?
Ваше лечение будет уникальным для вашего состояния. Большинство людей могут ожидать:
- Частый мониторинг во втором и третьем триместре. Ваш врач делает это, чтобы проверить положение плаценты и следить за любыми изменениями симптомов.
- Модифицированная или ограниченная физическая активность, такая как физические упражнения и секс.
- Послеродовые анализы крови для проверки показателей крови.

Родится ли мой ребенок раньше срока, если у меня предлежание плаценты?
Возможно. Ваш лечащий врач рассмотрит объем кровотечения, положение плаценты и гестационный возраст ребенка, прежде чем принять решение о необходимости досрочного родоразрешения. Около 36 недель беременности лучшим вариантом для здоровья вас и вашего ребенка могут быть ранние роды. В других случаях человек достигает полного срока или 40 недель беременности.
Могу ли я родить через естественные родовые пути при предлежании плаценты?
Если у вас краевое предлежание плаценты (плацента расположена близко к шейке матки, но не покрывает ее), ваш лечащий врач может принять роды через естественные родовые пути. Это сопряжено с риском кровотечения и может быть слишком опасным. Ваш врач обсудит с вами самый безопасный способ родов.
Понадобится ли мне кесарево сечение, если у меня диагностируют предлежание плаценты?
Кесарево сечение обычно является самым безопасным вариантом родов при наличии предлежания плаценты. Если плацента покрывает хотя бы часть шейки матки, вагинальные роды могут вызвать сильное кровотечение. Ваш врач, как правило, запланирует кесарево сечение заранее, но если у вас слишком сильное кровотечение в любой момент, вам может потребоваться экстренное кесарево сечение.
Если плацента покрывает хотя бы часть шейки матки, вагинальные роды могут вызвать сильное кровотечение. Ваш врач, как правило, запланирует кесарево сечение заранее, но если у вас слишком сильное кровотечение в любой момент, вам может потребоваться экстренное кесарево сечение.
Может ли предлежание плаценты вызывать врожденные дефекты?
Предлежание плаценты редко вызывает врожденные дефекты. Ваш ребенок может родиться недоношенным, если ваш лечащий врач считает, что это самое безопасное время для родов. Преждевременные роды влекут за собой некоторые осложнения, такие как низкий вес при рождении и проблемы с дыханием.
Будет ли у меня снова предлежание плаценты?
Если у вас было предлежание плаценты во время прошлой беременности, вероятность того, что оно возникнет снова, составляет около 2%. Если вы забеременеете, сообщите об этом своему лечащему врачу, чтобы он знал о вашей истории болезни.
Повлияет ли предлежание плаценты на мою фертильность?
Предлежание плаценты не влияет на ваши шансы снова забеременеть. У вас будет небольшой риск снова получить предлежание плаценты, если вы забеременеете.
У вас будет небольшой риск снова получить предлежание плаценты, если вы забеременеете.
Какие вопросы я должен задать своему врачу?
Ваш лечащий врач должен ответить на ваши вопросы и подготовить вас к лечению предлежания плаценты. Вот несколько вопросов, которые вы можете задать:
- Жизнь ребенка в опасности? Это мое?
- Каковы мои варианты лечения?
- Как я узнаю, исчезнет ли мое предлежание плаценты?
- Должен ли я ограничивать определенные действия?
- Может ли ребенок родиться сейчас?
- Каковы возможные осложнения?
- Потребуются ли мне дополнительные УЗИ или анализы?
- Каковы признаки того, что мне нужно обратиться в больницу?
Какие вопросы мне задаст мой врач?
- Когда вы впервые заметили кровотечение?
- Насколько сильное кровотечение?
- Кровотечение постоянное или оно приходит и уходит?
- Есть ли у вас боли в области таза?
- Были ли у Вас ранее осложнения беременности?
- Были ли у вас операции на матке?
- Вы курите или употребляете кокаин?
- Есть ли кто-нибудь, кто позаботится о вас, если потребуется постельный режим?
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Немедленно позвоните своему лечащему врачу, если у вас кровотечение, спазмы или боль в области таза во время беременности, особенно во второй половине беременности.
Когда мне следует обратиться в отделение неотложной помощи?
Если у вас сильная кровопотеря, вам следует немедленно обратиться за неотложной медицинской помощью. Большая кровопотеря влечет за собой несколько серьезных побочных эффектов как для вас, так и для вашего ребенка.
Можно ли заниматься спортом при предлежании плаценты?
Ваш лечащий врач, скорее всего, посоветует вам ограничить определенные виды деятельности, такие как упражнения, приседания, прыжки и поднятие тяжестей. Эти действия могут вызвать кровотечение. Лучше всего обсудить свои повседневные действия с вашим поставщиком услуг, чтобы он мог предложить изменения по мере необходимости.
Могу ли я заниматься сексом, если у меня предлежание плаценты?
Большинство медицинских работников не рекомендуют вступать в половую связь, если у вас предлежание плаценты. Лучше избегать любых действий, которые могут вызвать кровотечение или схватки, таких как использование тампонов, спринцевание или введение чего-либо во влагалище.
