Содержание
Корь у детей, симптомы и лечение кори у детей
Корь у детей — заболевание, передающиеся воздушнокапельным путем при чихании, кашле, разговоре с больным ребенком. Корь у детей, характеризующаяся лихорадкой, вялостью, слабостью, головными болями, мелкопятнистой сыпью, поражением конъюнктивы и насморком.
Источником кори является только больной человек. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. Если в семье есть непривитые дети, их на время болезни брата или сестры лучше отправить к бабушке или другим родственникам.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител).
Инкубационный период кори длится 9-11 дней.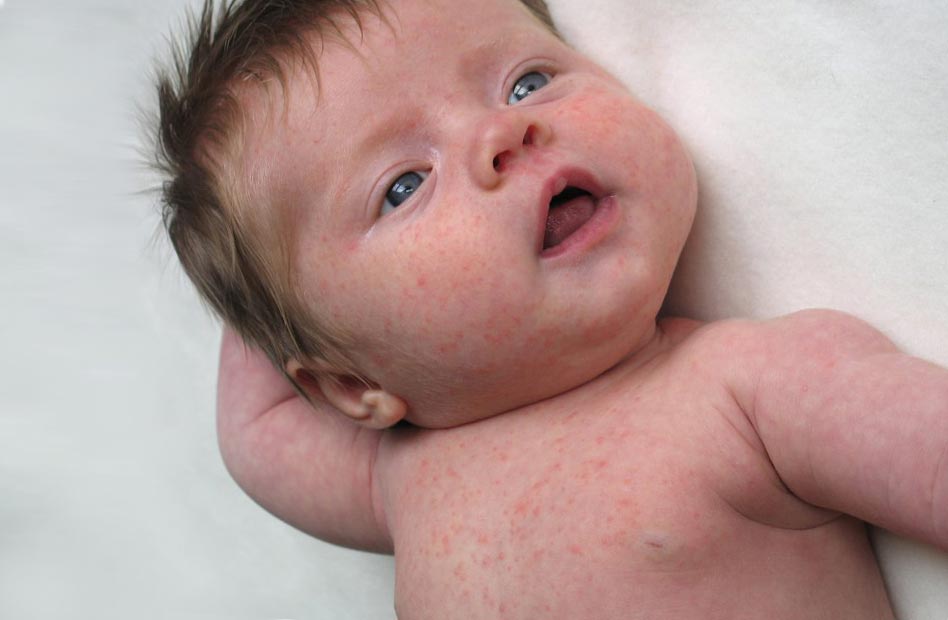
Симптомы кори у детей
1й день. Начальные признаки кори. Повышается температура (обычно до 38–39°). Появляются вялость, кашель, першение в горле, иногда конъюнктивит, светобоязнь.
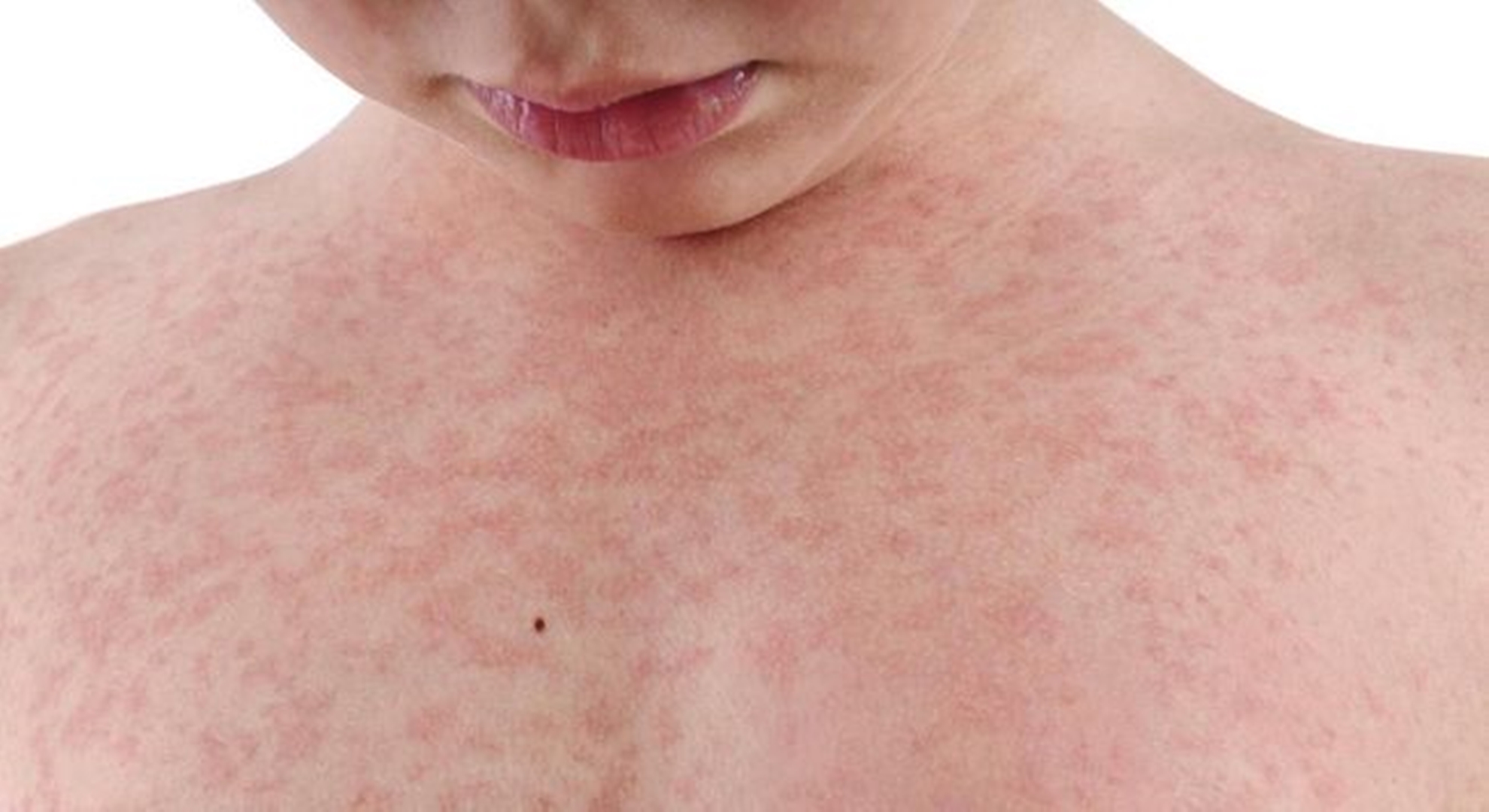
2–3й день. Температура обычно снижается. Этот период болезни длится 3–4 дня, у подростков иногда дольше. Дает о себе знать верный признак кори — слизистая рта становится яркокрасной, пятнистой. Появляется коревая сыпь, которая сопровождается новым скачком температуры. Сначала сыпь возникает за ушами, потом в центре лица, в течение суток распространяется на все лицо, шею, частично верхнюю часть груди. На другой день переходит на туловище, предплечье, бедра, затем охватывает всю поверхность рук и ног. Сыпь похожа на небольшие, величиной с гречневое или просяное зерно папулы розового цвета — специфические узелки или возвышения на коже без водянистого содержимого. Буквально через несколько часов их окружает красная зона, а еще чуть позже все сливается, образуя крупные пятна неправильной формы с папулой в самом центре.
4й день. Сыпь не изменит цвета еще несколько дней и угаснет в той последовательности, в какой появилась. Иногда высыпания только появляются на ногах и руках, а на лице уже бледнеют.
Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. Через 3-4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна — пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище). Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам. У некоторых больных отмечаются боли в животе, жидкий стул.
Лечение кори у детей
Если вы заподозрили у ребенка корь, немедленно уложите его и тут же вызовите врача. Обязательно исключите все контакты с детьми, особенно непривитыми.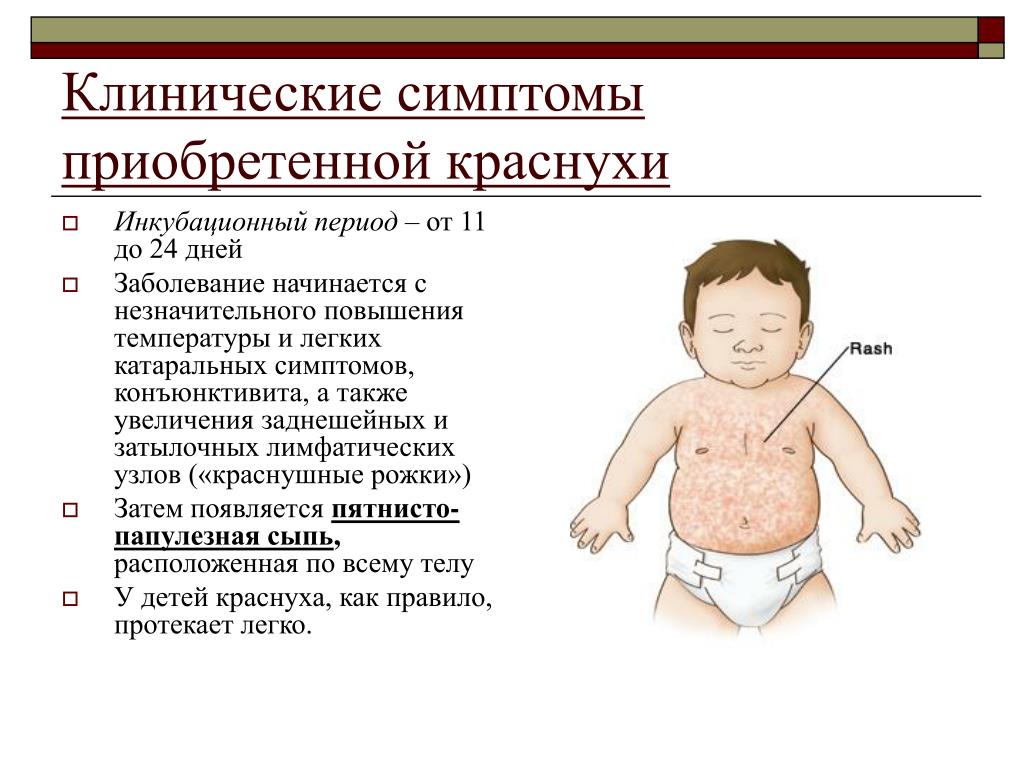 Можно дать жаропонижающее средство: аспирин, парацетамол.Но ни в коем случае сами не давайте ребенку антибиотики — на вирус кори они не действуют! Антибактериальные препараты может назначить только врач и лишь в случае развития осложнений. Сыпь ничем смазывать не нужно.
Можно дать жаропонижающее средство: аспирин, парацетамол.Но ни в коем случае сами не давайте ребенку антибиотики — на вирус кори они не действуют! Антибактериальные препараты может назначить только врач и лишь в случае развития осложнений. Сыпь ничем смазывать не нужно.
Больных корью детей лечат дома. Госпитализации подлежат больные осложненной корью. Во время лихорадочного периода рекомендуется постельный режим. Койку ставят головным концом к окну, чтобы свет не попадал в глаза. Ребенку дают большое количество жидкости, фруктовых соков, витамины, при упорном сухом кашле — отхаркивающие средства.
Надежным методом предупреждения кори является иммунизация живой вакциной против кори. Прививка обеспечивает защитный эффект в течение около 15 лет. Первую вакцинацию проводят детям в возрасте около 1 года, вторую прививку делают детям в возрасте 15-18 мес.
Прививка «в комплекте». Вакцинация от кори, краснухи и паротита
Прививка «в комплекте».
 Вакцинация от кори, краснухи и паротита
Вакцинация от кори, краснухи и паротитаСусанна Харит
Педиатр, руководитель отдела иммунопрофилактики НИИ детских инфекций МЗ РФ, главный внештатный специалист по вакцинопрофилактике детей Комитета здравоохранения Санкт-Петербурга, д.м.н.
Как проявляется инфекция
Корь – острое вирусное заболевание, передающееся воздушно-капельным путем (при разговоре, кашле и чихании). Характеризуется высокой температурой тела (39,0 градусов С и выше), общим тяжелым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивитом) и сыпью.
Вирус кори легко распространяется на большие расстояния – в соседние комнаты, через коридоры, систему вентиляции. Заражается 95-96% детей, находившихся в контакте с больными. В первые 3-6 дней заболевание выглядит как ОРВИ, но уже в этот период можно увидеть характерные для кори высыпания на слизистой оболочке щек в виде белых точек. С течением времени, в отличие от ОРВИ, температура вновь повышается и постепенно, поэтапно появляется сыпь на коже (ею покрывается лицо, шея, верхняя, а затем нижняя часть туловища, в том числе руки и ноги), спускаясь сверху вниз в течение 4-7 дней.
Корь опасна своими осложнениями: такими как отит (воспаление уха; наблюдается у 1 из 20 заболевших), воспаление легких (у 1 из 25 заболевших), поражение крови (тромбоцитопения – сниженное количество тромбоцитов, что опасно кровотечениями; наблюдается у 1 из 3000 заболевших), судороги, развивающиеся на фоне высокой температуры тела (у 1 из 200 заболевших), а также — воспаление головного мозга энцефалит; у 1 из 1000 заболевших).
Кроме того, после кори у переболевшего временно формируется состояние иммунодефицита (снижение защиты от других инфекций), что способствует наслоению тяжелых бактериальных инфекций.
Краснуха — острая вирусная инфекция, передающаяся воздушно-капельным путем. У детей, как правило, протекает легко или в виде заболевания средней тяжести. Заболевают обычно через 11-21 (редко 23 дня) после контакта с больным человеком. Первые 1-5 дней болезни характеризуются подъемом температуры до 38 градусов С, недомоганием, головной болью, увеличением лимфатических узлов, особенно на затылке, за ушами, иногда — коньюнктивитом. На коже появляется мелкопятнистая сыпь, которая располагается в основном на боковых поверхностях туловища и конечностей, и сохраняется до 5 дней. В целом длительность заболевания составляет 1-2 недели. Осложнения бывают очень редко, но возможно развитие энцефалита (воспаления мозга) у 1 из 1000 заболевших.
Наиболее опасна краснуха для беременных, т. Женщина может переболеть краснухой незаметно: при нормальном самочувствии на 1-2 дня появляется незначительная сыпь, на которую иногда не обращают внимания. А вирус, циркулируя в крови беременной, попадает через плаценту к плоду. Поэтому при подозрении на инфицирование краснухой беременной женщины необходимо провести специальное исследование (кровь дважды обследуют на содержание противокраснушных антител, и, если их количество существенно увеличивается, что свидетельствует о перенесенной краснухе, на ранних сроках встает вопрос о прерывании беременности, так как велика угроза рождения ребенка с уродствами). |
Не защищено от краснухи 11-30% женщин детородного возраста. Если девушка или молодая женщина не болела краснухой и не привита, то, перед тем, как планировать беременность ей самой нужно подумать о соответствующей прививке Вакцинация защищает практически в 100%, иммунитет после однократной прививки сохраняется в среднем 15-20 лет, потом иммунизацию можно повторить. Необходимо помнить, что после введения краснушной вакцины не рекомендуется беременеть в течение 3-х месяцев. Если беременность наступила раньше этого срока или была привита женщина, уже ожидающая ребенка, это не является показанием к прерыванию беременности. |
Эпидемический паротит («свинка») – острая вирусная инфекция, передающаяся воздушно-капельным путем и поражающая околоушные и подчелюстные слюнные железы. Они распухают, из-за чего лицо округляется (отсюда и название «свинка»).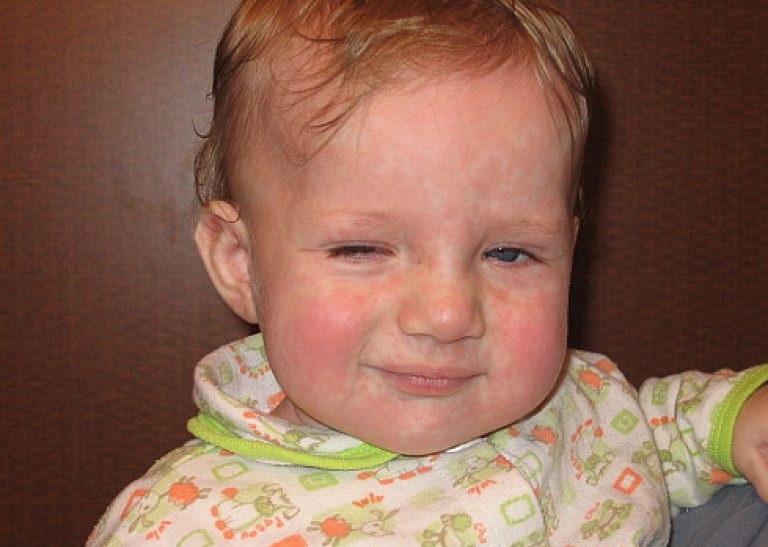 Распространяется этот вирус в окружающем пространстве не так широко, как корь и краснуха. Если заболевший ребенок изолирован в комнате, то не контактирующие с ним непосредственно дети и взрослые не заражаются.
Распространяется этот вирус в окружающем пространстве не так широко, как корь и краснуха. Если заболевший ребенок изолирован в комнате, то не контактирующие с ним непосредственно дети и взрослые не заражаются.
Заболевание начинается с невысокой температуры, недомогания, а через 1-3 дня увеличиваются одна или обе слюнные околоушные железы, больно жевать и глотать.
При осмотре слизистой щек виден воспаленный сосочек выводного протока слюнной железы на стороне поражения. Кроме слюнных желез, примерно в 4% случаев, вирус эпидемического паротита может вызвать воспаление поджелудочной железы (панкреатит), а также оболочек головного мозга (менингит) у 1 из 200-5000 заболевших, очень редко (1 на 10 000 случаев) в процесс вовлекается ткань головного мозга, тогда развивается менингоэнцефалит (воспаление оболочек и вещества головного мозга).
Эпидемический паротит опасен осложнениями. У 20-30 % заболевших мальчиков- подростков и мужчин воспаляются яички (орхит), у девушек и женщин в 5% вирус эпидемического паротита поражает яичники (оофорит). Оба эти процесса могут послужить причиной бесплодия. Возможны смертельные исходы 1:10 000 заболевших.
Оба эти процесса могут послужить причиной бесплодия. Возможны смертельные исходы 1:10 000 заболевших.
Все три инфекции (корь, краснуха, эпидемический паротит) вызываются вирусами и не имеют специфической противовирусной терапии. То есть, нет препаратов, которые бы предупреждали тяжелое течение болезни и осложнения. Поэтому основным средством предупреждения этих инфекций является иммунизация.
Средства для защиты
Вакцинацию против кори и эпидемического паротита в рамках национального календаря прививок проводят отечественными вакцинами, а вакцинацию против краснухи – индийским препаратом, который закупает государство. Дети обеспечиваются им бесплатно. Также бесплатно для профилактики кори и паротита используют отечественные монопрепараты и дивакцину, защищающую от двух этих вирусов одновременно.
Прививки против краснухи, кори и паротита проводят согласно календарю прививок, когда ребенку исполняется 1 год и 6 лет. Если ребенок не был привит против краснухи вовремя, вакцинацию ему проводят в подростковом возрасте, в 13 лет.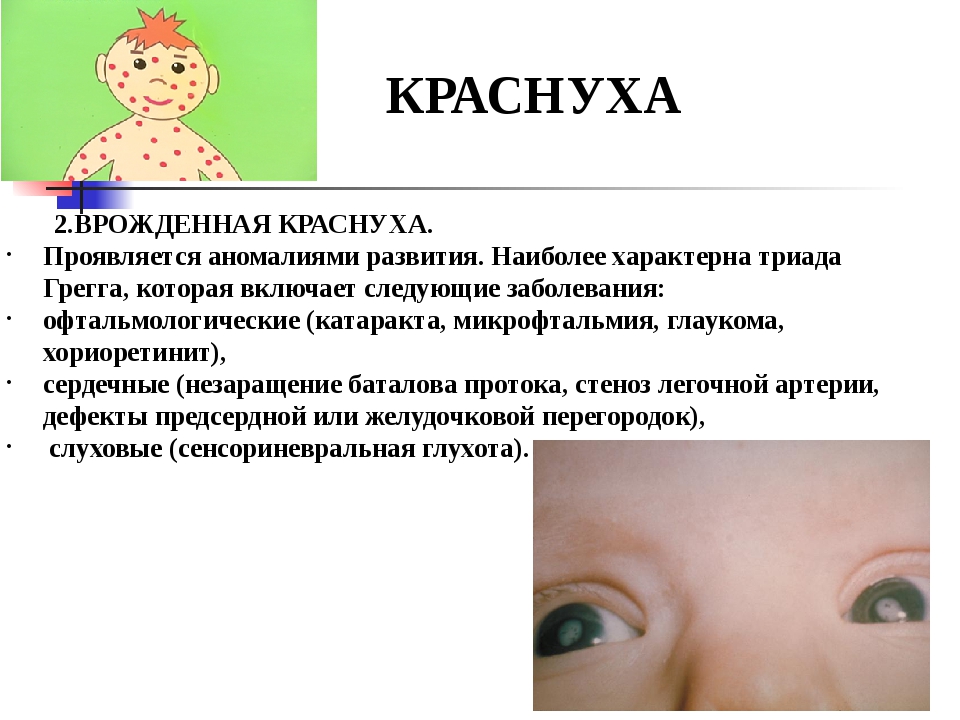
Таким образом, ребенок при одномоментной иммунизации против кори, паротита и краснухи бесплатными вакцинами получает два укола (дивакцина и краснушная отдельно). В качестве альтернативы (также бесплатно) могут быть использованы импотные ассоциированные вакцины, содержащие все три вируса в одной дозе.
Все упомянутые препараты (и отечественные, и зарубежные) созданы на основе ослабленных (аттенуированных) вирусов, которые, не вызывая заболевания, способны создать стойкий иммунитет против инфекции.
Отечественная коревая вакцина (Л-16) содержит живой ослабленный вирус кори и выпускается как в виде монопрепарата, так и в виде ассоциированной (от лат. associo присоединять) дивакцины — препарата, содержащего ослабленные вирусы кори и паротита. В нашей стране разрешены к применению противокоревые вакцины иностранных фирм – РУВАКС (вакцина против кори), а также ассоциированные тройные вакцины – против кори, краснухи, эпидемического паротита: ММР-II, ПРИОРИКС, АССОЦИИРОВАННАЯ ПАРОТИТНО-КОРЕВАЯ КРАСНУШНАЯ ВАКЦИНА.
Для профилактики эпидемического паротита применяют отечественные вакцины: живую, сухую, паротитную аттенуированную (Л-3) или ассоциированную дивакцину (корь-паротит), а также зарубежные ассоциированные тривакцины: MMR-II, ПРИОРИКС, АССОЦИИРОВАННАЯ ПАРОТИТНО-КОРЕВАЯ, КРАСНУШНАЯ ВАКЦИНА.
Российской вакцины против краснухи в настоящее время не выпускают. А для вакцинации против этого вируса в рамках национального календаря прививок (для детей 1 года, 6 лет и подростков 13 лет), помимо уже упомянутых индийского препарата, а также MMRII, ПРИОРИКСА и АССОЦИИРОВАННОЙ ПАРОТИТНО-КОРЕВОЙ КРАСНУШНОЙ ВАКЦИНЫ, зарегистрированы моновакцины РУДИВАКС и ЭРВЕВАКС.
Перечисленные вакцины выпускаются в сухом виде, и перед применением их требуется растворить. Растворитель всегда прилагается в другой ампуле (флаконе). Разведенный препарат хранению не подлежит и должен сразу использоваться, так как под воздействием тепла и света вакцина теряет способность взывать формирование иммунитета.
Метод введения вакцин – подкожный, место введения – подлопаточная область или дельтовидная мышца плеча.
Моновакцины, дивакцину или ассоциированные вакцины против кори, краснухи и паротита можно вводить одномоментно с любыми другими вакцинами, за исключением БЦЖ. Иммуноглобулин[1] и другие препараты крови человека должны вводиться не ранее, чем через 2 недели после прививки, а если по каким-либо причинам ребенку переливались препараты крови, то вакцинацию можно проводить не ранее, чем через 3 месяца после их применения.
Реакция организма
Ни ассоциированные, ни моновакцины не вызывают поствакцинальных реакций[2] у большинства детей.
У 10% привитых возможна местная нормальная (обычная) вакцинальная реакция в первые 1-2 дня в виде красноты, небольшого отека тканей в месте введения препарата. Отек сохраняется в течение 1-2 дней, проходит самостоятельно.
Что касается общих нормальных вакцинальных реакций, то при использовании коревой вакцины они могут появиться у 10-15% детей, начиная с 4-5 по 13-14 дни после прививки. Возможны повышение температуры (с 8 по 11 дни, иногда даже до +39,0 градусов С и выше), насморк, покашливание. После паротитной прививки общие нормальные вакцинальные реакции бывают редко и проявляются в виде повышения температуры тела, покраснения зева, насморка. В редких случаях отмечается кратковременное (в течение 1-3 дней) увеличение околоушных слюнных желез (с одной или двух сторон). Эти симптомы могут возникнуть с 5 до 14 дня после прививки, увеличение околоушных желез может проявиться и на 21 день после иммунизации.
Возможны повышение температуры (с 8 по 11 дни, иногда даже до +39,0 градусов С и выше), насморк, покашливание. После паротитной прививки общие нормальные вакцинальные реакции бывают редко и проявляются в виде повышения температуры тела, покраснения зева, насморка. В редких случаях отмечается кратковременное (в течение 1-3 дней) увеличение околоушных слюнных желез (с одной или двух сторон). Эти симптомы могут возникнуть с 5 до 14 дня после прививки, увеличение околоушных желез может проявиться и на 21 день после иммунизации.
При использовании краснушной вакцины подобные реакции возможны у 4-15% привитых с 4-5-го по 14 день после прививки. Возможно появление насморка, покашливание, повышение температуры тела. Редко встречаются краснухоподобная сыпь, увеличение лимфоузлов.
В старшем возрасте или у взрослых после прививки могут возникнуть боли в суставах. При использовании ассоциированных вакцин возможно сочетание всех симптомов в те же сроки, что и при моновакцинации.
Если выше перечисленные или подобные им симптомы начались в первые 4-5 дней после прививки, а также сохраняются или появились после 15 дня, это не имеет отношения к прививке и означает, что ребенок чем-то заболел. Чаще всего, это острая инфекция верхних дыхательных путей. Обязательно нужно вызвать врача, чтобы уточнить характер заболевания и назначить лечение (например, жаропонижающие средства, сосудосуживающие капели в нос, при необходимости — антибактериальные лекарства и т.п.).
Возможные осложнения
Аллергические реакции. Возникают, как правило, на дополнительные вещества, входящие в вакцину. Все противовирусные вакцины содержат небольшое количество антибиотика, а также остаточное количество белка тех сред, на которых выращивали вирус вакцины. Зарубежные вакцины против кори и паротита содержат небольшую долю куриного белка, в отечественных препаратах имеется белок перепелиный. В этом – преимущество российских препаратов, поскольку аллергия на перепелиное яйцо в настоящее время встречается реже, чем на куриное.
Местные аллергические реакции возникают в первые 1-2 дня после прививки. В области инъекции появляется отек и краснота более 8 см в диаметре. Для лечения необходимо использовать гормональные мази и иази улучшающие кровообращение (например, троксевазиновую). При очень больших отеках внутрь назначают противоаллергические препараты.
В единичных случаях могут отмечаться общие аллергические реакции в виде сыпи, крапивницы, отека Квинке[3]. При лечении общих аллергических осложнений используют противоаллергические препараты, принимая их внутрь или в виде внутримышечных инъекций.
ПОЛИКЛИНИКА №6
Краснуха (она же рубелла или немецкая корь) — это распространенная острая вирусная инфекция. Вирус краснухи является нестойким в окружающей среде, чувствительным к действию температуры и химических веществ.
Группа риска заболевания краснухой
Краснухой болеют преимущественно дети в возрасте 2—9 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Однако в последние годы среди заболевших наблюдается увеличение доли подростков и взрослых.
Однако в последние годы среди заболевших наблюдается увеличение доли подростков и взрослых.
Сезон заболеваемости
Наблюдается в любое время года, с подъемом в холодный период.
Как происходит заражение
Передается вирус краснухи, как правило, воздушно-капельным путем при контакте с больным человеком. Кроме того, вирус может передаваться от матери к плоду через плаценту при беременности.
Краснуха считается заразной 7 дней до появления сыпи и еще 2—3 нед после ее исчезновения.
Инкубационный (скрытый) период длится примерно 2—3 недели.
Первые признаки болезни
незначительное повышение температуры (38 — 38,5°C)
насморк ,заложенность носа, першение в горле, сухой кашель
припухание затылочных, заднешейных, заушных лимфоузлов
Появление мелкопятнистой бледно-розовой сыпи вначале на коже лица, затем на всем теле.
В 30—50 % случаев краснуха протекает без симптомов, но человек при этом представляет опасность заражения для окружающих.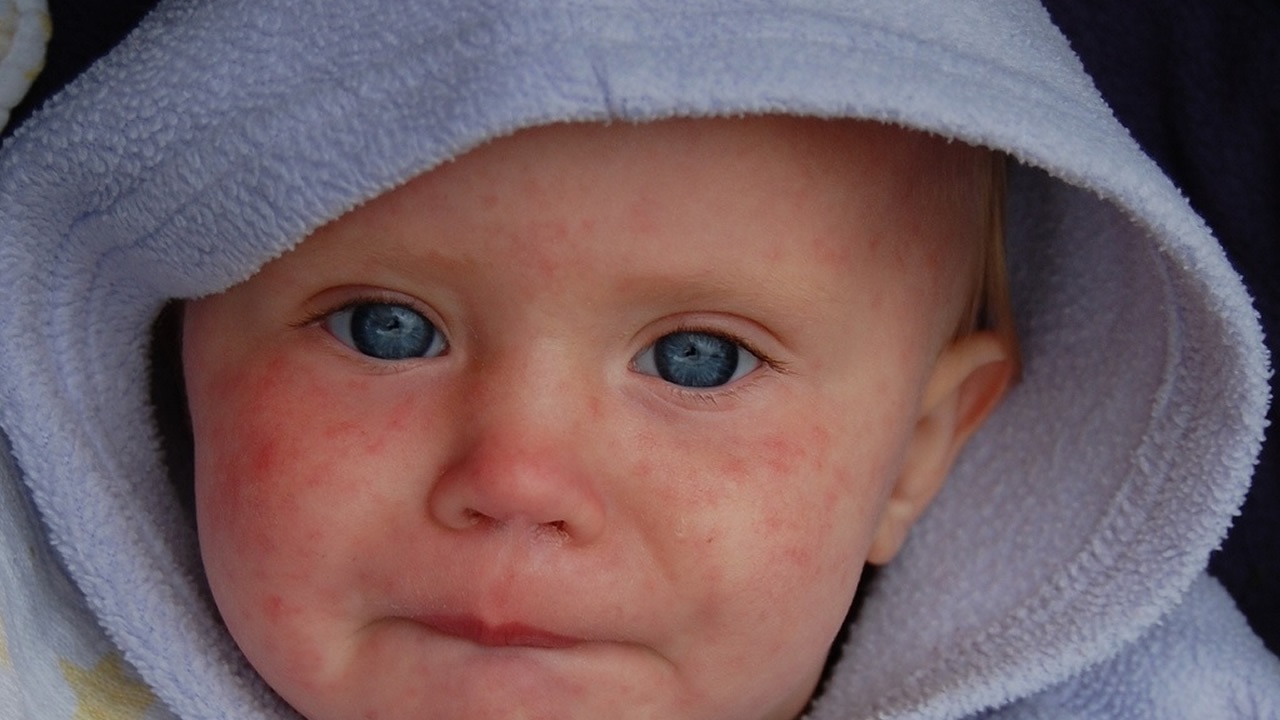
Последствия краснухи
Заболевание у детей протекает легко, осложнения наблюдаются редко. У подростков и взрослых краснуха протекает значительно тяжелее. Более выражена лихорадка, явления интоксикации (недомогание, разбитость) отмечаются поражения глаз (конъюнктивит).
Краснуха и беременность
Наибольшую опасность краснуха представляет для беременных, а точнее для плода. В зависимости от срока беременности, на котором происходит заражение, у плода могут формироваться множественные пороки развития
поражение органа зрения (катаракта, глаукома, помутнение роговицы)
органа слуха (глухота), сердца (врожденные пороки)
дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость)
костей, внутренних органов (желтуха, увеличение печени, миокардит).
Риск развития отклонений у плода
При сроке 3-4 недели — 60%
При сроке 9-12 недель — 15%
При сроке 13-16 недель — 7%.
В 15 % случаев краснуха у беременных приводит к выкидышу, мертворождению.
Группы лиц, подлежащие обследованию на краснуху
Женщины, планирующие беременность, а также беременные с целью выявления группы риска. Если женщина ранее не болела краснухой или она не может сказать, болела она краснухой или нет, необходимо исследовать уровень специфического иммуноглобулина (IgG) ·
Беременные с подозрением на инфицирование вирусом краснухи. Необходимо определение специфических иммуноглобулинов ( IgM и IgG).
Что делать, если женщина не болела краснухой до беременности и не привита, но имела контакт с больным краснухой?
Женщин, ранее не болевших краснухой, не получавших прививки против краснухи и следовательно не имеющих антител к вирусу краснухи, рекомендуется вакцинировать до предполагаемой беременности. Вакцинация должна быть выполнена за 3 месяца до наступления беременности. ·
Беременная женщина, особенно относящаяся к группе риска, должна избегать любого контакта с больным экзантемной инфекцией. ·
·
Констатация инфицирования беременной на ранней стадии (до 16 недели) является абсолютным показанием для прерывания беременности.
Профилактика
Вакцинацию следует проводить
Детям от 12 до 18 месяцев — однократно с обязательной ревакцинацией в возрасте от 6 до 14 лет.
Детям ранее не болевшим и не привитым до 17 лет
Девушкам ранее не болевшим и не привитым от 17 до 25 лет с возможной ревакцинацией перед планируемой беременностью (в случае отсутствия в крови специфических антител).
После вакцинации от краснухи женщинам назначают контрацепцию на 3 месяца.
Если все же беременность наступила, прерывать ее не обязательно: риск врожденной краснухи, вызванной вакцинным штаммом – 2%.
Вирус опасный для плода (краснуха и её профилактика)
Краснуха – острое вирусное заболевание, характеризующееся мелкопятнистой сыпью, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных.
Источник инфекции – человек, больной краснухой. Большое эпидемиологическое значение имеют больные без сыпи, а также дети с врождённой краснухой, в организме которых вирус краснухи может сохраняться в течение многих месяцев (до 1,5 лет и более). Заболевание встречается в виде эпидемических вспышек, которые повторяются через 7- 12 лет. В межэпидемическое время наблюдаются спорадические случаи. Максимальное число заболеваний регистрируется в апреле – июне. Во время вспышек заболевают не только дети, но и взрослые. Вирус краснухи выделяется во внешнюю среду за неделю до появления сыпи и в течение недели после высыпания. Заражение происходит воздушно – капельным путём.
Особую опасность представляет краснуха для беременных вследствие внутриутробной инфекции плода. Частота поражений плода зависит от сроков беременности. Заболевание краснухой на 3-4 неделе беременности обусловливает врождённые уродства в 60 % случаев, на 9-12 неделе – в 15 % и на 13- 16 неделе – в 7%.
При заболевании беременных краснухой вирус, циркулируя в крови, попадает в плаценту, там размножается и инфицирует плод.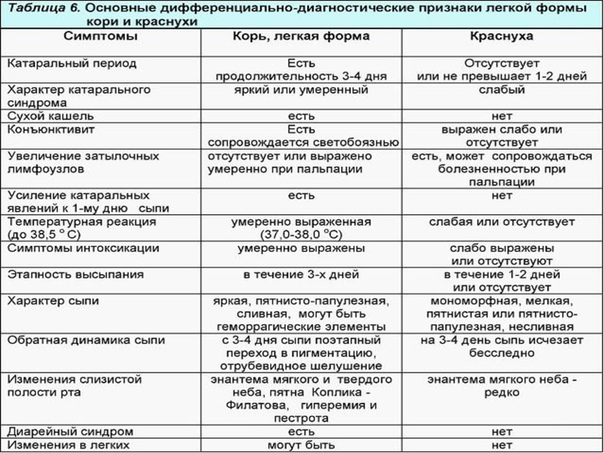 Инфекция вызывает хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. Врождённая краснуха приводит к значительной задержке развития ребёнка (роста и массы тела). У большинства больных увеличиваются печень и селезёнка, выявляются врождённые пороки сердца. Примерно у половины больных возникают поражения глаз ( микрофтальм, катаракта, глаукома), нередко развивается глухота. Иногда врождённая глухота является единственным пороком развития вследствие краснухи. Могут поражаться кости конечностей и черепа, развиваются анемия или тромбоцитопения с геморрагическим диатезом и другие пороки развития.
Инфекция вызывает хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. Врождённая краснуха приводит к значительной задержке развития ребёнка (роста и массы тела). У большинства больных увеличиваются печень и селезёнка, выявляются врождённые пороки сердца. Примерно у половины больных возникают поражения глаз ( микрофтальм, катаракта, глаукома), нередко развивается глухота. Иногда врождённая глухота является единственным пороком развития вследствие краснухи. Могут поражаться кости конечностей и черепа, развиваются анемия или тромбоцитопения с геморрагическим диатезом и другие пороки развития.
При врождённой краснухе возбудитель длительное время (до 18 мес.) сохраняется в организме ребёнка. Ребёнок в течение всего этого времени может быть источником инфекции для других детей.
С целью профилактики заболевания краснухой Национальным календарём профпрививок предусмотрена вакцинация детей 12 мес. и ревакцинаций возрасте 6 лет.
Приказом МЗ и СР РФ от 31.01.2011 г. № 51 н «Об утверждении национального календаря профилактических прививок и календаря профпрививок по эпидемическим показаниям» введена также иммунизация всех детей от 1 года до 18 лет, не болевших, не привитых или привитых однократно против краснухи, а также девушек от 18 до 25 лет, не привитых и не переболевших краснухой.
Перед вакцинацией женщин необходимо обратить особое внимание на дату последней менструации (исключить беременность) и проведение консультирования по контрацепции во избежание вакцинации женщин на фоне беременности и планирования беременности после её проведения.
Врач – эпидемиолог ГБУЗ РК «КРПЦ» В.В.Даньщикова
Сделать прививку от кори — график, показания и противопоказания
Проведение профилактических прививок позволяет предотвратить развитие множества болезней, которые могут иметь тяжёлые последствия для организма, в числе которых и корь. Это инфекционное заболевание передаётся воздушно-капельным путём и вероятность заболеть достаточно высока у любого человека, который не обладает иммунитетом к ней. На его вырабатывание направлена прививка от кори, которая позволяет обезопаситься от заражения.
Это инфекционное заболевание передаётся воздушно-капельным путём и вероятность заболеть достаточно высока у любого человека, который не обладает иммунитетом к ней. На его вырабатывание направлена прививка от кори, которая позволяет обезопаситься от заражения.
Осложнения протекания кори
Корь считается преимущественно детской инфекцией. Такое мнение сложилось по причине её широкой распространённости. Соответственно, большинство случаев заражения происходило в детском возрасте. Риск заражения для взрослого и ребёнка равен. А самые тяжёлые последствия у этого заболевания для взрослых или детей до пяти лет. Чаще всего они вызваны не самой болезнью, а осложнениями, связанными с работой:
- центральной нервной системы,
- ЖКТ,
- органов дыхания.
Среди осложнений протекания кори могут быть:
- ларингит;
- отит;
- гепатит;
- трахеобронхит;
- пневмония;
- энцефалит;
- нарушение слуха или зрения.

Именно опасностью тяжёлых осложнений обусловлена необходимость применения вакцины против кори. Это единственный надёжный метод избежать заражения.
График прививания детей от кори
| Возраст ребенка | Показания |
|---|---|
| 12 месяцев | Всем детям данной возрастной группы |
| 12-18 месяцев | Ранее не привитые или при отсутствии информации о прививке |
| 6 лет | Всем лицам в этом возрасте |
| 7-17 лет | Ранее не привитые, не болевшие, не имеющие сведений и однократно привитые |
Вакцинация от кори является повсеместной мерой и происходит в раннем возрасте. Проводится она в два этапа. Первую прививку делают годовалым детям, допустима задержка на несколько месяцев. Второй раз процедуру проводят в возрасте от 4 до 6 лет. Именно иммунизация в два этапа позволяет обеспечивать устойчивость организма к возбудителю кори. Действие препарата может быть комбинированным, т. е. предотвращать также заражение краснухой и паротитом. Таким образом, вакцина от кори обеспечивает комплексную защиту от ряда неприятных и опасных инфекций.
е. предотвращать также заражение краснухой и паротитом. Таким образом, вакцина от кори обеспечивает комплексную защиту от ряда неприятных и опасных инфекций.
График прививания взрослых
Не менее актуальна вакцинация от кори и для взрослых. Лучше провести её в более старшем возрасте, чем вообще избежать. Необходимость этого обусловлена тяжестью симптомов болезни у взрослых пациентов. Кроме того, такая манипуляция предписана медицинским работникам и военнослужащим. Для взрослых также предусмотрено два этапа процедуры. Интервал между ними составляет три месяца. При этом прививка сочетается со следующими вакцинами:
- краснухи,
- ветряной оспы,
- паротита.
Рекомендации и противопоказания вакцинации
Перед проведением процедуры необходимо изучить состояние пациента. Прививка от кори имеет такие временные противопоказания, как:
- беременность,
- рецидив хронического заболевания,
- наличие патологического процесса в организме инфекционного или иного характера.

Также не проводится манипуляция при наличии аллергии на компоненты вакцины, диагностированный иммунодефицит, онкология.
Вакцинация, проведённая компетентным специалистом с помощью проверенного препарата, является надёжной защитой от инфекции. Это несложная процедура. А время и средства, затраченные на неё, вполне стоят безопасности. Ведь корь, это болезнь которую легче предотвратить, чем лечить осложнения после неё. Узнать цены на наши услуги и записаться на вакцинацию можно по телефонам: 8 (8442) 48-55-03, 8 (902) 382-53-22 или через форму заказа на сайте.
Возможно, вам так же понадобится прививка от гепатита.
Детские инфекционные заболевания, симптомы и лечение
Описание проблемы
Инфекционный процесс у ребенка имеет свои особенности. Реакция организмов детей разных возрастов на воздействие инфекционного агента сильно различается. У малышей иммунная система определенное время остается незрелой и не может нормально функционировать, поэтому многие заболевания в детском возрасте протекают тяжелее, чем у взрослых.
Почему дети более восприимчивы к инфекциям, чем взрослые?
- Дети больше подвержены инфекционным болезням не только из-за слабой работы иммунной системы, но также из-за тонкости, сухости и рыхлости поверхностного слоя кожи, который должен выполнять функцию защитного барьера.
- Следующим препятствием на пути инфекции становятся лимфатические узлы, которые у малышей развиты довольно слабо, имеют рыхлую капсулу, но много сосудов. В связи с этим лимфоузлы не задерживают болезнетворные микроорганизмы должным образом, и инфекция гораздо легче распространяется по организму.
- Еще одной особенностью является то, что иммунная система ребенка слабо вырабатывает интерфероны – белки, обладающие противовирусными свойствами. Поэтому острые респираторные вирусные и ротавирусные инфекции являются одними из самых распространенных детских заболеваний. Особенно часто они наблюдаются у детей в возрасте от 6 месяцев до 2 лет, потому что пассивный иммунитет, полученный от матери, ребенок утрачивает, а вырабатывать собственные антитела его организм пока не может.

По причине незрелости иммунной, нервной, кровеносной и других систем организма, инфекционные заболевания у малышей часто протекают нетипично, поэтому сами родители не могут их распознать без помощи врачей.
Чем лучше переболеть в детстве?
Некоторые инфекции, наоборот, протекают у детей легче, чем у взрослых, например ветряная оспа или краснуха. Поэтому малышей, которые контактировали с заболевшим ребенком, в таких случаях сначала не изолируют. За ними просто требуется тщательное наблюдение, а изоляция становится необходимой, когда появляются симптомы заболевания. После выздоровления у детей формируется стойкий пожизненный иммунитет.
Осложнения этих болезней наблюдаются редко, но они бывают очень тяжелыми, поэтому периодически консультироваться с врачом необходимо до полного выздоровления вашего ребенка, чтобы исключить возможность развития осложнений.
Как вы можете уберечь ребёнка от инфекций?
Крайне внимательными следует быть беременным женщинам и тем, кто только планирует материнство, потому что некоторые возбудители инфекции могут проникать к плоду через плаценту, вызывать у него врожденные заболевания и различные пороки развития.
Следует учитывать, что инфекционные болезни в детских коллективах передаются очень быстро, ведь дети постоянно контактируют друг с другом, иногда пренебрегают правилами гигиены. Поэтому, если вы обнаружили у своего ребенка признаки инфекционной болезни, его необходимо изолировать, то есть временно прекратить посещение детского сада или школы. Это нужно, во-первых, для соблюдения постельного режима, ведь высокая физическая активность во время заболевания может привести к распространению инфекции по организму. Во-вторых, таким образом вы защитите других детей от заражения.
Не забывайте, что некоторые инфекционные заболевания передаются детям и от родителей. Например, гастрит и язвенная болезнь желудка тоже может становятся результатом инфекции – наличия в пищеварительной системе Helicobacter pylori (сделать тест на Хеликобактер), которая может передаваться со слюной. Поэтому крайне нежелательно пользоваться с ребенком одной ложкой или вилкой.
Чтобы не допускать появления кишечных инфекций, следует стерилизовать детскую посуду, подвергать продукты питания термической обработке, а в будущем обучать своего малыша мыть руки после посещения туалета, перед едой.
Прививки и укрепление детского иммунитета
Огромную роль в профилактике инфекционных болезней играет вакцинация, которая проводится в нашей клинике опытным персоналом. В организм ребенка вводят ослабленных возбудителей инфекции или их компоненты. В ответ детская иммунная система начинает вырабатывать антитела, и перед настоящим инфекционным заболеванием ваш ребенок уже будет полностью защищен.
Нежелательные последствия от введения вакцин все же наблюдаются, поэтому наш врач обязательно должен осмотреть малыша перед прививкой. Ослабленным и больным детям некоторые вакцины не вводят – требуется ждать выздоровления. Большинство врачей считают, что небольшое повышение температуры тела и легкое недомогание являются нормальной реакцией организма на прививку. Вакцинируя своего ребенка в нашей клинике, вы защищаете его от множества тяжелых инфекционных заболеваний.
С целью экстренной профилактики используются уже готовые защитные антитела. Однако через некоторое время они погибают, и ребенок теряет пассивный иммунитет.
Если ваш малыш переносит инфекционные заболевания чаще 8 – 10 раз в год, есть повод обратиться также к врачу-иммунологу, для оценки работы иммунной системы.
Диагностика и лечение у наших педиатров
Чтобы диагностировать заболевание, наши врачи иногда прибегают к дополнительным методам исследования:
- общему анализу крови
- взятию биологических жидкостей с целью посева на питательные среды
- полимеразной цепной реакции (ПЦР), реакции связывания комплемента (РСК), иммуноферментному анализу (ИФА)
- рентгенографии
- УЗИ для детей.
Лечение многих (но не всех) инфекционных заболеваний у детей предусматривает антибактериальную терапию. Сегодня многим родителям уже известно, что антибиотики бесполезны при вирусных инфекциях, но врачи все же иногда их назначают, например, при ОРЗ. Все дело в том, что при очень тяжелом течении вирусной инфекции в ослабленный детский организм гораздо легче проникнуть бактериям. Чтобы не допустить присоединения вторичной микрофлоры, доктор прописывает курс антибактериальной терапии, однако родителям не следует самостоятельно принимать подобных решений.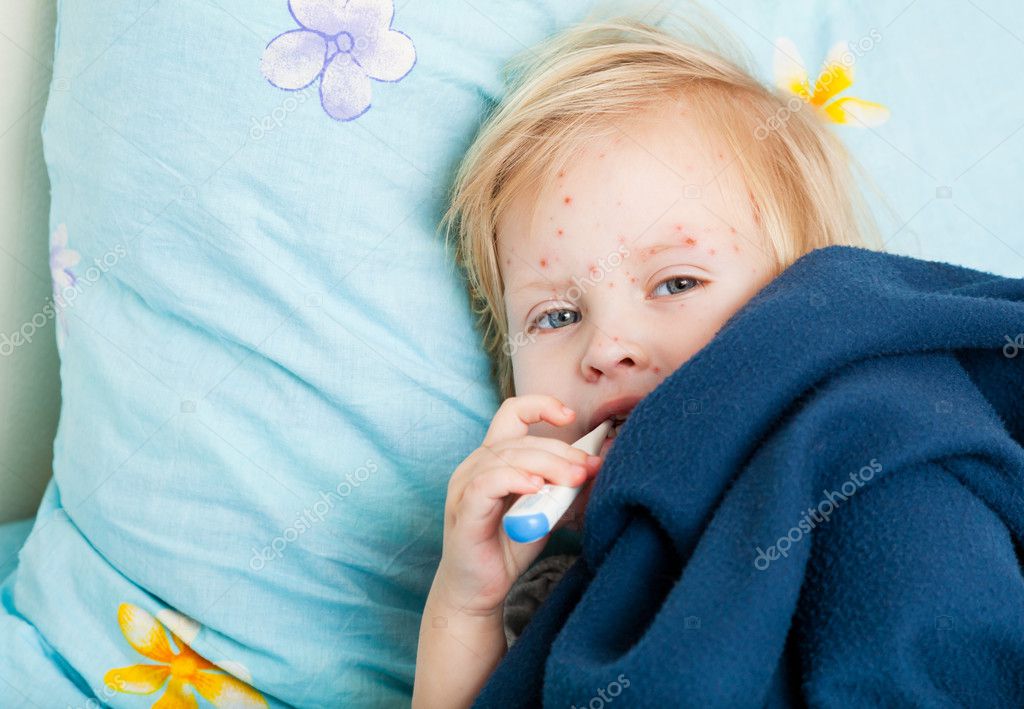 Даже если вы уверены, что заболевание у ребенка вызвано бактериями, не спешите бежать в аптеку за антибиотиками. Часто возбудители бактериальной инфекции чувствительны лишь к некоторым из них, но совершенно невосприимчивы к средствам другой группы, и об этом вам может сказать только опытный врач.
Даже если вы уверены, что заболевание у ребенка вызвано бактериями, не спешите бежать в аптеку за антибиотиками. Часто возбудители бактериальной инфекции чувствительны лишь к некоторым из них, но совершенно невосприимчивы к средствам другой группы, и об этом вам может сказать только опытный врач.
Из-за того, что детский организм зачастую очень бурно реагирует на проникновение инфекционного агента, малышам требуется неспецифическая симптоматическая терапия. Так, при кишечных инфекциях дети теряют много жидкости и электролитов, а восполнить эти потери может иногда только инфузионная терапия. Это еще раз доказывает необходимость обращения за медицинской помощью при наличии инфекционного заболевания у ребенка.
Врач педиатр нашей клиники не только помогут точно выявить и полностью вывести инфекцию из организма вашего ребёнка, но и сделают это максимально щадящими и безболезненными способами, которые не вызовут у вашего малыша ни аллергических реакций, ни страха.
Вакцина против краснухи культуральная живая
Описание
Препарат готовят методом культивирования аттенуированного штамма вируса краснухи RA 27/3 на диплоидных клетках человека MRC-5.
Форма выпуска
Лиофилизат для приготовления раствора для подкожного введения. По 1 дозе вакцины в ампуле вместимостью 2 мл. В пачке 10 ампул с инструкцией по применению и вкладышем с номером укладчика.Состав
Одна прививочная доза (0,5 мл) содержит:Действующее вещество:
- аттенуированный штамм RA 27/3 вируса краснухи не менее 1000 тканевых цитопатогенных доз (ТЦД50).
- стабилизатор — смесь 0,100 мл водного раствора ЛС-18 (сахароза — 250 мг, лактоза – 50 мг, натрий глутаминовокислый – 37,5 мг, глицин – 25 мг, L-пролин – 25 мг, Хенкса сухая смесь с феноловым красным – 7,15 мг, вода для инъекций – до 1 мл) и 0,025 мл 10 % раствора желатина.
Показания для применения
Профилактика краснухи.В соответствии с Национальным календарем профилактических прививок вакцинацию проводят в возрасте 12 мес, ревакцинацию – в 6 лет.
Национальный календарь профилактических прививок предусматривает вакцинацию детей в возрасте от 1 года до 18 лет, женщин от 18 до 25 лет (включительно), не болевших, не привитых, привитых однократно против краснухи, не имеющих сведений о прививках против краснухи.
Противопоказания
Аллергические реакции на компоненты вакцины.Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний.
Иммунодефицитные состояния; злокачественные заболевания крови и новообразования. Беременность и период грудного вскармливания.
Сильная реакция (подъем температуры выше 40 С, отек, гиперемия более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущую дозу вакцины.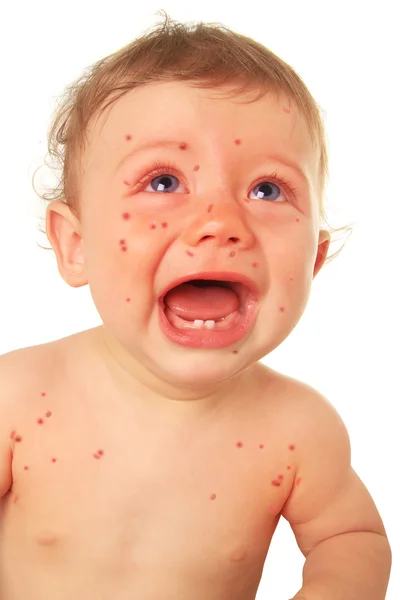
Примечание: При наличии ВИЧ-инфекции допускается вакцинация лиц с 1 и 2 иммунными категориями (отсутствие или умеренный иммунодефицит).
Режим дозирования и способ применения
Непосредственно перед использованием вакцину разводят растворителем (вода для инъекций) из расчета 0,5 мл растворителя на одну прививочную дозу вакцины. Во избежание вспенивания вакцину растворяют, слегка покачивая ампулу. Вакцина должна полностью раствориться в течение 3 мин.Растворенная вакцина представляет собой прозрачную жидкость розового цвета.
Не пригодны к применению вакцина и растворитель в ампулах с нарушенной целостностью, маркировкой, а также при изменении их физических свойств (цвета, прозрачности и др.), неправильно хранившиеся.
Вскрытие ампул и процедуру вакцинации осуществляют при строгом соблюдении правил асептики и антисептики.
Ампулы в месте надреза обрабатывают 70º спиртом и обламывают, не допуская при этом попадания спирта в ампулу.
Для разведения вакцины отбирают весь необходимый объем растворителя и переносят его в ампулу с сухой вакциной.
После перемешивания вакцину набирают другой иглой в стерильный шприц и используют для вакцинации.
Вакцину вводят только подкожно в дозе 0,5 мл в область плеча (на границе между нижней и средней третью плеча с наружной стороны), предварительно обработав кожу в месте введения вакцины 70º этиловым спиртом.
Растворенная вакцина используется немедленно и хранению не подлежит.
Проведенную прививку регистрируют в установленных учетных формах с указанием наименования препарата, даты вакцинации, дозы, предприятия-изготовителя, номера серии, срока годности, реакции на прививку.
Меры предосторожности при применении
Учитывая возможность развития аллергических реакций немедленного типа (анафилактический шок, отек Квинке, крапивница) у особо чувствительных лиц, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 мин. Места проведения прививок должны быть обеспечены средствами противошоковой терапии.
Места проведения прививок должны быть обеспечены средствами противошоковой терапии.Возможные побочные эффекты
После введения вакцины могут наблюдаться следующие побочные реакции различной степени выраженности.Нечасто (1/100-1/1000):
- в течение 24 ч в месте введения может развиться кратковременная гиперемия, отек и уплотнение, сопровождающиеся болезненностью.
- у некоторых привитых на 6-14 день может развиться кратковременное повышение температуры до субфебрильных величин, сопровождающееся катаральными явлениями;
- необильная кожная сыпь, лимфоаденопатия (увеличение преимущественно затылочных и заднешейных лимфоузлов) возможна у 1-2 % привитых.
Очень редко (<1/10000):
- тромбоцитопеническая пурпура; — аллергические реакции немедленного типа, в том числе анафилактические;
- артралгия, артрит; эти реакции возникают через 1-3 недели после иммунизации.
 Их частота у девочек-подростков не превышает 5 %, у взрослых женщин может доходить до 25 %.
Их частота у девочек-подростков не превышает 5 %, у взрослых женщин может доходить до 25 %.
Взаимодействие с другими препаратами
Вакцинация против краснухи может быть проведена одновременно (в один день) с другими календарными прививками (против коклюша, дифтерии, столбняка, эпидемического паротита, кори, полиомиелита, гепатита В) или не ранее, чем через 1 месяц после предшествующей прививки.При одновременной вакцинации препараты вводят в разные места, смешивание вакцин в одном шприце запрещается. После введения препаратов крови человека (иммуноглобулин, плазма и др.) вакцину вводят не ранее, чем через 3 месяца. После введения вакцины против краснухи препараты крови можно вводить не ранее, чем через 2 недели; в случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против краснухи следует повторить через 3 месяца.
При наличии антител к вирусу краснухи в сыворотке крови повторную вакцинацию не проводят. Туберкулиновые пробы рекомендуется проводить до или через 4-6 недель после введения вакцины против краснухи. После назначения иммунодепрессантов и лучевой терапии вакцинацию проводят не ранее, чем через 12 месяцев после окончания лечения.
Применение при беременности и в период грудного вскармливания
Проведение вакцинации противопоказано.Условия отпуска
Для лечебно-профилактических учреждений.Симптомы и причины краснухи | Бостонская детская больница
Подробно
Что такое краснуха (немецкая корь)?
Краснуха — вирусное заболевание, которое приводит к вирусной экзантеме, которая является другим названием сыпи или кожной сыпи. Он передается от одного ребенка к другому при прямом контакте с выделениями из носа и рта.
Он передается от одного ребенка к другому при прямом контакте с выделениями из носа и рта.
Что вызывает краснуху?
Краснуха вызывается вирусом, называемым рубивирусом.Он может передаваться от беременной матери ее будущему ребенку или через выделения другого инфицированного человека. Это наиболее распространено в конце зимы — начале весны. Краснуху можно предотвратить путем надлежащей иммунизации вакциной против краснухи, которая является одной из запланированных прививок, которые ваш ребенок должен получить во время ежегодных осмотров
Есть ли серьезные последствия?
Младенцы и дети, у которых развивается это заболевание, обычно имеют только легкую форму сыпи и побочных эффектов.Однако дети, заразившиеся краснухой от матери во время беременности, могут иметь серьезные врожденные дефекты и другие последствия. Для беременных также очень опасно контактировать с больным краснухой, потому что это также может вызвать выкидыш.
Предупреждение: Беременным женщинам, пережившим краснуху, необходимо немедленно обратиться за медицинской помощью.
Само по себе заболевание не имеет отдаленных последствий. Самая большая проблема — предотвратить передачу инфекции от инфицированного ребенка беременной женщине.
Каковы симптомы краснухи?
Может пройти от 14 до 21 дня, прежде чем у ребенка появятся признаки краснухи после контакта с заболеванием, но важно знать, что ребенок наиболее заразен, когда появляется сыпь. Однако ребенок все еще может быть заразным, начиная с 7 дней до появления сыпи и от 7 до 14 дней после появления сыпи. Ваш ребенок может заразиться еще до того, как вы узнаете, что он болен.
Каждый ребенок может испытывать симптомы по-разному, но наиболее распространенные признаки детской краснухи:
- Период плохого самочувствия, субфебрильной температуры и диареи. Это может длиться от одного до пяти дней.
- Затем сыпь выглядит как розовая сыпь с участками небольших выступающих участков.
- Сыпь, которая начинается на лице и затем распространяется на туловище, руки и ноги.
- Сыпь на лице обычно проходит по мере того, как сыпь распространяется на руки и ноги.
- Сыпь обычно исчезает к третьему-пятому дню.
- Лимфатические узлы на шее также могут увеличиваться.
- У детей старшего возраста и подростков может развиться болезненность и воспаление суставов.
Врожденная краснуха — краснуха, которая присутствует при рождении, потому что ребенок заразился ею от матери в утробе матери, — также может вызвать следующие проблемы:
- Катаракта в глазах
- проблемы с сердцем
- умственная отсталость
- задержка роста
- Увеличение печени и селезенки
- Поражения кожи
- проблемы с кровотечением
Профилактика краснухи
«Мы наблюдаем эти новые« очаги »или группы сниженной вакцинации, которые подпитывают вспышки, — говорит Рональд Сэмюэлс, доктор медицины, магистр здравоохранения.«Корь очень заразна, она поражает нескольких человек, а затем распространяется как лесной пожар».
С момента внедрения вакцины против краснухи заболеваемость краснухой снизилась более чем на 99 процентов. Сегодня большинство случаев встречается у взрослых, которые не были вакцинированы.
Вакцина против краснухи обычно вводится в сочетании с вакциной против кори и эпидемического паротита и называется вакциной MMR. Обычно его назначают в возрасте от 12 до 15 месяцев, а затем снова в возрасте от 4 до 6 лет.Если ваш ребенок не получил вторую дозу к 6 годам, он должен получить ее к 11 или 12 годам. Кроме того, девочки должны пройти вакцинацию против краснухи до того, как достигнут детородного возраста. .
«Когда люди отказываются [от вакцины], они значительно повышают вероятность того, что корь будет передана в сообществе, не только их ребенку, но и детям, которые не могут быть вакцинированы, или небольшому числу детей для у которых вакцина просто не работает », — говорит Рональд Сэмюэлс, доктор медицины, магистр здравоохранения.«Наибольшему риску подвержены дети в возрасте до 1 года, которые еще не прошли плановую вакцинацию».
«Родители всегда правы, беспокоясь о своем ребенке. Если вы не беспокоитесь о своем ребенке, значит, вы плохой родитель. Но люди недооценивают риски болезни», — говорит Рональд Сэмюэлс, доктор медицины, магистр здравоохранения. «Они говорят, что это 10 дней лихорадки; ну, это 10 дней лихорадки, если только ваш ребенок не умрет. Если бы я сказал вам, что вероятность того, что ваш ребенок умрет, составляет один из 1000, что бы вы сделали? что болезнь легкая, но ваш ребенок не заболеет.Если ваш ребенок заболеет, это реальный риск, а если люди не вакцинируют своих детей, риск возрастет ».
Другие способы предотвращения распространения краснухи:
- Дети не должны посещать школу в течение семи дней после появления сыпи.
- Дети, рожденные краснухой, считаются заразными в течение первого года жизни.
- Убедитесь, что все контакты вашего ребенка прошли надлежащую иммунизацию.
Краснуха и ваш ребенок | Марш десятицентовиков
Краснуха, также называемая немецкой корью, — это инфекция, вызывающая легкие симптомы гриппа и сыпь на коже.Лишь около половины детей, инфицированных краснухой, имеют эти симптомы. У других нет симптомов, и родители могут даже не знать, что они инфицированы.
Краснуха была ликвидирована в Соединенных Штатах благодаря плановой вакцинации детей. Вакцинация защищает человека от краснухи на всю жизнь. В период с 2001 по 2004 год в этой стране было зарегистрировано только пять случаев краснухи.
Краснуха распространена в других странах. Путешественники могут привезти его в Соединенные Штаты, а вы можете получить его, путешествуя за пределы страны.
Важно сделать прививки от краснухи. Вакцина MMR защищает вашего ребенка от кори, паротита и краснухи. Ваш ребенок может получить вакцину MMR в возрасте 1 года.
У детей обычно мало признаков или симптомов. Краснуха обычно протекает в легкой форме с симптомами гриппа, за которыми следует сыпь. Сыпь часто является первым признаком, который замечают родители. Сыпь часто держится около 3 дней.
Гриппоподобные симптомы включают:
- Субфебрильная температура
- Головная боль
- Насморк
- Красные глаза
- Увеличение лимфоузлов
- Боль в мышцах или суставах
Краснуха вызывается вирусом (крошечный организм, от которого можно заболеть).Он очень заразен и передается через воздух при кашле или чихании инфицированного человека.
Лечащий врач вашего ребенка возьмет мазок из носа или горла вашего ребенка и проверит его на краснуху.
Не существует лечения краснухи. Болезнь обычно проходит сама по себе. Постарайтесь, чтобы ему было удобно. Дайте ему жидкости и постарайтесь дать ему отдохнуть, если он устал. Если у вашего ребенка высокая температура, его лечащий врач может порекомендовать средство для снижения температуры, например ацетаминофен (Тайленол®).
Убедитесь, что вашему ребенку сделана вакцина MMR. Ваш ребенок получает вакцину двумя дозами: первая — от 12 до 15 месяцев, а вторая — от 4 до 6 лет.
Пока ваш ребенок не получит первую вакцину MMR:
- Не подпускайте ребенка к больным краснухой.
- Немедленно сообщите лечащему врачу вашего ребенка, если ваш ребенок контактировал с больным краснухой.
- Убедитесь, что вы вакцинированы и имеете иммунитет к краснухе.Иммунитет означает защиту от инфекции. Если у вас иммунитет к инфекции, это означает, что вы не можете заразиться. Ваш иммунитет к краснухе может помочь защитить вашего ребенка от болезни, пока он не получит вакцину MMR. Это также означает, что вы защищены от болезни во время будущих беременностей.
См. Также: Краснуха и беременность, Прививки и ваш ребенок, Прививки и беременность
Последнее обновление: апрель 2012 г.
Краснуха, немецкая корь — NYC Health
Краснуха — вирусное заболевание, вызывающее лихорадку, сыпь и опухание желез.Заболевание обычно протекает в легкой форме, но если женщина заразится краснухой во время беременности, это может вызвать выкидыш, мертворождение или врожденные дефекты у ее будущего ребенка. Краснуха чаще встречается зимой и весной.
Кто болеет краснухой?
Человек может заразиться краснухой в любом возрасте. В США случаи краснухи встречаются в нескольких возрастных группах. С 1980 по 1993 год 30% случаев произошло в каждой из трех возрастных групп: дети до 5 лет, дети школьного возраста от 5 до 19 лет и молодые люди от 20 до 39 лет.Менее 10% случаев произошло у людей старше 40 лет. В 1998 году в Нью-Йорке произошла вспышка краснухи. Большинство случаев было у людей, недавно иммигрировавших.
Как передается краснуха?
Краснуха передается при прямом контакте со слизью или слюной инфицированного человека или воздушно-капельным путем.
Каковы симптомы краснухи?
Примерно 30-50% людей, инфицированных краснухой, не имеют никаких симптомов. Ранние симптомы часто включают лихорадку, ломоту в теле, опухшие железы, кашель и насморк.Сыпь появляется на лице, а затем распространяется по всему телу с головы до ног. Сыпь держится около 3 дней. Боли в суставах очень часто встречаются у взрослых пациентов.
Как скоро появляются симптомы?
Симптомы появляются через 12–23 дня после заражения.
Когда и как долго человек может передавать краснуху?
Краснуха обычно передается от 7 дней до появления сыпи до 7 дней после ее появления. Младенцы, инфицированные краснухой во время беременности их матери, могут передавать вирус в течение одного года после рождения.
Делает ли перенесенная инфекция иммунитетом человека?
Да. Инфекция вызывает пожизненный иммунитет.
Что такое вакцина от краснухи?
Дети должны быть вакцинированы против краснухи в первый день рождения или после него. Вакцина против краснухи обычно вводится в виде вакцины MMR (комбинированная вакцина против кори, эпидемического паротита и краснухи). MMR предпочтительнее, потому что он обеспечивает защиту от всех трех болезней.
Каковы могут быть последствия отсутствия иммунизации против краснухи?
Инфекция краснухи опасна при заражении беременной женщины, поскольку вирус может распространиться на ее будущего ребенка.Инфекция будущего ребенка может привести к выкидышу, мертворождению или младенцу с врожденными дефектами, которые могут включать глухоту, катаракту, пороки сердца, повреждение печени или селезенки и умственную отсталость. До 85% младенцев, инфицированных в течение первого триместра беременности их матери, так или иначе будут затронуты. Врожденные дефекты у младенцев после 20-й недели беременности встречаются редко.
Что можно сделать для предотвращения распространения краснухи?
Единственная наиболее эффективная мера контроля — поддержание максимально возможного уровня вакцинации в сообществе путем регулярной вакцинации детей в первый день их рождения или после него.Женщинам детородного возраста следует убедиться, что они невосприимчивы к краснухе, с помощью анализа крови. Им следует сделать прививку от краснухи до того, как они забеременеют, если у них нет иммунитета к краснухе.
Для получения дополнительной информации о том, где вашему ребенку можно сделать прививки, позвоните по телефону 311 .
Врожденная краснуха — StatPearls — Книжная полка NCBI
Непрерывное обучение
Краснуха, также известная как немецкая корь, представляет собой вирусное заболевание, характеризующееся макулопапулезной сыпью, лимфаденопатией и лихорадкой.Это очень заразное, но обычно легкое заболевание, и в большинстве случаев не приводит к серьезным последствиям. Однако инфицирование матери в первом триместре беременности может вызвать синдром порока развития плода, известный как синдром врожденной краснухи. В этом упражнении рассматривается проявление и лечение синдрома врожденной краснухи и подчеркивается критическая роль команды специалистов по уходу за пациентами с этим заболеванием.
Целей:
Объясните особенности, обычно отмечаемые у пациентов с врожденной краснухой.
Объясните, как диагностировать врожденную краснуху.
Объясните, как лечить врожденную краснуху.
Опишите, как оптимально функционирующая межпрофессиональная бригада будет координировать помощь для улучшения результатов для пациентов с врожденной краснухой.
Введение
Краснуха, также известная как немецкая корь, представляет собой вирусное заболевание, характеризующееся макулопапулезной сыпью, лимфаденопатией и лихорадкой.Это очень заразное, но обычно легкое заболевание, в большинстве случаев без последствий. Однако инфицирование матери в первом триместре беременности может вызвать синдром порока развития плода, называемый синдромом врожденной краснухи.
Этиология
Оболочечный вирус с положительной цепью РНК, известный как вирус краснухи, классифицируется как рубивирус в семействе Togaviridae.
Эпидемиология
Синдром врожденной краснухи представляет собой глобальную проблему общественного здравоохранения, ежегодно во всем мире регистрируется более 100 000 случаев.Естественная краснуха во время беременности — одна из немногих известных причин аутизма.
До того, как вакцина против краснухи была лицензирована в США в 1969 году, краснуха была распространенным заболеванием, которое возникало в основном среди детей раннего возраста. Однако краснуха была ликвидирована в Соединенных Штатах в 2004 году. С момента ликвидации в Соединенных Штатах ежегодно регистрировалось менее 10 случаев, и большинство случаев были завезены из-за пределов страны [1].
Краснуха продолжает оставаться широко распространенной инфекцией во многих частях мира.Многие случаи краснухи не распознаются, поскольку сыпь похожа на многие другие заболевания, и до половины всех инфекций могут быть субклиническими.
Люди — единственный источник инфекции. Передача происходит при прямом или воздушно-капельном контакте с выделениями из носоглотки. После вдыхания вирус размножается в слизистой оболочке дыхательных путей и шейных лимфатических узлах, прежде чем достигнет целевых органов через системный кровоток. Инфекционный период длится примерно от 8 дней до появления сыпи до 8 дней после появления сыпи.[2]
Краснуха у матери во время беременности может вызвать выкидыш, гибель плода или синдром врожденной краснухи. [2] Некоторые дети с врожденной краснухой продолжают распространять вирус через носоглоточные выделения и мочу в течение года и более. Вирус краснухи также выделяли из аспиратов хрусталика у детей с врожденной катарактой в течение нескольких лет.
Патофизиология
Патогенез синдрома врожденной краснухи является многофакторным [2] и включает следующее:
Невоспалительный некроз хорионического эпителия и эндотелиальных клеток, которые затем транспортируются в кровообращение плода и органы плода.
Сборка внутриклеточного актина ингибируется инфекцией краснухи, что приводит к ингибированию митоза и ограничению развития клеток-предшественников.
Повышение уровня цитокинов и интерферона в инфицированных клетках, что может способствовать возникновению врожденных дефектов.
Анамнез и физические данные
При легких формах болезни при рождении почти не наблюдается явных клинических проявлений. Частота врожденного заражения краснухой высока на ранних и поздних неделях беременности (U-образное распределение), при этом вероятность врожденных дефектов намного выше, если инфекция происходит на ранних сроках беременности.
Врожденные дефекты встречаются у 85% новорожденных, если инфицирование матери происходит в течение первых 12 недель гестации, у 50% новорожденных, если инфекция происходит в течение первых 13–16 недель беременности, и у 25% новорожденных, если инфицирование происходит во время беременности. вторая половина второго триместра.
К серьезным врожденным дефектам относятся следующие [3] [4]:
Врожденные пороки сердца (открытый артериальный проток, стеноз периферической легочной артерии, дефекты межжелудочковой перегородки, дефекты межпредсердной перегородки)
Слуховые (сенсоневральное нарушение слуха)
Офтальмологический (катаракта, пигментная ретинопатия, микрофтальм, хориоретинит)
Неврологический (микроцефалия, кальцификаты головного мозга, менингоэнцефалит, поведенческие расстройства, умственная отсталость, гемобластоз, пурпурная патология, гемобластопеническая патология)
. эритропоэз, вызывающий сыпь «черничный кекс»)
Неонатальные проявления (низкая масса тела при рождении, интерстициальный пневмонит, рентгенопрозрачное заболевание костей, приводящее к «выслеживанию сельдерея» метафизов длинных костей, гепатоспленомегалии)
Отсроченное начало инсулинозависимого диабета и инсулинозависимого диабета заболевание щитовидной железы.
Оценка
Скрининг матери с титрами краснухи на ранних сроках беременности считается стандартом медицинской помощи в Соединенных Штатах. Для подтверждения диагноза необходимо обследовать заболевание, похожее на краснуху, на ранних сроках беременности. Лабораторная диагностика основана на наблюдении за сероконверсией с использованием титров RV-IgG и IgM. В таких случаях возможны консультации с матерью и прерывание беременности.
Пренатальная диагностика плода основана на обнаружении вирусного генома в околоплодных водах, крови плода или биоптатах ворсинок хориона.
Постнатальная диагностика врожденной краснухи проводится путем выявления антител RV-IgG в сыворотке новорожденных с помощью ELISA. Этот подход имеет чувствительность и специфичность почти 100% для детей младше трех месяцев. Подтверждение инфекции осуществляется путем обнаружения вируса краснухи в мазках из носоглотки, моче и ротовой жидкости с использованием полимеразной цепной реакции (ПЦР) [2].
Врожденная инфекция также может быть подтверждена стабильными или увеличивающимися концентрациями специфических IgG в сыворотке крови в течение первого года жизни.У детей старше одного года диагностировать врожденную краснуху сложно.
Послеродовое подтверждение врожденной инфекции важно, несмотря на отсутствие клинических признаков синдрома врожденной краснухи. Это необходимо для разработки конкретного плана последующего наблюдения для раннего выявления долгосрочных неврологических и глазных осложнений. [5]
Лечение / ведение
Пренатальное ведение матери и плода зависит от гестационного возраста на момент начала инфекции.Если заражение происходит до 18 недель беременности, плод имеет высокий риск заражения и серьезных симптомов. Вопрос о прерывании беременности может обсуждаться в соответствии с местным законодательством. Рекомендуется подробное ультразвуковое исследование и оценка вирусной РНК в околоплодных водах.
При инфекциях после 18 недель беременности беременность может быть продолжена с помощью ультразвукового мониторинга с последующим физикальным обследованием новорожденных и тестированием на RV-IgG. [2]
Ограниченные данные свидетельствуют о пользе внутримышечного иммуноглобулина (IG) при инфекции краснухи у матери, приводящей к снижению выделения вируса и риску инфицирования плода.
Хотя симптомы, связанные с синдромом врожденной краснухи, можно лечить, лекарства от этого синдрома нет; следовательно, профилактика должна быть целью.
Меры контроля
Детей с синдромом врожденной краснухи следует считать заразными до достижения возраста по крайней мере одного года, если только после трехмесячного возраста не получены две отрицательные культуры с разницей в один месяц. Новорожденных следует изолировать. Гигиена рук имеет первостепенное значение для снижения передачи заболеваний с мочой у детей с врожденной инфекцией краснухи.[6] [7] [8]
Жемчуг и другие проблемы
Сообщается о значительном прогрессе в профилактике синдрома врожденной краснухи с момента выявления тератогенного потенциала вируса краснухи. Однако для его устранения требуются дополнительные усилия. Поскольку лечение синдрома врожденной краснухи отсутствует, женщинам важно пройти вакцинацию до того, как они забеременеют. Вакцина MMR — это живая аттенуированная вакцина, и из-за ее теоретического тератогенного риска беременным и не вакцинированным женщинам следует дождаться получения MMR до родов.Хотя в нескольких публикациях сообщалось об отсутствии синдрома врожденной краснухи после вакцинации во время беременности.
Частота ответа антител на однократную дозу составляет более 95%; после двух доз ответ составляет почти 100%. Вакцина против краснухи обычно хорошо переносится с такими доброкачественными побочными эффектами, как лихорадка, сыпь и преходящая лимфаденопатия.
Несмотря на то, что краснуха стала редким заболеванием в развитых странах, отсутствие вакцинации может привести к серьезным проблемам общественного здравоохранения.
Улучшение результатов медицинской бригады
После того, как младенцу поставлен диагноз врожденной краснухи, в уходе за ним должна быть задействована межпрофессиональная бригада медсестер и клиницистов из-за разнообразных проявлений и требований к семейному воспитанию. Детей с синдромом врожденной краснухи следует считать заразными до достижения возраста по крайней мере одного года, если только после трехмесячного возраста не будут получены две отрицательные культуры с разницей в один месяц. При рождении Новорожденный должен быть изолирован. Медсестра должна подчеркивать важность гигиены рук для снижения передачи заболеваний с мочой у детей с врожденной инфекцией краснухи.Что еще более важно, все медицинские работники должны поощрять родителей вакцинировать своих детей от краснухи.
Рисунок
«У этого младенца наблюдались поражения кожи« черничный кекс », указывающие на врожденную краснуху.». Предоставлено PHIL, Центр по контролю за заболеваниями (CDC) — ID # 713 (общественное достояние)
Рисунок
У этого пациента появилась генерализованная сыпь на животе, вызванная краснухой (краснухой). Сыпь обычно держится около трех дней и может сопровождаться субфебрильной температурой.Краснуха вызывается другим вирусом, нежели тот, который вызывает регулярную (подробнее …)
Рисунок
Трансмиссионная электронная микрофотография вируса краснухи. Предоставлено Центрами по контролю и профилактике заболеваний, д-р Эрскин Палмер (общественное достояние)
Рисунок
Катаракта, ребенок, патология, синдром врожденной краснухи, CRS. Предоставлено Центрами по контролю и профилактике заболеваний (CDC)
Рисунок
Патология, трансмиссионная электронная микрофотография (ТЕМ), вирион парамиксовируса, вирусные нуклеокапсиды, корь, эпидемический паротит, краснуха, вакцина.Предоставлено доктором Фредом Мерфи, Центры по контролю и профилактике заболеваний
Ссылки
- 1.
- Аль-Хаммуд Р., Мерфи-младший, Перес Н. Синдром импортированной врожденной краснухи, США, 2017. Emerg Infect Dis. 2018 Апрель; 24 (4): 800-801. [Бесплатная статья PMC: PMC5875265] [PubMed: 29553333]
- 2.
- Bouthry E, Picone O, Hamdi G, Grangeot-Keros L, Ayoubi JM, Vauloup-Fellous C. Краснуха и беременность: диагностика, лечение и исходы. Prenat Diagn.2014 декабрь; 34 (13): 1246-53. [PubMed: 25066688]
- 3.
- Yazigi A, De Pecoulas AE, Vauloup-Fellous C., Grangeot-Keros L, Ayoubi JM, Picone O. Аномалии плода и новорожденного, вызванные синдромом врожденной краснухи: обзор литературы. J Matern Fetal Neonatal Med. 2017 Февраль; 30 (3): 274-278. [PubMed: 27002428]
- 4.
- Каушик А., Верма С., Кумар П. Синдром врожденной краснухи: краткий обзор перспектив общественного здравоохранения. Индийский J Public Health. 2018 январь-март; 62 (1): 52-54.[PubMed: 29512566]
- 5.
- Vauloup-Fellous C. Стандартизация иммуноанализов на краснуху. J Clin Virol. 2018 Май; 102: 34-38. [PubMed: 29486385]
- 6.
- Dinede G, Wondimagegnehu A, Enquselassie F. Вспышка краснухи у школьников, Аддис-Абеба, Эфиопия: февраль-апрель 2018 г. BMC Infect Dis. 2019 18 марта; 19 (1): 267. [Бесплатная статья PMC: PMC6423871] [PubMed: 30885148]
- 7.
- Obam Mekanda FM, Monamele CG, Simo Nemg FB, Sado Yousseu FB, Ndjonka D, Kfutwah AKW, Abernathy E, Demanou M.Первый отчет о геномной характеристике вирусов краснухи, циркулирующих в Камеруне. J Med Virol. 2019 июн; 91 (6): 928-934. [PubMed: 30822356]
- 8.
- Деван П., Гупта П. 50 лет назад в «Педиатрическом журнале: материнская и врожденная краснуха до 1964 года: частота, клинические особенности и поиск изоиммунных явлений». J Pediatr. 2019 Февраль; 205: 82. [PubMed: 30684990]
Краснуха
\ nСимптомы
\ nУ детей болезнь обычно протекает в легкой форме с такими симптомами, как сыпь, низкая температура (<39 ° C), тошнота и легкий конъюнктивит.Сыпь, которая возникает в 50–80% случаев, обычно начинается на лице и шее, а затем распространяется по всему телу и длится 1–3 дня. Увеличение лимфатических узлов за ушами и на шее - наиболее характерный клинический признак. У инфицированных взрослых, чаще женщин, может развиться артрит и болезненность суставов, которые обычно длятся от 3 до 10 дней.
\ nПосле заражения человека вирус распространяется по организму примерно за 5-7 дней. Симптомы обычно появляются через 2–3 недели после заражения. Наиболее заразный период обычно наступает через 1–5 дней после появления сыпи.
\ nКогда женщина заражается вирусом краснухи на ранних сроках беременности, вероятность передачи вируса своему плоду составляет 90%. Это может вызвать смерть плода или вызвать СВК. Младенцы с СВК могут выделять вирус в течение года и более.
\ nСиндром врожденной краснухи
\ nДети с СВК могут страдать нарушениями слуха, пороками зрения и сердца и другими пожизненными инвалидностями, включая аутизм, сахарный диабет и дисфункцию щитовидной железы, многие из которых требуют дорогостоящей терапии, хирургических операций и другого дорогостоящего ухода.
\ nСамый высокий риск СВК наблюдается в странах, где женщины детородного возраста не имеют иммунитета к этой болезни (либо из-за вакцинации, либо из-за краснухи). До введения вакцины до 4 детей на 1000 живорождений рождались с СВК.
\ nВакцинация
\ nВакцина против краснухи представляет собой живой аттенуированный штамм, и разовая доза дает более 95% стойкого иммунитета, который аналогичен иммунитету, вызванному естественной инфекцией.
\ nВакцины против краснухи доступны либо в моновалентной форме (вакцина, направленная только на один патоген), либо, чаще, в комбинациях с другими вакцинами, такими как вакцины против кори (MR), кори и эпидемического паротита (MMR) или кори, эпидемического паротита. и ветряная оспа (MMRV).
\ nПобочные реакции после вакцинации обычно умеренные. Они могут включать боль и покраснение в месте инъекции, субфебрильную температуру, сыпь и мышечные боли. Кампании массовой иммунизации в Американском регионе с участием более 250 миллионов подростков и взрослых не выявили каких-либо серьезных побочных реакций, связанных с вакциной.
\ nОтветные меры ВОЗ
\ nВОЗ рекомендует всем странам, которые еще не внедрили вакцину против краснухи, подумать о том, чтобы сделать это, используя существующие, хорошо зарекомендовавшие себя программы иммунизации против кори.На сегодняшний день четыре региона ВОЗ поставили цели по устранению этой предотвратимой причины врожденных дефектов. В 2015 г. Американский регион ВОЗ первым в мире был объявлен свободным от эндемичной передачи краснухи.
\ nЧисло стран, использующих вакцины против краснухи в своих национальных программах, продолжает неуклонно расти. По состоянию на декабрь 2018 г. 168 из 194 стран ввели вакцины против краснухи, а глобальный охват оценивается в 69%. Зарегистрированные случаи краснухи снизились на 97% — с 670 894 случаев в 102 странах в 2000 году до 14 621 случая в 151 стране в 2018 году.Показатели СВК наиболее высоки в регионах ВОЗ, Африки и Юго-Восточной Азии, где охват вакцинацией самый низкий.
\ nВ апреле 2012 года Инициатива по борьбе с корью — теперь известная как Инициатива по кори и краснухе — запустила Глобальный стратегический план по борьбе с корью и краснухой, который охватывает период 2012-2020 годов. План включает ряд глобальных целей на 2020 год.
\ nК концу 2020 года
\ n- \ n
- Достичь элиминации кори и краснухи как минимум в 5 регионах ВОЗ. \ n
Согласно отчету об оценке Глобального плана действий в отношении вакцин (GVAP) 2018 года, подготовленного Стратегической консультативной группой экспертов ВОЗ (SAGE) по иммунизации, борьба с краснухой отстает: 26 стран все еще внедряют вакцину, а две регионы (Африка и Восточное Средиземноморье) еще не определили цели элиминации краснухи или борьбы с ней.
\ nSAGE рекомендует как можно быстрее включить вакцинацию против краснухи в программы иммунизации, чтобы обеспечить дополнительные успехи в борьбе с краснухой. Как один из членов-учредителей Инициативы по борьбе с корью и краснухой, ВОЗ оказывает техническую поддержку правительствам и сообществам в улучшении программ плановой иммунизации и проведении целевых кампаний вакцинации. Кроме того, Глобальная лабораторная сеть ВОЗ по кори и краснухе поддерживает диагностику случаев краснухи и СВК и отслеживание распространения вирусов краснухи.
«,» datePublished «:» 2019-10-04T07: 00: 00.0000000 + 00: 00 «,» image «:» https://www.who.int/images/default-source/imported/rwanda-measles- rubella-Vacine.jpg? sfvrsn = a7078766_0 «,» publisher «: {» @ type «:» Organization «,» name «:» Всемирная организация здравоохранения: ВОЗ «,» logo «: {» @ type «:» ImageObject » , «url»: «https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg», «width»: 250, «height»: 60}}, «dateModified»: «2019-10-04T07: 00: 00.0000000 + 00: 00 »,« mainEntityOfPage »:« https://www.who.int/news-room/fact-sheets/detail/rubella »,« @context »:« http: // schema.org «,» @ type «:» Article «};Краснуха (немецкая корь или трехдневная корь)
Последняя редакция: январь 2012 г.
Что такое краснуха?
Краснуха — очень заразное вирусное заболевание, характеризующееся незначительным повышением температуры тела, легкой сыпью и увеличением лимфатических узлов. Хотя в большинстве случаев краснуха легкая, если краснуха заразится на ранних сроках беременности, она может передаваться от матери к ее развивающемуся ребенку через кровоток и приводить к врожденным дефектам и / или гибели плода. В результате широко распространенной иммунизации краснуха не циркулирует в Соединенных Штатах, но может заразиться во время зарубежных поездок.
Кто болеет краснухой?
Число случаев краснухи резко снизилось в Соединенных Штатах после введения вакцины против краснухи в 1969 году. Наибольшее снижение было среди детей. Взрослые составляют все большую долю тех немногих случаев, которые все еще встречаются в Соединенных Штатах. Часто это лица, не получившие вакцинацию по религиозным причинам, или иммигранты иностранного происхождения, прибывшие из районов, где вакцина против краснухи обычно не используется. Краснуха по-прежнему остается распространенным заболеванием во многих частях мира, и риск заражения краснухой за пределами США высок.Путешественники в страны, где все еще имеют место случаи краснухи, должны быть невосприимчивыми к краснухе.
Как передается краснуха?
Краснуха передается при прямом контакте с выделениями из носа или горла инфицированных людей. Краснуха также может передаваться при вдыхании капель, которые выбрасываются в воздух, когда инфицированный человек чихает, кашляет или разговаривает.
Каковы симптомы краснухи?
Краснуха — легкое заболевание, которое может проявляться незначительными симптомами или не проявляться вовсе. Симптомы могут включать сыпь, небольшое повышение температуры, боли в суставах, головную боль, дискомфорт, насморк, боль в горле и покраснение глаз.Лимфатические узлы сразу за ушами и в задней части шеи могут опухать, вызывая некоторую болезненность и / или боль. Сыпь, которая может быть зудящей, сначала появляется на лице и распространяется с головы на ногу, продолжаясь около трех дней. Почти половина всех случаев краснухи протекает без сыпи.
Как скоро появляются симптомы?
Обычный инкубационный период краснухи составляет 14 дней; с диапазоном от 12 до 23 дней.
Какие осложнения связаны с краснухой?
Осложнения чаще возникают у взрослых женщин, которые могут страдать от артрита или артралгии, часто поражая пальцы, запястья и колени.Эти симптомы со стороны суставов редко длятся более месяца после появления сыпи.
До 85 процентов младенцев, инфицированных краснухой в первом триместре беременности, страдают врожденными дефектами и / или неврологическими отклонениями (синдром врожденной краснухи, СВК).
Как лечить краснуху?
Специального лечения краснухи не существует.
Когда и как долго человек может передавать краснуху?
Краснуха может передаваться от семи до семи дней после появления сыпи.
Придает ли человеку иммунитет в прошлом заражение краснухой?
Да. Иммунитет, приобретенный после заражения болезнью, обычно постоянный.
Что такое вакцина от краснухи?
Вакцина против краснухи вводится в виде комбинированной вакцины против кори, эпидемического паротита и краснухи (MMR) и рекомендуется всем, кто родился 1 января 1957 г. или позднее и не имеет лабораторных доказательств иммунитета к краснухе. Рождение до 1957 г. не является приемлемым доказательством иммунитета к краснухе для женщин, которые могли забеременеть; женщины детородного возраста должны пройти проверку на иммунитет и при необходимости получить вакцину от краснухи.
Хотя в качестве приемлемого доказательства иммунитета к краснухе требуется только одна доза вакцины против краснухи, дети должны получить две дозы вакцины MMR. Вакцина против краснухи впервые вводится ребенку в первый день рождения или после него в виде вакцины MMR. Дети обычно получают первую дозу в возрасте от 12 до 15 месяцев, а вторую дозу до поступления в школу в возрасте от четырех до шести лет.
В штате Нью-Йорк вакцина против краснухи требуется всем детям, обучающимся во всех дошкольных программах и школах.Медицинский персонал и студенты колледжей также должны продемонстрировать иммунитет против краснухи.
В чем опасность отсутствия вакцинации против краснухи?
Инфекция краснухи опасна тем, что может нанести вред нерожденному ребенку. Если иммунизацию против краснухи прекратить, иммунитет к краснухе снизится и болезнь вернется. Опасность будет для беременных женщин, которые в случае заражения могут передать болезнь своим младенцам (плодам), вызывая СВК.
Что можно сделать для предотвращения распространения краснухи?
Поддержание высоких уровней иммунизации против краснухи в сообществе имеет решающее значение для борьбы с распространением вируса.Контроль распространения краснухи необходим, прежде всего, для предотвращения врожденных дефектов, вызванных СВК. Поэтому женщинам детородного возраста следует проверить свой иммунитет и при необходимости получить вакцину от краснухи. Инфицированные люди должны быть отстранены от работы или учебы во время инфекционного периода.
Что такое синдром врожденной краснухи (СВК)?
Синдром врожденной краснухи встречается по крайней мере у 25 процентов младенцев, рожденных женщинами, переболевшими краснухой в течение первых трех месяцев беременности.Заражение беременной женщины может привести к выкидышу, мертворождению или рождению ребенка с аномалиями, которые могут включать глухоту, слепоту, катаракту, пороки сердца, умственную отсталость, повреждение печени и селезенки.
ВакцинаMMR: что нужно знать
Зачем делать прививки?
Вакцина MMR может предотвратить корь , эпидемический паротит и краснуха .
До вакцинации эти болезни были очень распространены в США, особенно среди детей.
КОРЯ ( M ) может вызывать жар, кашель, насморк и красные слезящиеся глаза, за которыми обычно следует сыпь, покрывающая все тело. Это может привести к судорогам (часто связанным с лихорадкой), ушным инфекциям, диарее и пневмонии. В редких случаях корь может вызвать повреждение головного мозга или смерть.
MUMPS ( M ) может вызывать жар, головную боль, боли в мышцах, усталость, потерю аппетита, а также опухшие и болезненные слюнные железы под ушами.Это может привести к глухоте, отеку головного и / или спинного мозга, болезненному отеку яичек или яичников и, очень редко, к смерти.
RUBELLA ( R ) может вызывать жар, боль в горле, сыпь, головную боль и раздражение глаз. Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Большинство людей, вакцинированных MMR, будут защищены на всю жизнь.Вакцины и высокий уровень вакцинации сделали эти болезни гораздо менее распространенными в Соединенных Штатах.
Вакцина MMR
Детям требуется 2 дозы вакцины MMR, обычно:
Младенцы в возрасте от 6 до 11 месяцев, которые будут выезжать за пределы США. должны получить дозу вакцины MMR перед поездкой. Ребенок должен получить 2 дозы в рекомендованном возрасте для длительной защиты.
Дети старшего возраста, подростки и взрослые также нуждаются в 1 или 2 дозах вакцины MMR, если у них еще нет иммунитета к кори, эпидемическому паротиту и краснухе.Ваш лечащий врач может помочь вам определить, сколько доз вам нужно.
Третья доза вакцины MMR может быть рекомендована при определенных вспышках эпидемического паротита.
Вакцина MMR может вводиться одновременно с другими вакцинами. Дети от 12 месяцев до 12 лет могут получить вакцину MMR вместе с вакциной против ветряной оспы за один прием, известный как MMRV. Ваш лечащий врач может предоставить вам дополнительную информацию.
Поговорите со своим лечащим врачом
Сообщите своему поставщику вакцины, если человек, получающий вакцину:
Имел аллергическую реакцию после предыдущей дозы вакцины MMR или MMRV или имел какую-либо тяжелая, опасная для жизни аллергия .
Есть беременна , или думает, что беременна.
Имеет ослабленная иммунная система, или У есть родитель, брат или сестра с историей наследственных или врожденных проблем с иммунной системой .
Когда-либо было состояние , которое вызывает у него или ее синяк или кровотечение .
Недавно переливали кровь или получали другие продукты крови .
Имеет туберкулез .
Получил любые другие вакцины за последние 4 недели .
В некоторых случаях ваш лечащий врач может решить отложить вакцинацию MMR до следующего визита.
Люди с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Людям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления, прежде чем делать прививку MMR.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риски реакции на вакцину
Болезненность, покраснение или сыпь в месте укола, а также сыпь по всему телу после вакцинации MMR.
После вакцинации MMR иногда возникают лихорадка или отек щек или шеи.
Более серьезные реакции случаются редко. Они могут включать судороги (часто связанные с лихорадкой), временную боль и скованность в суставах (в основном у подростков или взрослых женщин), пневмонию, отек головного и / или спинного мозга или временное низкое количество тромбоцитов, которое может вызвать необычное кровотечение. или синяк.
У людей с серьезными проблемами иммунной системы эта вакцина может вызвать инфекцию, которая может быть опасной для жизни. Людям с серьезными проблемами иммунной системы не следует делать вакцину MMR.
Иногда люди теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS).Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетить Веб-сайт VAERS или позвоните 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских рекомендаций .
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, созданная для компенсации людям, которые могли быть травмированы некоторыми вакцинами.Посетить Веб-сайт VICPвнешний значок на или позвоните 1-800-338-2382 , чтобы узнать о программе и о подаче иска. Срок подачи иска о компенсации ограничен.
Как я могу узнать больше?
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.