Содержание
Что такое короткая шейка матки: определение и нормы
Короткая шейка матки — это состояние, которое может вызвать немало тревог у будущих мам. Но что же это такое на самом деле? Давайте разберемся без лишней паники. Представьте себе воздушный шарик — шейка матки похожа на его горлышко. Обычно она плотно закрыта, удерживая ребенка внутри. Но иногда это «горлышко» становится короче, чем нужно. Вот тут-то и начинается самое интересное!
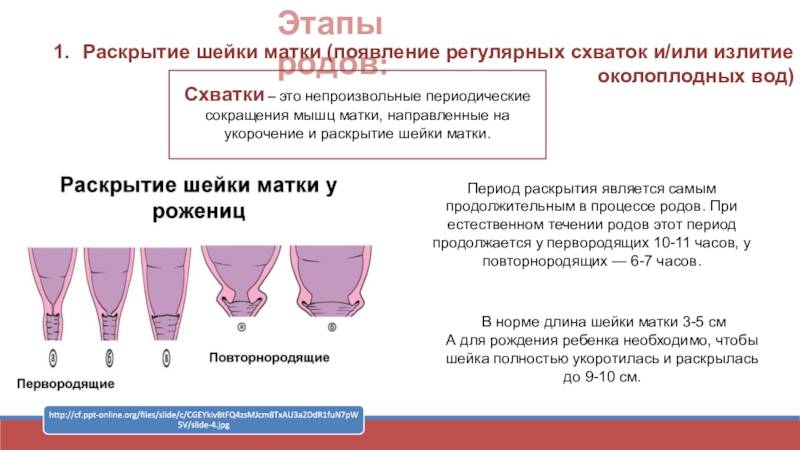
В норме длина шейки матки во время беременности должна быть не менее 3-4 см. Если же она меньше 2,5 см, врачи начинают бить тревогу. Но не спешите паниковать! Даже при такой длине многие женщины успешно вынашивают и рожают здоровых малышей. Всё индивидуально, и ваш случай может оказаться именно таким счастливым исключением.
Но почему же это происходит? Причин может быть масса: от генетической предрасположенности до перенесенных ранее операций. Иногда виноваты гормональные сбои, а порой – чрезмерные физические нагрузки. Бывает, что шейка укорачивается из-за многоплодной беременности – ведь тут нагрузка на организм в два раза больше!
Симптомы и диагностика: когда бить тревогу?
Как же понять, что у вас короткая шейка матки? Вот в чем загвоздка – явных симптомов может и не быть! Иногда женщины жалуются на тянущие боли внизу живота или необычные выделения. Но чаще всего эту проблему выявляют только при УЗИ. Вот почему так важно регулярно посещать врача и проходить все необходимые обследования.
Диагностика обычно включает в себя трансвагинальное УЗИ – звучит страшновато, но на деле процедура безболезненная и очень информативная. Врач может также назначить анализы на инфекции и гормоны, чтобы исключить другие причины проблем с шейкой матки.
Лечение: от постельного режима до серкляжа
Что же делать, если диагноз подтвердился? Не паникуйте, есть много способов сохранить беременность! Всё зависит от конкретной ситуации. Иногда достаточно просто больше отдыхать и избегать физических нагрузок. В других случаях врач может назначить препараты для поддержания гормонального баланса или антибиотики, если обнаружена инфекция.
А вот если ситуация серьезная, может понадобиться серкляж – это такая хирургическая процедура, при которой шейку матки буквально «зашивают», чтобы предотвратить преждевременные роды. Звучит пугающе, но на деле процедура довольно безопасная и эффективная. Многие женщины после серкляжа успешно донашивают беременность до положенного срока.
Личный опыт: история Марины
Давайте послушаем историю Марины, которая столкнулась с этой проблемой на 20-й неделе беременности. «Когда врач сказал мне о короткой шейке матки, я чуть в обморок не упала! Думала, всё, прощай, мечта о малыше. Но оказалось, что это не приговор. Мне назначили постельный режим и прогестерон. Было нелегко лежать целыми днями, но ради ребенка я была готова и не на такое. В итоге я родила здорового мальчика на 38-й неделе. Так что девочки, не отчаивайтесь, всё возможно!»
Профилактика: как снизить риски?
Можно ли предотвратить укорочение шейки матки? К сожалению, волшебной таблетки не существует. Но есть несколько простых правил, которые помогут снизить риски:
- Регулярно посещайте гинеколога, даже если не планируете беременность
- Следите за своим здоровьем, особенно за гормональным фоном
- Избегайте чрезмерных физических нагрузок во время беременности
- При первых признаках дискомфорта обращайтесь к врачу
Помните, что ваше здоровье – в ваших руках. Будьте внимательны к себе, и ваш организм отблагодарит вас здоровой беременностью и крепким малышом.
Мифы и реальность: что говорят на форумах?
Короткая шейка матки форум – это настоящее поле битвы мнений и советов. Чего там только не прочитаешь! Кто-то уверяет, что это конец света, другие рассказывают чудесные истории выздоровления. Как же отличить правду от вымысла?
Миф №1: «Короткая шейка матки – это приговор». Реальность: многие женщины успешно вынашивают детей даже с этим диагнозом. Всё зависит от индивидуальной ситуации и своевременного лечения.
Миф №2: «Если у вас короткая шейка матки, вы обязательно родите раньше срока». Реальность: при правильном ведении беременности многие доходят до 38-40 недель без проблем.
Миф №3: «Народные средства помогут лучше, чем врачи». Реальность: только квалифицированный врач может назначить правильное лечение. Самолечение может быть опасно для вас и ребенка.
Исследования и статистика: что говорит наука?
А теперь давайте обратимся к науке. Согласно исследованию, опубликованному в журнале «Obstetrics & Gynecology» в 2019 году, около 1% беременных женщин сталкиваются с проблемой короткой шейки матки. Но при этом более 70% из них при правильном ведении беременности рожают в срок здоровых детей.
Другое интересное исследование, проведенное в Швеции, показало, что ранняя диагностика и своевременное лечение могут снизить риск преждевременных родов на 30-40%. Вот почему так важно регулярно проходить УЗИ и не пропускать визиты к врачу.
Психологический аспект: как справиться со стрессом?
Диагноз «короткая шейка матки» может стать настоящим стрессом для будущей мамы. Как же сохранить спокойствие и позитивный настрой? Вот несколько советов от психологов:
- Больше общайтесь с близкими. Поделитесь своими переживаниями, не держите всё в себе.
- Найдите хобби, которое можно практиковать даже в постельном режиме. Может, пора научиться вязать или освоить новый язык?
- Практикуйте медитацию и дыхательные упражнения. Они помогут снизить уровень стресса.
- Ведите дневник. Записывайте свои мысли и чувства, это поможет разложить всё по полочкам.
Помните, ваше эмоциональное состояние напрямую влияет на малыша. Постарайтесь сосредоточиться на позитивных моментах и верить в лучшее.
Жизнь после диагноза: что дальше?
Итак, диагноз поставлен, лечение назначено. Что теперь? Жизнь продолжается, просто с некоторыми корректировками. Возможно, придется отказаться от активного спорта и долгих прогулок. Может быть, придется чаще лежать и реже выходить из дома. Но это временные меры ради большой цели – рождения здорового малыша.
Используйте это время с пользой. Читайте книги о воспитании детей, общайтесь с другими мамами, готовьтесь к встрече с малышом. И помните – вы сильнее, чем кажетесь! Тысячи женщин проходят через это и выходят победителями. Вы тоже справитесь!
Причины укорочения шейки матки: от генетики до образа жизни
Укорочение шейки матки — это как непрошеный гость на вечеринке беременности. Вроде бы всё шло гладко, а тут — бац! — и появляется эта проблема. Но откуда она берётся? Почему у одних женщин шейка матки кр
Диагностика: как выявить проблему на ранних сроках беременности
Раннее выявление проблем с шейкой матки – это как найти иголку в стоге сена, только эта иголка может спасти вашу беременность. Но не паникуйте раньше времени! Современная медицина вооружена целым арсеналом методов, позволяющих заметить неладное задолго до того, как ситуация станет критической. Итак, как же докопаться до истины и не упустить важные сигналы?
Первый шаг – регулярные визиты к врачу. Да-да, те самые, которые иногда так хочется пропустить. Но именно на этих осмотрах доктор может заподозрить неладное. Как? А вот тут начинается самое интересное! Врач использует целый набор инструментов, от простого гинекологического осмотра до высокотехнологичных методов диагностики.
УЗИ: взгляд изнутри
Ультразвуковое исследование – это как подводная лодка с перископом, только вместо океанских глубин мы исследуем тайны женского организма. Трансвагинальное УЗИ позволяет измерить длину шейки матки с точностью до миллиметра. Звучит страшновато? На самом деле процедура безболезненна и занимает всего несколько минут. А информации дает – море!
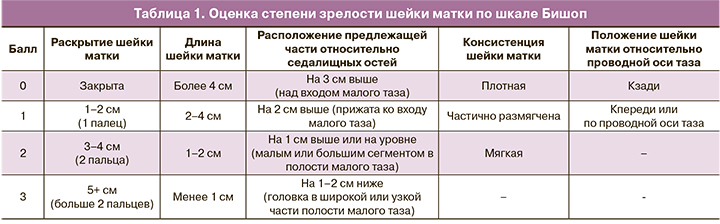
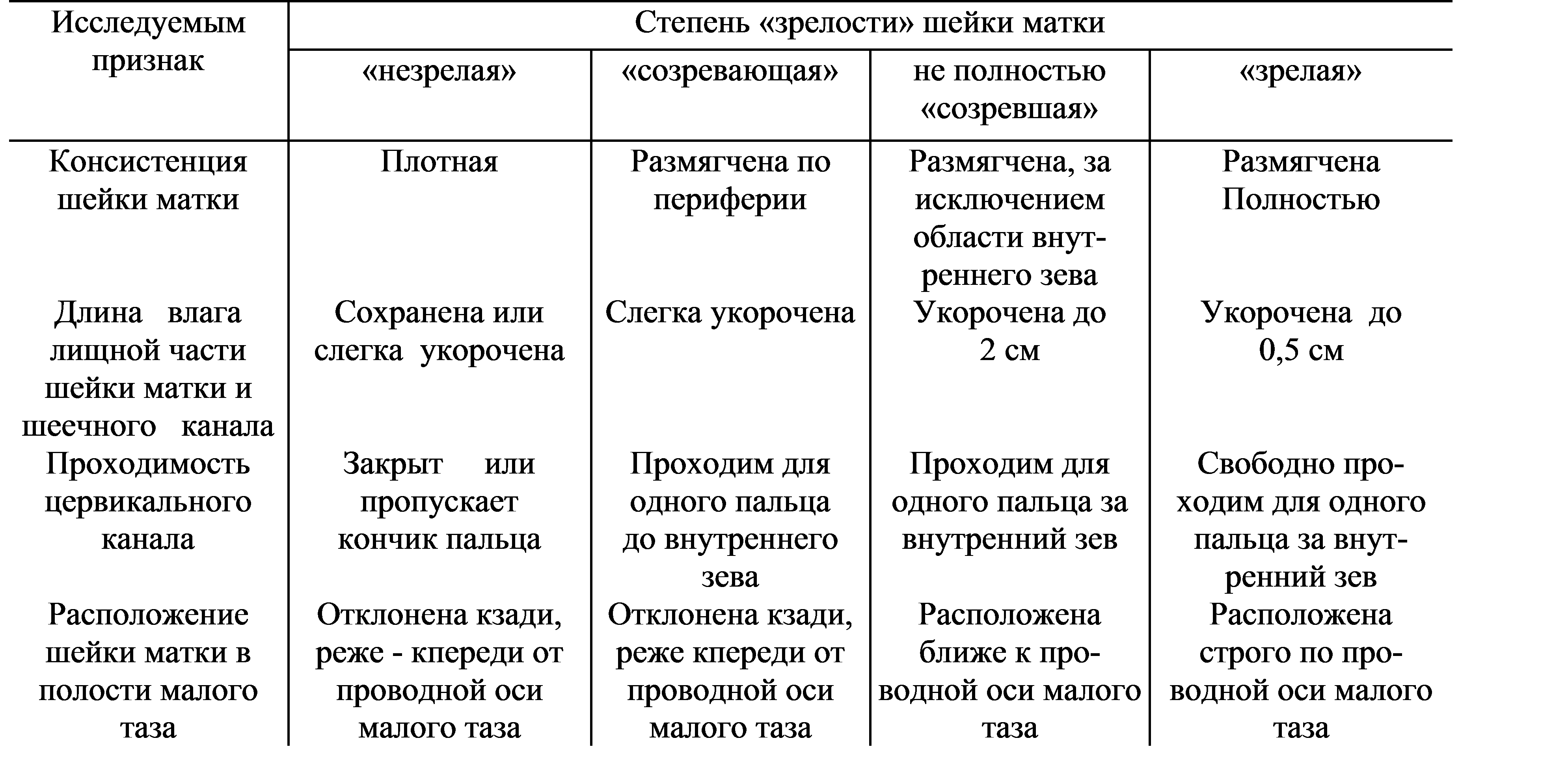
Что же такое короткая шейка матки с точки зрения УЗИ? В норме длина шейки в первом триместре составляет 30-50 мм. Если же она короче 25 мм, это уже повод насторожиться. Но не спешите бить тревогу – всё индивидуально, и ваш случай может быть исключением из правил.
Цервикометрия: математика на страже здоровья
Цервикометрия – это не просто красивое слово, а целая наука. Представьте, что шейка матки – это крепость, которая защищает вашего малыша. А цервикометрия – это как регулярная проверка прочности стен этой крепости. Врач измеряет не только длину шейки, но и ее форму, состояние внутреннего зева. Всё это складывается в общую картину, которая позволяет оценить риски преждевременных родов.
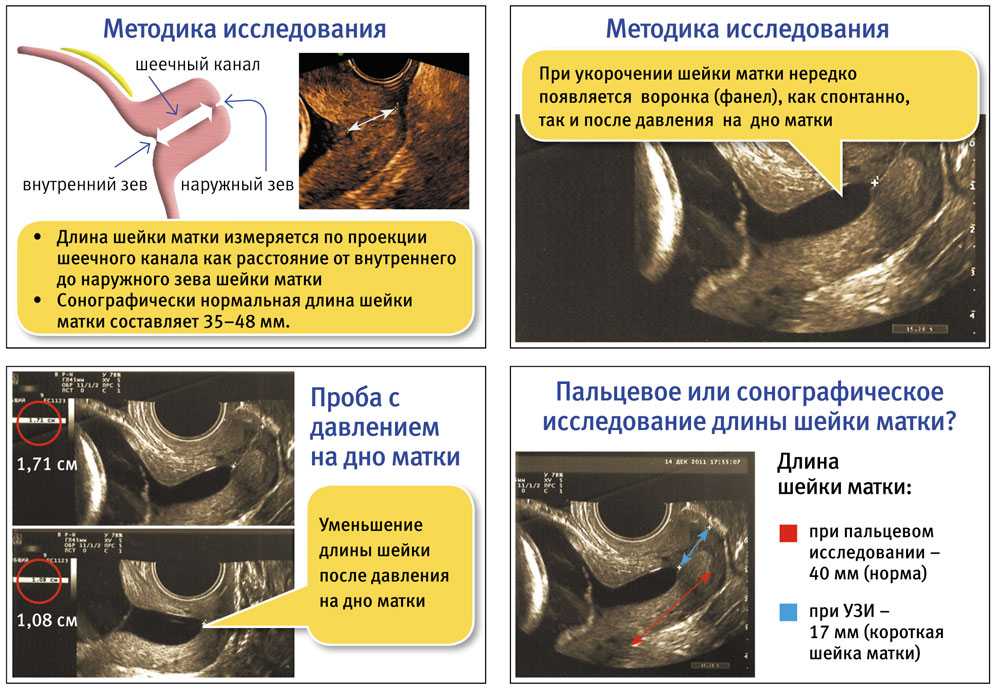
Интересный факт: исследования показывают, что цервикометрия, проведенная на 18-24 неделе беременности, может предсказать риск преждевременных родов с точностью до 70%. Неплохо для простого измерения, правда?
Тест на фетальный фибронектин: биохимия спешит на помощь
А вот и ещё один хитрый трюк из арсенала современной медицины. Фетальный фибронектин – это белок, который в норме появляется во влагалищном секрете только после 35-й недели беременности. Если же его обнаруживают раньше, это может быть сигналом опасности.
Как это работает? Представьте, что ваш организм – это сложный механизм, а фетальный фибронектин – это как индикатор на приборной панели. Загорелся раньше времени? Значит, пора проверить двигатель! В н
Риски и осложнения: реальные истории с форумов будущих мам
Форумы будущих мам — это настоящая сокровищница информации, где можно найти как ценные советы, так и душераздирающие истории. Короткая шейка матки форум — тема, которая не сходит с первых страниц обсуждений. Здесь женщины делятся своими переживаниями, страхами и, что самое главное, опытом преодоления этой непростой ситуации.
Возьмем, к примеру, историю Анны, 28-летней первородящей. «На 22-й неделе врач огорошил меня новостью о короткой шейке матки. Я была в панике! Казалось, что мир рушится. Но благодаря поддержке на форуме я узнала, что это не приговор. Мне назначили прогестерон и постельный режим. Было тяжело, но я справилась. Сейчас моей дочке уже 2 года, и она радует нас каждый день!»
А вот что рассказывает Елена, мама двойняшек: «При многоплодной беременности риск укорочения шейки матки выше. Я это знала, но все равно оказалась не готова к диагнозу. На форуме нашла поддержку и ценные советы. Главное — не паниковать и строго следовать рекомендациям врача. Мне сделали серкляж на 18-й неделе, и я благополучно доносила до 36 недель!»
Риски: о чем молчат врачи?
Но не все истории заканчиваются так благополучно. Короткая шейка матки может привести к серьезным осложнениям. Самое страшное из них — преждевременные роды. На форумах можно найти немало рассказов о том, как женщины теряли детей из-за этой проблемы. Почему же врачи порой умалчивают о рисках?
Дело в том, что каждый случай индивидуален. То, что для одной женщины станет фатальным, для другой может пройти незамеченным. Врачи стараются не нагнетать обстановку, чтобы не вызвать лишнего стресса у будущих мам. Но знать о возможных рисках все же стоит.
- Преждевременные роды
- Выкидыш
- Инфекции
- Осложнения после серкляжа
Это лишь краткий список того, с чем могут столкнуться женщины с короткой шейкой матки. Но не спешите паниковать! Помните, что своевременное выявление проблемы и правильное лечение значительно снижают все эти риски.
Методы лечения: что работает, а что нет?
На форумах можно найти массу советов по лечению короткой шейки матки. От народных средств до экзотических процедур. Но что действительно работает? Давайте разберемся.
Прогестерон — это, пожалуй, самый популярный метод лечения. Многие женщины отмечают его эффективность. «После двух недель приема прогестерона моя шейка матки удлинилась на целый сантиметр!» — пишет одна из форумчанок. Но есть и те, кому он не помог. Все индивидуально, и только врач может определить, подходит ли вам этот метод.
Серкляж — хирургическая процедура, которая вызывает немало споров. Кто-то считает ее спасением, а кто-то — неоправданным риском. «Мне сделали серкляж на 16-й неделе. Было страшно, но это спасло моего ребенка», — делится опытом Марина. А вот Ольга рассказывает другую историю: «После серкляжа у меня началось воспаление. Пришлось снимать швы, и я потеряла ребенка». Как видите, риски есть всегда, и решение о серкляже должно приниматься очень взвешенно.
А как насчет народных средств? На форумах можно найти советы пить отвар крапивы, делать компрессы с ромашкой и даже использовать тампоны с медом. Но будьте осторожны! Такие методы не имеют научного подтверждения и могут быть опасны. Всегда консультируйтесь с врачом, прежде чем что-то пробовать.
Психологический аспект: как не сойти с ума от тревоги?
Диагноз «короткая шейка матки» может стать настоящим испытанием для психики. Как же справиться с постоянной тревогой и страхом? Вот несколько советов от опытных мам с форумов:

- Найдите группу поддержки. Общение с теми, кто прошел через это, очень помогает.
- Займитесь медитацией или йогой. Многие отмечают, что это снижает уровень стресса.
- Ведите дневник. Записывайте свои мысли и чувства, это помогает разложить все по полочкам.
- Не зацикливайтесь на диагнозе. Найдите хобби, которым можно заниматься даже в постельном режиме.
«Я чуть не свихнулась от постоянных мыслей о том, что может пойти не так. Но потом начала вязать. Это так успокаивает! К концу беременности у меня был целый гардероб для малыша», — делится опытом Анастасия.
Жизнь после родов: что дальше?
Многих будущих мам волнует вопрос: а что будет после родов? Повлияет ли короткая шейка матки на дальнейшую жизнь? Давайте посмотрим, что говорят об этом женщины на форумах.
«После рождения дочки моя шейка матки пришла в норму. Врач сказал, что для следующей беременности это уже не будет проблемой», — рассказывает Ирина. И это не единичный случай. Многие женщины отмечают, что после родов проблема исчезает сама собой.
Но есть и другие истории. «У меня короткая шейка матки осталась и после родов. Врач сказал, что при следующей беременности нужно будет наблюдаться с самых ранних сроков», — пишет Ольга. Это еще раз подтверждает, что каждый случай индивидуален.
А как насчет влияния на интимную жизнь? Этот вопрос волнует многих. «Честно говоря, я боялась, что после всех манипуляций с шейкой матки у меня будут проблемы в интимной жизни. Но все оказалось в порядке. Никакого дискомфорта!», — делится опытом Татьяна.
Профилактика: можно ли предотвратить проблему?
Конечно, лучше предотвратить проблему, чем потом ее решать. Но возможно ли это в случае с короткой шейкой матки? Мнения на форумах расходятся.
«Я уверена, что мои проблемы с шейкой матки начались из-за тяжелых физических нагрузок до беременности. Девочки, берегите себя!», — предупреждает Алина. И в этом есть доля правды. Чрезмерные нагрузки действительно могут повлиять на состояние шейки матки.
А вот Марина считает, что все дело в инфекциях: «У меня нашли микоплазму перед беременностью. Вылечила, но шейка все равно оказалась короткой. Теперь всем советую проверяться на инфекции заранее». И это тоже верно. Инфекции могут ослабить шейку матки.
Но есть и те, кто уверен, что предотвратить проблему невозможно. «У меня идеальное здоровье, никаких инфекций, а шейка все равно укоротилась. Видимо, такая особенность организма», — пишет Екатерина.
Так что же делать? Лучший совет — это внимательно относиться к своему здоровью. Регулярно посещайте гинеколога, следите за общим состоянием организма, избегайте стрессов и чрезмерных нагрузок. И помните, что
Методы лечения и профилактики: от медикаментов до швов на шейке матки
Короткая шейка матки – это не приговор, а вызов, с которым можно справиться. Но как же бороться с этим коварным состоянием? Существует целый арсенал методов, от простых до высокотехнологичных. Представьте, что ваша матка – это крепость, а шейка – ворота. Наша задача – укрепить эти ворота всеми доступными способами. И поверьте, средств для этого немало!
Начнем с самого простого – постельного режима. Звучит банально, но это работает! Представьте, что вы – драгоценная ваза, которую нужно бережно хранить. Меньше движений – меньше нагрузка на шейку матки. Но не думайте, что придется круглосуточно лежать пластом. Умеренная активность не только разрешена, но и полезна. Главное – найти золотую середину.
Гормональная терапия: балансируем на грани
А теперь перейдем к более серьезной артиллерии – гормональной терапии. Прогестерон – вот настоящий рыцарь в сияющих доспехах для беременных с короткой шейкой матки. Этот гормон помогает сохранить беременность, укрепляя шейку матки. Но не спешите бежать в аптеку – только врач может назначить правильную дозировку. Помните, что с гормонами шутки плохи – передозировка может навредить не меньше, чем недостаток.
На форумах часто можно встретить истории о чудодейственных народных средствах. «Пейте отвар крапивы!», «Ешьте мед с прополисом!» – советуют доморощенные эксперты. Но давайте смотреть правде в глаза – научных доказательств эффективности таких методов нет. А вот навредить они вполне могут. Так что оставьте народную медицину для менее серьезных случаев.
Серкляж: швейных дел мастер
Если ситуация совсем критическая, врачи могут предложить серкляж. Что это за зверь такой? Представьте, что шейку матки буквально зашивают, как расползающийся шов на любимых джинсах. Звучит экстремально? Возможно. Но эта процедура спасла немало беременностей. Серкляж обычно проводят под местной анестезией, и уже через пару дней вы сможете вернуться домой. Конечно, придется поберечься, но результат того стоит.

Однако у серкляжа есть и обратная сторона медали. Риск инфекций, преждевременных схваток – все это нужно учитывать. Поэтому решение о проведении этой процедуры принимается очень взвешенно. И да, подготовьтесь морально – швы придется снимать ближе к родам. Но не волнуйтесь, это не больнее, чем обычный визит к гинекологу.
Акушерский пессарий: современный подход
А вот и еще один интересный метод – акушерский пессарий. Это такое силиконовое кольцо, которое вводится во влагалище и поддерживает шейку матки. Звучит необычно, правда? Но эффективность этого метода подтверждена научно. Пессарий можно использовать даже в тех случаях, когда серкляж противопоказан. И что особенно приятно – его можно установить амбулаторно, без госпитализации.
Но и у пессария есть свои минусы. Некоторые женщины жалуются на дискомфорт и увеличение выделений. Кроме того, нужно регулярно посещать врача для контроля. Но согласитесь, это небольшая цена за возможность выносить здорового малыша.
Медикаментозная поддержка: таблетки на страже
Помимо гормональной терапии, врачи могут назначить и другие препараты. Например, токолитики – лекарства, подавляющие сокращения матки. Они помогают предотвратить преждевременные роды. А если есть риск инфекции, может понадобиться курс антибиотиков. Но помните – самолечение здесь неуместно. Только врач может определить, какие препараты и в какой дозировке вам нужны.
На форумах часто можно встретить советы по приему витаминов и БАДов. И действительно, правильное питание играет важную роль. Фолиевая кислота, витамин D, омега-3 жирные кислоты – все это может помочь. Но опять же, консультация с врачом обязательна. Избыток витаминов может быть так же вреден, как и их недостаток.
Психологическая поддержка: не забываем о душе
Знаете, что еще важно? Психологическое состояние. Стресс – главный враг беременности. А диагноз «короткая шейка матки» может серьезно подпортить нервы. Как же с этим бороться? Методов масса – от медитации до арт-терапии. Главное – найти то, что подходит именно вам.
Многие женщины отмечают, что им помогает общение с теми, кто уже прошел через это. На форумах можно найти немало групп поддержки. Только будьте осторожны – не принимайте на веру все, что там пишут. Помните, что каждый случай индивидуален.
Физическая активность: двигаемся с умом
А как насчет физических упражнений? Многие думают, что при короткой шейке матки нужно лежать и не двигаться. Но это не совсем так. Умеренная активность не только разрешена, но и полезна. Легкая йога, специальная гимнастика для беременных – все это может помочь укрепить мышцы и улучшить кровообращение.
Но будьте осторожны! Никаких прыжков, бега и поднятия тяжестей. И обязательно согласуйте программу упражнений с врачом. Помните, что ваша цель – не олимпийская медаль, а здоровая беременность.
Питание: едим за двоих, но с умом
Правильное питание – еще один важный аспект. Нет, речь не о том, чтобы есть за двоих. Качество важнее количества. Белок, клетчатка, витамины – вот ваши лучшие друзья. А вот от фастфуда и сладостей лучше отказаться. И не забывайте о водном балансе – достаточное количество жидкости помогает поддерживать нормальный объем околоплодных вод.
На форумах часто можно встретить советы по употреблению определенных продуктов для укрепления шейки матки. Но научных доказательств эффективности таких диет нет. Лучше придерживайтесь сбалансированного рациона, рекомендованного вашим врачом.
Мониторинг состояния: держим руку на пульсе
Регулярный контроль – вот ключ к успеху. УЗИ, анализы, осмотры гинеколога – все это необходимо для своевременного выявления проблем. Современные технологии позволяют очень точно измерять длину шейки матки и оценивать риски.
Некоторые клиники предлагают даже домашний мониторинг с помощью специальных устройств. Это позволяет отслеживать состояние шейки матки в режиме реального времени. Но помните, что такие гаджеты не заменят регулярных визитов к врачу.
Альтернативные методы: на грани науки
А как насчет нетрадиционной медицины? Акупунктура, гомеопатия, остеопатия – все эти методы имеют своих сторонников. Но научных доказательств их эффективности при короткой шейке матки пока нет. Если вы все же решите попробовать что-то из этого, обязательно сообщите своему врачу. И помните, что альтернативные методы должны дополнять, а не заменять традиционное лечение.

На форумах можно найти массу историй о чудесных исцелениях с помощью экзотических методов. Но подходите к таким рассказам критически. То, что помогло одной женщине, может быть бесполезно или даже вредно для другой.
Беременность с короткой шейкой: особенности ведения и рекомендации врачей
Короткая шейка матки – это как неожиданный поворот сюжета в захватывающем романе под названием «Беременность». Вроде бы всё шло гладко, и вдруг – бац! – новый поворот. Но не спешите захлопывать книгу. Эта глава может стать одной из самых интересных и поучительных. Итак, как же вести беременность с этим коварным диагнозом?
Прежде всего, запомните: паника – ваш злейший враг. Да, ситуация непростая, но вполне решаемая. Представьте, что вы капитан корабля, попавшего в шторм. Ваша задача – не паниковать, а грамотно маневрировать. И первый маневр – это визит к опытному акушеру-гинекологу.
Частые визиты к врачу: дружим с белым халатом
Готовьтесь к тому, что теперь вы станете частым гостем в кабинете врача. Но не воспринимайте это как наказание – это ваш шанс быть в курсе всех изменений и вовремя реагировать на них. Обычно при короткой шейке матки рекомендуют посещать врача каждые 2-3 недели. Да, это чаще, чем при обычной беременности, но игра стоит свеч, не так ли?
На форумах часто можно встретить жалобы на частые визиты к врачу. «Я уже выучила наизусть все плакаты в коридоре поликлиники!», – шутят будущие мамы. Но помните, что каждый визит – это шаг к благополучному завершению беременности.
УЗИ: заглянем внутрь
УЗИ станет вашим верным спутником на протяжении всей беременности. Но не пугайтесь – это абсолютно безопасная процедура. Представьте, что это окошко в мир вашего малыша. С помощью УЗИ врач сможет контролировать длину шейки матки, состояние плода и количество околоплодных вод.
Интересный факт: некоторые исследования показывают, что трансвагинальное УЗИ дает более точные результаты при измерении длины шейки матки, чем трансабдоминальное. Так что не удивляйтесь, если врач предложит именно этот метод.
Постельный режим: отдыхаем со смыслом
Многие врачи рекомендуют постельный режим при короткой шейке матки. Но что это значит? Нужно ли круглосуточно лежать, уставившись в потолок? Конечно, нет! Постельный режим не означает полного бездействия. Это скорее образ жизни, при котором вы избегаете чрезмерных нагрузок.
Представьте, что ваш организм – это завод по производству малыша. А постельный режим – это оптимизация производства. Вы убираете лишние процессы, чтобы сосредоточиться на главном – вынашивании ребенка.
Питание: едим за двоих, но с умом
Правильное питание при короткой шейке матки – это не просто прихоть врачей. Это необходимость. Ваш рацион должен быть богат белком, который необходим для укрепления тканей. Кроме того, не забывайте о продуктах, богатых витамином С и цинком – они помогают в синтезе коллагена, который так важен для шейки матки.
А вот от чего стоит отказаться, так это от острой, жирной и слишком соленой пищи. Эти продукты могут вызвать отеки, что совсем ни к чему при вашем состоянии. И да, забудьте про алкоголь и сигареты – это табу для всех беременных, а для вас – вдвойне.
Физическая активность: двигаемся с умом
Многие думают, что при короткой шейке матки нужно полностью отказаться от физической активности. Но это не совсем так. Умеренные движения полезны – они улучшают кровообращение и помогают бороться со стрессом. Но ключевое слово здесь – умеренные.
Забудьте про бег, прыжки и поднятие тяжестей. Вместо этого обратите внимание на специальную гимнастику для беременных, йогу или пилатес. Только обязательно проконсультируйтесь с врачом перед началом занятий. И помните: если чувствуете дискомфорт – немедленно прекращайте упражнения.
Психологическое состояние: держим нервы в узде
Стресс – главный враг беременности, особенно при короткой шейке матки. Но как сохранять спокойствие, когда кажется, что весь мир против тебя? Во-первых, помните, что ваши эмоции напрямую влияют на малыша. Представьте, что вы – его защитный кокон. Чем спокойнее вы, тем комфортнее ему.

Методов борьбы со стрессом масса: от медитации до арт-терапии. Найдите то, что подходит именно вам. Многим помогает общение с другими будущими мамами, столкнувшимися с подобной проблемой. На форумах можно найти немало групп поддержки. Только не принимайте на веру все, что там пишут – каждый случай индивидуален.
Медикаментозная поддержка: таблетки на страже
В некоторых случаях врач может назначить медикаментозное лечение. Чаще всего это препараты прогестерона, которые помогают укрепить шейку матки. Кроме того, могут быть назначены витамины и микроэлементы для поддержки общего состояния организма.
Но помните: самолечение при беременности недопустимо! Даже безобидные на первый взгляд витамины могут навредить, если их принимать бесконтрольно. Все препараты должны быть назначены врачом и приниматься строго по инструкции.
Интимная жизнь: табу или нет?
Этот вопрос волнует многих будущих родителей. И неудивительно – тема довольно деликатная. В большинстве случаев при короткой шейке матки врачи рекомендуют воздержаться от интимной близости. Причина проста: механическое воздействие может спровоцировать раскрытие шейки матки.
Но не паникуйте – это не навсегда. После стабилизации состояния врач может разрешить возобновить интимную жизнь. Только помните о необходимости быть максимально осторожными и внимательными к своим ощущениям.
Работа и быт: расставляем приоритеты
Многие женщины задаются вопросом: можно ли работать с таким диагнозом? Однозначного ответа нет – все зависит от вашего состояния и характера работы. Если ваша работа связана с физическими нагрузками или стрессом, вероятно, придется взять больничный или перейти на удаленку.
То же касается и домашних дел. Забудьте про генеральные уборки и перестановку мебели. Попросите помощи у близких – сейчас самое время научиться делегировать обязанности. Помните, ваша главная работа сейчас – вынашивание малыша.
Путешествия: лучше дома
Как бы ни хотелось отправиться в отпуск, при короткой шейке матки от дальних поездок лучше отказаться. Длительное сидение в транспорте, смена климата, возможные инфекции – все это может негативно сказаться на вашем состоянии.

Но это не значит, что вы должны безвылазно сидеть дома. Короткие прогулки на свежем воздухе не только разрешены, но и полезны. Главное – не переутомляться и быть готовой в любой момент обратиться к врачу.
Подготовка к родам: готовимся заранее
Несмотря на все сложности, большинство женщин с короткой шейкой матки успешно донашивают беременность до срока. Но будьте готовы к тому, что роды могут начаться раньше запланированного срока. Поэтому сумку в роддом лучше собрать заранее.
Кроме того, обсудите с врачом план родов. В некоторых случаях может быть рекомендовано кесарево сечение. Не пугайтесь – это обычная практика, которая поможет избежать возможных осложнений.
Жизнь после диагноза: психологическая поддержка и советы от женщин с опытом
Когда врач озвучивает диагноз «короткая шейка матки», кажется, что мир рушится. Но не спешите паниковать! Тысячи женщин прошли через это и родили здоровых малышей. Как же справиться с этим психологическим ударом и настроиться на позитив? Давайте послушаем тех, кто уже прошел этот путь.
Марина, 32 года, мама двойняшек: «Когда мне поставили диагноз на 18 неделе, я думала, что сойду с ума. Форумы пестрели страшилками, родные смотрели с жалостью. Но знаете что? Я решила бороться. Нашла отличного психолога, начала медитировать и… родила двух прекрасных мальчишек на 38 неделе! Мой совет – не зацикливайтесь на диагнозе. Ваш малыш чувствует ваши эмоции, так подарите ему позитив!»
Принятие диагноза: первый шаг к победе
Принять диагноз – это как пережить маленькую потерю. Вы прощаетесь с идеей «идеальной» беременности и вступаете в новую реальность. Но помните, эта реальность не хуже – она просто другая. Психологи выделяют несколько стадий принятия: отрицание, гнев, торг, депрессия и, наконец, принятие. Не пугайтесь, если узнаете себя в этих стадиях – это нормально.
Ольга, психолог: «Многие женщины испытывают чувство вины, когда узнают о короткой шейке матки. ‘Что я сделала не так?’ – частый вопрос на консультациях. Но важно понимать: вы не виноваты. Это не наказание и не ваша ошибка. Это просто особенность вашего организма, с которой можно и нужно работать.»
Поиск поддержки: вместе мы сила
Не пытайтесь справиться со всем в одиночку. Поддержка близких, общение с теми, кто прошел через то же самое – это бесценно. Многие женщины находят утешение на форумах и в группах поддержки. Но будьте осторожны: не все советы в интернете одинаково полезны.
Анна, администратор форума «Короткая шейка матки»: «Наш форум – это место, где женщины делятся опытом и поддерживают друг друга. Но мы всегда напоминаем: советы на форуме не заменят консультацию врача. Используйте форум для эмоциональной поддержки, а медицинские вопросы решайте со специалистом.»
Методы релаксации: найдите свой способ расслабиться
Стресс – главный враг беременности, особенно при короткой шейке матки. Но как расслабиться, когда кажется, что весь мир против тебя? Методов масса: от классической медитации до рисования мандал. Главное – найти то, что подходит именно вам.
Елена, инструктор по йоге для беременных: «Многие мои ученицы с диагнозом ‘короткая шейка матки’ отмечают, что йога помогает им не только расслабиться, но и почувствовать связь с малышом. Конечно, все упражнения нужно согласовывать с врачом. Но даже простое дыхательное упражнение может творить чудеса!»
Планирование и подготовка: контроль над ситуацией
Ничто так не снижает тревожность, как чувство контроля над ситуацией. Составьте план действий, подготовьте сумку в роддом заранее, обсудите с врачом все возможные сценарии. Это поможет вам чувствовать себя более уверенно.
Светлана, мама троих детей: «С третьей беременностью у меня обнаружили короткую шейку матки. Я составила подробный план: расписала режим дня, питание, записала все вопросы к врачу. Это очень помогло мне справиться с тревогой. Когда знаешь, что делать в любой ситуации, страх отступает.»
Позитивное мышление: сила мысли творит чудеса
Звучит как клише, но это работает: позитивное мышление действительно помогает. Представляйте, как ваш малыш растет здоровым и сильным. Разговаривайте с ним, рассказывайте о том, как вы его ждете. Эта связь не только успокоит вас, но и поможет малышу чувствовать вашу любовь.
