Содержание
Вы беременны? Ранние признаки беременности.
Наконец-то! Ваша менструация задерживается. Если вы хотите ребенка, есть большая надежда, что на этот раз вы забеременеете. Тест на беременность вскоре покажет вам больше. В то же время вы можете наблюдать за собой – возможно, вы уже заметили какие-либо изменения. Ваше тело обычно ясно показывает вам, что оплодотворение произошло. Большинство признаков связано с повышением уровня гормонов.
Конечно, не каждый признак означает, что вы беременны. Но чем больше типичных симптомов вы замечаете, тем больше вероятность этого. Однако, в конечном итоге только врач может сделать окончательное заключение: «Вы беременны — поздравляем!»
Поделиться этой информацией
Неопределенные ранние признаки беременности
Первые признаки беременности столь же разнообразны, сколь и неопределенны. Часто ранние признаки беременности появляются еще до задержки менструации. Это могут быть ранние симптомы беременности:
Это могут быть ранние симптомы беременности:
— Тошнота и рвота
— «Свинцовая» усталость и утомляемость
— Частое мочеиспускание
— Повышенная тяга к еде и необычные пищевые пристрастия
— Чувствительная грудь и потемневшие соски
— Изменение обоняния и вкуса
— Спазмы в животе, небольшие кровотечения и выделения
— Рост волос и ногтей
— Изменения состояния кожи
— Забывчивость
— Перепады настроения
— Вздутие живота или запор
— Плохой сон
Тошнота и рвота
Самый известный первый признак беременности вы видели тысячу раз в кино: героиня торопливо убегает, ее внезапно тошнит. Она еще не знает, что у нее будет ребенок, но все в кинотеатре уже поняли намек.
В действительности тошнота не так уж типична. Некоторые женщины чувствуют себя очень плохо, других, как правило, немного тошнит.
«Свинцовая» усталость и утомляемость
Вы устали за день так же сильно, как если бы просидели всю ночь? Диван зовет вас уже в полдень, а глаза начинают закрываться как по волшебству? Огромная потребность во сне — один из самых распространенных признаков беременности. Если вы заметили необычную усталость или утомляемость, возможно, вы беременны.
Если вы заметили необычную усталость или утомляемость, возможно, вы беременны.
Частое мочеиспускание
Вам постоянно приходится бегать в туалет, даже если вы пьете не больше обычного. Это может быть еще одним ранним признаком беременности: как только эмбрион имплантируется, вырабатывается гормон хорионический гонадотропин человека (ХГЧ), который заставляет вас чаще ходить в туалет.
Повышенная тяга к еде и необычные пищевые пристрастия
Ваше тело просто кричит о шоколаде или вы встали бы ночью, чтобы купить жирные чипсы на заправке? Или у вас есть другие необычные пищевые пристрастия? Бинго! Вполне возможно, что вы беременны. Многие женщины отмечают странные предпочтения в еде как ранние признаки беременности: например, они наливают острый соус сальса прямо из банки или, будучи убежденными вегетарианцами, ощущают неудержимую тягу откусить прямо от палки сытной салями.
Чувствительная грудь и потемневшие соски
Ваша грудь также может подавать ранние признаки беременности. Обратите внимание на следующие симптомы: грудь начинает уплотняться и наливаться, как перед месячными. На ощупь молочные железы более пухлые и крупные и очень чувствительны к прикосновениям. Ваша ареола часто выглядит темнее, чем обычно. Обратный симптом — обесцвечивание — также может быть вызвано гормональным дисбалансом или предыдущей беременностью.
Обратите внимание на следующие симптомы: грудь начинает уплотняться и наливаться, как перед месячными. На ощупь молочные железы более пухлые и крупные и очень чувствительны к прикосновениям. Ваша ареола часто выглядит темнее, чем обычно. Обратный симптом — обесцвечивание — также может быть вызвано гормональным дисбалансом или предыдущей беременностью.
Изменения в обонянии и вкусовых ощущениях
Из дня в день вы обнаруживаете, что моющее средство невыносимо пахнет. Или вы жалуетесь мужу, что в последнее время он купается в одеколоне. Вам это знакомо? На ранних сроках беременности обычно наблюдается повышенная чувствительность к запахам. У некоторых женщин появляется странный металлический привкус во рту. Другим ранним признаком беременности также может быть внезапно возникшее отвращение к алкоголю или табаку.
Спазмы в животе, небольшие кровотечения и выделения
В животе тянет, как будто вот-вот начнутся месячные. Вы разочарованно думаете: «Опять не получилось с ребенком!». Или вы даже заметили небольшое пятно или выделения. Но проходит день за днем, а месячных все нет. Тогда эти симптомы могут быть ранними признаками беременности. Эти симптомы обычно безвредны и вызваны имплантацией оплодотворенной яйцеклетки в матке. Если вы хотите подстраховаться, постарайтесь не напрягаться и избегать физических упражнений. Если вы заметили что-то необычное, обратитесь к врачу.
Вы разочарованно думаете: «Опять не получилось с ребенком!». Или вы даже заметили небольшое пятно или выделения. Но проходит день за днем, а месячных все нет. Тогда эти симптомы могут быть ранними признаками беременности. Эти симптомы обычно безвредны и вызваны имплантацией оплодотворенной яйцеклетки в матке. Если вы хотите подстраховаться, постарайтесь не напрягаться и избегать физических упражнений. Если вы заметили что-то необычное, обратитесь к врачу.
Повышенная базальная температура тела
Вы можете узнать, беременны ли вы, регулярно измеряя базальную температуру тела: если утром после пробуждения в течение восемнадцати дней ваша температура выше, чем обычно, то, скорее всего, вы беременны.
Когда появляются ранние признаки беременности?
Невозможно точно сказать, на какой неделе беременности появляются те или иные симптомы беременности. Когда появляются первые признаки беременности и появляются ли они вообще, зависит от конкретной женщины.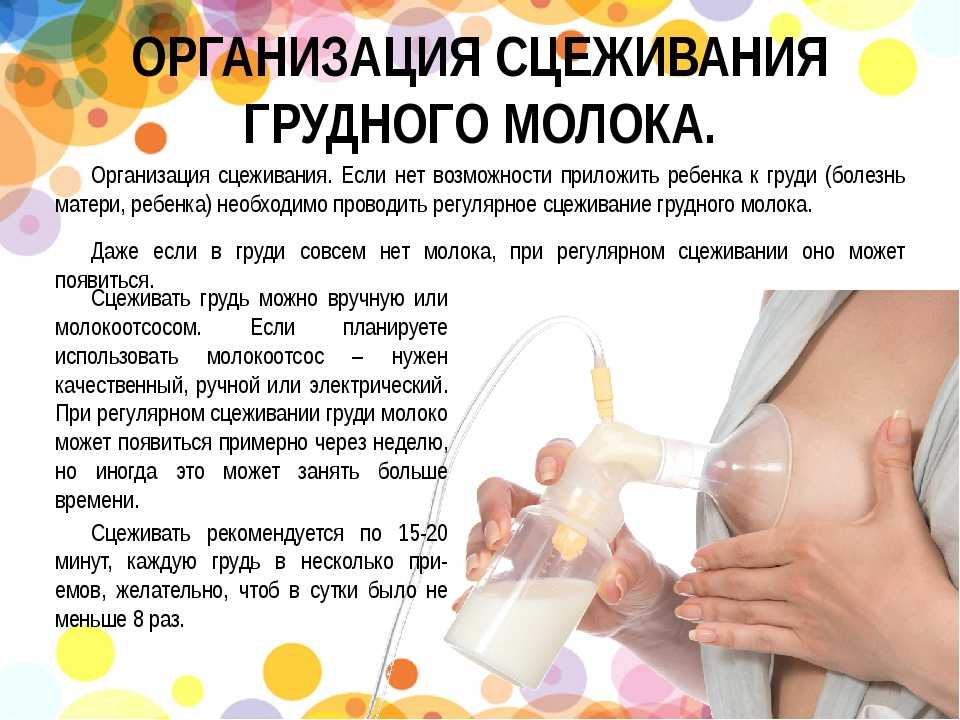 Однако ранние симптомы беременности можно приблизительно отнести к следующим неделям.
Однако ранние симптомы беременности можно приблизительно отнести к следующим неделям.
4-я неделя: боль при имплантации и небольшое кровотечение, болезненность груди.
5-я и 6-я неделя: перепады настроения, усталость, чувство голода, тошнота и рвота
7-я и 8-я неделя: тошнота, проблемы с кровообращением, головокружение, низкое кровяное давление, бессонница, частое мочеиспускание,
9-я и 10-я неделя: изменения молочных желез, тошнота, одышка
11 и 12 недели: вздутие живота, запоры
Три самых верных признака беременности
Существует множество ранних симптомов беременности, но самые верные признаки как понять, что беременна все же есть:
1. Прекращение менструации.
Это самый верный признак беременности. Иногда в этом виноват стресс, гормональные колебания или органическое заболевание, но лучше сделать тест на беременность.
2. Вы страдаете от тошноты.
Через несколько дней после зачатия вы можете почувствовать легкое недомогание. У одних женщин тошнота бывает только по утрам (утренняя тошнота), у других — чаще в течение дня. Это вызывается гормоном беременности — хорионическим гонадотропином человека (ХГЧ).
3. Ваш тест на беременность положительный.
Поздравляем! — тогда скорее обращайтесь к своему гинекологу и начинайте искать акушера-гинеколога на роды.
Помните: если что-то кажется необычным, необходимо как можно скорее обратиться к врачу. Даже если тест на беременность положительный, запишитесь на прием к врачу.
Можно ли забеременеть во время кормления грудью (лактации)?
Многие женщины думают, что при кормлении грудью они не могут забеременеть. В этом периоде наблюдается отсутствие месячных или физиологическая аменорея. Казалось бы, это так и есть, ведь если нет месячных, значит, нет овуляции, но это не совсем так.
Лактационная аменорея
Роды – довольно серьезный стресс для организма и после них ему нужно время на то, чтобы все органы и системы вернулись в свое обычное состояние.
Отсутствие менструаций во время кормления грудью — это механизм, созданный самой природой, для защиты новорожденного.
Если женщина кормит грудью, то предполагается, что малыш еще сильно нуждается в ее внимании, которое может отнять новая беременность. Поэтому при кормлении в гипофизе вырабатывается гормон пролактин, который тормозит созревание яйцеклеток и овуляцию.
Причины повышенного пролактина
Беременность при лактации
Многие женщины спрашивают: «Можно ли забеременеть во время лактации? Нужно ли предохраняться?». Лактация, как метод предохранения, не совершенен, полностью полагаться на отсутствие менструаций во время нее нельзя. По статистике около 40% женщин беременеют именно во время кормления ребенка в период лактации.
Многие из них даже не понимают, что забеременели, так как менструаций как не было, так и нет. Иногда у женщин менструации восстанавливаются, несмотря на кормление. Они могут быть скудными, напоминать послеродовые выделения, нерегулярными. Поэтому женщина не всегда задумывается, что ее организм уже готов к оплодотворению и можно забеременеть во время кормления.
Причиной этого становится появление овуляции, она восстанавливается вследствие снижения пролактина, а это происходит по разным причинам:
- редкое прикладывание ребенка к груди;
- смешанное вскармливание и при нехватке молока;
- введение прикорма.
Мнение врача
Нужно отметить, что многие женщины при уменьшении грудного молока начинают неправильно докармливать малыша. Нельзя заменять прикладывание к груди на докорм. Нужно, наоборот, как можно чаще прикладывать ребенка к груди, это стимулирует рецепторы, вызывает увеличение выработки пролактина.
— Шушкова Александра Григорьевна
Ведущий врач репродуктолог, акушер-гинеколог.
Женщинам в период лактации нужно всегда помнить, что овуляции могут восстановиться намного раньше, чем нормальные месячные, и если они не хотят забеременеть, имея на руках маленького ребенка, тем более, что ранняя повторная беременность — это серьезная нагрузка для организма, то нужно предохраняться.
Как предохраняться во время лактации
Конечно, лактация — это довольно сильный фактор контрацепции, но полагаться на него можно не всегда. Нужно учитывать некоторые факторы, которые влияют на уровень выработки пролактина, при появлении хоть одного из них надо начать предохраняться другим способом.
На что нужно обращать внимание:
- Чем больше времени проходит после родов, том меньше организм матери вырабатывает пролактин, поэтому, когда ребенку исполняется полгода, есть вероятность, что уровень пролактина в крови окажется недостаточным, чтобы тормозить овуляцию.
- Нерегулярные кормления, редкие прикладывания ребенка к груди.
 Могут вызвать снижение секреции пролактина. Перерывы между кормлениями должны составлять около трех часов и не более пяти. Если режим питания у ребенка другой, то появляется шанс, что угнетение овуляции будет недостаточным.
Могут вызвать снижение секреции пролактина. Перерывы между кормлениями должны составлять около трех часов и не более пяти. Если режим питания у ребенка другой, то появляется шанс, что угнетение овуляции будет недостаточным. - Введение докорма или прикорма уменьшает стимуляцию рецепторов, ответственных за лактацию, это может повлиять на выработку молока и на обратную регуляцию секреции гормонов. Если решено добавить ребенку молочные смеси или другой прикорм, исключение составляют вода и соки, то женщине нужно начать предохранятся.
Можно использовать барьерные методы контрацепции или обратиться к своему гинекологу, чтобы подобрать наиболее безопасный метод для матери и ребенка. Помочь вам в таком случае могут специалисты нашей клиники «АльтраВита», обращайтесь, наши гинекологи подберут вам метод контрацепции, который можно использовать в период кормления грудью.
Что вам нужно знать
По оценкам Центров по контролю и профилактике заболеваний (CDC), около 1,2 миллиона человек в США инфицированы ВИЧ. Около 40 процентов могут даже не знать, что заразились вирусом. Это означает, что многие женщины репродуктивного возраста могут быть инфицированы ВИЧ, но не знают об этом.
Около 40 процентов могут даже не знать, что заразились вирусом. Это означает, что многие женщины репродуктивного возраста могут быть инфицированы ВИЧ, но не знают об этом.
Достижения в лечении ВИЧ делают это заболевание управляемым. Более того, согласно CDC, своевременное лечение также может предотвратить передачу вируса детям в большинстве случаев.
Американский колледж акушеров и гинекологов (ACOG) рекомендует всем женщинам проходить тестирование на ВИЧ во время беременности или до того, как они планируют забеременеть. Почему? ВИЧ может оставаться незамеченным в течение многих лет, прежде чем он вызовет симптомы.
По данным Министерства здравоохранения и социальных служб США, беременная женщина с ВИЧ, не получающая лечения, может передать вирус нерожденному ребенку.
Однако при лечении вероятность передачи ВИЧ ребенку очень мала. Лечение вирусной инфекции также поможет обеспечить здоровую беременность, роды и будущее. Чем раньше будет обнаружен вирус, тем эффективнее будет лечение.
ВИЧ — это вирус, поражающий Т-клетки иммунной системы, борющиеся с болезнью. Когда эти клетки не работают должным образом, инфекции, раковые заболевания и заболевания могут с большей легкостью вызвать заболевание.
ВИЧ передается от человека к человеку при контакте с биологическими жидкостями — кровью, грудным молоком и спермой — и считается инфекцией, передающейся половым путем (ИППП), поскольку одним из основных путей передачи является половой акт без презерватива или другого барьера метод.
Другим основным путем передачи является совместное использование игл с человеком, инфицированным ВИЧ. Любая другая деятельность, которая может привести к контакту человека с биологическими жидкостями, содержащими ВИЧ, также может привести к передаче вируса.
Без лечения ВИЧ может перейти в 3-ю стадию ВИЧ или СПИД. Однако, по данным Национального института здравоохранения, для распространения вируса может потребоваться несколько месяцев или лет.
Тем не менее, от ВИЧ нет лекарства. Это хроническое заболевание. Лечение направлено на борьбу с вирусом и поддержание низкой вирусной нагрузки. Вирусная нагрузка — это просто еще один способ сказать, сколько вируса находится в организме.
Это хроническое заболевание. Лечение направлено на борьбу с вирусом и поддержание низкой вирусной нагрузки. Вирусная нагрузка — это просто еще один способ сказать, сколько вируса находится в организме.
Раннее выявление имеет ключевое значение, особенно во время беременности. Хотя низкая вирусная нагрузка может снизить вероятность передачи вируса нерожденному ребенку, младенец может заразиться вирусом.
Симптомы ВИЧ во время беременности
Симптомы на начальных стадиях ВИЧ бывает трудно обнаружить. Симптомы острой инфекции могут проявиться примерно через 2–4 недели после первого контакта с вирусом. Симптомы схожи с симптомами гриппа.
Симптомы ВИЧ могут включать:
- лихорадку и озноб
- сыпь
- утомляемость
- боль в суставах или мышцах
- увеличение лимфатических узлов
- язвы во рту
- 30032
- дрожжевые инфекции
- другие вагинальные инфекции
- изменения менструального цикла
Однако не у всех есть симптомы на этой стадии, поэтому эксперты рекомендуют проводить тестирование при подозрении на контакт с вирусом. После начальных симптомов вирус переходит в стадию клинической латентности. Эта стадия вируса может длиться от 10 до 15 лет и может вызывать мало симптомов или вообще не вызывать их.
После начальных симптомов вирус переходит в стадию клинической латентности. Эта стадия вируса может длиться от 10 до 15 лет и может вызывать мало симптомов или вообще не вызывать их.
Тестирование на ВИЧ во время беременности — это то же самое тестирование, которое предлагается небеременным людям. Тесты первой линии проверяют кровь или слюну на антитела и антигены — это белки в крови, которые борются с инфекцией.
Тесты на антигены/антитела
Этот анализ крови позволяет обнаружить ВИЧ всего через 18–45 дней после первого контакта. Он ищет как антитела к ВИЧ, так и антигены, присутствующие в крови. Доступны как стандартные, так и экспресс-тесты на антиген/антитело. Экспресс-тест использует укол из пальца и может не обнаруживать вирус в течение 90 дней после заражения.
Тесты на антитела
Этот анализ крови или слюны может выявить ВИЧ через 23–90 дней после первоначального контакта. Многие экспресс-тесты представляют собой тесты на антитела, в том числе домашний самотест. Тесты на антитела, которые проводятся с использованием крови из вены, выявляют ВИЧ раньше, чем те, которые проводятся с помощью укола пальца или слюны.
Тесты на антитела, которые проводятся с использованием крови из вены, выявляют ВИЧ раньше, чем те, которые проводятся с помощью укола пальца или слюны.
Тесты на нуклеиновые кислоты (NAT)
Этот анализ крови может выявить ВИЧ всего через 10–33 дня после первоначального контакта. Он ищет вирус в крови, а не только антитела. NAT стоит дорого и обычно не является первым тестом, если нет подтвержденного контакта с ВИЧ или нет симптомов.
Конкретный тест может зависеть от:
- места проведения тестирования
- условий воздействия (подтвержденное или предполагаемое воздействие)
- есть ли у человека симптомы
- как давно мог произойти контакт с вирусом
Многие врачи и другие медицинские работники предлагают плановое тестирование на ВИЧ при первом посещении до родов или как можно раньше во время беременности.
Если существуют другие факторы риска заражения ВИЧ, такие как недавний диагноз другой ИППП, новый сексуальный партнер во время беременности или партнер, у которого есть ВИЧ, врач также может порекомендовать пройти повторное тестирование в третьем триместре (около 36 неделя) беременности.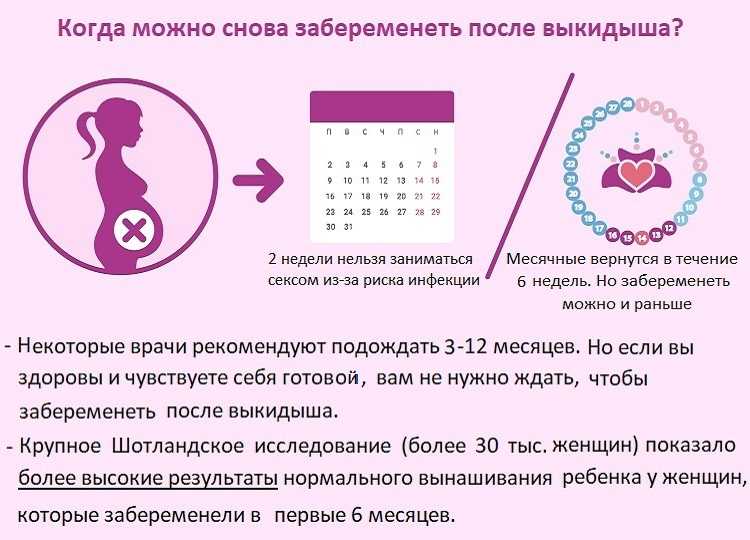
Тестирование проводится с помощью анализа крови или слюны. Эти методы относительно неинвазивны и дают результаты в течение от часа (быстрое тестирование) до нескольких дней. Повторное тестирование может потребоваться для подтверждения диагноза, если результаты будут положительными (результаты могут занять до 2 недель). Повторное тестирование также может быть проведено, если результаты отрицательные, но человек подозревает, что подвергся воздействию вируса.
Стоимость теста на ВИЧ зависит от ряда факторов, в том числе:
- медицинская страховка
- сборы, такие как доплаты или отчисления
- в случае проведения тестирования
Некоторые клиники предлагают бесплатное тестирование. Другие могут предоставлять тесты по сниженной цене. Подумайте о том, чтобы заранее позвонить врачу или в клинику, чтобы узнать о сопутствующих расходах.
Без страховки стоимость теста на ИППП может варьироваться от 50 до 200 долларов США за тест Cost Helper. Внебиржевые тесты доступны для тестирования в домашних условиях. Например, домашний тест на ВИЧ Oraquick стоит около 40 долларов за тест.
Внебиржевые тесты доступны для тестирования в домашних условиях. Например, домашний тест на ВИЧ Oraquick стоит около 40 долларов за тест.
Поиск услуг по ВИЧ может помочь найти тестирование на ВИЧ по местонахождению.
Ложноположительные и ложноотрицательные результаты теста на ВИЧ встречаются редко. Ложноположительных результатов больше, чем ложноотрицательных. Вот более подробное рассмотрение того, почему результаты могут быть неправильными.
Ложноположительный результат
Ложноположительный результат означает, что тест был положительным, но на самом деле у человека нет ВИЧ. Технические проблемы в испытательной лаборатории, такие как перепутывание образцов, неправильная маркировка образцов или человеческий фактор, могут привести к ложноположительному результату.
Наличие другого заболевания или участие в исследовании вакцины против ВИЧ также может привести к обнаружению маркеров в крови или слюне, которые дают ложноположительный результат.
Как правило, если результаты положительные, врач проводит еще один тест, чтобы подтвердить положительный результат теста.
Ложноотрицательный
Ложноотрицательный результат означает, что результаты теста отрицательные, но у человека действительно есть ВИЧ. Ложноотрицательный результат также может быть вызван лабораторными ошибками (перепутывание образцов, человеческий фактор и т. д.).
Хотя это и не «ложноотрицательный результат», тест на ВИЧ может быть отрицательным, если человек проходит тестирование до того, как в крови или слюне будет обнаружено достаточное количество вируса. Однако при подозрении на заражение ВИЧ важно немедленно пройти тестирование. Если тест отрицательный, врач порекомендует повторное тестирование через несколько недель.
Первым шагом после положительного результата теста (обычно теста на антиген/антитело или антитела) является подтверждение результата повторным тестированием. Последующее тестирование может быть выполнено на исходном образце крови вместо сбора нового образца. Если результаты подтвердятся, работа с врачом важна для составления плана лечения, которого придерживаются во время беременности и в последующий период.
Целями лечения во время беременности являются защита здоровья беременной и предотвращение передачи вируса ребенку.
Лечение включает прием антиретровирусных препаратов (АРТ), которые снижают вирусную нагрузку в организме. Врач будет тщательно контролировать вирусную нагрузку ВИЧ.
Высокая вирусная нагрузка в сочетании с низким количеством Т-клеток (клеток CD4) может указывать на более высокий риск передачи ВИЧ ребенку.
Как насчет ребенка?
К счастью, риск передачи ВИЧ ребенку редок — 1 процент (или меньше) — при лечении и других мерах безопасности, по данным CDC. Ключом является прием всех лекарств, как это предписано во время беременности и родов.
В первые 4–6 недель жизни ребенку также необходимо будет принимать АРТ. В Соединенных Штатах не рекомендуется грудное вскармливание и предварительное пережевывание пищи, поскольку вирус может передаваться через грудное молоко и кровь.
Прочитайте это для получения дополнительной информации о вариантах лечения ВИЧ.
С ВИЧ можно бороться во время беременности, особенно если он обнаруживается на ранней стадии с помощью тестирования на ИППП.
Врач, скорее всего, порекомендует пройти тест на ВИЧ на первом дородовом приеме для выявления вируса. Существуют также другие меры, которые могут предотвратить передачу вируса во время беременности, в том числе использование презервативов или других барьерных методов во время секса.
Тесное сотрудничество с врачом может помочь беременным женщинам, инфицированным ВИЧ, разработать эффективный план лечения, включающий рецептурные препараты и другие меры предосторожности, помогающие предотвратить передачу вируса ребенку.
ВИЧ/СПИД — беременность и младенцы Информация | Гора Синай
ВИЧ-инфекция — дети; Вирус иммунодефицита человека — дети; Синдром приобретенного иммунодефицита — дети; Беременность — ВИЧ; Материнский ВИЧ; Перинатальный — ВИЧ
Вирус иммунодефицита человека (ВИЧ) — это вирус, вызывающий СПИД.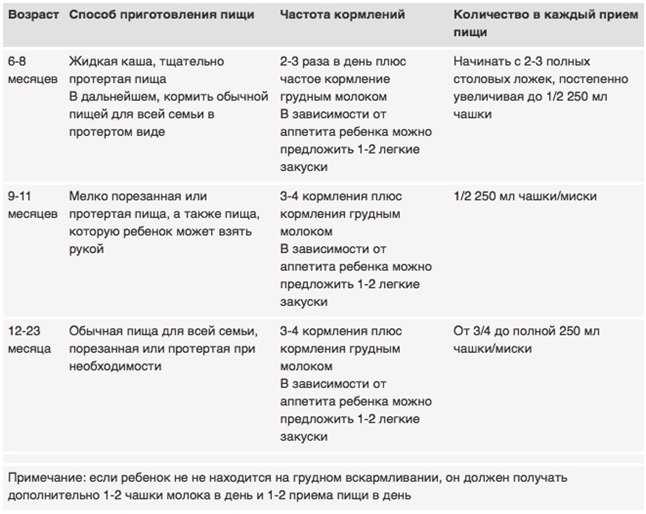 Когда человек заражается ВИЧ, вирус атакует и ослабляет иммунную систему. Поскольку иммунная система ослабевает, человек подвергается риску заражения опасными для жизни инфекциями и раком. Когда это происходит, болезнь называют СПИДом.
Когда человек заражается ВИЧ, вирус атакует и ослабляет иммунную систему. Поскольку иммунная система ослабевает, человек подвергается риску заражения опасными для жизни инфекциями и раком. Когда это происходит, болезнь называют СПИДом.
ВИЧ может передаваться плоду или новорожденному во время беременности, во время родов или при грудном вскармливании.
Эта статья о ВИЧ/СПИДе у беременных женщин и младенцев.
ВИЧ (вирус иммунодефицита человека) чаще передается при незащищенном сексе или совместном использовании зараженных игл.
ВИЧ (вирус иммунодефицита человека) — это вирусная инфекция, которая постепенно разрушает иммунную систему. Применение эффективных методов безопасного секса значительно снижает риск передачи заболевания.
Причины
Большинство ВИЧ-инфицированных детей получают вирус, когда он передается от ВИЧ-позитивной матери ребенку. Это может произойти во время беременности, родов или при грудном вскармливании.
Было показано, что только кровь, сперма, вагинальные выделения и грудное молоко могут передавать инфекцию другим людям.
Вирус НЕ передается младенцам через:
- Случайный контакт, такой как объятия или прикосновения
- Прикосновение к предметам, к которым прикасался инфицированный вирусом человек, например полотенцам или мочалкам
- Слюна, пот или слезы, НЕ смешанные с кровью инфицированного человека
Симптомы
Большинство младенцев, рожденных ВИЧ-инфицированными женщинами в США, НЕ становятся ВИЧ-позитивными, если мать и младенец получают хороший дородовой и послеродовой уход.
Младенцы, инфицированные ВИЧ, часто не имеют симптомов в течение первых 2–3 месяцев. Как только симптомы развиваются, они могут варьироваться. Ранние симптомы могут включать:
- Дрожжевые (кандидозные) инфекции во рту
- Задержка набора веса и роста
- Увеличение лимфатических узлов
- Увеличение слюнных желез
- Увеличение селезенки или печени инфекции тракта
- Замедленная ходьба, ползание или речь по сравнению со здоровыми детьми
- Диарея
Раннее лечение часто предотвращает прогрессирование ВИЧ-инфекции.
Без лечения иммунная система ребенка со временем ослабевает, и развиваются инфекции, которые не характерны для здоровых детей. Это тяжелые инфекции в организме. Они могут быть вызваны бактериями, вирусами, грибками или простейшими. В этот момент болезнь превратилась в полномасштабный СПИД.
Обследования и тесты
Вот тесты, которые могут пройти беременная мать и ее ребенок для диагностики ВИЧ:
ТЕСТЫ ДЛЯ ДИАГНОСТИКИ ВИЧ У БЕРЕМЕННЫХ ЖЕНЩИН
Все беременные женщины должны пройти скрининговый тест на ВИЧ наряду с другими пренатальными тестами.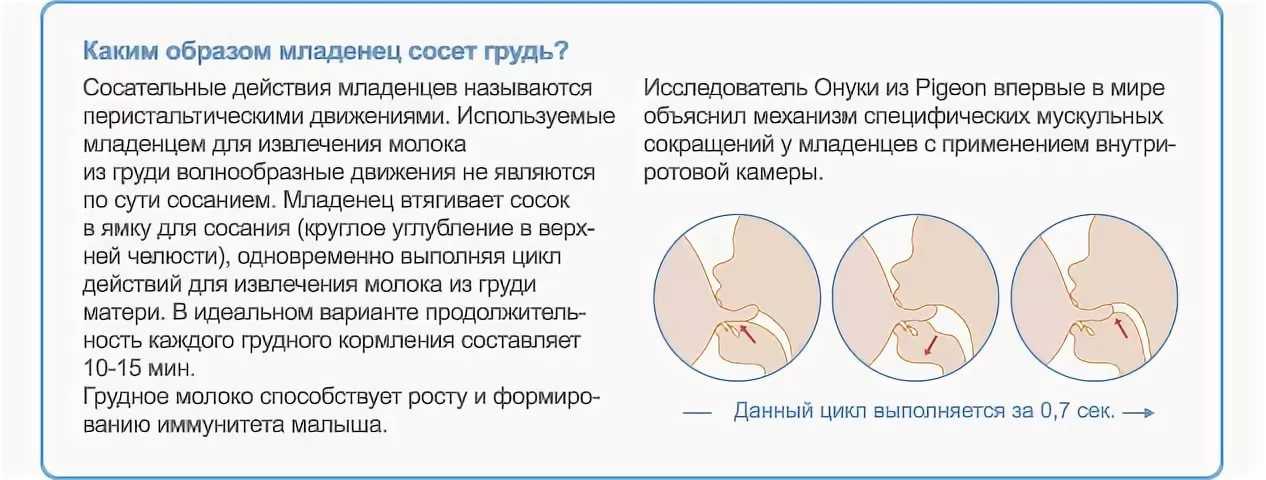 Женщины из группы высокого риска должны проходить скрининг второй раз в течение третьего триместра.
Женщины из группы высокого риска должны проходить скрининг второй раз в течение третьего триместра.
Матери, которые не прошли тестирование, могут пройти экспресс-тест на ВИЧ во время родов.
Женщине, о которой известно, что она является ВИЧ-позитивной во время беременности, необходимо регулярно сдавать анализы крови, в том числе:
- Подсчет CD4
- Тест на вирусную нагрузку, чтобы проверить, сколько ВИЧ находится в крови
- Тест, чтобы увидеть, будет ли вирус реагировать на лекарства, используемые для лечения ВИЧ (так называемый тест на резистентность)
ДИАГНОСТИЧЕСКИЕ ТЕСТЫ ВИЧ У МЛАДЕНЦЕВ И МЛАДЕНЦЕВ
Младенцы, рожденные ВИЧ-инфицированными женщинами, должны пройти тестирование на ВИЧ-инфекцию. Этот тест определяет, сколько вируса ВИЧ находится в организме. Детям, рожденным от ВИЧ-позитивных матерей, проводят тестирование на ВИЧ:
- От 14 до 21 дня после рождения
- От 1 до 2 месяцев
- От 4 до 6 месяцев
Если результат двух анализов отрицательный, у младенца НЕТ ВИЧ-инфекции. Если результаты любого теста положительны, у ребенка ВИЧ.
Если результаты любого теста положительны, у ребенка ВИЧ.
Младенцы с очень высоким риском заражения ВИЧ могут пройти тестирование при рождении.
Лечение
ВИЧ/СПИД лечат с помощью антиретровирусной терапии (АРТ). Эти лекарства останавливают размножение вируса.
ЛЕЧЕНИЕ БЕРЕМЕННЫХ ЖЕНЩИН
Лечение беременных женщин с ВИЧ предотвращает заражение детей.
- Если у женщины положительный результат теста во время беременности, она будет получать АРТ во время беременности. Чаще всего она будет получать схему из трех препаратов.
- Риск этих препаратов АРВТ для ребенка в утробе матери невелик. Во втором триместре маме может быть назначено повторное УЗИ.
- ВИЧ может быть обнаружен у женщины во время родов, особенно если она ранее не получала предродовой уход.
 Если это так, ей немедленно будут назначены антиретровирусные препараты. Иногда эти препараты вводят через вену (в/в).
Если это так, ей немедленно будут назначены антиретровирусные препараты. Иногда эти препараты вводят через вену (в/в). - Если первый положительный результат теста получен во время родов, назначение АРТ сразу во время родов может снизить уровень инфицирования детей примерно до 10%.
ЛЕЧЕНИЕ МЛАДЕНЦЕВ И НОВОРОЖДЕННЫХ
Младенцы, рожденные от инфицированных матерей, начинают получать АРТ в течение 6–12 часов после рождения. Прием одного или нескольких антиретровирусных препаратов следует продолжать не менее 6 недель после рождения.
ГРУДНОЕ ВСКАРМЛИВАНИЕ
ВИЧ-инфицированные женщины не должны кормить грудью. Это справедливо даже для женщин, которые принимают лекарства от ВИЧ. Это может привести к передаче ВИЧ ребенку через грудное молоко.
Группы поддержки
Проблемы ухода за ребенком с ВИЧ/СПИДом часто можно решить, присоединившись к группе поддержки. В этих группах участники делятся общим опытом и проблемами.
В этих группах участники делятся общим опытом и проблемами.
Перспективы (Прогноз)
Риск передачи ВИЧ от матери во время беременности или родов низок для матерей, выявленных и пролеченных на ранних сроках беременности. При лечении вероятность заражения ее ребенка составляет менее 1%. Из-за раннего тестирования и лечения в Соединенных Штатах рождается менее 200 детей с ВИЧ в год.
Если ВИЧ-статус женщины не установлен до родов, надлежащее лечение может снизить уровень инфицирования младенцев примерно до 10%.
Дети с ВИЧ/СПИДом должны получать АРВТ всю оставшуюся жизнь. Лечение не излечивает инфекцию. Лекарства работают только до тех пор, пока их принимают каждый день. При правильном лечении дети с ВИЧ/СПИДом могут прожить почти нормальную жизнь.
Когда обращаться к медицинскому работнику
Позвоните своему поставщику медицинских услуг, если у вас ВИЧ или вы подвержены риску заражения ВИЧ, И вы забеременели или думаете забеременеть.
Prevention
ВИЧ-положительные женщины, которые могут забеременеть, должны поговорить со своим врачом о риске для их будущего ребенка. Они также должны обсудить методы предотвращения заражения ребенка, например, прием АРВ-препаратов во время беременности. Чем раньше женщина начнет прием лекарств, тем ниже вероятность заражения ребенка.
Чем раньше женщина начнет прием лекарств, тем ниже вероятность заражения ребенка.
Женщины с ВИЧ не должны кормить ребенка грудью. Это поможет предотвратить передачу ВИЧ ребенку через грудное молоко.
Веб-сайт Clinicalinfo.HIV.gov. Руководство по использованию антиретровирусных препаратов при детской ВИЧ-инфекции. Clinicinfo.hiv.gov/en/guidelines/pediatric-arv/whats-new-guidelines. Обновлено 12 февраля 2021 г. По состоянию на 9 марта 2021 г.
Веб-сайт Clinicalinfo.HIV.gov. Рекомендации по использованию антиретровирусных препаратов у беременных женщин с ВИЧ-инфекцией и меры по снижению перинатальной передачи ВИЧ в США. Clinicinfo.hiv.gov/en/guidelines/perinatal/whats-new-guidelines. Обновлено 10 февраля 2021 г. По состоянию на 9 марта., 2021.
Хейс Э.В. Вирус иммунодефицита человека и синдром приобретенного иммунодефицита.
