Содержание
Как перейти со смешанного вскармливания на грудное
Подарить молоко
Найти молоко
В статье кратко описан порядок ухода от любого вида докорма (донорским молоком или смесью) и переход полностью на грудное вскармливание материнским молоком.
Часто прикладывайте ребёнка к груди
Старайтесь кормить ребёнка грудью как минимум 10 раз в день. Если ребёнок плохо берёт грудь, посоветуйтесь со своим консультантом по грудному вскармливанию.
Порядок ухода от докорма
Не стоит сразу убирать весь докорм. Уход от докорма должен быть постепенным.
- Подготовьтесь: обсудите ситуацию с лечащим врачём малыша и ознакомьтесь с его рекомендациями (в России имеет смысл пообщаться с лидером группы поддержки кормящих мам или консультантом по грудному вскармливанию — прим.ред). На протяжении нескольких дней записывайте количество докорма — это позволит посчитать, сколько докорма в сутки получает ребёнок.

- День 1-3: Уменьшите обычное количество суточного докорма (#1) на 30 мл. Обратите внимание, что уменьшить на 30 мл нужно суммарное количество докорма за сутки, а не каждое кормление. Следите за количеством мочеиспусканий и испражнений (тест на мокрые и грязные пелёнки). Если всё в порядке, не увеличивайте количество докорма; на признаки голода просто предлагайте ребёнку грудь.
- День 4-5: Уменьшите количество докорма из предыдущего пункта (#2) ещё на 30 мл. Следите за количеством мочеиспусканий и испражнений. Если всё в порядке, не увеличивайте количество докорма; на признаки голода просто предлагайте ребёнку грудь.
- День 7-9: Уменьшите количество докорма из предыдущего пункта (#3) ещё на 30-60 мл (если всё проходит хорошо, можно попробовать уменьшить сразу на 60 мл). Следите за количеством мочеиспусканий и испражнений. Если всё в порядке, не увеличивайте количество докорма; на признаки голода просто предлагайте ребёнку грудь.

- Если подсчёт мокрых подгузников и набор веса говорят о том, что ребёнку хватает питания, продолжайте описанным в предыдущих пунктах способом сокращать докорм, каждые два-три дня уменьшая его количество. Когда смесь больше не нужна и для докорма требуется лишь сцеженное молоко, процесс можно ускорить. На этом этапе ваш организм вырабатывает достаточно молока, и основная задача — сделать так, чтобы ребёнок получал молоко непосредственно из груди (когда мама рядом).
- Если набор веса и количество мокрых/грязных подгузников на грани или неудовлетворительны, оставайтесь на одном и том же количестве докорма дополнительные несколько дней. Вы также можете вернуться к предыдущему количеству докорма и снизить темп его уменьшения.
- Отслеживайте вес ребёнка. Чтобы убедиться, что ребёнок хорошо набирает вес, взвешивайте его как минимум раз в неделю. Позже для собственного успокоения можно дополнительно взвесить ребёнка через неделю после полного перехода на грудь. Оставайтесь на связи с вашим педиатром на протяжении всего периода ухода от докорма.
Сцеживайтесь, чтобы увеличить количество молока
- Сцеживание поможет вам быстрее увеличить количество вырабатываемого молока. Кроме того, вы сможете использовать для докорма своё молоко, а не смесь. Задача сцеживания — чаще и/или сильнее опорожнять грудь. Чем больше молока выходит, тем больше молока приходит.
- Сэкономить время и усилия может помочь двусторонний профессиональный молокоотсос. (Его можно взять в аренду в некоторых городах России, обычно он называется клинический молокоотсос и может сцеживать обе груди одновременно — прим.ред.)
- Пока выработка молока в нужном количестве не установилась, очень важно прикладывать ребёнка к груди или сцеживаться минимум восемь раз в день, лучше десять.
- Если вы кормите ребёнка cцеженным молоком, сцеживание должно продолжаться 20-30 минут или же 2-5 минут после последней капли молока. Если ребёнок кормился из груди, но не достаточно опустошил её, сцеживайтесь после кормления 10-15 минут.
 Если ребёнок хорошо опустошает грудь, эффективнее всего дополнительно сцеживаться между кормлениями.
Если ребёнок хорошо опустошает грудь, эффективнее всего дополнительно сцеживаться между кормлениями. - При каждом сцеживании старайтесь максимально опустошить грудь. Чтобы оптимально удалить из груди молоко, продолжайте сцеживаться 2-5 минут после последней капли молока. Чтобы сцеживать лучше и больше, перед сцеживанием можно массировать грудь, а во время сцеживания массировать и сжимать.
Данный порядок ухода от докорма основан на методах Кэти Кун. Спасибо, Кэти!
Оригинал: http://kellymom.com/bf/got-milk/basics/decrease-formula/
Перевод: Татьяна Руднева для «Молочной мамы»
Россия — среди лидеров по грудному вскармливанию: успешное сотрудничество ВОЗ и Минздрава РФ
Главная задача – вырастить более здоровое поколение россиян: ведь грудное молоко защищает от многих болезней и обеспечивает ребенка всеми необходимым питательными веществами. ВОЗ рекомендует начинать кормление грудью в течение первого часа после рождения и кормить исключительно грудным молоком до шести месяцев, а затем – до двух лет и далее прикладывать к груди наряду с прикормом.
Специалисты постоянно говорят о пользе грудного вскармливания для младенцев и самих мам. Тем не менее, многие женщины, в том числе в России, все еще плохо осведомлены. Об этом сообщают из Европейского бюро Всемирной организации здравоохранения. В Центре стремятся, чтобы матери получали необходимые знания и поддержку, связанные с грудным вскармливанием, и могли принимать осознанные решения, касающиеся их собственного здоровья и здоровья их семьи.
Читайте также
ВОЗ рекомендует кормить ребенка грудью до двух лет
«Общеизвестно, что грудное молоко – это идеальная пища для новорожденного, особенно в первые месяцы жизни, – говорит Ольга Ладодо, директор российского Национального координационного центра поддержки грудного вскармливания. – Выбор в пользу грудного вскармливания – это выбор в пользу здорового будущего для вашего ребенка. Все матери должны это знать».
Грудное молоко – это идеальная пища для новорожденного, особенно в первые месяцы жизни
Недавний опрос с участием 9 тысяч женщин, который был проведен Министерством здравоохранения Российской Федерации, показал, что примерно 60 процентов россиянок предпочитают получать информацию о грудном вскармливании от работников здравоохранения, а не из книг, брошюр или интернета.
Грудное вскармливание приносит не только пользу для здоровья матери и ребенка, но и экономические дивиденды. «Создание Национального координационного центра поддержки грудного вскармливания – хороший пример сотрудничества и поддержки, оказываемой на национальном уровне, – говорит д-р Мелита Вуйнович, Представитель ВОЗ в Российской Федерации. – Мы работаем вместе с министерством здравоохранения и поддерживаем инициативы, в рамках которых могут быть разработаны эффективные законопроекты и приняты эффективные меры с целью улучшения общественного здоровья и благополучия».
Создание Национального координационного центра поддержки грудного вскармливания – хороший пример сотрудничества и поддержки, оказываемой на национальном уровне
Мониторинг национальных показателей грудного вскармливания – непростая задача для любой страны, а тем более для такой большой и разнообразной страны, как Российская Федерация. С этой работой успешно справляются сотрудники Центра. «Грудное вскармливание – это важный метод защиты от неинфекционных заболеваний, на которые приходится самая большая доля преждевременных смертей в Европейском регионе ВОЗ, – говорит д-р Джоа Бреда, руководитель Европейского офиса ВОЗ по профилактике неинфекционных заболеваний и борьбе с ними. – Поэтому мы оказываем поддержку всем странам в нашем регионе в расширении масштабов осуществления инициативы «Больница, доброжелательная к ребенку», укреплении мониторинга реализации положений Международного свода правил по сбыту заменителей грудного молока, повышении грамотности в вопросах здоровья и укреплении мониторинга практики грудного вскармливания».
С этой работой успешно справляются сотрудники Центра. «Грудное вскармливание – это важный метод защиты от неинфекционных заболеваний, на которые приходится самая большая доля преждевременных смертей в Европейском регионе ВОЗ, – говорит д-р Джоа Бреда, руководитель Европейского офиса ВОЗ по профилактике неинфекционных заболеваний и борьбе с ними. – Поэтому мы оказываем поддержку всем странам в нашем регионе в расширении масштабов осуществления инициативы «Больница, доброжелательная к ребенку», укреплении мониторинга реализации положений Международного свода правил по сбыту заменителей грудного молока, повышении грамотности в вопросах здоровья и укреплении мониторинга практики грудного вскармливания».
Напомним, первого августа стартовала Всемирная неделя грудного вскармливания.
Переход с внутривенной терапии на пероральную: краткий обзор
J Pharmacol Pharmacother. 2014 апрель-июнь; 5(2): 83–87.
doi: 10.4103/0976-500X.130042
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Большинству пациентов, поступивших в больницу с тяжелыми инфекциями, вначале назначают внутривенные препараты. Короткий внутривенный курс терапии в течение 2-3 дней с последующим приемом пероральных препаратов в течение оставшейся части курса оказался полезным для многих пациентов. Этот переход от внутривенной к пероральной терапии широко практикуется в отношении антибиотиков во многих развитых странах. Несмотря на то, что переход с внутривенной терапии на пероральную не подходит для пациентов, находящихся в критическом состоянии или неспособных принимать пероральные препараты, в каждой больнице будет определенное количество пациентов, которые могут перейти с внутривенной на пероральную терапию. Среди различных способов введения лекарственных средств пероральный прием считается наиболее приемлемым и экономичным способом введения. Основным препятствием, ограничивающим переход от внутривенного введения к пероральному, является убеждение, что пероральные препараты не обладают такой же биодоступностью, как внутривенные, и что одно и то же средство необходимо использовать как внутривенно, так и перорально.
Короткий внутривенный курс терапии в течение 2-3 дней с последующим приемом пероральных препаратов в течение оставшейся части курса оказался полезным для многих пациентов. Этот переход от внутривенной к пероральной терапии широко практикуется в отношении антибиотиков во многих развитых странах. Несмотря на то, что переход с внутривенной терапии на пероральную не подходит для пациентов, находящихся в критическом состоянии или неспособных принимать пероральные препараты, в каждой больнице будет определенное количество пациентов, которые могут перейти с внутривенной на пероральную терапию. Среди различных способов введения лекарственных средств пероральный прием считается наиболее приемлемым и экономичным способом введения. Основным препятствием, ограничивающим переход от внутривенного введения к пероральному, является убеждение, что пероральные препараты не обладают такой же биодоступностью, как внутривенные, и что одно и то же средство необходимо использовать как внутривенно, так и перорально. Появление более новых, более сильнодействующих или пероральных агентов широкого спектра действия, которые обеспечивают более высокую и более постоянную концентрацию в сыворотке и тканях, проложило путь к популярности перехода от внутривенного введения к пероральному. В этом обзоре рассматриваются преимущества перехода от внутривенной к пероральной терапии, различные методы перехода от внутривенной к пероральной терапии, биодоступность различных пероральных препаратов для программы перехода, критерии отбора пациентов для перехода с парентеральной на пероральную терапию и применение внутривенной к пероральной терапии. приводятся примеры устного переключения через тематические исследования.
Появление более новых, более сильнодействующих или пероральных агентов широкого спектра действия, которые обеспечивают более высокую и более постоянную концентрацию в сыворотке и тканях, проложило путь к популярности перехода от внутривенного введения к пероральному. В этом обзоре рассматриваются преимущества перехода от внутривенной к пероральной терапии, различные методы перехода от внутривенной к пероральной терапии, биодоступность различных пероральных препаратов для программы перехода, критерии отбора пациентов для перехода с парентеральной на пероральную терапию и применение внутривенной к пероральной терапии. приводятся примеры устного переключения через тематические исследования.
Ключевые слова: Экономический эффект, внутривенное на пероральное, парентеральное лечение, переход
Идеальный путь введения любого лекарства — это тот, при котором достигаются концентрации в сыворотке крови, достаточные для получения желаемого эффекта без каких-либо неблагоприятных эффектов. [1] Наиболее безопасный и удобный способ введения лекарственных средств достигается пероральным путем. Если данное пероральное лекарство достигает концентрации в тканях и крови в той же степени, что и внутривенное (IV) лекарство, то терапевтическая разница между внутривенными и пероральными препаратами невелика. Имеющиеся на рынке лекарственные формы для перорального введения легче вводить, они безопасны и позволяют достичь желаемых терапевтических концентраций, что делает пероральный путь (PO) идеальным выбором [1,3] 9.0003
[1] Наиболее безопасный и удобный способ введения лекарственных средств достигается пероральным путем. Если данное пероральное лекарство достигает концентрации в тканях и крови в той же степени, что и внутривенное (IV) лекарство, то терапевтическая разница между внутривенными и пероральными препаратами невелика. Имеющиеся на рынке лекарственные формы для перорального введения легче вводить, они безопасны и позволяют достичь желаемых терапевтических концентраций, что делает пероральный путь (PO) идеальным выбором [1,3] 9.0003
Всемирная организация здравоохранения (ВОЗ) сообщает, что нерациональное использование лекарств является серьезной проблемой во всем мире.[4] Чрезмерное использование инъекций, когда более подходящими были бы пероральные формы, является одним из ключевых факторов нерационального использования лекарств. Следовательно, переход от внутривенного введения к пероральному в течение соответствующего времени является одним из основных аспектов улучшения рационального использования инъекций. Более того, как только отчеты о культуре и чувствительности доступны, переход от внутривенного введения к пероральному позволяет выбрать более дешевый или более старый антибиотик, который столь же эффективен, как и внутривенный антибиотик. Это имеет важное значение в свете темы Всемирного дня здоровья ВОЗ в 2011 г.: «Устойчивость к противомикробным препаратам: сегодня нет действий, завтра не будет лекарства».[5]
Более того, как только отчеты о культуре и чувствительности доступны, переход от внутривенного введения к пероральному позволяет выбрать более дешевый или более старый антибиотик, который столь же эффективен, как и внутривенный антибиотик. Это имеет важное значение в свете темы Всемирного дня здоровья ВОЗ в 2011 г.: «Устойчивость к противомикробным препаратам: сегодня нет действий, завтра не будет лекарства».[5]
Биодоступность препаратов для внутривенного введения всегда выше, чем у их пероральных аналогов, так что пациент может получить облегчение от симптомов раньше, если он получит полный курс внутривенной терапии, — это концепция, популярная среди врачей.[6] Но дело в том, что для большого количества лекарств практически одинаковое количество препарата обнаруживается в крови при внутривенном или пероральном введении. Более того, они считают, что вероятность повторного заражения будет меньше, если они проведут полный внутривенный курс антибиотиков.[2] В результате врачи обычно склонны выбирать препараты для внутривенного введения во время госпитализации и продолжают их прием до выписки пациента.
В индийском сценарии концепция раннего перехода от внутривенной к пероральной терапии не распространена, хотя она популярна в западных странах. [7,8,9] Исследование, проведенное Паланисами и его коллегами из отделения общей медицины больницы третичного уровня на 450 коек на юге Индии в течение 6 месяцев показали, что средняя стоимость антибиотиков и продолжительность пребывания пациентов могут быть снижены за счет раннего перехода с парентеральной терапии на пероральную [10]. Новый подход к переключению с внутривенного на пероральный прием заключается в компьютеризированном вмешательстве. Данные пациента вместе с информацией о полученных лекарствах вводятся в компьютер, и каждый день в полночь компьютер составляет список пациентов, соответствующих критериям отбора для переключения. Фармацевт берет распечатку из списка и обсуждает с врачом возможность переключения в соответствии с клиническим статусом пациента.[6,11]
Большинство исследований, связанных с переходом от внутривенного введения к пероральному, были ограничены определенными антибиотиками и определенными заболеваниями, такими как инфекции дыхательных путей. [12,13] Было проведено лишь несколько исследований для оценки знаний, убеждений и принятия врачом перехода переход от внутривенной к пероральной терапии.[2] Антибиотики, желудочно-кишечные агенты (в основном ингибиторы протонной помпы и антагонисты гистамина-2) и противогрибковые препараты являются основными классами лекарств, которые можно использовать внутривенно для переключения на пероральный прием [11]. Во многих передовых больницах в развитых странах фторхинолоны являются преобладающим классом препаратов, которые обычно участвуют в программе перехода. Реже в переключении участвуют доксициклин и триметоприм/сульфаметоксазол. Что касается противогрибковых препаратов, флуконазол и итраконазол являются двумя основными препаратами, участвующими в переходе от внутривенного введения к пероральному [11]. Различные классы препаратов, участвующих в переходе от внутривенного введения к пероральному, в порядке возрастания предпочтения: диуретики < кортикостероиды < анальгетики < противовирусные < сердечно-сосудистые средства < противогрибковые < средства для желудочно-кишечного тракта < антибактериальные средства.
[12,13] Было проведено лишь несколько исследований для оценки знаний, убеждений и принятия врачом перехода переход от внутривенной к пероральной терапии.[2] Антибиотики, желудочно-кишечные агенты (в основном ингибиторы протонной помпы и антагонисты гистамина-2) и противогрибковые препараты являются основными классами лекарств, которые можно использовать внутривенно для переключения на пероральный прием [11]. Во многих передовых больницах в развитых странах фторхинолоны являются преобладающим классом препаратов, которые обычно участвуют в программе перехода. Реже в переключении участвуют доксициклин и триметоприм/сульфаметоксазол. Что касается противогрибковых препаратов, флуконазол и итраконазол являются двумя основными препаратами, участвующими в переходе от внутривенного введения к пероральному [11]. Различные классы препаратов, участвующих в переходе от внутривенного введения к пероральному, в порядке возрастания предпочтения: диуретики < кортикостероиды < анальгетики < противовирусные < сердечно-сосудистые средства < противогрибковые < средства для желудочно-кишечного тракта < антибактериальные средства. [11]
[11]
Преимущества перорального введения перед внутривенным
Ранний переход от внутривенного введения к пероральному лечению имеет следующие основные преимущества: , который остается на месте в течение нескольких дней и в конечном итоге может привести к вторичным инфекциям, вызванным бактериями и грибками. В конечном итоге это может привести к потребности в дополнительных антибиотиках и, как следствие, к финансовому бремени для пациента [1] 9.0003
Риск тромбофлебита: Нет риска тромбофлебита при пероральном введении[1,3,11]
Дешевле, чем внутривенная терапия: Большинство имеющихся на рынке пероральных препаратов дешевле парентеральных препаратов должны быть стерильными и изотоническими, что приводит к экономии средств пациента[1,15,16]
Снижение скрытых расходов: Скрытые расходы в основном относятся к стоимости разбавителей, оборудования для введения, игл, шприцев и ухода за больными время. Иглы, шприцы, разбавители и другое оборудование являются неизбежными реквизитами для парентерального введения. Прежде всего, для проведения инъекции должен присутствовать опытный специалист. В результате это может создать финансовое бремя для пациента и отнять ценное время медсестер для ухода за пациентом[1,15,16]
Прежде всего, для проведения инъекции должен присутствовать опытный специалист. В результате это может создать финансовое бремя для пациента и отнять ценное время медсестер для ухода за пациентом[1,15,16]
Ранняя выписка: Инъекции обычно вводят в условиях стационара, поскольку для введения лекарств, особенно внутривенных инфузий, требуется опытный специалист. Следовательно, пребывание больного в стационаре затягивается. Ранний переход на пероральные препараты может помочь преодолеть этот барьер и может привести к ранней выписке пациента.[1]
Типы перехода от внутривенного введения к пероральному
В основном существует три типа перехода от внутривенного введения к пероральному [1].
Последовательная терапия : Это относится к акту замены парентеральной версии лекарства его пероральным аналогом того же соединения. Например, преобразование inj. пантопразол 40 мг 1 раз в сутки до таб. пантопразол 40 мг 1 раз в сутки[16]
Замена терапии : Описывается преобразование препарата для внутривенного введения в эквивалент перорального приема; внутри того же класса и имеет тот же уровень активности, но из другого соединения.
 Например, переключиться с inj. цефтриаксон 1 г 2 р/сут (бис ин дай) в табл. цефиксим 200 мг 2 раза в день [17] перейти с инъекционного введения. пантопразол 40 мг 2 раза в сутки в табл. рабепразол 20 мг 2 раза в день
Например, переключиться с inj. цефтриаксон 1 г 2 р/сут (бис ин дай) в табл. цефиксим 200 мг 2 раза в день [17] перейти с инъекционного введения. пантопразол 40 мг 2 раза в сутки в табл. рабепразол 20 мг 2 раза в деньПонижающая терапия : Это относится к переходу с инъекционного препарата на пероральный препарат другого класса или на другой препарат того же класса, где частота, доза и спектр активности (в случае антибиотиков) могут не совпадать. Например, преобразование inj. цефотаксим 1 г в табл. ципрофлоксацин 500 мг, переход с инж. гепарин к табл. варфарин.
Практические подходы для перевода пациента с внутривенной на пероральную терапию
Внедрение программы перехода с внутривенного введения на пероральное в больнице является ступенькой на пути к успешному переводу пациента с внутривенного на пероральное лечение. Клинический фармацевт несет исключительную ответственность за разработку таких рекомендаций с одобрения Фармацевтического и терапевтического комитета больницы и обеспечение того, чтобы преобразование было выполнено в соответствии с рекомендациями. [1,2,18]
[1,2,18]
Во-первых, клинический фармацевт должен выявлять пациентов, получающих внутривенные препараты, а также распознавать необходимость внутривенных препаратов у этих пациентов и проверять наличие показаний 9.0003
Во-вторых, необходимо регулярное наблюдение, чтобы проверить, улучшается ли клиническое состояние пациента (лейкоциты [лейкоциты], жизненно важные показатели, отчет о культуре, физическое и психическое состояние пациента и т. д.). Если пациент подходит для конверсии [], проверьте, была ли конверсия выполнена. имеют право на конвертацию, но не конвертируются в течение соответствующего времени
Дать подходящие рекомендации по выбору перорального препарата для перехода на другой препарат
Всегда рекомендуется проверять знания и убеждения врачей относительно рекомендаций по переходу с внутривенной терапии на пероральную. Для этого можно использовать такой инструмент сбора данных, как анкеты.
Критерии отбора пациентов для перехода от внутривенной к пероральной терапии [1,19,21] приведены в .
Биодоступность лекарственных средств, включенных в курс перевода для внутривенного введения на пероральный
Обычно 100% биодоступность обеспечивается только для внутривенных лекарственных средств, а не для других путей введения, таких как внутримышечное или подкожное введение. Когда лекарство вводится внутривенно, оно может напрямую попасть в кровоток и, таким образом, обеспечить 100% биодоступность. Чтобы быть эффективными, пероральные антибиотики должны достигать бактерицидной активности в сыворотке крови, почти сравнимой с активностью их внутривенных аналогов [1,9].] объясняет примеры перехода от внутривенного введения к пероральному приему препаратов с биодоступностью >90%. Примеры препаратов с хорошей биодоступностью (60-90%), подходящих [19,20] для перехода от внутривенного введения к пероральному, приведены в .
Таблица 1
Примеры препаратов с отличной биодоступностью (>90%), подходящих для перехода от внутривенного введения к пероральному
Открыть в отдельном окне для в/в на пероральный переход
Открыть в отдельном окне
Терапевтическое применение внутривенного введения к пероральному переключению: особый акцент на некоторых распространенных заболеваниях в течение 2-3 дней лечения.
 [11] Перед переходом с внутривенной терапии на пероральную терапию следует контролировать основные показатели жизнедеятельности и количество лейкоцитов. Фторхинолоны являются препаратами первой линии для лечения внебольничной пневмонии. Исследование, в котором сравнивали внутривенно/перорально моксифлоксацин с внутривенно/перорально амоксициллин-клавуланатом с кларитромицином или без него, показало, что моксифлоксацин имеет более высокий процент клинического излечения [22].
[11] Перед переходом с внутривенной терапии на пероральную терапию следует контролировать основные показатели жизнедеятельности и количество лейкоцитов. Фторхинолоны являются препаратами первой линии для лечения внебольничной пневмонии. Исследование, в котором сравнивали внутривенно/перорально моксифлоксацин с внутривенно/перорально амоксициллин-клавуланатом с кларитромицином или без него, показало, что моксифлоксацин имеет более высокий процент клинического излечения [22].Следующий случай иллюстрирует переход от внутривенного введения к пероральному, выполненному в соответствующее время:
52-летняя женщина, поступившая в общую палату больницы с кашлем и затрудненным дыханием, была пролечена эмпирически с помощью inj. Цефоперазон – сульбактам 2 г 2 р/сут и таб. левофлоксацин 500 мг 1 раз в день. Она также была начата на inj. пантопразол 40 мг 2 р/сут и в/в. нейробион форте ® (витамины В1, В6 и В12) 1 раз в сутки. Ее жизненные показатели и количество лейкоцитов нормализовались с третьего дня госпитализации.
 Позже ее культура мокроты показала рост Candida albicans . Затем она была запущена на вкладке. флуконазол 100 мг 2 раза в день в течение 10 дней и внутривенно. цефоперазон-сульбактам отменили, но таб. левофлоксацин продолжали до выписки. Все остальные парентеральные препараты были переведены на пероральную форму с 3-го дня приема (инъекционный пантопразол на таб. пантопразол 40 мг 1 раз в сутки и инъекционный нейробион форте ® на таб. нейробион форте ® 1 раз в сутки). Состояние больного улучшилось на фоне приема пероральных препаратов.
Позже ее культура мокроты показала рост Candida albicans . Затем она была запущена на вкладке. флуконазол 100 мг 2 раза в день в течение 10 дней и внутривенно. цефоперазон-сульбактам отменили, но таб. левофлоксацин продолжали до выписки. Все остальные парентеральные препараты были переведены на пероральную форму с 3-го дня приема (инъекционный пантопразол на таб. пантопразол 40 мг 1 раз в сутки и инъекционный нейробион форте ® на таб. нейробион форте ® 1 раз в сутки). Состояние больного улучшилось на фоне приема пероральных препаратов.
Инфекционная диарея/брюшной тиф (кишечная) лихорадка
Острая водянистая диарея в основном вызывается возбудителями видов Escherichia coli, кампилобактеров, сальмонелл или вибрионов . Предпочтительной терапией является хинолон внутривенно или перорально в течение 5 дней. Как внутривенные, так и пероральные формы хинолонов имеют одинаковую биодоступность [1,23,24]
28-летний мужчина, госпитализированный по поводу острого гастроэнтерита, начал лечение ципрофлоксацином 200 мг внутривенно каждые 12 часов и метронидазолом 500 мг внутривенно каждые 8 часов .
 Он также был начат в тот же день inj. пантопразол 40 мг 1-0-1, табл. рацекадотрил 100 мг 1-1-1 и таб. парацетамол 650 мг пер. Со второго дня диарея и рвота прекратились, и он смог принимать пищу через рот. Его жизненные показатели нормализовались на третий день госпитализации, а число лейкоцитов составило 9.730/мкл. Можно в ближайшее время перевести внутривенные препараты этого пациента на эквивалентные пероральные формы [].
Он также был начат в тот же день inj. пантопразол 40 мг 1-0-1, табл. рацекадотрил 100 мг 1-1-1 и таб. парацетамол 650 мг пер. Со второго дня диарея и рвота прекратились, и он смог принимать пищу через рот. Его жизненные показатели нормализовались на третий день госпитализации, а число лейкоцитов составило 9.730/мкл. Можно в ближайшее время перевести внутривенные препараты этого пациента на эквивалентные пероральные формы [].
Для перевода с внутривенной терапии на пероральную терапию подходит большой набор лекарств, возможны различные типы конверсии внутривенной терапии на пероральную. Существуют различные руководства в этом отношении, и каждая больница должна внедрить такое руководство по инициативе клинического фармацевта, чтобы провести идеальную конверсионную терапию внутривенно на пероральный прием. Клинический фармацевт должен тщательно изучить медицинские записи и выявить пациентов, которым показан переход от парентеральной к пероральной терапии. В индийском сценарии нам еще предстоит реализовать идеальную программу перехода от внутривенного введения к пероральному в нашей повседневной клинической практике.
Источник поддержки: Нет
Конфликт интересов: Не объявлено.
1. Купер К.М. Учебник по инструментам оценки компетентности для аптек системы здравоохранения. 4-е изд. ASHP: 2008. Преобразование внутривенной терапии в пероральную; стр. 347–60. [Google Scholar]
2. Ли С.Л., Азми С., Вонг П.С. Знания клиницистов, убеждения и принятие перехода с внутривенного на пероральный прием антибиотиков, Больница Пулау Пинанг. Med J Малайзия. 2012;67:190–8. [PubMed] [Академия Google]
3. Sevinc F, Prins JM, Koopmans RP, Langendijk PN, Bossuyt PM, Dankert J, et al. Ранний переход от внутривенных антибиотиков к пероральным: рекомендации и внедрение в крупной учебной больнице. J Антимикробная химиотерапия. 1999;43:601–6. [PubMed] [Google Scholar]
4. Стремление к ответственному использованию лекарств: обмен опытом стран и изучение опыта. [Последний доступ 29 июня 2013 г .; Последнее обновление 22 июня 2013 г.]. Доступно по адресу: www.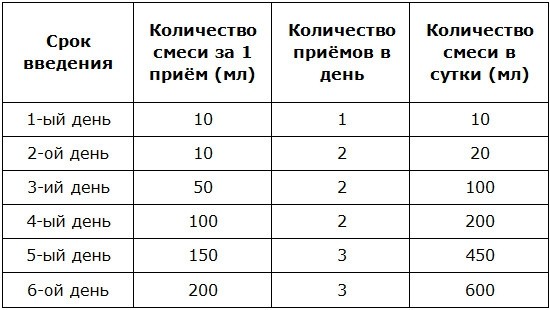 who.int/medicines/areas/rationaluse/en/
who.int/medicines/areas/rationaluse/en/
5. Всемирный день здоровья 2011 г. . Устойчивость к антибиотикам: нет действий сегодня, нет лечения завтра. [Последний доступ 29 июня 2013 г.]. Доступно на: www.euro.who.int.
6. Фишер М.А., Соломон Д.Х., Тейх Дж.М., Эйворн Дж. Переход от внутривенных препаратов к пероральным: оценка компьютеризированного вмешательства для госпитализированных пациентов. Arch Intern Med. 2003; 163: 2585–9. [PubMed] [Google Scholar]
7. Кунья Б.А. Смена терапии антибиотиками внутривенно на перорально. Экономически эффективный подход. последипломная мед. 1997;101:111–2. [PubMed] [Google Scholar]
8. McLaughlin CM, Bodasing N, Boyter AC, Fenelon C, Fox JG, Seaton RA. Внедренные в аптеке рекомендации по переходу с внутривенных антибиотиков на пероральные: интервенционное исследование. QJM. 2005; 98: 745–52. [PubMed] [Google Scholar]
9. Гьявали С., Шанкар П.Р., Саха А., Мохан Л. Изучение назначения инъекционных препаратов и внутривенных жидкостей стационарным пациентам в клинической больнице в Западном Непале. Макгилл Дж. Мед. 2009; 12:13–20. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Макгилл Дж. Мед. 2009; 12:13–20. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Palanisamy A, Narmatha MP, Rajendran NN, Rajalingam B, Sriram S. Преобразование внутривенной противомикробной терапии в пероральную у населения Южной Индии. IJRPBS. 2011;2:1258–60. [Google Scholar]
11. Banko H, Goldwater SH, Adams E. Сглаживание пути перехода от внутривенного (IV) к пероральному (PO) преобразованию: куда мы пришли за 11 лет? Хосп Фарм. 2009; 44: 959–67. [Google Scholar]
12. Кунья Б.А. Пероральное и внутривенное лечение инфекций кровотока, связанных с катетером. Эмердж Инфекция Дис. 2007; 13:1800–1. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. File TM, Jr, Segreti J, Dunbar L, Player R, Kohler R, Williams RR, et al. Многоцентровое рандомизированное исследование, сравнивающее эффективность и безопасность левофлоксацина внутривенно и/или перорально по сравнению с цефтриаксоном и/или цефуроксимаксетилом при лечении взрослых с внебольничной пневмонией. Противомикробные агенты Chemother. 1997; 41: 1965–72. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Противомикробные агенты Chemother. 1997; 41: 1965–72. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Castro-Guardiola A, Viejo-Rodríguez AL, Soler-Simon S, Armengou-Arxé A, Bisbe-Company V, Peñarroja-Matutano G, et al. Эффективность и безопасность пероральной и ранней терапии внебольничной пневмонии: рандомизированное контролируемое исследование. Am J Med. 2001; 111: 367–74. [PubMed] [Академия Google]
15. Дженсен К.М., Паладино Дж.А. Экономическая эффективность сокращения продолжительности внутривенной антибактериальной терапии пероральными фторхинолонами. Фармакоэкономика. 1997; 11: 64–74. [PubMed] [Google Scholar]
16. Galanter W, Liu XF, Lambert BL. Анализ компьютерных предупреждений, предполагающих использование пероральных препаратов во время компьютеризированного ввода заказа на внутривенное введение. лекарства. Am J Health Syst Pharm. 2010;67:1101–5. [PubMed] [Google Scholar]
17. Гамильтон-Миллер Дж.М. Смена терапии: теория и практика раннего перехода от парентерального к непарентеральному введению антибиотиков.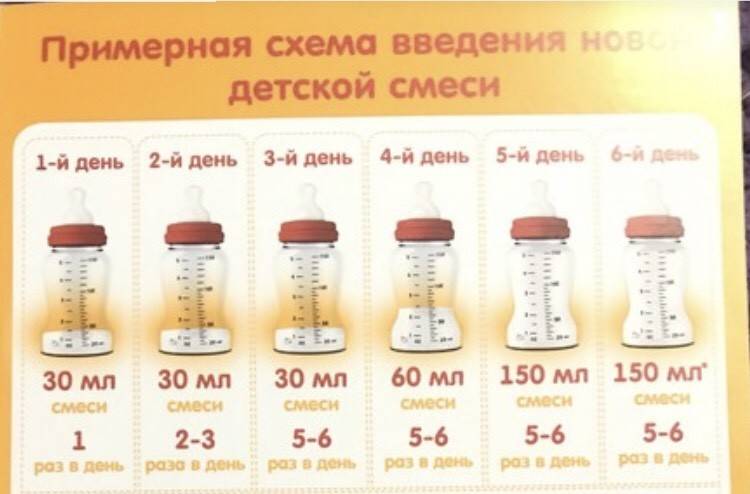 Клин Микробиол Инфект. 1996;2:12–9. [PubMed] [Google Scholar]
Клин Микробиол Инфект. 1996;2:12–9. [PubMed] [Google Scholar]
18. Управление лекарствами NHS Grampian. [Последний доступ 29 июня 2013 г .; Последнее обновление: июнь 2012 г.]. Доступно по адресу: http//www.nhsgrampian.com/grampianfoi/files/NHSIVOST.pdf.
19. Ветцштейн Г.А. Противоинфекционная конверсионная терапия с внутривенной на пероральную (в/в: перорально). Контроль рака. 2000;7:170–6. [PubMed] [Google Scholar]
20. Программа конверсии IV в устную форму. [Последний доступ 29 июня 2013 г .; Последнее обновление 20 июня 2013 г.]. Доступно по адресу: http://legacy.uspharmacist.com/oldformat.asp?url=newlook/files/Feat/ACF3023.cfm.
21. Замин М.Т., Питр М.М., Конли Дж.М. Разработка программы перехода от внутривенного к пероральному способу лечения противомикробными препаратами в канадском медицинском учреждении третичного уровня. Энн Фармакотер. 1997; 31: 564–70. [PubMed] [Google Scholar]
22. Lee RW, Lindstrom ST. Ранний переход на пероральные антибиотики и рекомендации по ранней выписке при лечении внебольничной пневмонии. Респирология. 2007; 12:111–6. [PubMed] [Google Scholar]
Респирология. 2007; 12:111–6. [PubMed] [Google Scholar]
23. Janknegt R, van der Meer JW. Последовательная терапия внутривенными и пероральными цефалоспоринами. J Антимикробная химиотерапия. 1994;33:169–77. [PubMed] [Google Scholar]
24. Кунья Б.А. Учебник по основам назначения антибиотиков. 10-е изд. США: Издательство Джонс и Барлетт; 2011. С. 10–25. [Google Scholar]
Калифорнийский совет зарегистрированных медсестер
НАЖМИТЕ ЗДЕСЬ, ЧТОБЫ ПОЛУЧИТЬ ИНФОРМАЦИЮ И ОБНОВЛЕНИЯ О КОРОНАВИРУСЕ (COVID-19)
ПРЕДУПРЕЖДЕНИЯ Важная информация для потребителей, заявителей и лицензиатов
Совет зарегистрированных медсестер защищает здоровье, безопасность и благополучие населения путем справедливого и последовательного применения законов и правил, регулирующих практику и образование медсестер в Калифорнии.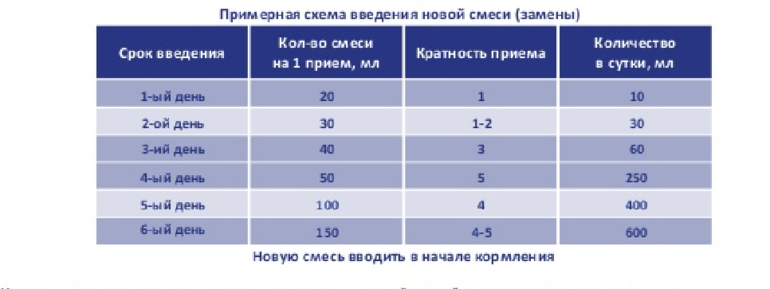
Что нового
- Примите участие в преобразовании сестринского дела в Калифорнии и подайте заявку на членство в Консультативном комитете уже сегодня!
- Прогнозы числа зарегистрированных медсестер в Калифорнии на 2022 год
- Предупреждение о возможной кибератаке на больницу
Совет зарегистрированных медсестер хотел бы уведомить вас о том, что Агентство кибербезопасности и безопасности инфраструктуры, Федеральное бюро расследований и Министерство здравоохранения и социальных служб располагают достоверной информацией о возросшей и неминуемой угрозе киберпреступности больницам и поставщикам медицинских услуг США. Правление делится этой информацией, чтобы предупредить поставщиков медицинских услуг и убедиться, что они принимают своевременные и разумные меры предосторожности для защиты своих сетей от этих угроз. Дополнительную информацию см. на веб-сайте Агентства кибербезопасности и безопасности инфраструктуры.
- Подать заявку на получение доступа к медицинской помощи и информации (HCAI) для погашения кредита, стипендий и грантов
- BRN с гордостью представляет новый способ просмотра ежегодных школьных данных! Используя эту ссылку, вы можете получить новую информацию о программах медсестер перед лицензированием и других актуальных тенденциях.

- Важные изменения отпечатков пальцев: кандидаты должны сначала подать заявку на получение лицензии, прежде чем сдавать отпечатки пальцев.
Совет зарегистрированных медсестер внес некоторые необходимые изменения, чтобы соответствовать информации о результатах отпечатков пальцев Министерства юстиции и ФБР. Все заявители должны сначала подать заявку на получение лицензии в Совет до подачи отпечатков пальцев с помощью Live Scan или жесткой карты.
После подачи заявки на получение лицензии запрос на получение формы Live Scan или жестких карт отпечатков пальцев должен быть отправлен в Совет через страницу запросов отпечатков пальцев.
После получения запроса Правление подтвердит подачу заявки на получение лицензии, а затем отправит по электронной почте ссылку на форму Live Scan или по почте жесткую карту отпечатков пальцев (если она находится за пределами Калифорнии). Пожалуйста, подождите 7-10 рабочих дней, чтобы получить ваши карточки по почте или 3 рабочих дня, чтобы получить ссылку на форму Live Scan.


