Содержание
Как сделать клизму новорожденному в домашних условиях, клизма грудничку
Содержание
- 1 Почему нельзя ставить клизму ребенку, трехмесячный он, младше или старше часто:
- 2 Когда клизму ставить обязательно
- 3 Алгоритм как делать клизму новорожденному
- 3.1 Как ставить уже подготовленную грушу с раствором:
Родители обязательно должны проявлять осторожность в столь ответственном деле, как сделать клизму грудничку. Клизмочка должна быть поставлена правильно, а значит, к этому делу следует подготовить и самого ребенка, и место для проведения процедуры, необходимые приспособления.
Как правильно делать клизму месячному ребенку, и почему нужно проведение такой процедуры. На самом деле у родителей с опытом в аптечке всегда имеется клизма, как только ребенок родился. Все по причине того, что у грудничка часто случаются запоры. Когда малыш появился на свет, то его кишечник еще плохо работает и не умеет правильно перерабатывать даже столь простую пищу как молоко матери. Часто микрофлора кишечника еще не сформирована до конца, а значит, не хватает нужных ферментов. Как правило, помочь ребенку можно, если сделать клизму новорожденному в домашних.
Часто микрофлора кишечника еще не сформирована до конца, а значит, не хватает нужных ферментов. Как правило, помочь ребенку можно, если сделать клизму новорожденному в домашних.
Важно! Каждый родитель должен понимать, что клизма грудному ребенку при запоре делается строго по показаниям врача и по состоянию здоровья, а не как гигиеническая процедура. При таком подходе клизма грудничку при запоре не навредит, а сильно поможет.
Почему нельзя ставить клизму ребенку, трехмесячный он, младше или старше часто:
- Как уже говорилось выше, микрофлора в 3-4 месяца микрофлора кишечника только начинается формироваться. Если делается клизма новорожденному слишком часто, то вода вымывает не только каловые массы, но и полезные ферменты. В итоге, ребенку будет постоянно не хватать правильных бактерий для нормальной работы кишечника.
- Необходимо обязательно лимитировать, как часто делать клизму новорожденному ребенку, потому что, в каловых массах содержатся токсины.
 Вода из клизмы эти токсины вымывает и они могут всасываться в слизистые ребенка, оставаясь при этом в организме. Поэтому при запоре обязательно делать ребенку массаж животика, чтобы каловые массы размягчались активно и быстро выводились наружу.
Вода из клизмы эти токсины вымывает и они могут всасываться в слизистые ребенка, оставаясь при этом в организме. Поэтому при запоре обязательно делать ребенку массаж животика, чтобы каловые массы размягчались активно и быстро выводились наружу. - Частая клизма для новорожденных при запорах, особенно в 1-2 месяца, может привести к тому, что кишечник ребенка откажется работать самостоятельно и будет постоянно ожидать механической помощи.
Когда клизму ставить обязательно
В 2 месяца, а также в 3 месяца ребенок испытывает проблемы с тем, чтобы покакать самостоятельно. Нужно обратиться к врачу и, если массаж животика не поможет, то придется делать клизму. При этом живот у малыша будет твердым и болезненным, это еще один важный признак, что бед искусственной очистки кишечника точно не обойтись.
Если ребенок отравился, то клизма поможет быстро освободить кишечник от вредных веществ. В некоторых случаях клизму в домашних условиях делают, чтобы ввести в организм какой-то особенный медикамент, важный для лечения текущей болезни. Но решение о необходимости ставить малышу клизму должен принимать именно врач на основе анамнеза здоровья малыша.
Но решение о необходимости ставить малышу клизму должен принимать именно врач на основе анамнеза здоровья малыша.
Алгоритм как делать клизму новорожденному
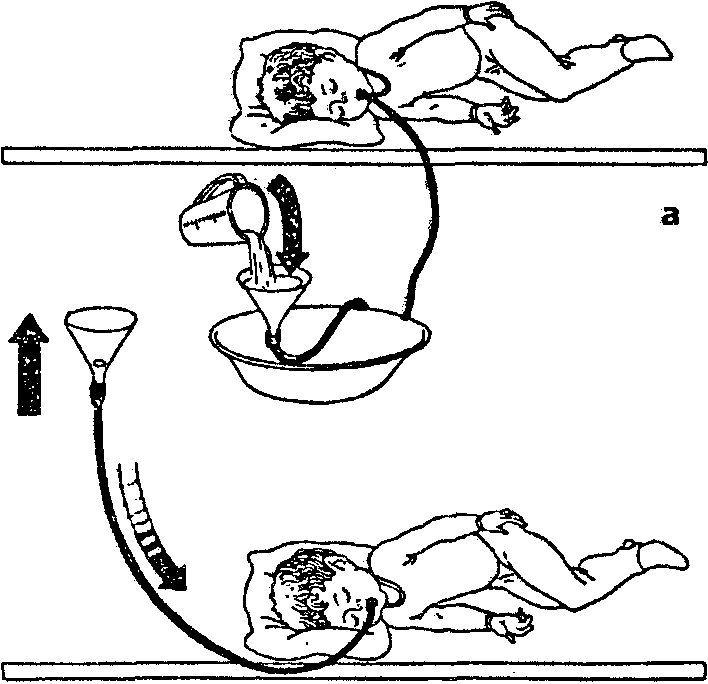
Прежде всего, к этой процедуре нужно будет правильно подготовиться. Кипятить минимум в течение получаса резиновую грушу, затем остудить ее и достать из воды. Дополнительная стерилизация после такого отличного кипячения не требуется.
В деле, как сделать клизму новорожденному, важно правильно подготовить раствор, который будет вводиться в кишечник. Как правило, он комнатный по температуре, а вот конкретный состав определяет врач. В первый, два или три раза потом это может быть просто кипяченая вода, иногда врач советует взять отвар трав, добавить 1 или 2 капли растительного масла, чтобы клизмирование проходило более эффективно.
Неправильный раствор, сделанный без учета рекомендаций врача, может только усугубить состояние ребенка, особенно в 1 или 2 месяца, это также нужно учитывать. Насколько горячей должен быть раствор клизмы, чтобы дети чувствовали себя комфортно? Рекомендуется делать клизму младенцу раствором около 30 градусов тепла, если он будет горячее — это может не только травмировать кишечник младенца, но даже привести к его воспалению.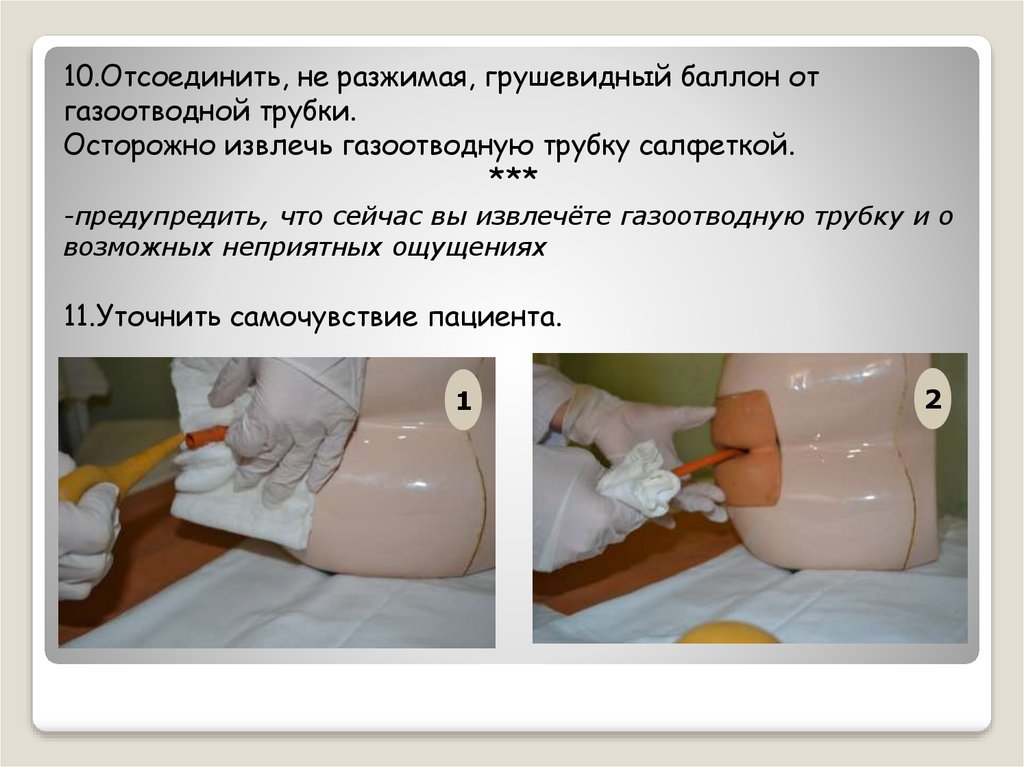 Так что, 1 или 2 раза подумайте и проверьте температуру, а потом уже ставьте клизму.
Так что, 1 или 2 раза подумайте и проверьте температуру, а потом уже ставьте клизму.
Место, чтобы правильно сделать все с 1 раза, тоже должно быть подготовлено заранее. Нужно будет застелить на это место клеенку, сверху положить приятную на ощупь чистую пеленку. Подготовленную спринцовку вынуть из воды, убедиться, что внутри не осталось воздуха, а затем отмерять нужное количество жидкости для клизмы.
Важно! В деле, как сделать клизму ребенку, крайне важно, сколько жидкости брать. Для месячного младенца достаточно 25 мл теплой водички. Если малышу до 6 месяцев, то воды может быть в пределах 30-60 мл. От полугода до года можно вводит до 130 мл жидкости. Нарушение этих норм приведет к травмам слизистой кишечника малыша.
Как ставить уже подготовленную грушу с раствором:
- Уложить ребенка на спину или на бок, обязательно подогнуть ножки в коленках, чтобы они доставали до живота.
- Смазать кончик спринцовки вазелином или просто детским кремом, нанести немного крема в область анального отверстия.

- Ввести кончик резиновой груши, но пока не нажимать на нее. Достаточно ввести кончик на два сантиметра максимум и начать выдавливать аккуратно и медленно жидкости из груши.
- Спринцовку не разжимать и достать ее из анального отверстия. Свободной рукой ягодицы ребенка сжать, чтобы вода сразу не вытекла. Уже в течение минуты клизма должна размягчить каловые массы и ребенок должен покакать.
Это основные важные моменты, которые нужно знать перед тем как сделать клизму грудному ребенку. Очень важно понимать, как часто можно делать клизму новорожденному. В этом материале подчеркивалось, что делать процедуру нужно только по предписанию врача и слишком частые клизмы в итоге могут привести не к улучшению состояния, а к печальным последствиям. Так что, отвечая на вопрос о том, можно ли делать клизму новорожденным, следует сказать «да», но осторожно.
Поделиться с друзьями
Помогла ли вам статья?
Надежда Владимировна
Задать вопрос
Задавайте вопросы в комментариях и пишите свои рекомендации
особенности процедуры, подготовка, показания и противопоказания
Достаточно часто одного лишь осмотра маленького пациента, пальпации и результатов анализов врачу бывает недостаточно для того, чтобы поставить окончательный диагноз. В таком случае назначаются дополнительные исследования. Показательный их пример – цистография мочевого пузыря у ребенка. Этот вид диагностики представляет собой снимок, сделанный с помощью рентгена с предварительно введенным в организм контрастным веществом.
Общая информация
Несмотря на то, что рентгенологические лучи закрепили за собой репутацию не самого благоприятного вида воздействия на человеческий организм, а сам метод имеет ряд противопоказаний, цистография у детей должна в обязательном порядке проводиться в тех случаях, когда риски для здоровья в результате заболевания носят более явственный характер, нежели опасность облучения. Помимо рентгена, существует еще один способ обследования, это МР-диагностика. Однако для некоторых пациентов томография достаточно дорога. Кроме того, она предполагает необходимость неподвижного нахождения ребенка внутри томографа в течение как минимум получаса, а такое требование можно выполнить далеко не всегда.
Помимо рентгена, существует еще один способ обследования, это МР-диагностика. Однако для некоторых пациентов томография достаточно дорога. Кроме того, она предполагает необходимость неподвижного нахождения ребенка внутри томографа в течение как минимум получаса, а такое требование можно выполнить далеко не всегда.
Цистография мочевого пузыря делается как у детей до года, так и у ребенка более старшего возраста. Родители не должны испытывать сомнений, если врач рекомендует им проведение данной процедуры. Разумеется, предварительно должен быть произведен тщательный осмотр, направленный на выявление абсолютных противопоказаний.
Показания для проведения процедуры ребенку
Цистография у детей до года, грудничков и ребят более старшего возраста назначается как часть комплекса исследований, направленных на выявление патологий и аномалий развития мочеполовой системы сразу в нескольких случаях.
Патологии бобовидных органов и мочевого пузыря
Такие болезни могут носить врожденный или приобретенный характер, в большинстве случаев требуют либо оперативного вмешательства, либо консервативного (медикаментозного) лечения.
Недержание мочи
Цистография мочевого пузыря может проводиться при недержании мочи у ребенка, вызванном особенностями строения половых органов и мочевого пузыря, слабостью мышц тазового дна. В некоторых случаях исследование необходимо при энурезе (ночных непроизвольных мочеиспусканиях).
Разрывы и рефлюкс пузыря
Здесь обследование (как правило, вскоре после него следует хирургическое вмешательство) направлено на выявление области разрывов, общей площади травмированных тканей. В случае с рефлюксом (обратным забросом мочи из пузыря в мочеточники) диагност выясняет, что стало причиной такого сбоя в работе мочеполовой системы.
Выявление опухоли невыясненной этиологии
В некоторых случаях цистография у детей направлена на то, чтобы подтвердить или исключить самые печальные последствия, а именно различные злокачественные опухоли.
Туберкулез почек; накопление песка и солевых конкрементов
По аналогии с предыдущим случаем, туберкулез почек, песок и соли (последние два впоследствии могут превратиться в камни) требуют как можно более скорого врачебного вмешательства. Чтобы оценить масштаб болезни, понять, насколько быстро она прогрессирует, составить наиболее адекватную схему лечения, потребуется несколько сеансов цистографического обследования.
Аномалии развития органов мочеполовой системы
Цистография мочевого пузыря у ребенка поможет оценить серьезность врожденных или приобретенных аномальных изменений органов мочеполовой системы. Родителям стоит помнить, что практически в половине случаев аномалии затрагивают не только почки, мочевой пузырь и прилежащие к ним органы, но также репродуктивную систему.
Подготовка к процедуре
Один из главных вопросов родителей, которые столкнулись с необходимостью проведения такой процедуры, как цистография у детей, – как делается это обследование? Другие проблемы не менее важны. Необходима ли предварительная подготовка? Понадобится ли повторный рентген? Насколько эффективным считает метод лечащий врач?
Необходима ли предварительная подготовка? Понадобится ли повторный рентген? Насколько эффективным считает метод лечащий врач?
Соблюдение диеты
Примерно за два дня до визита к диагносту необходимо перевести ребенка на диетическое питание. Однако это не значит, что надо исключать из рациона все привычные продукты. Достаточно на время перестать давать бобовые культуры, а также иные блюда, вызывающие газообразование: хлеб, сырые овощи и фрукты, молоко. Предпочтение рекомендуется отдавать кашам, отварному мясу. Из напитков предпочтительны несладкие чаи и травяные сборы, например, ромашка или фенхель. Они не только нормализуют работу кишечника, но также успокоят нервную систему малыша, ведь процедура для него – стресс.
Очистительная клизма
На диете подготовка к цистографии у детей не заканчивается. В день процедуры нужно поставить очистительную клизму. Если ребенок беспокоится перед диагностикой, проведите с ним доброжелательную беседу, постарайтесь настроить на положительный лад, объясните, что ничего страшного или опасного для его здоровья цистография не несет.
Как делается цистография детям?
Как же делается цистография у мальчиков и девочек? Первым необходимо принять положение лежа на боку, согнув одну ногу и вытянув вторую. Девочки, наоборот, ложатся на спину. Врач должен постепенно вводить в мочеиспускательный канал катетер, предварительно можно провести местную анестезию (если к тому нет противопоказаний). По катетеру в мочевой пузырь вводится контрастное вещество. Затем делаются рентгеновские снимки в нескольких проекциях. По окончании процедуры контраст выходит через мочевыводящие пути, на это обычно требуется не более 2-3 дней.
Противопоказания
Цистографию ребенку можно делать так часто, как рекомендует ваш лечащий врач, особенно в случаях, когда необходимо пронаблюдать за течением болезни в динамике. Вместе с тем, существует определенный предел – не более 5 или 6 раз в течение календарного года. Большее количество радиации может навредить ребенку, особенно с учетом того факта, что дети в два раза более восприимчивы к рентгенологическому излучению.
Воспаление в мошонке, уретре, мочевом пузыре
Проведение диагностики при наличии воспаления, особенно в острой форме, может ухудшить течение заболевания и составить неверную картину. Это помешает постановке окончательного диагноза.
Выделение с мочой кровяных сгустков или массивная гематурия
Результаты обследования
После того как процедура была проведена, следует расшифровка результатов. Эта часть исследования делается только медицинским специалистом – ни одно видео о цистографии у детей, взятое из интернета, каким бы познавательным оно ни было, не даст вам достоверной информации о том, как протекает болезнь, прогрессирует ли она и что за диагноз будет поставлен в итоге.
Запор у детей: Инструкции по уходу
Пропустить навигацию
Обзор
Запор — это затрудненный и уменьшенный объем стула. То, как часто ваш ребенок опорожняется, не так важно, как то, может ли ребенок легко испражняться. Запор у детей имеет множество причин. К ним относятся лекарства, изменения в диете, недостаточное употребление жидкости и изменения в распорядке дня.
То, как часто ваш ребенок опорожняется, не так важно, как то, может ли ребенок легко испражняться. Запор у детей имеет множество причин. К ним относятся лекарства, изменения в диете, недостаточное употребление жидкости и изменения в распорядке дня.
Вы можете предотвратить запор или вылечить его, когда он возникает, с помощью домашнего ухода. Но у некоторых детей могут быть постоянные запоры. Это может произойти, когда ребенок не ест достаточно клетчатки. Или приучение к туалету может вызвать у ребенка желание задерживать стул. Играющие дети могут не захотеть тратить время на посещение туалета.
Последующее наблюдение является ключевой частью лечения и безопасности вашего ребенка. Обязательно записывайтесь на все приемы и посещайте их, а также звоните своему врачу, если у вашего ребенка возникают проблемы. Также полезно знать результаты анализов вашего ребенка и вести список лекарств, которые принимает ваш ребенок.
Как вы можете ухаживать за своим ребенком дома?
Для детей младше 12 месяцев
- По возможности кормите ребенка грудью. Твердый стул редко встречается у детей, находящихся на грудном вскармливании.
- Если вы переходите с грудного молока на смесь, вы можете попробовать давать ребенку воду между кормлениями. Давайте ребенку от 1 жидких унций (30 мл) до 2 жидких унций (60 мл) воды не более 2 раз в день в течение 2–3 недель. Обязательно давайте ребенку рекомендованное количество смеси для каждого кормления плюс дополнительную воду между кормлениями. Не давайте дополнительную воду дольше 3 недель, если только ваш врач не скажет вам об этом. Не давайте простую воду ребенку младше 2 месяцев.
- Если вашему ребенку больше 6 месяцев, вы можете давать ему фруктовые соки, такие как яблочный, грушевый или черносливовый сок, чтобы уменьшить запор.
 Не давайте больше 4 жидких унций (120 мл) в день и не давайте больше недели или двух.
Не давайте больше 4 жидких унций (120 мл) в день и не давайте больше недели или двух. - Когда ваш ребенок может есть твердую пищу, давайте ему хлопья, фрукты и овощи.
Для детей от 1 года и старше
- Давайте ребенку много воды и других жидкостей.
- Включайте в рацион ребенка продукты с высоким содержанием клетчатки, такие как фрукты, овощи, бобы или цельнозерновые продукты.
- Пусть ваш ребенок будет принимать лекарства точно так, как это предписано врачом. Позвоните своему врачу, если вы считаете, что у вашего ребенка проблемы с лекарством.
- Убедитесь, что ваш ребенок ежедневно занимается спортом. Это помогает телу иметь регулярные испражнения.
- Скажите ребенку, чтобы он сходил в туалет, когда ему захочется.
- Не давайте ребенку слабительные или клизмы, если это не рекомендовано врачом вашего ребенка.

- Возьмите за привычку сажать ребенка на унитаз или горшок каждый день после одного и того же приема пищи.
Когда следует звать на помощь?
Позвоните своему врачу сейчас или немедленно обратитесь за медицинской помощью, если:
- В стуле вашего ребенка обнаружена кровь.
- У вашего ребенка сильная боль в животе.
- У вашего ребенка рвота.
Внимательно следите за изменениями в состоянии здоровья вашего ребенка и обязательно обратитесь к врачу, если:
- Запор у вашего ребенка ухудшается.
- У вашего ребенка легкая или умеренная боль в животе.
- У вашего ребенка младше 3 месяцев запор, который длится более 1 дня после того, как вы начали ухаживать за ним на дому.
- У вашего ребенка в возрасте от 3 месяцев до 11 лет запор, который продолжается в течение недели после ухода на дому.
- У вашего ребенка высокая температура.
Где можно узнать больше?
Перейдите на https://www.healthwise.net/patientEd
Введите A586 в поле поиска, чтобы узнать больше о «Запоры у детей: инструкции по уходу».
Нейрогенный кишечник | Условия | UCSF Benioff Children’s Hospitals
Обзор
Существует множество проблем, которые могут привести к повреждению нервов в нижней части позвоночника, включая расщепление позвоночника, фиксированный спинной мозг, неперфорированный задний проход, опухоли позвоночника (или другие поражения позвоночника), травмы позвоночника (автомобильные аварии, падения и т. д.). Если у вашего ребенка есть одна из этих проблем, есть большая вероятность, что у вашего ребенка запор или есть риск заболеть запором. У вашего ребенка также могут возникнуть трудности с удержанием стула (приучение к горшку для стула), когда удержание стула соответствует возрасту.
У вашего ребенка также могут возникнуть трудности с удержанием стула (приучение к горшку для стула), когда удержание стула соответствует возрасту.
Обратите внимание: Запор у ребенка с неврологическими нарушениями отличается от запора у здорового ребенка.
Чтобы понять, что такое запор и недержание мочи при нейрогенном заболевании кишечника, необходимо сначала понять нормальную функцию кишечника.
Физиология нормальной функции кишечника
Стул образуется в результате переваривания съеденной пищи. Пищеварительный процесс начинается, когда что-либо попадает в рот. Слюна начинает расщеплять пищу во рту. По мере прохождения по пищеводу в желудок происходит дальнейшее расщепление. Затем он переходит в тонкий кишечник в полужидком виде. Организм начинает всасывать питательные вещества через стенку тонкой кишки, оставляя после себя продукты жизнедеятельности. Эта жидкость перемещается по тонкой кишке за счет перистальтики.
Перистальтика – это рефлекс, вызванный растяжением кишечника жидкой пищей, за которым следует сужение в той же области растяжения. Это продвигает еду вперед. По мере того, как перистальтика продвигает жидкость к толстой кишке, все питательные вещества всасываются. Жидкость, поступающая в толстую кишку, представляет собой жидкие отходы.
Это продвигает еду вперед. По мере того, как перистальтика продвигает жидкость к толстой кишке, все питательные вещества всасываются. Жидкость, поступающая в толстую кишку, представляет собой жидкие отходы.
Толстая или толстая кишка имеет форму перевернутой буквы «U». Моторика замедляется, что способствует реабсорбции воды и формированию мягкого стула. Толстая кишка откладывает кал в прямую кишку. Прямую кишку можно считать «зоной удержания», очень похожей на роль мочевого пузыря для мочи. Он пуст и заполняется стулом до дефекации.
Внутренний анальный сфинктер находится в конце прямой кишки. Это непроизвольно контролируемая мышца, которая автоматически открывается, когда прямая кишка заполнена стулом. Это позволяет стулу двигаться в анальный канал. Этот проход также активирует сигнал, который идет к спинному мозгу и вверх к головному мозгу, предупреждая человека о том, что дефекация неизбежна.
Наружный анальный сфинктер представляет собой произвольно контролируемую мышцу на другом конце анального канала. Когда мозг получает сигнал о предстоящем дефекации, внешнему анальному сфинктеру посылается сообщение о сокращении. Он остается закрытым до тех пор, пока человек не подаст сигнал о том, что можно безопасно расслабиться. Стул проходит из тела в туалет.
Когда мозг получает сигнал о предстоящем дефекации, внешнему анальному сфинктеру посылается сообщение о сокращении. Он остается закрытым до тех пор, пока человек не подаст сигнал о том, что можно безопасно расслабиться. Стул проходит из тела в туалет.
У большинства людей есть обычное время для опорожнения кишечника. У многих это происходит утром после горячего напитка, у некоторых — вечером после теплой ванны или душа. Некоторые люди также заметят, что опорожнение кишечника происходит не каждый день, а через день.
У детей с проблемами нервов в нижней части позвоночника будет нарушена функция кишечника, что называется «нейрогенным кишечником» (мало чем отличается от «нейрогенного мочевого пузыря»).
Физиология нейрогенного кишечника
Нейрогенная кишка представляет собой кишку с недостаточной иннервацией нервов из-за нарушения спинного мозга. Прерывание спинного мозга чаще всего вызывается расщеплением позвоночника, но может быть вызвано поражением спинного мозга (опухоль), фиксированным спинным мозгом или несчастными случаями (автомобиль). Нервы спинного мозга, которые контролируют функцию кишечника, находятся на уровне S2-S5 (нервы, которые контролируют стопы, находятся выше уровня S2). У большинства детей с расщелиной позвоночника поражения возникают на уровне S2 или выше. Практически каждый человек с расщелиной позвоночника будет иметь некоторую степень дисфункции кишечника.
Нервы спинного мозга, которые контролируют функцию кишечника, находятся на уровне S2-S5 (нервы, которые контролируют стопы, находятся выше уровня S2). У большинства детей с расщелиной позвоночника поражения возникают на уровне S2 или выше. Практически каждый человек с расщелиной позвоночника будет иметь некоторую степень дисфункции кишечника.
Основными проблемами нейрогенного кишечника являются запоры и недержание стула. У детей с нейрогенным кишечником могут развиться запоры и недержание стула по следующим причинам:
- Отсутствие осознания того, что прямая кишка заполнена калом.
- Замедленная подвижность из-за плохой иннервации нервов от позвоночника. Другими словами, кишечник не имеет нормальной перистальтики. Это позволяет стулу дольше «сидеть» в толстой кишке.
- Неспособность полностью опорожнить кишечник.
Из-за замедленной моторики и невозможности полного опорожнения кишечника стул дольше «сидит» в кишечнике. По мере того, как стул дольше «сидит» в кишечнике, из стула реабсорбируется больше воды. Когда из стула реабсорбируется слишком много воды, стул становится твердым. Твердый стул труднее продвигается по кишечнику для устранения. Затем твердый стул скапливается в кишечнике, растягивая (растягивая) стенку кишечника. По мере того, как накапливается все больше и больше стула, толстая кишка становится настолько растянутой, что ее перистальтика еще больше нарушается. Часто скапливается так много твердого стула, что каловый комок сдавливается (застревает). Человек продолжает есть, и стул продолжает образовываться, но останавливается после «застрявшего стула». По мере того как накопление стула продолжается, давление велико и заставляет стул, который все еще остается жидким, окружать «застрявший стул», не смещая его. Жидкий стул выделяется в виде диареи. Это часто называют «выбросом». К сожалению, давление уменьшилось, но твердый стул остался. Если это не убрать, эти выбросы будут продолжаться.
По мере того, как стул дольше «сидит» в кишечнике, из стула реабсорбируется больше воды. Когда из стула реабсорбируется слишком много воды, стул становится твердым. Твердый стул труднее продвигается по кишечнику для устранения. Затем твердый стул скапливается в кишечнике, растягивая (растягивая) стенку кишечника. По мере того, как накапливается все больше и больше стула, толстая кишка становится настолько растянутой, что ее перистальтика еще больше нарушается. Часто скапливается так много твердого стула, что каловый комок сдавливается (застревает). Человек продолжает есть, и стул продолжает образовываться, но останавливается после «застрявшего стула». По мере того как накопление стула продолжается, давление велико и заставляет стул, который все еще остается жидким, окружать «застрявший стул», не смещая его. Жидкий стул выделяется в виде диареи. Это часто называют «выбросом». К сожалению, давление уменьшилось, но твердый стул остался. Если это не убрать, эти выбросы будут продолжаться.
Кроме того, ваш ребенок не будет осознавать, что кишечник полон. Это происходит из-за неспособности спинного мозга передавать сообщение в головной мозг. Мозг не отвечает и посылает сигнал внешнему анальному сфинктеру оставаться закрытым. Поэтому ребенок никогда не знает, что вот-вот произойдет дефекация. Это приводит к кишечной аварии.
Это происходит из-за неспособности спинного мозга передавать сообщение в головной мозг. Мозг не отвечает и посылает сигнал внешнему анальному сфинктеру оставаться закрытым. Поэтому ребенок никогда не знает, что вот-вот произойдет дефекация. Это приводит к кишечной аварии.
Другие проблемы:
- Снижение мышечного тонуса. По мере продолжения описанного выше цикла увеличивается растяжение кишечника, так что мышечный тонус очень низкий. Это приводит к дальнейшей плохой подвижности.
- Проблемы с мочевым пузырем. Кишечник, полный стула, может занимать так много места в брюшной полости, что мочевой пузырь не может полностью наполняться или опорожняться. Это может привести к недержанию мочи и инфекциям мочевыводящих путей.
- Лекарства. Лекарства, которые обычно используются для лечения мочевого пузыря и других связанных с этим проблем, также могут вызывать запоры, такие как; дитропан, тофранил детрол, левсин, сердечные препараты, лекарства от высокого кровяного давления, обезболивающие и обезболивающие.
 Обратите внимание, что, несмотря на то, что это часто вызывает озабоченность, на самом деле нет никаких доказательств того, что запор вызывает или способствует развитию рака толстой кишки.
Обратите внимание, что, несмотря на то, что это часто вызывает озабоченность, на самом деле нет никаких доказательств того, что запор вызывает или способствует развитию рака толстой кишки.
Признаки и симптомы
У вашего ребенка может быть запор, если он:
- У него твердый стул (маленькие твердые шарики)
- Перемежающаяся диарея
- Возраст нормального приучения к горшку истек, и у него недержание стула
- Испражнения каждые 3 дня или чаще
На основании анамнеза и физического осмотра врач может просто предположить, что у вашего ребенка запор (на основании диагноза, симптомов и физического осмотра), и начать лечение запора у вашего ребенка. Если анамнез и медицинский осмотр слишком сложны для незаконного использования или «неизвестны», тогда практикующий врач может захотеть сделать рентген для тщательной оценки запоров. Рентген полезен, так как он позволяет врачу/медсестре точно оценить степень запора у ребенка, а затем подобрать лечение. Тем не менее, рентген подвергает детей небольшому облучению, поэтому, если есть подозрение на запор, может быть лучше просто лечить ребенка без рентгена.
Тем не менее, рентген подвергает детей небольшому облучению, поэтому, если есть подозрение на запор, может быть лучше просто лечить ребенка без рентгена.
Нейрогенное лечение кишечника у младенцев и детей ясельного возраста
Чтобы предотвратить недержание стула в более поздние сроки, мы должны предотвращать проблемы до их возникновения. Многие клиники/практикующие врачи не обращаются к программам опорожнения кишечника для этой возрастной группы, потому что носить подгузники «соответствует возрасту». Наш опыт показывает, что запор представляет собой большую проблему и может быть фактической причиной трудностей в достижении воздержания стула в более позднем возрасте. Дети, у которых никогда не было длительных периодов запоров, достигают воздержания с меньшими проблемами, чем дети, у которых были запоры. Вот почему в нашей программе управление кишечником начинается в младенчестве.
В настоящее время мы ничего не можем сделать, чтобы «вылечить» уже нанесенное повреждение нерва, но мы можем предотвратить запоры и твердый стул у вашего ребенка. Если мы начнем приучение к горшку для дефекации в «типичном» возрасте и сможем начать с «нормального» размера, не пораженной толстой кишки, то не только наши шансы на успешную программу опорожнения кишечника повысятся, но и сама программа будет намного эффективнее. легче и работать быстрее.
Если мы начнем приучение к горшку для дефекации в «типичном» возрасте и сможем начать с «нормального» размера, не пораженной толстой кишки, то не только наши шансы на успешную программу опорожнения кишечника повысятся, но и сама программа будет намного эффективнее. легче и работать быстрее.
Целью программы дефекации для младенцев является поддержание нормальной консистенции стула (мягкий, не сформированный, легко проталкиваемый) и обеспечение дефекации у младенцев несколько раз в день. У большинства младенцев, особенно на грудном вскармливании, стул в первые несколько месяцев жизни будет нормальным. Запор имеет тенденцию возникать при введении твердой пищи. Постоянное размазывание стула по подгузнику, а также твердый шаровидный стул могут быть одними из первых признаков запора. При наличии запора можно обратиться за консультацией к детскому педиатру, медсестре по расщелине позвоночника или практикующему урологу.
Нейрогенное лечение кишечника у детей старшего возраста
Целью программы лечения кишечника у детей старшего возраста является «ношение нижнего белья». Важно понимать, что программа удержания кишечника у ребенка с нейрогенными нарушениями ОЧЕНЬ СЛОЖНА и может занять до 6 месяцев. Продолжительность лечения (время от начала лечения до избавления ребенка от запоров и сдерживания стула) будет в значительной степени зависеть от того, как долго у ребенка запор. Крайне важно, чтобы и ребенок, и родители хотели начать программу опорожнения кишечника и были готовы ее выполнять. Если семья или ребенок не готовы к этому обязательству, следует приложить все усилия, чтобы по крайней мере уберечь ребенка от запоров до тех пор, пока ребенок и семья не будут готовы к программе воздержания.
Важно понимать, что программа удержания кишечника у ребенка с нейрогенными нарушениями ОЧЕНЬ СЛОЖНА и может занять до 6 месяцев. Продолжительность лечения (время от начала лечения до избавления ребенка от запоров и сдерживания стула) будет в значительной степени зависеть от того, как долго у ребенка запор. Крайне важно, чтобы и ребенок, и родители хотели начать программу опорожнения кишечника и были готовы ее выполнять. Если семья или ребенок не готовы к этому обязательству, следует приложить все усилия, чтобы по крайней мере уберечь ребенка от запоров до тех пор, пока ребенок и семья не будут готовы к программе воздержания.
Лечение
Диета и жидкости
Диета, содержащая большое количество клетчатки и жидкости, может помочь предотвратить запор.
- Волокно. Клетчатка — это та часть растительной пищи, которую наш организм не может переварить. Клетчатка предотвращает запоры, поглощая воду и увеличивая стул. Это облегчает выталкивание стула.
 Это также называется приданием объема стулу. Старайтесь включать клетчатку в каждый прием пищи.
Это также называется приданием объема стулу. Старайтесь включать клетчатку в каждый прием пищи.
Постепенно увеличивайте количество клетчатки. Слишком быстрое добавление слишком большого количества клетчатки может вызвать спазмы, диарею и дискомфорт. Постепенное добавление клетчатки в рацион позволит отрегулировать время работы кишечника. Наш отдел питания и диетологии Калифорнийского университета в Сан-Франциско рекомендует возраст ребенка плюс 2 грамма клетчатки в качестве цели потребления клетчатки для детей (пример: 6-летний ребенок плюс 2 грамма клетчатки составляет 8 граммов клетчатки в день).
Клетчатка по диете:
- Увеличьте ежедневное потребление сырых овощей и фруктов. Избегайте слишком большого количества яблок или бананов, потому что это может усугубить запор. Сушеные абрикосы (отличный источник клетчатки) или другие сухофрукты часто нравятся детям, потому что они сладкие на вкус.
- Ограничьте молочные продукты, такие как молоко, сыр, йогурт и т.
 д. Ребенок не должен превышать дневную норму молочных продуктов, чтобы стимулировать рост.
д. Ребенок не должен превышать дневную норму молочных продуктов, чтобы стимулировать рост. - Поощряйте употребление фруктовых соков, таких как сливовый, виноградный или другие соки с мякотью.
- Может потребоваться попробовать печенье с клетчаткой или другое печенье или батончики с высоким содержанием клетчатки.
- Попробуйте каши с высоким содержанием клетчатки или содержащие отруби.
- 2 грамма клетчатки: 1 1/2 грейпфрута, 3 чашки арбуза, 20 вишен, 1/2 чашки брокколи, 3/4 чашки цветной капусты
Клетчатка по добавкам
Существует множество различных типов пищевых добавок. Для детей младшего возраста порошковая форма может быть лучшим выбором, так как ее легко смешивать с жидкостью. Для пожилых людей, которые могут глотать таблетки, вероятно, проще всего принимать таблетки или капсулы. Для детей где-то посередине вафли могут быть лучшим выбором. (В нашей практике мы называем волокнистые вафли «Scooby Snacks». )
)
Важно соотношение жидкости и клетчатки! Недостаток жидкости с клетчаткой может усугубить запор. Если вы используете вафли или таблетки, лучше сначала дать ребенку выпить жидкость, а затем дать ему клетчатку. (Таким образом, если они не выпьют всю жидкость, вы сможете дать им меньше клетчатки.) Из порошков Benefiber лучше всего растворяется в воде или соке, что делает его более приемлемым для маленьких детей. Benefiber доступен без рецепта в любой местной аптеке или может быть заказан непосредственно в компании, которая его производит.
Поскольку у вашего ребенка нейрогенное заболевание кишечника, ваша страховка может покрывать клетчатку, несмотря на то, что она продается без рецепта. Если у вас есть CCS, то CCS покроет волокно.
- Жидкости. Пейте много воды и других жидкостей. Клетчатка поглощает большое количество воды в кишечнике. Диета с высоким содержанием клетчатки может фактически вызвать запор, если не принимать много жидкости. Четыре-шесть стаканов воды или другой жидкости по восемь унций в день предотвратят проблемы с клетчаткой.
Упражнения
Регулярная активность помогает предотвратить запоры, стимулируя перистальтику. Важно побуждать подростка продолжать ежедневную программу упражнений, которая может включать занятия в инвалидной коляске, такие как отжимания и пересадки. Физиотерапевт может помочь разработать программу упражнений. Также физиотерапевт или социальный работник может предоставить информацию об общественных организациях, которые проводят развлекательные мероприятия для людей с ограниченными физическими возможностями, таких как; гонки на колясках, баскетбол, танцы, теннис, лыжи.
Биологическая обратная связь
Биологическая обратная связь стала довольно популярной при лечении недержания стула и мочи; однако на данный момент имеются лишь ограниченные данные, свидетельствующие о краткосрочной пользе. Похоже, что добавление обучения биологической обратной связи к обычному лечению запоров у детей не приносит долгосрочной пользы.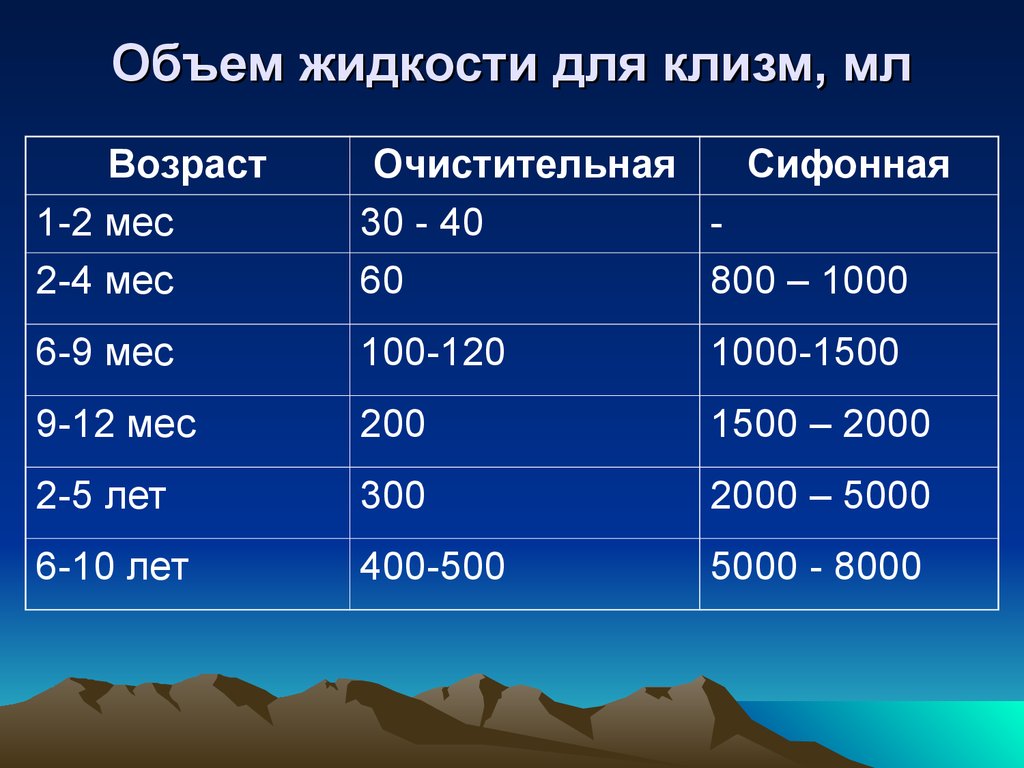
Запомнить:
- Избегайте обвинений, критики или наказаний за проблемы с кишечником.
- Всегда вознаграждайте ребенка за выполнение рекомендаций (не обязательно за успех). В большинстве литературных источников вас просят вознаграждать ребенка за успешное опорожнение кишечника. По нашему мнению, ребенок еще не умеет этого делать, поэтому мы, по сути, настраиваем его на неудачу. Мы предпочитаем вознаграждать детей за то, что они следуют нашим рекомендациям и берут на себя ответственность. Например, сидеть без жалоб все 15 минут, сотрудничать с лекарствами, помогать следить за дефекацией и несчастными случаями и т. д.
- Не позволяйте братьям, сестрам или одноклассникам дразнить ребенка.
- Поощряйте учителя ребенка к участию в этом процессе, если это необходимо. Мы можем написать записку для вас, если это необходимо для школы.
Начало программы по удержанию кишечника
В идеале управление кишечником должно начинаться с рождения, и ребенок достиг способности к удержанию мочи к поступлению в школу. Однако в действительности барьерами для достижения воздержания были такие факторы, как госпитализации, болезни, отсутствие мотивации, а также различные социально-экономические факторы. Управление кишечником может быть очень сложным.
Однако в действительности барьерами для достижения воздержания были такие факторы, как госпитализации, болезни, отсутствие мотивации, а также различные социально-экономические факторы. Управление кишечником может быть очень сложным.
Примечание: лечение может занять несколько месяцев, а в тяжелых случаях — год. Успешное лечение зависит от терпения и непрекращения терапии слишком рано.
Рекомендуемая процедура будет состоять из трех частей:
- Очистка. Целью «Очистки» является буквальное очищение всего кишечника от стула. В зависимости от степени запора (или задержки стула) это может занять от 3 до 7 дней дома или 1-2 дня в больнице.
- Фаза технического обслуживания. Целью «Фазы обслуживания» является поддержание опорожнения кишечника за счет 1-2 мягких стулов в день. Этот этап всегда будет включать в себя лечение на начальном этапе. Поддерживающее лечение отнимают от груди в период от 6 месяцев до года, а у некоторых детей в конечном итоге отменяют.

- Сидеть ежедневно. Цель «Ежедневного Сидения» состоит в том, чтобы сделать ежедневные испражнения «сдерживающими» испражнениями. Другими словами, испражнение должно быть предсказуемым в одно и то же время каждый день. Если ваш ребенок надлежащим образом «очищается» и у него стул нормального размера в одно и то же время каждый день, то с вашим ребенком не произойдет несчастного случая в другое менее предсказуемое время дня. Конечно, это легче сказать, чем сделать.
Лекарства
Для 3 разных фаз потребуются 3 разных типа лекарств. Есть много различных типов лекарств, используемых при лечении запоров. У всех есть свои риски и преимущества.
4 основные категории:
- Смазочные материалы (минеральное масло)
- Стимуляторы – сенна (сенокот), бисакодил (дуколакс)
- Размягчители стула — дукозат (колаце)
- Осмотические слабительные – полиэтиленгликоль (Miralax, GoLYTELY), добавки магния (цитрат магния, магнезиальное молоко), лактулоза (энулоза)
В нашей практике для лечения хронических запоров мы используем прежде всего лубриканты и осмотические слабительные. Это связано с тем, что лубриканты и осмотические слабительные безопасны, эффективны и менее всего всасываются в организм (за исключением добавок магния, которые мы используем только на этапе очистки). Стимуляторы лучше всего использовать только на короткий срок; например, очистка кишечника перед процедурой. Некоторые считают, что постоянное употребление стимуляторов лишает организм нормального рефлекса опорожнения кишечника (другими словами, стимуляторы могут вызывать привыкание). Смягчители стула, такие как колаце, лучше всего использовать для лечения запоров у пациентов, которым необходимо избегать напряжения (например, после операции).
Это связано с тем, что лубриканты и осмотические слабительные безопасны, эффективны и менее всего всасываются в организм (за исключением добавок магния, которые мы используем только на этапе очистки). Стимуляторы лучше всего использовать только на короткий срок; например, очистка кишечника перед процедурой. Некоторые считают, что постоянное употребление стимуляторов лишает организм нормального рефлекса опорожнения кишечника (другими словами, стимуляторы могут вызывать привыкание). Смягчители стула, такие как колаце, лучше всего использовать для лечения запоров у пациентов, которым необходимо избегать напряжения (например, после операции).
Основные побочные эффекты всех препаратов для лечения стула включают: загрязнение, газы, тошнота, рвота, боль в животе и диарея.
Этап 1 — Очистка
Процесс очистки выполняется в течение первых трех дней до недели. Первоначально необходимо вывести весь стул. Успех всего лечения зависит от успешной начальной очистки. Удержание стула не может быть достигнуто без этого начального процесса. Мы обнаружили, что дети старшего возраста и почти все подростки (которые, вполне возможно, всю свою жизнь страдали запорами) наиболее эффективно лечатся госпитализацией для агрессивной «чистки». Лекарства, используемые в больнице, значительно сильнее и действуют лучше, но требуется внутривенная (в/в) гидратация. Кроме того, в больнице мы можем ввести маленькую трубку (размером с кусочек макарон) через нос ребенка в желудок. Тогда лекарство можно ввести через трубку, и ребенку не придется «пить» лекарство. Детям младшего возраста трудно «выпивать» большое количество лекарств, необходимых для очистки. Другое преимущество госпитальной «чистки» заключается в том, что ее можно провести за меньшее время, обычно за 1-2 дня. Будь то в больнице или дома, фаза очистки может быть успешно проведена только с помощью лекарств. Можно использовать следующие лекарства:
Мы обнаружили, что дети старшего возраста и почти все подростки (которые, вполне возможно, всю свою жизнь страдали запорами) наиболее эффективно лечатся госпитализацией для агрессивной «чистки». Лекарства, используемые в больнице, значительно сильнее и действуют лучше, но требуется внутривенная (в/в) гидратация. Кроме того, в больнице мы можем ввести маленькую трубку (размером с кусочек макарон) через нос ребенка в желудок. Тогда лекарство можно ввести через трубку, и ребенку не придется «пить» лекарство. Детям младшего возраста трудно «выпивать» большое количество лекарств, необходимых для очистки. Другое преимущество госпитальной «чистки» заключается в том, что ее можно провести за меньшее время, обычно за 1-2 дня. Будь то в больнице или дома, фаза очистки может быть успешно проведена только с помощью лекарств. Можно использовать следующие лекарства:
- Полиэтиленгликоль. Полиэтиленгликоль — осмотическое слабительное. GoLYTELY — это форма, наиболее часто используемая в больницах для детей с тяжелыми запорами или перед операцией на кишечнике для полной очистки кишечника.
 Миралакс — более мягкая версия, которую можно принимать дома. Он перемещает стул через кишечник, используя раствор электролита, чтобы вызвать осмотическое давление.
Миралакс — более мягкая версия, которую можно принимать дома. Он перемещает стул через кишечник, используя раствор электролита, чтобы вызвать осмотическое давление.Это наш первый выбор для этапа очистки из-за его переносимости для детей (не такой плохой вкус), эффективности и ограниченных побочных эффектов. Фактически, по нашему клиническому опыту, полиэтиленгликоль вызывает наименьшее количество побочных эффектов (тошнота, спазмы, загрязнение и вздутие живота) из всех «очищающих» лекарств. Основные недостатки полиэтиленгликоля заключаются в том, что он требует рецепта, не покрывается всеми страховками и может быть дорогим.
- Минеральное масло. Минеральное масло — это смазка. Масло смазывает кишечник, облегчая прохождение стула и предотвращая повторное поглощение организмом слишком большого количества воды из стула (сохраняя его мягкость). Преимущество минерального масла в том, что оно недорогое и безрецептурное, поэтому его легко достать. Дети, кажется, не страдают значительными симптомами судорог.
 Одна проблема с минеральным маслом заключается в том, что некоторые дети отказываются его принимать из-за вкуса и консистенции. Тем не менее, минеральное масло можно сделать очень вкусным, смешав его со льдом и фруктами в блендере или с мороженым в блендере. Еще одна проблема с минеральным маслом, но только в качестве очищающего средства, заключается в том, что оно будет иметь тенденцию «сочиться» из прямой кишки спустя долгое время после очистки, вызывая трудности с достижением воздержания.
Одна проблема с минеральным маслом заключается в том, что некоторые дети отказываются его принимать из-за вкуса и консистенции. Тем не менее, минеральное масло можно сделать очень вкусным, смешав его со льдом и фруктами в блендере или с мороженым в блендере. Еще одна проблема с минеральным маслом, но только в качестве очищающего средства, заключается в том, что оно будет иметь тенденцию «сочиться» из прямой кишки спустя долгое время после очистки, вызывая трудности с достижением воздержания. - Добавки магния (цитрат магния, магнезиальное молоко). Добавка магния является еще одним осмотическим слабительным. Несмотря на то, что его легко приобрести (без рецепта), он недорогой и весьма эффективный, похоже, он вызывает самые сильные спазмы из трех лекарств.
Этап 2 — Техническое обслуживание
Теперь, когда кишечник «очищен», мы должны поддерживать его в чистоте. Мы делаем это на этапе обслуживания. Поддерживающая фаза продолжается и длится всю жизнь. Изменения часто необходимо вносить на этапе обслуживания. Этот процесс позволяет поддерживать регулярные движения кишечника и поддерживать опорожнение кишечника.
Изменения часто необходимо вносить на этапе обслуживания. Этот процесс позволяет поддерживать регулярные движения кишечника и поддерживать опорожнение кишечника.
Лекарства:
- Полиэтиленгликоль. Полиэтиленгликоль можно использовать в качестве поддерживающего препарата (в меньших дозах) в дополнение к очищающему средству. Это помогает следить за тем, чтобы у ребенка был мягкий стул 1-2 раза в день. По мере того, как кишечник восстанавливает свою эластичность и форму, дозу можно постепенно снижать. Большинству детей потребуется Миралакс (в различных дозах) в течение первых 6 месяцев или лет поддерживающей программы.
- Минеральное масло. Минеральное масло также можно эффективно использовать в качестве поддерживающего лекарства, а меньшие дозы, используемые на поддерживающей фазе, по-видимому, не вызывают загрязнения или просачивания стула, что происходит при использовании минерального масла в качестве очищающего средства.
 Некоторое беспокойство вызывает то, что при длительном приеме минерального масла во время еды (более 6 месяцев) происходит некоторое снижение всасывания жирорастворимых витаминов. Поэтому важно принимать минеральное масло не во время еды.
Некоторое беспокойство вызывает то, что при длительном приеме минерального масла во время еды (более 6 месяцев) происходит некоторое снижение всасывания жирорастворимых витаминов. Поэтому важно принимать минеральное масло не во время еды. - Лактулоза. Лактулоза — поддерживающее лекарство, используемое при хронических запорах. Дозу необходимо медленно титровать; однако до тех пор, пока не будет достигнут желаемый эффект (1–2 мягких стула в день). Начало со «слишком высокой» дозы усиливает симптомы спазмов и газов. Это лекарство только по рецепту. У младенцев у нас есть наибольший опыт применения лактулозы.
Фаза 3 — Ежедневное сидение
Если ваша семья и ребенок мотивированы, а ваш ребенок находится в нормальном возрасте приучения к горшку, то ежедневное сидение является важным компонентом программы опорожнения кишечника для ребенка с нейрогенными проблемами. Цель состоит в том, чтобы ребенок опорожнялся в социально приемлемое время и в социально приемлемом месте каждый день. Это делается путем сидения на унитазе в течение 15-20 минут после еды.
Это делается путем сидения на унитазе в течение 15-20 минут после еды.
В зависимости от тяжести запора начальная ежедневная посадка будет варьироваться. У большинства пациентов, особенно если у ребенка начался запор, ежедневному сидению будет предшествовать клизма, а в менее тяжелых случаях — суппозиторий. Мы хотим, чтобы у вашего ребенка был стул нормального размера в ПРЕДСКАЗУЕМОЕ время дня. Цель здесь — «сделать предложение, от которого кишечник не сможет отказаться» в определенное время.
Время Ежедневного Сидения
Необходимо тщательно продумать время ежедневного Сидения. Это должно быть сделано в одно и то же время в тот же день, и это должно быть сделано после еды. Важно, чтобы ребенок сидел после еды, потому что это нормальный рефлекс (желудочно-колический рефлекс), который стимулирует перистальтику кишечника. Сидение в туалете после еды использует этот рефлекс. Обычно семьи выполняют ежедневную сидячую работу после ужина и/или завтрака. Особенно в начале это может занять очень много времени, до 30-60 минут в день, поэтому вы должны выбрать время приема пищи, после которого у вас есть время. В некоторых семьях есть больше времени во второй половине дня, и поэтому программа опорожнения кишечника проводится после полдника.
Особенно в начале это может занять очень много времени, до 30-60 минут в день, поэтому вы должны выбрать время приема пищи, после которого у вас есть время. В некоторых семьях есть больше времени во второй половине дня, и поэтому программа опорожнения кишечника проводится после полдника.
Некоторые врачи и многие статьи рекомендуют детям садиться в туалет после КАЖДОГО приема пищи. Однако в нашей практике мы обнаруживаем, что это ОЧЕНЬ сложно, особенно с ребенком школьного возраста. Таким образом, в зависимости от индивидуальной ситуации и тяжести вашего ребенка, вас попросят, чтобы ваш ребенок сел в туалет после завтрака, ужина или того и другого.
Клизмы
После опорожнения кишечника вы, скорее всего, начнете с клизм перед тем, как сесть в туалет. Если у вашего ребенка не было запоров с самого начала, в этом случае суппозитория может быть достаточно. Клизма используется для стимуляции прямой кишки и кишечника для изгнания стула. Существует много разных видов клизм, чаще всего мы будем использовать флотские клизмы.
При постановке клизмы:
- Позиционирование может быть затруднено в зависимости от функционального уровня вашего ребенка. Лучше всего поставить на четвереньки или на левый бок в положении колено/грудь. Вы можете использовать подушку, чтобы подпереть живот так, чтобы дно было выше кишечника и головы. Некоторые дети старшего возраста могут лежать на краю ванны, положив на край свернутое полотенце для большего комфорта. Младшие дети могут лежать на коленях у родителей.
- Следуйте инструкциям на упаковке.
- Расположите ребенка так, чтобы раствор для клизмы оставался в нем примерно 10 минут.
- Через десять минут посадите ребенка на унитаз или горшок.
Сидячее положение в туалете:
- Ноги ребенка должны опираться на пол или табуретку, чтобы облегчить опорожнение кишечника.
- Колени выше ягодиц (при необходимости снова используйте подставку для ног)
- Научите ребенка «напрягаться» с помощью кашля, пускания пузырей, смеха или кряхтения
- Попросите ребенка заглянуть в туалет, чтобы определить, сколько стула было удалено до смыва.
 Ребенок дошкольного возраста должен выделять 6-8 дюймов стула в день.
Ребенок дошкольного возраста должен выделять 6-8 дюймов стула в день. - После того, как ребенок опорожнится, похвалите ребенка
- Ребенок не должен сидеть дольше 15-20 минут.
- При отсутствии дефекации через 15-20 минут ребенок должен встать
Суппозитории
Если ребенок начинает эту программу «без запоров», то суппозиториев будет достаточно. Суппозитории также используются после того, как клизмы успешно вызывают дефекацию в нужное время. Затем дети могут перейти на суппозитории. Суппозиторий представляет собой небольшой восковой предмет в форме пули, который тает от тепла тела после введения в прямую кишку. Введение суппозитория помогает стимулировать нервы прямой кишки для выталкивания стула. Обычно мы используем дуколакс или глицериновый суппозиторий. Обычно мы начинаем с дуколакса, так как он действительно стимулирует кишечник, однако, после успеха с дуколаксным суппозиторием, мы снова «перейдем» к глицериновому суппозиторию, который на самом деле просто смазывает прямую кишку.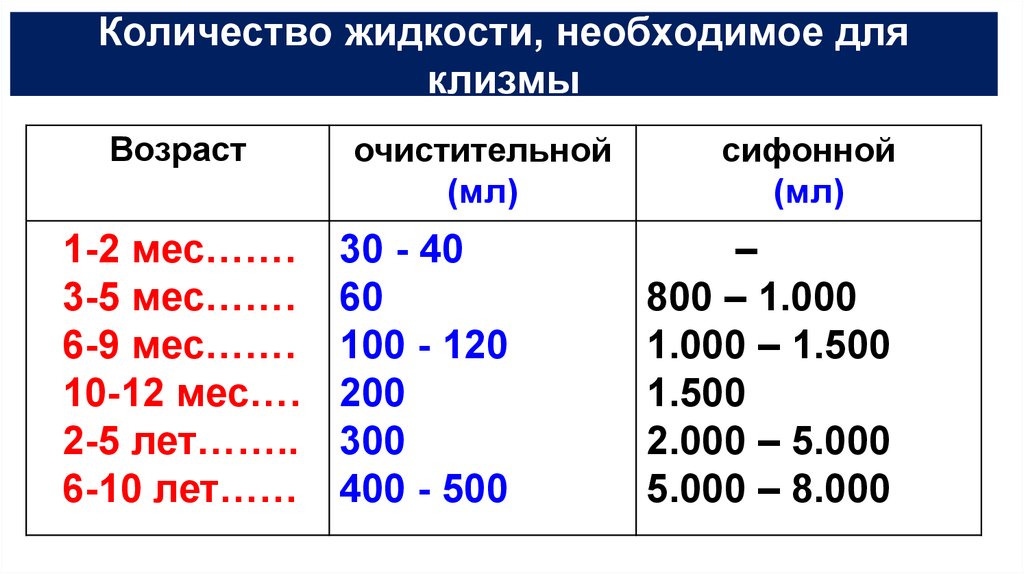
При использовании суппозиториев обратите внимание на следующее:
- Кишечник необходимо очистить, иначе он не будет работать. Кроме того, программа поддержания должна быть достаточно хорошо разработана, чтобы у ребенка ежедневно формировался мягкий стул.
- Время должно быть в одно и то же время каждый день и после еды
- Лечь на левый бок
- Вставьте заостренный конец суппозитория сначала на 1 1/2–2 дюйма в прямую кишку. Убедитесь, что суппозиторий не попал в стул. Если стул находится в прямой кишке, сначала попросите ребенка вытолкнуть его наружу, если это не удастся, удалите его вручную пальцем. Вы должны почувствовать, как он проходит через внутренний анальный сфинктер. Чтобы удержать суппозиторий на месте, вам может понадобиться держать ягодицы вместе.
- Ребенок должен спокойно полежать 10-15 минут. Это позволяет суппозиторию расплавиться и начать действовать.
- Посадите ребенка на унитаз или горшок на 15-20 минут.

