Содержание
Как выбрать жидкость для небулайзера: ингаляции при насморке
Здоровье
- Фото
- StockPhotoPro / Adobe Stock
Как делать ингаляции при насморке: рецепты лечебных жидкостей
Ингаляции небулайзером делают, используя следующие растворы.
- Иммуностимуляторы. Часто применяется интерферон. Для приготовления ингаляционной смеси содержимое ампулы смешивают в емкости небулайзера с 3 мл физраствора. В сутки необходимо 2 сеанса по 5−15 минут каждый. Если насморк имеет вирусную природу, подойдет деринат, который смешивают с физраствором в равных количествах – по 2 мл.
- Соли и щелочи. Наиболее распространены ингаляции небулайзером с применением чистого физраствора. Хорошо влияют на слизистую и вдыхания паров боржоми, благодаря чему улучшается отхождение слизи, устраняется ощущение сухости слизистой.
- Готовые лекарственные настойки.
 Это антисептик тонзилгон – соединяют с физраствором в соотношении 1 к 1, 2 или 3 для взрослых и подростков, детей меньше 7 лет и года соответственно, улучшающий местный иммунитет хлорофиллипт – пропорция 1:10, ротокан, календула и прополис – пропорция 1:40. Для одного сеанса достаточно 2−3 мл смеси.
Это антисептик тонзилгон – соединяют с физраствором в соотношении 1 к 1, 2 или 3 для взрослых и подростков, детей меньше 7 лет и года соответственно, улучшающий местный иммунитет хлорофиллипт – пропорция 1:10, ротокан, календула и прополис – пропорция 1:40. Для одного сеанса достаточно 2−3 мл смеси. - Антисептики. Можно попробовать неразведенный фурацилин, отмеряя для одного сеанса 4 мл раствора.
- Муколитики. Показаны, если насморк развился на фоне простуды и сопровождается кашлем. Подойдут продаваемые в небулах флуимуцил, лазолван, ацетилцистеин.
Ингаляции при насморке небулайзером – эффективная помощь ребенку и взрослому
- Фото
- Getty
Применение антибактериальных средств при насморке нецелесообразно и чревато снижением иммунитета.
Насколько эффективны ингаляции при насморке
Такие процедуры дают результат, если выполняются следующие условия.
Ингаляции проводятся с использованием специальной маски, позволяющей регулировать размер частиц пара.
В комплекте присутствует сменный регулятор распыления, способствующий формированию оседающих на воспаленной слизистой крупных частиц раствора (читайте также: Ингаляции с морской солью и содой: эффективный метод борьбы с простудой).
Ингаляции при насморке: рецепты солевых промываний
- Фото
- Getty
Большая часть влитого в емкость препарата все равно осядет в бронхах, но и носоглоточная область будет должным образом обработана.
Ингаляции при насморке небулайзером: чего следует избегать?
Категорический запрет накладывается на следующие действия:
Заливание в небулайзер растворов с перемолотыми таблетками, травяных отваров, маслянистых жидкостей, засоряющих систему распыления.
Использование сосудосуживающих средств, способных нарушить кровоток тканей легких.

Применение эфирных масел, которые после захвата иммунными клетками становятся источником отека и воспаления.
Соблюдая несложные рекомендации, можно эффективно использовать небулайзер при насморке, добиваясь облегчения состояния и предупреждая дальнейшее развитие болезни (читайте также: Почему текут сопли у взрослого человека?).
Сегодня читают
Ночует на парковке и моется в спортзалах: как живет девушка, променявшая квартиру на крохотную машину — видео
«Вот это декольте»: Семенович вышла в свет в таком наряде, что у мужчин перехватило дыхание
За эти кадры должно быть стыдно: 30 самых смешных родительских неудач — фото
А вы знали? Почему одному человеку нельзя спать на двух подушках
Жизнерадостная пышка: 20 горячих фото Анны Семенович
Херсонська міська клінічна лікарня ім. Є.Є.Карабелеша » Ингаляции небулайзером при насморке
Рекомендации для семейных врачей и участковых терапевтов
Одним из самых действенных и безопасных способов преодоления сезонной простуды и гриппа еще с давних времен была ингаляция, которая традиционно состояла из вдыхания горячих паров травяных отваров.
Сегодня медики во всем мире высоко оценивают действие небулайзерной терапии — ингаляции с помощью специальных приборов — ингаляторов или небулайзеров, это обусловлено в первую очередь эффективностью и безопасностью данного метода лечения. Лечебный эффект при данной процедуре достигается посредством транспортировки лекарственного средства в виде аэрозоля непосредственно в очаг воспаления, минуя желудочно-кишечный тракт, печень, почки и другие органы и системы.
Ингаляцию применяют при лечении острых респираторных вирусных инфекций (ОРВИ), хронического бронхита, астмы и других заболеваний дыхательных путей.
В аптеках Украины представлен довольно широкий выбор ингаляторов. Принцип действия таких устройств — преобразование лекарственного средства в аэрозоль с помощью компрессора или ультразвуковых колебаний.
Следует отметить, что возможность достижения очагов воспаления глубина проникновения лекарственного вещества, в верхние или нижние дыхательные пути, напрямую зависит от размера частиц аэрозоля. Уникальная особенность некоторых ингаляторов в том, что прибор преобразует аэрозоль в очень мелкие (до 5 микрон) частицы. Это позволяет лекарству проникать одновременно в верхние и, что немаловажно, достигать нижних дыхательных путей бронхиолы, альвеолы в нужной для лечебного эффекта концентрации.
Уникальная особенность некоторых ингаляторов в том, что прибор преобразует аэрозоль в очень мелкие (до 5 микрон) частицы. Это позволяет лекарству проникать одновременно в верхние и, что немаловажно, достигать нижних дыхательных путей бронхиолы, альвеолы в нужной для лечебного эффекта концентрации.
- Компрессорные ингаляторы небулайзер
Электрический компрессор подаёт мощный поток воздуха в распылительную камеру, где при контакте с лекарством происходит образование полидисперсного аэрозоля, содержащего частицы менее 5 микрон, оптимального для поступления лекарства в легкие.
Положительными свойствами компрессорного ингалятора является универсальность в использовании лекарств. Недостатками такого прибора является фактор шума, компрессорный небулайзер считают шумнее ультразвуковых устройств.
- Ультразвуковые ингаляторы небулайзеры
Образуют аэрозоль воздействием на жидкость ультразвуковыми вибрациями, генерируемыми пьезоэлементом. Около 90% аэрозольных частиц имеют размер 2-3 микрона, благодаря чему они достигают мелких бронхов и бронхиол. Недостатки — ограничение в использовании некоторых видов лекарств. Преимущества – бесшумность.
Около 90% аэрозольных частиц имеют размер 2-3 микрона, благодаря чему они достигают мелких бронхов и бронхиол. Недостатки — ограничение в использовании некоторых видов лекарств. Преимущества – бесшумность.
Что определяет уровень проникновения препарата в дыхательные пути?
Глубина, на которую частицы аэрозоля проникают в дыхательные пути, зависит от размера частиц этого аэрозоля. Установлено, что частицы размером 5-10 мкм осаждаются в ротоглотке, гортани и трахее, 2-5 мкм – в нижних дыхательных путях (средних и мелких бронхах), 0,5-2 мкм – в альвеолах, меньше 0,5 мкм не задерживаются в легких и выдыхаются. Все эти сведения учитываются при разработке современных ингаляторов и создании препаратов для ингаляционного лечения.
В чем преимущества ингаляционной терапии?- Возможность непосредственного и быстрого воздействия на зону воспаления
- Ингалируемое вещество практически не всасывается в кровь. Отсутствие побочных эффектов на другие органы
- Высокая проникающая способность (вплоть до альвеол)
- Использование лекарственных препаратов, получение аэрозоля которых возможно только этим способом (антибиотики, средства разжижения мокроты)
- Возможность использования ингаляционной терапии у пациентов всех возрастов, а также в период обострения
Натуральные и эфирные масла
Вдыхание эфирных масел — эффективный метод ароматерапии. Следует с осторожностью использовать различные масла, подбор масел должен быть индивидуален. Перед применением эфирных масел следует обязательно проконсультироваться с врачом. При использовании эфирных масел их концентрация не должна превышать 5%.
Следует с осторожностью использовать различные масла, подбор масел должен быть индивидуален. Перед применением эфирных масел следует обязательно проконсультироваться с врачом. При использовании эфирных масел их концентрация не должна превышать 5%.
Щелочные-растворы
Применяется раствор для разжижения слизи и создания щелочной среды в очаге воспаления. Десятиминутная ингаляция увеличивает эффективность удаления слизисто-гнойного отделяемого из полости носа более чем в 2 раза.
Солевые растворы
Раствор не оказывает раздражающего воздействия на слизистые оболочки, применяется для их смягчения, для очищения и промывания полости носа при попадании едких веществ. 2% гипертонический раствор способствует очищению полости носа от слизисто-гнойного содержимого.
Бронходилятаторы
Оказывают как непосредственно бронходилятирующее действие, так и аналогичный профилактический эффект, вызывает уменьшение секреции бронхиальных желез и предупреждает развитие бронхоспазма. В растворе для ингаляций через небулайзер применяется по 1 мл от 3 до 5 раз в день для взрослых.
В растворе для ингаляций через небулайзер применяется по 1 мл от 3 до 5 раз в день для взрослых.
Сальбутамол — купирует спазм бронхов, уменьшает бронхиальное сопротивление и увеличивает жизненную емкость легких.
Беротек (фенотерол) — для ингаляции через небулайзер применяют в виде 0,1 % раствора по 2 мл 3-4 раза в день с целью получения быстрого бронхорасширяющего действия.
Беродуал — препарат быстрого действия с продолжительностью действия до 5-6 часов, что позволяет использовать его для купирования бронхоспазма.
Муколитики
Ацетилцистеин — применяется для ингаляций через небулайзер в виде 20% раствора по 2-4 мл 3-4 раза в день.
Мукомист — для ингаляций применяется ампулированный раствор, содержащий в 1 мл 0,2 г активного вещества.
Лазолван — для ингаляционной терапии можетлрименяіься_при обструктивном хроническом бронхите в стадии обострения. Поэтому, ингаляции при обструктивном бронхите могут проходить с применением лазолвана.
Пульмикорт — применяется суспензия по 0,25 мг 2-3 раза в день.
Антибиотики
Диоксидин — противомикробный препарат, действующий также на штаммы бактерий, устойчивых к различным антибиотикам, в виде 1 % раствора.
Фурацилин (1:5000) воздействует на грамположительные и грамотрицательные микробы; эффективны ингаляции в острых фазах заболеваний верхних дыхательных путей. Рекомендуются ингаляции 2 раза в день в количестве 2-5 мл.
Малавит — мощное антисептическое и антибактериальное средство, обладающее антивирусным и противогрибковым, а также обезболивающим свойством.
Тубазид — используется в виде 6% раствора по 21 мл дважды в день.
Стрептомицин — для ингаляционной терапии используют свежеприготовленный раствор стрептомицина в изотоническом растворе хлорида натрия из расчета 0,2 — 0,25 г стрептомицина в 3-5 мл раствора хлорида натрия ежедневно.
Какие препараты используются для ингаляций?В настоящее время в Украине зарегистрирован ряд лекарственных препаратов для небулизации (информация ниже для ознакомления и не является основанием для рекомендации пациентам без назначения врача). Некоторые из них представлены ниже.
Некоторые из них представлены ниже.
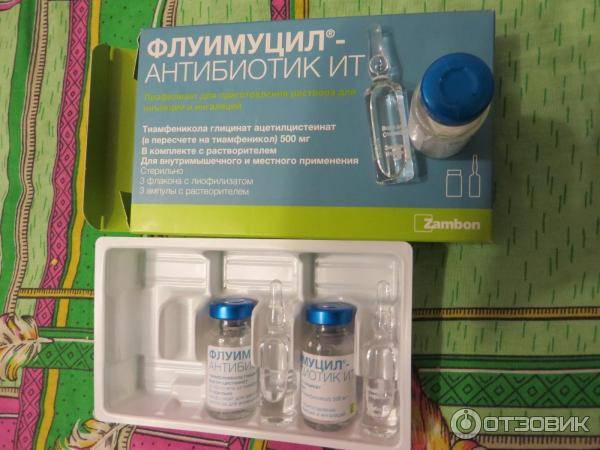
Флуимуцил-антибиотик, действующее вещество: ацетилцистеин и тиамфеникол (порошок для инъекций и ингаляций в комплекте с растворителем) – Необходимость одновременного введения антибиотика и препарата разжижающего и выводящего мокроту и слизь из нижних и верхних дыхательных путей
Для приготовления препарата следует добавить 5 мл растворителя (1 ампулу) во флакон с порошком. Полученный препарат следует хранить в холодильнике не более суток, перед использованием подогреть до комнатной температуры
— Взрослым и детям старше 12 лет – Vz флакона (250 мг) на 1 ингаляцию 1-2 раза в день
— Детям до 12 лет – % флакона (125 мг) на 1 ингаляцию 1-2 раза в день
Для приготовления ингаляционного раствора следует к рекомендуемой дозе препарата добавить 2 мл физраствора
Фурацилин. действующее вещество: нитрофурал (0,024%-ный водный раствор, 1:5000) -Обладает дезинфицирующими свойствами. Лечение ОРВИ, предупреждение проникновения инфекции в более глубокие отделы бронхиального дерева
действующее вещество: нитрофурал (0,024%-ный водный раствор, 1:5000) -Обладает дезинфицирующими свойствами. Лечение ОРВИ, предупреждение проникновения инфекции в более глубокие отделы бронхиального дерева
Для ингаляции используют готовый раствор фурацилина (в чистом виде, без разведения в физрастворе) по 4 мл на 1 ингаляцию 2 раза в день. Данный раствор необходимо заказывать в производственном отделе аптеки
Можно приготовить раствор самостоятельно, растворив 1 таблетку фурацилина в 100 мл физраствора до полного растворения без осадка. Ингалировать по 4 мл полученного раствора 2 раза в день.
Диоксидин, (0,5%-ный или 1%-ный раствор для инъекций) – Обладает дезинфицирующими свойствами широкого спектра действия.
Для приготовления ингаляционного раствора препарат следует развести физраствором в соотношении 1:4 для 1%-ного препарата или в отношении 1:2 для 0,5%-ного препарата.
На 1 ингаляцию используют 3-4 мл полученного раствора, 2 раза в день.
Хлорофиллинт. фитопрепарат (1%-ный спиртовой настой на основе хлорофилла листьев эвкалипта) – Стафилококковая инфекция дыхательных путей
Раствор для ингаляции готовят путем разведения препарата в физрастворе в отношении 1:10 (1 мл препарата на 10 мл физраствора)
На 1 ингаляцию используют 3 мл полученного раствора, 3 раза в день. Препарат очень сильно окрашивается и не отмывается!
Гентамицин, (4%-ный раствор сульфата гентамицина для инъекций, 40 мг/мл) -Инфекции дыхательных путей
— Взрослым и детям старше 12 лет – 0,5 мл (20 мг) препарата на 1 ингаляцию, 1-2 раза в день
— Детям от 2 до 12 лет – 0,25 мл (10 мг) препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора к рекомендуемой дозе препарата следует добавить 3 мл физраствора. Также можно ампулы с препаратом предварительно развести в физрастворе:
Для взрослых и детей старше 12 лет – в соотношении 1:6 (на 1 мл препарата 6 мл физраствора) и ингалировать по 3-4 мл полученного раствора на 1 ингаляцию.
Для детей от 2 до 12 лет – в соотношении 1:12 (на 1 мл препарата 12 мл физраствора) и ингалировать по 3 мл полученного раствора на 1 ингаляцию.
Мирамистин. (0,01%-ный раствор) – Антисептик широкого спектра действия. Лечение инфекций дыхательных путей, в том числе сопровождающиеся гнойными выделениями
Взрослым и детям старше 12 лет для ингаляции используют готовый 0,01%-ный раствор мирамистина (в чистом виде, без разведения в физрастворе) по 4 мл на 1 ингаляцию 3 раза в день.
Детям до 12 лет для приготовления ингаляционного раствора препарат следует развести физраствором в соотношении 1:2 (на 1 мл препарата 2 мл физраствора) и ингалировать по 3-4 мл на 1 ингаляцию 3 раза в день.
Декасан для ингаляцийДекасан — активен против большинства грамотрицательных, грамположительных микроорганизмов – возбудителя дифтерии, синегнойной палочки, стрептококков, стафилококков. Проводят ингаляции 1-2 раза в день.
Проводят ингаляции 1-2 раза в день.
- Ингаляции следует принимать не ранее чем через 1-1,5 часа после еды, при этом не следует отвлекаться разговором. После ингаляций в течение 1 часа не рекомендуется разговаривать, принимать пищу, выходить на улицу (в прохладную погоду).
- При заболеваниях верхних дыхательных путей (носа, околоносовых пазух и носоглотки) вдох и выдох необходимо делать через нос, используя маску. Дышать спокойно, без напряжения.
- При заболеваниях средних дыхательных путей (горло, гортань) вдох и выдох следует делать через рот, используя маску. Дышать следует спокойно в обычном режиме
- При заболеваниях трахеи, бронхов, легких рекомендуется вдыхать аэрозоль через рот, используя мундштук. Дышать глубоко и ровно.
- Большинство растворов для ингаляций приготовляются на основе физиологического раствора 0,9% хлорида натрия (NaCl) в качестве растворителя и увлажнителя.
- Хранить приготовленный раствор нужно в холодильнике не более суток. Перед употреблением обязательно подогреть до комнатной температуры
- При одновременном назначении нескольких препаратов следует соблюдать очередность. Первым ингалируется бронхорасширяющее средство, спустя 15-20 минут -средство разжижающее и выводящее мокроту, затем, после отхождения мокроты, антибиотик или противовоспалительное средство
- Курс лечения зависит от сложности заболевания и применяемого препарата (от 5 до 10 дней)
- Хотя небулайзерная терапия не относится к тепловым физиотерапевтическим процедурам, тем не менее, не рекомендуется проводить ингаляции при повышенной температуре тела
- В небулайзерах запрещено использовать масляные препараты. Различные масла используются для лечения заболеваний только верхних дыхательных путей, для которых достаточно воздействие крупнодисперсных частиц, поэтому для ингаляций маслами используются паровые ингаляторы.
 Небулайзер производит мелкодисперсные частицы. При использовании масляных растворов, происходит попадание мелкодисперсных частиц масла в легкие, а это существенно повышает риск развития так называемых масляных пневмоний. Так же применение эфирных масел в небулайзерах повышает риск возникновения аллергии по причине высокой концентрации активных веществ в легких.
Небулайзер производит мелкодисперсные частицы. При использовании масляных растворов, происходит попадание мелкодисперсных частиц масла в легкие, а это существенно повышает риск развития так называемых масляных пневмоний. Так же применение эфирных масел в небулайзерах повышает риск возникновения аллергии по причине высокой концентрации активных веществ в легких. - В большинстве небулайзеров не разрешено использование самостоятельно приготовленных отваров и настоев трав, поскольку они имеют взвесь, которая
значительно крупнее частиц аэрозоли и небулайзер не может их пропустить, что в свою очередь может привести к поломке прибора. По той же причине в небулайзерах не используют суспензии и сиропы (за исключением специальных суспензий для ингаляций). Хотя существуют небулайзеры, которые способны работать с отварами трав.
- Такие лекарственные препараты как Эуфиллин, Папаверин, Димедрол и им подобные средства, так же не могут быть использованы в небулайзерах, поскольку они не имеют «точек приложения» на слизистой оболочке.
НЕ ЗАБУДЬТЕ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ!
И.о.заведующей отоларингологической службой поликлиники №1 КУ «Херсонская городская клиническая больница им. Е.Е. Карабелеша» Мусат Ю.О.
Защитите детей с астмой от простуды и гриппа — CHOC
Вирусы чаще всего усугубляют астму, говорит доктор Ван-Инь Чан, аллерголог/иммунолог, страдающий астмой, из-за дополнительной нагрузки на дыхательные пути.
Дата публикации: 25 ноября 2014 г.
Последнее обновление: 24 января 2022 г.
Ссылка: https://health.choc.org/protect-children-asthma-colds-flu/ простуда или грипп — неприятность для всех, но эти распространенные заболевания могут стать дополнительным испытанием для детей с астмой.
Вирусы чаще всего усугубляют астму, говорит доктор Ван-Инь Чан, аллерголог/иммунолог, принимающий шоколад.
Уже сейчас у людей с астмой воспалены дыхательные пути в легкие. Кашель и чихание, вызванные простудой или гриппом, создают дополнительную нагрузку на эти дыхательные пути, что может спровоцировать приступ астмы.
«Простуда или грипп могут привести к воспалению тканей легких, что приводит к повышенной гиперреактивности бронхов, что может привести к таким симптомам астмы, как свистящее дыхание, чрезмерный кашель, одышка или стеснение в груди», — объясняет доктор Чан.
Хотя дети, страдающие астмой, не более восприимчивы к простуде или гриппу, чем другие люди, они более склонны к осложнениям, таким как респираторные инфекции. В общем, аллергия может предрасполагать пациента к таким инфекциям, и большинство астматиков страдают аллергией.
В этих случаях та же дополнительная нагрузка на дыхательные пути, которая вызывает приступы астмы, может привести к таким инфекциям, как бронхит или пневмония.
Из-за их повышенной уязвимости важно, чтобы дети с астмой работали над тем, чтобы избежать заражения гриппом, проходя ежегодную вакцинацию против гриппа, говорит д-р Чан.
По данным Центров по контролю и профилактике заболеваний, инъекция одобрена для всех людей в возрасте от 6 месяцев и старше. Однако детям в возрасте от 2 до 4 лет, страдающим астмой, следует избегать вакцинации в виде назального спрея.
В дополнение к вакцинации детям, страдающим астмой, в сезон простуды и гриппа следует ограничить контакты с больными людьми, часто мыть руки и избегать прикосновений к глазам, носу и рту, советует д-р Чан.
Доктор Чан рекомендует некоторым своим пациентам с астмой увеличить дозу своих ежедневных профилактических ингаляторов на одну-две недели при первых признаках простуды или гриппа. Она советует родителям проконсультироваться со специалистом по астме своего ребенка для получения инструкций по дозировке.
Похожие темы
Астма Простуда и грипп Д-р Ван-Инь ЧанПередовые методы профилактики респираторных заболеваний у детей
Эксперты CHOC предлагают советы и профилактические меры, помогающие снизить риск заражения РСВ, риновирусами, энтеровирусами, гриппом и COVID-19 у детей.
Лечение и советы, которые помогут детям с гриппом чувствовать себя лучше
Педиатр ШОК дает советы родителям о лечении гриппа, прививках от гриппа, безрецептурных лекарствах от гриппа и профилактике гриппа.
Почему мой ребенок постоянно болеет? Педиатр ответит на ваши вопросы
Родители маленьких детей могут часто болеть. Эксперт CHOC объясняет, почему и что родители могут сделать, чтобы предотвратить болезнь.
Руководство на этой странице было клинически проверено педиатрическими экспертами CHOC.
Чтобы получить больше информации о здоровье и благополучии от педиатрических экспертов CHOC, подпишитесь на информационный бюллетень Kids Health.
Содержание этой веб-страницы, включая текст, графику, аудиофайлы и видео («Материалы»), предназначено только для вашей общей информации. Материалы не предназначены для замены квалифицированных профессиональных или медицинских консультаций, диагностики или лечения. CHOC не рекомендует и не поддерживает какие-либо конкретные тесты, врачей, продукты, процедуры или другую информацию, которая может быть упомянута или связана с этой веб-страницей. Всегда звоните своему врачу или другому квалифицированному поставщику медицинских услуг, если у вас есть какие-либо вопросы или проблемы. Если вы считаете, что вам требуется неотложная медицинская помощь, позвоните своему врачу, обратитесь в ближайшее отделение неотложной помощи или позвоните по номеру 9.11.
Материалы не предназначены для замены квалифицированных профессиональных или медицинских консультаций, диагностики или лечения. CHOC не рекомендует и не поддерживает какие-либо конкретные тесты, врачей, продукты, процедуры или другую информацию, которая может быть упомянута или связана с этой веб-страницей. Всегда звоните своему врачу или другому квалифицированному поставщику медицинских услуг, если у вас есть какие-либо вопросы или проблемы. Если вы считаете, что вам требуется неотложная медицинская помощь, позвоните своему врачу, обратитесь в ближайшее отделение неотложной помощи или позвоните по номеру 9.11.
Для получения дополнительной медицинской информации для вашей семьи посетите сайт health.choc.org
Астма и респираторные вирусы: как сохранить здоровье детей
Автор: Franziska Rosser MD, MPH, FAAP & S ylvia Owusu-Ansah MD, MPH, FAAP
Если у вашего ребенка астма, вы можете беспокоиться о том, не подвержен ли он повышенному риску
респираторные вирусы, такие как COVID-19, грипп и респираторно-синцитиальный вирус (RSV).
Повышает ли астма моего ребенка риск заболеть COVID-19, гриппом или РСВ?
Люди с астма средней и тяжелой степени или неконтролируемая астма могут с большей вероятностью быть госпитализированными из-за COVID-19. Наличие астмы также повышает риск осложнения от гриппа, а грипп может спровоцировать приступы астмы. Точно так же RSV может ухудшить симптомы астмы. И есть доказательства того, что дети, перенесшие РСВ, могут подвергаться более высокому риску развития астмы.
Насколько важно, чтобы астма моего ребенка хорошо контролировалась при распространении респираторных вирусов?
Всегда важно хорошо контролировать астму. Это особенно важно в связи с ростом числа респираторных вирусов, таких как грипп, РСВ и COVID-19. Мы хотим, чтобы дети не нуждались в неотложной помощи, когда это возможно.
Наличие неконтролируемой астмы является фактором риска приступов астмы, поэтому целью является контроль. Однако, если у вашего ребенка неотложная астма, не откладывайте обращение за неотложной медицинской помощью.
Однако, если у вашего ребенка неотложная астма, не откладывайте обращение за неотложной медицинской помощью.
Как узнать, хорошо ли контролируется астма у моего ребенка?
Если вы не уверены, что астма вашего ребенка хорошо контролируется, первым делом позвоните своему педиатру или другому специалисту по лечению астмы. Хорошо контролируемая астма обычно означает, что ваш ребенок:
кашляет не более 2 дней в неделю
просыпается ночью от кашля не чаще одного раза в месяц (или не более 2 ночных пробуждений для детей 12 лет и старше)
нуждающиеся в 2 или менее реанимационных процедурах в неделю (это не включает предварительную терапию перед тренировкой)
наличие не более 1 курса пероральных стероидов, таких как преднизолон, за последние 12 месяцев план контроля и ведения с врачом. Ваш педиатр и другие поставщики услуг по лечению астмы хотят знать о проблемах с астмой у вашего ребенка, поэтому не стесняйтесь обращаться к ним!
Что делать, если у моего ребенка случается приступ астмы во время приступов респираторного заболевания?
Для детей, страдающих астмой, мы рекомендуем родителям, другим лицам, обеспечивающим уход, а также школе или детскому саду иметь план действий при астме.

Обязательно поговорите со своим педиатром, если у вас есть какие-либо вопросы или опасения по поводу лекарства от астмы для вашего ребенка или плана действий.
Когда мне следует обратиться за неотложной помощью для моего ребенка с астмой?
Немедленно обратитесь в отделение неотложной помощи или позвоните по номеру 911 , если у вашего ребенка наблюдаются следующие симптомы:
не может отдышаться, говорить полными предложениями (если это соответствует уровню развития) или ходить или бегать из-за затрудненного дыхания
движение мышц между ребрами, живота (иногда называемое дыхание животом) и/или в области шеи
кряхтение, качание головой, отсутствие реакции на лечение альбутеролом
ребенок старшего возраста жалуется на боль или стеснение в груди при затрудненном дыхании цвет вокруг рта, середины лица или груди
План действий вашего ребенка по поводу астмы может предоставить более подробную информацию о том, когда следует обращаться за неотложной или неотложной помощью.

Некоторым детям может не потребоваться неотложная помощь, но требуется изменение плана лечения или более тщательное наблюдение. Позвоните своему педиатру или поставщику услуг по лечению астмы по номеру , если у вашего ребенка наблюдаются какие-либо из следующих симптомов:
снижение способности выполнять обычную деятельность
симптомы, не реагирующие на альбутерол (но в остальном не испытывающие дискомфорта)
беда)
не становится лучше после 2-3 дней увеличения дозы альбутерола
Какую форму альбутерола лучше всего давать — ингалятор или небулайзер?
Исследования показали, что альбутерол, вводимый через небулайзер или дозированный ингалятор, при правильном приеме одинаково эффективен. Есть некоторые свидетельства того, что ингаляторы альбутерола при использовании со спейсерами более эффективны, чем альбутерол через небулайзер.

Если у вас есть ингалятор или небулайзер, важно убедиться, что вы используете лекарства правильно.
Использование спейсера или спейсера/маски с ингалятором альбутерола помогает, например, большему количеству лекарства попасть в дыхательные пути
. Мы не рекомендуем использовать большинство дозированных ингаляторов без спейсера или спейсера/маски. Как только дети смогут сделать глубокий медленный вдох через рот и задержать дыхание на 10 секунд, мы рекомендуем использовать спейсер. Большинство детей могут перейти со спейсера/маски на спейсер в возрасте 5–6 лет.При использовании небулайзера дети должны носить лицевую маску, пока им не исполнится 5-6 лет. Они могут пользоваться мундштуком, как только смогут дышать через рот. Вдыхание альбутерола, или, точнее, удержание трубки небулайзера у лица, доставляет очень мало альбутерола в дыхательные пути и не рекомендуется.
Следует помнить об одном: использование небулайзера для лечения альбутеролом может увеличить количество вируса в воздухе, если у человека есть респираторный вирус, такой как COVID-19.

Поговорите с лечащим врачом вашего ребенка о том, какой метод родоразрешения лучше всего подходит для него. Ранее сообщалось о нехватке ингаляторов с альбутеролом в некоторых районах, а некоторые страховки не покрывали спейсеры. Лучшие практики, вероятно, будут отличаться в зависимости от местоположения и индивидуальных потребностей ребенка.
Как я могу помочь предотвратить приступ астмы у моего ребенка во время вирусного сезона?
Помогите ребенку следовать его плану лечения астмы и принимайте контролирующие препараты по назначению. Знайте, когда следует усилить уход, а когда позвонить своему педиатру или поставщику услуг по лечению астмы. Кроме того, есть и другие шаги, которые вы можете предпринять:
Сделайте прививку. Детям и подросткам, страдающим астмой, особенно важно вовремя проходить вакцинацию.
 Вакцины поддерживают иммунную систему в состоянии готовности к распространению респираторных вирусов. В настоящее время вакцины против РСВ не существует. Но все в возрасте от 6 месяцев и старше должны пройти вакцинацию против COVID-19 и гриппа, наряду с другими плановыми прививками.
Вакцины поддерживают иммунную систему в состоянии готовности к распространению респираторных вирусов. В настоящее время вакцины против РСВ не существует. Но все в возрасте от 6 месяцев и старше должны пройти вакцинацию против COVID-19 и гриппа, наряду с другими плановыми прививками.Соблюдайте правила гигиены рук и другие основные правила. Мытье рук — это простой, но действенный способ предотвратить распространение микробов. Ношение маски для лица и избегание людных мест, особенно в помещении, также является эффективным способом снижения воздействия респираторных вирусов.
Go Free Smoke и Vape Free. человек с астмой должны избегать триггеров астмы, таких как табачный дым, дым для марихуаны или аэрозоль электронного сигарет/вейп. Если родитель или опекун Курит или вапины, важно сделать это на улице. Курение или вейпинг в другой комнате не мешают загрязнению от путешествия в разные районы дома. Подростки или сами подростки не должны курить или вейп, так как это усугубляет симптомы астмы и заболевания легких.
 Табачный дым также увеличивает риск развития определенных видов рака. 1-800-Quitnow-это бесплатный общенациональный номер, который помогает людям перестать курить. Многие штаты предоставляют бесплатные расходные материалы, такие как никотиновые запасные пятна.
Табачный дым также увеличивает риск развития определенных видов рака. 1-800-Quitnow-это бесплатный общенациональный номер, который помогает людям перестать курить. Многие штаты предоставляют бесплатные расходные материалы, такие как никотиновые запасные пятна.Избегайте триггеров аллергии. Постарайтесь уменьшить подверженность известной аллергии триггеры, которые также могут усугубить астму. Например, если у ребенка с астмой аллергия на пыльцу амброзии, вы можете закрывать окна осенью, чтобы уменьшить воздействие. Уборка важна для уменьшения количества аллергенов, а также микробов респираторных вирусов, но может быть сложной задачей для родителей детей, страдающих астмой. Если ваш ребенок чувствителен к определенным чистящим средствам, используйте их, когда ребенка нет в комнате, включите вентилятор, откройте окно или попробуйте перейти на менее раздражающие средства.
Избегайте загрязнения воздуха внутри и снаружи помещений: Загрязнение воздуха может раздражать дыхательные пути и вызывать симптомы астмы.
 Некоторые источники загрязнения воздуха в помещении могут включать использование газовой плиты без вентиляции снаружи, сжигание свечей или благовоний, аэрозоли табачного дыма / электронных сигарет и старые дровяные печи. Если вы пользуетесь дымоходом или дровяной печью и чувствуете запах дыма в доме, подумайте о том, чтобы проверить его у профессионала.
Некоторые источники загрязнения воздуха в помещении могут включать использование газовой плиты без вентиляции снаружи, сжигание свечей или благовоний, аэрозоли табачного дыма / электронных сигарет и старые дровяные печи. Если вы пользуетесь дымоходом или дровяной печью и чувствуете запах дыма в доме, подумайте о том, чтобы проверить его у профессионала.Открытый загрязнение воздуха, такое как загрязнение частицами и озон, может усугубить астму и вызвать приступы. Загрязнение твердыми частицами обычно выше вблизи основных дорог и в часы пик. Загрязнение озоном обычно выше во второй половине дня в теплые дни. Если у вашего ребенка астма, вы можете проверить индекс качества воздуха (AQI) на сайте Airnow.gov или в приложении для смартфона Airnow. Агентство по охране окружающей среды (EPA) располагает отличной информацией о качество воздуха в помещении и на улице.
Уменьшить стресс. Стресс может быть еще одним триггером астмы. Найдите время, чтобы расслабиться всей семьей и использовать положительные советы для родителей, которые помогут вашему ребенку справиться с устойчивость.
 Прогуливаться
на улице и поддержание активности может помочь уменьшить стресс.
Прогуливаться
на улице и поддержание активности может помочь уменьшить стресс.Позаботьтесь обо всех потребностях в области здравоохранения. Люди, страдающие астмой, должны особенно заботиться о своем здоровье. В дополнение к вакцинации, избеганию табачного дыма, снижению стресса и предотвращению провоцирующих аллергию факторов и загрязнения воздуха, важно помнить об основах: использование хорошего гигиена рук, употребление питательной пищи и получение достаточного количества физическая активность и спать.
Убедитесь, что у вас достаточно лекарств от астмы. Людям, страдающим астмой, рекомендуется убедиться, что у них есть лекарства от астмы дома, и позвонить, чтобы пополнить запасы, когда ингалятор почти опустеет. Многие аптеки доставят лекарства по почте без дополнительной оплаты.
Помните
Наличие плана действий при астме, знание того, как его использовать, и общение с поставщиком услуг по лечению астмы могут дать вам больше информации и уверенность в том, как справиться с астмой вашего ребенка, включая приступы астмы.

Дополнительная информация
- RSV: Когда это больше, чем просто простуда
- COVID, грипп и РСВ: чем отличаются эти респираторные вирусы?
- Что такое план действий при астме?
- 9 триггеров астмы и что с ними делать
Сильвия Овусу-Анса, доктор медицинских наук, магистр здравоохранения, FAAP , член секции неотложной медицины Американской академии педиатрии (AAP). Она доцент кафедры педиатрии Медицинской школы Университета Питтсбурга, отделение неотложной медицины. Она также является директором отделения неотложной помощи/догоспитальной помощи в детской больнице UPMC в Питтсбурге. О докторе Россере
Франциска Россер, доктор медицинских наук, магистр здравоохранения, FAAP , доцент кафедры педиатрии отделения легочной медицины Медицинской школы Университета Питтсбурга и Детской больницы UPMC в Питтсбурге.


 Это антисептик тонзилгон – соединяют с физраствором в соотношении 1 к 1, 2 или 3 для взрослых и подростков, детей меньше 7 лет и года соответственно, улучшающий местный иммунитет хлорофиллипт – пропорция 1:10, ротокан, календула и прополис – пропорция 1:40. Для одного сеанса достаточно 2−3 мл смеси.
Это антисептик тонзилгон – соединяют с физраствором в соотношении 1 к 1, 2 или 3 для взрослых и подростков, детей меньше 7 лет и года соответственно, улучшающий местный иммунитет хлорофиллипт – пропорция 1:10, ротокан, календула и прополис – пропорция 1:40. Для одного сеанса достаточно 2−3 мл смеси.