Содержание
7 пугающих симптомов у ребенка до года, которые могут быть нормой — Parents.ru
ГрудничокЗдоровье
- Фото
- Getty Images/Imagebroker RF
врач-педиатр
1. Симптом: у 6-месячного малыша внезапно подскочила температура
Возможная причина: у ребенка режутся зубы. На это укажут побелевшие, набухшие десны, припухлость или бугорок в области передних резцов. При этом у малыша могут течь слюни, он с удвоенной энергией будет тянуть все в рот. Часто дети в этот период становятся беспокойными, хуже спят, но их аппетит и общее самочувствие не страдают. Не пугайтесь, если к перечисленным явлениям добавится учащенный жидкий стул, небольшой насморк или покашливание. Как правило, такие проблемы длятся всего несколько дней.
Что делать? При температуре выше 38,5 °С дайте малышу жаропонижающее на основе парацетамола или ибупрофена. Помассируйте десны чистым пальцем и смажьте их обезболивающим гелем для первых зубов. Предложите ребенку погрызть охлажденную в холодильнике пустышку, прорезыватель или просто кусочек морковки. Если эти меры помогут малышу успокоиться, значит, молочные «жемчужинки» действительно близко.
Помассируйте десны чистым пальцем и смажьте их обезболивающим гелем для первых зубов. Предложите ребенку погрызть охлажденную в холодильнике пустышку, прорезыватель или просто кусочек морковки. Если эти меры помогут малышу успокоиться, значит, молочные «жемчужинки» действительно близко.
Нужен врач, если:
У малыша наблюдаются и другие симптомы: слабость, сильный насморк или кашель, сыпь на теле, рвота, водянистый или частый (больше 5 раз в сутки) стул.
Температура (даже небольшая, до 38 °С) держится дольше 3 дней, поднимается выше 39 °С или, нормализовавшись, через пару дней повышается снова. Все это может указывать на развитие вирусной или бактериальной инфекции.
Важно! Если температура внезапно подскакивает выше 38°С у ребенка, которому нет еще 3 месяцев, вызывайте врача немедленно! В первые месяцы жизни инфекция может развиваться стремительно.
2. Симптом: у новорожденной девочки появились выделения из влагалища
Возможная причина: естественный половой криз. Он вызывается дисбалансом гормонов эстрогенов, которые ребенок получает из организма матери. При этом у девочек могут появиться кровянистые или слизистые выделения из влагалища, а иногда и припухлость молочных желез или желтоватые выделения из сосков. Чаще всего гормональный всплеск возникает в первую неделю жизни, но может произойти и в течение первого месяца.
Он вызывается дисбалансом гормонов эстрогенов, которые ребенок получает из организма матери. При этом у девочек могут появиться кровянистые или слизистые выделения из влагалища, а иногда и припухлость молочных желез или желтоватые выделения из сосков. Чаще всего гормональный всплеск возникает в первую неделю жизни, но может произойти и в течение первого месяца.
Что делать? Ничего особенного. Как правило, влагалищные выделения прекращаются сами собой за 3–4 дня. Подмывайте девочку, как обычно, после каждого большого туалета с детским мылом по направлению спереди назад и почаще оставляйте «проветриться» без подгузника.
Нужен врач, если:
Выделения длятся дольше 5 дней или возникают в возрасте старше 1,5 месяца. Это может говорить о более серьезном гормональном сбое.
Выделения имеют гнойный характер, зеленоватый цвет или резкий неприятный запах, а половые органы краснеют. Такие признаки указывают на воспаление.
- Фото
- Getty Images/Cultura RF
Кстати!
Панику у мамы может вызвать и желтый оттенок кожи у новорожденного ребенка.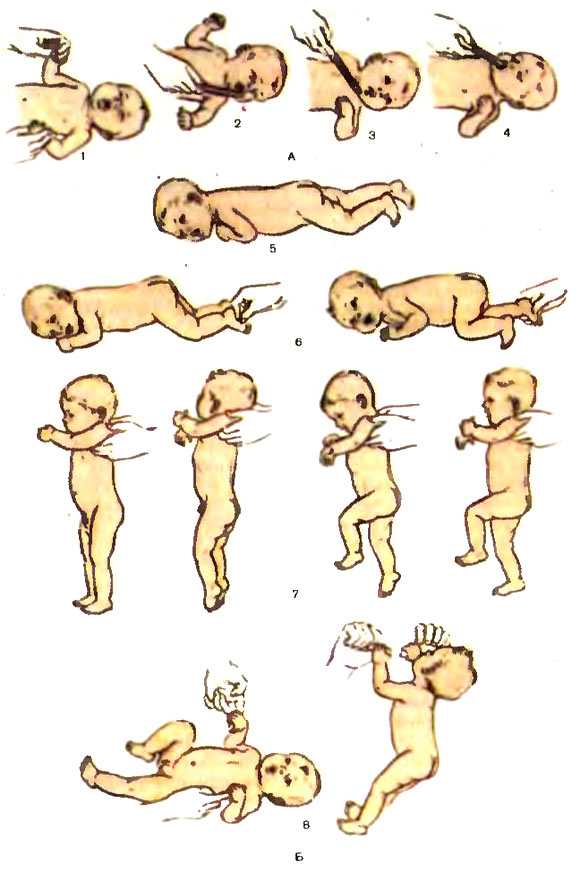 Не пугайтесь. На второй-третий день жизни у большинства детей повышается в крови уровень желтого пигмента (билирубина). Иногда желтеют также склеры и слизистая оболочка рта. Чаще всего желтуха неопасна и проходит в течение первого месяца жизни.
Не пугайтесь. На второй-третий день жизни у большинства детей повышается в крови уровень желтого пигмента (билирубина). Иногда желтеют также склеры и слизистая оболочка рта. Чаще всего желтуха неопасна и проходит в течение первого месяца жизни.
3. Симптом: при температуре выше 38°С у малыша возникают судороги
Возможная причина: фебрильные судороги. Они случаются только на фоне повышенной температуры примерно у 5% детей от 6 месяцев до 3 (реже 5) лет из-за сбоев в работе центральной нервной системы. При этом малыш запрокидывает голову, закатывает глаза, подергивает руками и ногами, задерживает дыхание. Из-за резкого расслабления всех мышц может непроизвольно выделиться моча или кал. Как правило, приступы проходят за несколько минут, реже затягиваются до четверти часа. Специального лечения они не требуют и с возрастом проходят.
Что делать? Положите ребенка на ровную твердую поверхность на бок, опустив его подбородок вниз, чтобы слюна или рвотные массы не попали в дыхательные пути. Следите, чтобы вокруг не было предметов, которыми малыш может травмироваться. Пока приступ не закончится, не пытайтесь вводить что-либо в рот ребенка, поить его или удерживать на руках. Когда судороги закончатся, дайте малышу жаропонижающее.
Следите, чтобы вокруг не было предметов, которыми малыш может травмироваться. Пока приступ не закончится, не пытайтесь вводить что-либо в рот ребенка, поить его или удерживать на руках. Когда судороги закончатся, дайте малышу жаропонижающее.
Нужен врач, если:
Судороги впервые произошли у ребенка старше 5 лет или возникли без повышения температуры. Это может быть признаком эпилепсии.
Мышечные сокращения длились дольше 5 минут или во время приступа у малыша возникла кратковременная остановка дыхания. Вызовите «скорую», чтобы врач осмотрел ребенка.
Важно! Даже если судороги длились недолго, после приступа обязательно вызовите педиатра (он подскажет, как предотвратить их в будущем). Когда малыш поправится, посетите невролога и пройдите обследование, чтобы исключить эпилепсию.
4. Симптом: у 3-недельного малыша дрожат руки и подбородок
Возможная причина: тремор новорожденных. Мелкие подергивания кистей рук, ног или подбородка связаны с незрелостью и повышенной возбудимостью нервной системы. Чаще всего такие явления возникают в первый месяц жизни и проходят сами собой в течение 3 месяцев. Тремор обычно наблюдается в момент нервного напряжения (при испуге, плаче) у детей, перенесших трудности до рождения или во время появления на свет (например, внутриутробную инфекцию или нехватку кислорода).
Чаще всего такие явления возникают в первый месяц жизни и проходят сами собой в течение 3 месяцев. Тремор обычно наблюдается в момент нервного напряжения (при испуге, плаче) у детей, перенесших трудности до рождения или во время появления на свет (например, внутриутробную инфекцию или нехватку кислорода).
Что делать? Специального лечения не требуется. А укрепить нервную систему ребенка и оздоровить весь организм в целом помогут простые испытанные средства — массаж, гимнастика и долгие прогулки.
Нужен врач, если:
Дрожь очень сильная, захватывающая не только кисти, но и голову, ноги.
Тремор длится у ребенка дольше 4 месяцев.
Дрожание возникает без причины, даже в минуты спокойствия.
Важно! Все это может указывать на более серьезные неврологические поражения, например энцефалопатию. Такие симптомы могут наблюдаться и при нехватке каких-либо веществ (например, кальция или магния), так что малышу потребуется как минимум УЗИ головного мозга и анализ крови и мочи.
- Фото
- Tuan Tran/Getty Images
5. Симптом: после прививки на руке ребенка появилось большое красное пятно
Возможная причина: поствакцинальная реакция. Организм ребенка может среагировать на введение любой вакцины — это означает, что иммунная система запустила выработку антител против инфекции. Реакция может проявляться повышением температуры, заторможенностью или возбудимостью, нарушением сна или аппетита, расстройством стула, тошнотой, болями в животе или суставах. К счастью, эти симптомы не возникают одновременно, и часто дело ограничивается только появлением покраснения, уплотнения или сыпи на месте укола. Особенно сильную кожную реакцию вызывает вакцина АКДС: пятно в месте инъекции может достигать 8 см в диаметре. Причем реакция на повторную вакцинацию может быть более выраженной, чем на ту же самую прививку в первый раз.
Что делать? Не паниковать — обычно «последствия» прививки проходит сами собой за 2–3 дня. Если малыша беспокоят боль и жар, дайте ему жаропонижающее. При высыпаниях можно нанести антигистаминную мазь.
Нужен врач, если:
Жар, нарушения самочувствия или сыпь длятся у ребенка дольше 3 дней.
Появился хотя бы один из признаков осложнений: температура выше 39,5 °С, сильная слабость, затруднения дыхания или глотания, отек и покраснение лица или шеи.
Важно! Самое острое поствакцинальное осложнение — анафилактический шок — проявляется в течение получаса после прививки. В это время лучше оставаться вблизи поликлиники.
6. Симптом: глаза 3-месячного младенца смотрят в разные стороны
Возможная причина: физиологическое косоглазие. Глазные мышцы новорожденного ребенка слабы, а контроль над ними со стороны головного мозга еще не налажен, в результате чего глазные яблоки могут двигаться несогласованно. Эта ситуация считается абсолютно нормальной для детей до 3 месяцев, но иногда может затянуться и до полугода.
Эта ситуация считается абсолютно нормальной для детей до 3 месяцев, но иногда может затянуться и до полугода.
Что делать? Почаще менять положение игрушек, за которыми наблюдает малыш (например, на прикроватном мобиле), чтобы глазам не приходилось косить в одну и ту же сторону.
Нужен врач, если:
Кстати!
На переднем родничке, когда ребенок, например, сильно плачет, можно заметить пульсацию сосудов головного мозга. Не паникуйте! Роднички находятся в тех областях черепа, которые еще не срослись, и через мягкую мембрану иногда можно видеть вены и артерии. А пульсирование означает, что у малыша разрабатывается система кровообращения — это совершенно нормально.
7. Симптом: у ребенка увеличен лимфоузел за ухом
Возможная причина: лимфаденопатия на фоне становления иммунитета. Увеличение и воспаление лимфоузлов обычно происходит, когда в лимфотоке циркулирует какая-то инфекция или ее следы. Но у малышей до 5 лет лимфоузлы могут немного увеличиваться и при полном здоровье, если иммунная система, знакомясь с новыми микробами, начинает слишком активно вырабатывать в ответ защитные клетки — лимфоциты. Чаще всего у детей увеличиваются лимфоузлы в области шеи, реже — паховые и подмышечные.
Но у малышей до 5 лет лимфоузлы могут немного увеличиваться и при полном здоровье, если иммунная система, знакомясь с новыми микробами, начинает слишком активно вырабатывать в ответ защитные клетки — лимфоциты. Чаще всего у детей увеличиваются лимфоузлы в области шеи, реже — паховые и подмышечные.
Что делать? Осмотрите малыша, прощупайте область под коленями, над и под ключицами, в сгибах локтей. Наблюдайте за самочувствием ребенка; без назначения врача не пытайтесь прогревать лимфоузлы теплыми компрессами.
Нужен врач, если:
Лимфоузлы на ощупь похожи на горошинку более 1 см в диаметре.
Прикосновение к области лимфоузлов вызывает у малыша боль — это указывает на воспаление.
Малыш недавно перенес какую-либо инфекцию (в этом случае есть риск, что она не долечена).
Важно! Увеличение лимфоузлов может быть симптомом самых разных проблем, так что ребенку обязательно понадобится комплексное обследование, от расширенного анализа крови до УЗИ органов брюшной полости.
- Фото
- [email protected]/Getty Images
3 «безобидных» симптома, которые нельзя игнорировать
Если у малыша появилось хотя бы одно из перечисленных явлений, немедленно вызывайте врача.
Мышцы на затылке ребенка стали напряженными, твердыми на ощупь. Если у ребенка еще и поднялась температура или появилась необычная сыпь, это может указывать на менингит — воспаление мозговых оболочек.
У малыша сохнет язык, губы, западают глаза. Это признаки обезвоживания, которые возникают при рвоте, поносе или высокой температуре. Немедленно начинайте выпаивать малыша водно-солевым раствором.
Неприятный запах от малыша. Если моча, кал, дыхание или пот ребенка стали издавать необычно резкий запах, внимательно следите за его самочувствием и не затягивайте с визитом к врачу. Это может быть признаком обменных нарушений, инфекции или отравления.

Внимание!
Если вас что-то настораживает во внешнем виде или поведении малыша, не стесняйтесь поделиться своими тревогами с педиатром. Здоровье ребенка — тот случай, когда бдительность не будет лишней. Это прежде всего касается детей до года, ведь именно в этом возрасте проявляется большинство врожденных нарушений, а инфекции развиваются особенно стремительно.
Больше полезных материалов о детском здоровье — в нашем канале на Яндекс.Дзен.
Любовь Пришлая
Грудной ребенок выгибает спину и запрокидывает голову
Содержание
- Причины
- Симптомы
- Лечение
- Массаж и ЛФК
- Коррекция мышечного тонуса
- Массаж шейного отдела
- Массаж спины
- Упражнения для тренировки мышечной системы
- Заключение
Грудной ребенок выгибает спину и запрокидывает голову, может встать «на мостик» и постоянно плакать ─ таким способом организм ребенка реагирует на изменения в работе нервной системы и групп мышц.
Оперативная диагностика и грамотное лечение гарантирует хорошее здоровье и полноценное развитие малыша.
Причины
Если вы видите, что малыш стоит «на мостике», это не значит, что у него рано проявляются спортивные таланты. Причины акробатических упражнений могут быть как в обычных капризах и проблемах с пищеварением, так и в повышенном внутричерепном давлении или гипертонусе мышц грудничка. Точный диагноз знает только невролог.
1-3 месяца ─ это возраст, когда малыши плачут и выгибаются от кишечных колик. Плач может продолжаться несколько часов. После 4-х месяцев таких признаков нет. Снять подобную причину можно укропной водой и прогретой сухой пеленкой в виде компресса на живот.
[important]Если у детей тяжелое дыхание, оно также сопровождается прогибаниями в спине и плачем. Достаточно промыть нос раствором соли, отваром ромашки или аптечными средствами, и неприятные дискомфорт исчезнет вместе с плачем и прогибаниями.[/important]
Если ребенок неспокоен при кормлении, при резком изменении положения тела можно повредить мышцы спины. Поэтому такие проявления надо предупреждать. Ребенок может быть сыт, но уходить от груди и прекращать общение с мамой он не спешит.
Поэтому такие проявления надо предупреждать. Ребенок может быть сыт, но уходить от груди и прекращать общение с мамой он не спешит.
Возможны и более серьезные причины: вкус или объем материнского молока. Вкус определяет мамина диета, а при недостатке он может не наедаться или не успевать высасывать, если молока с избытком.
Ребенок может выгибать спинку без плача. Если он просто кряхтит, то пытается сам перевернуться на живот. Может его заинтересовал какой-то предмет. В таком случае надо поменять его положение, чтобы рассматривать было удобней.
Симптомы
По симптоматике эти явления различны, и мамам эти признаки надо учитывать.
| Высокое внутричерепное давление | Высокий мышечный тонус |
| У младенца выгнута спина, он нервно запрокидывает головку | Тело прогнуто, мышцы в напряжении ─ похоже на физкультуру |
| Плач громкий, с переходом на крик и явной демонстрацией болевых ощущений | Малыш кряхтит, будто поднимает тяжелый груз |
| Дополнительные признаки ─ тошнота, рвота, потом ребенок успокаивается | Легкий массаж с поглаживанием успокаивают ребенка, позволяя ему придать телу нормальное положение |
Признаки нужны родителям для первой помощи, а распознать степень сложности проблемы может только врач.
Лечение
Рассмотрим несколько способов устранения такого симптома, как выгибание спины и запрокидывание головы грудничком.
Массаж и ЛФК
Высокое внутричерепное давление─ следствие опасных заболеваний:
- Менингита;
- Гидроцефалии;
- Мозговых травм;
- Абсцессов головного мозга;
- Нарушения обмена веществ.
Причину таких акробатических трюков устранит только адекватный курс лечения основного заболевания.
Повышенный тонус лечат и дома.Чтобы проверить степень напряжения мышечного корсета шеи и спины, надо протестировать своего ребенка. Эту процедуру можно выполнять с трехмесячного возраста.Грудничка кладут на животик и внимательно наблюдают. Когда напряжение мышц высокое, у малыша голова будет запрокинута назад, плечи приподняты, ручки не участвуют. Если с одной стороны проблема выражена сильнее, тело прогибается в эту сторону, головка поворачивается, грудничок непроизвольно падает на спину.
По биомеханике движения активный поворот на спину с произвольным держанием головы надо отличать от непроизвольного опрокидывания. Большинство детей сначала учатся переворотам на живот, но у 5% наблюдается обратная картина. Активную гимнастику, с учетом возраста, можно начинать после устранения напряжения мышц.
Большинство детей сначала учатся переворотам на живот, но у 5% наблюдается обратная картина. Активную гимнастику, с учетом возраста, можно начинать после устранения напряжения мышц.
[warning]Если положить грудничка на спинку и потянуть за ручки, сгруппироваться он не сможет, и головка запрокинется.[/warning]
Чтобы проверить шею, надо подвести под затылок ребенка ладонь и осторожно его приподнять над столом. Пытаясь притянуть к груди подбородок, надо почувствовать сопротивление мышц. Помогают исправить дефекты релаксирующий массаж и ЛФК.
Назначение педиатром курса массажа не обязательно предполагает участие профессионального массажиста.
Расслабляющий массаж могут освоить и родители.
Маленькие дети по-разному реагируют на телесный контакт с незнакомыми людьми, а руки мамы чувствуют своего ребенка всегда. К тому же, это еще и бюджетный вариант, так как процесс выздоровления длительный, одного курса дорогого профессионального массажа будет мало.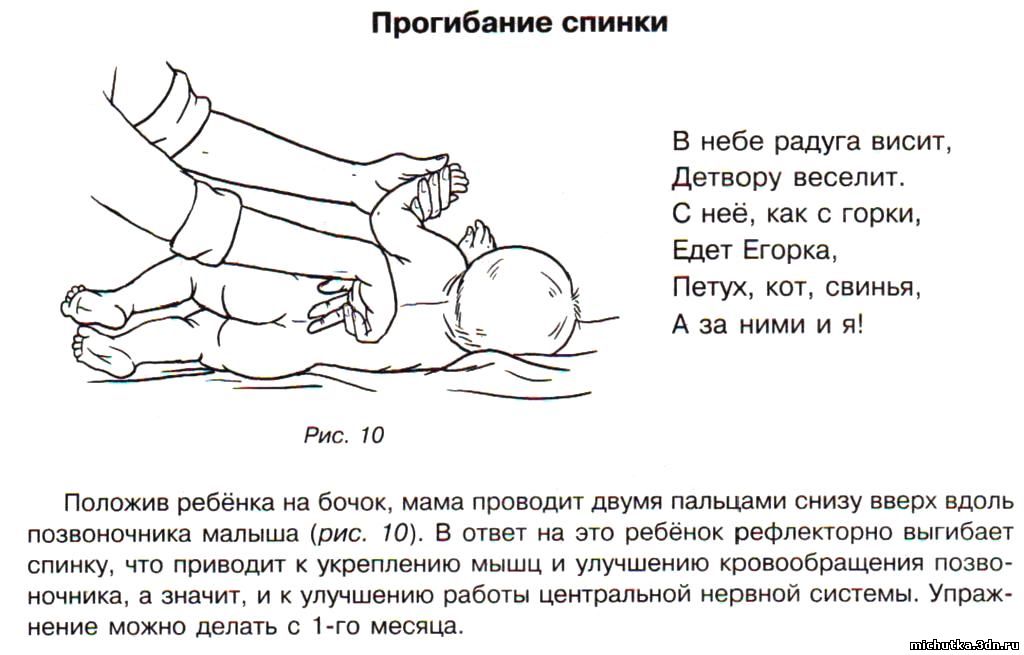
Коррекция мышечного тонуса
Первоначальный результат проявляется в том, что кроха перестанет опрокидываться на спину и держать голову. Активным движениям будет мешать снижающееся напряжение мышц. После первого этапа можно переходить к тренировке и укреплению мышц, развитию двигательных навыков.
Массаж шейного отдела
Если ребенок подбородком не дотягивается к груди , значит мышцы спины, которые должны сгибать шею, напряжены. Когда стимулирующий массаж противопоказан, рекомендуют релаксирующий:
- Грудничок на животе, ручки надо согнуть в локтях и подвести к уровню груди. При поглаживании ладонь массажиста продвигается от затылка до плеч, включая шею. Потом проглаживают плечи в направлении от шеи до сустава плеча . Движения повторяют 4-5 раз.
- Потом можно выполнить ласковые растягивающие приемы для проблемной группы мышц, для чего одной рукой надо удерживать затылок, а другой в медленном темпе проводить от шеи по плечу, останавливаясь на пару секунд.
 Нежные растягивания повторяют также 4-5 раз.
Нежные растягивания повторяют также 4-5 раз. - Завершают работу с шейным отделом поглаживанием и переходом к спине.
Массаж спины
При выборе приемов ориентируются на результаты тестирования. Если напряжение было ярко выраженным, вначале выполняют расслабляющие движения─ поглаживание и растирание. [important]Если сильного спазма нет, а голову малыш держит плохо, предпочтительнее растирание, растягивание не применяется вовсе.[/important]
- Первое поглаживание проводят вдоль позвонков с помощью кистей рук, продвигающихся вниз-вверх. Повтор─ 3-5 раз.
- Потом поглаживание выполняют подушечками пальцев в направлении от позвонков по ребрам вбок. Повтор─ 2-3 раза, симметрично.
- Чтобы снять напряжение, выполняют растягивание для проблемной группы мышц.
- Завершают сеанс массажа поглаживанием.
Упражнения для тренировки мышечной системы
После массажа надо добавить упражнения, укрепляющие и растягивающие мышцы шеи и спины.
- Младенца укладывают на пеленальный столик, под плечами и головой должна быть подушечка. Со спины обхватывают плечи малыша и немного приподнимают их, делают секундную паузу, дожидаясь, пока ребенок попытается поднять и голову. Кладут кроху на подушку и дают ему возможность отдохнуть. Повтор─5-7 раз.
- Если кроха не в состоянии сам приподнимать головку, ему можно помочь, подкладывая ладонь под затылок. Сначала такое положение достаточно зафиксировать на 3-5 сек., потом можно увеличить время. Повторяют фиксацию 5-7 раз.
- Чтобы приподнять голову и туловище под углом в 30°, надо подложить ребенку подушку. Руки массажиста находятся на плечах и шее сзади. Медленно приподнимая часть тела над столом, на мгновение задержать его и осторожно положить. Повторять несколько раз, добиваясь ощущения исчезнувшего сопротивления мышц.
- Предыдущее упражнение можно усложнять стимуляцией активного удержания головки в момент подъема тела. Для чего в поднятом положении пальцы с шеи на секунду убирают .
 Если малыш головку держит, переходят к следующему упражнению.
Если малыш головку держит, переходят к следующему упражнению. - Приподняв спину, головку уже не удерживают. Если ребенку удается сгруппироваться, подушку надо убрать и продолжать подъем со стола.
По мере нормализации тонуса возрастает активность мышц-сгибателей шеи. Теперь можно переходить к упражнениям по самостоятельному контролю положения головы. Для прокатывания на животе и на валике по всем направлениям, «полетов» и других упражнений используют гимнастический мяч.[tip]Узнайте точные сведения, в каком возрасте новорожденный начинает ползать.
Весьма интересная информация по поводу того, когда младенец начинает переворачиваться.
Заключение
При выгибании спины по причине гипертонуса мышц или неврологических отклонений при отсутствии адекватного лечения результаты могут повлиять на здоровье ребенка в будущем. В подростковом возрасте это проявляется беспричинными головными болями, проблемами с памятью и вниманием, остеохондрозом, сосудистыми нарушениями головного мозга.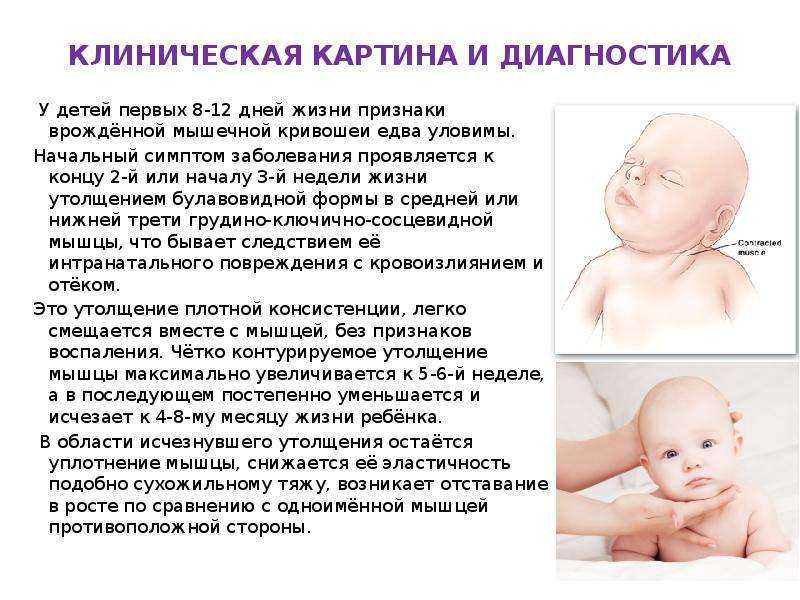 Поэтому если в возрасте 2-х недель – 4-х месяцев у родителей возникают какие-то сомнения, почему грудной ребенок выгибает спину и запрокидывает голову, надо пройти медицинское обследование.
Поэтому если в возрасте 2-х недель – 4-х месяцев у родителей возникают какие-то сомнения, почему грудной ребенок выгибает спину и запрокидывает голову, надо пройти медицинское обследование.
Похожие статьи
Почему мой ребенок постоянно запрокидывает голову? – Gzipwtf.com
Популярные лайфхаки
Диана Монтгомери
Почему мой ребенок постоянно запрокидывает голову?
Некоторые дети выгибают спину и запрокидывают голову, когда расстроены или расстроены. Это может происходить, когда они лежат, сидят, стоят или даже баюкают вас на руках. Ребенок в пылу истерики также может плакать, скулить и метаться. Что угодно может спровоцировать истерику.
Почему мой ребенок все время наклоняет голову набок?
Кривошея у младенцев возникает при укорочении мышц, соединяющих грудину и ключицу с черепом (грудно-ключично-сосцевидная мышца). Поскольку шейная мышца вашего ребенка укорочена с одной стороны шеи, это заставляет его голову наклоняться или поворачиваться, а часто и то, и другое.
Когда ребенок может поднять голову на 45 градусов в положении лежа на животе?
От 3 до 4 месяцев Ваш ребенок сможет поднимать голову на 45 градусов, находясь на животе, и постоянно держать это положение. Для веселой игры, которая также развивает мышцы шеи, положите ребенка на спину и медленно подтяните его за руки до положения сидя. Медленно опустите его и повторите.
Что такое синдром Сандифера у младенцев?
Синдром Сандифера — двигательное расстройство, поражающее младенцев. Младенцы с синдромом Сандифера скручивают и выгибают спину и запрокидывают голову. Эти странные позы короткие и внезапные. Обычно они возникают после того, как ребенок поест. Симптомы обычно исчезают до того, как ребенку исполнится два года.
Как узнать, есть ли у ребенка ушная инфекция или прорезываются зубы?
Одним из основных признаков прорезывания зубов является то, что ребенок жует предметы чаще, чем обычно. Красные опухшие десны — явный признак прорезывания зубов, а не ушной инфекции у вашего ребенка. Чрезмерное слюнотечение и подтекание являются обычным явлением, когда у вашего ребенка режутся зубки, особенно если он жует что-то.
Чрезмерное слюнотечение и подтекание являются обычным явлением, когда у вашего ребенка режутся зубки, особенно если он жует что-то.
Как узнать, есть ли у ребенка ушная инфекция?
Признаки и симптомы инфекции уха
- Подергивание или вытягивание уха.
- Плач и раздражительность.
- Проблемы со сном.
- Лихорадка, особенно у детей младшего возраста.
- Истечение жидкости из уха.
- Потеря равновесия.
- Трудно слышать или реагировать на слуховые сигналы.
Когда дети полностью контролируют голову?
К 6-недельному возрасту рефлексы новорожденного начинают угасать, а сила и координация ребенка улучшаются. К 3 месяцам ваш ребенок уже может контролировать движения головы. Положите ребенка на животик во время бодрствования и внимательно следите за ним.
Когда ребенок может поднять голову?
Все, что происходит с поднятием головы в период между рождением и 3-4-месячным возрастом, является разминкой перед главным событием: важной вехой, когда ваш ребенок полностью контролирует свою голову. К 6 месяцам у большинства детей шея и верхняя часть тела приобретают достаточную силу, чтобы держать голову с минимальными усилиями.
К 6 месяцам у большинства детей шея и верхняя часть тела приобретают достаточную силу, чтобы держать голову с минимальными усилиями.
Может ли детская кривошея пройти самостоятельно?
Синдром Сандифера — StatPearls — NCBI Bookshelf
Sowmya Patil; Вильдан Тас.
Информация об авторе
Последнее обновление: 27 июня 2022 г.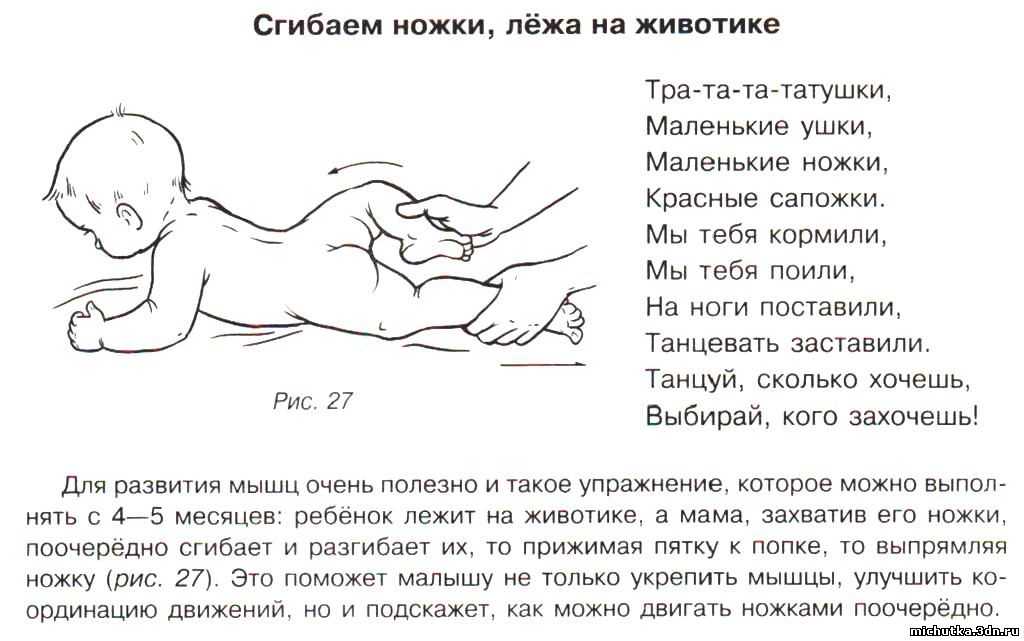
Непрерывное обучение
Синдром Сандифера — редкая пароксизмальная дистония спины и шеи, часто связанная с гастроэзофагеальным рефлюксом у детей. В этом упражнении рассматривается оценка и лечение пациентов с этим заболеванием.
Цели:
Определите типичные и атипичные проявления у пациента с синдромом Сандифера.
- Просмотрите соответствующую оценку синдрома Сандифера.
Кратко опишите соответствующее лечение синдрома Сандифера.
Опишите некоторые стратегии улучшения координации ухода за этими пациентами, чтобы избежать ненадлежащих направлений, диагностических тестов и лечения пациентов с синдромом Сандифера.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Синдром Сандифера (СС) представляет собой тип двигательного расстройства, который представляет собой пароксизмальные спазмы головы, шеи и выгибания спины, но не затрагивает конечности. СС часто сочетается с гастроэзофагеальным рефлюксом (ГЭРБ) у детей. Кроме того, из-за неправильной позы родители могут описывать дистонические эпизоды СС как возможные приступы. Поэтому это вызывает большую тревогу у родителей и ставит перед врачами диагностическую дилемму.
СС часто сочетается с гастроэзофагеальным рефлюксом (ГЭРБ) у детей. Кроме того, из-за неправильной позы родители могут описывать дистонические эпизоды СС как возможные приступы. Поэтому это вызывает большую тревогу у родителей и ставит перед врачами диагностическую дилемму.
Все больше таких пациентов могут получить направление к детскому неврологу для лечения этого состояния, что приводит к дорогостоящим диагностическим тестам, таким как МРТ или ЭЭГ, и назначению противоэпилептических препаратов. Котагал и др. изучали пациентов в эпилептическом отделении с установленным диагнозом эпилептического расстройства и обнаружили, что около 16% из них имели ГЭРБ в качестве основной причины, а также среднее время продолжительности симптомов и продолжительность лечения до постановки правильного диагноза. один год.[1] Поставщикам первичной медико-санитарной помощи настоятельно рекомендуется держать синдром Сандифера в дифференциальной диагностике неэпилептических пароксизмальных дистонических явлений и аномальной позы. Правильная и своевременная диагностика СС приводит к полному исчезновению симптомов.[2]
Правильная и своевременная диагностика СС приводит к полному исчезновению симптомов.[2]
Этиология
У большинства здоровых детей ретроградное перемещение содержимого желудка в пищевод является нормальным физиологическим явлением, происходящим много раз в день. Основными факторами, способствующими этому явлению, являются жидкая диета, лежачее положение и незрелость желудочно-пищеводного соединения.[3] Однако она становится патологической, когда ГЭРБ протекает тяжело и слизистая оболочка пищевода подвергается эрозии. Пациенты обращаются с симптомами дискомфорта, главным образом суетливостью у детей раннего возраста и внепищеводными проявлениями аномальной позы.
На сегодняшний день точная этиология мышечной дистонии при синдроме Сандифера остается невыясненной. Это может быть связано с общей иннервацией диафрагмы и области головы и шеи. Франкелю удалось доказать прямую связь между дистоническими движениями и низким рН, и он измерил рН у пациента с СС. Он зафиксировал 83 эпизода позы, и ни один из этих эпизодов не произошел в течение периода pH> 5 в течение ≥ 30 секунд.
Эпидемиология
Частота и распространенность синдрома Сандифера неизвестны, а эпидемиология недостаточно изучена. Однако, по оценкам, у 7% младенцев могут проявляться типичные симптомы ГЭРБ, такие как срыгивание, и у 1% из них может проявляться ассоциированная мышечная дистония.[2] Знание естественного течения ГЭРБ очень важно для понимания исхода синдрома Сандифера, поскольку после разрешения ГЭРБ дистонические движения резко улучшаются. ГЭРБ чаще встречается в первые месяцы жизни с пиком в возрасте 4 месяцев; симптомы улучшаются почти у 80% младенцев в течение первого месяца жизни и через 90% в возрасте 1 года.[5] Установленные гендерные предпочтения не описаны; однако в обзоре литературы для этой статьи было опубликовано больше случаев у мальчиков, чем у девочек.
Патофизиология
Неясно, почему ГЭРБ приводит к дистонии шеи и спины, некоторые авторы предполагают, что движения и ненормальные позы являются выученным поведением для облегчения дискомфорта в животе и улучшения моторики пищевода. В 1964 г. доктор Кинсборн опубликовал серию из пяти случаев пациентов с мышечной дистонией и грыжей пищеводного отверстия диафрагмы; в трех из них положение головы помогло уменьшить дискомфорт в животе. Однако могут быть вовлечены центральные неврологические пути; в этой области необходимы дальнейшие исследования.[6]
В 1964 г. доктор Кинсборн опубликовал серию из пяти случаев пациентов с мышечной дистонией и грыжей пищеводного отверстия диафрагмы; в трех из них положение головы помогло уменьшить дискомфорт в животе. Однако могут быть вовлечены центральные неврологические пути; в этой области необходимы дальнейшие исследования.[6]
Анамнез и физикальное исследование
Сбор анамнеза и тщательное наблюдение за эпизодом важны при оценке пациента с дистоническими движениями как части редкого проявления ГЭРБ. Начальные симптомы имеют решающее значение для постановки правильного диагноза. Одним из проявлений синдрома Сандифера является усиление ненормальной позы сразу после еды и улучшение между кормлениями. Некоторые родители описывают периодические эпизоды кривошеи, которые меняются с одной стороны на другую во время кормления. Важно отметить, что грудино-ключично-сосцевидная мышца в норме, в отличие от истинной кривошеи, при которой мышца имеет спазмы и укорачивается. Следовательно, эти эпизоды кривошеи при ГЭРБ не поддаются физиотерапии.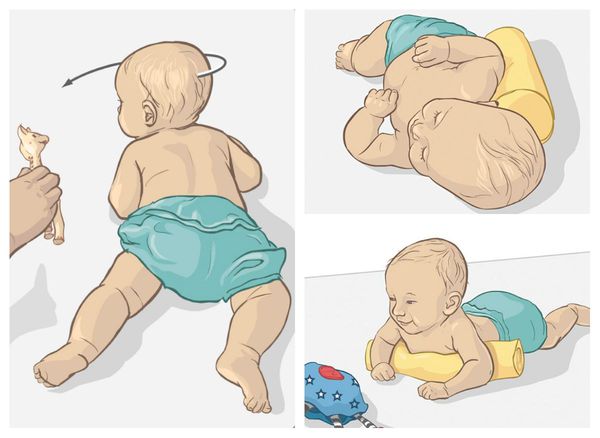 Эту клиническую картину легко спутать с припадками; однако во время пароксизмальных явлений пациенты находятся в сознании, и эти позы и движения не возникают во время сна.[6][7]
Эту клиническую картину легко спутать с припадками; однако во время пароксизмальных явлений пациенты находятся в сознании, и эти позы и движения не возникают во время сна.[6][7]
Неврологический осмотр у этих пациентов обычно нормальный, что делает синдром Сандифера более вероятным диагнозом, чем эпилепсия.
Эти эпизоды сопровождаются чрезмерным плачем, суетливостью, раздражительностью, рвотой, рвотными позывами или удушьем во время и после кормления. Если симптомы сохраняются, у пациентов может развиться анемия, потеря веса, задержка развития и эрозия зубов. Медицинские работники должны быть осведомлены об осложнениях ГЭРБ, не только СС, но и BRUE, апноэ, рецидивирующей пневмонии, хроническом стридоре или хрипах.[8]
Оценка
Лабораторная оценка обычно не требуется для диагностики этого синдрома. Если клиническое обследование и симптомы, о которых сообщают родители, не относятся к эпилепсии, клиницисты должны попробовать немедикаментозное лечение, а затем, при необходимости, фармакологическое лечение. Если симптомы улучшаются, нет необходимости в дальнейших диагностических тестах. Если симптомы не поддаются немедикаментозному или фармакологическому лечению, то уместно направление к гастроэнтерологу для дальнейшего обследования, такого как непрерывный мониторинг рН пищевода и другие расширенные исследования. Когда клиническая картина синдрома Сандифера неясна, клиницист должен адаптировать диагностические инструменты в соответствии с результатами физического осмотра и отчетом родителей о симптомах. В некоторых случаях ЭЭГ может предоставить ценную клиническую информацию, позволяющую исключить или исключить судорожные припадки. Метаболические состояния, инфекционная этиология и другие врожденные нервно-мышечные проблемы должны быть дифференциальными.
Если симптомы улучшаются, нет необходимости в дальнейших диагностических тестах. Если симптомы не поддаются немедикаментозному или фармакологическому лечению, то уместно направление к гастроэнтерологу для дальнейшего обследования, такого как непрерывный мониторинг рН пищевода и другие расширенные исследования. Когда клиническая картина синдрома Сандифера неясна, клиницист должен адаптировать диагностические инструменты в соответствии с результатами физического осмотра и отчетом родителей о симптомах. В некоторых случаях ЭЭГ может предоставить ценную клиническую информацию, позволяющую исключить или исключить судорожные припадки. Метаболические состояния, инфекционная этиология и другие врожденные нервно-мышечные проблемы должны быть дифференциальными.
Оценка железодефицитной анемии с помощью общего анализа крови и исследований железа и направление к хирургу при оценке грыжи пищеводного отверстия диафрагмы должны быть частью лечения синдрома Сандифера.
Лечение/управление
Существует два подхода к лечению синдрома Сандифера, связанного с ГЭР, немедикаментозный и фармакологический. Синдром Сандифера проходит при лечении ГЭРБ. Если младенец правильно набирает вес и хорошо развивается, перед фармакологическим лечением следует попробовать немедикаментозные вмешательства.
Синдром Сандифера проходит при лечении ГЭРБ. Если младенец правильно набирает вес и хорошо развивается, перед фармакологическим лечением следует попробовать немедикаментозные вмешательства.
Смесь или сцеженное грудное молоко можно загустить одной чайной ложкой рисовой каши на унцию смеси до максимум 1 столовой ложки на унцию. Родителям следует посоветовать избегать перекармливания и уменьшить объем каждого кормления. Важность соблюдения ритма между кормлениями и удержания младенца в вертикальном положении после каждого кормления является важным методом профилактики ГЭР. Некоторым пациентам может потребоваться переход на более элементарную смесь, поскольку у трети пациентов с симптомами ГЭРБ может быть аллергический эзофагит, вторичный по отношению к аллергии на белок коровьего молока (CPMA) в качестве основного заболевания.
Если все эти изменения образа жизни не привели к улучшению ГЭРБ и, в свою очередь, к СШ, следует начать фармакологическое лечение антирефлюксными препаратами.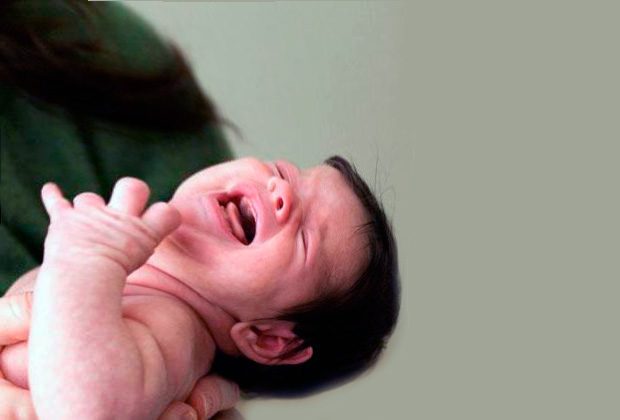 Ингибиторы протонной помпы и блокаторы Н3 являются терапией первой линии. В большинстве случаев пароксизмальные явления со временем проходят или резко уменьшаются по частоте; кроме того, анемический статус улучшится вскоре после контроля ГЭРБ. [9] [10] Хирургические вмешательства по поводу возможной грыжи пищеводного отверстия диафрагмы должны быть рассмотрены, если фармакологические и немедикаментозные меры не дали результата [6].
Ингибиторы протонной помпы и блокаторы Н3 являются терапией первой линии. В большинстве случаев пароксизмальные явления со временем проходят или резко уменьшаются по частоте; кроме того, анемический статус улучшится вскоре после контроля ГЭРБ. [9] [10] Хирургические вмешательства по поводу возможной грыжи пищеводного отверстия диафрагмы должны быть рассмотрены, если фармакологические и немедикаментозные меры не дали результата [6].
Дифференциальный диагноз
Дифференциальный диагноз синдрома Сандифера включает все пароксизмальные явления в младенчестве, включая эпилептические синдромы, врожденную мышечную кривошею, метаболические и врожденные состояния, патологии ЦНС, травмы и воспалительные или инфекционные состояния шеи и головы.
Прогноз
Прогноз для этих младенцев отличный. Как только ГЭРБ установлена в качестве этиологии синдрома Сандифера, своевременное и адекватное лечение ГЭРБ уменьшает дистонические эпизоды и со временем разрешается у большинства пациентов. Кроме того, железодефицитная анемия обычно проходит после трех месяцев лечения ГЭРБ. В обзоре литературы, проведенном для этой статьи, не было сообщений о долгосрочных осложнениях или заболеваемости, связанных с синдромом Сандифера.
Кроме того, железодефицитная анемия обычно проходит после трех месяцев лечения ГЭРБ. В обзоре литературы, проведенном для этой статьи, не было сообщений о долгосрочных осложнениях или заболеваемости, связанных с синдромом Сандифера.
Осложнения
При синдроме Сандифера осложнений нет; однако его можно диагностировать как неврологическое заболевание и лечить так же, если оно не будет точно определено вовремя. Лечение противоэпилептическими препаратами, хотя и хорошо переносимое, может быть ненужным, вызывать побочные эффекты и дистресс у родителей. Пациенты могут получать неправильное лечение в течение длительного времени до установления диагноза ГЭРБ.
Улучшение результатов медицинского персонала
Синдром Сандифера — это состояние, требующее высокой степени подозрительности. Поставщики первичной медико-санитарной помощи (PCP) должны уметь выявлять и лечить SS. Если клиническая картина неясна, лечащий врач должен направить пациента к детскому неврологу для дальнейшего обследования с целью определения основной этиологии.
Когда установлено, что ГЭРБ является причиной синдрома Сандифера, и если симптомы не поддаются лечению, уместно направление в ЖКТ для дальнейшего лечения ГЭРБ.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Kotagal P, Costa M, Wyllie E, Wolgamuth B. Пароксизмальные неэпилептические явления у детей и подростков. Педиатрия. 2002 г., октябрь; 110 (4): e46. [В паблике: 12359819]
- 2.
Мур Д.М., Риццоло Д. Синдром Сандифера. ДЖААПА. 2018 апр;31(4):18-22. [PubMed: 29517619]
- 3.
Рыбак А., Пеше М., Тапар Н., Боррелли О. Гастро-пищеводный рефлюкс у детей. Int J Mol Sci. 2017 Aug 01;18(8) [Бесплатная статья PMC: PMC5578061] [PubMed: 28763023]
- 4.
Frankel EA, Shalaby TM, Orenstein SR. Поза при синдроме Сандифера: связь с сокращениями брюшной стенки, гастроэзофагеальным рефлюксом и фундопликацией.
 Dig Dis Sci. 2006 г., апрель; 51 (4): 635-40. [В паблике: 16614981]
Dig Dis Sci. 2006 г., апрель; 51 (4): 635-40. [В паблике: 16614981]- 5.
Hegar B, Dewanti NR, Kadim M, Alatas S, Firmansyah A, Vandenplas Y. Естественная эволюция регургитации у здоровых младенцев. Акта Педиатр. 2009 г., июль; 98 (7): 1189-93. [PubMed: 19397533]
- 6.
КИНСБОРН М. ГРЫЖА ДЫХА ДИАПАЗОНА С КОНТОРЦИЯМИ ШЕИ. Ланцет. 1964 г., 16 мая; 1(7342):1058-61. [PubMed: 14132602]
- 7.
Firat AK, Karakas HM, Firat Y, Yakinci C. Необычный симптом мальротации кишечника: эпизодическая дистония шейки матки из-за синдрома Сандифера. Педиатр Междунар. 2007 авг; 49(4): 519-21. [PubMed: 17587280]
- 8.
Gonzalez Ayerbe JI, Hauser B, Salvatore S, Vandenplas Y. Диагностика и лечение гастроэзофагеальной рефлюксной болезни у младенцев и детей: от рекомендаций к клинической практике. Педиатр Гастроэнтерол Гепатол Нутр. 2019 март; 22(2):107-121. [Бесплатная статья PMC: PMC6416385] [PubMed: 30899687]
- 9.

