Содержание
причины появления на ранних сроках, симптомы, сроки лечения
Кровянистые выделения при беременности на ранних сроках – симптом тревожный, вызывающий панику, особенно у молодых женщин, которые желали и планировали стать матерями. При обращении к врачу, гинеколог проведет обследование, по итогам которого может поставить диагноз – гематома при беременности.
Гематома при беременности или ретрохориальная гематома обычно диагностируются в первом триместре беременности, и это часто указывает на угрозу выкидыша. Но при своевременно принятых мерах пролонгировать беременность вполне возможно.
В клинической практике выделяют субхориальные (ретрохориальные и краевые) и субамниотические гематомы. Последние встречаются редко и менее опасны, что нельзя сказать про ретрохориальные.
Так что такое ретрохориальные гематомы и чем они опасны?
Что такое гематома
Это ограниченное скопление крови, возникающее при повреждении органов и тканей с образованием полости. Скопление крови происходит из-за разрыва или ранения сосудов, и в этой полости скапливается жидкая или уже свернувшаяся кровь.
При частичном отслаивании плодного яйца между стенкой матки и хорионом (оболочкой эмбриона) формируется пространство, в котором и может скапливаться кровь – это и есть ретрохориальная гематома. Известно, что именно она становится причиной 18% случаев всех кровотечений первого триместра.
Причины гематомы при беременности на ранних сроках
В целом можно назвать целый список причин, способных привести к формированию гематомы на ранних сроках беременности. К числу основных можно отнести:
- физическое воздействие на живот: случайные падения, ушибы или вибрация, как профессиональный фактор;
- стресс и сильные эмоциональные переживания;
- чрезмерные физические нагрузки;
- болезни репродуктивной системы, например, миома, эндометрит и т.д.;
- нарушения свертывающей и противосвертывающей систем крови;
- своевременно не выявленные и некачественно пролеченные болезни, передающиеся половым путем.
Можно выделить и предрасполагающие факторы, увеличивающие вероятность формирования гематомы на ранних сроках беременности:
- недостаточность лютеиновой фазы менструального цикла;
- стимуляция беременности: стимуляция овуляции или ЭКО;
- аборт в анамнезе;
- отсутствие подготовки к беременности, то есть комплекса диагностических, профилактических и лечебных мероприятий, которые помогут подготовить организм к полноценному зачатию, вынашиванию и рождению малыша.
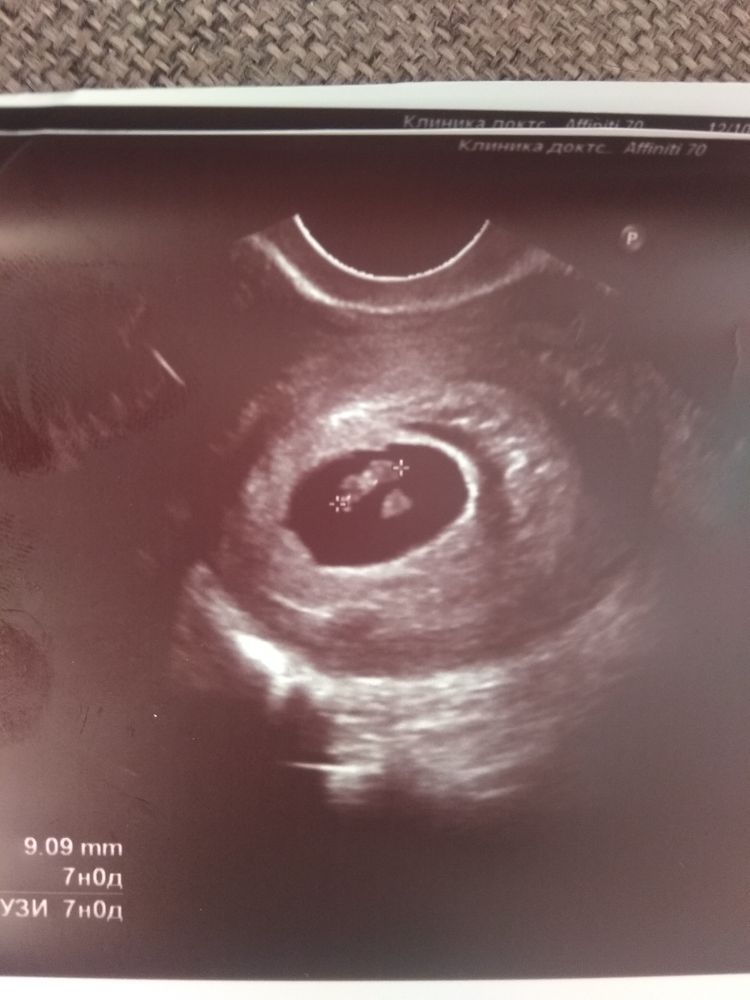
Симптомы гематомы при беременности
Поводом заподозрить гематому при беременности будет появление кровянистых выделений на нижнем белье на ранних сроках гестации. Но нередко происходит случайная диагностика на УЗИ, при этом симптомы отсутствуют, что можно объяснить расположением гематомы.
Например, при ее высоком расположении, то есть в области дна матки, симптомы могут отсутствовать, а возникающие ноющие боли внизу живота остаются незамеченными, недооцененными. Но при ее низком расположении часто происходит опорожнение гематомы и на белье появляются кровянистые выделения. По их количеству и объему можно судить о развитии гематомы: большой объем выделений свидетельствует о повреждении сосуда стенки матки, при этом выделения жидкие и алого цвета.
Как ни странно, но появление темных, коричневых выделений – хороший диагностический признак. Это говорит о том, что гематома опорожнилась и вскоре исчезнет.
Лечение гематомы при беременности на ранних сроках
Если диагностирована гематома при беременности, лечение подразумевает соблюдение постельного режима, покоя.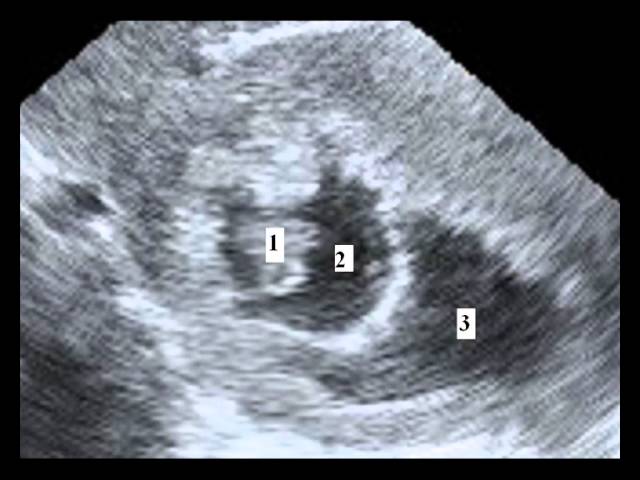 Порой сложно реализовать эту рекомендацию, поэтому нередко врачи настаивают на госпитализации. Ведь в стенах стационара есть возможность оказать экстренную помощь.
Порой сложно реализовать эту рекомендацию, поэтому нередко врачи настаивают на госпитализации. Ведь в стенах стационара есть возможность оказать экстренную помощь.
Для нормализации работы кишечника и профилактики застойных явлений рекомендовано соблюдать правила питания: исключить продукты, которые усиливают перистальтику. Кишечник, раздутый от газов, давит на матку, что способствует повышению ее тонуса. А это повышает вероятность осложнений – увеличения размеров гематомы и, как следствие, прерывания беременности.
Медикаментозная терапия заключается в назначении препаратов, нормализующих свертываемость крови, и гематома не увеличивается. Снять гипертонус матки помогут спазмолитики, а нормализовать гормональную регуляцию – витамины.
Длительность лечения – от 2 до 4 недель и гематома рассасывается через несколько дней.
Диагностика
Диагноз выставляется на основе жалоб и данных УЗИ. При помощи этого метода исследования врач может выявить признаки гипертонуса матки.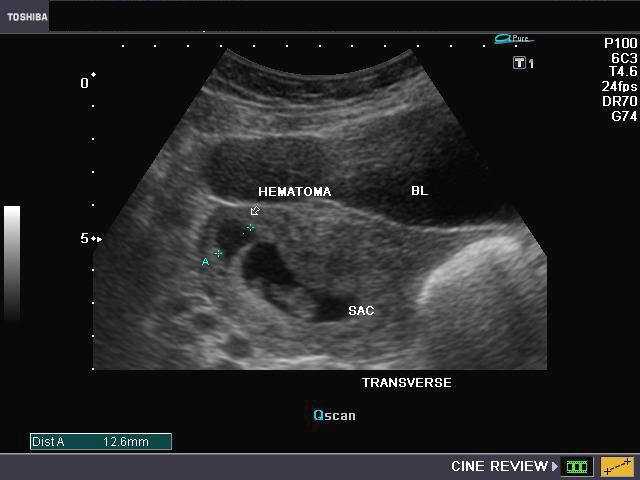 Утолщенный участок матки давит на плодное яйцо, в итоге оно меняет форму, становится вытянутым. При помощи УЗИ удается увидеть непосредственно и само образование – гематому, оценить ее расположение, размер, поведение и рост. Исходя из этих данных составляется план лечения.
Утолщенный участок матки давит на плодное яйцо, в итоге оно меняет форму, становится вытянутым. При помощи УЗИ удается увидеть непосредственно и само образование – гематому, оценить ее расположение, размер, поведение и рост. Исходя из этих данных составляется план лечения.
Современные методы лечения
До недавнего времени считалось, что своевременное выявление гематомы при беременности и купирование процесса не несет в себе никакой опасности в будущем. Однако ее появление является предиктором осложнений в дальнейшем. Поэтому осмотр и профилактическое лечение проводится на критических сроках беременности: 12, 24, 32 и 36 недель гестации.
Профилактика гематомы при беременности на ранних сроках в домашних условиях
Учитывая разнообразие причин порой очень сложно предсказать появление гематомы при беременности, следовательно, о какой-то специфической профилактике говорить сложно. Тем не менее, как показывают результаты исследований, комплексный подход к профилактике патологий плацентации, снижает вероятность ее развития с 25% до 10%. Подготовка к беременности как понятие, со всем перечнем необходимых мероприятий, предотвращение физического и эмоционального стресса, своевременное лечение инфекций, позволило улучшить перинатальные результаты: отсутствовали перинатальные потери, на 40% снизился риск перинатальной заболеваемости.
Подготовка к беременности как понятие, со всем перечнем необходимых мероприятий, предотвращение физического и эмоционального стресса, своевременное лечение инфекций, позволило улучшить перинатальные результаты: отсутствовали перинатальные потери, на 40% снизился риск перинатальной заболеваемости.
Популярные вопросы и ответы
О последствиях гематомы при беременности и тревожных симптомах мы поговорили с врачом-педиатром, патофизиологом и иммунологом, экспертом ВОЗ/ЮНИСЕФ Аленой Парецкой.
Можно ли лечить гематому при беременности народными средствами?
Гематома при беременности может развиваться по 2 путям: исчезнуть самостоятельно, или же прогрессировать. Это состояние требует квалифицированной медицинской помощи, народные средства, а также несоблюдение рекомендаций врача могут стать причиной опасных осложнений.
Каждая женщина должна строго соблюдать рекомендации врача, ведущего беременность. И если назначен постельный режим – его нужно соблюдать, домашние дела подождут. Иначе последствия не заставят себя долго ждать.
Иначе последствия не заставят себя долго ждать.
Какие могут быть осложнения при гематоме при беременности?
Формирование гематомы при беременности на ранних сроках – не повод для паники, в большинстве случаев удается ее купировать и предотвратить дальнейшее развитие и прогрессию. Но при этом важно своевременно ее диагностировать. Но если гематома развивается, увеличивается в размерах, то в отдаленной перспективе может стать причиной плацентарной недостаточности, задержек развития плода и других последствий.
Риск серьезных осложнений повышается при формировании кровотечения в конце первого триместра. Из статистических данных известно, в таком случае 5 — 10% беременностей заканчиваются выкидышем. Если гематома составляет 40% и более от размера плодного яйца – это неблагоприятный диагностический признак.
Когда вызывать врача при гематоме при беременности?
Несмотря на благоприятный прогностический признак, появление ярко-алых выделений – симптом тревожный и при его появлении необходима срочная медицинская помощь, и даже лечение в стационаре. Это говорит о том, что началось кровотечение с повышенным риском отслойки плодного яйца.
Это говорит о том, что началось кровотечение с повышенным риском отслойки плодного яйца.
Ретрохориальная гематома при беременности на ранних сроках – причины, симптомы, диагностика и лечение в «СМ-Клиника»
Лечением данного заболевания занимается Гинеколог
Записаться онлайн Заказать звонок
- О заболевании
- Виды
- Симптомы
- Причины
- Диагностика
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
- Врачи
О заболевании
Хорион – это структура, которая обеспечивает питание эмбриона/плода. В первом триместре хориальная ткань претерпевает существенную трансформацию и превращается в плаценту.
Примерно у 5% беременных может случиться отслойка хориальной ткани. В свою очередь, это предрасполагает к нарушению маточно-плацентарного комплекса. С одной стороны, такие осложнения связаны с механическими факторами, а с другой – с запуском иммунного воспаления в ответ на излившуюся кровь. В последующем дисбаланс в развитии маточно-плацентарного комплекса может повышать частоту преждевременных родов, плацентарной недостаточности, синдрома задержки роста и даже внутриутробной гибели плода. Успешное лечение ретрохориальной гематомы в первом триместре позволяет нивелировать эти риски и создать условия для благополучного течения беременности.
С одной стороны, такие осложнения связаны с механическими факторами, а с другой – с запуском иммунного воспаления в ответ на излившуюся кровь. В последующем дисбаланс в развитии маточно-плацентарного комплекса может повышать частоту преждевременных родов, плацентарной недостаточности, синдрома задержки роста и даже внутриутробной гибели плода. Успешное лечение ретрохориальной гематомы в первом триместре позволяет нивелировать эти риски и создать условия для благополучного течения беременности.
Виды
Частичная отслойка хориальной ткани от децидуально измененной слизистой оболочки матки сопровождается кровоизлиянием. Выделившаяся кровь может скапливаться в разных местах. Поэтому выделяют 3 типа акушерских гематом:
- ретрохориальные – кровь находится в пространстве между хорионом и маточной стенкой;
- субамниотические – кровь стекает в пространство между плодными оболочками и маточной стенкой;
-
краевые – кровь скапливается у края хориона.

С морфологической точки зрения, гематомы классифицируют на 3 стадии:
- свежая – только что излившаяся кровь располагается в маточно-хориальном пространстве, при этом эритроциты еще не проникают в эндометрий;
- промежуточная – эритроциты достигли слизистой оболочки матки, при этом начали формироваться нити фибрина, что свидетельствует о начале свертывания крови;
- старая – эритроциты начинают разрушаться, нити фибрина уплотняются, кровяной сгусток постепенно организуется, при этом слизистая оболочка матки в зоне гематомы погибает (некротизируется).
Симптомы
Ретрохориальная гематома при беременности на ранних сроках может быть случайной находкой при проведении УЗИ (бессимптомные формы). Однако зачастую клинические проявления присутствуют и сами являются показанием для выполнения ультразвукового сканирования.
- боли в нижних отделах живота, связанные с повышением маточного тонуса;
- кровянистые выделения из половых путей, если излившаяся кровь находит выход наружу (встречается при краевой форме отслойки).
УЗИ позволяет не только определить размер гематомы, но и оценить сердечный ритм эмбриона/плода. С помощью ультразвука удается визуализировать желтое тело, которое вырабатывает прогестерон. При малых размерах желтого тела можно заподозрить абсолютную прогестероновую недостаточность, которая возможно явилась причиной угрозы прерывания беременности.
Причины
Причины образования ретрохориальной гематомы можно условно разделить на 2 категории – первичные и вторичные.
-
Первичные причины могут быть связаны с хроническим воспалением эндометрия, эндокринными нарушениями, иммунным дисбалансом, близкородственными браками по системе HLA, патологиями гемокоагуляции, антифосфолипидным синдромом и другими факторами.
 Эти обстоятельства могут приводить к неполноценной связи плодного яйца со стенкой матки. На определенном этапе такая ситуация повышает риски отслоения хориальной ткани с образованием гематомы.
Эти обстоятельства могут приводить к неполноценной связи плодного яйца со стенкой матки. На определенном этапе такая ситуация повышает риски отслоения хориальной ткани с образованием гематомы.
- Прерывание беременности, особенно на сроках до 7-8 недель, может быть обусловлено аномальным хромосомным набором плода. Нездоровый кариотип может повышать сократительную активность матки, в результате чего развивается вторичная отслойка части хориальной ткани.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика
Основной метод диагностики ретрохориальной гематомы – ультразвуковое сканирование с допплерометрией. Врач обнаруживает анэхогенные (темные) участки, которые имеют серповидную форму. Специалист определяет размер (объем) гематомы, что важно для прогностической оценки, а также для динамического наблюдения за ее состоянием. Контрольное УЗИ проводят через несколько дней. Если динамика положительная, гематома должна уменьшаться в размерах, становиться более светлой, что свидетельствует о начале процесса организации.
Врач обнаруживает анэхогенные (темные) участки, которые имеют серповидную форму. Специалист определяет размер (объем) гематомы, что важно для прогностической оценки, а также для динамического наблюдения за ее состоянием. Контрольное УЗИ проводят через несколько дней. Если динамика положительная, гематома должна уменьшаться в размерах, становиться более светлой, что свидетельствует о начале процесса организации.
В программу обследования пациенток с ретрохориальной гематомой могут входить также лабораторные исследования. В первую очередь анализы направлены на оценку свертывающей активности крови, а во вторую – на выявление возможных причин (антифосфолипидного синдрома, гипотиреоза, наследственных дефектов гемостаза и т.д.).
Мнение эксперта
Большие по размеру ретрохориальные гематомы при беременности, которые затрагивают более половины хориальной ткани, в 25-50% случаев являются губительными и приводят к самопроизвольному выкидышу. Если же беременность удается сохранить, то такие пациентки входят в группу повышенного акушерского риска.
Аскольская Светлана Ивановна
Врач акушер-гинеколог высшей категории, д.м.н.
Лечение
Лечение диагностированной ретрохориальной гематомы предполагает назначение лекарственной терапии.
Консервативное лечение
При продолжающемся кровотечении (явном или скрытом) акушер-гинеколог назначает кровоостанавливающие средства современного поколения. В программу комплексного лечения обязательно входят препараты натурального прогестерона. Эти средства помогают нормализовать маточный тонус, оказывают противовоспалительное действие и положительно влияют на процесс дальнейшего развития плаценты.
Гормональная поддержка беременности обычно продолжается до 20-недельного срока. Важно, что прогестероновые препараты нельзя резко отменять. В первые дни, как только выявлена ретрохориальная гематома, обычно назначается достаточно высокая доза (4 таблетки и более). После того, как удалось добиться значимого терапевтического эффекта, дозу уменьшают постепенно. Врач расскажет, как это правильно сделать и перейти на поддерживающий режим. Резкая отмена гормональной поддержки может привести к выраженному прогестероновому дефициту из-за того, что организм не успевает «переключиться» на синтез своего (эндогенного) гормона. А это чревато риском прерывания беременности.
Важно, что прогестероновые препараты нельзя резко отменять. В первые дни, как только выявлена ретрохориальная гематома, обычно назначается достаточно высокая доза (4 таблетки и более). После того, как удалось добиться значимого терапевтического эффекта, дозу уменьшают постепенно. Врач расскажет, как это правильно сделать и перейти на поддерживающий режим. Резкая отмена гормональной поддержки может привести к выраженному прогестероновому дефициту из-за того, что организм не успевает «переключиться» на синтез своего (эндогенного) гормона. А это чревато риском прерывания беременности.
Хирургическое лечение
Крайне редко ретрохориальная гематома может стать причиной обильного маточного кровотечения, которое не удается остановить консервативными мероприятиями. Как правило, в такой ситуации эмбрион/плод погибает. Для спасения жизни женщины может проводиться инструментальное опорожнение матки.
Профилактика
Снизить вероятность образования ретрохориальной (ретроплацентарной гематомы) помогает предгравидарная подготовка, которая должна начинаться минимум за 3 месяца до планируемого зачатия. С одной стороны, это позволит насытить женский организм полезными нутриентами (фолиевая кислота, омега-3 полиненасыщенные жирные кислоты, железо и др.), необходимыми для гармоничного развития системы мать-плацента-плод. С другой стороны, предгравидарная подготовка позволяет выявить скрыто протекающие заболевания и инфекции, провести необходимое лечение и разработать индивидуальную программу ведения беременности.
С одной стороны, это позволит насытить женский организм полезными нутриентами (фолиевая кислота, омега-3 полиненасыщенные жирные кислоты, железо и др.), необходимыми для гармоничного развития системы мать-плацента-плод. С другой стороны, предгравидарная подготовка позволяет выявить скрыто протекающие заболевания и инфекции, провести необходимое лечение и разработать индивидуальную программу ведения беременности.
Реабилитация
После окончания основного курса лечения, направленного на остановку кровотечения, беременная продолжает поддерживающую терапию. Такой двухэтапный подход позволяет создать благоприятные условия для развития плаценты и уменьшить риски возможных акушерских последствий.
Вопросы и ответы
Обычно это состояние диагностирует врач УЗД, а лечение ретрохориальной гематомы проводит акушер-гинеколог.
Отслойка хориона – это всегда серьезные риски для пролонгирования беременности. Однако акушеры выделяют прогностически наиболее неблагоприятную группу пациенток. В эту категорию попадают беременные, у которых гематома сформировалась до 9-недельного срока гестации или имеет большие размеры (затрагивает половину хориальной пластинки). Локализация по задней стенке и в области дна также расценивается как фактор акушерского риска.
В эту категорию попадают беременные, у которых гематома сформировалась до 9-недельного срока гестации или имеет большие размеры (затрагивает половину хориальной пластинки). Локализация по задней стенке и в области дна также расценивается как фактор акушерского риска.
В большинстве случаев при диагностировании свежих гематом показано стационарное лечение. По мере организации кровяных сгустков, что подтверждается результатами ультразвукового сканирования, пациентку выписывают домой с рекомендациями продолжить ранее назначенное лечение.
Александрова, Н.В. Ранние этапы становления системы мать— плацента – плод. / Н.В. Александрова, О.Р. Баев // Акушерство и гинекология. – 2011. — №8. – С.4- 10.
Андреева, Е.С. Особенности морфологических изменений плаценты у пациенток с угрозой прерывания беременности и отслойкой хориона с образованием внутриматочной гематомы / Е.С. Андреева, Е.А. Степанькова // Вестник РУДН. Серия «Медицина». – М. , 2012. – № 5. – С. 36- 39.
, 2012. – № 5. – С. 36- 39.
Арестова И.М. Принципы пролонгирования беременности при начавшемся аборте, обусловленном ретрохориальной гематомой / И.М. Арестова, Н.П. Жукова, Н.И. Киселева, Н.С. Дейкало // Репродуктивное здоровье. Восточная Европа. — 2016. — N° 1 (43). — С. 93-101.
>
Заболевания по направлению Гинеколог
Вульводиния Предлежание плаценты Аденокарцинома матки Аденомиоз матки Аднексит (сальпингоофорит) Аменорея Анэмбриония Апоплексия яичника Бактериальный вагиноз (дисбактериоз влагалища) Бартолинит Вагинизм Вагинит Вагиноз бактериальный Вирус папилломы человека (ВПЧ) Внематочная беременность Внутриматочные спайки (синехии) Воспаление придатков матки Воспаление шейки матки Вульвит Выкидыш на ранних сроках Выпадение матки и влагалища Гарднереллез Гематометра Гестоз Гидросальпинкс Гиперплазия эндометрия Гиперпролактинемия Гипертонус матки Гиперэстрогения Гипоксия плода Гипоплазия матки Гипоплазия эндометрия Головное предлежание плода Двурогая матка Дермоидная киста яичника Диарея при беременности Дисплазия шейки матки Дисфункция яичников Железистая гиперплазия эндометрия Заболевания передающиеся половым путем (ЗППП) Замершая беременность Кандидоз вагинальный («молочница») Киста бартолиновой железы Киста шейки матки Киста яичника Кольпит Кондиломы Крауроз вульвы Кровотечение при беременности Лейкоплакия вульвы Лейкоплакия шейки матки Лейомиома матки Ложная беременность Маловодие при беременности Маточное кровотечение Маточное кровотечение при климаксе Меноррагия Метрит Микоплазмоз Миома матки Многоводие при беременности Многоплодная беременность Молочница Молочница при беременности Наружный эндометриоз Непроходимость маточных труб Низкое расположение плаценты при беременности Овуляторный синдром Оофорит Опухоли яичников Опущение влагалища Опущение матки Острый вагинит Параметрит Параовариальная киста яичника Перекрут кисты яичника Пиометра Подтекание околоплодных вод Поликистоз яичников Полип цервикального канала (полип шейки матки) Полип эндометрия Полипы матки Постменопауза Преждевременная отслойка плаценты Преэклампсия Пузырный занос Рак шейки матки Рак яичников Рубец на матке Сальпингит Серозометра Симфизит Синдром токсического шока (СТШ) Спаечный процесс в малом тазу Сухость влагалища Тазовое предлежание плода Токсикоз беременных Трихомониаз Фиброма матки Фригидность Хронический цервицит Цервицит Цистит (у женщин) Цистоцеле Эклампсия у беременных Эктопия шейки матки Эндокринное бесплодие Эндометриоз Эндометриоидная киста яичника Эндометрит Эндоцервицит Эрозия шейки матки
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Беременность и риск внутримозгового кровоизлияния | Цереброваскулярная болезнь | JAMA Network Open
Беременность является известным фактором риска инсульта, а геморрагический инсульт составляет примерно 60% всех инсультов, возникающих во время беременности и вплоть до обычного 6-недельного послеродового периода.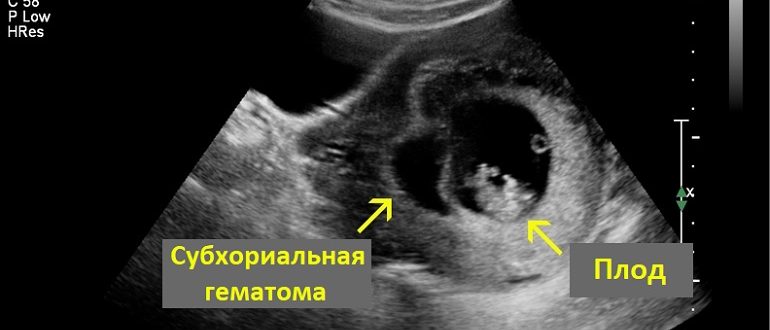 1 Meeks et al 2 завершили когортное исследование населения США, включавшее 3314945 беременных женщин. Они решили продлить послеродовой период до 24 недель после рождения и использовали дизайн когортного перекрестного исследования, чтобы свести к минимуму совместное основание. В когортно-перекрестном дизайне беременную или родильницу сравнивали с ее будущим небеременным «я». В частности, период беременности для оценки внутримозгового кровоизлияния (ВМК) длился от 40 недель до исходных родов до 24 недель после него (когортный период), тогда как последующее сравнение (перекрестный) период начинался через 52 недели после окончания когортного периода. и продолжался еще 64 недели после этого. Между когортным и перекрестным периодами был зажат 52-недельный промежуточный период, в течение которого смерть или последующая беременность исключались из анализа. Ясно, что женщина должна была быть жива в конце промежуточного периода, что может привести к систематической ошибке, связанной с выжившей, поскольку ВЧГ имеет высокий уровень летальности, 1 , так что женщина со смертельным ВКГ будет пропущена.
1 Meeks et al 2 завершили когортное исследование населения США, включавшее 3314945 беременных женщин. Они решили продлить послеродовой период до 24 недель после рождения и использовали дизайн когортного перекрестного исследования, чтобы свести к минимуму совместное основание. В когортно-перекрестном дизайне беременную или родильницу сравнивали с ее будущим небеременным «я». В частности, период беременности для оценки внутримозгового кровоизлияния (ВМК) длился от 40 недель до исходных родов до 24 недель после него (когортный период), тогда как последующее сравнение (перекрестный) период начинался через 52 недели после окончания когортного периода. и продолжался еще 64 недели после этого. Между когортным и перекрестным периодами был зажат 52-недельный промежуточный период, в течение которого смерть или последующая беременность исключались из анализа. Ясно, что женщина должна была быть жива в конце промежуточного периода, что может привести к систематической ошибке, связанной с выжившей, поскольку ВЧГ имеет высокий уровень летальности, 1 , так что женщина со смертельным ВКГ будет пропущена. Более того, предполагалось, что каждая беременность заканчивалась на 40-й неделе гестации, что, конечно, не относится к женщинам, перенесшим ВМК во время беременности, у которых риск преждевременных родов гораздо выше. Это может привести к систематической ошибке при отборе по времени, поскольку продолжительность беременности среди женщин в когортном периоде может различаться. Кроме того, при таком типе дизайна исследования потенциальное совместное основание может возникать из-за колебаний переменных внутри человека или между временами.
Более того, предполагалось, что каждая беременность заканчивалась на 40-й неделе гестации, что, конечно, не относится к женщинам, перенесшим ВМК во время беременности, у которых риск преждевременных родов гораздо выше. Это может привести к систематической ошибке при отборе по времени, поскольку продолжительность беременности среди женщин в когортном периоде может различаться. Кроме того, при таком типе дизайна исследования потенциальное совместное основание может возникать из-за колебаний переменных внутри человека или между временами.
Несмотря на вышеупомянутые ограничения, Meeks et al. 2 показали, что по сравнению с перекрестным периодом риск ВМК был повышен (коэффициент частоты, 9,15; 95% ДИ, 5,16-16,23) в течение 12-недельного послеродового периода, но не в период от 12 до 24 недель после родов. Они также определили ранее существовавшие факторы риска, связанные с ВМК, включая увеличение возраста матери, небелую расу и хроническую гипертензию. Все эти данные информативны, учитывая малочисленность данных о ВМК во время беременности и в послеродовом периоде.
Важно отметить, что ВЧГ, возникающая во время беременности или в перинатальном периоде, часто возникает из-за вновь развившейся преэклампсии и эклампсии, особенно когда острая гипертензия не контролируется. 1 Meeks et al 2 показали, что у женщин с гестационной гипертензией риск ВМК в 2,73 раза выше, чем у женщин без гестационной гипертензии. Кроме того, примерно у одной трети (35,29%) женщин с ВМК также была эклампсия или преэклампсия, с соответствующим в 9,23 раза более высоким риском ВМК, чем у женщин без эклампсии или преэклампсии. Хотя окончательным лечением эклампсии и преэклампсии являются роды, в некоторых случаях роды могут быть отсрочены для достижения зрелости плода; даже после родов преэклампсия может обостриться, так что в любом случае профилактика тяжелой гипертензии имеет решающее значение для предотвращения ВЧГ. Американский колледж акушеров и гинекологов рекомендует начинать антигипертензивную терапию при повышении систолического АД выше 160 мм рт. ст. и/или диастолического АД выше 110 мм рт.ст. 3 Людей с тяжелой гипертензией следует госпитализировать и ввести, например, лабеталол или гидралазин. 4
ст. и/или диастолического АД выше 110 мм рт.ст. 3 Людей с тяжелой гипертензией следует госпитализировать и ввести, например, лабеталол или гидралазин. 4
Женщинам с повышенным риском развития преэклампсии, не имеющим очевидных противопоказаний, следует начинать прием низких доз аспирина на сроке беременности от 12 до 20 недель. 5 Доказательства уровня I подтверждают явную пользу для матери и плода. 5 Несмотря на это, нет данных, свидетельствующих о том, что профилактика аспирином снижает риск ВМК.
Беременные женщины, у которых развивается синдром диссеминированного внутрисосудистого свертывания крови, безусловно, подвергаются более высокому риску смерти. 6 В исследовании Meeks et al., 2 у 9,20% пациентов с ВМК также была диагностирована неспецифическая коагулопатия, и примерно у половины этих пациентов была диссеминированная внутрисосудистая коагуляция с соответствующим скорректированным относительным риском 14,17 ( 95% ДИ, 9,17-21,89). Следовательно, в дополнение к контролю артериального давления у женщин с преэклампсией следует нормализовать свертываемость крови у матери, включая внутривенное введение транексамовой кислоты и заместительную терапию фибриногеном.
Следовательно, в дополнение к контролю артериального давления у женщин с преэклампсией следует нормализовать свертываемость крови у матери, включая внутривенное введение транексамовой кислоты и заместительную терапию фибриногеном.
Наконец, своевременная диагностика ВМК имеет жизненно важное значение для последующего ведения и лечения, и нейровизуализация является важным шагом в этом. Обычная компьютерная томография или магнитно-резонансная томография безопасны при беременности. 7 ,8 Венозные или артериальные сосуды могут быть дополнительно визуализированы с помощью магнитно-резонансной томографии без контрастного усиления, например, с помощью времяпролетных и фазово-контрастных методов, или с помощью компьютерной томографической ангиографии или венографии. При возникновении ВЧГ рекомендуется нейрохирургическая консультация в дополнение к помещению пострадавшей женщины в режим интенсивного наблюдения.
Наверх
Информация о статье
Опубликовано: 14 апреля 2020 г. doi:10.1001/jamanetworkopen.2020.2844
doi:10.1001/jamanetworkopen.2020.2844
Открытый доступ: Это статья в открытом доступе, распространяемая на условиях лицензии CC-BY. © 2020 Аояма К. и др. Открытие сети JAMA .
Автор, ответственный за корреспонденцию: Кадзуёси Аояма, доктор медицины, доктор медицинских наук, отделение анестезии и обезболивания, Больница для больных детей, 555 University Ave, Ste 2211, Торонто, ON M5G 1X8, Канада ([email protected]) .
Раскрытие информации о конфликте интересов: Не сообщалось.
Каталожные номера
1.
Лю С, Чан WS, Рэй JG, Крамер МС, Джозеф КС. Инсульт и цереброваскулярные заболевания у беременных. Инсульт . 2019;50(1):13-20. doi:10.1161/STROKEAHA.118.023118Google ScholarCrossref
2.
Микс
JR, Бамбролия
АБ, Алекс
км,
и другие. Ассоциация первичных внутримозговых кровоизлияний с беременностью и послеродовым периодом. Открытие сети JAMA . 2020;3(4):e202769. doi:10.1001/jamanetworkopen.2020.2769Google Scholar
Ассоциация первичных внутримозговых кровоизлияний с беременностью и послеродовым периодом. Открытие сети JAMA . 2020;3(4):e202769. doi:10.1001/jamanetworkopen.2020.2769Google Scholar
3.
Комитет по практике Американского колледжа акушеров и гинекологов. Практический бюллетень ACOG №. 203: хроническая гипертензия при беременности. Акушерство Гинекол . 2019;133(1):e26-e50. doi:10.1097/AOG.0000000000003020PubMedGoogle ScholarCrossref
4.
Duley Л, Мехер С, Джонс Л. Препараты для лечения очень высокого кровяного давления во время беременности. Кокрановская система базы данных, ред. . 2013;(7):CD001449. doi:10.1002/14651858.CD001449.pub3PubMedGoogle Scholar
5.
Барч
Э, Медкалф
К. Э., парк
АЛ, Рэй
Дж. Г.; Группа высокого риска преэклампсии. Клинические факторы риска преэклампсии, определенные на ранних сроках беременности: систематический обзор и метаанализ крупных когортных исследований. BMJ . 2016;353:i1753. doi:10.1136/bmj.i1753PubMedGoogle ScholarCrossref
Э., парк
АЛ, Рэй
Дж. Г.; Группа высокого риска преэклампсии. Клинические факторы риска преэклампсии, определенные на ранних сроках беременности: систематический обзор и метаанализ крупных когортных исследований. BMJ . 2016;353:i1753. doi:10.1136/bmj.i1753PubMedGoogle ScholarCrossref
6.
Каллаган ВМ, Крянг АА, Куклина ЭВ. Тяжелая материнская заболеваемость среди родов и послеродовых госпитализаций в США. Акушерство Гинекол . 2012;120(5):1029-1036. doi:10.1097/AOG.0b013e31826d60c5PubMedGoogle ScholarCrossref
7.
Рэй
JG, Вермёлен
MJ, Бхарата
А, Монтанера
WJ, парк
АЛ. Связь между воздействием МРТ во время беременности и исходами плода и детства. ДЖАМА . 2016;316(9):952-961. doi:10.1001/jama.2016.12126PubMedGoogle ScholarCrossref
doi:10.1001/jama.2016.12126PubMedGoogle ScholarCrossref
8.
Ладхани ННН, Шварц RH, Фоули Н, и другие. Канадское консенсусное заявление о передовом инсульте: ведение острого инсульта во время беременности. Int J Stroke . 2018;13(7):743-758. doi:10.1177/1747493018786617PubMedGoogle ScholarCrossref
Моя история, результат и информация, которая может быть полезна другим… Гематома / гематома и PPROM…
Впервые я посмотрела эту группу на 8-й неделе беременности в поисках информации и других результатов. Я нахожусь в детском центре уже около 2 лет (у меня есть 12-месячный сын), но во время следующей беременности мне поставили диагноз SCH (ребенок № 2 должен был родиться в октябре этого года, когда моему сыну будет 15 месяцев), и так началось поиск информации SCH.
Я собирался вернуться и написать свой пост в октябре, так как здесь трудно найти пост, в котором первоначальный постер возвращается, чтобы рассказать о своем результате. К сожалению, я пишу этот пост намного раньше.
К сожалению, я пишу этот пост намного раньше.
На 8-й неделе беременности у меня началось кровотечение, на следующий день я пошла на экстренное сканирование, и с ребенком все было в порядке, и они не увидели никаких участков кровотечения.
С тех пор я продолжал истекать кровью каждый день.
Следующей моей поездкой в больницу было сканирование через 12 недель. Они сказали, что с ребенком все в порядке, он хорошо растет и т. д., но они сказали, что могут видеть область «кровотечения/травмы» рядом с плацентой, которая в моих записях была записана как субхориальная гематома размером около 4,5 см х 4,7 см. 1,1 см.
Они сказали, что все должно быть в порядке и должно просто рассосаться и исчезнуть к моему 20-недельному сканированию, и не предоставили мне никаких дополнительных подробностей.
Через несколько дней мое кровотечение стало очень сильным, поэтому я позвонила в родильное отделение, и меня попросили прийти. Ко мне подошла врач (первая врач, которая рассказала мне о SCH), и она была очень честна ( Я попросил ее дать мне это прямо и ничего не приукрашивать) и сказал, что у SCH есть шансы 50/50 закончиться успешным исходом, живым ребенком в конце.
Что хороший результат будет, если мое кровотечение остановится (рассосется сгусток/гематома или выйдет) примерно к 20 неделям, плохой результат будет, если оно продолжится, оно может увеличиться и вызвать отслоение плаценты или раздражение от постоянного кровотечения может отправить меня на роды слишком рано.
Я ушел с этими фактами, посмотрел их и был немного шокирован тем, что они были на самом деле правдой.
Я обыскал каждую веб-страницу и каждый форум, какие только мог, пытаясь вооружиться дополнительными знаниями и искать какую-то надежду, а также реалистичные результаты.
Я обнаружил, что страница детского центра Великобритании здесь немного пуста (вероятно, это хорошо), но что страница детского центра США на самом деле полна результатов, многие из которых также очень хорошие успешные результаты.
Я обнаружил, что врачи в основном догадываются, почему происходит SCH, в большинстве случаев они объясняют это тем, что плацента немного отходит и вызывает кровотечение, но на самом деле они не знают, почему. Что раздражает, потому что если вы похожи на меня, вам нужны точные ответы.
Что раздражает, потому что если вы похожи на меня, вам нужны точные ответы.
По-видимому, кровотечение на ранних сроках беременности является обычным явлением (что-то связанное с прикреплением плаценты к стенке матки, которое вступает во владение примерно через 5-8 недель, что может вызвать кровотечение / крошечную гематому), но это в основном останавливает кровотечение, заживает и исчезает.
Большинство веб-сайтов говорят, что отдых очень помогает, что нелегко, когда у вас есть обязанности, такие как работа или другие дети, но я отдыхал, когда мог, и избегал определенных вещей, таких как пылесосить или слишком долго держать на руках моего коренастого сына. Мне также сказали не наклоняться и вместо этого сгибать колени, что действительно значительно уменьшило кровотечение.
Что меня больше всего раздражает, так это то, что это в основном игра ожидания до вашего 20-недельного сканирования. Я надеялся, что, может быть, мне предложат больше сканирований, чтобы следить за ним, но так и не дождался.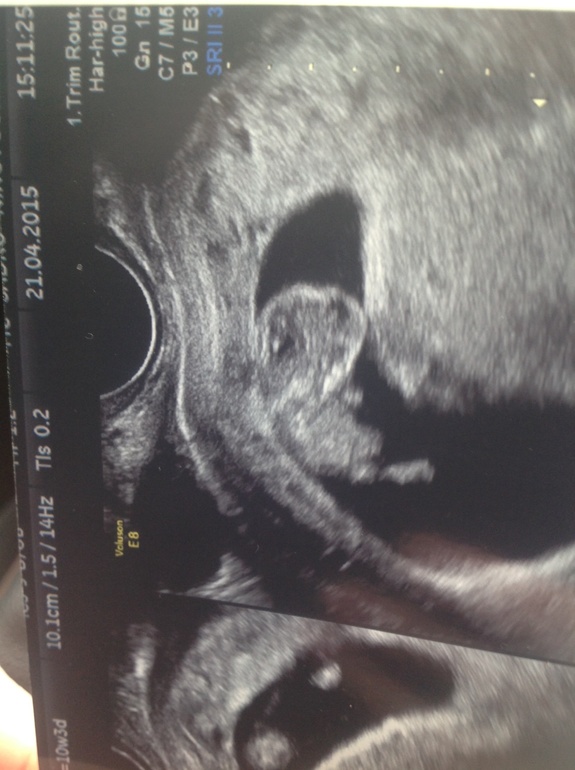 Это ужасно, когда вы понимаете, что никто не может вам помочь и что наблюдение за этим ничего не улучшит, они в основном заставляют вас ждать до 20 недель, чтобы увидеть, не случится ли у вас выкидыш / не начнутся ли спонтанные роды. Или если вы просто остановите кровотечение (я надеюсь, что это касается всех и что ваша гематома просто исчезнет)
Это ужасно, когда вы понимаете, что никто не может вам помочь и что наблюдение за этим ничего не улучшит, они в основном заставляют вас ждать до 20 недель, чтобы увидеть, не случится ли у вас выкидыш / не начнутся ли спонтанные роды. Или если вы просто остановите кровотечение (я надеюсь, что это касается всех и что ваша гематома просто исчезнет)
Примерно в 16 недель случилась моя следующая экстренная поездка в больницу. У меня было несколько болей в животе, я встал, и произошло несколько выделений крови, затем, когда я добрался до туалета, мое нижнее белье было заполнено (извините, tmi приближается ….) чем-то похожим на темно-фиолетовые куски мяса. Я прошел через 3 большие прокладки за несколько минут, а затем остановился.
Мне сказали принести прокладки с собой в родильное отделение, и, глядя на них, они сказали, что это в основном куски гематомы. Они проверили, и моя шейка матки вообще не была вскрыта (видимо, куски каким-то образом ухитрились выскользнуть), что было хорошо, это означало, что у меня не было родов, и как только мое кровотечение замедлилось, меня отправили домой, думая, что это было хорошие новости и что гематома так или иначе уходит.
Примерно через неделю, в 17 недель, мое кровотечение практически остановилось. У меня были очень легкие кровянистые выделения пару раз в день, но ничего похожего на то, что было в течение почти 10 недель подряд.
У меня была большая надежда, что отступившая неделю назад гематома все исправила, и я вдруг обнаружила, что очень оптимистична и полна надежд.
Так тяжело иметь беременность, когда шансы 50/50. У меня было 2 МС в прошлом, прежде чем у меня родился сын, но я всегда думал, что 12-недельное сканирование было безопасной линией. После этого вы видите сердцебиение (в прошлом мое сердце было разбито, когда я проходил сканирование на 12-й неделе и не видел сердцебиения), и все в порядке, и вы можете быть счастливы. Жить в постоянном беспокойстве до тех пор, пока не остановится кровотечение/пока ваше 20-недельное сканирование – это ужасно. Это так повлияло на мою жизнь. Мне было тяжело из-за того, что я не могла гулять со своим сыном и была практически прикована к дому (не хотела усугублять кровотечение, перенося коляску вниз по лестнице или используя для него переносную стропу).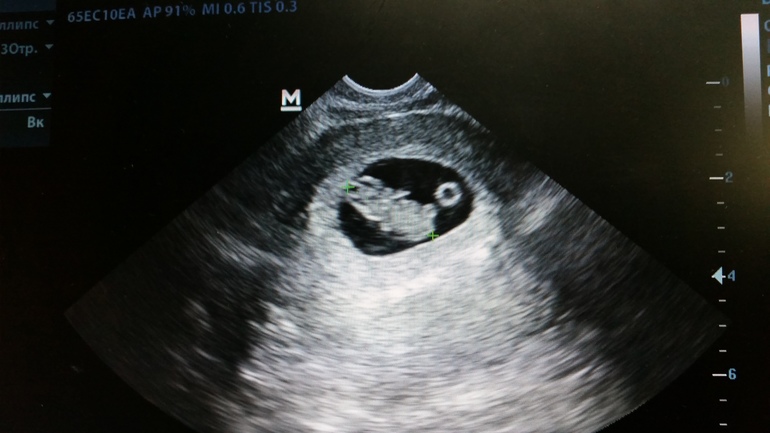 Я беспокоилась каждый раз, когда делала это. выйти, что у меня может начаться гематома на улице и мне придется бежать домой. Я также очень беспокоилась о постоянных болях в спине, которые у меня были, и о том, что это были ранние роды из-за раздражения.
Я беспокоилась каждый раз, когда делала это. выйти, что у меня может начаться гематома на улице и мне придется бежать домой. Я также очень беспокоилась о постоянных болях в спине, которые у меня были, и о том, что это были ранние роды из-за раздражения.
Итак, когда кровотечение достаточно близко остановилось и стали просто кровянистые выделения, вы можете себе представить мое облегчение и надежду.
В 18 недель он немного вернулся, но он был больше похож на розоватый и ничего по сравнению с тем, что у меня было раньше, поэтому я не беспокоился.
В 19 недель он был розоватым, иногда желтоватым. Я на самом деле подумал, что, возможно, мой мочевой пузырь немного подтекает, поэтому снова не беспокоился. К концу 19-й недели и до моего 20-недельного сканирования он был в основном просто желтым, без красного или розового. Я начал беспокоиться, что, возможно, мои воды немного подтекают, но думал, что пока кровотечение остановлено, это главное, и у меня было всего несколько дней до моего сканирования, поэтому они, вероятно, смогут увидеть, есть ли крошечная вода.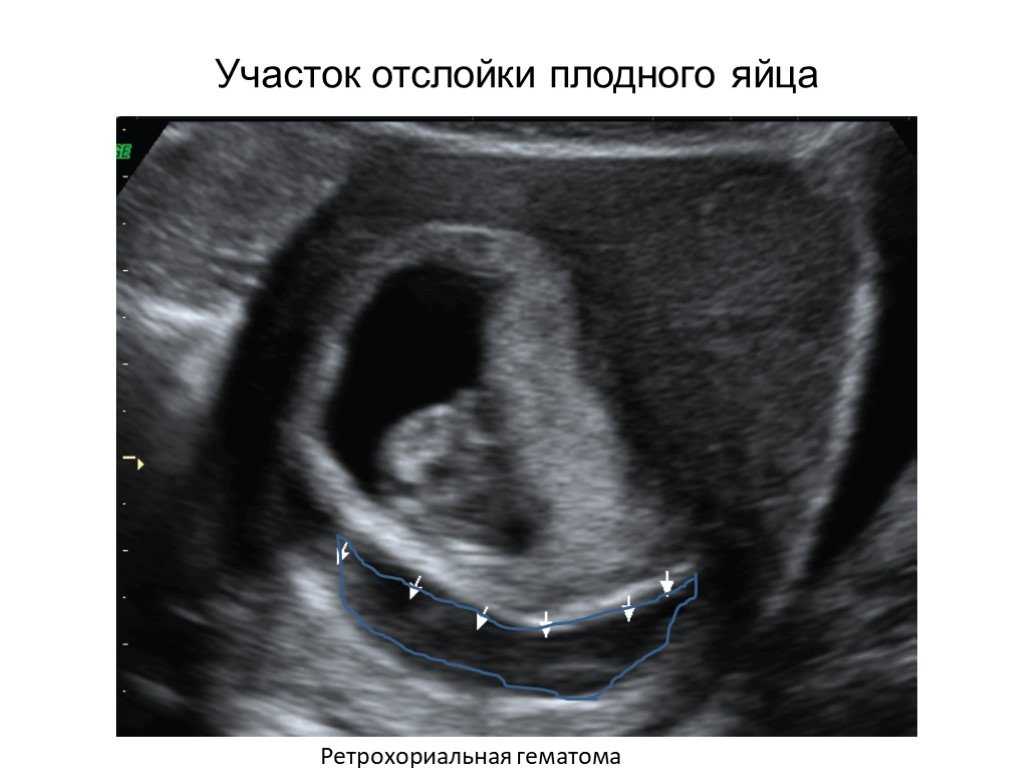 утечка тогда.
утечка тогда.
За день до моего 20-недельного сканирования я наконец обрадовался. Я была так счастлива. В конце концов я признал, что у нас будет ребенок и что все будет хорошо, и начал искать имена.
Во время моего 20-недельного сканирования я понял, что что-то не так, как только увидел экран. Все выглядело действительно сплющенным. Мое 20-недельное сканирование с моим сыном в прошлом году было таким четким, но на этот раз это было не так. Я попросил их поискать мэматому и сначала проверить плаценту, они сказали, что гематомы вообще не видно, а с плацентой все в порядке.
Затем дама спросила меня, была ли у меня утечка жидкости, поэтому я сказал ей, что думаю да, но у меня была прокладка в течение 3 месяцев из-за постоянного кровотечения, так что мне это показалось незначительным.
Она сказала, что не может сказать нам пол, потому что у меня не было вод, а ребенок вообще не мог двигаться или вытягиваться. Она провела медицинские осмотры, какие могла (около половины), а затем нас отвели наверх в родильное отделение и сказали, что с нами придет врач.
В 9 часов вечера, 5 часов спустя, после того, как я и мой ох сидели там на больничной койке в ожидании, я потребовал свои записи обратно и сказал, что иду домой, потому что человек, присматривающий за моим сыном, не сможет долго оставаться.
Внезапно (после того, как меня обманывали в течение последних 5 часов) в нашей палате появился врач и усадил меня.
Он сказал, что у меня давно отошли воды, что даже при отстоявшихся водах в мешке должно быть не менее 4 измеримых луж воды, а у меня не было ни одной. Все, что там было, это вода, которую производили почки ребенка, затем на экране специалист по сканированию мог видеть, как ребенок мочится этой крошечной каплей воды, а через несколько минут я выпускал эту крошечную капельку воды, и этот ребенок был снова ушел ни с чем.
Он сказал, что у меня гарантированно скоро начнутся роды, что я могу продержаться несколько недель, но из-за того, что мои воды ушли так далеко, что легкие ребенка никогда не разовьются должным образом (отсутствие вод до 23 недель — это действительно очень плохо, легкие ребенка им нужна вода до этого, иначе их легкие будут в значительной степени деформированы, и даже стероиды в более поздние сроки не помогут, им, скорее всего, понадобится кислородный баллон, чтобы дышать на всю жизнь, ЕСЛИ они выживут), что это будет иметь много других осложнений, например, деформированные конечности из-за невозможности двигаться и расти должным образом. Меня отправили с антибиотиками на 7 дней, запись к консультанту на 3 дня позже.
Меня отправили с антибиотиками на 7 дней, запись к консультанту на 3 дня позже.
Я изучил все это, как и все эти вещи. Мне сказали придерживаться только медицинских сайтов и веб-сайтов NHS, что я и сделал. Я узнал, насколько болезненными были мои шансы (5-10% шансов на выживание для ребенка, 90%-95% шансов для ребенка заключались в том, что их страдания будут длиться дольше и что они в конечном итоге умрут, может быть, через несколько часов). Что мне придется прекратить прием антиобиотов через 7 дней, потому что слишком долгое их применение может вызвать мутировавшую инфекцию, которая убьет ребенка, а на работе убьет и меня, так что я гарантированно получу какую-нибудь инфекцию. инфекцию в конечном итоге, даже если бы я сделал это так далеко, как мог. Шансы на выживание в 5-10% означают, что ребенок будет вечно страдать с тяжелыми условиями и проблемами на протяжении всей жизни.
На встрече с консультантом я расспросил его обо всех фактах, которые я узнал (проверив их правильность), спросил его о любых дополнительных фактах / информации, которые он мог бы мне дать (на самом деле он был более болезненным, чем онлайн-сайты), и в конце концов я сделал самое трудное решение, которое я когда-либо принимал в своей жизни; быть вызванным через неделю, чтобы не продлевать страдания моего ребенка. Я надеялся на чудо или на то, что факты и реальность моей ситуации неприменимы ко мне. Я даже умолял своего консультанта, что, может быть, если бы мы подождали столько, сколько могли, мои воды снова наполнились бы, и я мог бы стать медицинским чудом. Я действительно цеплялся за надежду и искал все варианты, так что окончательное решение, которое я принял, далось мне вовсе не легко и не легко.
Я надеялся на чудо или на то, что факты и реальность моей ситуации неприменимы ко мне. Я даже умолял своего консультанта, что, может быть, если бы мы подождали столько, сколько могли, мои воды снова наполнились бы, и я мог бы стать медицинским чудом. Я действительно цеплялся за надежду и искал все варианты, так что окончательное решение, которое я принял, далось мне вовсе не легко и не легко.
(В то время семья пыталась дать мне надежду на то, о чем они почти ничего не знали, и это было больно, как будто они не понимали, что я не приму это решение, если есть шанс на хороший конец без боли на всю жизнь. мой ребенок.Так что я чувствую, что должен упомянуть об этом здесь, чтобы я не получил плохих отзывов/комментариев по этому поводу.)
Я спросила, не из-за ли это моей гематомы, и он сказал, что на моем снимке она полностью исчезла, так что нет . И что нет доказанной связи между SCH и PPROM (воды рано ломаются)
Неделю спустя я пришла на индукцию. Была 4-часовая задержка, пока врачи и консультанты спорили друг с другом о том, как это будет сделано (мой консультант сказал, чтобы не было таблеток накануне, чтобы начать это, что смутило другой медицинский персонал) и за эти 4 часа просто сидела и ждала, моя гематома решила снова появиться.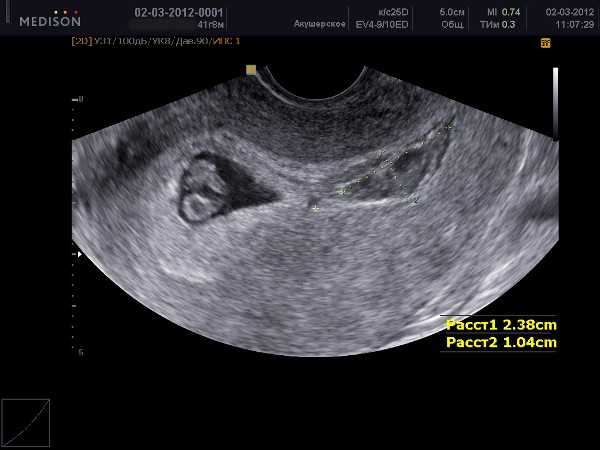
Внезапно у меня началось кровотечение сильнее, чем когда-либо прежде, выделяя массивные сгустки / куски. Я подумала, что действительно родила, когда быстро взглянула на то, что осталось в миске, на которой я сидел. Меня перевели из тихой отдельной комнаты «святых», в которой я ждал, в родильное отделение. Они вернулись и сказали, что у меня вытекло чуть более 500 мл крови, а также много очень больших сгустков гематомы (я до сих пор не знаю, как мое сканирование, по-видимому, не выявило этого!!!) В конце концов мое кровотечение замедлилось, но они решили, что более чем вероятно, что плацента начала отделяться естественным путем, в результате чего гематома отходила огромными кусками.
Следующие 24 часа были ужасными, в конце концов мне пришлось принимать таблетки, чтобы вызвать диализ шейки матки, так как мои схватки прекращались каждый раз, когда я слышала плач новорожденного.
Но, в конце концов, все закончилось, и мне сказали, что она девочка, и я должен держать на руках свою дочь-ангел, которая родилась спящей.
Я не буду вдаваться в подробности об этом, так как это вам не поможет. Мне просто нужно было положить туда свою концовку, я всегда обещала себе, что вернусь сюда и напишу свой итог, хотя так надеялась, что он будет лучше.
И мне искренне жаль, что он не лучше.
Я могу пообещать вам, что есть потрясающие блестящие концовки. Наполненные позитивными счастливыми концами и надеждой. Женщины, которые били гематомы снова и снова, снова и снова. Женщины, у которых были гематомы, однажды полностью исчезли и больше никогда не возвращались, и это никак не влияло на их беременность в будущем.
Я даже разговаривал с дамами здесь, в Британской Британской Колумбии, у которых пару раз был SCH, и они были в порядке, и их дети здесь сегодня чувствуют себя прекрасно.
У меня еще не было встречи с консультантом или чего-то еще (я встретил свою спящую дочь 2 недели назад сегодня) Я думаю, что обо мне немного забыли, я думал, что мой MW должен быть на этих выходных, но она этого не сделала.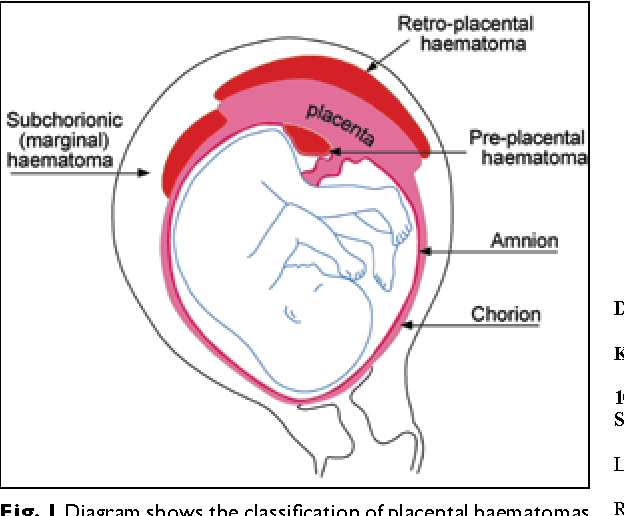 т появился.
т появился.
Но я собираюсь начать исследовать, есть ли какая-либо связь между гематомами и преждевременным отхождением вод, побеспокоить моего врача, чтобы он направил меня на дополнительные проверки и на прием, чтобы получить ответы от консультанта, и тогда я, вероятно, вернусь сюда. (может занять некоторое время) и опубликовать мои выводы.
Я не могу найти ничего официального в Интернете, что предполагает наличие связи между двумя, только несколько сообщений на форуме, которые продолжают появляться, где люди имели и то, и другое, но совсем немного.
Я абсолютно убит горем из-за того, что на этот раз это мой конец. И что я пишу это с таким исходом. Мне все еще больно и очень грустно, но я надеюсь, что какая-либо информация в моем посте может как-то помочь кому-то еще или, по крайней мере, направить их в сторону удивительных историй успеха в детском центре США (найдите это через Google)
Нечетные для этого такие тонкие. Из того, что я помню (это может быть неточно или неправильно, я исхожу из того, что помню навскидку), это что-то вроде 7-10%? людей получают гематомы во время беременности.
