Содержание
Замершая беременность, девочки как вы это пережили?
Замершая беременность, …
23 ответа
Последний — Перейти
#1
#2
#3
#4
#5
Гость
А вы что то чувствовали за эти полтора месяца ? Что нет токсикоза и грудь сдулась ? И живот не ростет?
#6
#7
#8
#9
#10
Гость
Не всех мучает токсикоз. Некоторые вообще не знают, что это такое. Я, например из таких. И какой живот в 12 недель?
Некоторые вообще не знают, что это такое. Я, например из таких. И какой живот в 12 недель?
#11
Гость
А вы что то чувствовали за эти полтора месяца ? Что нет токсикоза и грудь сдулась ? И живот не ростет?
#12
Гость
ОООоспади, вам голову лечить надо.
Вы каждый месяц по своей умершей яйцеклетке при месах убиваетесь??? а заодно по умершим спермикам мужа????
Вам уже ВСЕ люди сказали, что через пару месяцев поахаетесеь и опять пузатая будите. Беда-то в чем? это не человек был, это набор ген.материала.
И да, для недалеких, природа ТАК избавляется от дефектных плодов. Родившие инвалидов гораааздо счастливее вас, несчастная.
Вы горя в жизни не знали, раз такая ерунда для вас трагедия. Тепличное растение.
#13
#14
#15
Гость
У меня например был живот уже в 12 недель ! Небольшой но был ! Это все индивидуально .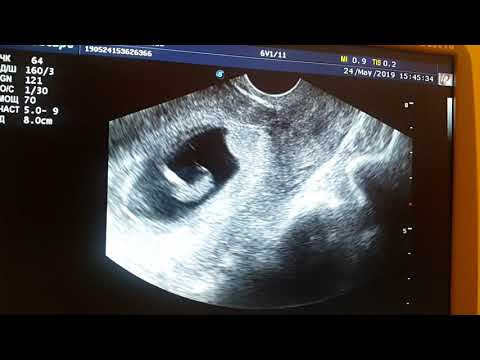 Это так наминуточку 3 месяца
Это так наминуточку 3 месяца
#16
Автор
мы ждали это ребёночка,и для нас безусловно это горе,не каждому дано это понять,и желаю вам не перенести в жизни подобную боль,когда у тебя и физическая и моральная!
#17
#18
#19
#20
#21
#22
Эксперты Woman. ru
ru
Галимов Ильдар
Психолог по семейным…
90 ответов
Богат Вячеслав
Дипломированный практикующий…
311 ответов
Психолог
67 ответов
Никита Носов
Практикующий психолог
29 ответов
Ниделько Любовь Петровна
Практикующий психолог
227 ответов
Алла Бурая
Психолог
35 ответов
Никитина Анна Викторовна
Специалист восточных практик
31 ответ
Максим Сорокин
Практикующий психолог
616 ответов
Дарья Горбунова
Практикующий психолог
142 ответа
Новикова Ольга Дмитриевна
Практикующий психолог по.
 ..
..13 ответов
#23
Новые темы за сутки:
Чёрная полоса в жизни или депрессия?
12 ответов
У кого была депрессия?
4 ответа
Декрет. как бороться с депрессией после родов ?
8 ответов
Как отучиться от этой привычки?
6 ответов
Не хочу в псих-больницу.
13 ответов
Непринятие себя
Нет ответов
Болезнь. Как жить дальше, не знаю?
6 ответов
Лень или депрессия?
9 ответов
Почему из всех органов именно проблемы с позвоночником ?
Нет ответов
Я придумала себе 2-ую личность
16 ответов
Популярные темы за сутки:
Отзовитесь! кто после ЭКО забеременил?
219 328 ответов
ВЕСНА!!!!
131 951 ответ
Не хочу в псих-больницу.

13 ответов
Чёрная полоса в жизни или депрессия?
12 ответов
Лень или депрессия?
9 ответов
Декрет. как бороться с депрессией после родов ?
8 ответов
Как отучиться от этой привычки?
6 ответов
Болезнь. Как жить дальше, не знаю?
6 ответов
У кого была депрессия?
4 ответа
Непринятие себя
Нет ответов
Следующая тема
Не могу принять второго ребёнка в семье
22 ответа
Предыдущая тема
Почему люди страдают «вещизмом» ?
12 ответов
7 процедур, на которые не стоит тратить деньги
Юлия Жукова
родила вопреки лечению
Чтобы выносить и родить ребенка, я обошла множество врачей, сдавала бесполезные анализы и чем только ни лечилась.
У меня были две замершие беременности подряд, после чего врачи поставили диагноз «привычное невынашивание» — его ставят, если у женщины не получилось выносить беременность два раза и больше.
При этом, по информации Американской ассоциации репродуктивной медицины, даже после трех потерь вероятность благополучной беременности составляет 60—80%. И у меня все закончилось хорошо — моей дочери уже два года.
После первой замершей беременности мне сказали: «Не страшно, так бывает». Когда я пришла со второй неразвивающейся беременностью, в приемном покое больницы доктор заявила: «А что же ты не делала ничего, лечиться надо было!» К планированию третьей беременности я подошла с чувством вины и со всей ответственностью — то есть начала обследоваться и лечиться.
В итоге я стала неплохо разбираться в непроверенных методах диагностики и лечения, а также фуфломицинах. Расскажу про обследования, которые оказались совершенно бесполезны.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Исследование микробиоты кишечника по Осипову
Что это. Полное название звучит так: исследование микробиоты кишечника с помощью хромато-масс-спектрометрии по Осипову. Анализ выявляет в крови или моче маркерные молекулы, которые входят в состав клеточных стенок бактерий, населяющих кишечник. Исследование предлагают использовать для оценки состава кишечной микробиоты, диагностики дисбактериоза и инфекций. По словам создателей методики, она показана практически при любых заболеваниях.
6 обследований, которые не нужны здоровым людям
Сколько стоит. В Москве от 4500 Р, мне обошелся в 3500 Р.
Стоит ли делать. Нет подтверждений, что с помощью такого анализа можно оценить реальное состояние микробиоты человека. Его нет ни в одном руководстве по ведению привычного невынашивания беременности.
Его нет ни в одном руководстве по ведению привычного невынашивания беременности.
Кроме того, хотя микробиота кишечника действительно влияет на разные процессы в организме, микрофлора здоровых людей сильно различается по составу и большую часть этих различий объяснить нельзя. Дисбактериоз — диагноз, которого нет в Международной классификации болезней, а анализ на состав микробиоты не может дать полезной информации: если нет нормы количества и соотношения бактерий, значит, нет и отклонений от нормы.
В результатах анализа есть не только бактерии, но и грибки, и вирусыАнализ полиморфизма генов гемостаза и фолатного цикла
Что это. Анализ показывает, есть ли генетический риск образования тромбов в сосудах из-за нарушений свертываемости крови или обмена витаминов В9 и В12. Полиморфизм — это разные варианты генов, которые отвечают за один признак. Например, благодаря полиморфизму у людей четыре группы крови, а не одна.
При этом некоторые варианты генов связаны с предрасположенностью к какому-либо заболеванию. Это не значит, что оно непременно проявится в течение жизни: риск зависит от конкретного гена, также значение имеет образ жизни и другие факторы, например состояние окружающей среды.
Это не значит, что оно непременно проявится в течение жизни: риск зависит от конкретного гена, также значение имеет образ жизни и другие факторы, например состояние окружающей среды.
Некоторые полиморфизмы генов гемостаза, то есть генов, отвечающих за свертываемость крови, повышают вероятность образования тромбов — такие состояния называют наследственными тромбофилиями. Есть гипотеза, что наследственные тромбофилии могут приводить к потере беременности из-за возможных нарушений кровотока в плаценте.
Некоторые полиформизмы генов фолатного цикла, то есть генов, отвечающих за обмен витаминов В9 и В12, также связывают с рисками неблагоприятного исхода беременности. Это объясняют тем, что такие нарушения обмена приводят к накоплению в организме аминокислоты гомоцистеина. Считается, что если ее уровень повышен, то это может приводить к тромбозам и акушерским осложнениям, — правда, пока достаточных доказательств такой связи нет.
Сколько стоит. В Москве от 7000 Р за 12 параметров. Мне обошелся в 4500 Р, также потом пришлось посетить платного гематолога и заплатить еще 1800 Р.
Мне обошелся в 4500 Р, также потом пришлось посетить платного гематолога и заплатить еще 1800 Р.
Стоит ли делать. Сделать тестирование на наследственные тромбофилии стоит тем, у кого ранее был венозный тромбоз или есть близкие родственники с венозными тромбозами. В таких случаях при наступлении беременности врач может выписать лекарства для профилактики тромбозов до или после родов.
Наследственные тромбофилии при беременности — UpToDate
Результат анализа влияет на то, назначит ли врач профилактику и какую дозу препаратов выберет. Важно, что в таких случаях исследуют не все гены гемостаза, а только те, что дают вероятность тромбофилий с самым высоким риском тромбоза или часто встречаются, — всего их пять.
Если женщина, планирующая беременность, не входит в группу риска по тромбозам, то исследование не рекомендуют даже в случае привычного невынашивания. Также необязательно принимать лекарства для профилактики тромбов без высокого риска тромбозов: нет достоверных доказательств, что они увеличивают шансы родить ребенка.
Эксперты Европейского общества репродукции человека и эмбриологии в рекомендациях по привычному невынашиванию беременности не советуют проводить обследование на наследственную тромбофилию, если нет дополнительных факторов риска тромбозов. Аналогичные рекомендации в руководстве Немецкого, Австрийского и Швейцарского обществ гинекологии и акушерства и в бюллетене Американского колледжа акушеров и гинекологов.
В рекомендациях Королевского колледжа акушеров и гинекологов скрининг рекомендуют только женщинам, у которых был выкидыш во втором триместре беременности. Правда, в клинических протоколах российского Научного центра акушерства, гинекологии и перинатологии им. В. И. Кулакова рекомендуют делать тестирование на основные наследственные тромбофилии во всех случаях привычного невынашивания беременности. Однако никто не может заставить вас оплачивать ненужный анализ, поэтому от такого назначения можно отказаться.
Во все перечисленные выше рекомендации не входит исследование на полиморфизмы генов фолатного цикла — и Американский колледж медицинской генетики поддерживает бесполезность этого исследования.
Анализ крови на гомоцистеин
Что это. Гомоцистеин — аминокислота, промежуточный продукт обмена двух других аминокислот. Резкое повышение ее уровня в плазме крови связано с тяжелым наследственным заболеванием — гомоцистинурией, его выявляют еще в детском, реже — подростковом возрасте.
Обзор гомоцистеина — UpToDate
А вот умеренное повышение встречается у 5—7% людей без такой наследственной болезни: оно может быть связано с генетическими факторами, дефицитом фолиевой кислоты, витаминов В6 и В12, хроническими болезнями почек, некоторыми лекарствами и курением. Считается, что повышенный уровень гомоцистеина связан с риском сосудистых заболеваний и венозных тромбозов.
Сколько стоит. В Москве от 1800 Р. Мне обошелся в 1880 Р.
Стоит ли делать. Анализ показан при подозрении на гомоцистинурию, но не в других случаях, в том числе не при невынашивании беременности: ведь беременным и так назначают фолиевую кислоту, которая снижает уровень гомоцистеина в крови.
В рекомендациях Европейского общества репродукции человека и эмбриологии также не советуют назначать женщинам с привычным невынашиванием беременности обследование на уровень гомоцистеина в плазме крови.
У меня уровень гомоцистеина был 5,82 мкмоль/л, то есть укладывался в пределы нормы: она составляет 5,00—12,00 мкмоль/л. Однако мне все равно настоятельно рекомендовали его снижать. Как это делать, если я и так пила все витамины группы В долгое время, мне не объяснили.
Уровень гомоцистеина у меня был в пределах нормыВнутривенное лазерное облучение крови
Что это. Внутривенное лазерное облучение крови — или ВЛОК — методика альтернативной медицины, когда кровь облучают лазером. Во время процедуры в вену, обычно в предплечье, вводят источник лазерного излучения. Метод придумали в России, за ее пределами такое лечение практически не известно.
Сколько стоит. В Москве в среднем 1000 Р за процедуру, пройти обычно предлагают курс из 5—10 процедур. Я прошла 5 процедур по 500 Р каждая, всего потратила 2500 Р.
Я прошла 5 процедур по 500 Р каждая, всего потратила 2500 Р.
Стоит ли делать. Считается, что ВЛОК борется с инфекциями и аллергиями, повышает иммунитет, однако весомых доказательств этому нет. Большинство статей о внутривенном лазерном облучении крови русскоязычные. Никаких рекомендаций по использованию такого метода лечения при привычном невынашивании беременности нет.
Так выглядит процедура лазерного облучения кровиНизкочастотная ультразвуковая кавитационная терапия матки
Что это. Это тоже альтернативная методика лечения: слизистую оболочку полости матки, шейки матки или стенок влагалища орошают антисептическим раствором, на который сначала воздействуют ультразвуком. Под действием ультразвука в растворе образуются пузырьки, за счет чего он должен лучше воздействовать на ткани.
Сколько стоит. В Москве один сеанс стоит от 1200 Р, в курс обычно входит 5—10 процедур. Я сделала 5 процедур, каждая стоила 1200 Р, всего потратила 6000 Р.
Стоит ли делать. Судя по рекламным публикациям в интернете, используют метод только в России и Казахстане. Все статьи об эффективности методики отечественные, большая часть размещена на сайте одного производителя аппаратов для ультразвуковой кавитации.
Нет никаких достоверных свидетельств, подтверждающих эффективность метода при лечении привычного невынашивания беременности или каких-либо других болезней.
Один из аппаратов для низкочастотной ультразвуковой кавитации в гинекологии. Источник: metromedmm.ruВнутривенные инъекции иммуноглобулина
Что это. Иммуноглобулин человека нормальный — высокоочищенный иммуноглобулин G, выделенный из плазмы крови доноров. Иммуноглобулин G — это основной тип антител крови, отвечающих за борьбу организма с инфекциями. Его в плазме крови больше, чем всех остальных антител. Препарат назначают при иммунодефицитах, чтобы заместить недостаток собственных антител.
Мне назначили три капельницы внутривенного иммуноглобулина. Но там, где препарат прописали, ушла в отпуск единственная процедурная медсестра, а в государственных женских консультациях и других частных клиниках отказались его вводить даже за деньги.
Но там, где препарат прописали, ушла в отпуск единственная процедурная медсестра, а в государственных женских консультациях и других частных клиниках отказались его вводить даже за деньги.
Сколько стоит. В Москве от 4000 Р за отечественный препарат. Импортный аналог стоит намного дороже. Российское лекарство можно купить не в каждой аптеке, но в моем городе такая нашлась. Хранить ампулы надо в холоде, поэтому при покупке мне бесплатно дали хладоэлементы. Я купила три упаковки препарата, тогда это вышло на 12 000 Р. В итоге он стоял в холодильнике, пока не истек срок годности, а бесплатные хладоэлементы использую до сих пор.
Ведение рецидивирующей потери беременности — UpToDate
Стоит ли делать. Внутривенное введение иммуноглобулина у женщин с привычным невынашиванием не приводит к увеличению благоприятных исходов беременности. Европейское общество репродукции человека и эмбриологии не рекомендует применение внутривенных иммуноглобулинов. Аналогичные рекомендации также в руководстве Немецкого, Австрийского и Швейцарского обществ гинекологии и акушерства и в статье Американского общества репродуктивной медицины.
Аналогичные рекомендации также в руководстве Немецкого, Австрийского и Швейцарского обществ гинекологии и акушерства и в статье Американского общества репродуктивной медицины.
Набор фуфломицинов и БАДов
Во время подготовки к беременности мне прописали несколько препаратов, которые должны были помочь справиться с привычным невынашиванием. Среди назначений врачей были и проверенные лекарства, однако некоторые выписывали фуфломицины и БАДы без доказанной эффективности.
«Галавит». В инструкции написано, что «Галавит» снимает воспаление, повышает иммунитет и может вылечить буквально все: от герпеса до пневмонии. Обитатель расстрельного списка препаратов. Мне его назначили от стресса и сразу на месяц. Полагаю, что от стресса лечит ректальное введение: врач прописал суппозитории.
/pay-for-childbirth/
«Дублировала любые анализы, если были сомнения»: сколько стоит выносить ребенка
Стоит упаковка лекарства в среднем 1000 Р, на месяц нужно минимум три штуки. Я покупала месячный запас по 1327 Р за упаковку, потратила 3981 Р.
Я покупала месячный запас по 1327 Р за упаковку, потратила 3981 Р.
«Виферон». Также включен в расстрельный список препаратов. Интерфероны в инъекциях — рабочее лекарство от рака, рассеянного склероза и вирусных гепатитов. А вот свечи, капли, мази, суппозитории не более чем фуфломицины без каких-либо доказательств эффективности.
Самые мощные по дозировке суппозитории стоят около 1000 Р за 10 штук. Я покупала три упаковки по 905 Р, потратила 2715 Р.
Стоимость препарата зависит от дозировки. Источник: eapteka.ruЭкстракт грейпфрутовой косточки. Это биологически активная добавка, то есть не лекарство, а значит, не проходит строгий контроль при производстве. Кроме того, фитотерапия в целом не так безопасна, как люди привыкли думать. Также растительные препараты взаимодействуют с другими лекарственными средствами, что редко учитывается при их приеме и назначении.
Экстракту семян грейпфрута приписывают антимикробные свойства: мне врач назначил этот БАД как природный антибиотик. Достоверной информации, подтверждающей такое его действие, нет. На сайте национальной медицинской библиотеки США размещена информация, что грейпфрут, возможно, эффективен при ожирении. А вот данных о его влиянии на привычное невынашивание беременности нет.
Достоверной информации, подтверждающей такое его действие, нет. На сайте национальной медицинской библиотеки США размещена информация, что грейпфрут, возможно, эффективен при ожирении. А вот данных о его влиянии на привычное невынашивание беременности нет.
Стоит добавка в районе 1000 Р за баночку, я купила одну, тогда она обошлась в 790 Р.
Стоимость добавки зависит от количества капсул во флаконе и дозировки. Источник: iherb.comПотратила на бесполезное лечение привычного невынашивания беременности — 39 666 Р
| Исследование или метод лечения | Стоимость |
|---|---|
| Иммуноглобулин для внутривенного введения | 12 000 Р |
| Анализ полиморфизмов генов гемостаза и фолатного цикла, прием гематолога | 6300 Р |
| Ультразвуковая кавитационная терапия матки | 6000 Р |
| «Галавит» | 3981 Р |
| Анализ микробиоты кишечника по Осипову | 3500 Р |
| «Виферон» | 2715 Р |
| Внутривенное лазерное облучение крови | 2500 Р |
| Анализ крови на гомоцистеин | 1880 Р |
| Экстракт грейпфрутовой косточки | 790 Р |
Исследование или метод лечения
СтоимостьИммуноглобулин для внутривенного введения
12 000 Р
Анализ полиморфизмов генов гемостаза и фолатного цикла, прием гематолога
6300 Р
Ультразвуковая кавитационная терапия матки
6000 Р
«Галавит»
3981 Р
Анализ микробиоты кишечника по Осипову
3500 Р
«Виферон»
2715 Р
Внутривенное лазерное облучение крови
2500 Р
Анализ крови на гомоцистеин
1880 Р
Экстракт грейпфрутовой косточки
790 Р
Перенос замороженных эмбрионов — FET — Что может пойти не так?
Перенос замороженных эмбрионов или FET является высокоэффективным методом зачатия. Фактически, недавние исследования показывают, что шансы на беременность выше, когда эмбрионы замораживаются и помещаются в матку сразу после стимуляции яичников.
Фактически, недавние исследования показывают, что шансы на беременность выше, когда эмбрионы замораживаются и помещаются в матку сразу после стимуляции яичников.
Перенос замороженных эмбрионов чаще всего выполняется путем обработки слизистой оболочки матки гормонами. Эстроген сначала используется для утолщения слизистой оболочки, а затем используется прогестерон, чтобы произвести изменения, необходимые для имплантации эмбриона.
Так что же может пойти не так с переносом замороженных эмбрионов?
Перенос замороженных эмбрионов Проблема 1 – Тонкая слизистая оболочка матки
Многие исследования показали, что не так много женщин беременеют, если их слизистая оболочка матки, по данным УЗИ, недостаточно утолщена. У большинства женщин неясно, почему это происходит, и не существует надежного противопожарного средства, которое всегда сделает подкладку толще. Эксперты по фертильности попробуют ряд различных подходов, таких как увеличение дозы эстрогена или изменение способа введения эстрогена. В других случаях можно попробовать дополнительные лекарства. Однако у некоторых женщин проблема сохраняется.
В других случаях можно попробовать дополнительные лекарства. Однако у некоторых женщин проблема сохраняется.
Что делать, если проблема сохраняется?
Один из подходов состоит в том, чтобы отменить перенос эмбриона и повторить попытку позже, возможно, с другим методом лечения. Второй вариант — продолжить передачу. Тонкая подкладка не обязательно означает невозможность забеременеть, но эффективность может быть снижена. Еще один вариант — использовать возможность провести дополнительное тестирование для оценки «восприимчивости» или способности матки позволить эмбрионам имплантироваться.
Подробнее: Тестирование рецептивности эндометрия
Перенос замороженных эмбрионов Проблема 2 – Неожиданная овуляция
Чтобы эмбрионы имплантировались в матку, они должны быть помещены точно в нужное время. Это известно как окно имплантации. Сроки зависят от времени, прошедшего с момента достижения прогестероном слизистой оболочки матки.
Когда ваш врач порекомендует вам начать прием прогестероновых добавок, он или она знает правильное время для размещения эмбрионов. Однако, если бы у вас была овуляция, вы бы начали вырабатывать прогестерон раньше, чем ожидалось, и это сдвинуло бы окно имплантации. Поскольку определить точное время овуляции практически невозможно, это внесет некоторую неопределенность в сроки.
Однако, если бы у вас была овуляция, вы бы начали вырабатывать прогестерон раньше, чем ожидалось, и это сдвинуло бы окно имплантации. Поскольку определить точное время овуляции практически невозможно, это внесет некоторую неопределенность в сроки.
По этой причине многие врачи используют лекарства для предотвращения неожиданной овуляции. Лекарства, наиболее часто используемые для этого, называются антагонистами ГнРГ. В США существуют две марки ГнРГ-альфа-препаратов: Ганиреликс и Цетротид.
Проблема переноса замороженных эмбрионов 3 – Неподходящие сроки для переноса эмбрионов
Эта проблема связана с проблемой ранней овуляции. Однако в некоторых случаях окно имплантации смещается даже тогда, когда время переноса является точным. Раньше врачи считали, что сроки окна имплантации одинаковы у всех женщин. Исследования с использованием молекулярных маркеров для определения правильного «окна имплантации» показали, что у небольшого процента женщин окно имплантации может быть раньше или позже, чем обычно.
Такие тесты, как массив эндометриальной рецептивности, проводились в течение многих лет в надежде, что они помогут выявить пациентов, у которых есть сдвиг в окне восприимчивости, и, следовательно, позволят врачу внести коррективы. К сожалению, несколько исследований, проведенных за последние несколько лет, не продемонстрировали преимущества этих корректировок. Поэтому ERA больше не рекомендуется.
Перенос замороженных эмбрионов Проблема 4 – Жидкость в полости матки
Жидкость в полости матки Клетки слизистой оболочки матки постоянно производят жидкость. Часть этой жидкости реабсорбируется клетками слизистой оболочки матки, часть жидкости вытекает из матки через шейку матки во влагалище, а часть вытекает через фаллопиевы трубы в брюшную полость. Однако в некоторых случаях в полости может скапливаться лишняя жидкость, что видно на УЗИ. Врачи не хотят переносить эмбрионы в полость матки, заполненную жидкостью, так как это снизит вероятность того, что эмбрионы приживутся.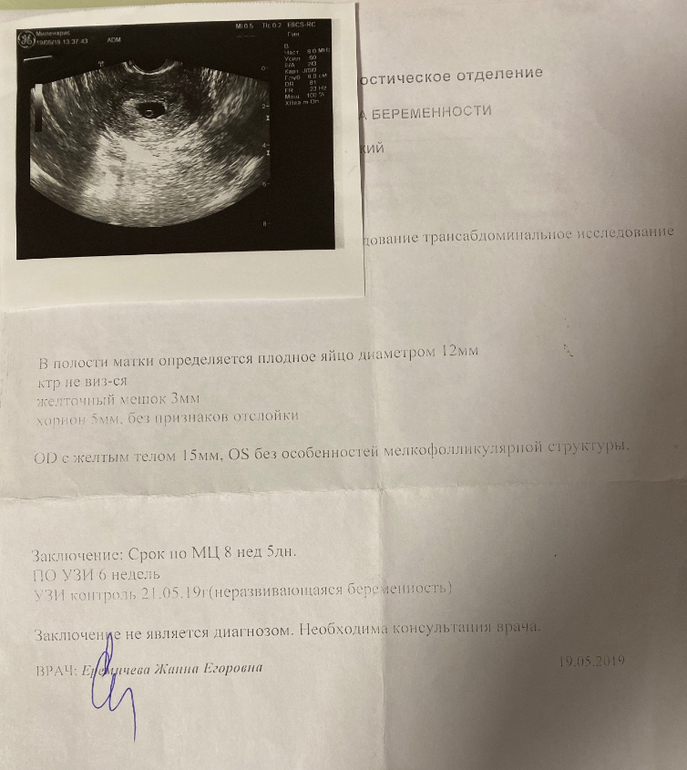
У некоторых пациенток скопление жидкости в полости матки может быть признаком закупорки концов фаллопиевых труб, в результате чего трубы наполняются жидкостью. Это называется гидросальпинкс. Женщины с гидросальпинксом имеют гораздо более низкие показатели беременности при циклах ЭКО или FET. Лечение, направленное на устранение этой причины жидкости, заключается в хирургическом вмешательстве и удалении фаллопиевых труб. Это известно как сальпингэктомия. Это хорошо изученное лечение, которое удваивает шансы на беременность.
При отсутствии гидросальпинкса избавиться от жидкости в полости матки сложнее. Если жидкость присутствует во время приема эстрогена, то начало приема прогестерона часто вызывает реабсорбцию избыточной жидкости, и перенос эмбриона может проходить нормально.
Некоторые врачи вводят катетер в матку и пытаются аспирировать жидкость. Существует мало доказательств того, что это эффективное лечение.
Наконец, может быть целесообразно отменить цикл FET, установить период и повторить попытку в другом месяце.
Проблемы переноса замороженных эмбрионов: неизвестные факторы
Слизистая оболочка матки и эмбрион имеют много сложных взаимодействий, которые плохо изучены. Даже если нет ни одной из проблем, описанных в этой статье, эмбрионы все равно могут не имплантироваться. Будем надеяться, что при продолжении исследований будут обнаружены новые проблемы и новые методы лечения. IVF1 в настоящее время проводит клинические исследования нового метода лечения, который, как мы надеемся, может помочь некоторым женщинам с рецидивирующей неудачей имплантации забеременеть.
Узнайте больше о клинических испытаниях ЭКО1
Заключение
Перенос замороженных эмбрионов является эффективным средством достижения беременности. Проблемы могут возникнуть при подготовке женщины к FET. Эти проблемы включают недостаточное утолщение слизистой оболочки матки, преждевременную овуляцию, скопление жидкости в полости матки и неправильное время переноса. Могут быть и другие проблемы, которые ученые пока не обнаружили.
Пережить двухнедельное ожидание
Медицинский вклад Мэтью Т. Коннелла, Д.О.
Мэтью Т. Коннелл, доктор медицинских наук, FACOG, сертифицирован в области акушерства и гинекологии, репродуктивной эндокринологии и бесплодия. Доктор Коннелл опубликовал множество рецензируемых научных рукописей, глав в книгах и обзорных статей во многих ведущих научных журналах, и его приглашали выступать и консультировать на национальном уровне в области эндокринологии, бесплодия и репродуктивной иммунологии. Он принимает пациентов в отделениях SGF в Уолдорфе и Аннаполисе.
Независимо от того, пытаетесь ли вы зачать ребенка самостоятельно или проходите лечение от бесплодия, двухнедельное ожидание может показаться вечностью. Это время между предполагаемой овуляцией — или, в случае тех, кто проходит лечение от бесплодия, временем осеменения или переноса — и когда можно сделать первый тест на беременность, дающий надежные результаты.
Женщины, особенно находящиеся на лечении, начинают слишком остро осознавать свое тело и задавать себе вопросы: «Я беременна?», «Что мне с этим делать?» или «Что это значит?» ежедневно, увеличивая трудность ожидания.
A: Проходит около двух недель (10–12 дней) с момента имплантации эмбриона в стенку матки, чтобы начать вырабатывать достаточное количество гормона ХГЧ (хорионический гонадотропин человека), которое можно обнаружить с помощью анализа крови. Этот период времени называется двухнедельным ожиданием. Анализ крови, официально называемый бета-ХГЧ, выявляет ХГЧ и является наиболее точным показателем беременности. Мы просто называем тест «бета», потому что он фактически измеряет часть бета-цепи молекулы гормона ХГЧ.
В: Нужно ли делать домашний тест на беременность после лечения бесплодия? A: Мы рекомендуем вам воздержаться от проведения домашних тестов на беременность, поскольку они могут дать ложные результаты, ложноотрицательные или ложноположительные. Ложноположительный результат может быть связан с тем, что во многих наших методах лечения ХГЧ, тот же самый гормон, который измеряет беременность, вводится для «запуска» овуляции у многих наших пациентов. Следы введенного ХГЧ могут оставаться в кровотоке и обнаруживаться с помощью теста, даже если имплантации не произошло. Ложноотрицательный результат может быть получен, поскольку низкий уровень ХГЧ может не обнаруживаться в анализе мочи, несмотря на начавшуюся беременность, поскольку они менее чувствительны, чем тесты на гормоны крови, которые мы проводим.
Ложноположительный результат может быть связан с тем, что во многих наших методах лечения ХГЧ, тот же самый гормон, который измеряет беременность, вводится для «запуска» овуляции у многих наших пациентов. Следы введенного ХГЧ могут оставаться в кровотоке и обнаруживаться с помощью теста, даже если имплантации не произошло. Ложноотрицательный результат может быть получен, поскольку низкий уровень ХГЧ может не обнаруживаться в анализе мочи, несмотря на начавшуюся беременность, поскольку они менее чувствительны, чем тесты на гормоны крови, которые мы проводим.
В среднем через две недели после ВМИ или переноса эмбриона вы вернетесь в наш Центр для прохождения теста на беременность.
В: Что происходит с моим телом в течение двухнедельного ожидания? A: В это время вы можете чувствовать, что у вас вот-вот начнется менструация. Ваше тело прошло через многое, и лекарства, которые вы принимали, предназначены для создания оптимальных условий для беременности. Вы можете испытывать спазмы, мажущие выделения или легкое кровотечение, вздутие живота, усталость и болезненность молочных желез. Хотя вы можете быть немного встревожены некоторыми из этих симптомов, они нормальны и не означают, что вы беременны или не беременны.
Вы можете испытывать спазмы, мажущие выделения или легкое кровотечение, вздутие живота, усталость и болезненность молочных желез. Хотя вы можете быть немного встревожены некоторыми из этих симптомов, они нормальны и не означают, что вы беременны или не беременны.
Обратите внимание: если после лечения вы почувствуете сильное вздутие живота, одышку, боль в груди или боли внизу живота, возможно, у вас гиперстимуляция яичников, и вам следует немедленно обратиться к врачу.
В: Принимаю ли я лекарства в течение двухнедельного ожидания?A: Да, пациентам часто назначают прогестерон и/или эстроген на протяжении двухнедельного ожидания.
Добавки прогестерона назначают женщинам, чтобы они могли вырабатывать тот же уровень гормонов, что и на ранних стадиях беременности. В то время как большинство пациентов будут дополнять свой прогестерон через вагинальную вставку, пациенты, которые используют донорскую яйцеклетку или замороженные эмбрионы, будут использовать инъекционную форму прогестерона для своих циклов.
Кроме того, пациенткам, перенесшим ЭКО, пересадку донорских яйцеклеток или замороженных эмбрионов, также могут быть назначены добавки эстрогена для утолщения и сохранения слизистой оболочки матки.
Пожалуйста, не прекращайте прием этих лекарств до тех пор, пока медицинский персонал не порекомендует вам сделать это.
В: Могу ли я продолжать свою обычную повседневную деятельность в течение двухнедельного ожидания? A: Мы советуем всем нашим пациентам, перенесшим перенос эмбрионов, соблюдать осторожность в течение первых пяти дней после лечения. Мы рекомендуем вам воздерживаться от напряженной физической активности, а также от сексуальной активности в это время, так как они могут вызвать сокращения матки, которые могут нарушить процесс имплантации. В это время также существует больший риск возникновения проблем с яичниками, поскольку у многих пациенток яичники в этот момент все еще немного увеличены. После этих первых нескольких дней вы можете начать легкие аэробные упражнения, такие как ходьба и плавание.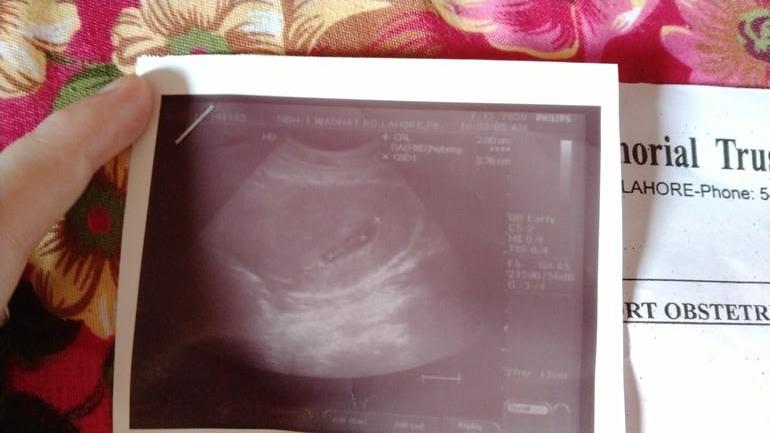
A: Никакой специальной диеты не требуется в течение двух недель ожидания, но мы рекомендуем вам начать выбирать питание, как будто вы уже беременны. Это означает сбалансированное питание, отказ от суши и другого сырого или недоваренного мяса, отказ от рыбы с высоким содержанием ртути, мягких сыров, отказ от алкоголя и продолжение приема пренатальных витаминов.
В: Могу ли я путешествовать в течение двухнедельного периода ожидания (или после него, если я беременна)?A: Поездки в течение двухнедельного ожидания допустимы, поскольку они не влияют на возможность имплантации эмбриона. Мы делаем однако; предпочитают, чтобы пациенты не выезжали за пределы диапазона разумной медицинской помощи в случае побочных эффектов, требующих медицинской помощи.
В: Какие уровни ХГЧ определят, беременна ли я? A: Число ХГЧ в крови выше 100 считается хорошей первой бета-версией.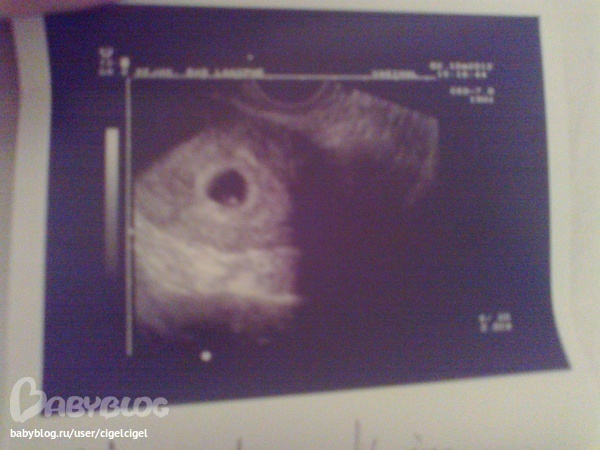 Более высокие цифры не могут предсказать многоплодную беременность, это может определить только УЗИ.
Более высокие цифры не могут предсказать многоплодную беременность, это может определить только УЗИ.
Дополнительные бета-тесты будут проводиться каждые 48 часов после первого положительного теста, чтобы подтвердить, что уровень ХГЧ продолжает расти. Если число продолжает увеличиваться, мы более уверены, что это, вероятно, жизнеспособная беременность.
Затем мы направим вас на УЗИ, обычно между шестью и семью неделями, чтобы определить, продолжает ли эмбрион развиваться в плод. Примерно через восемь недель наш центр снова направит вас к акушеру-гинекологу для продолжения дородового наблюдения.
В: Если я беременна, как вы «считаете», как далеко мы продвинулись? A: Как только будет установлено, что вы беременны, мы используем ту же систему акушерского подсчета или датирования, что и ваш акушер-гинеколог. Это делается для того, чтобы избежать использования одного набора дат со времени ВМИ или ЭКО по сравнению с другим набором дат, используемым акушерами. Врачи-акушеры определяют дату наступления беременности по последней менструации, по крайней мере, за 2 недели до овуляции. Таким образом, хотя вы, возможно, сделали первый тест на беременность всего через две недели после лечения, вы будете считаться беременной на четвертой неделе.
Врачи-акушеры определяют дату наступления беременности по последней менструации, по крайней мере, за 2 недели до овуляции. Таким образом, хотя вы, возможно, сделали первый тест на беременность всего через две недели после лечения, вы будете считаться беременной на четвертой неделе.
Первое УЗИ на ранних сроках беременности, как правило, назначается в период от шести до семи недель гестационного возраста, примерно через четыре-пять недель после внутриматочного инъекций или переноса эмбрионов.
В: Каковы мои дальнейшие действия, если я не беременна?A: Если вы не справитесь, медсестра/медбрат посоветует вам прекратить прием лекарств. У вас будет возможность поговорить со своим врачом, чтобы проанализировать прошлый цикл и вместе принять решение о ваших следующих шагах.
В: Через какое время после неудачного цикла я могу выполнить еще один цикл? A: Хотя ваш врач определит время начала нового цикла, не всегда необходимо делать перерыв между циклами, если не указано иное.
