Клинический случай развития в родах синдрома анемии-полицитемии при фето-фетальном синдроме I стадии после амниоредукции
Клинический случай развития в родах синдрома анемии-полицитемии при фето-фетальном синдроме I стадии после амниоредукции
Несмотря на большие терапевтические успехи, достигнутые в течение последних 15 лет, фето-фетальный трансфузионный синдром (ФФТС) по-прежнему в половине случаев является причиной перинатальных потерь при монохориальном многоплодии. Перинатальная смертность при отсутствии лечения достигает 80-100%, а среди выживших инвалидность достигает 15-50% (Ville).
Несмотря на впечатляющие успехи в применении лазерной коагуляции, в современной
научной литературе вновь возрос интерес к применению серийных амниоредукций при ранних стадиях ФФТС. Это связано с тем, что при I
стадии была отмечена высокая частота случаев отсутствия прогрессирования заболевания, что возродило интерес к более консервативному методу лечения –
амниоредукции. В настоящем сообщении описан случай успешного
применения однократной амниоредукции, приведшей к регрессу ФФТС, однако осложнившегося развитием в родах синдрома анемии-полицитемии.
В настоящем сообщении описан случай успешного
применения однократной амниоредукции, приведшей к регрессу ФФТС, однако осложнившегося развитием в родах синдрома анемии-полицитемии.
Повторнородящая 22 лет была направлена с диагнозом: Беременность 29/30 недель.
Диамниотическая монохориальная недиссоциированная двойня. Многоводие. УЗ-картина сердечной
недостаточности второго плода. При ультразвуковом исследовании при сроке 29 недель и 2 дня выявлено
наличие многоводия у первого плода (амниотический индекс 410 мм) при ангидрамнионе второго (“stuck twin”).
Мочевые пузыри обоих плодов визуализировались. Фетометрически оба плода соответствовали сроку беременности (1400 и 1200 г),
диссоциации развития плодов не выявлено. Длина шейки матки при трансвагинальном измерении составила 18 мм. При допплерометрическом
исследовании признаков нарушения плодово-плацентарной гемодинамики у обоих плодов не выявлено, гемодинамика
в венозном протоке не изменена. При проведении эхокардиографии признаков трикуспидальной регургитации у первого плода не выявлено.
Учитывая описанную выше клиническую картину, нами был поставлен диагноз: Беременность 29 недель и 2 дня. Монохориальная диамниотическая двойня. Фето-фетальный трасфузионный синдром, I стадия. Истмико-цервикальная недостаточность.
Учитывая срок беременности более 26 недель и наличие I стадии фето-фетального
трансфузионного синдрома, в качестве метода лечения был избрана амниоредукция.
Предварительно, принимая во внимание достижение срока жизнеспособности обеими плодами,
был проведен курс антенатальной профилактики респираторного синдрома плода путем четырехкратного
внутримышечного введения 6 мг дексаметазона с интервалом 12 часов (общая доза 24 мг) течение 2 суток.
При сроке беременности 29 недель и 6 дней была проведена операция трансабдоминального амниоцентеза и амниоредукции
с помощью иглы 18 G. Было эвакуировано 2800 мл околоплодных вод, амниотический индекс после вмешательства составил 190 мм.
После операции с целью коррекции истмико-цервикальной недостаточности был введен акушерский разгружающий пессарий II типа.
Через 2 недели при контрольном осмотре были выявлены нормальные темпы роста у обоих плодов,
нормальное количество околоплодных вод у обоих плодов (общий амниотический индекс 198 мм) и
отсутствие отрицательной динамики со стороны длины шейки матки при цервикометрии. Беременная была
родоразрешена путем операции кесарева сечения в связи с развитием родовой деятельности при сроке 33
недели и 6 дней. Пациентка была в родах к моменту операции 1 час 30 мин. Перед родоразрешением при
допплерометрическом исследовании у обоих плодов были выявлены нормальные показатели плодово-плацентарной гемодинамики,
отсутствовал выраженный дисбаланс околоплодных вод, однако у плода реципиента было отмечено повышение пульсационного индекса
до 1,08 в венозном протоке и наличие трикуспидальной регургитации при эхокардиографии, что является признаками сердечной недостаточности.
Данный случай наглядно демонстрирует возможность эффективной коррекции ранней стадии фето-фетального синдрома с помощью амниоредукции. Нам удалось пролонгировать беременность на 4 недели и 6 дней, обеспечив достижение плодами большей морфофункциональной зрелости и вес при рождении более 2000 г у обоих плодов. Наше наблюдение подтверждает современную концепцию о том, что ранние стадии ФФТС в третьем триместре беременности при отсутствии прогрессирования не требуют срочного родоразрешения.
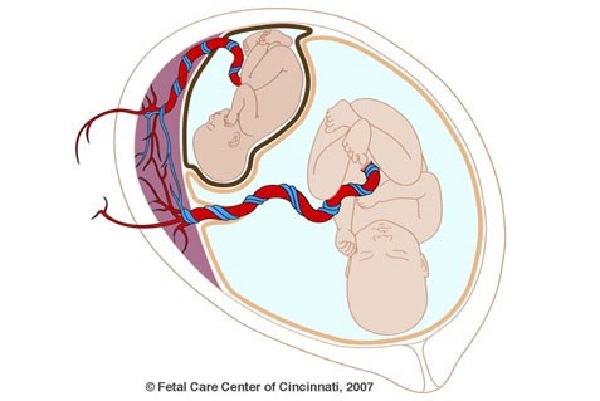
Интересным является факт формирования на фоне родовой деятельности так называемого синдрома анемии-полицитемии
(twin anaemia-polycythemia syndrome) на фоне хронического ФФТС.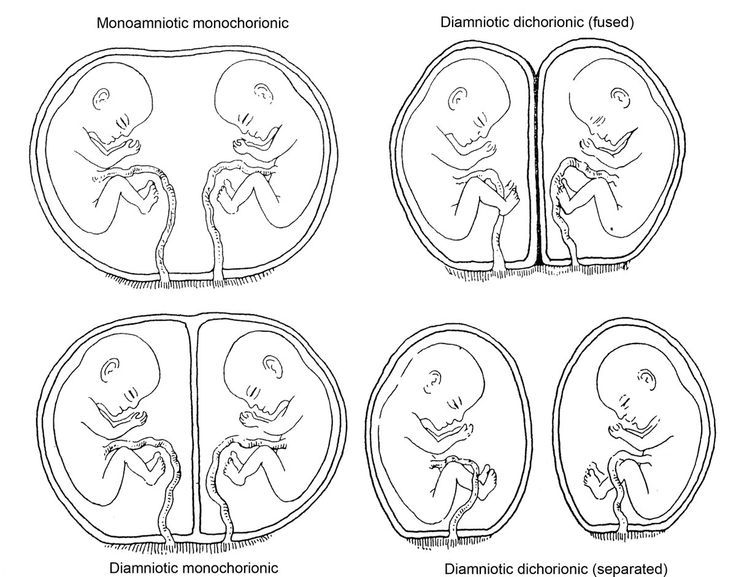 В научной литературе последних лет описаны единичные наблюдения,
касающиеся развития острого ФФТС и синдрома анемии-полицитемии в родах, и этот вопрос требует дальнейших исследований. Также
в настоящее время нет единой научно обоснованной точки зрения в отношении сроков планового родоразрешения при ФФТС без проведения
лазерной коагуляции анастомозов плаценты. По данным разных
авторов этот срок варьирует от 32 до 37 недель и в каждом случае выбирается в зависимости от акушерской ситуации индивидуально.
В научной литературе последних лет описаны единичные наблюдения,
касающиеся развития острого ФФТС и синдрома анемии-полицитемии в родах, и этот вопрос требует дальнейших исследований. Также
в настоящее время нет единой научно обоснованной точки зрения в отношении сроков планового родоразрешения при ФФТС без проведения
лазерной коагуляции анастомозов плаценты. По данным разных
авторов этот срок варьирует от 32 до 37 недель и в каждом случае выбирается в зависимости от акушерской ситуации индивидуально.
Перинатальные исходы монохориальной многоплодной беременности, осложненной фето-фетальным трансфузионным синдромом » Акушерство и Гинекология
DOI
https://dx.doi.org/10.18565/aig.2020.8.72-80
1) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия; 2) ФГАОУ ВО «Первый Московский государственный медицинский университет им.
И.М. Сеченова» Минздрава России (Сеченовский университет), Москва, Россия
Актуальность. Фето-фетальный трансфузионный синдром (ФФТС) является одной из причин высокой перинатальной заболеваемости и смертности при монохориальной многоплодной беременности. Цель. Оценить перинатальные исходы монохориальной многоплодной беременности, осложненной ФФТС. Материалы и методы. Проспективное исследование 253 монохориальных беременностей. Основная группа (n=153) – беременность, осложненная ФФТС, и контрольная (n=100) – неосложненная двойня. Основная группа разделена на подгруппы в зависимости от тактики ведения: лазерная коагуляция анастомозов плаценты (n=126), амниоредукция (n=11), без внутриутробного лечения ФФТС (n=16). Проводилось сравнение течения антенатального периода и неонатального исхода в группах и подгруппах. Различия считали значимыми при pКлючевые слова
многоплодная беременность
монохориальная двойня
фето-фетальный трансфузионный синдром
фетальная хирургия
Полный текст статьи
доступен в «Библиотеке Врача»
- Mosquera C.
 , Mille R.S., Simpson L.L. Twin-twin transfusion syndrome. Semin. Perinatol. 2012; 36(3): 182-9. https://dx.doi.org/10.1053/j.semperi.2012.02.006.
, Mille R.S., Simpson L.L. Twin-twin transfusion syndrome. Semin. Perinatol. 2012; 36(3): 182-9. https://dx.doi.org/10.1053/j.semperi.2012.02.006. - Lewi L., Deprest J., Hecher K. The vascular anastomoses in monochorionic twin pregnancies and their clinical consequences. Am. J. Obstet. Gynecol. 2013; 208(1): 19-30. https://dx.doi.org/10.1016/j.ajog.2012.09.025.
Бугеренко А.Е., Суханова Д.И., Донченко Я.С., Панина О.Б., Сичинава Л.Г. Ангиоархитектоника плаценты при синдроме фето-фетальной трансфузии у беременных с монохориальной двойней. Перинатальные исходы. Акушерство и гинекология. 2019; 5: 63-9. https://dx.doi.org/10.18565/aig.2019.5.63-69.
- Sakalo V.A., Kostyukov K.V., Gladkova K.A., Gasanova R.M., Tetruashvili N.K., Bockeria E.L. Fetal cardiovascular hemodynamics in twin-to-twin transfusion syndrome. Child. Heart Vasc. Dis. 2018; 15(3): 137-43. https://dx.doi.org/10.24022/1810-0686-2018-15-3-137-143.
- Simpson L.L.; Society for Maternal-Fetal Medicine.
 Twin transfusion syndrome. Am. J. Obstet. Gynecol. 2013; 208(1): 3-18. https://dx.doi.org/10.1016/j.ajog.2012.10.880.
Twin transfusion syndrome. Am. J. Obstet. Gynecol. 2013; 208(1): 3-18. https://dx.doi.org/10.1016/j.ajog.2012.10.880. - Quintero R.A., Dickinson J.E., Morales W.J., Bornick P.W., Bermúdez C., Cincotta R. et al. Stage-based treatment of twin-twin transfusion syndrome. Am. J. Obstet. Gynecol. 2003; 188(5): 1333-40. https://dx.doi.org/10.1067/mob.2003.292.
- Roberts D., Gates S., Kilby M., Neilson J.P. Interventions for twin-twin transfusion syndrome: a Cochrane review. Ultrasound Obstet. Gynecol. 2008; 31(6): 701-11. https://dx.doi.org/10.1002/uog.5328.
- Gheorghe C.P., Boring N., Mann L., Donepudi R., Lopez S.M., Chauhan S.P. et al. Neonatal Outcomes and maternal characteristics in monochorionic diamniotic Twin pregnancies: uncomplicated versus twin-to-twin transfusion syndrome survivors after fetoscopic laser surgery. Fetal Diagn. Ther. 2020; 47(2): 165-70. https://dx.doi.org/10.1159/000500858.
- De Lia J.E., Cruikshank D.P., Keye W.R. Fetoscopic neodymium: YAG laser occlusion of placental vessels in severe twin‐twin transfusion syndrome.
 Obstet. Gynecol. 1990; 75(6): 1046-53.
Obstet. Gynecol. 1990; 75(6): 1046-53. - Diehl W., Diemert A., Grasso D., Sehner S., Wegscheider K., Hecher K. Fetoscopic laser coagulation in 1020 pregnancies with twin-twin transfusion syndrome demonstrates improvement in double-twin survival rate. Ultrasound Obstet. Gynecol. 2017; 50(6): 728-35. https://dx.doi.org/10.1002/uog.17520.
- Lenclen R., Ciarlo G., Paupe A., Bussieres L., Ville Y. Neurodevelopmental outcome at 2 years in children born preterm treated by amnioreduction or fetoscopic laser surgery for twin-to-twin transfusion syndrome: comparison with dichorionic twins. Am. J. Obstet. Gynecol. 2009; 201(3): 291. e1-5. https://dx.doi.org/10.1016/j.ajog.2009.05.036.
- Emery S.P., Hasley S.K., Catov J.M., Miller R.S., Moon-Grady A.J., Baschat A.A. et al. North American Fetal Therapy Network: Intervention vs expectant management for stage I twin-twin transfusion syndrome. Am. J. Obstet. Gynecol. 2016; 215(3): 346. e1-7.
- Lenclen R., Paupe A., Ciarlo G.
 , Couderc S., Castela F., Örtqvist L., Ville Y. Neonatal outcome in preterm monochorionic twins with twin-to-twin transfusion syndrome after intrauterine treatment with amnioreduction or fetoscopic laser surgery: comparison with dichorionic twins. Am. J. Obstet. Gynecol. 2007; 196(5): 450. e1-450. e7. https://dx.doi.org/10.1016/j.ajog.2007.01.036.
, Couderc S., Castela F., Örtqvist L., Ville Y. Neonatal outcome in preterm monochorionic twins with twin-to-twin transfusion syndrome after intrauterine treatment with amnioreduction or fetoscopic laser surgery: comparison with dichorionic twins. Am. J. Obstet. Gynecol. 2007; 196(5): 450. e1-450. e7. https://dx.doi.org/10.1016/j.ajog.2007.01.036.
Поступила 18.05.2020
Принята в печать 11.06.2020
Костюков Кирилл Витальевич, к.м.н., с.н.с. отдела медицины плода Института акушерства, врач отделения функциональной и ультразвуковой диагностики отдела визуальной диагностики, ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России. Тел.: +7(926)214-97-84. E-mail: [email protected]. 117997, Россия, Москва, ул. Ак. Опарина, д. 4.
Сакало Виктория Анатольевна, врач акушер-гинеколог 1-го акушерского отделения патологии беременности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.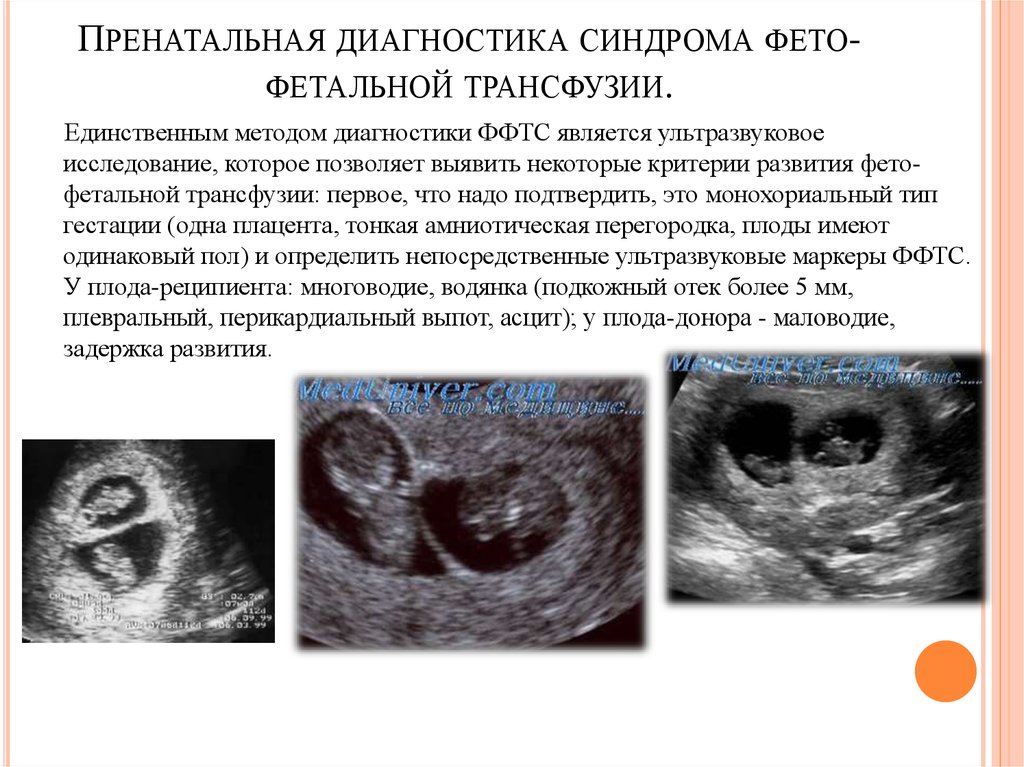 И. Кулакова» Минздрава России. Тел.: +7(929)588-72-08. E-mail: [email protected].
И. Кулакова» Минздрава России. Тел.: +7(929)588-72-08. E-mail: [email protected].
117997, Россия, Москва, ул. Ак. Опарина, д. 4.
Гладкова Кристина Александровна, к.м.н., с.н.с. отдела медицины плода Института акушерства, заведующая 1-м акушерским отделением патологии беременности
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России.
Тел.: +7(916)321-10-07. E-mail: [email protected]. 117997, Россия, Москва, ул. Ак. Опарина, д. 4.
Ионов Олег Вадимович, к.м.н., заведующий отделением реанимации и интенсивной терапии им. проф. А.Г. Антонова Института неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, доцент кафедры неонатологии клинического института детского здоровья им. Н.Ф. Филатова ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский университет). Тел.: +7(495)438-22-77. E-mail: [email protected]. 117997, Россия, Москва, ул. Ак. Опарина, д. 4.
И.М. Сеченова» Минздрава России (Сеченовский университет). Тел.: +7(495)438-22-77. E-mail: [email protected]. 117997, Россия, Москва, ул. Ак. Опарина, д. 4.
Шакая Марика Нугзаровна, ассистент кафедры неонатологии клинического института детского здоровья им. Н.Ф. Филатова ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский университет), врач-неонатолог отделения реанимации и интенсивной терапии новорожденных им. А.Г. Антонова ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии
имени академика В.И. Кулакова» Минздрава России. Тел.: +7(495)438-22-77. E-mail: [email protected]. 117997, Россия, Москва, ул. Ак. Опарина, д. 4.
Тетруашвили Нана Картлосовна, д.м.н., зам. директора Института акушерства (отдел медицины плода), заведующая 2-м отделением акушерским патологии беременности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.
