Содержание
19. Диагностика беременности ранних и поздних сроков.
Диагностика беременности заключается в установлении факта беременности и ее срока. Наличие беременности констатируется на основании сомнительных, вероятных и достоверных признаков.
Предположительные (сомнительные) признаки беременности — субъективные ощущения.
1. Тошнота, рвота, особенно по утрам, изменение аппетита (отвращение к мясу, рыбе и др.)
2. Изменение обонятельных ощущений (отвращение к духам, табачному дыму и др.)
3. Нарушения функции нервной системы: недомогание, раздражительность, сонливость, неустойчивость настроения, головокружение и др.
4. Пигментация кожи на лице, по белой линии живота, в области сосков, появление полос беременности
5. Учащение мочеиспускания.
6. Увеличение объема живота, ощущение нагрубания молочных желез.
Вероятные признаки беременности — объективные признаки, определяемые в половых органах, молочных желез, положительные биологические иммунологические тесты на беременность:
1. Прекращение менструаций (аменорея) у
здоровой женщины репродуктивного
возраста
Прекращение менструаций (аменорея) у
здоровой женщины репродуктивного
возраста
2. Увеличение молочных желез, их напряженность, появление молозива из открывающихся на соске молочных ходов при надавливании на молочные железы (у первобеременных)
3. Синюшность (цианоз) слизистой оболочки влагалища и шейки матки
4. Изменение величины, формы и консистенции матки.
Из признаков, указывающих на изменение формы и консистенции матки в связи с беременностью, важнейшими являются следующие.
Увеличение матки. Определяется начиная с 5—6-й недели беременности: матка увеличивается в переднезаднем размере (становится шарообразной), позднее — и в поперечном размере. К концу 2-го месяца беременности размеры матки соответствуют размерам гусиного яйца, в конце 3-го — дно матки находится на уровне или несколько выше симфиза.
Симптом
Горвица — Гегара. Беременная
матка при исследовании мягкая, размягчение
особенно выражено в области перешейка. Пальцы обеих рук при двуручном
исследовании соприкасаются в области
перешейка почти без сопротивления.
Признак характерен для ранних сроков
беременности и четко определяется через
6—8 нед от начала последней менструации.
Пальцы обеих рук при двуручном
исследовании соприкасаются в области
перешейка почти без сопротивления.
Признак характерен для ранних сроков
беременности и четко определяется через
6—8 нед от начала последней менструации.
Признак Снегирева. Для беременной матки характерна изменчивость консистенции. Мягкая беременная матка под влиянием механического раздражения во время двуручного исследования уплотняется и сокращается. После прекращения раздражения матка вновь приобретает мягкую консистенцию.
Признак Пискачека. Для ранних сроков беременности характерна асимметрия матки, обусловленная куполообразным выпячиванием правого или левого ее угла, что соответствует месту имплантации плодного яйца. По мере роста плодного яйца эта асимметрия постепенно исчезает.
Признак
Губарева и Гауса. Указывает
на легкую подвижность шейки матки в
ранние сроки беременности, что связано
со значительным размягчением перешейка.
Признак Гентера. Вследствие размягчения перешейка в ранние сроки беременности возникают перегиб матки кпереди и гребневидное утолщение на передней поверхности матки по средней линии. Однако это утолщение определяется не всегда.
Диагностика беременности ранних и поздних сроков — Студопедия
Поделись
Диагностика беременности заключается в установлении факта беременности и ее срока. Наличие беременности констатируется на основании сомнительных, вероятных и достоверных признаков.
Предположительные (сомнительные) признаки беременности —субъективные ощущения.
1. Тошнота, рвота, особенно по утрам, изменение аппетита (отвращение к мясу, рыбе и др.)
2. Изменение обонятельных ощущений (отвращение к духам, табачному дыму и др.)
3. Нарушения функции нервной системы: недомогание, раздражительность, сонливость, неустойчивость настроения, головокружение и др.
4. Пигментация кожи на лице, по белой линии живота, в области сосков, появление полос беременности
5. Учащение мочеиспускания.
Учащение мочеиспускания.
6. Увеличение объема живота, ощущение нагрубания молочных желез.
Вероятные признаки беременности — объективные признаки, определяемые в половых органах, молочных желез, положительные биологические иммунологические тесты на беременность:
1. Прекращение менструаций (аменорея) у здоровой женщины репродуктивного возраста
2. Увеличение молочных желез, их напряженность, появление молозива из открывающихся на соске молочных ходов при надавливании на молочные железы (у первобеременных)
3. Синюшность (цианоз) слизистой оболочки влагалища и шейки матки
4. Изменение величины, формы и консистенции матки.
Из признаков, указывающих на изменение формы и консистенции матки в связи с беременностью, важнейшими являются следующие.
Увеличение матки. Определяется начиная с 5—6-й недели беременности: матка увеличивается в переднезаднем размере (становится шарообразной), позднее — и в поперечном размере. К концу 2-го месяца беременности размеры матки соответствуют размерам гусиного яйца, в конце 3-го — дно матки находится на уровне или несколько выше симфиза.
К концу 2-го месяца беременности размеры матки соответствуют размерам гусиного яйца, в конце 3-го — дно матки находится на уровне или несколько выше симфиза.
Симптом Горвица — Гегара.Беременная матка при исследовании мягкая, размягчение особенно выражено в области перешейка. Пальцы обеих рук при двуручном исследовании соприкасаются в области перешейка почти без сопротивления. Признак характерен для ранних сроков беременности и четко определяется через 6—8 нед от начала последней менструации.
Признак Снегирева.Для беременной матки характерна изменчивость консистенции. Мягкая беременная матка под влиянием механического раздражения во время двуручного исследования уплотняется и сокращается. После прекращения раздражения матка вновь приобретает мягкую консистенцию.
Признак Пискачека.Для ранних сроков беременности характерна асимметрия матки, обусловленная куполообразным выпячиванием правого или левого ее угла, что соответствует месту имплантации плодного яйца. По мере роста плодного яйца эта асимметрия постепенно исчезает.
По мере роста плодного яйца эта асимметрия постепенно исчезает.
Признак Губарева и Гауса. Указывает на легкую подвижность шейки матки в ранние сроки беременности, что связано со значительным размягчением перешейка.
Признак Гентера.Вследствие размягчения перешейка в ранние сроки беременности возникают перегиб матки кпереди и гребневидное утолщение на передней поверхности матки по средней линии. Однако это утолщение определяется не всегда.
Биологические методы диагностики беременности:
Реакция Ашгейма-Цондека — биологическая проба для раннего распознавания беременности. Основана на присутствии в моче беременных хорионического гонадотропина, стимулирующего половую функцию. При введении такой мочи молодым самкам мышей у них ускоряется созревание половых органов, что и указывает на беременность.
Реакция Фридмана — метод диагностики ранних сроков беременности, основанный на обнаружении изменений в яичниках и матке крольчихи после введения ей в ушную вену женской мочи; реакция положительная, если в моче содержится хорионический гонадотропин.
Реакция Галли-Майнини – метод диагностики ранних сроков беременности, основанный на способности вызывать появление сперматозоидов в клоаке самца лягушки после введения исследуемой мочи в его лимфатический мешок (в области спины).
Иммунологические методы диагностики беременности:
Радиоиммунологический методколичественного определения b-хорионического гонадотропина в сыворотке крови. Применение радиоиммунологических методов дает возможность уже через 5 — 7 дней после зачатия определить уровень ХГ, равный 0,12-0,50 МЕ/мл. Новейшие радиоиммунологические методы определения b-цепи в молекуле ХГ позволяют определить его уровень, равный 0,003 МЕ/мл. Время определения при использовании этих методов составляет 1,5—2,5 мин.
Иммуноферментные экспресс-методы выявления ХГ или b-ХГ в моче, позволяющие диагностировать беременность через 1-2 нед. после зачатия (т. е. еще до ожидаемой менструации). Иммуноферментные тесты основаны на изменении цвета реактива при положительной реакции антиген-антитело. В настоящее время существуют тест-системы для быстрого определения наличия или отсутствия беременности, которыми могут пользоваться сами женщины.
В настоящее время существуют тест-системы для быстрого определения наличия или отсутствия беременности, которыми могут пользоваться сами женщины.
Серологические методы — в основе лежит реакция антиген-антитело. Принцип метода основан на торможении реакции гемагглютинации человеческим хорионическим гонадотропином, содержащимся в моче беременных женщин. Чувствительность метода составляет 2500 ME ХГ в литре мочи. Как правило, такое количество хориогонина содержится в моче беременных женщин с 8-го дня задержки месячных.
Все лабораторные методы определения ХГ и р-ХГ высокоспецифичны: правильные ответы отмечаются в 92—100% случаев.
Достоверные, или несомненные, признаки беременности — это признаки, появляющиеся во второй половине беременности и свидетельствующие о наличии плода в полости матки:
1. Пальпирующиеся части плода. Во второй половине беременности при пальпации живота определяются головка, спинка и мелкие части (конечности) плода; чем больше срок беременности, тем лучше прощупываются части плода.
2. Ясно слышимые сердечные тоны плода. С помощью акушерского стетоскопа сердечные тоны плода выслушиваются с начала второй половины беременности в виде ритмичных ударов, повторяющихся 120-140 раз в минуту. Иногда удается уловить сердцебиение плода с 18-19 нед беременности. Регистрация сердечных сокращений плода возможна и в более ранние сроки с помощью эхокардиографии (через 48 дней после первого дня последней менструации) и эхографии (с 5-6 нед беременности).
3. Движения плода, ощущаемые врачом при обследовании беременной. Движения плода обычно определяются во второй половине беременности. Сами беременные ощущают движение плода — первородящие с 20-й недели, а повторнородящие с 18-й недели, но эти ощущения к достоверным признакам беременности не относятся, так как они могут быть ошибочными — женщина может принять за движение плода перистальтику кишечника.
4. Рентгеновское изображение скелета плода.
5. Наиболее достоверную информацию при диагностике беременности получают при УЗИ. При трансабдоминальном сканировании наличие беременности можно установить с 4—5 нед, а при трансвагинальной эхографии — на 1 — 1,5 нед раньше. В ранние сроки диагноз беременности устанавливают на основании определения в полости матки плодного яйца, желточного мешка, эмбриона и его сердечных сокращений, в более поздние сроки — благодаря визуализации плода (или плодов при многоплодной беременности).
При трансабдоминальном сканировании наличие беременности можно установить с 4—5 нед, а при трансвагинальной эхографии — на 1 — 1,5 нед раньше. В ранние сроки диагноз беременности устанавливают на основании определения в полости матки плодного яйца, желточного мешка, эмбриона и его сердечных сокращений, в более поздние сроки — благодаря визуализации плода (или плодов при многоплодной беременности).
Ранняя диагностика беременности — StatPearls
Введение
Беременность — это состояние вынашивания развивающегося эмбриона или плода. Период беременности у человека составляет 39 недель и делится на триместры, первый из которых охватывает период с нулевой по двенадцатую неделю. В течение этого периода времени по мере развития плода происходят многочисленные важные вехи развития. Кроме того, по мере роста плода его можно увидеть с помощью ультразвукового исследования, и для отслеживания прогрессирования можно проводить лабораторные исследования.
Сбор образцов
При первичном обращении беременность может быть подтверждена анализом мочи и/или крови на бета-хорионический гонадотропин человека (бета-ХГЧ). Этот гормон состоит из разнородных альфа- и бета-субъединиц, которые необходимы для биологической активности.[1] Уровни имеют хорошую корреляцию между сывороткой и мочой, но зависят от удельного веса мочи. Таким образом, идеально получить первый образец пустой (концентрированной) мочи. Интересно, что цельная кровь, используемая в тесте на беременность по моче, может быть точной.[2] Следует отметить, что сыворотку также можно проверить на фактор ранней беременности (EPF), гормон, который можно обнаружить через 48 часов после оплодотворения. Это отличается от бета-ХГЧ, который присутствует после имплантации, и, таким образом, EPF можно обнаружить раньше.[3] Также можно проверить сывороточный прогестерон, и его концентрация увеличивается линейно между пятой и тринадцатой неделями; незначительное увеличение в этот период связано с угрозой выкидыша. [4]
[4]
Хотя оба типа тестов являются высокочувствительными и специфичными, результат одного теста не следует использовать в качестве окончательного доказательства беременности или ее отсутствия.[5] Анализ мочи обычно положительный через десять дней после задержки менструации. Ложноотрицательные результаты анализа мочи наблюдаются при разбавлении мочи, низких уровнях бета-ХГЧ (обычно менее 25 мМЕ/мл) и реже из-за «крючкового эффекта» или «крючкового эффекта». Это явление можно наблюдать при высоких уровнях бета-ХГЧ, когда либо избыток бета-ХГЧ, либо его множественные фрагменты предотвращают «сэндвич» антител теста, что предотвращает активацию репортерной метки. Если есть подозрение на ложноотрицательный результат анализа мочи на ХГЧ, следует определить количественный уровень бета-ХГЧ в сыворотке, учитывая, что наиболее распространенной причиной ложноотрицательного результата анализа мочи является низкий уровень бета-ХГЧ в моче.[6] Бета-ХГЧ можно определить количественно путем тестирования через девять дней после пика лютеинизирующего гормона. [5] Ложноположительные результаты анализа мочи могут быть результатом приема препаратов для лечения бесплодия, содержащих бета-ХГЧ, злокачественных новообразований и ошибок прибора.[6]
[5] Ложноположительные результаты анализа мочи могут быть результатом приема препаратов для лечения бесплодия, содержащих бета-ХГЧ, злокачественных новообразований и ошибок прибора.[6]
Важно отметить, что повышенный уровень бета-ХГЧ не является определяющим признаком нормальной или жизнеспособной беременности. Необходимо учитывать состояния, которые приводят к повышению уровня бета-ХГЧ, включая внематочную и гетеротопическую беременность; выкидыш; и наличие аномальных зародышевых клеток, плацентарных и эмбриональных тканей. Оценка беременности может включать серийные титры бета-ХГЧ, УЗИ органов малого таза и кульдоцентез, хотя последний потерял популярность из-за плохих характеристик теста. Приблизительное удвоение уровня гормона бета-ХГЧ за 48 часов свидетельствует о жизнеспособной беременности в начале первого триместра.[5]
Следует рассмотреть вопрос о сборе мазков вагинальной жидкости у пациентов, сообщающих о выделениях из влагалища, жжении или боли. Это особенно важно во время беременности, поскольку инфекции, передающиеся половым путем, могут представлять опасность для плода и осложнять беременность. [8][9]
[8][9]
Процедуры
Ультрасонография — это сложная технология визуализации, в которой используются высокочастотные звуковые волны.[10] Изображение создается на основе различной эхогенности целевого объекта, а также ткани между этим объектом и ультразвуковым датчиком.
На ранних сроках УЗИ в основном используется для определения наличия внутриматочной беременности. Дополнительно с помощью УЗИ можно оценить наличие внематочной беременности (роговая, трубная, придаточная, шейная, брюшная, внематочная путем кесарева сечения), свободной жидкости в малом тазу, патологии матки и придатков, сердечной деятельности и частоты сердечных сокращений плода, невынашивания беременности. или гестационная трофобластическая болезнь.
Для визуализации беременности с помощью УЗИ используются два анатомических подхода; трансвагинальный и трансабдоминальный. Трансвагинальное УЗИ проводится с помощью высокочастотного внутриполостного датчика, который вводят во влагалище и визуализируют органы малого таза через шейку матки. Напротив, трансабдоминальное УЗИ использует звуковую волну более низкой частоты, которую также можно использовать для визуализации органов малого таза, но делает это путем осмотра брюшной стенки криволинейным датчиком. Разница в частоте, а также анатомическое расположение датчика во время исследования приводит к тому, что трансвагинальный подход лучше подходит для визуализации очень ранней беременности, а также для оценки придатков.
Напротив, трансабдоминальное УЗИ использует звуковую волну более низкой частоты, которую также можно использовать для визуализации органов малого таза, но делает это путем осмотра брюшной стенки криволинейным датчиком. Разница в частоте, а также анатомическое расположение датчика во время исследования приводит к тому, что трансвагинальный подход лучше подходит для визуализации очень ранней беременности, а также для оценки придатков.
Решение о том, какой метод УЗИ использовать, является многогранным; следует учитывать анатомию, возраст, вес и уровень бета-ХГЧ. Это также может быть ограничено условиями (клиника, больница, отделение неотложной помощи, рентгенологический кабинет и т. д.) и доступным оборудованием. Разумно начать с трансабдоминального УЗИ, так как оно менее инвазивно. Полный мочевой пузырь идеален для проведения этого исследования, так как он обеспечивает акустическое окно. Если трансабдоминальный доступ не определен, можно использовать трансвагинальный доступ, учитывая его лучшую визуализацию по причинам, обсужденным выше.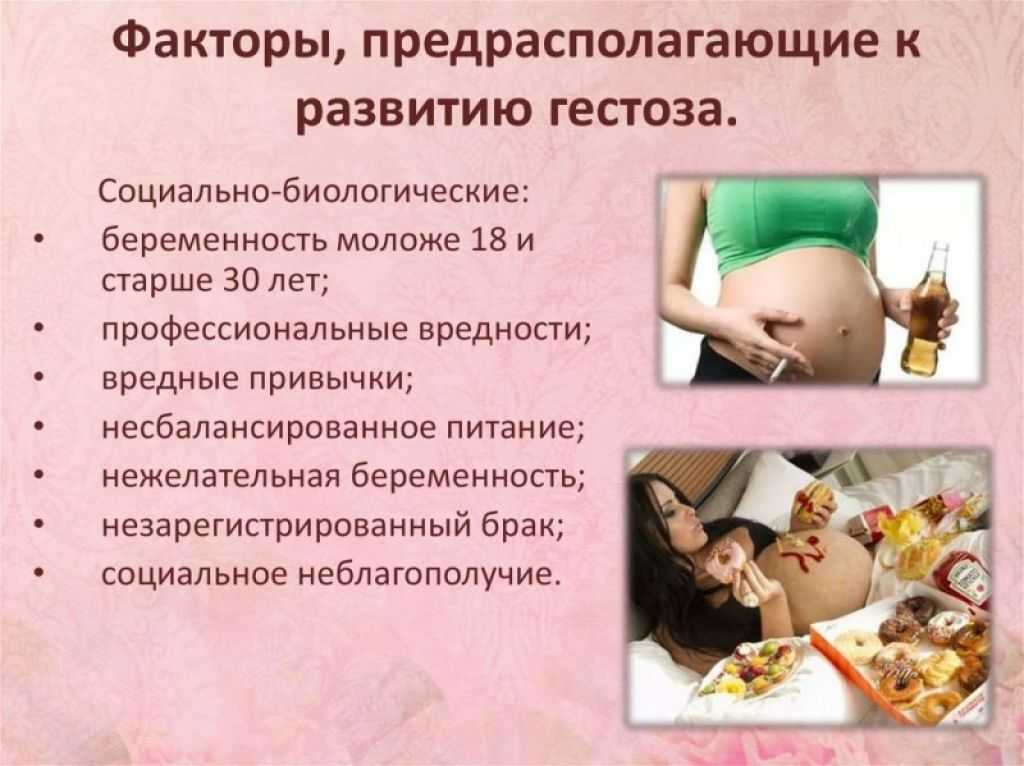
Крайне важно обеспечить конфиденциальность пациента при использовании любой формы УЗИ. Необходимо накрыть простыней любую внешнюю анатомию, которую не нужно открывать, чтобы обеспечить пациенту комфорт и уединение.
Показания
Показания для получения теста на беременность, мочи или сыворотки, включают женщину детородного возраста с любым из следующих симптомов: аменорея/дисменорея, боль в животе/тазу, тошнота, рвота, выделения из влагалища, симптомы мочеиспускания, головокружение/дурноту/обморок, гипотензия или тахикардия. Это пример показаний, и есть много других клинических сценариев, в которых эта информация была бы полезна. Состояние беременности необходимо учитывать перед введением потенциально тератогенных медиаторов.
Показания для неотложного или срочного УЗИ на ранних сроках беременности включают положительный тест на беременность с болью в животе, тазовой болью или вагинальным кровотечением, поскольку они могут быть результатом осложнений. Кроме того, его также следует использовать у гемодинамически нестабильных женщин детородного возраста для оценки сонографических признаков прервавшейся внематочной беременности.
Кроме того, УЗИ в первом триместре беременности является рутинным для пациентов, находящихся под наблюдением акушера для датирования и оценки жизнеспособности.
Возможный диагноз
В отделении неотложной помощи положительный результат теста на беременность должен стать поводом для дальнейшего обследования, особенно если пациентка сообщает о боли в животе или тазу и/или вагинальном кровотечении.[12] Следует учитывать возможность внематочной беременности, потенциально опасного для жизни состояния, которое возникает примерно в 2% зарегистрированных беременностей.[13]
Одиночный уровень бета-ХГЧ не дает никакой информации о том, является ли беременность внутриматочной. Экстренное ультразвуковое исследование должно быть выполнено любой беременной женщине, у которой подозревается внематочная беременность. Ультразвук может выявить внутриматочную беременность, внематочную беременность, признаки, указывающие на внематочную беременность (твердая или комплексная масса придатков), или может быть неопределенным [14]. УЗИ может выявить свободную жидкость в брюшной полости или тазу, что указывает на разрыв эктопии. После выявления внутриматочной беременности на УЗИ наличие сопутствующей внематочной беременности, также известной как гетеротопическая беременность, крайне маловероятно в общей популяции, по оценкам, от 1 на 8000 до 1 на 30 000 беременностей.[15] Это не относится к тем, у кого есть факторы риска гетеротопии, такие как прием лекарств от бесплодия, внематочная беременность в анамнезе или воспалительные заболевания органов малого таза в анамнезе.
УЗИ может выявить свободную жидкость в брюшной полости или тазу, что указывает на разрыв эктопии. После выявления внутриматочной беременности на УЗИ наличие сопутствующей внематочной беременности, также известной как гетеротопическая беременность, крайне маловероятно в общей популяции, по оценкам, от 1 на 8000 до 1 на 30 000 беременностей.[15] Это не относится к тем, у кого есть факторы риска гетеротопии, такие как прием лекарств от бесплодия, внематочная беременность в анамнезе или воспалительные заболевания органов малого таза в анамнезе.
Если результаты УЗИ неопределенны, можно использовать «дискриминационную зону», чтобы помочь клинически соотнести результаты УЗИ с уровнем бета-ХГЧ. Дискриминационной зоной является приблизительный порог бета-ХГЧ, при котором внутриматочную беременность обычно можно определить с помощью УЗИ. Трансвагинальное УЗИ обладает высокой чувствительностью, когда уровни бета-ХГЧ выше 1500 мМЕ/мл, в то время как порог намного выше при трансабдоминальном подходе (приблизительно 6000 мМЕ/мл). [16] Если симптоматическая пациентка имеет неопределенное ультразвуковое исследование с бета-ХГЧ выше «дискриминационной зоны», необходимо рассмотреть диагноз внематочной беременности и рекомендуется консультация акушера-гинеколога.
[16] Если симптоматическая пациентка имеет неопределенное ультразвуковое исследование с бета-ХГЧ выше «дискриминационной зоны», необходимо рассмотреть диагноз внематочной беременности и рекомендуется консультация акушера-гинеколога.
Если у пациентки неопределенное УЗИ, а бета-ХГЧ ниже дискриминационной зоны, а пациентка гемодинамически стабильна без выраженной боли или вагинального кровотечения, ее следует направить на количественное определение уровня бета-ХГЧ в сыворотке повторно через 48 часы. Если этот повторный уровень повышается, в идеале удваиваясь каждые 48 часов, это свидетельствует о нормальной беременности. Напротив, если уровень бета-ХГЧ снижается или не удваивается в течение 48 часов, следует заподозрить выкидыш или неудачную беременность.
Нормальные и критические данные
Продукты зачатия при нормальной беременности должны быть идентифицированы с помощью трансвагинального УЗИ, когда уровень бета-ХГЧ выше 1500 мМЕ/мл. Тоны сердца плода можно оценить между шестью и восьмой неделей беременности. Между восемью и десятью неделями беременности врач может получить важную информацию о беременности, включая расположение плаценты, положение и анатомию плода, объем амниотической жидкости и анатомию матери, включая размеры шейки матки и матки. Отмечается, что анатомические аномалии, диагностированные в начале первого триместра, часто выявляются случайно, в то время как диагнозы в конце первого триместра обычно ставятся во время анатомического ультразвукового сканирования.[17]
Между восемью и десятью неделями беременности врач может получить важную информацию о беременности, включая расположение плаценты, положение и анатомию плода, объем амниотической жидкости и анатомию матери, включая размеры шейки матки и матки. Отмечается, что анатомические аномалии, диагностированные в начале первого триместра, часто выявляются случайно, в то время как диагнозы в конце первого триместра обычно ставятся во время анатомического ультразвукового сканирования.[17]
Ультразвуковые изображения, которые не показывают внутриматочную беременность с уровнями бета-ХГЧ либо на уровне или выше дискриминационной зоны, должны вызывать подозрение на аномальную патологию, включая внематочную беременность, гетеротопическую беременность и образование. Аналогичным образом, массы придатков также требуют дальнейшего изучения. Кроме того, следует серьезно относиться к свободной жидкости в брюшной полости и/или тазу, особенно у пациентов с нестабильной гемодинамикой. Прервавшаяся внематочная беременность должна оставаться в дифференциальном надзоре, и следует срочно обратиться к акушеру.
Интерферирующие факторы
При оценке беременности и диагностике внутриматочной беременности важно собрать полную историю болезни и хирургического вмешательства. Воспалительные заболевания органов малого таза, внутриматочная спираль (ВМС), внематочная беременность в анамнезе и дисплазия — все это факторы риска внематочной беременности. Кроме того, лечение бесплодия увеличивает риск гетеротопической беременности.
Следует также отметить, что благоприятная визуализация при трансабдоминальном УЗИ репродуктивных органов может быть ограничена большим габитусом тела и пустым мочевым пузырем. Полный мочевой пузырь обеспечивает идеальное акустическое окно для трансабдоминального УЗИ. Ультразвук — это метод, который зависит от пользователя.
Ограничения в отношении качественного анализа ХГЧ в сыворотке или моче описаны выше (см. сбор образцов).
Осложнения
Список осложнений ранней беременности огромен, включая внематочную беременность, гетеротопическую беременность, пузырный занос и выкидыш. Медицинскому работнику необходимо визуализировать внутриматочную беременность по причинам, обсуждавшимся в предыдущих разделах.
Медицинскому работнику необходимо визуализировать внутриматочную беременность по причинам, обсуждавшимся в предыдущих разделах.
Осложнения, возникающие в результате УЗИ на ранних сроках беременности, незначительны. Трансвагинальное УЗИ может вызывать дискомфорт во влагалище и/или шейке матки во время исследования, особенно при наличии гинекологической инфекции. Учитывая теоретические риски причинения вреда плоду, принцип ALARA (настолько низкий, насколько это разумно достижимо) следует практиковать, ограничивая время сканирования, избегая использования допплера и т. д. Однако в целом все согласны с тем, что УЗИ является безопасным диагностическим инструментом для как пациентки, так и плода.
Безопасность и обучение пациентов
После установления диагноза беременности важно обсудить результаты с пациенткой. Важно определить, желательна ли беременность, есть ли у пациентки сильная система поддержки, чувствует ли она себя в безопасности в своих нынешних жизненных условиях и какие ресурсы у нее имеются. Пациенту должны быть предоставлены соответствующие средства защиты и ресурсы, которые сочтет необходимыми медицинская бригада.
Пациенту должны быть предоставлены соответствующие средства защиты и ресурсы, которые сочтет необходимыми медицинская бригада.
Пациентки с подтвержденной внутриматочной беременностью в отделении неотложной помощи должны быть направлены на последующее наблюдение к акушеру. Беременность должна сопровождаться медицинским работником. Регулярная визуализация с помощью УЗИ является стандартом лечения в Соединенных Штатах для наблюдения за развитием плода. Кроме того, генетическое тестирование также является частью обычного ухода за беременными.
Беременность с высоким риском считается беременностью, которая представляет потенциальный риск для здоровья или жизни матери или плода.[18] Примеры таких факторов включают пожилой возраст матери, аутоиммунные заболевания, инфекционные заболевания, диабет, предшествующие выкидыши и/или злоупотребление психоактивными веществами. Тщательный мониторинг со стороны медицинских работников имеет первостепенное значение для сведения к минимуму рисков для матери и плода. [19]
[19]
Пациентам следует рекомендовать начать или продолжить прием витаминов для беременных; согласно данным Американского колледжа акушеров и гинекологов, некоторым пациентам может потребоваться дополнительная добавка фолиевой кислоты, если их плод подвергается повышенному риску дефектов нервной трубки.
В случае пациента с неопределенным УЗИ в первом триместре с начальным уровнем бета-ХГЧ ниже дискриминационной зоны, гемодинамически пациент должен быть проинструктирован вернуться через 48 часов для повторного тестирования уровня бета-ХГЧ. Если тот же пациент нестабилен, необходима срочная консультация акушера-гинеколога, поскольку разрыв эктопии вызывает наибольшее беспокойство. Гемодинамически стабильные пациентки с результатами УЗИ, указывающими на внематочную беременность (не разорвавшуюся), новообразование или другие осложнения, должны быть направлены к акушеру.
Клиническое значение
Тест на беременность является одним из наиболее важных тестов, которые необходимо провести любой женщине детородного возраста, жалующейся на боль в животе/тазу, аменорею, вагинальное кровотечение или гемодинамически нестабильную. Это высокочувствительный и специфичный тест, но следует понимать его ограничения. При положительном результате на беременность следует рассмотреть возможность внематочной беременности.
Это высокочувствительный и специфичный тест, но следует понимать его ограничения. При положительном результате на беременность следует рассмотреть возможность внематочной беременности.
Ультразвуковое исследование является широко используемым методом визуализации на ранних сроках беременности благодаря его точности и благоприятному профилю безопасности как для пациента, так и для плода. Данные УЗИ следует интерпретировать в контексте клинического состояния пациента и уровня бета-ХГЧ.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
На этом изображении показана внутриматочная беременность с наличием желточного мешка. Справа на УЗИ-изображении мочевой пузырь растянут. Предоставлено Кенном Гаффарианом, DO
Рисунок
Это изображение демонстрирует внематочную беременность с помощью УЗИ. Предоставлено Кенном Гаффарианом, DO
Ссылки
- 1.

Montagnana M, Trenti T, Aloe R, Cervellin G, Lippi G. Хорионический гонадотропин человека в диагностике беременности. Клин Чим Акта. 2011 17 августа; 412 (17-18): 1515-20. [PubMed: 21635878]
- 2.
Fromm C, Likourezos A, Haines L, Khan AN, Williams J, Berezow J. Замена мочи цельной кровью в прикроватном тесте на беременность. J Emerg Med. 2012 г., сен; 43 (3): 478-82. [PubMed: 21875776]
- 3.
Игараши С. [Клиническое значение фактора ранней беременности]. Нихон Санка Фудзинка Гаккай Засши. 1986 июнь; 38 (6): 896-902. [PubMed: 2426377]
- 4.
Ku CW, Allen JC, Lek SM, Chia ML, Tan NS, Tan TC. Распределение прогестерона в сыворотке крови при нормальной беременности по сравнению с беременностями, осложненными угрозой выкидыша, от 5 до 13 недель беременности: проспективное когортное исследование. BMC Беременность Роды. 2018 05 сентября; 18 (1): 360. [Бесплатная статья PMC: PMC6126027] [PubMed: 30185145]
- 5.

Стивенсон Дж.Н. Тестирование на беременность и консультации. Педиатр Клин Норт Ам. 1989 г., июнь; 36 (3): 681-96. [PubMed: 2660091]
- 6.
Гнот С., Джонсон С. Полоски надежды: точность домашних тестов на беременность и новые разработки. Geburtshilfe Frauenheilkd. 2014 июль; 74 (7): 661-669. [Бесплатная статья PMC: PMC4119102] [PubMed: 25100881]
- 7.
Griffey RT, Trent CJ, Bavolek RA, Keeperman JB, Sampson C, Poirier RF. «Крючковый эффект» вызывает ложноотрицательные результаты теста на беременность по месту оказания медицинской помощи у пациентов, нуждающихся в неотложной помощи. J Emerg Med. 2013 Январь; 44 (1): 155-60. [В паблике: 21835572]
- 8.
Фонтено Х.Б., Джордж Э.Р. Инфекции, передающиеся половым путем во время беременности. Нурс Женское здоровье. 2014 фев-март;18(1):67-72. [PubMed: 24548498]
- 9.
Silasi M, Cardenas I, Kwon JY, Racicot K, Aldo P, Mor G.
 Вирусные инфекции во время беременности. Am J Reprod Immunol. 2015 март; 73(3):199-213. [Бесплатная статья PMC: PMC4610031] [PubMed: 25582523]
Вирусные инфекции во время беременности. Am J Reprod Immunol. 2015 март; 73(3):199-213. [Бесплатная статья PMC: PMC4610031] [PubMed: 25582523]- 10.
Whitworth M, Bricker L, Mullan C. УЗИ для оценки плода на ранних сроках беременности. Cochrane Database Syst Rev. 2015 14 июля; 2015(7):CD007058. [Бесплатная статья PMC: PMC6464767] [PubMed: 26171896]
- 11.
Кнез Дж., День А, Юркович Д. Ультразвуковая визуализация при лечении кровотечения и боли на ранних сроках беременности. Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [PubMed: 24841987]
- 12.
Mausner Geffen E, Slywotzky C, Bennett G. Подводные камни и советы по диагностике внематочной беременности. Брюшной Радиол (Нью-Йорк). 2017 Май; 42(5):1524-1542. [PubMed: 28144719]
- 13.
Белич З., Герец Б., Чакани М.Г. [Ранняя диагностика внематочной беременности]. Орв Хетил. 2014 июл 20;155(29): 1158-66. [PubMed: 25016448]
- 14.

Brown DL, Doubilet PM. Трансвагинальная эхография для диагностики внематочной беременности: критерии положительности и характеристики эффективности. J УЗИ Мед. 1994 апр; 13 (4): 259-66. [PubMed: 7932989]
- 15.
Рис Э.А., Петри Р.Х., Сирманс М.Ф., Финстер М., Тодд В.Д. Сочетанные внутриматочная и внематочная беременность: обзор. Am J Obstet Gynecol. 1983 01 июня; 146 (3): 323-30. [PubMed: 6344638]
- 16.
Барнхарт К.Т., Симхан Х., Камелле С.А. Диагностическая точность УЗИ выше и ниже дискриминационной зоны бета-ХГЧ. Акушерство Гинекол. 1999, октябрь; 94 (4): 583-7. [PubMed: 10511363]
- 17.
Блаас Х.Г. Выявление структурных аномалий в первом триместре с помощью УЗИ. Best Pract Res Clin Obstet Gynaecol. 2014 апр; 28 (3): 341-53. [PubMed: 24355991]
- 18.
Холнесс Н. Беременность с высоким риском. Нурс Клин Норт Ам. 2018 июнь; 53 (2): 241-251. [В паблике: 29779516]
- 19.

Коко Л., Джанноне Т.Т., Зарбо Г. Ведение беременности с высоким риском. Минерва Джинеколь. 2014 авг; 66 (4): 383-9. [PubMed: 25020057]
Неожиданная и поздняя диагностика (28 неделя) беременности у 39-летней пациентки на хроническом гемодиализе | Нефрология Диализ Трансплантация
Фильтр поиска панели навигации Нефрология Диализная трансплантацияЭтот выпускЖурналы ERAНефрологияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации Нефрология Диализная трансплантацияЭтот выпускЖурналы ERAНефрологияКнигиЖурналыOxford Academic Термин поиска на микросайте
Расширенный поиск
Статья журнала
Мустафа Алтай,
Мустафа Алтай
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Иззет Явуз,
Иззет Явуз
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Октай Багдатоглу,
Октай Багдатоглу
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Мурат Дуранай
Мурат Дуранай
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Нефрология Диализная трансплантация , том 22, выпуск 6, июнь 2007 г. , страница 1799, https://doi.org/10.1093/ndt/gfm083
, страница 1799, https://doi.org/10.1093/ndt/gfm083
Опубликовано:
29 марта 2007 г. PDF
- Содержание статьи
- Рисунки и таблицы
- видео
- Аудио
- Дополнительные данные
Цитировать
Cite
Мустафа Алтай, Иззет Явуз, Октай Багдатоглу, Мурат Дуранай, Неожиданная и поздняя диагностика (28 неделя) беременности у 39-летней пациентки на хроническом гемодиализе, Нефрология Диализ Трансплантация , Том 22, Выпуск 6 , июнь 2007 г. , стр. 1799, https://doi.org/10.1093/ndt/gfm083
, стр. 1799, https://doi.org/10.1093/ndt/gfm083
Выберите формат Выберите format.ris (Mendeley, Papers, Zotero).enw (EndNote).bibtex (BibTex).txt (Medlars, RefWorks)
Закрыть
Разрешения
- Электронная почта
- Твиттер
- Фейсбук
- Еще
Фильтр поиска панели навигации Нефрология Диализная трансплантацияЭтот выпускЖурналы ERAНефрологияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации Нефрология Диализная трансплантацияЭтот выпускЖурналы ERAНефрологияКнигиЖурналыOxford Academic Термин поиска на микросайте
Расширенный поиск
Сэр,
Пациенты, находящиеся на хроническом диализе, часто считают, что не могут забеременеть из-за нерегулярных менструаций и снижения либидо; следовательно, они не используют регулярно методы контрацепции. Беременность выявляется поздно, особенно у пациенток, находящихся на перитонеальном диализе [1]. Раннее выявление беременности у диализных больных имеет большое значение для выбора адекватных методов диспансерного наблюдения и лечения; поздняя диагностика увеличивает риск осложнений со стороны матери и плода. Представлен случай хронического гемодиализа, при котором беременность была выявлена в последнем триместре беременности.
Беременность выявляется поздно, особенно у пациенток, находящихся на перитонеальном диализе [1]. Раннее выявление беременности у диализных больных имеет большое значение для выбора адекватных методов диспансерного наблюдения и лечения; поздняя диагностика увеличивает риск осложнений со стороны матери и плода. Представлен случай хронического гемодиализа, при котором беременность была выявлена в последнем триместре беременности.
Случай
39-летний пациент наблюдался в частном диализном отделении в течение 3 лет. Она находилась на диализе, три сеанса по 4 часа в неделю, и узнала о своей 28-недельной беременности лишь случайно. После этого диагноза наблюдалась у гинеколога и попала в нашу больницу на 32-й неделе, когда начались схватки. Артериальное давление было 140/80 мм рт. ст., никаких физических отклонений не было, за исключением двустороннего претибиального отека. Экстренные лабораторные анализы показали следующие результаты: АМК 213 мг/дл, креатинин 6,5 мг/дл, Na 132 ммоль/л, K 4,8 ммоль/л, Ca 7,8 мг/дл, гемоглобин 10,7 г/дл. У пациентки были вагинальные роды, ребенок мужского пола весом 1600 г и оценкой по шкале Апгар 7 (на первой минуте) и 8 (на пятой минуте). За ребенком ухаживали в отделении для новорожденных, и мать продолжила программу диализа без дальнейших проблем.
У пациентки были вагинальные роды, ребенок мужского пола весом 1600 г и оценкой по шкале Апгар 7 (на первой минуте) и 8 (на пятой минуте). За ребенком ухаживали в отделении для новорожденных, и мать продолжила программу диализа без дальнейших проблем.
Обсуждение
Беременность и нормальные роды редко наблюдаются у пациенток с терминальной стадией хронической почечной недостаточности. Недавние сообщения показывают, что частота наступления беременности у хронических диализных пациенток составляет 1–7%, и 30–50% из них заканчиваются нормальными родами [2, 3]. Из-за нерегулярных менструаций даже аменорея у больных с хронической почечной недостаточностью, а также тошнота и рвота, ранние симптомы беременности, часто наблюдаются у этой группы больных [4]. Менструации у наших пациенток были нерегулярными в течение 3 лет, и она не использовала методы контрацепции; ее беременность была обнаружена лишь случайно в последнем триместре. Ранняя диагностика беременности очень важна для здоровья матери и плода. Таким образом, пациентки репродуктивного возраста, находящиеся на диализе, должны либо использовать регулярную контрацепцию, либо регулярно контролировать беременность, если они хотят иметь ребенка.
Таким образом, пациентки репродуктивного возраста, находящиеся на диализе, должны либо использовать регулярную контрацепцию, либо регулярно контролировать беременность, если они хотят иметь ребенка.
Заявление о конфликте интересов . Ни один не заявил.
Каталожные номера
1
.
Беременность и контроль над рождаемостью у пациентов с ПАПД
9
(стр.
173
—
176
)
2
Holley
JL
,
,
9000 9000 40004
.
Беременность у диализных пациенток: обзор исходов, осложнений и тактики ведения
16
(стр.
384
—
388
)
3
.
Частота и исход беременности у женщин на диализе
23
(pg.
60
—
63
)
4
Galler
M
,
Spinowitz
B
,
Charytan
C
,
Kabadi
М
,
Фриман
Р
.
Репродуктивная функция у диализных пациентов: ПАПД по сравнению с гемодиализом
,
Perit Dial Bull
,
1983
, том.
