Содержание
Что такое послед и его функции в развитии плода
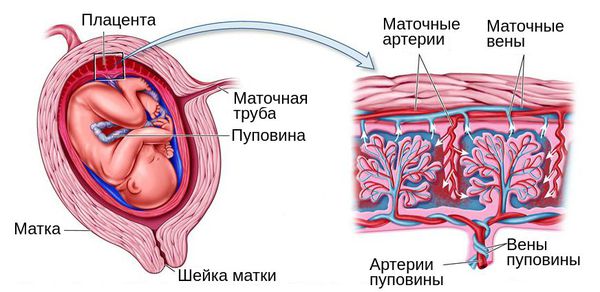
Послед — это уникальный временный орган, который формируется во время беременности и играет жизненно важную роль в развитии плода. Но что же такое послед на самом деле? Это удивительное творение природы представляет собой сложную систему, состоящую из плаценты, пуповины и околоплодных оболочек. Каждый элемент этой системы выполняет свои специфические функции, обеспечивая оптимальные условия для роста и развития будущего ребенка.
Плацента — настоящее чудо эволюции. Она служит мостом между матерью и плодом, обеспечивая обмен питательными веществами, кислородом и продуктами метаболизма. Представьте себе плаценту как космическую станцию, где происходит стыковка двух кораблей — материнского организма и растущего плода. Через эту «станцию» проходят все необходимые ресурсы, позволяющие малышу расти и развиваться.
Пуповина — это lifeline плода, его связь с внешним миром. Она содержит кровеносные сосуды, по которым течет жизнь — обогащенная кислородом кровь от матери к ребенку и обратно. Можно сравнить пуповину с подводным кабелем, соединяющим континенты — такой же жизненно важный канал связи.
Околоплодные оболочки создают защитную среду для плода, словно космический скафандр для астронавта. Они поддерживают оптимальную температуру, влажность и даже обеспечивают амортизацию при движениях матери. Кто бы мог подумать, что внутри нас существует такая сложная экосистема?
Дефект последа: когда система дает сбой
К сожалению, иногда в работе этой сложной системы происходят нарушения. Дефект последа — это любое отклонение в структуре или функции плаценты, пуповины или оболочек, которое может негативно повлиять на развитие плода. Но почему это происходит? Причины могут быть самыми разными: от генетических факторов до воздействия вредных веществ и инфекций.
Одним из наиболее распространенных дефектов является плацентарная недостаточность. При этом состоянии плацента не справляется со своей основной задачей — обеспечением плода всем необходимым. Это похоже на ситуацию, когда в дом подается слишком мало электричества — приборы работают с перебоями или вовсе отключаются. В случае с плодом, это может привести к задержке роста и развития.

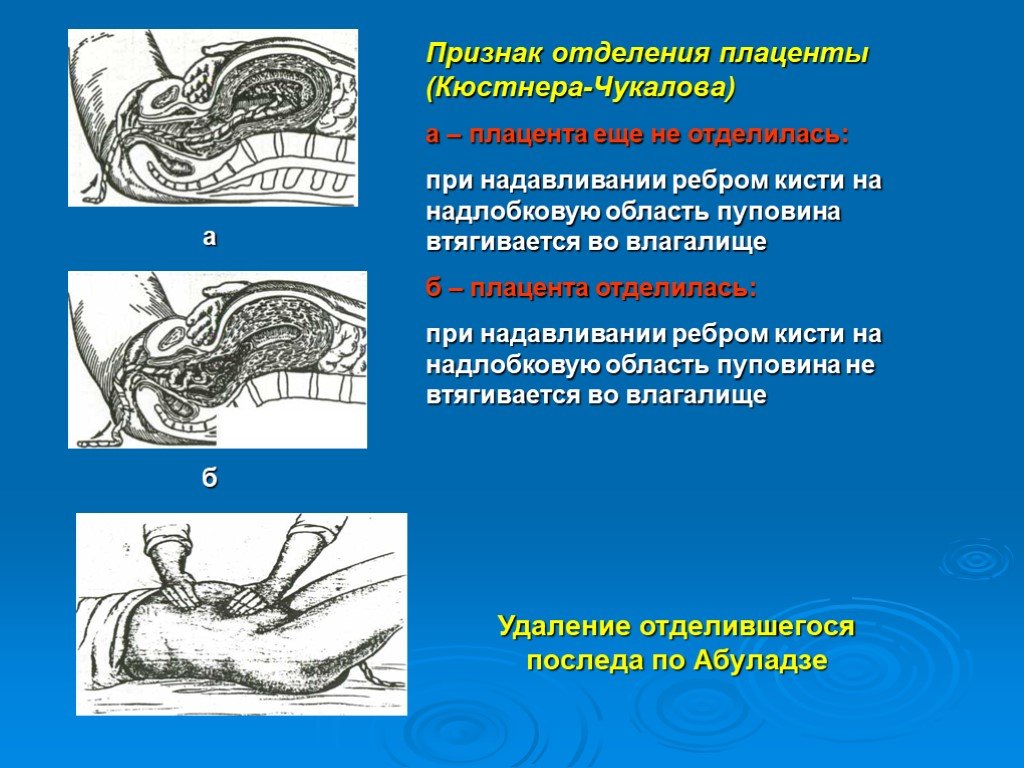
Другой опасный дефект — предлежание плаценты. В этом случае плацента располагается слишком низко в матке, перекрывая выход для плода. Это словно преграда на пути к финишу в марафоне — опасная и потенциально травматичная ситуация как для матери, так и для ребенка.
Аномалии пуповины также могут стать серьезной проблемой. Узлы, перекруты или неправильное прикрепление пуповины могут нарушить кровоток и поставить под угрозу жизнь плода. Представьте, что вы пытаетесь пить сок через соломинку, которая постоянно перегибается — примерно так же чувствует себя плод при проблемах с пуповиной.
Как выявить дефект последа?
Современная медицина предоставляет множество инструментов для диагностики проблем с последом. Ультразвуковое исследование (УЗИ) — это как подводная камера, позволяющая заглянуть в таинственный мир внутриутробного развития. С его помощью врачи могут оценить расположение плаценты, структуру пуповины и состояние околоплодных вод.
Доплерометрия — еще один важный метод диагностики. Он позволяет измерить скорость кровотока в сосудах плаценты и пуповины. Это похоже на измерение скорости течения реки — если поток слишком медленный или слишком быстрый, это может указывать на проблемы.
Анализы крови матери также могут дать важную информацию о состоянии плаценты. Некоторые гормоны и белки, выделяемые плацентой, могут сигнализировать о ее нарушенной функции. Это как сигналы SOS, которые посылает корабль, попавший в беду.
Последствия дефекта последа: что нужно знать будущим мамам
Дефект последа может иметь серьезные последствия как для матери, так и для плода. Задержка роста плода — одно из наиболее частых осложнений. Ребенок не получает достаточно питательных веществ и кислорода, что приводит к замедлению его развития. Это как попытка вырастить растение в бедной почве — оно будет чахнуть и отставать в росте.
Преждевременные роды — еще одно возможное последствие дефекта последа. Когда плацента не справляется со своей работой, организм может «решить», что пора заканчивать беременность раньше срока. Это похоже на эвакуацию с тонущего корабля — рискованно, но иногда необходимо для спасения жизни.

В тяжелых случаях дефект последа может привести к внутриутробной гибели плода. Это самый страшный сценарий, которого боятся все будущие родители. Поэтому так важно регулярно проходить обследования и внимательно следить за своим состоянием во время беременности.
Профилактика и лечение: есть ли шанс избежать проблем?
Хорошая новость заключается в том, что многие проблемы с последом можно предотвратить или минимизировать их последствия. Правильное питание, отказ от вредных привычек, регулярные физические упражнения — все это способствует формированию здорового последа. Это как уход за садом — чем лучше вы заботитесь о почве, тем здоровее будут растения.
При выявлении дефекта последа врачи могут назначить различные методы лечения. Это может включать прием лекарств для улучшения кровотока в плаценте, постельный режим для снижения нагрузки на организм матери, а в некоторых случаях — даже хирургическое вмешательство.
Важно помнить, что каждый случай уникален, и только квалифицированный врач может определить оптимальную стратегию ведения беременности при дефекте последа. Не стоит заниматься самолечением или игнорировать проблему — это может привести к печальным последствиям.
Эмоциональный аспект: как справиться со стрессом?
Диагноз «дефект последа» может вызвать сильный стресс у будущей мамы. Это нормальная реакция на потенциальную угрозу для ребенка. Однако важно помнить, что стресс сам по себе может негативно влиять на течение беременности. Поэтому необходимо найти способы справиться с тревогой и сохранить позитивный настрой.
Meditation, йога, общение с другими мамами, прошедшими через подобный опыт — все это может помочь снизить уровень стресса. Представьте, что вы капитан корабля, попавшего в шторм — паника только усугубит ситуацию, а спокойствие и уверенность помогут найти выход.
Помните, что современная медицина достигла больших успехов в ведении беременности с дефектом последа. Многие женщины, столкнувшиеся с этой проблемой, успешно вынашивают и рожают здоровых детей. Главное — своевременная диагностика, правильное лечение и позитивный настрой.

В заключение хочется сказать, что дефект последа — это серьезная, но преодолимая проблема. Знания, регулярное наблюдение у врача и забота о своем здоровье — вот ключи к успешному преодолению этого испытания. Помните, что вы не одиноки в этой борьбе — врачи, близкие и другие мамы готовы поддержать вас на этом непростом пути. Верьте в себя и в чудо жизни, которое растет внутри вас!
Виды и причины возникновения дефектов плаценты
Плацента — удивительный орган, настоящий природный шедевр, без которого невозможно представить развитие новой жизни. Но, как и любая сложная система, она может давать сбои. Дефекты плаценты — это не просто медицинский термин, это реальная угроза для будущего малыша и мамы. Давайте разберемся, какие виды дефектов существуют и почему они возникают. Готовы погрузиться в мир внутриутробных тайн?
Плацентарная недостаточность: когда «фабрика жизни» работает вполсилы
Представьте себе завод, который вдруг начинает производить меньше продукции. Примерно то же самое происходит при плацентарной недостаточности. Этот дефект последа характеризуется снижением способности плаценты выполнять свои основные функции: питание, дыхание, выведение продуктов обмена плода. Чем это грозит? Малыш может недополучать кислород и питательные вещества, что приводит к задержке роста и развития.
Причины этого явления разнообразны: от хронических заболеваний матери до вредных привычек. Курение, например, действует как медленный яд, постепенно ухудшая работу плаценты. А стресс? О, это настоящий враг №1 для будущих мам. Он способен вызвать спазм сосудов, ухудшая кровоснабжение плаценты. Помните историю о том, как от стресса у людей седеют волосы? Так вот, для плаценты стресс может быть еще более разрушительным.
Предлежание плаценты: когда расположение имеет значение
Иногда плацента решает «поселиться» не там, где нужно. Предлежание плаценты — это ситуация, когда она располагается в нижнем сегменте матки, частично или полностью перекрывая внутренний зев. Это все равно что припарковать машину посреди выезда из гаража — и выехать нельзя, и другим мешает.

Почему так происходит? Часто это связано с рубцами на матке после кесарева сечения или других операций. Представьте, что вы пытаетесь повесить картину на стену, но в одном месте обои отслаиваются. Естественно, вы выберете другое место. Так и плацента «выбирает» участок с лучшим кровоснабжением, даже если он расположен не совсем удачно.
Отслойка плаценты: когда связь нарушается
Отслойка плаценты — это как внезапный обрыв связи во время важного телефонного разговора. Плацента частично или полностью отделяется от стенки матки до рождения ребенка. Это может произойти на любом сроке беременности и представляет серьезную угрозу для жизни как малыша, так и мамы.
Причины отслойки могут быть разными: травмы, резкое падение артериального давления, инфекции. Иногда это происходит из-за неправильного образа жизни. Курение и алкоголь — настоящие «диверсанты», подрывающие связь между плацентой и маткой. А чрезмерные физические нагрузки? Они могут стать той самой соломинкой, которая ломает спину верблюда, или в нашем случае — нарушает целостность плаценты.
Инфаркт плаценты: когда «ткань жизни» умирает
Звучит пугающе, не правда ли? Инфаркт плаценты — это отмирание участка плацентарной ткани из-за нарушения кровоснабжения. Представьте, что в густонаселенном городе вдруг перекрыли движение по нескольким улицам. Что произойдет? Правильно, часть города окажется изолированной. То же самое происходит и с плацентой при инфаркте.
Причины этого явления часто связаны с заболеваниями сосудистой системы матери: гипертония, диабет, аутоиммунные заболевания. Иногда инфаркт плаценты может быть результатом тромбоза — образования кровяных сгустков в сосудах. Это как если бы в водопроводной трубе образовалась пробка — вода перестает поступать, и растения в вашем саду начинают чахнуть.
Гиперплазия плаценты: когда слишком много — не значит хорошо
Казалось бы, чем больше плацента, тем лучше для ребенка? Но не тут-то было! Гиперплазия плаценты — это чрезмерное разрастание плацентарной ткани. Представьте, что вы заказали пиццу, а вам привезли пять — вроде бы здорово, но куда девать лишнее?

Этот дефект последа может возникнуть из-за многоплодной беременности, сахарного диабета у матери или резус-конфликта. Иногда причиной становятся хромосомные аномалии плода. Гиперплазия плаценты может привести к преждевременным родам или осложнениям при родоразрешении. Это как если бы вы пытались протиснуть огромный чемодан через узкую дверь — процесс становится сложнее и рискованнее.
Аномалии прикрепления плаценты: когда «якорь» ведет себя непредсказуемо
Плацента должна прикрепляться к стенке матки определенным образом, но иногда она решает действовать по-своему. Различают три вида аномального прикрепления: placenta accreta (плацента слишком плотно прирастает к матке), placenta increta (врастает в мышечный слой) и placenta percreta (прорастает все слои матки). Звучит как названия инопланетных рас из фантастического фильма, не так ли?
Эти состояния чаще всего возникают у женщин, перенесших операции на матке, особенно кесарево сечение. Представьте, что вы пытаетесь приклеить обои на стену, где уже есть старый слой клея — новые обои могут прилипнуть слишком сильно. Так и плацента может чрезмерно «увлечься» и прирасти слишком глубоко. Это создает риск сильного кровотечения при родах и может потребовать хирургического вмешательства.
Кисты и опухоли плаценты: непрошеные гости
Иногда в плаценте могут образовываться кисты или опухоли. Это как непрошеные гости на вашей вечеринке — вроде бы и места занимают немного, но все равно мешают. Большинство таких образований безобидны, но некоторые могут нарушать функцию плаценты.
Причины их появления разнообразны: от гормональных нарушений до вирусных инфекций. Иногда они возникают без видимой причины, словно по велению злого волшебника. Важно помнить, что большинство кист и опухолей плаценты не представляют опасности для плода, но требуют пристального наблюдения врача.
Тромбоз сосудов плаценты: когда кровоток под угрозой
Представьте, что по шоссе, ведущему в город, вдруг перестали ездить машины из-за огромной пробки. Примерно то же самое происходит при тромбозе сосудов плаценты. Кровяные сгустки блокируют сосуды, нарушая кровоснабжение отдельных участков или всей плаценты.

Этот дефект последа может возникнуть из-за нарушений свертываемости крови у матери, аутоиммунных заболеваний или инфекций. Иногда причиной становится длительное пребывание в одном положении — помните, как врачи советуют больше двигаться во время длительных перелетов? То же самое касается и беременных женщин. Движение — это жизнь, особенно когда речь идет о кровотоке в плаценте.
Как предотвратить дефекты последа?
Теперь, когда мы разобрались с основными видами дефектов плаценты, возникает логичный вопрос: можно ли их предотвратить? К сожалению, волшебной таблетки, гарантирующей идеальную плаценту, не существует. Но есть ряд мер, которые могут значительно снизить риск возникновения проблем:
- Планирование беременности и предварительное обследование
- Отказ от вредных привычек
- Правильное питание и прием витаминов
- Умеренная физическая активность
- Регулярное посещение врача и своевременное выполнение всех назначенных исследований
Помните, что забота о здоровье плаценты — это забота о здоровье вашего будущего малыша. Относитесь к своему телу с любовью и вниманием, и оно отблагодарит вас здоровой беременностью и крепким ребенком. Ведь в конце концов, что может быть важнее, чем подарить миру новую жизнь?
Симптомы и диагностика аномалий плацентарного развития
Дефект последа — это как невидимый враг, который может подкрасться незаметно и нанести серьезный удар по здоровью мамы и малыша. Но не стоит паниковать раньше времени! Современная медицина вооружена целым арсеналом методов для выявления и борьбы с этим коварным противником. Как же распознать проблему и что делать, если возникли подозрения? Давайте разберемся по порядку.
Тревожные звоночки: когда стоит насторожиться
Симптомы дефекта последа могут быть такими же разнообразными, как узоры на снежинках — каждый случай уникален. Однако есть ряд «красных флажков», на которые стоит обратить внимание. Кровянистые выделения во время беременности — это как сигнал SOS с тонущего корабля. Они могут указывать на отслойку плаценты или ее предлежание. А что насчет болей в животе? Это словно стук в дверь, за которой может скрываться незваный гость — проблема с плацентой.
Недостаточный рост плода — еще один повод для беспокойства. Если ваш животик не растет так, как должен, это может быть признаком плацентарной недостаточности. Представьте, что вы пытаетесь вырастить цветок в маленьком горшке — рано или поздно ему станет тесно. Так и малышу может не хватать питания из-за проблем с плацентой.
Диагностический квест: как врачи раскрывают тайны плаценты
Выявление дефекта последа — это настоящий детективный процесс, где врач играет роль Шерлока Холмса. Какие же инструменты есть в его распоряжении? Начнем с УЗИ — это как волшебное зеркало, позволяющее заглянуть в таинственный мир внутриутробного развития. С его помощью можно оценить размер и расположение плаценты, структуру пуповины и количество околоплодных вод.
Доплерометрия — еще один важный метод диагностики. Это как измерение скорости течения реки: если поток слишком быстрый или медленный, значит, что-то не так. Доплер позволяет оценить кровоток в сосудах плаценты и пуповины, выявляя нарушения в их работе.
А что насчет анализов крови? Они могут рассказать о состоянии плаценты не меньше, чем детектор лжи о преступнике. Уровень гормонов и специфических белков может указывать на проблемы с функционированием этого важного органа. Например, повышенный уровень альфа-фетопротеина может свидетельствовать о нарушении целостности плаценты.
Невидимая угроза: когда симптомы отсутствуют
Иногда дефект последа может протекать бессимптомно, как шпион, проникший в тыл врага. В таких случаях только регулярные обследования могут выявить проблему. Вот почему так важно не пропускать визиты к врачу, даже если вы чувствуете себя прекрасно. Это как регулярная проверка автомобиля — лучше предотвратить поломку, чем потом ремонтировать в экстренном порядке.
Исследования показывают, что до 30% случаев плацентарной недостаточности протекают без явных симптомов на ранних стадиях. Это как айсберг, большая часть которого скрыта под водой. Только опытный «капитан» — ваш врач — может вовремя заметить опасность и скорректировать курс.

Высокие технологии на страже здоровья
Современная медицина не стоит на месте, и в арсенале врачей появляются все новые методы диагностики дефектов последа. Например, 3D и 4D УЗИ позволяют получить объемное изображение плаценты и оценить ее структуру с невероятной точностью. Это как разница между черно-белой фотографией и голографическим изображением — уровень детализации просто поражает!
МРТ также становится все более популярным методом диагностики в акушерстве. Оно позволяет получить детальное изображение плаценты и окружающих тканей, что особенно важно при подозрении на ее врастание. Это словно рентгеновское зрение супергероя, только в медицинском мире.
Ранняя диагностика: ключ к успеху
Чем раньше выявлен дефект последа, тем больше шансов на благополучный исход беременности. Это как обнаружить течь в лодке, когда вы еще недалеко от берега — у вас будет время принять меры. Вот почему так важны регулярные обследования, начиная с самых ранних сроков беременности.
Первый скрининг обычно проводится на 11-13 неделе. Это как первый урок в школе — закладывается фундамент для дальнейшего наблюдения. Затем обследования проводятся во втором и третьем триместрах. Каждое из них — как контрольная работа, позволяющая оценить, как развивается ситуация.
Что делать, если обнаружен дефект последа?
Обнаружение дефекта последа — это не приговор, а сигнал к действию. Как говорится, предупрежден — значит вооружен. Тактика ведения беременности будет зависеть от типа и степени выраженности проблемы. В некоторых случаях достаточно более тщательного наблюдения и коррекции образа жизни. Это как перейти на здоровое питание и регулярные тренировки — маленькие изменения могут дать большой результат.
В более серьезных ситуациях может потребоваться медикаментозное лечение или даже госпитализация. Не пугайтесь — это как отправиться в спа-отель, только с медицинским уклоном. Вы будете под постоянным наблюдением специалистов, готовых в любой момент прийти на помощь.
Психологический аспект: как справиться со стрессом
Узнав о дефекте последа, многие будущие мамы испытывают сильный стресс. Это нормальная реакция, но важно помнить, что стресс сам по себе может негативно влиять на течение беременности. Как же справиться с этим? Представьте, что вы капитан корабля, попавшего в шторм. Паника только усугубит ситуацию, а спокойствие и уверенность помогут найти выход.
Медитация, йога, общение с другими мамами, прошедшими через подобный опыт — все это может помочь снизить уровень тревоги. Помните, что позитивный настрой — это не просто красивые слова, а реальный фактор, влияющий на исход беременности. Исследования показывают, что женщины с оптимистичным настроем лучше справляются с осложнениями беременности.
Мифы и реальность: развенчиваем заблуждения
Вокруг темы дефектов последа существует немало мифов. Например, многие считают, что если у женщины была проблема с плацентой в первой беременности, то она обязательно повторится и во второй. Это не так! Каждая беременность уникальна, как отпечаток пальца. Да, риск может быть повышен, но это не значит, что проблема неизбежна.
Другое распространенное заблуждение — что дефект последа всегда приводит к преждевременным родам или кесареву сечению. На самом деле, многое зависит от типа и степени выраженности проблемы. В некоторых случаях удается доносить беременность до срока и родить естественным путем. Это как фильм с непредсказуемым сюжетом — финал может оказаться совсем не таким, каким вы его представляли.
Взгляд в будущее: новые горизонты диагностики
Наука не стоит на месте, и в будущем нас ждут еще более совершенные методы диагностики дефектов последа. Уже сейчас ведутся разработки неинвазивных тестов, позволяющих выявить проблемы с плацентой на самых ранних сроках. Представьте, что у вас есть магический кристалл, способный предсказать будущее — примерно такими и будут эти тесты.
Искусственный интеллект также приходит на помощь врачам. Компьютерные алгоритмы способны анализировать огромные массивы данных и выявлять малейшие отклонения, которые могут ускользнуть от человеческого глаза. Это как иметь целую армию экспертов, работающих 24/7 над вашим случаем.
В заключение хочется сказать, что диагностика дефектов последа — это сложный, но увлекательный процесс, в котором объединяются передовые технологии и человеческий опыт. Помните, что ваше активное участие и внимательное отношение к своему здоровью играют не менее важную роль, чем работа врачей. Вместе мы сможем справиться с любыми трудностями и подарить миру еще одну счастливую улыбку новорожденного!

Риски для матери и ребенка при патологиях последа
Дефект последа — это не просто медицинский термин, а серьезная угроза для здоровья и жизни как матери, так и малыша. Но что же такое послед и почему его состояние настолько важно? Послед, или плацента, — это уникальный орган, который формируется во время беременности и служит жизненно важным связующим звеном между матерью и плодом. Представьте себе плаценту как космическую станцию, обеспечивающую все необходимое для растущего «космонавта» в утробе. Она снабжает кислородом, питательными веществами, выводит продукты обмена и даже защищает от вредных воздействий. Но что происходит, когда в работе этой сложной системы возникают сбои?
Дефект последа может проявляться в различных формах, каждая из которых несет свои риски. Одна из наиболее опасных патологий — предлежание плаценты. Это состояние, при котором плацента располагается в нижнем сегменте матки, частично или полностью перекрывая внутренний зев. Звучит сложно? Представьте, что выход из «космической станции» оказался заблокирован. Это создает серьезную угрозу кровотечения во время беременности и родов. А кровотечение — это не шутки, оно может привести к анемии у матери, преждевременным родам и даже угрожать жизни обоих.
Другая коварная патология — плацентарная недостаточность. При этом состоянии плацента не справляется со своими функциями в полном объеме. Это как если бы системы жизнеобеспечения на нашей воображаемой космической станции работали вполсилы. Результат? Плод не получает достаточно кислорода и питательных веществ, что может привести к задержке роста, гипоксии и даже внутриутробной гибели. Звучит пугающе, не так ли? Но знание — это сила, и понимание рисков позволяет вовремя принять меры.
Факторы риска и профилактика
Кто же в группе риска по развитию дефектов последа? Факторы разнообразны: возраст матери (как слишком юный, так и преклонный), курение, алкоголь, наркотики, хронические заболевания матери (гипертония, диабет), многоплодная беременность. Но не стоит паниковать! Современная медицина вооружена знаниями и технологиями для своевременного выявления и коррекции патологий плаценты.

Регулярное наблюдение у врача, УЗИ-скрининги, допплерометрия — все это позволяет держать руку на пульсе состояния плаценты. А что может сделать сама будущая мама? Многое! Правильное питание, отказ от вредных привычек, умеренная физическая активность, контроль уровня стресса — все это вносит свой вклад в здоровье плаценты. Помните, ваше тело — это среда обитания для растущей новой жизни, и от вас зависит, насколько благоприятной она будет.
Диагностика и лечение
Как же выявить дефект последа? Ультразвуковое исследование — это глаза врача, позволяющие заглянуть в таинственный мир внутриутробного развития. УЗИ позволяет оценить расположение, размеры, структуру плаценты. Допплерометрия, в свою очередь, дает информацию о кровотоке в сосудах плаценты и пуповины. Это как если бы мы могли измерить скорость и объем поставок на нашу космическую станцию.
А что делать, если дефект последа все-таки обнаружен? Лечение зависит от типа и степени выраженности патологии. При плацентарной недостаточности может быть назначена медикаментозная терапия, направленная на улучшение маточно-плацентарного кровотока. В случае предлежания плаценты может потребоваться госпитализация и даже оперативное родоразрешение. Но не стоит отчаиваться! Современная медицина творит чудеса, и большинство беременностей с патологиями плаценты при правильном ведении заканчиваются благополучно.
Психологический аспект
Нельзя забывать и о психологическом состоянии будущей мамы. Диагноз «дефект последа» может вызвать тревогу и страх. Это нормально! Но важно помнить, что стресс — не лучший помощник в борьбе с любыми осложнениями беременности. Методы релаксации, общение с психологом, поддержка близких — все это помогает сохранить душевное равновесие. Помните, ваше спокойствие — это спокойствие вашего малыша.
Исследования и перспективы
Наука не стоит на месте, и исследования в области патологий плаценты продолжаются. Ученые работают над новыми методами диагностики и лечения. Например, изучается возможность использования стволовых клеток для улучшения функции плаценты при плацентарной недостаточности. Ведутся разработки новых лекарственных препаратов, способных улучшить маточно-плацентарный кровоток. Все это дает надежду на то, что в будущем дефекты последа станут менее опасными и более управляемыми состояниями.

В заключение хочется сказать: беременность — это удивительное путешествие, полное открытий и неожиданностей. Дефект последа может стать серьезным испытанием на этом пути, но знание, внимательное отношение к своему здоровью и своевременная медицинская помощь позволяют преодолеть эти трудности. Помните, вы не одни в этом путешествии. Врачи, близкие, современная медицина — все это ваши союзники в борьбе за здоровье вашего малыша. Берегите себя и будьте счастливы!
Современные методы лечения и профилактики плацентарной недостаточности
Плацентарная недостаточность – это не приговор, а вызов, который современная медицина готова принять. Но как же бороться с этим коварным дефектом последа? Представьте, что плацента – это высокотехнологичный завод по производству всего необходимого для растущего малыша. Что делать, если производство даёт сбой? Нужно оптимизировать процессы, улучшить поставки и, возможно, провести модернизацию. Именно так и поступают врачи, разрабатывая стратегию лечения.
Первым делом, конечно, нужно точно определить, с чем мы имеем дело. Диагностика плацентарной недостаточности – это целый комплекс мероприятий. УЗИ с допплерометрией – словно рентген для нашего воображаемого завода. Оно позволяет оценить структуру плаценты, кровоток в её сосудах и сосудах пуповины. Кардиотокография (КТГ) даёт информацию о состоянии плода – как он реагирует на существующие условия. А биохимические маркеры в крови матери могут рассказать о функциональном состоянии плаценты не хуже, чем датчики на производстве.
Медикаментозная терапия: тонкая настройка системы
Когда диагноз поставлен, в ход идёт целый арсенал лекарственных средств. Но как же они работают? Давайте разберёмся. Антикоагулянты и дезагреганты – это как смазка для механизмов нашего завода. Они улучшают микроциркуляцию в плаценте, предотвращая образование микротромбов. Низкомолекулярные гепарины, аспирин в малых дозах – вот герои этого фронта.
А что насчёт доставки кислорода? Тут на помощь приходят вазодилататоры. Эти препараты расширяют сосуды, увеличивая приток крови к плаценте. Представьте, что мы расширяем дороги, ведущие к нашему заводу – грузовики с сырьём и готовой продукцией теперь могут двигаться быстрее и эффективнее.
Немаловажную роль играют и метаболические препараты. Они словно оптимизируют сами производственные процессы, улучшая обмен веществ в плаценте. Актовегин, кокарбоксилаза – эти средства помогают плаценте работать эффективнее даже в условиях недостатка кислорода.
Немедикаментозные методы: поддержка извне
Но одними лекарствами сыт не будешь, верно? Современная медицина предлагает целый ряд немедикаментозных методов лечения плацентарной недостаточности. Гипербарическая оксигенация – это как если бы мы поместили наш завод в атмосферу с повышенным содержанием кислорода. Плацента и плод получают дополнительный кислород, что особенно важно при тяжёлых формах недостаточности.
Плазмаферез – ещё одна интересная методика. Она позволяет очистить кровь матери от вредных веществ, улучшая тем самым условия для работы плаценты. Это словно мы проводим генеральную уборку на производстве, убирая всё лишнее и вредное.
А что насчёт физических методов? Лечебная физкультура, массаж, иглорефлексотерапия – все эти методики направлены на улучшение кровообращения в организме матери. Представьте, что мы не только оптимизируем работу завода, но и улучшаем всю инфраструктуру вокруг него.
Профилактика: лучше предупредить, чем лечить
Но знаете что? Лучший способ борьбы с плацентарной недостаточностью – это её профилактика. И тут многое зависит от самой будущей мамы. Правильное питание – это фундамент здоровья плаценты. Достаточное количество белка, витаминов и микроэлементов обеспечивает плаценту всем необходимым для нормального развития и функционирования.
Физическая активность – ещё один важный аспект. Умеренные физические нагрузки улучшают кровообращение во всём организме, в том числе и в плаценте. Это как если бы мы регулярно проводили профилактическое обслуживание нашего завода – всё работает гладко и без сбоев.
Отказ от вредных привычек – это просто must-have. Курение, алкоголь, наркотики – все эти факторы негативно влияют на развитие и функционирование плаценты. Это всё равно что запустить на производство вредные химические вещества – ничего хорошего из этого не выйдет.
Инновационные подходы: взгляд в будущее
Наука не стоит на месте, и в области лечения дефектов последа появляются новые, порой революционные методы. Одно из перспективных направлений – использование стволовых клеток. Исследования показывают, что введение мезенхимальных стволовых клеток может улучшить функцию плаценты при её недостаточности. Это словно мы запускаем на нашем заводе новую, суперсовременную производственную линию.
Генная терапия – ещё одно многообещающее направление. Учёные работают над методами коррекции генетических дефектов, которые могут приводить к плацентарной недостаточности. Представьте, что мы можем перепрограммировать наш завод на молекулярном уровне, устраняя все возможные сбои.
А как насчёт нанотехнологий? Разрабатываются наночастицы, способные доставлять лекарства непосредственно в плаценту, минимизируя побочные эффекты для матери и плода. Это как если бы мы могли отправлять микроскопических ремонтников прямо в нужное место нашего завода.
Психологический аспект: сила мысли
Нельзя забывать и о психологическом состоянии будущей мамы. Стресс – один из факторов риска развития плацентарной недостаточности. Поэтому методы психологической коррекции и релаксации становятся неотъемлемой частью комплексного лечения. Медитация, йога, арт-терапия – все эти методики помогают снизить уровень стресса и улучшить общее состояние организма.
Интересно, что некоторые исследования показывают связь между позитивным настроем будущей мамы и лучшим функционированием плаценты. Так что позитивное мышление – это не просто красивые слова, а реальный инструмент в борьбе с дефектами последа.
В конечном счёте, лечение плацентарной недостаточности – это комплексный процесс, требующий индивидуального подхода. Современная медицина предлагает широкий спектр методов, от традиционной медикаментозной терапии до инновационных подходов. И помните: ваш организм – удивительная самонастраивающаяся система. Дайте ему правильную поддержку, и он сделает всё возможное для здоровья вашего малыша.

Особенности ведения беременности при дефектах плаценты
Дефект последа – это как подводный камень в море беременности. Вроде бы плывешь себе спокойно, а тут – бац! – и неожиданное препятствие. Но не стоит паниковать! С правильным подходом и этот риф можно обойти. Итак, как же вести беременность при дефектах плаценты? Давайте разберемся вместе, шаг за шагом, словно составляя карту для нашего морского путешествия.
Для начала, что же такое дефект последа? Это целый спектр нарушений в структуре или функции плаценты. Представьте, что плацента – это высокотехнологичный завод, обеспечивающий малыша всем необходимым. При дефекте последа какой-то цех этого завода работает не в полную силу или вовсе простаивает. Результат? Ребенок может недополучать кислород, питательные вещества, или, наоборот, в его организм могут проникать вредные вещества. Неприятно, согласитесь? Но не спешите опускать руки – современная медицина знает, как с этим бороться!
Диагностика: ключ к успеху
Первым делом нужно точно определить, с чем мы имеем дело. Ведение беременности при дефектах плаценты начинается с тщательной диагностики. УЗИ – это как подводная камера для нашего моря беременности. Оно позволяет оценить структуру плаценты, ее расположение, толщину. Допплерометрия – еще один важный инструмент. С его помощью врачи оценивают кровоток в сосудах плаценты и пуповины. Это словно мы проверяем, насколько хорошо работают конвейерные ленты нашего воображаемого завода.
Но и это еще не все! Кардиотокография (КТГ) позволяет оценить состояние плода, его реакцию на сокращения матки. А биохимические маркеры в крови матери могут рассказать о функциональном состоянии плаценты не хуже, чем показания датчиков на производстве. Все эти методы вместе дают врачам полную картину происходящего и позволяют разработать оптимальную тактику ведения беременности.
Режим дня: балансируя на волнах
Итак, диагноз поставлен. Что дальше? Правильный режим дня – это как умение держать баланс на доске для серфинга. При дефектах последа особенно важно соблюдать режим труда и отдыха. Чрезмерные физические нагрузки могут ухудшить кровоснабжение плаценты, но и полный отказ от активности тоже не выход. Золотая середина – вот к чему нужно стремиться.

Сон – это отдельная песня. Полноценный ночной сон и дневной отдых помогают улучшить кровообращение во всем организме, в том числе и в плаценте. Представьте, что вы даете своему внутреннему заводу время на профилактику и мелкий ремонт. Разве не здорово?
Питание: заправка для двоих
А теперь поговорим о еде. При дефектах последа питание играет crucial роль. Это как заправка для нашего корабля – выбрать нужно правильное топливо и в нужном количестве. Белок – строительный материал для растущего организма. Его источники – нежирное мясо, рыба, яйца, бобовые. Сложные углеводы обеспечивают энергией – цельнозерновые продукты, овощи, фрукты. А жиры? Они тоже нужны, особенно омега-3 жирные кислоты, которые содержатся в рыбе, льняном масле, грецких орехах.
Не забываем про витамины и микроэлементы! Фолиевая кислота, железо, кальций, магний – все это необходимо для правильного формирования и функционирования плаценты. Представьте, что вы снабжаете свой завод всеми необходимыми материалами для бесперебойной работы. Звучит логично, не так ли?
Медикаментозная поддержка: тонкая настройка системы
Теперь о серьезном – о лекарствах. При дефектах последа часто требуется медикаментозная поддержка. Но не пугайтесь! Современные препараты – это не молот, а скальпель, позволяющий тонко настроить работу организма. Что же может назначить врач?
- Антикоагулянты и дезагреганты – улучшают микроциркуляцию в плаценте, предотвращая образование микротромбов.
- Вазодилататоры – расширяют сосуды, увеличивая приток крови к плаценте.
- Метаболические препараты – улучшают обмен веществ в плаценте.
- Витаминно-минеральные комплексы – обеспечивают организм необходимыми веществами.
Важно помнить: все препараты должны назначаться только врачом! Самолечение при беременности – это как попытка отремонтировать двигатель самолета во время полета. Рискованно, не находите?
Мониторинг: держим руку на пульсе
При дефектах последа особенно важен регулярный мониторинг состояния матери и плода. Это как система навигации на нашем корабле – позволяет вовремя заметить отклонения от курса и принять меры. Что же входит в такой мониторинг?

- Регулярные осмотры акушера-гинеколога – не реже раза в две недели, а при необходимости и чаще.
- УЗИ – обычно проводится чаще, чем при нормально протекающей беременности.
- Допплерометрия – для оценки кровотока в сосудах плаценты и пуповины.
- КТГ – для оценки состояния плода.
- Анализы крови и мочи – для контроля общего состояния организма матери.
Все эти исследования позволяют врачу своевременно корректировать тактику ведения беременности. Это как если бы у капитана корабля была возможность постоянно получать информацию о состоянии каждой детали судна.
Психологический аспект: спокойствие, только спокойствие!
Нельзя забывать и о психологическом состоянии будущей мамы. Стресс – один из факторов, который может усугубить дефекты последа. Поэтому важно научиться управлять своими эмоциями. Методы релаксации, медитация, йога – все это может помочь снизить уровень стресса. Представьте, что вы учитесь управлять волнами своих эмоций, становясь настоящим мастером серфинга в море беременности.
Важно также помнить о поддержке близких. Поделитесь своими переживаниями с партнером, родными. Не стесняйтесь обращаться за помощью к психологу. Ведь спокойная мама – это счастливый малыш!
Подготовка к родам: финишная прямая
По мере приближения к сроку родов тактика ведения беременности может меняться. При некоторых дефектах последа, например, предлежании плаценты, может потребоваться плановое кесарево сечение. В других случаях возможны естественные роды, но под тщательным контролем врачей. Помните: ваша задача – довериться профессионалам и сохранять спокойствие.
Подготовка к родам при дефектах последа может включать дополнительные обследования, консультации специалистов. Это как финальная проверка корабля перед входом в порт – нужно убедиться, что все системы работают правильно.
В конечном итоге, ведение беременности при дефектах плаценты – это сложный, но вполне выполнимый процесс. С современными методами диагностики и лечения, правильным подходом и позитивным настроем, вы сможете преодолеть все трудности и привести свой корабль в гавань материнства. Помните: каждая беременность уникальна, и то, что подходит одной женщине, может не подойти другой. Поэтому так важно внимательно следить за своим состоянием и всегда быть на связи с врачом. Вместе вы сможете написать свою собственную историю успешной беременности, несмотря на все подводные камни!
Прогноз и реабилитация после родов с патологией последа
Роды позади, малыш на руках, но что дальше? Если беременность осложнялась дефектом последа, послеродовой период может таить в себе ряд особенностей. Давайте разберемся, что ждет молодую маму и как сделать восстановление максимально комфортным и безопасным. Представьте, что ваш организм – это космический корабль, вернувшийся из долгого и непростого путешествия. Теперь нужно провести диагностику всех систем и, возможно, кое-что подлатать.
Первые дни после родов: внимание к деталям
Сразу после родов врачи будут пристально следить за вашим состоянием. Почему? Дефект последа повышает риск послеродовых кровотечений. Это как если бы в нашем космическом корабле обнаружилась небольшая утечка топлива – вроде бы мелочь, а может привести к серьезным последствиям. Поэтому в первые дни вам могут назначить дополнительные анализы крови, УЗИ матки, а в некоторых случаях – и более серьезные исследования.
Что конкретно будут проверять? Во-первых, сокращение матки. При патологиях плаценты есть риск, что матка будет сокращаться недостаточно интенсивно, что может привести к кровотечению. Во-вторых, общее состояние организма: уровень гемоглобина, свертываемость крови, наличие признаков воспаления. Это как полная диагностика всех систем нашего корабля после приземления.
Восстановление гормонального фона: танцы с гормонами
Одна из ключевых задач послеродового периода – восстановление гормонального баланса. При дефектах последа этот процесс может быть нарушен. Представьте, что гормоны – это музыканты в оркестре. После родов им нужно снова научиться играть слаженно, а дирижер (гипофиз) должен восстановить контроль над ситуацией.
Что это значит на практике? Возможно, вам потребуется гормональная терапия. Не пугайтесь этих слов! Современные препараты позволяют тонко настроить работу эндокринной системы, минимизируя побочные эффекты. Это может быть заместительная терапия эстрогенами или прогестероном, а в некоторых случаях – и препараты, стимулирующие работу щитовидной железы.

Борьба с анемией: пополняем запасы
Дефект последа часто приводит к развитию анемии у матери. Это как если бы наш космический корабль вернулся на Землю с почти пустыми баками. Как решить эту проблему? Во-первых, диета. Продукты, богатые железом – красное мясо, печень, шпинат, бобовые – должны стать вашими лучшими друзьями. Но одной диеты может быть недостаточно. Врач, скорее всего, назначит вам препараты железа, возможно, в комбинации с витамином C для лучшего усвоения.
Интересный факт: исследования показывают, что внутривенное введение железа может быть более эффективным в послеродовом периоде, чем пероральный прием. Это как если бы мы заправляли наш корабль не обычным способом, а использовали специальный скоростной метод.
Восстановление иммунитета: укрепляем защиту
Патологии плаценты могут ослабить иммунную систему матери. Представьте, что защитный щит вашего космического корабля поврежден, и теперь его нужно восстановить. Как это сделать? Во-первых, правильное питание. Продукты, богатые витамином C, цинком, селеном, должны быть на вашем столе ежедневно. Во-вторых, умеренные физические нагрузки. Да-да, движение – это жизнь, и для иммунитета тоже!
Некоторые исследования показывают эффективность пробиотиков в восстановлении иммунитета после родов. Это как если бы мы заселили наш корабль дружественными микроорганизмами, которые помогают бороться с вредителями. Но помните: любые добавки нужно принимать только после консультации с врачом.
Профилактика тромбозов: держим кровь в тонусе
Дефект последа повышает риск тромбообразования в послеродовом периоде. Это как если бы в топливной системе нашего корабля образовались сгустки, которые мешают нормальной циркуляции. Что делать? Во-первых, больше двигаться. Даже простая ходьба помогает улучшить кровообращение. Во-вторых, носить компрессионное белье. Да, оно не самое удобное, зато очень полезное!
В некоторых случаях врач может назначить антикоагулянтную терапию. Не пугайтесь сложного названия – это препараты, которые препятствуют образованию тромбов. Представьте, что вы добавляете в топливо вашего корабля специальную присадку, которая не дает ему густеть и образовывать сгустки.
Восстановление репродуктивной функции: планируем будущее
Многих женщин волнует вопрос: а смогу ли я снова забеременеть после патологии плаценты? Хорошая новость: в большинстве случаев ответ положительный. Но нужно дать организму время на восстановление. Это как капитальный ремонт нашего космического корабля – нужно время, чтобы все системы снова работали как часы.
Сколько нужно ждать? Все индивидуально, но обычно рекомендуется подождать минимум год. За это время нужно пройти ряд обследований: УЗИ органов малого таза, анализы на гормоны, возможно, гистероскопию. Это как полная диагностика всех систем корабля перед новым полетом.
Психологическая реабилитация: исцеляем душу
Нельзя забывать и о психологическом аспекте восстановления. Роды с осложнениями могут оставить эмоциональный след. Это нормально! Представьте, что вы пережили турбулентность во время космического полета – даже самый опытный астронавт может испытывать стресс после такого.
Что делать? Во-первых, не держать эмоции в себе. Поговорите с близкими, не стесняйтесь обратиться к психологу. Многим помогают группы поддержки для мам, перенесших осложненные роды. Это как встреча космонавтов после полета – обмен опытом и взаимная поддержка творят чудеса.
Физическая реабилитация: возвращаем форму
Последний, но не менее важный аспект – физическое восстановление. После родов, особенно осложненных, мышцы тазового дна могут быть ослаблены. Это как если бы в нашем космическом корабле повредилась система стабилизации. Что делать? Упражнения Кегеля – ваш лучший друг! Начинать нужно осторожно, постепенно увеличивая нагрузку.
Кроме того, важно восстановить общий тонус мышц. Плавание, йога, пилатес – выбирайте то, что вам по душе. Только помните: любые физические нагрузки нужно согласовывать с врачом. Это как получить «добро» от инженеров перед тем, как запустить двигатели корабля на полную мощность.
В заключение хочется сказать: реабилитация после родов с патологией последа – это процесс, требующий терпения и внимания к своему организму. Но с правильным подходом и поддержкой специалистов вы сможете не только восстановиться, но и стать сильнее, чем прежде. Помните: каждая женщина уникальна, и ваш путь восстановления может отличаться от других. Слушайте свое тело, не стесняйтесь задавать вопросы врачам и верьте в себя. Вы уже совершили подвиг, подарив жизнь новому человеку, несмотря на все трудности. Теперь пришло время позаботиться о себе, чтобы быть здоровой и счастливой мамой для своего малыша!