Содержание
Выпадение и опущение органов малого таза
Среди гинекологических заболеваний около 30% приходится на опущение и выпадение органов малого таза. С каждым годом эта патология прогрессирует и омолаживается, от нее страдают не только пожилые и уже рожавшие женщины. Все чаще она наблюдается даже у молодых, нерожавших девушек.
Опущение и выпадение органов малого таза — заболевание, при котором нарушается размещение матки и стенок влагалища и наблюдается перемещение половых органов к влагалищному входу или они выпадают за его пределы.
Опущение и выпадение матки и других органов или пролапс является прогрессирующим заболеванием, но изначально протекает довольно медленно и без ярко выраженных симптомов, поэтому его замечают на более поздних стадиях.
Стадии развития пролапса тазовых органов:
- 1-я стадия – шейка матки опускается до половины влагалища;
- 2-я стадия – половые органы опускаются до влагалищного входа;
- 3-я стадия – тело матки еще находится во влагалище, а шейка матки и стенки влагалища уже выпадают наружу;
- 4-я стадия – на этой стадии наблюдается опущение матки и стенок за пределы влагалища.

Причины опущения тазовых органов:
- сложные, длительные роды, которые приводят к травмированию тазового дна;
- в организме вырабатывается недостаточно стероидов и эстрогенов;
- недостаточность соединительных тканей;
- болезни, при которых часто повышается внутрибрюшное давление, нарушается кровообращение или обменные процессы;
- ожирение нередко становится причиной опущения матки и стенок влагалища;
- при малоподвижном образе также высок риск возникновения пролапса органов малого таза.
Симптомы пролапса органов малого таза
Чтобы как можно раньше обнаружить опущение матки и стенок влагалища и своевременно обратиться к врачу, необходимо обращать внимание на следующие признаки патологии:
- В начальной стадии заболевания при половом акте возникают болезненные ощущения.
- Все чаще, особенно в конце дня или после тяжелой работы, чувствуется, как будто в матке находится чужеродное тело, появляется дискомфорт и тяжесть в нижнем отделе живота.

- Начинаются проблемы с мочеиспусканием – ощущения частых позывов, затруднение мочеиспускания или недержание мочи.
- Проблемы с прямой кишкой – появление запоров, трудности при испражнении или недержание кала и метеоризмы.
- При выпадении матки возникает ощущение постороннего тела в промежности, затрудняющего ходьбу. Если на этой стадии не обратиться за врачебной помощью, то половые органы будут постоянно выпадать при любом движении, при кашле или даже смехе. Из-за трения матки и стенок влагалища об одежду на них появляются трещинки и язвочки.
Чтобы избежать тяжелых последствий, необходимо при первых признаках обращаться к специалистам, которые диагностируют заболевание и назначат наиболее эффективное лечение пролапса органов малого таза.
Лечение при опущении матки и влагалищных стенок
Оно может быть консервативным или оперативным:
- При 1 и 2 стадии назначается консервативное лечение, включающее в себя лечебную гимнастику и специальные упражнения.
 В этот период женщинам запрещается поднимать тяжести от 3-х кг и выполнять тяжелую работу. Также разрабатывается диета для нормализации работы кишечника. Если определяется нехватка эстрогенов, назначают свечки или специальный крем.
В этот период женщинам запрещается поднимать тяжести от 3-х кг и выполнять тяжелую работу. Также разрабатывается диета для нормализации работы кишечника. Если определяется нехватка эстрогенов, назначают свечки или специальный крем. - Операция назначается на 3 и 4 стадии выпадения матки и других органов. В зависимости от степени развития заболевания, состояния половых органов, особенностей организма женщины и некоторых других факторов специалистами выбирается вид оперативного вмешательства.
Если операция невозможна по медицинским показаниям, то женщинам назначают специальные бандажи и пессарии – резиновые или пластиковые влагалищные кольца.
Опущение, выпадение половых органов — Акушерство и гинекология — Отделения
Пролапс гениталий — это патологический процесс, при котором наблюдается опущение или выпадение внутренних женских половых органов (влагалища, матки, придатков). Это заболевание развивается, как правило, постепенно. Зачастую женщина не обращает внимание на первые признаки ослабления связок и мышц или стесняется обращаться к гинекологу со своими подозрениями. Из-за пролапса половых органов могут возникать вторичные заболевания, нарушается кровообращение во всех органах, занимающих тазовое пространство. Женщина не может вести нормальную половую и социальную жизнь.
Зачастую женщина не обращает внимание на первые признаки ослабления связок и мышц или стесняется обращаться к гинекологу со своими подозрениями. Из-за пролапса половых органов могут возникать вторичные заболевания, нарушается кровообращение во всех органах, занимающих тазовое пространство. Женщина не может вести нормальную половую и социальную жизнь.
Пролапс влагалища и других половых органов возникает чаще всего после трудных родов
- гормональные сбои;
- ожирение;
- работа, связанная с поднятием тяжестей;
- физическое переутомление;
- анатомические нарушения расположения внутренних половых органов и связочного аппарата;
- гинекологические операции;
- хронические запоры;
- врожденная слабость мышц тазового дна;
- наследственные аномалии;
- климакс;
- потеря веса за короткий промежуток времени;
- хронический кашель.
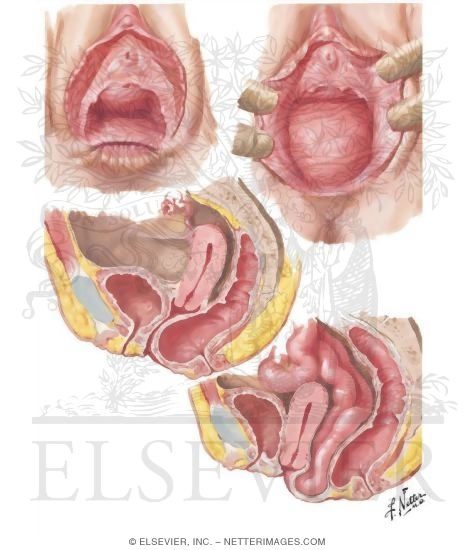
Толчком к развитию пролапса гениталий могут стать тяжелые роды, но первые симптомы патологии не всегда заметны. Женщина может отмечать нарушения мочеиспускания, дискомфорт во время полового акта, незначительное подтекание мочи в момент смеха или физического напряжения.
При преимущественном пролапсе стенок влагалища пациентки отмечают следующие нарушения:
- чувство неполного опорожнения прямой кишки или мочевого пузыря;
- частые позывы к мочеиспусканию;
- боли в пояснице, крестце;
- ощущение тяжести, постороннего предмета в промежности;
- недержание мочи при кашле, чихании, смехе, половом акте.
Все эти патологические признаки могут появляться в довольно молодом возрасте, до 25–30 лет. Вопреки распространенному мнению, пролапс гениталий начальной стадии встречается даже у молодых женщин, поэтому не стоит откладывать в дальний ящик поход к доктору и борьбу с выпадением женских половых органов.
Выпадение влагалища после родов возникает вследствие перерастяжения мышц, разрыва промежности или некачественного ушивания тканей половых органов.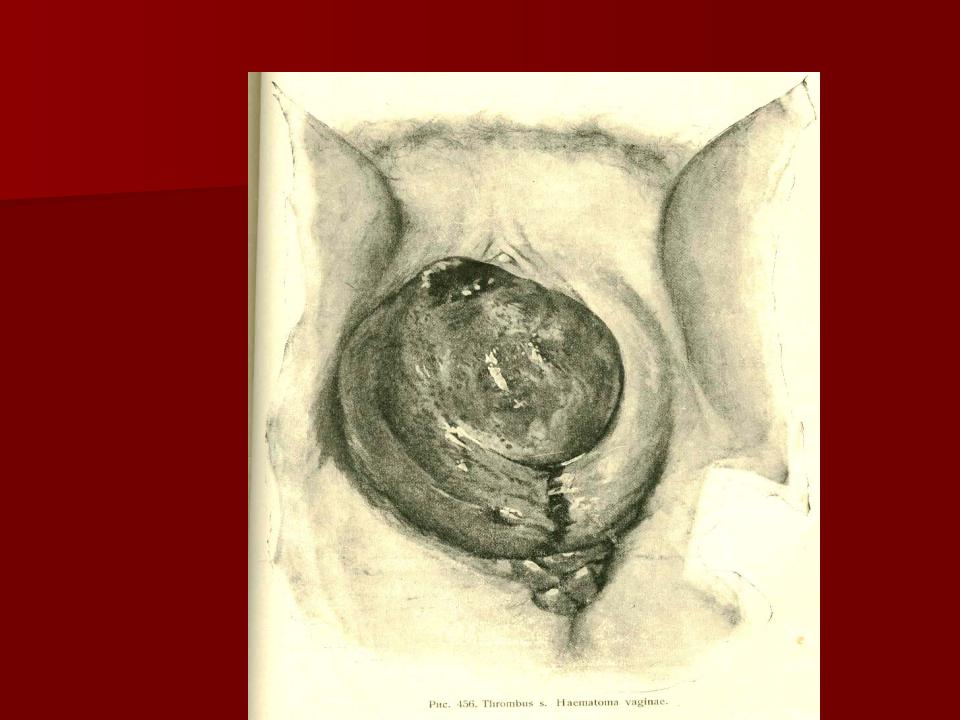
Пролапс влагалища и матки — это не только эстетическая проблема для женщины. Помимо недержания мочи, болей в пояснице, данное заболевание может провоцировать развитие инфекционных осложнений. Когда половые органы смещаются и опускаются во влагалище, то их легко инфицировать во время купания, половой близости.
Частые инфекционно-воспалительные процессы способствует ослаблению иммунитета, развитию патологических изменений слизистой оболочки влагалища и матки. При инфицировании половых органов воспалительный процесс часто перекидывается на мочевой пузырь или почки, значительно нарушая качество жизни женщины.
Лечение пролапса гениталий
Пролапс гениталий развивается постепенно.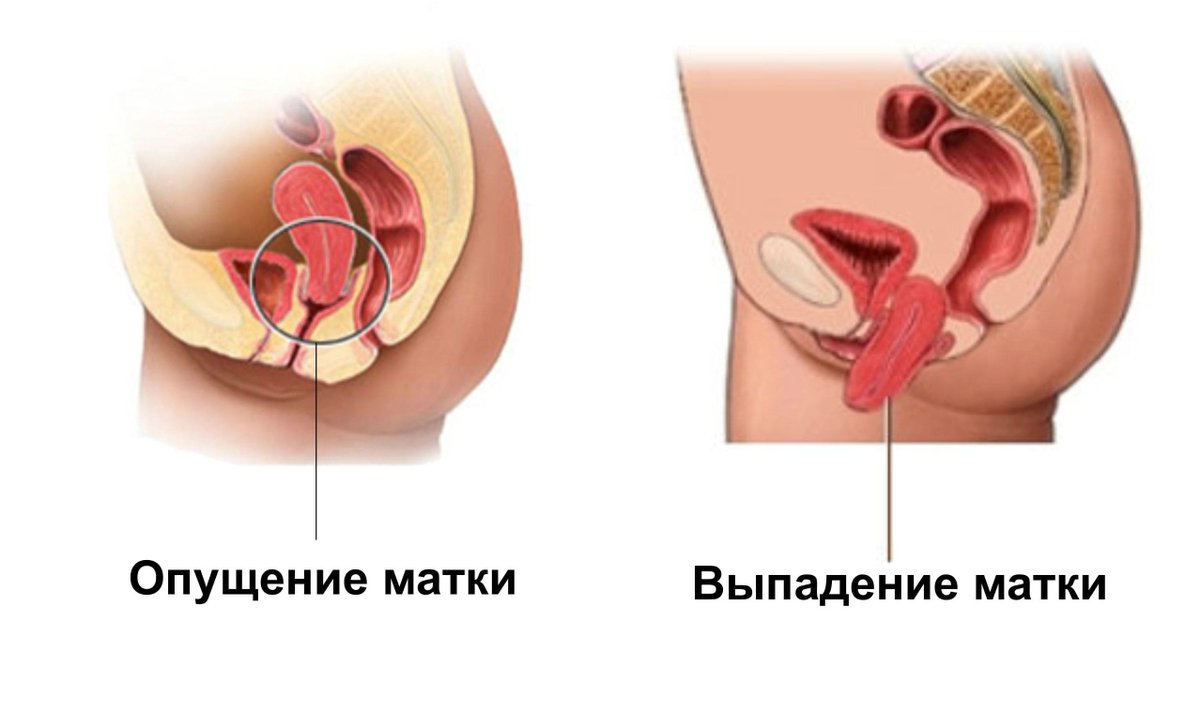
Вумбилдинг предполагает проведение комплекса упражнений с использованием специальных тренажеров, вагинальных шариков и инновационных методик. Занятия должны быть регулярными, только в этом случае можно добиться укрепления мышц тазового дна и устранения симптомов пролапса гениталий.
На начальной стадии опущения и выпадения половых органов можно скорректировать болезнь посредством пессария — маточного кольца, фиксирующего шейку и тело матки в анатомическом положении.
Лазерные методы лечения пролапса гениталий
С помощью лазерного оборудования нового поколения пролапс гениталий в начальной стадии устраняется посредством использования лазерных установок. Особой популярностью пользуется эрбиевый лазер. Он способен повышать кровообращение, запускать механизм образования нового коллагена, усиливать питание в клетках половых органов.
Пролапс влагалища ухудшает качество жизни женщины, приводит к отдалению пациентки от близких и друзей, снижает ее самооценку. Эрбиевые лазеры компании Fotona открыли широкие возможности для решения деликатных женских проблем. Уникальные технологии IncontiLase и IntimaLase активно внедряются в работу гинекологов и не без основания
- лечение с помощью эрбиевого лазера — это максимально комфортная и безопасная процедура, которая проходит без кровопотери и боли;
- запатентованные методики коррекции пролапса и выпадения женских половых органов позволяют в максимально короткие сроки улучшить самочувствие пациенток и значительно уменьшить выраженность патологии;
- операция занимает 20–30 минут, сразу после нее женщина отправляется домой;
- отсутствует длительный восстановительный период;
- лазер сам по себе обладает противовоспалительным действие, поэтому риск развития инфекционных осложнений после коррекции пролапса минимален;
- лазерное лечение укрепляет влагалищные стенки, делает их более эластичными, решает проблему большого влагалища, которая встречается в той или иной степени у большинства женщин после рождение 2–3 ребенка;
- эрбиевые лазеры благотворно влияют на качество половой жизни женщины и ее полового партнера, позволяют почувствовать себя увереннее;
- лазер не оставляет рубцов на шейке матки и не может провоцировать возникновение затруднений при последующих естественных родах.

Выбор наиболее подходящей методики лечения зависит от множества факторов. В любом случае пролапс гениталий требует консультации гинеколога, профессионального осмотра и проведения комплекса исследований. Преимущество использования лазерных технологий заключается в том, что их можно применять независимо от возраста женщины. Коррекция пролапса лазерным методом эффективна на начальной стадии опущения половых органов. В этот период данная патология легко устраняется без хирургического вмешательства и сложных операций. Поэтому так важно обращаться к специалистам при появлении первых неприятных симптомов.
Опущение стенок влагалища: описание болезни, причины, симптомы, стоимость лечения в Москве
Опущение влагалища – это патологическое заболевание внутренней части влагалища. В результате брюшного давления, мышечная ткань ослабевает и выталкивает стенки влагалища и органы вниз к половой щели. Диагностировать заболевание можно на приеме у гинеколога.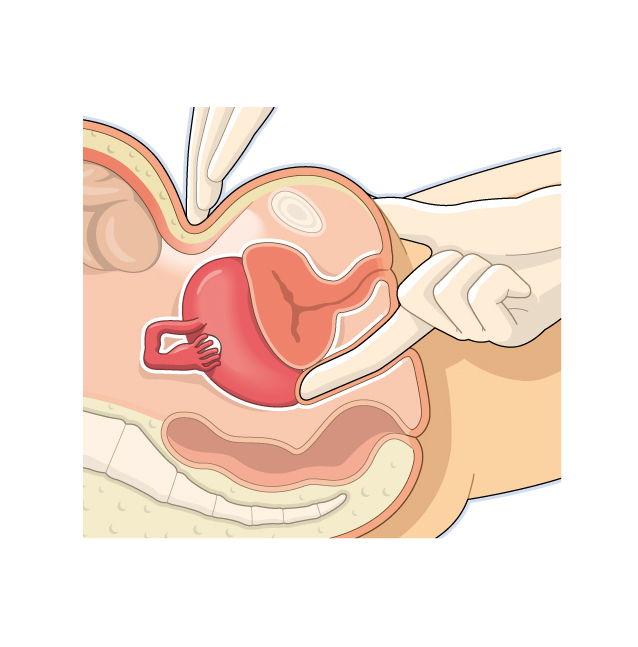 Иногда женщина самостоятельно может наблюдать патологию визуально. По своим первым ощущением следует обратиться за медицинской помощью, чтобы ни запустить степень вагинального пролапса.
Иногда женщина самостоятельно может наблюдать патологию визуально. По своим первым ощущением следует обратиться за медицинской помощью, чтобы ни запустить степень вагинального пролапса.
Это серьезное заболевание требует правильной диагностики и лечения. Заболевание встречается чаще всего у женщин бальзаковского возраста. В результате износа тазовых мышц или большого количества родов. Молодые девушки также подвержены риску развития. Неправильный образ жизни и фактор наследственности распространяет патологию на девочек еще внутриутробной жизни. Это обусловлено неправильным развитием мочеполовой системе еще до появления младенца на свет.
Мышечная ткань влагалища несет в себе жизненно важную функцию. Внутренние органы должны оставаться неподвижны. В результате нарушения сокращения мышц женщина не получает удовольствие во время полового сношения, отсутствует природная стимуляция матки. При первых симптомах незамедлительно обращайтесь к гинекологу.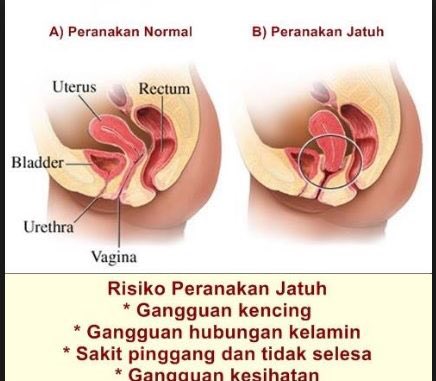
Классификация и степень развития заболевания
Выделяют три степени развития патологии опущения влагалища. Они отличаются стадией опущения и выраженностью симптомов:
1. при первой степени шейка матки находится на 2-3 сантиметра от промежности. Наблюдается расширение щели, но при сокращении мышц можно достигнуть ее закрытия. Сопровождается болями внизу живота, которые возникают после физической активности. Частое мочеиспускание не сопровождаются болью. Во время секса присутствует дискомфорт во время введения полового члена.
2. вторую степень распознают на приеме у врача. Опущение стенок и шейки матки доходит до входа во влагалище. При потугах зев шейки выходит наружу, и заходит обратно после расслабления. Боль усиливается и распространяется по всей брюшной полости и в области промежности. Не прекращается в состоянии покоя, а при нагрузке усиливается. Процесс полового акта становится не возможным или очень болезненным. Половой член туго входит в вагину. Мочеиспускание приобретает непроизвольный характер. Пробежки или прыжки сопровождаются острой болью.
Половой член туго входит в вагину. Мочеиспускание приобретает непроизвольный характер. Пробежки или прыжки сопровождаются острой болью.
3. при третьей степени стенки влагалища ослабевают полностью и теряют способность удерживать шейку матки и сам орган внутри. Выпадение матки наблюдается визуально. Это приводит к воспалительным процессам и развитию микроорганизмов, за счет влияния внешней среды образуются микротрещины на слизистой влагалища. Сбой гормонального цикла приводит к нарушениям менструального цикла. Болевой синдром имеет прогрессирующий характер. Женщина полностью ограничивается к самостоятельному передвижению и посещению туалета.
4. под четвертой стадией подразумевают полное выпадение матки и стенок влагалище из промежности.
В гинекологической практике опущение стенок влагалища разделяют еще на 2 вида:
-
цистоцеле – это процесс опущения передней стенки влагалища.
 Сопровождается изменением положения мочевого пузыря в сторону выхода влагалища;
Сопровождается изменением положения мочевого пузыря в сторону выхода влагалища;
-
ректоцеле – патологический процесс опущения задней стенки, в результате в прямой кишке образовывается загиб, в котором собираются каловые массы. Появляется хронический запор.
Опущение стенок влагалища развивается постепенно. Плавное развитие процесса сопровождается появлением грыжи. Состояние пациентки ухудшается. Заболевание может прогрессировать более 15 лет. Исключением становятся роды, после которых патология диагностируется сразу.
Признаки и причины заболевания
Первыми признаками вагинального пролапса являются болевые ощущения. Расстройство менструального цикла, появление выделений различной консистенции и цвета свидетельствуют о развитии патологии. Симптомы цистита могут быть вызваны опущением мочевого пузыря. Расстройство сексуальной жизни, отсутствие полноты ощущений. Внутри влагалища женщина чувствует наличие инородного предмета. При первых признаках следует посетить смотровой гинекологический кабинет.
Внутри влагалища женщина чувствует наличие инородного предмета. При первых признаках следует посетить смотровой гинекологический кабинет.
Выделяют следующие причины опущения стенок влагалища:
-
возрастная атрофия мышц тазового дна наступает у женщин в возрасте от 50 лет. Потеря эластичности мышц возникает под тяжестью внутренних органов;
-
гиподинамия, низкий уровень физической активности приводит к ослаблению мышц даже у молодых девушек. Длительное нахождение в состоянии покоя, малоподвижность снижает тонус влагалищных мышц;
-
дисплазия, заболевание недостаточности соединительной ткани, в том числе и влагалищной;
-
врожденные изменения тканей и органов;
-
чрезмерные физические нагрузки;
-
нарушение выделения гормонов;
-
травма влагалища;
-
тяжелые роды, связанные с вынашиванием крупного плода;
-
двое и более родов, после родов организму нужно время на отдых и нормализацию давления, заживления тканей и восстановление тонуса мышц;
-
многочисленные аборты;
-
хирургические операции на половых органах;
-
нарушения центральной нервной системы.
 После инсульта женщина не держит под контролем движение конечностей и сокращение мышц.
После инсульта женщина не держит под контролем движение конечностей и сокращение мышц.
-
избыточная масса тела. На органы малого таза оказывает давление жировое накопление, в результате получается растяжение мышечного каркаса. Наступает поочередное опущение стенок или одновременное;
-
хронические запоры или заболевания кишечника, постоянные потуги во время посещения туалета;
-
стрессовое, резкое похудение;
-
внутрибрюшное давление, обусловлено хронической астмой, бронхитом. Они вызывают частый кашель и спазм внизу живота;
-
долгое отсутствие половой активности;
-
частое и грубое сношение, в результате которого появляются трещины на влагалищной стенке.
Диагностические процедуры
Если было проведено своевременное лечение, и степень не была запущенной, врачи прогнозируют благоприятное выздоровление. Стенки влагалища и тело матки становится в нормальное положение, и продолжают функционировать. Возможность забеременеть и выносить ребенка не теряется. При третьей степени возможны осложнения и более тяжелый курс лечения и реабилитации. Функционирование половых органов может быть потеряно частично или полностью. Постоянно требуется наблюдение гинеколога и укрепление мышц, чтобы избежать рецидива.
Диагностировать патологию можно на плановом осмотре в гинекологическом кресле. Также дискомфортные ощущения могут привести женщину на вынужденный прием. Гинеколог определяет анатомическое строение органов и оценивает уровень развития цистоцеле или ректоцеле. Проверяется состояние мышечной ткани тазового дна.
Женщину направляют на УЗИ. Трансвагинальное УЗИ заключается в направление звуковых волн с помощью преобразователя на внутренние органы. Он вводится через влагалищное отверстие и засвечивает матку, шейку матки и яичники. Специалист оценивает их состояние по изображению на экране.
Трансвагинальное УЗИ заключается в направление звуковых волн с помощью преобразователя на внутренние органы. Он вводится через влагалищное отверстие и засвечивает матку, шейку матки и яичники. Специалист оценивает их состояние по изображению на экране.
Кроме гинекологического осмотра пациентку направляют в кабинет уролога. Проверяется функционирование мочевого пузыря, с помощью уродинамической процедуры.
После провождения всех нужных исследований врач устанавливает диагноз и его степень. В зависимости от тяжести протекания заболевания назначает срочное лечение.
Лечение и реабилитация
Раннее диагностирование пролапса реально вылечить консервативным путем. Если шейка матки находится в пределах влагалища, лечение будет заключаться в возвращении органов на свое анатомическое расположение. В период климакса женщине назначают гормонотерапию, а также обезболивающие средства и витаминный комплекс. Профилактические средства от воспаления.
Профилактические средства от воспаления.
Упражнения Кегеля. Включает в себя напряжение мышечной ткани в положении лежа. Чтобы научится выполнять данное упражнение, попробуйте прерывать и начинать снова выход мочи, во время посещения дамской комнаты. Время напряжения следует начинать от 10 секунд. По мере частоты занятий увеличивайте время.
Лечебная физкультура. С помощью специальных упражнений, можно не только выполнить профилактику, но и лечение опущения стенок. Стоя на четвереньках, одновременно вытягивайте правую ногу и левую руку параллельно пола. Задержитесь так на несколько секунд. Затем станьте в исходное положение и поменяйте конечности. Выполняя “велосипед” лежа на спине, укрепляются брюшные и тазовые мышцы.
Маточное кольцо. Маточный пессарий вводиться в половую щель, если упражнения противопоказаны. Органы придерживаются от выпадения. Протез приносит эффект, но его ношение доставляет женщине множество хлопот.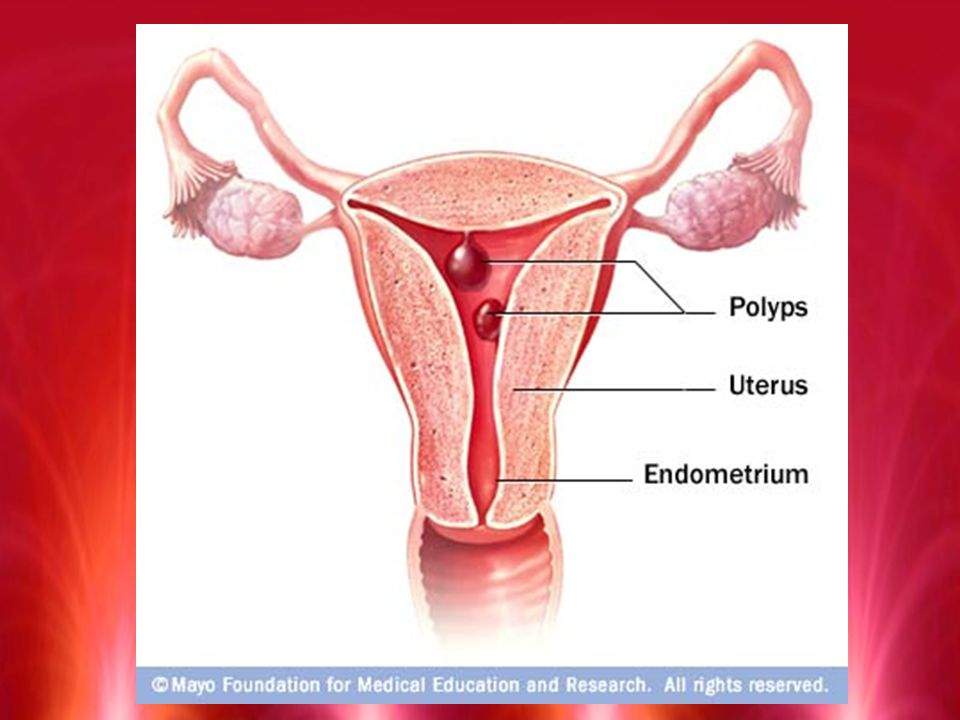 Каждую неделю следует обследоваться у гинеколога. Проводить антисептические промывания ежедневно, чтобы не занести инфекцию. Длительное ношение противопоказано. Не более двух недель постоянного применения, во избежание врастания. Мышцы могут полностью потерять свой тонус, наступает гиперплазия.
Каждую неделю следует обследоваться у гинеколога. Проводить антисептические промывания ежедневно, чтобы не занести инфекцию. Длительное ношение противопоказано. Не более двух недель постоянного применения, во избежание врастания. Мышцы могут полностью потерять свой тонус, наступает гиперплазия.
Операция. Если данные методы не приносят результата, назначается хирургическая операция. Методика выполнения процесса избирается советом специалистов в данной сфере. Способ проведение операции зависит от возраста, особенностей организма женщины, степени прогрессирования патологии.
Подготовка к операции:
-
сдается общий анализ крови и мочи;
-
биохимический анализ крови, уровень тромбоцитов, лейкоцитов и эритроцитов;
-
установление группы крови, на случай кровотечения;
-
УЗИ;
-
дополнительно КТ или МРТ для определения состояния внутренних органов;
-
измерение артериального давления;
-
заключение терапевта на отсутствие инфекционных заболеваний;
-
консультация у анестезиолога.

За 15 часов до операции не рекомендуется употреблять пищу. Применяют очистительную клизму.
Различают такие виды операции по ее способу проведения:
-
кольпоперинеорафия – это сшивание задней влагалищной стенки. Подтягиваются ее мышцы. Она применяется, когда кишка нависает на влагалище. Кишка ушивается и проводится леватопластика по удержанию органов в малом тазу;
-
кальпорафия – проводится при выпадении влагалища, сшиваются стенки. Органы размещаются в анатомическом порядке. Данная операция рекомендована женщинам, которые не планирую иметь детей. Операция проходит быстро и дает хорошие результаты;
-
на передней стенке выполняется операция по поднятию мочевого пузыря. Тем самым уменьшается давление на влагалище;
-
кольпоперинеоклейзис, применяется пациенткам пожилого возраста, или в случае безысходности.
 Выполняется неполное закрытие влагалища, полость сужается, иногда оставляется не большое отверстие для возможности проведения полового акта. Сшитая полость вагины образует перегородку, которая принимает на себя избыточное давление;
Выполняется неполное закрытие влагалища, полость сужается, иногда оставляется не большое отверстие для возможности проведения полового акта. Сшитая полость вагины образует перегородку, которая принимает на себя избыточное давление;
-
вентросуспензия – применяется, если опущение стенок влагалища связано со смещением матки. Хирург выполняет действия по закреплению матки в природном положении. Проводится частичная резекция матки, или полное ее удаление;
-
пузырная интерпозиция влагалища. Данный метод выполняют при пролапсе передней стенки влагалища, опущении матки и мочевого пузыря. В ходе операции уменьшаются и спаиваются связки, создающие фиксатор для внутренних органов. Методика эффективная и результативная, но она исключает дальнейшую возможность забеременеть.
Послеоперационные осложнения встречаются редко. Основные симптомы осложнения: кровотечения, травмы влагалища, спайки, занесенные инфекции, тромбофлибит, бесплодие.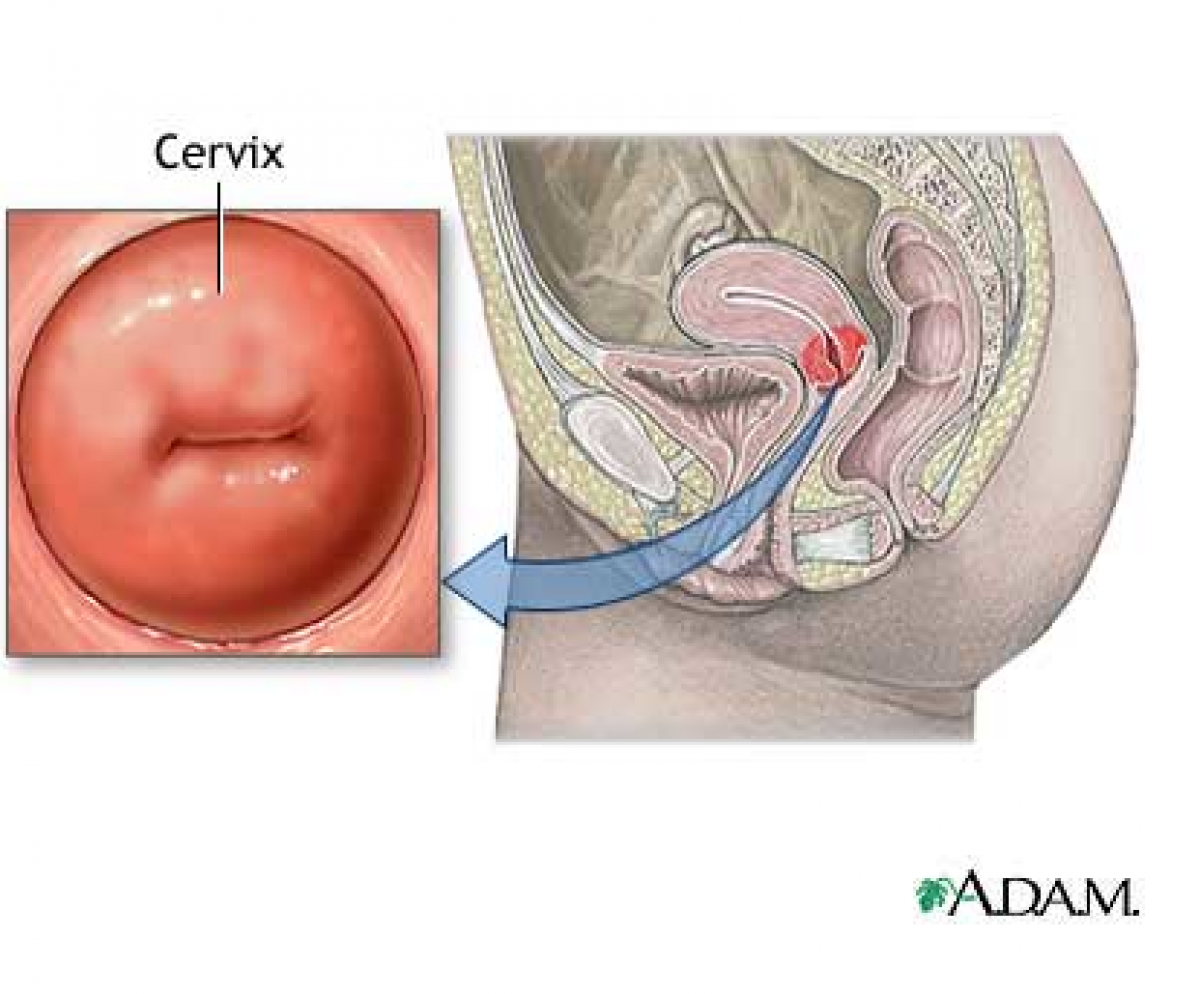
Основная причина появления осложнений, является несоблюдение рекомендаций гинеколога. Чтобы избежать последствий и пройти период реабилитации, следует выполнять такие действия:
-
антисептиком обрабатывать промежность и швы;
-
применять препараты, которые назначил врач;
-
ограничить передвижение и обеспечить лежачее положение в течение двух недель;
-
на протяжении месяца исключить все физические нагрузки;
-
полтора месяца ограничить интимную жизнь;
К сожалению, существует степень осложнения, когда единственный способ спасение пациентки является полное удаление матки и сшивание стенок. Тем самым ограничивается половая жизнь и нее возможность зачать ребенка. Не допускайте осложнений, проводите вовремя гинекологические осмотры.
Не допускайте осложнений, проводите вовремя гинекологические осмотры.
Фиксация матки при опущении/выпадении
Опущение или выпадение матки и других внутренних половых органов отмечается сегодня у 50% рожавших женщин. Во время беременности плод оказывает постоянное давление на тазовые мышцы, расслабляя их. При постепенном ослабевании мышц и связок происходит опущение стенок влагалища. В этом случае ставится диагноз «пролапс гениталий».
Поле 30 лет ткань промежности становится менее эластичной.
Если первые роды приходятся на этот возраст, то возрастает риск травмирования тканей и, следовательно, опущения внутренних половых органов.
Основные причины пролапса гениталий:
— хронические запоры,
— сахарный диабет, ожирение, гормональные нарушения,
— постоянное поднятие тяжестей,
— частые приступы сильного кашля,
— врождённая слабость соединительной ткани.
Опущение внутренних половых органов происходит постепенно.
Различают 5 степеней данного процесса:
Первая степень – наблюдается незначительное опущение задней и передней стенок влагалища, при этом половая щель зияет.
Вторая степень — мышцы тазового дна ослабевают более значительно, опущение стенок влагалища постепенно продолжается. При этом также опускается мочевой пузырь и прямая кишка (ее передняя стенка).
Третья степень — матка уже опущена, а ее шейка находится на уровне входа во влагалище.
Четвертая степень – происходит неполное выпадение матки. При этом шейка матки уже пребывает за пределами входа во влагалище
Пятая степень — у женщины наблюдается полное выпадение матки, в процессе которого выворачиваются стенки влагалища. Выпадение органов приходится, как правило, на пожилой возраст.
Процесс опущения внутренних половых органов нарушениями репродуктивной функции, при этом также возможно:
— расстройство мочеиспускания,
— затруднение при опорожнении кишечника,
— появление частых болей, воспалений,
— ощущение дискомфорта при ходьбе, движении, половых отношениях.
Все вышеперечисленные явления значительно снижает качество жизни.
Опасность проблемы в том, что сначала она о себе может никак не заявлять. Поэтому, для её профилактики следует не менее 1 раза в 6 месяцев проходить осмотр у гинеколога.
Срочно обратитесь к специалисту при появлении следующих симптомов:
— ощущение постороннего тела во влагалище, недержание мочи, запоры,
— ощущение тяжести внизу живота,
— необычные выделения из влагалища.
В клинике «Геном-Дон» проблема опущения/выпадения внутренних половых органов решается комплексно, эффективно и надёжно с помощью хирургических технологий.
Перечень реконструктивно-пластических гинекологических операций включает:
— хирургическую фиксацию матки и других внутренних органов половой системы в нормальном положении при их смещении/опущении/выпадении;
— хирургическое лечение с целью сужения влагалища;
— коррекция травмированных зон промежности;
— улучшение формы половых губ.
Симптомы и лечение опущения и выпадения матки, мочевого пузыря (цистоцеле), ректоцеле 1, 2 и 3 степени
Симптомы опущения (выпадения) матки
Симптомы опущения матки обнаруживают у себя многие женщины, особенно в постменопаузный период. Согласно статистике, данная патология выявляется у 10 % женщин до 30 лет, у 40 % — в возрасте от 30 до 40 лет и у 50 % женщин, достигших 50-летнего возраста. Несмотря то, что проблема сопровождается довольно ощутимыми, неприятными симптомами, женщины нередко откладывают визит к врачу, усугубляя тем самым свое состояние.
Опущение матки — это неверное расположение органа, связанное с его сдвигом. Смещение происходит тогда, когда мышцы, ответственные за удержание матки, слабеют и не могут полноценно выполнять свою функцию. Выпадение матки (утероцеле) и ее опущение — это самые распространенные проблемы, относящиеся к пролапсу женских половых органов.
При этом признаки опущения матки — смещение из правильного положения, а признаки выпадения матки — ее выхождение из половой щели. Если произошло смещение, то матка не будет видна снаружи, даже если женщина будет тужиться, однако это состояние предшествует выпадению, поэтому при его обнаружении стоит срочно идти к врачу. На сегодняшний день данная проблема прекрасно лечится, так что женщинам, обнаружившим у себя неприятные симптомы опущения стенок влагалища, не стоит переживать. Визит к хорошему специалисту станет первым шагом на пути к выздоровлению.
Если произошло смещение, то матка не будет видна снаружи, даже если женщина будет тужиться, однако это состояние предшествует выпадению, поэтому при его обнаружении стоит срочно идти к врачу. На сегодняшний день данная проблема прекрасно лечится, так что женщинам, обнаружившим у себя неприятные симптомы опущения стенок влагалища, не стоит переживать. Визит к хорошему специалисту станет первым шагом на пути к выздоровлению.
Опущение стенок матки может происходить по разным причинам. Нередко с этим сталкиваются те, кто несколько раз рожал, а также те, кто в повседневной жизни испытывает значительные физические нагрузки.
Стадии опущения матки
Существует 3 степени опущения матки:
1. При первой степени матка смещается вниз, но находится внутри влагалища, ее шейка не выходит наружу.
2. Вторая степень — это неполное выпадение влагалища. Такое состояние подразумевает нахождение тела матки в пределах влагалища, а шейки — в его преддверии. Симптомы при развитии заболевания — шейка матки выходит из половой щели во время определенных действий: напряжении или даже чиханье, кашле.
Симптомы при развитии заболевания — шейка матки выходит из половой щели во время определенных действий: напряжении или даже чиханье, кашле.
3. При третьей степени наблюдается выход не только шейки, но и тела матки наружу. Данное состояние провоцирует самые неприятные симптомы при выпадении матки, доставляющие серьезный дискомфорт. Интимная близость в таком случае становится невозможной.
Симптомы опущения матки на каждой стадии
Каждая из перечисленных выше стадий имеет характерные симптомы.
1. Симптомы при начальной стадии заболевания — боли тянущего характера, локализованные внизу живота и пояснице. Подобные ощущения могут быть связаны с менее серьезными проблемами, чем опущение шейки матки, поэтому женщины нередко игнорируют боли, списывая их на скорый приход месячных или переохлаждение.
При первой степени опущения женщина может чувствовать боли во время полового акта. Они тоже нередко игнорируются и ошибочно списываются на какое-нибудь анатомическое несоответствие или сухость влагалища.
Усиление болей во время месячных или нехарактерное продолжительное течение менструации — это тоже признаки опущения влагалища. Нередко проблема сопровождается бесплодием и диагностируется у женщин, которые долго не могут зачать ребенка.
2. Если боли и другие симптомы опущения игнорируются, женщина не идет к врачу и не получает необходимого лечения, то болезнь переходит во вторую стадию, сопровождающуюся новыми проблемами. Женщина зачастую страдает от урологических расстройств: проблем мочеиспускания, ощущения наполненного мочевого пузыря, застоя мочи и даже инфицирования мочевыводящих путей. Может также возникать мочекаменная болезнь, пиелонефрит, цистит.
Иногда наблюдается даже недержание кала и мочи. Если заболевание постепенно развивается и переходит в более тяжелую форму, то ко всем прочим симптомам добавляется ощущение присутствия инородного тела.
3. Дальнейшее игнорирование проблемы приводит к выпадению матки и выходу ее за пределы половой щели. Женщина может обнаружить ее самостоятельно. Тело матки получает травмы при движении (ходьбе), а нарушение кровообращения становится причиной появления пролежней, отеков тканей и застойных явлений. Такое состояние делает интимную жизнь невозможной.
Тело матки получает травмы при движении (ходьбе), а нарушение кровообращения становится причиной появления пролежней, отеков тканей и застойных явлений. Такое состояние делает интимную жизнь невозможной.
Сопутствующие проблемы: цистоцеле и ректоцеле
Опущение матки часто развивается в совокупности с опущением мочевого пузыря (цистоцеле) и опущением прямой кишки (ректоцеле).
Симптомы цистоцеле: острые и учащенные позывы к мочеиспусканию и даже недержание мочи, неприятные и болевые ощущения во влагалище, развитие инфекций мочевыводящих путей, боль при интимной близости, давление или тяжесть внизу живота, чувство присутствия постороннего тела во влагалище.
Другая проблема — ректоцеле — в самом начале может вообще не сопровождаться какими-либо симптомами, которые женщина могла бы обнаружить у себя самостоятельно. Однако при развитии заболевания симптомы приобретают ярко выраженный характер и доставляют серьезный дискомфорт.
Первые симптомы ректоцеле — проблемы с дефекацией. Женщина, после того как сходит в туалет, чувствует, что прямая кишка была опорожнена не полностью. Это приводит к увеличению частоты позывов, а постоянное наличие каловых масс может стать причиной развития инфекций. Длительное отсутствие лечения приводит к тому, что степень ректоцеле увеличивается, приводя к еще большим проблемам с дефекацией, а также к появлению таких заболеваний, как анальная трещина, хронический геморрой, хронический криптит, свищ прямой кишки и прочее.
Женщина, после того как сходит в туалет, чувствует, что прямая кишка была опорожнена не полностью. Это приводит к увеличению частоты позывов, а постоянное наличие каловых масс может стать причиной развития инфекций. Длительное отсутствие лечения приводит к тому, что степень ректоцеле увеличивается, приводя к еще большим проблемам с дефекацией, а также к появлению таких заболеваний, как анальная трещина, хронический геморрой, хронический криптит, свищ прямой кишки и прочее.
Статья «Ректоцеле — симптомы, диагностика, лечение»
Рассказывает хирург-колопроктолог Екатерина Бородина
Ректоцеле» (rectocele: лат. rectum – прямая кишка; греч. kele – выпячивание, грыжа, припухлость) — это выпячивание передней стенки прямой кишки в сторону влагалища (переднее ректоцеле), и/или, крайне редко, по задней полуокружности прямой кишки.
Ректоцеле страдают в подавляющем большинстве женщины. Слабость связок и мышц тазового дна, развивающаяся в течение жизни, их повреждение во время тяжелых и осложненных родов приводят к ослаблению ректовагинальной перегородки — стенки между кишкой и влагалищем. При этом она истончается, а задняя стенка влагалища, тесно связанная с прямой кишкой, приобретает патологическую подвижность. При повышении внутрибрюшного давления (хронические запоры и сильное натуживание во время дефекации) происходит выбухание передней стенки прямой кишки в сторону истонченной задней стенки влагалища. Вместо того, чтобы при натуживании «работать» на опорожнение кишки, перегородка выпячивается во влагалище, образующийся при этом карман препятствует нормальной дефекации.
При этом она истончается, а задняя стенка влагалища, тесно связанная с прямой кишкой, приобретает патологическую подвижность. При повышении внутрибрюшного давления (хронические запоры и сильное натуживание во время дефекации) происходит выбухание передней стенки прямой кишки в сторону истонченной задней стенки влагалища. Вместо того, чтобы при натуживании «работать» на опорожнение кишки, перегородка выпячивается во влагалище, образующийся при этом карман препятствует нормальной дефекации.
Ректоцеле, чаще всего, это верхушка айсберга проблем тазового дна женщины старше 50 лет и причинатак называемого синдрома обструктивной дефекации. Несостоятельность мышц тазового дна приводит также к недержанию мочи во время напряжения (при кашле, чихании), к проблемам в сексуальной сфере у женщин. Именно поэтому ректоцеле и опущение женских половых органов — это заболевания с единым механизмом развития и клинической картиной, адекватное лечение которых требует объединения усилий колопроктолога и урогинеколога.
Симптомы ректоцеле
Основная жалоба при ректоцеле — запоры. Дефекация затруднена, появляется чувство неполного опорожнения прямой кишки. По мере развития заболевания возникает необходимость применения ручного пособия во время стула, длительныхнатуживаний. Результатом неполного опорожнения прямой кишки являются частые, нерезультативные позывы к дефекации, возникает потребность в двухэтапной дефекации. Характерный признак скопления кала в «резервуаре»: кишечник «срабатывает», если поддерживать или надавливать пальцами на заднюю стенку влагалища или с боков от ануса.
В дальнейшем длительноенатуживание ведет к травмированию слизистой оболочки анального канала и возникновению ряда сопутствующих проктологических заболеваний (хронический геморрой, анальная трещина, свищи прямой кишки, хронический криптит и т. п.).
Диагностика ректоцеле
Характерные жалобы на затрудненный акт дефекации, необходимость ручного пособия путем надавливания на заднюю стенку влагалища для освобождения прямой кишки являются достаточным основанием для того, чтобы предположить наличие у пациентки ректоцеле. Основным методом диагностики ректоцеле является проктологический осмотр, проводимый на гинекологическом кресле в положении на спине с ногами, согнутыми в коленных суставах и приведенными к животу. При проведении пальцевого исследования прямой кишки и влагалищного исследования при натуживании выявляют выпячивание передней стенки прямой кишки в сторону влагалища. Проведение аноскопии/ректоскопии/колоноскопии является обязательным при всех заболеваниях прямой кишки и анального канала. При этом определяют состояние прямой кишки и выявляют сопутствующие проктологические заболевания. Проводится трансректальное ультразвуковое исследование для определения состояния мышц тазового дна, размеров ректоцеле.
Основным методом диагностики ректоцеле является проктологический осмотр, проводимый на гинекологическом кресле в положении на спине с ногами, согнутыми в коленных суставах и приведенными к животу. При проведении пальцевого исследования прямой кишки и влагалищного исследования при натуживании выявляют выпячивание передней стенки прямой кишки в сторону влагалища. Проведение аноскопии/ректоскопии/колоноскопии является обязательным при всех заболеваниях прямой кишки и анального канала. При этом определяют состояние прямой кишки и выявляют сопутствующие проктологические заболевания. Проводится трансректальное ультразвуковое исследование для определения состояния мышц тазового дна, размеров ректоцеле.
В специализированных клиниках, занимающихся проблемами тазового дна, в том числе в Клинике колопроктологии ЕМС, проводятся сложные исследования функции акта дефекации и анатомии таза с использованием рентгеновского излучения (дефекография), МРТ (МРТ-дефекография), анальнаяманометрия. Обязательно исследование пассажа (прохождения) рентгеноконтрастного вещества по толстой кишке для исключения медленнотранзиторного запора.
Медикаментозное лечение
У всех пациенток с ректоцеле лечение следует начинать с консервативных мероприятий, заключающихся в подборе режима питания с включением в рацион высоковолокнистых продуктов и большого количества жидкости. Это диета с повышенным содержанием пищевой клетчатки, лекарственные препараты с пищевыми волокнами для размягчения и увеличения объема стула; эубиотики, стимулирующие развитие «полезной» кишечной флоры.
Доказано, что употребление жидкости до 1,5 -2 л в день увеличивает частоту стула и снижает необходимость в приеме слабительных средств у пациентов, соблюдающих высокошлаковую диету. Такая терапия направлена на нормализацию эвакуаторной функции толстой кишки, и ее следует назначать за 1,5-2 мес. до операции. В тех случаях, когда функцию кишки не удается улучшить при помощи режима питания, следует использовать осмотические слабительные средства и прокинетики — препараты, нормализующие двигательную активность желудочно-кишечного тракта.
В начальной стадии полезно проведение комплекса гимнастических упражнений, укрепляющих мышцы тазового дна (упражнения Кегеля).
Хирургическое лечение
Если, несмотря на все проводимые мероприятия, направленные на улучшение опорожнения прямой кишки, симптомы ректоцеле сохраняются, врач рассматривает вопрос о проведении хирургического вмешательства с целью удаления выпячивающейся части прямой кишки и укрепления ректовагинальной перегородки. Такое решение принимается совместнымконсилумомурогинеколога и колопроктолога. Возможно выполнение сочетанных операций. Выбор способа оперативного лечения проводится с учетом анамнеза пациента и сопутствующей патологии. Так, при выраженных патологических изменениях положения органов малого таза или наличия сопутствующих заболеваний, например, цистоцеле, геморроя, полипов или анальной трещины, операция по поводу ректоцеле проводится с помощью комбинированного доступа с одновременной коррекцией сопутствующих заболеваний, так как у женщин, страдающих ректоцеле, часто наблюдаются различные повреждения заднего прохода, в частности, его передней полуокружности, воспаление сигмовидной и прямой кишок.
До появления современных технологий и новейших материалов основным видом операций была пластика мышц тазового дна. Современные технологии позволяют провести операцию по устранению ректоцеле и выпадения прямой кишки лапароскопически и подразумевают установку сетчатого импланта. Биологически инертные импланты фиксируются на связках малого таза и надежно укрепляют ректовагинальную перегородку, ректовагинальную область и тазовое дно. Количество осложнений и рецидивов сведено к минимуму. Женщине разрешается вставать уже на следующий день после проведения операции и активно двигаться на 2-3 сутки. Операция малотравматична, позволяет излечивать женщин старшего возраста, перенесших генитальный пролапс (опущение и выпадение влагалища) и/или с большим количеством сопутствующих заболеваний. У пациенток восстанавливаются нормальные функции мышц тазового дна и приходит в норму процесс опорожнения кишечника.
Метод пластики сетчатыми имплантами не подходит для женщин, которые планируют беременность, так как становится невозможно адекватное растяжение ректовагинальной области, необходимое для успешных естественных родов.
В случаях, когда имеются противопоказания к проведению хирургического вмешательства, урогинекологи принимают решение о назначении особой лечебной гимнастики и рекомендуют ношение пессария – резинового или пластикового кольца, предупреждающего выпадение органов малого таза, в том числе и матки. Пессарий поддерживает внутренние половые органы женщины. Он устанавливается во влагалище врачом и требует периодической замены, так как при длительном ношении вызывает образование пролежней.
Рак шейки матки — скрининг и профилактика
Рак шейки матки – злокачественная опухоль женских половых органов. Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
В последнее время прослеживается рост заболеваемости раком шейки матки среди молодых женщин в возрасте до 40 лет.
Симптомы рака шейки матки
На начальных этапах болезнь никак себя не проявляет и женщина не ощущает ничего необычного. Но потом опухоль прорастает в более глубокие слои матки. Это вызывает появление таких симптомов:
1. Менструации становятся более длительные, обильные или болезненные
2. Появляются обильные межменструальные кровотечения или мажущиеся кровянистые выделения в середине цикла
3. Кровянистые выделения из влагалища после спринцевания, физических нагрузок и посещения гинеколога
4. Обильные слизистые выделения, иногда с примесью крови
5. Боль во время полового акта
6. Ноющая боль внизу живота
7. У женщин в период климакса могут начаться выделения крови из влагалища
Хотя эти симптомы могут появиться и при других гинекологических болезнях, они должны насторожить женщину. Это повод обратиться к врачу.
Повышают риск появления злокачественной опухоли: ранняя беременность, большое количество сексуальных партнеров, венерические заболевания, воспалительные процессы половых органов, курение и длительный прием гормональных контрацептивов.
Гинекологическое обследование
Рак шейки матки – одно из немногих онкологических заболеваний, которое можно предотвратить. Защититься поможет регулярное посещение гинеколога. Первым делом врач собирает анамнез. Это значит, что гинеколог расспрашивает о признаках болезни, которые беспокоят женщину. Узнает, были ли среди ее родственников случаи рака половых органов.
После этого врач проводит диагностические процедуры:
1. Влагалищное исследование с помощью гинекологических зеркал. При этом он оценивает состояние шейки матки, сводов и стенок влагалища. Примерно у 95% больных женщин можно обнаружить признаки рака при обычном осмотре.
2. Двуручное гинекологическое исследование. Одна рука врача прощупывает матку через влагалище, а другая через переднюю стенку живота. При раке матка увеличенная, болезненная и более плотная. Если возникли метастазы, то она плохо сдвигается в стороны.
3. Мазок на онкоцитологию (анализ Папаниколау, Пап-тест). Это мазок железистогэпителия (поверхностных клеток). Для этого из канала шейки матки берут мазок специальной щеточкой. Потом ею проводят по предметному стеклу и получают отпечаток. В лаборатории под микроскопом исследуют строение клеток. При обнаружении отклонения в строении их ядер или цитоплазмы возникает подозрение на то, что у женщины может появиться опухоль. Положительный результат теста не доказывает наличие рака, а служит поводом провести более тщательное обследование. Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.
4. Кольпоскопия проводится в том случае, если есть атипичные клетки или признаки папилломавируса человека. Колькоскоп позволяет сильно увеличивать изображение слизистой влагалища и шейки матки. Для того чтобы изменения стали более заметны, слизистую обрабатывают раствором уксусной кислоты и раствором Люголя. Во время осмотра врач может заметить даже самые незначительные изменения и малейшие опухоли. Насторожить могут язвы, участки, которые возвышаются над остальной слизистой, бородавки.
5. Биопсия – это взятие образца ткани для гистологического исследования.
6. Прощупывание лимфатических узлов. Врач проверяет на ощупь лимфоузлы, определяет их размер и плотность. Это делают для выявления метастазов.
7. Дополнительные исследования. Врач может назначить УЗИ органов малого таза, рентген, компьютерную и магнитно-резонансную томографию. Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов могут быть использованы такие методы, как цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.
Профилактика рака шейки матки
1. Лечение предраковых состояний. В первую очередь – это дисплазия шейки матки, а также эрозия, папилломы и бородавки на этом участке. Такие дефекты способны стать основой для опухоли, так как их клетки могут перерождаться в раковые.
2. Профилактика заражения вирусом папилломы человека и генитального герпеса. Эти инфекции передаются половым путем. Защитить от них помогают презервативы – эффективное средство и от других венерических болезней, которые повышают риск развития рака.
3. Отказ от беспорядочной половой жизни. Исследования показали, что если в жизни женщины было больше 10 половых партнеров, то риск заболеть раком шейки матки увеличивается в 3 раза.
5. Необходимо рассказывать девушкам о вреде раннего начала половой жизни и ранней первой беременности (до 16 лет). В этом возрасте слизистая оболочка половых органов еще не до конца сформировалась, а ее клетки активно растут и делятся. Если их травмировать, то есть высокая вероятность того, что они начнут мутировать.
6. Если возникла необходимость в гинекологических манипуляциях: аборт, выскабливание, постановка спирали, то обращайтесь к квалифицированному гинекологу. Некачественное выполнение этих процедур приводит к появлению рубцов. А они могут послужить основой для опухоли.
7. При выборе гормональных противозачаточных таблеток нужно обратиться к гинекологу. Самостоятельный прием этих средств может вызвать гормональные нарушения, которые приводят к появлению гормонозависимых опухолей. Сбой выработки гормонов может произойти и по другой причине. Поэтому если вы заметили, что менструации стали нерегулярными, то сообщите об этом своему врачу. Он назначит необходимые анализы, и потом выпишет лечение.
8. Отказ от курения помогает уменьшить количество канцерогенов, которые влияют на женский организм. Эти соединения вызывают мутацию клеток и появление опухолей.
9. Регулярное посещение гинеколога помогает не допустить развития рака или выявить его на ранних стадиях. Поэтому не реже, чем раз в год, приходите на профилактический осмотр к врачу, даже если вас ничто не беспокоит.
Выпадение тазовых органов: причины, осложнения, профилактика
Таз — это нижняя часть живота, ниже пупка и между бедрами. В этом ограниченном пространстве находится множество органов — мочевой пузырь, шейка матки, кишечник, прямая кишка, уретра, матка и влагалище.
Иногда мышцы и другие ткани, удерживающие все на месте, растягиваются, слабеют или рвутся. Когда это произойдет, некоторые части вашего тела могут опуститься ниже того места, где они должны быть. Часть тканей вашего тела может выступать из влагалища.Это называется пролапсом. Это может повлиять на все органы вашего таза.
Почти половина всех женщин в возрасте от 50 до 79 лет имеют хотя бы небольшой пролапс тазовых органов. Это не всегда вызывает симптомы, так что вы действительно можете иметь это и не знать об этом. Мужчины также могут заразиться POP, если их мочевой пузырь или прямая кишка опускаются.
Что вызывает пролапс тазовых органов?
Беременность подвергает вас риску ПОЗ, но вагинальные роды повышают ваш риск (в отличие от кесарева сечения). Повторные поставки повышают ваш риск.
Другие факторы повышают вероятность возникновения POP, например:
- Операция или лучевая терапия в области таза
- Перелом спины или костей таза
- Хронический запор из-за давления и напряжения
- Хронический кашель (оказывает давление на органы малого таза)
- Ожирение
- Многократное поднятие тяжестей
- Старение
- Наличие у членов семьи, у которых он есть
- Быть белым
- Гистерэктомия
- Жертвовать первые роды в молодом возрасте
- Курение
Есть ли осложнения?
Выпадение тазовых органов редко опасно для жизни.Но это может вызвать несколько проблем, например:
- Проблемы с контролем мочевого пузыря (недержание мочи)
- Перегиб уретры, трубки, по которой моча выводится за пределы вашего тела. Это может затруднить мочеиспускание.
- Проблемы с контролем кишечника (недержание кала) с выходом жидкого или твердого стула
- Проблемы с дефекацией при застревании стула
- Боль во время секса
- Инфекции мочевыводящих путей
- Повреждение почек при блокировании мочи
Может Я предотвращаю пролапс тазовых органов?
Есть способы напрячь мышцы таза и снизить риск.Например, упражнения Кегеля могут помочь укрепить нервы и мышцы таза. Также могут помочь определенные изменения в образе жизни.
Если у вас, например, избыточный вес, попробуйте сбросить несколько фунтов. Женщины с избыточным весом более склонны к заражению POP, чем те, кто поддерживает нормальный вес. Пейте много жидкости и ешьте продукты с высоким содержанием клетчатки. Это поможет вам избежать запоров. Помните, что постоянные толчки и напряжение только усугубят пролапс.
Старайтесь не поднимать ничего тяжелого.Если необходимо, научитесь правильно поднимать ноги — ногами, а не спиной или прессом.
Если вы курите, бросьте. Курение увеличивает риск возникновения СОЗ. И обратитесь к врачу по поводу любых проблем со здоровьем, например, о непрекращающемся кашле. Кашель оказывает давление на мышцы таза и может усугубить выпадение.
Выпадение влагалища: симптомы, причины, лечение
Обзор
Лапароскопические процедуры с использованием вагинальной ленты для лечения пролапса тазовых органов.Что такое выпадение влагалища?
Выпадение влагалища — это выпадение влагалища из его нормального положения в теле. Влагалище, также называемое родовым каналом, представляет собой туннель, соединяющий матку с внешней частью тела женщины. Ваше влагалище — это один из нескольких органов, которые находятся в области таза вашего тела. Эти органы удерживаются на месте мышцами и другими тканями. Эти мышцы объединяются, образуя опорную структуру. На протяжении всей вашей жизни эта поддерживающая структура может начать ослабевать.Это может произойти по разным причинам, но в результате ваши органы провисают. Когда ваши органы провисают или опускаются из своего нормального положения, это называется пролапсом.
Пролапс может быть маленьким — с небольшим движением — или большим. Небольшое выпадение называется неполным. Более крупный пролапс (называемый полным пролапсом) — это тот случай, когда орган значительно сдвинулся со своего нормального места. При полном выпадении часть органа может выпирать из тела. Это очень сильное выпадение.
Существуют ли разные виды пролапсов?
Существует несколько различных типов пролапса. Некоторые органы в области таза могут сдвинуться с места, превратившись в выпадение. К различным типам пролапса тазовых органов относятся:
- Выпадение свода влагалища : Верхняя часть влагалища (известная как «свод влагалища») опускается в вагинальный канал. Обычно это происходит у женщин, перенесших гистерэктомию (удаление матки).
- Выпадение матки : матка выпячивается или скользит во влагалище, иногда настолько, что выходит из отверстия влагалища.
- Цистоцеле : мочевой пузырь опускается во влагалище.
- Уретроцеле : Уретра (трубка, по которой моча выводится из мочевого пузыря) выпячивается во влагалище. Цистоцеле и уретроцеле часто встречаются вместе.
- Ректоцеле : прямая кишка выпячивается во влагалище или выходит из него.
- Энтероцеле : Тонкая кишка выпячивается у задней стенки влагалища. Энтероцеле и выпадение свода влагалища часто возникают одновременно.
Насколько распространено выпадение влагалища?
Выпадение влагалища — довольно распространенное явление. Более чем у трети женщин в США в течение жизни наблюдается какой-либо тип пролапса области таза. У вас больше шансов испытать опущение влагалища в более позднем возрасте, особенно если у вас была многоплодная беременность с естественными родами.
Симптомы и причины
Что вызывает выпадение влагалища?
Ваше влагалище удерживается внутри таза группой мышц и других тканей, создавая своего рода опорную структуру.Эта структура удерживает органы в тазу на месте. Со временем эта структура может ослабнуть. Когда это произойдет, влагалище может выскользнуть не на своем месте, что приведет к выпадению. Несколько распространенных причин выпадения влагалища могут включать:
- Роды : вагинальные роды повышают риск пролапса больше, чем кесарево сечение (когда ребенок рождается через хирургическое отверстие в стенке брюшной полости). Также считается, что чем больше детей рожает женщина, так и рожает крупный ребенок (более 9 фунтов), повышается риск выпадения.
- Хирургия : такая процедура, как гистерэктомия или лучевая терапия в области таза, может вызвать пролапс.
- Менопауза : Во время менопаузы яичники перестают вырабатывать гормоны, регулирующие ежемесячный менструальный цикл (период). Гормон эстроген особенно важен, потому что он помогает укрепить мышцы таза. Когда ваше тело не вырабатывает столько эстрогена, сколько раньше, эти мышцы таза могут ослабнуть, и может развиться выпадение.
- Старение : По мере взросления у вас повышается риск образования пролапса.
- Экстремальная физическая нагрузка или поднятие тяжелых предметов : Напряжение в результате активности также может ослабить мышцы таза и привести к выводу органов из положения.
- Генетические или наследственные факторы : Ваша система поддержки таза может быть более слабой, чем обычно. Это может передаваться всей вашей семье.
Действия или состояния, которые оказывают дополнительное давление на область живота, также могут вызвать выпадение.Сюда могут входить:
- Избыточный вес.
- Напряжение при опорожнении кишечника.
- Наличие хронического кашля (например, у курильщиков или людей, страдающих астмой).
Каковы симптомы выпадения влагалища?
Во многих случаях вы можете не почувствовать никаких симптомов пролапса. Вы можете узнать о выпадении влагалища во время осмотра в офисе врача. Если вы действительно испытываете симптомы, они могут включать:
- Чувство распирания, тяжести или боли в области таза.Это чувство часто ухудшается по прошествии дня или после того, как вы встали, поднялись или кашляли.
- Боль в пояснице.
- Выпуклость во влагалище.
- Органы, выскользнувшие из влагалища.
- Утечка мочи (недержание мочи).
- Инфекции мочевого пузыря.
- Затруднение при дефекации.
- Проблемы с половым актом.
- Проблемы с введением тампонов.
Диагностика и тесты
Как диагностируется опущение влагалища?
Выпадение влагалища часто диагностируется на приеме у врача.Ваш врач проведет медицинский осмотр, расскажет вам о любых симптомах наполнения в области таза или недержания мочи (утечки). Вас также могут спросить о вашем семейном анамнезе и о предыдущих беременностях.
В некоторых случаях у вас может не быть никаких симптомов, и пролапс можно обнаружить во время обычного осмотра у вашего лечащего врача.
Ведение и лечение
Как лечится выпадение влагалища?
Лечение выпадения влагалища может варьироваться в зависимости от степени его тяжести.В некоторых случаях ваш лечащий врач может захотеть просто посмотреть его через какое-то время, чтобы убедиться, что не стало хуже.
Существуют нехирургические и хирургические методы лечения выпадения влагалища. Эти методы лечения очень похожи на варианты лечения выпадения матки. При составлении плана лечения ваш лечащий врач учтет несколько вещей. Сюда могут входить:
- Ваше общее состояние здоровья и наличие других серьезных заболеваний.
- Ваш возраст.
- Степень тяжести выпадения.
- Если вы хотите иметь детей в будущем.
- Если вы хотите в будущем заняться проникающим сексом.
Очень важно вести открытый и честный разговор с вашим лечащим врачом на эти темы. Некоторые из вариантов лечения могут означать, что вы больше не сможете забеременеть или иметь половой акт. Поговорите со своим лечащим врачом о любых вопросах или проблемах, которые у вас есть относительно этих методов лечения.
Нехирургические методы лечения обычно используются в качестве первого варианта и лучше всего работают при минимальном выпадении.Конкретные варианты безоперационного лечения могут включать:
- Упражнение : Мышцы таза можно укрепить с помощью упражнений, называемых упражнениями Кегеля. Чтобы выполнять эти упражнения, напрягите мышцы таза, как если бы вы пытались сдержать мочу. Крепко удерживайте мышцы в течение нескольких секунд, а затем расслабьте. Повторите это 10 раз. Вы можете делать это до четырех раз в день, и эти упражнения можно делать где угодно.
- Вагинальный пессарий : Обычно пессарий имеет форму небольшого пластикового или резинового пончика и представляет собой устройство, которое вводится во влагалище.Он действует как опорная конструкция, помогая удерживать вещи на месте. Пессарий устанавливает и вставляет ваш лечащий врач. Вам нужно будет часто чистить его и снимать перед половым актом.
- В более тяжелых случаях лечение может быть хирургическим. Эти варианты включают:
- Подвеска свода влагалища : Эта процедура включает прикрепление влагалища к связкам внутри таза, которые раньше поддерживали его. Операция проводится через разрез (разрез) во влагалище.
- Sacrocolpopexy : Эта процедура включает прикрепление части сетки к влагалищу и закрепление сетки на копчике, чтобы влагалище приподнялось. Эта операция проводится через брюшную полость с использованием небольших разрезов и минимально инвазивной хирургии, называемой лапароскопией.
- Colpocliesis : Эта процедура включает в себя зашивание влагалища. Преимущество этой операции — это результат — ваш риск повторного пролапса невелик. Однако, как только эта процедура будет завершена, вы больше не сможете заниматься проникающим сексом.Кольпоклиоз чаще встречается у пожилых женщин с пролапсом.
Профилактика
Можно ли предотвратить выпадение влагалища?
Часто выпадение влагалища невозможно предотвратить. Есть хорошие привычки, которые помогут снизить риск развития выпадения влагалища.Сюда могут входить:
- Регулярные упражнения (упражнения Кегеля).
- Поддержание здорового веса и диеты.
- Не курить.
- Использование надлежащей техники подъема.
Каковы правильные техники подъема и как они помогают предотвратить пролапс?
Когда вы поднимаете что-то тяжелое, вы можете напрячься. Это напряжение может привести к выпадению. Следуя нескольким советам, вы можете снизить риск пролапса.
- Не поднимайте в одиночку : Если у вас есть что-то необычной формы или очень большое, обратитесь за помощью к подъему.Также не поднимайте что-либо выше уровня талии.
- Проверьте свою опору : Прежде чем что-то поднимать, убедитесь, что у вас хорошая опора.
- Поднимите ногами : Когда вы поднимаете что-то ниже уровня вашей талии, держите спину прямо и согнитесь в коленях и бедрах. Не наклоняйтесь вперед в талии, колени прямые.
- Используйте широкую стойку. : Держите ноги врозь и упирайтесь в землю, когда что-то поднимаете.
- Не дергайтесь и не поворачивайтесь, когда поднимаете что-либо. : Убедитесь, что вы выпрямляете колени плавным движением и не дергаете предмет к телу.
- Переставьте предметы перед поднятием : Если вы поднимаете предмет со стола, сдвиньте его к краю, чтобы вы могли держать его близко к своему телу.
- Держите упаковки близко к телу : Держите руки согнутыми, мышцы живота напряженными и держите объект ближе к сердцевине своего тела.
- Делайте небольшие шаги : Не торопитесь, когда передвигаетесь с пакетом. Не торопитесь и делайте небольшие шаги.
- Опускайте предметы так же, как вы их поднимали. : Поставьте ноги врозь, напрягите мышцы живота и согните бедра и колени, чтобы опустить предмет.
Перспективы / Прогноз
Может ли снова случиться выпадение влагалища?
Выпадение влагалища может повториться после лечения.Однако большинство планов лечения очень успешны. Если у вас есть множественные пролапсы или тяжелые пролапсы, ваш лечащий врач может обсудить с вами варианты хирургического лечения.
Каковы перспективы выпадения влагалища?
В большинстве случаев прогноз опущения влагалища положительный. Лечение и изменение образа жизни обычно работают хорошо. Поговорите со своим врачом обо всех вариантах лечения и о том, что каждый вариант будет значить для вас. Ваш врач может помочь вам выработать привычки правильного образа жизни, которые помогут снизить риск развития выпадения влагалища в будущем.
Выпадение влагалища: симптомы, причины, лечение
Обзор
Лапароскопические процедуры с использованием вагинальной ленты для лечения пролапса тазовых органов.Что такое выпадение влагалища?
Выпадение влагалища — это выпадение влагалища из его нормального положения в теле. Влагалище, также называемое родовым каналом, представляет собой туннель, соединяющий матку с внешней частью тела женщины. Ваше влагалище — это один из нескольких органов, которые находятся в области таза вашего тела. Эти органы удерживаются на месте мышцами и другими тканями. Эти мышцы объединяются, образуя опорную структуру. На протяжении всей вашей жизни эта поддерживающая структура может начать ослабевать.Это может произойти по разным причинам, но в результате ваши органы провисают. Когда ваши органы провисают или опускаются из своего нормального положения, это называется пролапсом.
Пролапс может быть маленьким — с небольшим движением — или большим. Небольшое выпадение называется неполным. Более крупный пролапс (называемый полным пролапсом) — это тот случай, когда орган значительно сдвинулся со своего нормального места. При полном выпадении часть органа может выпирать из тела. Это очень сильное выпадение.
Существуют ли разные виды пролапсов?
Существует несколько различных типов пролапса. Некоторые органы в области таза могут сдвинуться с места, превратившись в выпадение. К различным типам пролапса тазовых органов относятся:
- Выпадение свода влагалища : Верхняя часть влагалища (известная как «свод влагалища») опускается в вагинальный канал. Обычно это происходит у женщин, перенесших гистерэктомию (удаление матки).
- Выпадение матки : матка выпячивается или скользит во влагалище, иногда настолько, что выходит из отверстия влагалища.
- Цистоцеле : мочевой пузырь опускается во влагалище.
- Уретроцеле : Уретра (трубка, по которой моча выводится из мочевого пузыря) выпячивается во влагалище. Цистоцеле и уретроцеле часто встречаются вместе.
- Ректоцеле : прямая кишка выпячивается во влагалище или выходит из него.
- Энтероцеле : Тонкая кишка выпячивается у задней стенки влагалища. Энтероцеле и выпадение свода влагалища часто возникают одновременно.
Насколько распространено выпадение влагалища?
Выпадение влагалища — довольно распространенное явление. Более чем у трети женщин в США в течение жизни наблюдается какой-либо тип пролапса области таза. У вас больше шансов испытать опущение влагалища в более позднем возрасте, особенно если у вас была многоплодная беременность с естественными родами.
Симптомы и причины
Что вызывает выпадение влагалища?
Ваше влагалище удерживается внутри таза группой мышц и других тканей, создавая своего рода опорную структуру.Эта структура удерживает органы в тазу на месте. Со временем эта структура может ослабнуть. Когда это произойдет, влагалище может выскользнуть не на своем месте, что приведет к выпадению. Несколько распространенных причин выпадения влагалища могут включать:
- Роды : вагинальные роды повышают риск пролапса больше, чем кесарево сечение (когда ребенок рождается через хирургическое отверстие в стенке брюшной полости). Также считается, что чем больше детей рожает женщина, так и рожает крупный ребенок (более 9 фунтов), повышается риск выпадения.
- Хирургия : такая процедура, как гистерэктомия или лучевая терапия в области таза, может вызвать пролапс.
- Менопауза : Во время менопаузы яичники перестают вырабатывать гормоны, регулирующие ежемесячный менструальный цикл (период). Гормон эстроген особенно важен, потому что он помогает укрепить мышцы таза. Когда ваше тело не вырабатывает столько эстрогена, сколько раньше, эти мышцы таза могут ослабнуть, и может развиться выпадение.
- Старение : По мере взросления у вас повышается риск образования пролапса.
- Экстремальная физическая нагрузка или поднятие тяжелых предметов : Напряжение в результате активности также может ослабить мышцы таза и привести к выводу органов из положения.
- Генетические или наследственные факторы : Ваша система поддержки таза может быть более слабой, чем обычно. Это может передаваться всей вашей семье.
Действия или состояния, которые оказывают дополнительное давление на область живота, также могут вызвать выпадение.Сюда могут входить:
- Избыточный вес.
- Напряжение при опорожнении кишечника.
- Наличие хронического кашля (например, у курильщиков или людей, страдающих астмой).
Каковы симптомы выпадения влагалища?
Во многих случаях вы можете не почувствовать никаких симптомов пролапса. Вы можете узнать о выпадении влагалища во время осмотра в офисе врача. Если вы действительно испытываете симптомы, они могут включать:
- Чувство распирания, тяжести или боли в области таза.Это чувство часто ухудшается по прошествии дня или после того, как вы встали, поднялись или кашляли.
- Боль в пояснице.
- Выпуклость во влагалище.
- Органы, выскользнувшие из влагалища.
- Утечка мочи (недержание мочи).
- Инфекции мочевого пузыря.
- Затруднение при дефекации.
- Проблемы с половым актом.
- Проблемы с введением тампонов.
Диагностика и тесты
Как диагностируется опущение влагалища?
Выпадение влагалища часто диагностируется на приеме у врача.Ваш врач проведет медицинский осмотр, расскажет вам о любых симптомах наполнения в области таза или недержания мочи (утечки). Вас также могут спросить о вашем семейном анамнезе и о предыдущих беременностях.
В некоторых случаях у вас может не быть никаких симптомов, и пролапс можно обнаружить во время обычного осмотра у вашего лечащего врача.
Ведение и лечение
Как лечится выпадение влагалища?
Лечение выпадения влагалища может варьироваться в зависимости от степени его тяжести.В некоторых случаях ваш лечащий врач может захотеть просто посмотреть его через какое-то время, чтобы убедиться, что не стало хуже.
Существуют нехирургические и хирургические методы лечения выпадения влагалища. Эти методы лечения очень похожи на варианты лечения выпадения матки. При составлении плана лечения ваш лечащий врач учтет несколько вещей. Сюда могут входить:
- Ваше общее состояние здоровья и наличие других серьезных заболеваний.
- Ваш возраст.
- Степень тяжести выпадения.
- Если вы хотите иметь детей в будущем.
- Если вы хотите в будущем заняться проникающим сексом.
Очень важно вести открытый и честный разговор с вашим лечащим врачом на эти темы. Некоторые из вариантов лечения могут означать, что вы больше не сможете забеременеть или иметь половой акт. Поговорите со своим лечащим врачом о любых вопросах или проблемах, которые у вас есть относительно этих методов лечения.
Нехирургические методы лечения обычно используются в качестве первого варианта и лучше всего работают при минимальном выпадении.Конкретные варианты безоперационного лечения могут включать:
- Упражнение : Мышцы таза можно укрепить с помощью упражнений, называемых упражнениями Кегеля. Чтобы выполнять эти упражнения, напрягите мышцы таза, как если бы вы пытались сдержать мочу. Крепко удерживайте мышцы в течение нескольких секунд, а затем расслабьте. Повторите это 10 раз. Вы можете делать это до четырех раз в день, и эти упражнения можно делать где угодно.
- Вагинальный пессарий : Обычно пессарий имеет форму небольшого пластикового или резинового пончика и представляет собой устройство, которое вводится во влагалище.Он действует как опорная конструкция, помогая удерживать вещи на месте. Пессарий устанавливает и вставляет ваш лечащий врач. Вам нужно будет часто чистить его и снимать перед половым актом.
- В более тяжелых случаях лечение может быть хирургическим. Эти варианты включают:
- Подвеска свода влагалища : Эта процедура включает прикрепление влагалища к связкам внутри таза, которые раньше поддерживали его. Операция проводится через разрез (разрез) во влагалище.
- Sacrocolpopexy : Эта процедура включает прикрепление части сетки к влагалищу и закрепление сетки на копчике, чтобы влагалище приподнялось. Эта операция проводится через брюшную полость с использованием небольших разрезов и минимально инвазивной хирургии, называемой лапароскопией.
- Colpocliesis : Эта процедура включает в себя зашивание влагалища. Преимущество этой операции — это результат — ваш риск повторного пролапса невелик. Однако, как только эта процедура будет завершена, вы больше не сможете заниматься проникающим сексом.Кольпоклиоз чаще встречается у пожилых женщин с пролапсом.
Профилактика
Можно ли предотвратить выпадение влагалища?
Часто выпадение влагалища невозможно предотвратить. Есть хорошие привычки, которые помогут снизить риск развития выпадения влагалища.Сюда могут входить:
- Регулярные упражнения (упражнения Кегеля).
- Поддержание здорового веса и диеты.
- Не курить.
- Использование надлежащей техники подъема.
Каковы правильные техники подъема и как они помогают предотвратить пролапс?
Когда вы поднимаете что-то тяжелое, вы можете напрячься. Это напряжение может привести к выпадению. Следуя нескольким советам, вы можете снизить риск пролапса.
- Не поднимайте в одиночку : Если у вас есть что-то необычной формы или очень большое, обратитесь за помощью к подъему.Также не поднимайте что-либо выше уровня талии.
- Проверьте свою опору : Прежде чем что-то поднимать, убедитесь, что у вас хорошая опора.
- Поднимите ногами : Когда вы поднимаете что-то ниже уровня вашей талии, держите спину прямо и согнитесь в коленях и бедрах. Не наклоняйтесь вперед в талии, колени прямые.
- Используйте широкую стойку. : Держите ноги врозь и упирайтесь в землю, когда что-то поднимаете.
- Не дергайтесь и не поворачивайтесь, когда поднимаете что-либо. : Убедитесь, что вы выпрямляете колени плавным движением и не дергаете предмет к телу.
- Переставьте предметы перед поднятием : Если вы поднимаете предмет со стола, сдвиньте его к краю, чтобы вы могли держать его близко к своему телу.
- Держите упаковки близко к телу : Держите руки согнутыми, мышцы живота напряженными и держите объект ближе к сердцевине своего тела.
- Делайте небольшие шаги : Не торопитесь, когда передвигаетесь с пакетом. Не торопитесь и делайте небольшие шаги.
- Опускайте предметы так же, как вы их поднимали. : Поставьте ноги врозь, напрягите мышцы живота и согните бедра и колени, чтобы опустить предмет.
Перспективы / Прогноз
Может ли снова случиться выпадение влагалища?
Выпадение влагалища может повториться после лечения.Однако большинство планов лечения очень успешны. Если у вас есть множественные пролапсы или тяжелые пролапсы, ваш лечащий врач может обсудить с вами варианты хирургического лечения.
Каковы перспективы выпадения влагалища?
В большинстве случаев прогноз опущения влагалища положительный. Лечение и изменение образа жизни обычно работают хорошо. Поговорите со своим врачом обо всех вариантах лечения и о том, что каждый вариант будет значить для вас. Ваш врач может помочь вам выработать привычки правильного образа жизни, которые помогут снизить риск развития выпадения влагалища в будущем.
Выпадение влагалища: симптомы, причины, лечение
Обзор
Лапароскопические процедуры с использованием вагинальной ленты для лечения пролапса тазовых органов.Что такое выпадение влагалища?
Выпадение влагалища — это выпадение влагалища из его нормального положения в теле. Влагалище, также называемое родовым каналом, представляет собой туннель, соединяющий матку с внешней частью тела женщины. Ваше влагалище — это один из нескольких органов, которые находятся в области таза вашего тела. Эти органы удерживаются на месте мышцами и другими тканями. Эти мышцы объединяются, образуя опорную структуру. На протяжении всей вашей жизни эта поддерживающая структура может начать ослабевать.Это может произойти по разным причинам, но в результате ваши органы провисают. Когда ваши органы провисают или опускаются из своего нормального положения, это называется пролапсом.
Пролапс может быть маленьким — с небольшим движением — или большим. Небольшое выпадение называется неполным. Более крупный пролапс (называемый полным пролапсом) — это тот случай, когда орган значительно сдвинулся со своего нормального места. При полном выпадении часть органа может выпирать из тела. Это очень сильное выпадение.
Существуют ли разные виды пролапсов?
Существует несколько различных типов пролапса. Некоторые органы в области таза могут сдвинуться с места, превратившись в выпадение. К различным типам пролапса тазовых органов относятся:
- Выпадение свода влагалища : Верхняя часть влагалища (известная как «свод влагалища») опускается в вагинальный канал. Обычно это происходит у женщин, перенесших гистерэктомию (удаление матки).
- Выпадение матки : матка выпячивается или скользит во влагалище, иногда настолько, что выходит из отверстия влагалища.
- Цистоцеле : мочевой пузырь опускается во влагалище.
- Уретроцеле : Уретра (трубка, по которой моча выводится из мочевого пузыря) выпячивается во влагалище. Цистоцеле и уретроцеле часто встречаются вместе.
- Ректоцеле : прямая кишка выпячивается во влагалище или выходит из него.
- Энтероцеле : Тонкая кишка выпячивается у задней стенки влагалища. Энтероцеле и выпадение свода влагалища часто возникают одновременно.
Насколько распространено выпадение влагалища?
Выпадение влагалища — довольно распространенное явление. Более чем у трети женщин в США в течение жизни наблюдается какой-либо тип пролапса области таза. У вас больше шансов испытать опущение влагалища в более позднем возрасте, особенно если у вас была многоплодная беременность с естественными родами.
Симптомы и причины
Что вызывает выпадение влагалища?
Ваше влагалище удерживается внутри таза группой мышц и других тканей, создавая своего рода опорную структуру.Эта структура удерживает органы в тазу на месте. Со временем эта структура может ослабнуть. Когда это произойдет, влагалище может выскользнуть не на своем месте, что приведет к выпадению. Несколько распространенных причин выпадения влагалища могут включать:
- Роды : вагинальные роды повышают риск пролапса больше, чем кесарево сечение (когда ребенок рождается через хирургическое отверстие в стенке брюшной полости). Также считается, что чем больше детей рожает женщина, так и рожает крупный ребенок (более 9 фунтов), повышается риск выпадения.
- Хирургия : такая процедура, как гистерэктомия или лучевая терапия в области таза, может вызвать пролапс.
- Менопауза : Во время менопаузы яичники перестают вырабатывать гормоны, регулирующие ежемесячный менструальный цикл (период). Гормон эстроген особенно важен, потому что он помогает укрепить мышцы таза. Когда ваше тело не вырабатывает столько эстрогена, сколько раньше, эти мышцы таза могут ослабнуть, и может развиться выпадение.
- Старение : По мере взросления у вас повышается риск образования пролапса.
- Экстремальная физическая нагрузка или поднятие тяжелых предметов : Напряжение в результате активности также может ослабить мышцы таза и привести к выводу органов из положения.
- Генетические или наследственные факторы : Ваша система поддержки таза может быть более слабой, чем обычно. Это может передаваться всей вашей семье.
Действия или состояния, которые оказывают дополнительное давление на область живота, также могут вызвать выпадение.Сюда могут входить:
- Избыточный вес.
- Напряжение при опорожнении кишечника.
- Наличие хронического кашля (например, у курильщиков или людей, страдающих астмой).
Каковы симптомы выпадения влагалища?
Во многих случаях вы можете не почувствовать никаких симптомов пролапса. Вы можете узнать о выпадении влагалища во время осмотра в офисе врача. Если вы действительно испытываете симптомы, они могут включать:
- Чувство распирания, тяжести или боли в области таза.Это чувство часто ухудшается по прошествии дня или после того, как вы встали, поднялись или кашляли.
- Боль в пояснице.
- Выпуклость во влагалище.
- Органы, выскользнувшие из влагалища.
- Утечка мочи (недержание мочи).
- Инфекции мочевого пузыря.
- Затруднение при дефекации.
- Проблемы с половым актом.
- Проблемы с введением тампонов.
Диагностика и тесты
Как диагностируется опущение влагалища?
Выпадение влагалища часто диагностируется на приеме у врача.Ваш врач проведет медицинский осмотр, расскажет вам о любых симптомах наполнения в области таза или недержания мочи (утечки). Вас также могут спросить о вашем семейном анамнезе и о предыдущих беременностях.
В некоторых случаях у вас может не быть никаких симптомов, и пролапс можно обнаружить во время обычного осмотра у вашего лечащего врача.
Ведение и лечение
Как лечится выпадение влагалища?
Лечение выпадения влагалища может варьироваться в зависимости от степени его тяжести.В некоторых случаях ваш лечащий врач может захотеть просто посмотреть его через какое-то время, чтобы убедиться, что не стало хуже.
Существуют нехирургические и хирургические методы лечения выпадения влагалища. Эти методы лечения очень похожи на варианты лечения выпадения матки. При составлении плана лечения ваш лечащий врач учтет несколько вещей. Сюда могут входить:
- Ваше общее состояние здоровья и наличие других серьезных заболеваний.
- Ваш возраст.
- Степень тяжести выпадения.
- Если вы хотите иметь детей в будущем.
- Если вы хотите в будущем заняться проникающим сексом.
Очень важно вести открытый и честный разговор с вашим лечащим врачом на эти темы. Некоторые из вариантов лечения могут означать, что вы больше не сможете забеременеть или иметь половой акт. Поговорите со своим лечащим врачом о любых вопросах или проблемах, которые у вас есть относительно этих методов лечения.
Нехирургические методы лечения обычно используются в качестве первого варианта и лучше всего работают при минимальном выпадении.Конкретные варианты безоперационного лечения могут включать:
- Упражнение : Мышцы таза можно укрепить с помощью упражнений, называемых упражнениями Кегеля. Чтобы выполнять эти упражнения, напрягите мышцы таза, как если бы вы пытались сдержать мочу. Крепко удерживайте мышцы в течение нескольких секунд, а затем расслабьте. Повторите это 10 раз. Вы можете делать это до четырех раз в день, и эти упражнения можно делать где угодно.
- Вагинальный пессарий : Обычно пессарий имеет форму небольшого пластикового или резинового пончика и представляет собой устройство, которое вводится во влагалище.Он действует как опорная конструкция, помогая удерживать вещи на месте. Пессарий устанавливает и вставляет ваш лечащий врач. Вам нужно будет часто чистить его и снимать перед половым актом.
- В более тяжелых случаях лечение может быть хирургическим. Эти варианты включают:
- Подвеска свода влагалища : Эта процедура включает прикрепление влагалища к связкам внутри таза, которые раньше поддерживали его. Операция проводится через разрез (разрез) во влагалище.
- Sacrocolpopexy : Эта процедура включает прикрепление части сетки к влагалищу и закрепление сетки на копчике, чтобы влагалище приподнялось. Эта операция проводится через брюшную полость с использованием небольших разрезов и минимально инвазивной хирургии, называемой лапароскопией.
- Colpocliesis : Эта процедура включает в себя зашивание влагалища. Преимущество этой операции — это результат — ваш риск повторного пролапса невелик. Однако, как только эта процедура будет завершена, вы больше не сможете заниматься проникающим сексом.Кольпоклиоз чаще встречается у пожилых женщин с пролапсом.
Профилактика
Можно ли предотвратить выпадение влагалища?
Часто выпадение влагалища невозможно предотвратить. Есть хорошие привычки, которые помогут снизить риск развития выпадения влагалища.Сюда могут входить:
- Регулярные упражнения (упражнения Кегеля).
- Поддержание здорового веса и диеты.
- Не курить.
- Использование надлежащей техники подъема.
Каковы правильные техники подъема и как они помогают предотвратить пролапс?
Когда вы поднимаете что-то тяжелое, вы можете напрячься. Это напряжение может привести к выпадению. Следуя нескольким советам, вы можете снизить риск пролапса.
- Не поднимайте в одиночку : Если у вас есть что-то необычной формы или очень большое, обратитесь за помощью к подъему.Также не поднимайте что-либо выше уровня талии.
- Проверьте свою опору : Прежде чем что-то поднимать, убедитесь, что у вас хорошая опора.
- Поднимите ногами : Когда вы поднимаете что-то ниже уровня вашей талии, держите спину прямо и согнитесь в коленях и бедрах. Не наклоняйтесь вперед в талии, колени прямые.
- Используйте широкую стойку. : Держите ноги врозь и упирайтесь в землю, когда что-то поднимаете.
- Не дергайтесь и не поворачивайтесь, когда поднимаете что-либо. : Убедитесь, что вы выпрямляете колени плавным движением и не дергаете предмет к телу.
- Переставьте предметы перед поднятием : Если вы поднимаете предмет со стола, сдвиньте его к краю, чтобы вы могли держать его близко к своему телу.
- Держите упаковки близко к телу : Держите руки согнутыми, мышцы живота напряженными и держите объект ближе к сердцевине своего тела.
- Делайте небольшие шаги : Не торопитесь, когда передвигаетесь с пакетом. Не торопитесь и делайте небольшие шаги.
- Опускайте предметы так же, как вы их поднимали. : Поставьте ноги врозь, напрягите мышцы живота и согните бедра и колени, чтобы опустить предмет.
Перспективы / Прогноз
Может ли снова случиться выпадение влагалища?
Выпадение влагалища может повториться после лечения.Однако большинство планов лечения очень успешны. Если у вас есть множественные пролапсы или тяжелые пролапсы, ваш лечащий врач может обсудить с вами варианты хирургического лечения.
Каковы перспективы выпадения влагалища?
В большинстве случаев прогноз опущения влагалища положительный. Лечение и изменение образа жизни обычно работают хорошо. Поговорите со своим врачом обо всех вариантах лечения и о том, что каждый вариант будет значить для вас. Ваш врач может помочь вам выработать привычки правильного образа жизни, которые помогут снизить риск развития выпадения влагалища в будущем.
Что это выпадает из моего влагалища?
Выпадение тазовых органов (POP) встречается у 40% женщин, чаще всего после 40 лет. Одним из наиболее частых первых симптомов является выпуклость, выступающая из влагалища. Обычно первая реакция на это — террор, но не волнуйтесь, паника не нужна.
POP является результатом слабости мышц, связок и соединительных тканей, поддерживающих такие органы, как матка, мочевой пузырь и прямая кишка.Таким образом, СОЗ может быть результатом действия одного или нескольких органов, каждый из которых может вызывать или не вызывать симптомы. Наиболее частым симптомом является выпуклость, выходящая из влагалища, которая может тереться о нижнее белье и вызывать раздражение и кровотечение. К другим органоспецифическим симптомам относятся:
- Матка: Матка обычно поддерживается маточно-крестцовыми связками, а также другими соединительными тканями. Выпадение матки часто может казаться сидящим на шишке.
- Мочевой пузырь: Обычно мягкая выпуклость в верхней части влагалища.Это может быть связано с недержанием мочи, затрудненным мочеиспусканием или ощущением давления.
- Прямая кишка: это выпуклость на задней стороне влагалища. Это может быть связано с затруднениями при выводе стула. Обычно женщины описывают «шинирование», когда пальцы вводятся во влагалище, чтобы вытолкнуть стул из прямой кишки.
- Тонкая кишка: это наименее распространенное выпадение, представляющее «настоящую грыжу» или фасциальный дефект в верхней части влагалища. Чаще всего это связано с мягкой выпуклостью, а также может возникнуть после гистерэктомии.
Причиной POP обычно является сочетание факторов. Генетическая предрасположенность является обычным явлением. Травма (чаще всего в результате родов, особенно у крупных детей) играет роль. Повышенная нагрузка на органы малого таза также является распространенным фактором. Сюда входят рабочие места, требующие подъема тяжестей, ожирение или курильщики, особенно с хроническим кашлем.
Варианты лечения варьируются от поведенческих модификаций или упражнений (при легком пролапсе) до пессариев и хирургического вмешательства.
Пессарий — это устройство, которое помещается во влагалище и прижимает органы к их нормальному положению.(Исторически следует отметить, что первоначальным пессарием был картофель, который быстро потерял популярность, поскольку имел тенденцию к укоренению. Следующим вариантом пессариев была пряжа, смоченная воском и отформованная. Этот стиль использовался тысячи лет, пока изобретение резины.) Пессарии бывают разных размеров и форм. Хороший пессарий — это тот пессарий, который женщина не чувствует, когда он находится внутри, остается на месте и устраняет все ее симптомы.
Хирургическая коррекция специфична для выпадающего органа (ов). Чаще всего операция проводится полностью через влагалище и требует пребывания в больнице на одну ночь.Гинекологи хорошо разбираются во всех методах лечения POP, и я бы посоветовал любому, у кого есть пролапс, обсудить это со своим гинекологом.
Часть моего влагалища болтается?
В мире, где мы все очень хорошо разбираемся в особенностях наших гениталий, это был бы очевидный вопрос. Но поскольку большинство людей этого не делает, у многих людей все время возникают подобные вопросы. Это не пот, и нет причин чувствовать себя глупо, спрашивая.
Давайте сначала убедимся, что мы на одной странице, хорошо?
Вот ваша вульва, все ваши наружные гениталии. Многие люди называют вульву влагалищем, потому что нас просто научили неправильному слову для обозначения ваших гениталий. Если вам нужно больше узнать о том, что к чему, нажмите здесь . если вы нажмете на эту ссылку, вы увидите еще одну иллюстрацию, которая представляет собой поперечный разрез женского таза и на котором вы можете увидеть, где на самом деле находится влагалище.
Как вы видите — или, скорее, как вы НЕ МОЖЕТЕ увидеть — ваше влагалище является частью вашей внутренней репродуктивной анатомии. Мы видим отверстие снаружи, но это все.Большая часть влагалища представляет собой трубчатую мышцу, которая проходит от входа во влагалище к шейке матки глубоко внутри вашего тела.
Если на самом деле что-то немного торчит из вашего влагалищного отверстия, то скорее всего это остаточная девственная плева, тонкая ткань, которая в молодости покрывает отверстие влагалища, но которая по мере развития изнашивается. далеко. Иногда это нормально, что она изнашивается таким образом, что часть этой ткани вот так висит, и со временем она изнашивается до такой степени, что ее больше не видно.Ничего страшного, но так как это не то, что вообще имеет какую-то цель (или нервные окончания), а то, что должно со временем изнашиваться, если это вас действительно беспокоит, вы можете попросить гинеколога убрать его. для тебя.
Если вы имеете в виду не влагалище, а вульву, и вы говорите о том, что видите что-то, торчащее из ваших наружных половых губ — два более толстых холмика кожи, обычно с волосами на них, которые встречаются, чтобы покрыть ваши отверстие влагалища, уретра и клитор — скорее всего, это только ваши внутренние половые губы — мясистые безволосые «губы», которые находятся между вашими внешними половыми губами и которые соединяются вверху с вашим капюшоном клитора, выглядывая наружу.Длина, размер и форма внутренних половых губ различаются у разных женщин, и совершенно нормально иметь внутренние половые губы, которые выступают из наружных половых губ. В этом нет ничего смешного: у многих женщин есть внутренние половые губы, которые не полностью скрыты наружными половыми губами.
Также, если у вас более короткие внешние половые губы и больший клитор или капюшон, возможно, даже та часть вашего клиторального капюшона и / или ваших внутренних половых губ видна за пределами ваших внешних половых губ. Это тоже нормально.
В любом случае, я готов поспорить, что у вас все в порядке.Но если сомневаетесь, всегда можно обратиться к гинекологу. Для женщин разумно начать посещать гинеколога для профилактических осмотров один раз в год после начала менструации, и для женщин жизненно важно ходить каждый год после того, как они станут сексуально активными. Итак, если вы еще не начали этим заниматься, сейчас может быть отличное время, чтобы воспользоваться этим, поскольку вы также можете получить второй вариант от того, кто лучше других знает, как выглядят нормальные вульвы.
Выпадение тазовых органов — NHS
Выпадение тазовых органов — это когда один или несколько органов в тазу соскальзывают из своего нормального положения и выпячиваются во влагалище.
Это может быть матка (матка), кишечник, мочевой пузырь или верхняя часть влагалища.
Выпадение не опасно для жизни, но может вызвать боль и дискомфорт.
Симптомы обычно можно уменьшить с помощью упражнений для тазового дна и изменения образа жизни, но иногда требуется лечение.
Симптомы опущения тазовых органов
Симптомы пролапса тазовых органов включают:
- чувство тяжести в нижней части живота и гениталии
- тянущий дискомфорт во влагалище
- ощущение, будто что-то спускается во влагалище — это может быть ощущение сидения на маленьком шарике
- ощущение или вид выпуклости или уплотнения во влагалище или выхода из него
- дискомфорт или онемение во время секса
- проблемы с мочеиспусканием — например, ощущение, что ваш мочевой пузырь не опорожняется полностью, необходимость чаще ходить в туалет или протекание небольшое количество мочи при кашле, чихании или физических упражнениях (стрессовое недержание мочи)
Иногда пролапс тазовых органов не имеет симптомов и обнаруживается во время внутреннего осмотра, проводимого по другой причине, например, при скрининге шейки матки.
Когда обращаться к GP
Обратитесь к терапевту, если у вас есть какие-либо симптомы пролапса, или если вы заметили уплотнение во влагалище или вокруг него.
Что происходит на приеме
Ваш врач спросит, можно ли провести внутреннее гинекологическое обследование.
Для этого вам нужно раздеться ниже пояса и лечь на смотровую кровать.
После этого врач ощупает уплотнения в области таза и во влагалище.
Они могут осторожно ввести во влагалище инструмент, называемый расширителем, чтобы удерживать его стенки открытыми, чтобы увидеть, есть ли выпадение.
Иногда они просят вас лечь на левый бок и осматривать вас в этом положении, чтобы лучше рассмотреть пролапс.
Вы можете попросить, чтобы это обследование провела женщина-врач, и, если хотите, пригласите кого-нибудь, кому вы доверяете, для поддержки.
Дальнейшие анализы
Если у вас есть проблемы с мочевым пузырем, терапевт может направить вас в больницу для дальнейших анализов.
Сюда могут входить:
- анализ мочи на наличие инфекции
- введение небольшой трубки в мочевой пузырь для поиска проблем
Лечение пролапса тазовых органов
Если у вас нет никаких симптомов или пролапс легкий и не беспокоит вас, возможно, вам не понадобится медицинское лечение.
Но некоторые изменения в образе жизни, вероятно, все же помогут.
К ним относятся:
- потеря веса при избыточном весе
- предотвращение подъема тяжестей
- профилактика или лечение запоров
Если пролапс более серьезный или ваши симптомы влияют на вашу повседневную жизнь, есть несколько дополнительных вариантов лечения рассматривать.
К ним относятся:
- упражнения для тазового дна
- гормональное лечение
- вагинальные пессарии
- хирургическое вмешательство
Рекомендуемое лечение будет зависеть от типа и степени тяжести пролапса, ваших симптомов и вашего общего состояния здоровья.
Вы и ваш врач вместе решите, какой вариант лучше для вас.
Причины пролапса тазовых органов
Выпадение тазовых органов происходит, когда группа мышц и тканей, которые обычно поддерживают органы малого таза, называемые тазовым дном, ослабевают и не могут прочно удерживать органы на месте.
Ряд факторов может ослабить тазовое дно и увеличить вероятность развития пролапса тазовых органов.
К ним относятся:
- беременность и роды — особенно если у вас были длительные тяжелые роды, или если вы родили большого или многодетных детей
- стареете и переживаете менопаузу
- избыточный вес
- длительный запор или хроническое заболевание, которое вызывает кашель и напряжение.
- гистерэктомия
- работа, требующая большого количества подъемов тяжестей
Некоторые состояния здоровья также могут повысить вероятность пролапса, в том числе:
Виды пролапса
4 основных типа выпадения:
- мочевой пузырь, выпячивающийся в переднюю стенку влагалища (передний пролапс)
- матка, выпуклость или свисающая во влагалище (выпадение матки)
- провисание верха влагалища — это случается с некоторыми женщинами после операции по удалению матки
- кишечник, выпячивающийся вперед в заднюю стенку влагалища (выпадение задней стенки)
Одновременно можно иметь более одной такой стенки.
