Содержание
что делать при разных видах вскармливания
Радость после долгожданного пополнения в семье часто омрачается бессонными ночами: незрелая пищеварительная система ребенка дает сбои. Метеоризм, колики, запор у грудничка – причины детского плача и беспокойства молодых родителей, причем последний вызывает растерянность и непонимание, какие действия предпринять.
Содержание статьи
- 1 Стул у младенца: возрастные особенности
- 2 Повод для тревоги: признаки запора у грудничка
- 3 Почему у грудничка возникает запор
- 3.1 Особенности питания кормящей мамы: продукты, вызывающие запор
- 3.2 Дефицит материнского молока
- 3.3 Недостаток жидкости
- 3.4 Медикаменты
- 3.5 Смена питания
- 3.6 Психологический запор
- 3.7 Травмирование прямой кишки
- 3.8 Развитие заболеваний
- 4 Что делать в первую очередь в домашних условиях при запоре у грудничка
- 4.1 Помощь при запоре младенцу на грудном вскармливании
- 4.
 2 Запор при искусственном и смешанном вскармливании
2 Запор при искусственном и смешанном вскармливании - 4.3 Запор и введение прикорма: помощь малышу
- 5 Если диета не помогает: как помочь грудничку в домашних условиях при запоре
- 5.1 Массаж
- 5.2 Механическая стимуляция прямой кишки
- 5.3 Ректальные свечи
- 5.4 Клизма
- 5.5 Применение слабительных препаратов у грудничков
Стул у младенца: возрастные особенности
Прежде делать выводы о наличии или отсутствии запора у малыша, стоит разобраться, каким в норме бывает стул у ребенка раннего возраста.
Самые первые каловые массы младенца именуются меконием. Они представляют собой остатки слизи, амниотической жидкости, клеток эпителия, переваренных еще во внутриутробном периоде. Меконий имеет вязкую консистенцию, черный цвет с зеленоватым оттенком. Запах у него отсутствует.
В течение первых нескольких дней жизни меконий полностью выводится из организма и заменяется калом другой консистенции.
У ребенка, находящегося на грудном вскармливании, испражнения обычно полужидкие, кашеобразные, желтоватого оттенка и кисловатого запаха. В них могут содержаться творожистые включения. Частота стула у грудничка очень сильно варьируется. Количество испражнений может приравниваться к числу кормлений, в среднем 6-8 раз в сутки.
Случаются ситуации, когда организм младенца полностью усваивает материнское молоко, и число дефекаций сокращается до одного раза в несколько дней.
Важно! Количество опорожнений кишечника в сутки без учета других факторов не позволяет в полной мере оценить, есть ли у грудничка запор.
У малыша, питающегося искусственными смесями, кал более плотный, чем у грудничка. Число дефекаций у него гораздо меньше, 2-3 раза за сутки.
Повод для тревоги: признаки запора у грудничка
Пищеварительная система малыша функционирует нестабильно, потому порой бывает трудно понять, стоит ли вести речь о запоре, или родители столкнулись всего лишь с физиологической особенностью детского организма.
Если малыш стал слишком редко опорожнять свой кишечник, нужно присмотреться к общему состоянию младенца, обратив внимание на сопутствующие обстоятельства:
- Кал малыша стал твердым, похожим на горошины. Первая порция каловых масс может иметь вид пробки, после которой следует менее плотная масса.
- Ребенок много капризничает, проявляя беспокойство без видимых поводов, плохо спит, отказывается от еды.
- Появилось подозрение на неполное опорожнение кишечника при каждой дефекации.
- Младенец часто и безрезультатно тужится, при этом на его лице появляется гримаса боли.
- Во время опорожнения кишечника ребенок беспокоен: плачет, делает много движений.
- Малыш старается подтянуть к груди колени.
- Отмечаются частые вздутия живота, урчание в кишечнике без отхождения газов, возможны случаи рвоты.
Каждый из перечисленных симптомов сам по себе не является прямым указанием на наличие запора у малыша, однако если отмечены сразу несколько подобных ситуаций на фоне сокращения количества испражнений, есть основания заподозрить этот недуг.
Почему у грудничка возникает запор
Чтобы справиться с запором у младенца, важно правильно установить его причину, чтобы устранить ее и не допускать появление в дальнейшем.
Особенности питания кормящей мамы: продукты, вызывающие запор
Малыш на грудном вскармливании чутко реагирует на все нюансы режима питания своей матери. Поэтому у грудничка запор можно преодолеть, просто изменив мамин рацион, не прибегая к медикаментозной помощи.
Женщине стоит исключить из меню продукты, которые могут спровоцировать проблемы с дефекацией у ребенка:
- Сладости: шоколад, конфеты, вафли.
- Кондитерскую и сдобную выпечку.
- Крепкий чай и кофе.
- Копчености.
- Острую и жирную пищу.
- Рис и блюда, приготовленные из него.
- Картофель и макароны.
- Манную кашу.
- Жирные сорта сыра.
- Коровье молоко.
- Мясные и рыбные консервы.
- Грецкие орехи.
- Фрукты и ягоды с вяжущим эффектом (айва, черноплодная рябина, хурма, сушеная черника, гранат, черная смородина, неспелые бананы).

Дефицит материнского молока
Бывают ситуации, когда маминого молока вырабатывается недостаточно. Поступая в организм ребенка в небольшом количестве, оно полностью всасывается в кровь и в стенки внутренних органов. В результате каловые массы не формируются, возникает так называемый голодный запор.
Как убедиться, что причина именно в недостатке грудного молока? В такой ситуации сокращается не только число опорожнений кишечника, но и количество мочеиспусканий.
Важно! В мировой педиатрической практике достоверным подтверждением нехватки материнского молока признан тест на мокрые пеленки.
Чтобы провести его, нужно на сутки забыть о подгузниках и подсчитать, сколько появилось поводов для стирки. Начиная с 3-х месячного возраста, контрольным значением суточных мочеиспусканий младенцев считается цифра 12. Если получено такое или большее число мокрых пеленок, ребенок получает достаточно питания, и запор вызван другими причинами.
Недостаток жидкости
Это причина в большей степени актуальна при искусственном вскармливании младенца. В этом случае обязательно нужно давать ребенку воду. Жарким летом и в зимний период, когда воздух в помещении становится слишком сухим из-за работающих отопительных приборов, объем воды стоит увеличить.
Мнения о том, стоит ли давать воду ребенку на грудном вскармливании, расходятся. Большинство педиатров считают, что нужды в этом нет, так как материнское молоко одновременно удовлетворяет потребности младенца и в пище, и во влаге. Такие рекомендации дает и Всемирная организация здравоохранения. Они основываются на том, что в самом начале каждого кормления выделяется так называемое переднее молоко, более водянистое и обезжиренное. Именно оно призвано утолять жажду.
Важно! Чтобы младенцу хватало жидкости, сама кормящая мама должна употреблять не менее 2 литров воды в сутки.
Некоторые специалисты, к примеру, популярный педиатр Комаровский, советуют допаивать даже младенцев, находящихся на грудном вскармливании.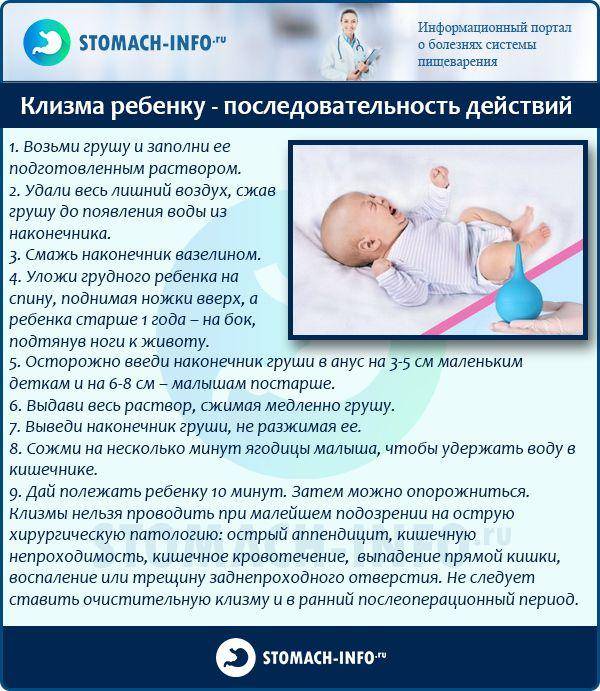
Речь идет о том, чтобы предлагать ребенку немного специальной воды, предназначенной для детского питания, используя при этом чашку или ложечку.
Медикаменты
Запор у младенца возможен, если мама при кормлении грудью принимает нестероидные противовоспалительные препараты, антациды, противосудорожные средства антидепрессанты, антибиотики, препараты железа, миорелаксанты.
Прием любых лекарственных средств, как матерью, так и малышом, нужно заранее согласовывать с педиатром. Возможно, специалист посоветует альтернативные средства, которые не создадут риска появления запора у грудничка.
Возможно, специалист посоветует альтернативные средства, которые не создадут риска появления запора у грудничка.
Смена питания
Затруднение в опорожнении кишечника может возникнуть у грудничка при переходе на другой вид питания. Такое возможно, если у мамы снизилась лактация, и она вынуждена докармливать ребенка молочными смесями или полностью перейти на искусственное вскармливание. Запор в данном случае будет связан с адаптацией малыша к новой для него пище.
Если ребенок питается смесями, нарушение дефекации возможно при переходе на другой вид искусственного детского питания.
Важно! Запор иногда возникает при прикорме, начатом слишком рано, не подходящем ребенку по возрасту или по качественным характеристикам.
Психологический запор
Возможно, запор является реакцией детского организма на стрессовые для него условия, к примеру, вынужденное расставание с мамой, ссоры в семье, раннее приучение к горшку. Нарушение дефекации создает волнение родителей, суету вокруг ребенка, повышенное внимание к нему. В дальнейшем может сформироваться устойчивый механизм появления запора при любой дискомфортной ситуации.
В дальнейшем может сформироваться устойчивый механизм появления запора при любой дискомфортной ситуации.
Другая возможная психологическая причина: однажды испытав неприятное ощущение при дефекации, младенец избегает повторения такой ситуации и задерживает стул.
При развитии такой привычки прямая кишка постепенно растягивается и теряет чувствительность. Малыш перестает вовремя ощущать позывы к дефекации, что дополнительно усугубляет состояние.
Травмирование прямой кишки
Эту причину запора можно заподозрить, если на фоне задержки стула в каловых массах обнаружены частички крови, указывающие на возможный разрыв мелких сосудов прямой кишки, появление анальной трещины.
В этом случае при опорожнении кишечника ребенок испытывает сильные боли и старается задерживать стул на максимально возможное время. В кишечнике скапливается большое количество каловых масс, что негативно влияет на состояние органа с учетом уже имеющихся повреждений. В результате получается замкнутый круг.
Эта ситуация требует срочного обращения за медицинской помощью.
Развитие заболеваний
Затрудненную дефекацию могут вызывать острые инфекционные заболевания, связанные с лихорадочными состояниями, повышенной потливостью, высокой температурой, особенно когда ребенка тошнит и рвет.
Запор бывает симптомом разнообразных хронических заболеваний.
- Аномалии развития толстой кишки: болезнь Гиршпрунга, синдром Пайра, долихосигма, атрезия заднего прохода и прямой кишки, колоноптоз.
- Нарушения в работе ЖКТ: гастродуоденит, дисбактериоз.
- Эндокринные патологии: гипотериоз, сахарный диабет, гипофизарные расстройства.
- Рахит.
- Заболевания нервной системы: детский церебральный паралич, нервно-артритический диатез.
- Лактазная недостаточность (в этом случае запоры будут сопровождаться поносами).
Важно! Лечение запора в перечисленных случаях должно проводиться под контролем врача.
Что делать в первую очередь в домашних условиях при запоре у грудничка
Начать избавление от этой тревожащей неприятности нужно с определения причины нарушения дефекации. Поэтому если запор сочетается с другими тревожными симптомами, которые могут указывать на хроническое заболевание кишечника (кровь в каловых массах, нарушение аппетита, периодическое повышение температуры, т.д.), имеет смысл показать ребенка врачу.
Поэтому если запор сочетается с другими тревожными симптомами, которые могут указывать на хроническое заболевание кишечника (кровь в каловых массах, нарушение аппетита, периодическое повышение температуры, т.д.), имеет смысл показать ребенка врачу.
Когда вероятность серьезных заболеваний будет исключена, в первую очередь нужно уделить пристальное внимание рациону малыша: именно режим питания ребенка от рождения до года влияет на функционирование его органов и систем.
Помощь при запоре младенцу на грудном вскармливании
Если появляется запор у грудничка при грудном вскармливании, женщина должна внимательно пересмотреть свой рацион, исключив из него продукты, провоцирующие затруднение дефекации. Стоит изменить и способ приготовления еды. К примеру, употребление жареного мяса, особенного красного, также может спровоцировать сложности с опорожнением кишечника у малыша. Поэтому мясо нужно не жарить, а тушить вместе с овощами. Крупяные супы и каши желательно сочетать с овощами и фруктами.
Женщине рекомендуется кушать продукты, стимулирующие кишечную перистальтику: овсяную кашу, чернослив, изюм, тыкву, курагу, свеклу, кабачки, кисломолочную продукцию. Помимо этого важно соблюдать питьевой режим, выпивая за день не менее 2 литров воды.
Запор при искусственном и смешанном вскармливании
Малышу – «искусственнику» нужно обеспечить правильный питьевой режим. Не стоит предлагать ему кипяченую воду, делая выбор в пользу специальной воды, предназначенной для детского питания.
Педиатры не советуют часто менять молочную смесь без серьезных на то причин. Если есть основания полагать, что причина запора именно в выбранном искусственном питании, можно ввести в детский рацион кисломолочные смеси. Они усиливают кишечную перистальтику, заселяют микрофлору кишечника полезными бактериями и способствуют их дальнейшему размножению.
Детям после 8-9 месяцев можно в качестве дополнения к основному рациону предлагать кисломолочные продукты: кефир, биолакт, натуральный йогурт — заарендовавшие себя как эффективные народные средства от хронического дисбактериоза, нарушающего функционирование кишечника.
Важно! Всемирная организация здравоохранения рекомендует вводить в детский рацион кисломолочные продукты после 9-месячного возраста.
Случаются запоры и у детей при смешанном вскармливании. В таком случае маме следует приложить максимальные усилия для того, чтобы увеличить лактацию и сократить, насколько это возможно, объемы докорма.
Если речь идет о запоре при таком типе вскармливания, маме нужно исключить вероятность перекармливания младенца. Иногда создается впечатление, что грудного молока вырабатывается недостаточно, и ребенку предлагается молочная смесь в гораздо большем объеме, чем ему требуется.
Смешанное вскармливание предполагает точный расчет количества смеси, вводимой в суточный рацион малыша – только таким способом можно будет избежать запора.
Для расчета потребуется результат теста на мокрые пеленки, уже упомянутом выше. Каждое мочеиспускание, недостающее до контрольных 12-ти, надо умножить на объем жидкости в миллилитрах, являющийся оптимальным на определенный месяц жизни:
Допустим, у трехмесячного ребенка было 9 мочеиспусканий, значит до контрольных 12-ти мокрых пеленок недостает 3-х. Значит, для получения суточного объема искусственного питания, который предполагается добавить к материнскому молоку, умножаем 3 на 30 и получаем 90 мл.
Значит, для получения суточного объема искусственного питания, который предполагается добавить к материнскому молоку, умножаем 3 на 30 и получаем 90 мл.
Так с помощью несложного подсчета можно в точности определить объем смеси для докорма, избежав перекармливания младенца, и, соответственно, запора.
Запор и введение прикорма: помощь малышу
Как только младенец станет получать твердую пищу, ему обязательно нужно давать воду или увеличить ее количество, иначе избежать запора не удастся. При выраженной склонности к затруднениям дефекации часть воды можно заменять несладким компотом из сухофруктов.
Не стоит спешить с введением в детский рацион большого количества новых продуктов, особенно это касается каш и белковых продуктов (творога, мяса). Все они при раннем употреблении провоцируют запор.
Предлагая малышу новые продукты, после каждой такой трапезы имеет смысл предлагать ему немного грудного молока: ферменты, содержащиеся в нем, помогут усвоению новой пищи.
Важно! Большинство современных педиатров сходятся во мнении, что первым прикормом должно быть овощное пюре, и произойти это должно не раньше 6-месячного возраста.
Если запор появился уже после введения в детское меню разнообразных видов прикорма, нужно откорректировать рацион малыша путем введения продуктов, активизирующих кишечную моторику:
- Овсяную и гречневую кашу.
- Овощное пюре из цветной капусты, кабачка, тыквы.
- Фруктовые пюре из слив, яблок, персиков.
- Компот из изюма, чернослива, кураги.
- Кисломолочные продукты для детского питания.
Не нужно полностью исключать из меню малыша мясо и творог, есть смысл немного ограничить их употребление и избегать жирных сортов. А вот сладости и сдобную выпечку ребенку, страдающему запорами, давать не стоит.
Если диета не помогает: как помочь грудничку в домашних условиях при запоре
Одной лишь корректировкой питания не всегда удается справиться с запором. Выручат простые манипуляции, применимые в домашних условиях.
Выручат простые манипуляции, применимые в домашних условиях.
Массаж
Легкие массирующие движения помогут снять спазм и активизировать кишечную перистальтику. Они не требуют профессиональных навыков массажиста, однако приступая к этим манипуляциям, следует подготовиться.
- Нельзя делать массаж, если ребенок беспокоен, у него повышена температура.
- Не стоит начинать манипуляции сразу после того, как малыш покушал.
- При выполнении массажа руки должны быть чисто вымыты и смазаны кремом, ногти коротко острижены.
- Поверхность, на которой будет находиться ребенок во время процедуры, должна быть умеренно жесткой.
- Во время процедуры нужно следить за реакцией малыша на производимые действия.
Массаж выполняется мягкими поглаживающими движениями по животу младенца с небольшим нажимом. Все движения делаются по часовой стрелке. Далее всей площадью ладони нужно проделывать несколько более интенсивные спиралевидные движения от пупка.
Следующий этап – более глубокие поглаживающие действия ребром согнутой ладони по ходу ободочной кишки (той, что окаймляет петли тонкого кишечника). Манипуляции начинаются от правой подвздошной области, направляются через правое подреберье к левому, затем к левой подвздошной области. В итоге получается П-образная схема движений.
Завершают массаж круговые растирания подушечками указательного и среднего пальцев по той же траектории. При этом применяется чередование толчкообразных и вибрирующих мягких движений.
Массирующие движения можно дополнить упражнениями:
- Взявшись за ножки малыша в районе голеностопов, нужно 5 раз согнуть и выпрямить их в коленных суставах по направлению к животу практически до полного прижатия.
- Обе ножки, согнутые в коленях, одновременно подтянуть к животику младенца, а затем распрямлять их поочередно (5 раз каждую).
По завершении всех манипуляций следует дать ребенку отдохнуть. При выраженной склонности к запорам массаж ребенку нужно делать ежедневно, желательно несколько раз в течение дня.
Механическая стимуляция прямой кишки
Такой способ избавления от запора не приветствуется педиатрами. Его можно использовать только как экстренную меру при отсутствии иных возможностей помочь ребенку.
С помощью ватной палочки, смазанной детским кремом, осуществляется раздражение заднего прохода. Палочка неглубоко вводится в задний проход малыша и там осторожно поворачивается несколько раз. Для этой цели можно применять газоотводную трубочку.
Важно! Старинный «бабушкин» метод – введение в анальное отверстие ребенка ртутного термометра – применять нельзя!
Ректальные свечи
Эффективное средство от запора –свечи на основе глицерина, размягчающие каловые массы и помогающие очистить кишечник. Новорожденному обычно достаточно до 1/3 от одного суппозитория. Отрезав нужное количество свечи, нужно удалить образовавшиеся острые края, затем медленно и осторожно ввести препарат в задний проход малыша.
Злоупотреблять таким методом не стоит, глицериновые свечи применяются для экстренной помощи, регулярное их использование нежелательно.
Важно! Недопустимо заменять ректальные свечи кусочком мыла: щелочь и другие химические компоненты, содержащиеся в нем, могут вызвать повреждение прямой кишки ребенка.
Клизма
Пожалуй, это самая экстренная мера из всех прочих, призванных быстро помочь младенцу при задержке стула.
Понадобится спринцовка с мягким резиновым наконечником. Для грудничков будет достаточно объема в 20-30 мл. В прямую кишку малыша осторожно вводят примерно на 1,5 см наконечник, смазанный детским кремом, и впрыскивают содержимое спринцовки – остывшую кипяченую воду.
Вместо обычной клизмы можно использовать средство Микролакс. Он выпускается в виде готовых одноразовых микроклизм и рекомендован к применению у грудничков с рождения. Препарат размягчает каловые массы и способствует их выведению из кишечника.
Важно! Клизмы не должны применяться регулярно: организм начинает «лениться» и перестает выводить кал самостоятельно. Постоянное вымывание микрофлоры еще больше будет нарушать работу кишечника.
Клизмы успешно применяются, если требуется лечение пищевого отравления у ребенка в домашних условиях, а дать ему препарат невозможно из-за сильной рвоты. В таком случае лекарственный раствор вводится через клизму в прямую кишку, где он быстро всасывается. Такая процедура должна делаться после очистительной клизмы.
Применение слабительных препаратов у грудничков
Не следует начинать избавление от запора с применения лекарственных препаратов. Применять их имеет смысл, если не сработали другие меры (корректировка питания и питьевого режима, массаж).
Следует помнить: далеко не все слабительные средства подходят грудничкам. В современной педиатрической практике наиболее подходящими для младенцев признаны препараты на основе лактулозы – дисахарида, синтезируемого из сывороточной лактозы. Это вещество не всасывается в кишечнике, стимулирует рост полезных бактерий и перистальтику толстой кишки.
Такие средства как Прелас, Дюфалак, Нормолакт, изготовленные на основе лактулозы, подходят для всех возрастных групп, включая новорожденных.
Важно! Применять лекарственные препараты в лечении запора у грудничков можно только по назначению врача.
Затрудненная дефекация у младенца — не повод впадать в панику, а указание на необходимость принятия мер по корректировке режима питания и питьевого режима ребенка и кормящей мамы. Если устранить причину самостоятельно не удается, не нужно применять устаревшие «бабушкины» методики. В этом случае поможет консультация педиатра.
Врач сайта: Антон палазников
Врач-гастроэнтеролог, терапевт
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Анемия: «железный» аргумент — статьи от специалистов клиники «Мать и дитя»
Что это такое
В нашей крови есть особые клетки — эритроциты, их еще называю «красные клетки крови», потому что именно они и придают ей такой цвет. Эритроциты переносят кислород от легких по кровеносным сосудам к мозгу и другим органам и тканям. В эритроцитах есть гемоглобин — красный, богатый железом белок: вот он-то и доставляет кислород к каждой клетке нашего организма. Если железа будет мало, значит, снизится уровень гемоглобина, и тогда наши клетки начнут страдать от нехватки кислорода. Это состояние и называется анемией.
В эритроцитах есть гемоглобин — красный, богатый железом белок: вот он-то и доставляет кислород к каждой клетке нашего организма. Если железа будет мало, значит, снизится уровень гемоглобина, и тогда наши клетки начнут страдать от нехватки кислорода. Это состояние и называется анемией.
Чем неприятна анемия во время беременности? Во-первых, не хватает кислорода как маме, так и ребенку, значит, у малыша еще внутриутробно может возникнуть кислородное голодание (гипоксия). Во-вторых, у ребенка тоже может появиться анемия, причем как во время беременности, так и после рождения. Еще при анемии чаще бывает токсикоз и какие-то другие осложнения беременности. Есть и другой важный момент: в родах женщина всегда теряет какое-то количество крови, и если у нее есть анемия, то восстановить свое здоровье после рождения ребенка может быть сложнее.
Чтобы узнать уровень гемоглобина и есть или нет анемия, делают общий анализ крови.
Нормальным для женщины считается уровень гемоглобина 120–140 г/л. Во время беременности цифры немного другие:
Во время беременности цифры немного другие:
- 110 г/л — это нижняя граница нормы;
- 90–110 г/л — легкая степень анемии;
- 70–90 г/л — средняя степень анемии;
- менее 70 г/л -тяжелая степень анемии.
Почему возникает анемия
Вообще, есть разные виды анемии, но во время беременности практически всегда она появляется из-за нехватки железа.
Само по себе железо в нашем организме не синтезируется, мы получаем его с пищей или водой. Поэтому если в пище его мало или оно плохо усваивается в желудочно-кишечном тракте, будет его дефицит. И беременность этому дефициту только способствует.
- Эстрогены, уровень которых во время беременности сильно повышается, тормозят всасывание железа в кишечнике.
- Токсикоз и особенно рвота — еще одна причина, из-за которой всасываемость железа уменьшается.
- Во время беременности многие женщины перестают есть мясо.
 Им просто его не хочется или оно даже вызывает отвращение. А мясо — это основной поставщик железа в наш организм. Цепочка простая: меньше мяса — меньше железа — анемия.
Им просто его не хочется или оно даже вызывает отвращение. А мясо — это основной поставщик железа в наш организм. Цепочка простая: меньше мяса — меньше железа — анемия. - Ребенок в животе у мамы растет, ему для развития тоже нужно железо. Где его взять, сам-то он пока не ест? Только из организма мамы. Если железа на двоих не хватает, то у мамы возможна анемия.
- Если женщина забеременела повторно, а между родами прошло мало времени, то запасы железа у нее еще не восстановились. Вот почему врачи рекомендуют планировать следующую беременность через два года после предыдущей (чтобы уровень железа успел восстановиться).
И вот какой тройной дефицит железа получается: 1) мяса мама не ест или ест мало, значит, железа извне к ней поступает меньше; 2) плюс железо у беременных еще плохо всасывается; 3) ребенок забирает железо для себя. Вот отсюда и анемия.
Как это выглядит
Самые первые симптомы анемии — это слабость, усталость, сонливость, головокружение, плохое настроение. Но все эти признаки часто встречаются у будущих мам, особенно в I триместре, когда идет резкая гормональная перестройка и организм адаптируется к новому состоянию. И женщина нередко думает, что это обычные неудобства беременности. Да и вообще, если анемия легкой степени, то никаких симптомов может и не быть (низкий гемоглобин выявляют только при общем анализе крови). И только при среднетяжелой и тяжелой формах анемии появляются уже характерные симптомы:
Но все эти признаки часто встречаются у будущих мам, особенно в I триместре, когда идет резкая гормональная перестройка и организм адаптируется к новому состоянию. И женщина нередко думает, что это обычные неудобства беременности. Да и вообще, если анемия легкой степени, то никаких симптомов может и не быть (низкий гемоглобин выявляют только при общем анализе крови). И только при среднетяжелой и тяжелой формах анемии появляются уже характерные симптомы:
- Кожа становится бледной, слизистые тоже бледнеют. Но сама по себе бледная кожа еще не значит, что есть анемия, надо еще посмотреть на цвет слизистых оболочек (глаз) или ногтей.
- Кожа сохнет, на ней могут быть трещины, волосы и ногти становятся ломкими. Все это возникает из-за нехватки кислорода. На что еще можно обратить внимание — у беременных обычно волосы становятся густыми, при анемии же они могут выпадать, причем усиленно.
- Во рту появляется стоматит, на губах — заеды (хейлит).
 Кислорода не хватает, нарушается питание в тканях — отсюда и эти болячки на коже и слизистых.
Кислорода не хватает, нарушается питание в тканях — отсюда и эти болячки на коже и слизистых. - Меняются вкус и обоняние: хочется нюхать ацетон, краски или есть мел — это возникает из-за атрофии вкусовых сосочков языка и нарушения восприятия запахов.
- Кожа может не только побледнеть, но еще и пожелтеть. При железодефицитной анемии часто нарушается обмен каротина (витамина, А). Наиболее выражена желтизна в области носогубного треугольника.
Как выявить анемию
Как мы уже говорили, в самом начале анемию можно и не распознать, а когда она станет явной, то уровень гемоглобина может быть уже достаточно низким. Поэтому всем беременным надо сдавать общий анализ крови (ОАК) как минимум два раза.
Первое, на что смотрят, — это уровень гемоглобина. Если гемоглобин в ОАК будет менее 110 г/л и к тому же уменьшится количество эритроцитов, то, значит, анемия есть. Но этого еще мало, надо исследовать и другие показатели.
При железодефицитной анемии в клиническом анализе крови также будет:
- Уменьшение цветового показателя (это содержание гемоглобина в одном эритроците) ниже 0,85.
- Уменьшение диаметра эритроцитов, тогда в анализе крови будет написано слово «микроцитоз» (то есть средний диаметр эритроцитов меньше нужной нормы). Иногда при анемии эритроциты будут разных размеров, в анализе будет написано «анизоцитоз».
- Снижение гематокрита — это баланс объема жидкой части крови и эритроцитов. Он будет до 0,3 и меньше.
Но анемия не всегда бывает только из-за нехватки железа. Остается еще 2% на другие причины. Поэтому, чтобы убедиться, в чем дело, сдают биохимический анализ крови. Если все дело в железе, то в биохимии крови будут следующие показатели:
- снижение сывороточного железа — менее 12,6 мкмоль/л;
- повышение общей железосвязывающей способности сыворотки (ОЖСС) — более 64,4 мкмоль/л;
- снижение насыщения трансферрина (белок плазмы крови, который осуществляет транспорт ионов железа железом) — менее 16%.

Важный момент: Анемия может возникнуть не только из-за беременности. Вообще, обычная анемия беременных развивается чаще всего во II триместре (иногда она может возникнуть и в конце беременности). Если анемия обнаружена в самом начале беременности, то, скорее всего, она была и до нее и с вынашиванием ребенка никак не связана.
Как предотвратить и лечить анемию
Кто-то скажет, что анемия во время беременности — это обычное дело и в этом нет ничего страшного. Да, это так, анемия есть у 40–60% будущих мам, но это не значит, что надо просто сидеть и ждать, когда она появится. Анемию можно предотвратить, и это гораздо лучше, чем потом лечить ее. Железо поднимается очень долго, к тому же лечение не всегда хорошо переносится, а лекарства недешевы.
Начать можно с самого простого — питаться правильно, ведь железо поступает в организм именно с пищей. Лучше всего усваивается железо из продуктов животного происхождения. Поэтому для профилактики железодефицитной анемии врачи советуют есть мясо (говядину, свинину), птицу, рыбу или печень.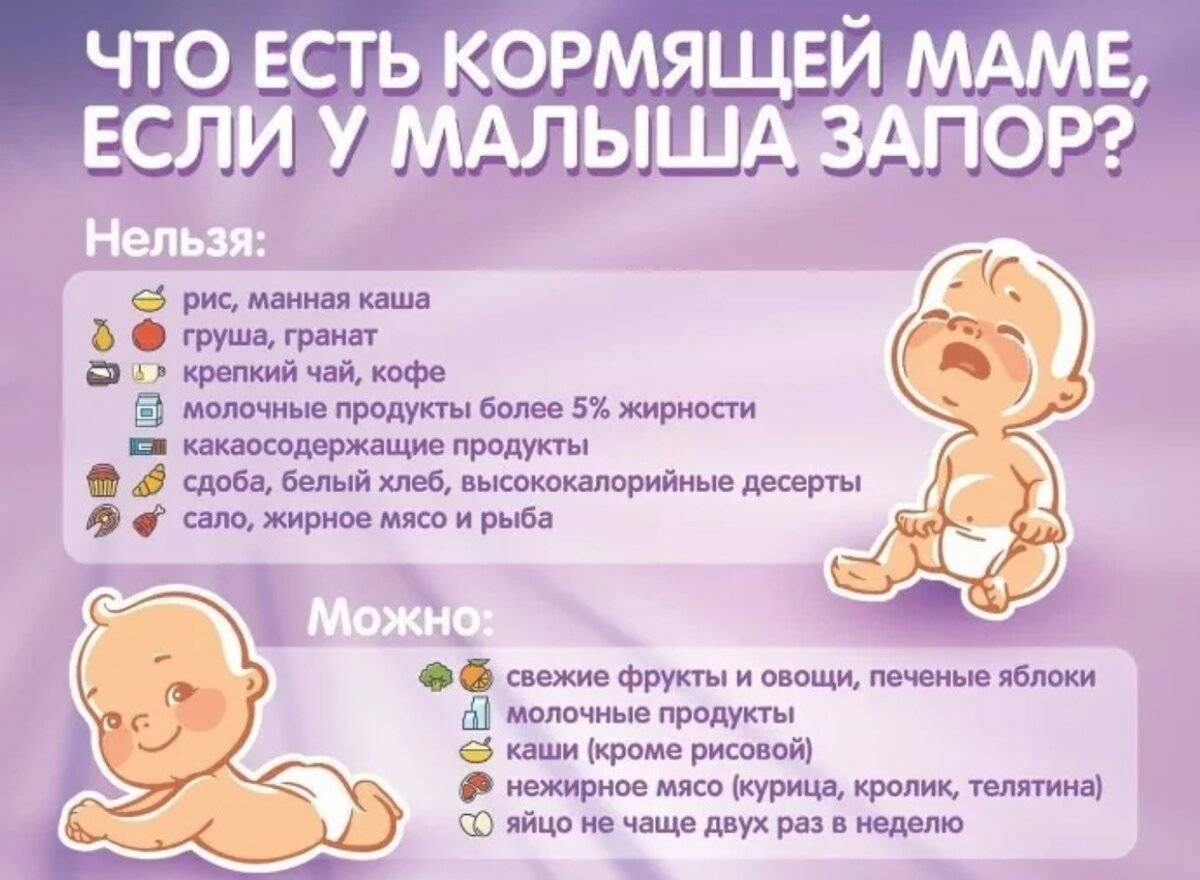 Но даже из этих продуктов железо всосется только на 10–30% — здесь все зависит от состояния конкретного организма. Есть железо и в некоторых растительных продуктах: гречке, яблоках, гранатах. Очень часто именно их советуют есть сторонники всего натурального и здорового. Но одними яблоками или гречкой гемоглобин не удержишь, железа там хотя и много, но вот усваивается всего лишь примерно 5–7% этого микроэлемента. Так что мясо пока лидер по содержанию и усвоению железа, и отказываться от него не надо. Ну, а если женщина не хочет его есть или она вегетарианка? Тогда стоит принимать поливитамины, биодобавки или лекарства с железом.
Но даже из этих продуктов железо всосется только на 10–30% — здесь все зависит от состояния конкретного организма. Есть железо и в некоторых растительных продуктах: гречке, яблоках, гранатах. Очень часто именно их советуют есть сторонники всего натурального и здорового. Но одними яблоками или гречкой гемоглобин не удержишь, железа там хотя и много, но вот усваивается всего лишь примерно 5–7% этого микроэлемента. Так что мясо пока лидер по содержанию и усвоению железа, и отказываться от него не надо. Ну, а если женщина не хочет его есть или она вегетарианка? Тогда стоит принимать поливитамины, биодобавки или лекарства с железом.
Если анемия уже появилась, то рассчитывать только на питание не стоит. Надо идти к врачу и начинать лечение анемии. Обычно доктор назначает препараты железа. Они безопасны дл ребенка, но у многих есть побочные эффекты: тошнота и запор. Поэтому не всегда препарат сразу подходит, иногда приходится его менять. Что еще надо знать про лечение анемии? Уровень гемоглобина быстро поднять сложно, обычно он увеличивается через три-пять недель, так что ждать результатов лечения придется долго. И даже когда гемоглобин придет в норму, это не значит, что лечение надо прекратить. Препараты придется принимать еще некоторое время, чтобы создать запас железа и для себя, и для ребенка.
И даже когда гемоглобин придет в норму, это не значит, что лечение надо прекратить. Препараты придется принимать еще некоторое время, чтобы создать запас железа и для себя, и для ребенка.
Но даже из лекарств железо может всасываться не полностью, кроме того, оно совместимо не со всеми веществами. Например, кальций и магний уменьшают всасывание железа. Поэтому пищу, которая содержит много кальция и магния, лучше съесть через два часа после приема железа. Как это выглядит в жизни: мясо не едим вместе с молоком, препараты железа молоком не запиваем и не едим вместе с ними бутерброд с сыром. Еще затрудняют усвоение железа кофеин и танин. Так, одна чашка чая вдвое снижает усвояемость железа. Поэтому кофе и чая во время лечения анемии лучше пить поменьше. Но есть вещества, которые улучшают всасывание железа. Это — витамин С: чтобы железо хорошо усваивалось, надо ежедневно получать 75 мг этого витамина. Для хорошего гемоглобина нужна еще и фолиевая кислота, ее тоже можно принимать дополнительно. Поэтому продукты, в которых много витамина С и фолиевой кислотой, едят вместе с продуктами, содержащими много железа: например, после мяса можно съесть апельсин или готовить мясо со шпинатом.
Поэтому продукты, в которых много витамина С и фолиевой кислотой, едят вместе с продуктами, содержащими много железа: например, после мяса можно съесть апельсин или готовить мясо со шпинатом.
Если железа будет мало, значит, снизится уровень гемоглобина, и тогда наши клетки начнут страдать от нехватки кислорода.
Обычная анемия беременных развивается чаще всего во II триместре (иногда она может возникнуть и в конце беременности).
Анемия есть у 40–60% будущих мам, но это не значит, что надо просто сидеть и ждать, когда она появится. Анемию можно предотвратить, и это гораздо лучше, чем потом лечить ее.
Памятка для будущих мам
- Во время беременности сдайте анализ крови как минимум два раза — это самый надежный способ вовремя обнаружить анемию.
- Ешьте продукты, в которых много железа: и мясо, и птицу, и рыбу, и свежие фрукты и овощи.
- Предупредить анемию гораздо легче и дешевле, чем ее лечить.
 Если вы не едите мясо, то спросите врача, может быть, вам надо принимать что-то дополнительно.
Если вы не едите мясо, то спросите врача, может быть, вам надо принимать что-то дополнительно. - Не надейтесь только на правильное питание. Если гемоглобин снизился, поднять его без препаратов железа сложно.
Как видим, до анемии лучше дело не доводить. Поэтому сдавайте анализы крови, питайтесь правильно, прислушивайтесь к советам врача — и тогда ваш гемоглобин, а значит, и здоровье всегда будут на высоте!
Беспокоитесь о запорах и прикорме? 6 простых способов заставить вещи двигаться!
Беспокоитесь о запорах и прикорме? 6 простых способов заставить вещи двигаться!
Кэролайн О’Коннор | Зарегистрированный диетолог | Консультант по грудному вскармливанию | 9 февраля 2023 г. | Отлучение от груди | 0 комментариев
ВНУТРИ: Ваш ребенок изо всех сил пытается какать? Или вы слышали, что запоры могут быть проблемой во время отлучения от груди? Не волнуйтесь, когда вы закончите читать этот блог; у вас будет ПОЛНАЯ ИНФОРМАЦИЯ о том, чего ожидать от подгузника вашего ребенка, когда он начнет есть прикорм (и как поддерживать движение!).
В одну минуту вы думаете, что не можете справиться с еще одним пуном жидких какашек.
Далее, вы хотите, когда ваш ребенок покраснел, извивается и пытается пройти что-то похожее на взрослый кал!
Не удивляйтесь, когда ваш ребенок начнет давать твердую пищу!
Будьте готовы к некоторым изменениям в стуле вашего ребенка, когда он начнет отлучение от груди, поскольку организм вашего ребенка привыкнет к переработке новой пищи. Помните, твердая пища вызывает твердые какашки! Если вы привыкли к «жидкому золоту», типичному для ребенка на грудном вскармливании, это будет большим шоком!
Для подгузников вашего ребенка не существует нормы – нет магического числа или расписания.
Как и у их родителей, у вашего ребенка разный характер стула, и его текстура может меняться ежедневно. Тем не менее, запор часто встречается у младенцев и часто из-за типов предлагаемой (или не предлагаемой) пищи.
Когда дело доходит до «грязных подгузников», магического числа не существует!
Шесть продуктов (и напитков), которые можно предложить ребенку во время отлучения от груди для предотвращения и облегчения запоров
Вместе будут жидкие, продукты, богатые клетчаткой , помогут стулу вашего ребенка легче и быстрее продвигаться по кишечнику. Вот несколько ПРОСТЫХ СПОСОБОВ увеличить количество клетчатки безопасным для ребенка способом.
Вот несколько ПРОСТЫХ СПОСОБОВ увеличить количество клетчатки безопасным для ребенка способом.
1. Обеспечьте ребенку достаточное количество жидкости
Ваш ребенок может отказаться от молока, когда он плохо себя чувствует или у него режутся зубки. Или может не пить достаточно воды с твердой пищей.
Какой бы ни была причина, если ваш ребенок не получает достаточного количества жидкости, у него может возникнуть обезвоживание. Это может вызвать сухой, твердый стул, который трудно вывести. Обязательно продолжайте кормить грудью по требованию, правильно добавляйте молочную смесь и предлагайте охлажденную кипяченую воду из открытой чашки во время еды.
Предлагайте охлажденную кипяченую воду небольшими глотками во время каждого приема пищи
2. Предлагайте разнообразные фрукты каждый день
Все фрукты являются отличным источником клетчатки, и лучше всего ежедневно предлагать ребенку разнообразные фрукты.
Переработка фруктов, таких как пакетики с фруктовым пюре, изменяет питательные вещества в пищевых продуктах, в результате чего в них снижается содержание клетчатки и повышается содержание свободных сахаров.
Разумнее предложить ребенку подходящие «настоящие» фрукты, такие как спелые очищенные от кожицы груши, киви или протертые вареные или спелые фрукты, такие как малина и ежевика.
После того, как ваш ребенок станет более уверенным в себе с продуктами, которые можно есть руками , вы также можете предлагать их в качестве продуктов, которые можно есть руками. Также можно добавлять сухофрукты в такие продукты, как каши, блины и кексы, и не только изюм, есть целый мир сухофруктов, таких как абрикосы, инжир, чернослив, клюква и даже сушеная черника.
ПОПРОБУЙТЕ ЭТО: рецепт варенья из чиа
3. Не забывайте про овощи!
Овощи также изобилуют клетчаткой, но их часто упускают из виду в пользу фруктов. Опять же, не полагайтесь только на несколько основных продуктов.
Отлучение от груди — это прекрасная возможность открыть для вашего ребенка все чудесные вкусы и текстуры овощей. Мы знаем, что адекватное потребление овощей повлияет на здоровье кишечника вашего ребенка сейчас и в будущем.
Мы знаем, что адекватное потребление овощей повлияет на здоровье кишечника вашего ребенка сейчас и в будущем.
Использование овощного подхода к отлучению от груди и ежедневному предложению различных овощей может помочь.
Предлагайте разнообразные фрукты и овощи, а не переборщите с черносливом!
4. Медленно вводите цельнозерновые продукты
Хотя взрослые должны есть в основном цельнозерновые продукты для хорошего здоровья кишечника, важно помнить, что дети не мини-взрослые . Цельнозерновые продукты могут быть слишком сытными для детей, которым нужно много энергии, но у которых маленькие животики.
Так что вводите их ребенку постепенно. Вы можете сделать это, предложив различные виды хлопьев, такие как каша, Ready Brek, Weetabix, Shredded Wheat или любой из этих вариантов завтрака.
Что касается хлеба, макарон и риса, чередуйте белые и цельнозерновые сорта. Вот несколько советов о том, когда и как вводить эти продукты, содержащие глютен.
Никогда не добавляйте отруби в рацион ребенка.
СВЯЗАННЫЕ: Простые способы подачи Weetabix для младенцев — и зачем это делать!
5. Используйте бобовые
Бобовые, такие как фасоль, чечевица и горох , являются источником железа и богаты клетчаткой. Используйте их в качестве альтернативы мясу, курице или рыбе на обед или ужин.
Попробуйте печеную фасоль на цельнозерновых тостах, хумус на овсяных лепешках и чечевичный суп с тостами-солдатами.
Или добавляйте вместе с мясом в такие блюда, как рагу, болоньезе и карри. Вы можете использовать консервированную фасоль или чечевицу или сушеные сорта. Вы можете добавить несколько горстей сушеной красной чечевицы в карри или болоньезе, и они приготовятся в соусе.
ПОПРОБУЙТЕ ЭТО: вегетарианский бургер с фасолью
6. Познакомьте ребенка с семенами и орехами
Несмотря на то, что ваш ребенок не может есть целые или измельченные орехи или семена, он может есть их в виде молотого или в виде гладкой ореховой пасты .
Используйте ореховое масло в кашах, Weetabix, йогуртах, на тостах/крекерах или добавляйте в такие блюда, как карри и супы. Вы можете использовать молотые орехи или молотые или измельченные семена (например, молотый миндаль, чиа или льняное семя) в йогурте, кашах, блинах и кексах.
*Льняное семя до ½ чайной ложки в день. Детям старше 12 месяцев можно давать цельное льняное семя или смесь семян, содержащую мед.
УЗНАТЬ БОЛЬШЕ: Пошаговое руководство по вводу в рацион потенциально аллергенных продуктов, таких как арахис при запорах во время отлучения от груди
Детский массаж может помочь, и это хороший способ сблизиться
НЕТ. 1: Продукты, содержащие сорбитол
Помимо того, что они являются хорошим источником клетчатки, определенные фрукты и соки, приготовленные из груши, чернослив и яблоки содержат углеводы (сорбитол), которые увеличивают подвижность и частоту стула.
Вы можете использовать грушевое, черносливовое, яблочное пюре или соки из них.
Обычно мы не рекомендуем фруктовый сок маленьким детям, но в этом случае он может помочь. Вы можете предлагать это два раза в день, когда ваш ребенок борется с запорами.
Для детей от 3 до 12 месяцев развести 2-3 чайные ложки в 50 мл воды . Для малышей смешайте одну-две части воды с одной частью сока.
№. 2: Поощряйте упражнения
Движение ускоряет пищеварение, что может помочь быстрее перемещать вещи по телу. Если ваш ребенок еще не ходит, вам могут помочь ножные велосипеды.
№ 3: Попробуйте специальные техники детского массажа
Мягкий массаж живота и нижней части живота может стимулировать опорожнение кишечника. Делайте несколько массажей в течение дня, пока у вашего ребенка не появится опорожнение кишечника.
№ 4: Предложите малышу теплую ванну
Расслабляющая теплая ванна может облегчить дефекацию. Во время или после ванны попробуйте нежно массировать животик. Я не уверен, что вы можете называть себя родителем, пока не выловите какашки из ванны!
№ 5: Поговорите со своим врачом общей практики
Если вы выполняете все шаги, описанные выше, но ваш ребенок все еще борется с трудным, редким стулом, поговорите со своим врачом общей практики. Некоторым детям могут понадобиться слабительные, чтобы помочь им.
Некоторым детям могут понадобиться слабительные, чтобы помочь им.
Возможно, вы слышали бабушкины байки о запорах!
5 распространенных мифов о запорах у детей, которые вы можете слышать
Бананы вызывают запоры
Нет убедительных доказательств того, что бананы вызывают или способствуют запорам.
Однако, если бананы вызывают запор у вашего ребенка, выньте их и постепенно добавляйте обратно позже.
Коровье молоко вызывает запор.
Запор может быть симптомом отсроченной аллергии на белок коровьего молока (CMPA) . Тем не менее, он имеет тенденцию напрягаться, чтобы выйти мягким калом, а не типичными фекалиями запора. И вряд ли это единственный симптом АБКМ.
Если вы обеспокоены возможной задержкой АБКМ, обратитесь к зарегистрированному диетологу для постановки правильного диагноза.
С другой стороны, у некоторых детей, находящихся на искусственном вскармливании, возникают запоры, когда они переходят со смеси на цельное коровье молоко в возрасте одного года. Это вряд ли аллергия, а симптом того, что ваш ребенок привыкает к этим изменениям.
Это вряд ли аллергия, а симптом того, что ваш ребенок привыкает к этим изменениям.
У младенцев, особенно детей старшего возраста, которые пьют большое количество молока, могут возникнуть запоры, так как в молоке не остается места для вышеуказанных продуктов!
Вы переходите со смеси на коровье молоко? Вы найдете все, что вам нужно знать здесь.
Коричневый сахар в воде — хорошее «лекарство» от запоров.
Эта комбинация работает так же, как фруктовые соки, описанные выше, втягивая воду в кишечник вашего ребенка. Тем не менее, это больше не рекомендуется для лечения запоров.
Вы всегда должны давать пробиотики, если у вашего ребенка запор
Хотя это интересная область исследований, у нас пока недостаточно доказательств, чтобы сказать, какой штамм бактерий или какая доза и продолжительность действия полезны для профилактики или лечения запоров .
Лучший совет для поощрения здоровых кишечных бактерий — кормить грудью и предлагать разнообразную диету, включающую много продуктов, которые нравятся бактериям, таких как фрукты, овощи и бобовые.
Йогурт с живыми культурами и кефир могут содержать полезные бактерии, и в любом случае они являются питательными продуктами, поэтому имеет смысл предлагать ребенку любой из этих продуктов в рационе.
Это мой любимый сайт с доказательной информацией о пробиотиках.
Покраснение лица всегда означает запор.
Иногда дети в возрасте до шести месяцев напрягаются и хрюкают или краснеют при попытке какать, но они выделяют нормальный мягкий стул.
Обычно это происходит потому, что дети младше шести месяцев не научились расслаблять тазовое дно во время дефекации, а когда им хочется пойти, они часто вытягивают ноги, что напрягает тазовое дно. Родители часто говорят, что они должны «помочь выйти какашкам», сгибая и поддерживая ножки своих детей. Был там, сделал это и надел футболку!
Эту проблему иногда называют «детской дисхезией» , что означает нескоординированную дефекацию. Обычно это проходит со временем (через шесть месяцев) и не требует лечения.
Как видите, существует множество простых способов сделать переход вашего ребенка с молока на твердую пищу как можно более «благоприятным для кишечника».
Чтобы получить больше основанных на фактических данных советов о том, как начать прикорм и кормить ребенка до его первого дня рождения, ознакомьтесь с моим онлайн-курсом «Готов, устойчиво, отлучен», который поможет вам быстро перейти от замешательства к уверенности.
А почему бы не подписаться на Solid Start и ежемесячно получать советы по еде, питанию и кормлению прямо на почту?
Как с этим справиться и почувствовать себя комфортно — телесно
ФАКТЫ, КОТОРЫЕ НУЖНО ЗНАТЬ
Что это?
Запор — или трудности с опорожнением кишечника — часто встречается в послеродовом периоде, особенно в первые несколько дней после родов. Независимо от того, как вы родили ребенка, послеродовая дефекация может быть болезненной — при вагинальных родах из-за разрыва промежности и при кесаревом сечении, потому что вы только что перенесли серьезную операцию на брюшной полости.
Насколько распространен послеродовой запор?
Очень часто встречаются запоры. Его причины включают:
- Растяжение мышц живота
- Вялый кишечник из-за обезболивающих
- Пустой желудок после отказа от еды во время родов
- Доставка щипцов
- Затяжной второй период родов
- Более высокая масса тела ребенка при рождении
(последние два случая могут вызвать повреждение анального сфинктера, что приведет к послеродовому запору)
Как долго это длится?
Запор чаще всего возникает в первые несколько дней после родов. Но исследования показывают, что многие женщины страдают от запоров в течение трех-шести месяцев после родов. В некоторых случаях он может даже сохраняться до 12 месяцев после родов.
Что можно сделать, чтобы исправить это?
Если вам трудно бороться с запорами, вам могут помочь следующие вещи:
Избегайте обезвоживания
Употребление большого количества воды может помочь вам двигаться вперед. Ешьте продукты с высоким содержанием воды, такие как арбузы, огурцы, салаты и супы. И избегайте соленой пищи и напитков с кофеином, которые являются мочегонными средствами и могут вызвать обезвоживание.
Ешьте продукты с высоким содержанием воды, такие как арбузы, огурцы, салаты и супы. И избегайте соленой пищи и напитков с кофеином, которые являются мочегонными средствами и могут вызвать обезвоживание.
Увеличьте количество клетчатки
Употребляйте продукты с растворимой клетчаткой, такие как чернослив, груши, яблоки, абрикосы, вишня, нектарины, персики, сливы и арбузы — все они содержат сорбит. Также ешьте нерастворимые волокна или слабительные средства, образующие объем, такие как отруби, подорожник, метилцеллюлоза и льняное семя, которые можно добавлять в йогурты, коктейли и салаты. Растворимые и нерастворимые волокна хорошо работают вместе: растворимые волокна заставляют воду втягиваться в толстую кишку, помогая смягчить стул и продвигать вещи. Объемообразующие продукты увеличивают содержание воды и вес стула, что в сочетании с легкой активностью или прогулками может помочь облегчить опорожнение кишечника.
Возьмите размягчители стула
Colase – это безрецептурный размягчитель стула, который смазывает стул, облегчая его выход.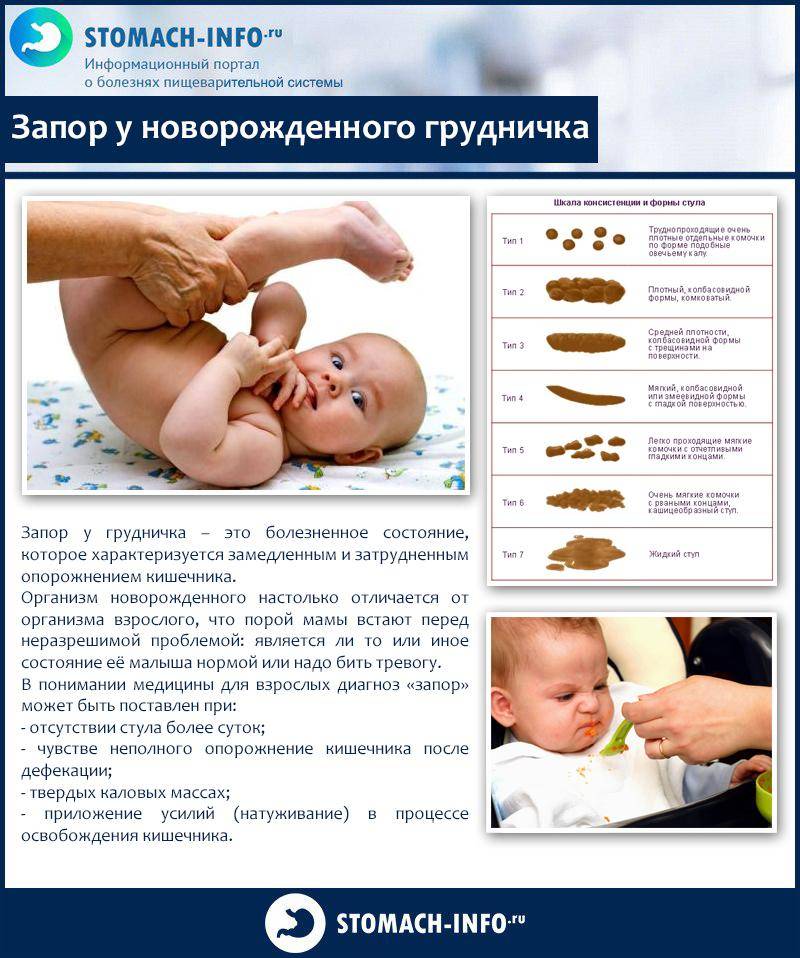 Старайтесь избегать смягчителей со стимуляторами, так как они могут уменьшить усвоение питательных веществ, если их использовать слишком часто.
Старайтесь избегать смягчителей со стимуляторами, так как они могут уменьшить усвоение питательных веществ, если их использовать слишком часто.
Где его найти
Попробуйте магний
Исследования показывают, что цитрат магния увеличивает количество воды в желудочно-кишечном тракте, что может способствовать дефекации. Врач или акушерка могут помочь определить, следует ли вам принимать его и в какой дозировке.
Оптимизируйте свое положение на унитазе
Поставив ноги на скамеечку для ног, когда вы идете в ванную, вам будет легче испражняться без напряжения.
Как предотвратить это?
Вы можете уменьшить тяжесть послеродового запора, употребляя в пищу продукты с высоким содержанием клетчатки за несколько недель до родов и родоразрешения. Кроме того, обязательно выполняйте легкие упражнения, чтобы поддерживать движение, и имейте под рукой размягчители стула, прежде чем они вам понадобятся.
Когда мне следует беспокоиться?
Запор, сопровождающийся постоянной болью, сильным вздутием живота и рвотой, вызывает беспокойство.

 2 Запор при искусственном и смешанном вскармливании
2 Запор при искусственном и смешанном вскармливании