Содержание
Насморк
Дифтерия
Скарлатина
Коклюш
Корь
Сифилис
Простуда
Аллергия
ОРВИ
Ринит
257 29 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Насморк — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Насморк, или ринит – воспаление слизистой оболочки носа, сопровождаемое выделениями и чувством заложенности носовых ходов.
Насморк может быть следствием различных заболеваний.
Воспаление слизистой приводит к застою крови в сосудах и выходу части плазмы через сосудистые стенки в окружающие ткани. Слизистая оболочка полости носа отекает, затрудняя дыхание, а из носа появляется жидкое отделяемое. Если воспаление осложняется бактериальной инфекцией, то отделяемое становится более густым по консистенции и содержит примесь гноя.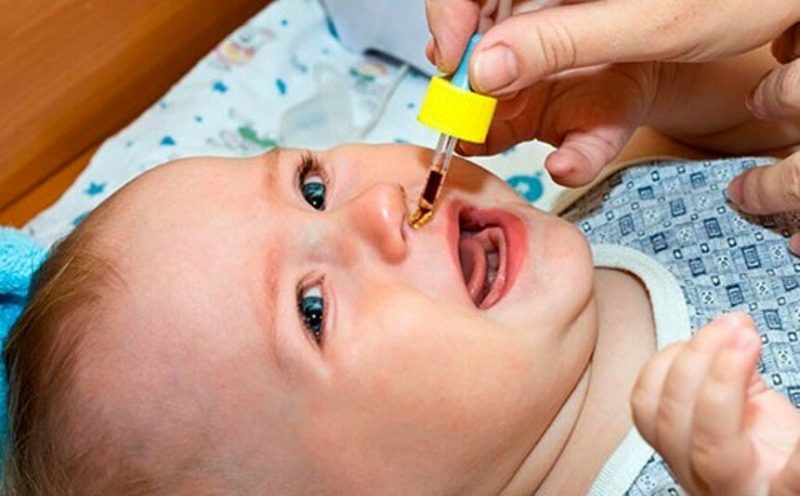
Разновидности ринитов
Ринит может быть острым (до нескольких дней) и хроническим.
Для острого периода, который может длиться до двух суток, характерны зуд, сопровождаемый чиханьем, сухость, снижение обоняния. Затем появляются прозрачные выделения из носа, дыхание затрудняется. По мере снижения острых проявлений выделения становятся густыми и постепенно исчезают, отек слизистой оболочки снижается, и дыхание восстанавливается.
При отсутствии лечения острый ринит может переходить в хронический.
В зависимости от причины заболевания хронический ринит может возникать в определенное время года или быть постоянным (персистирующим), появляться в определенном положении (при укладывании в постель или сразу же после утреннего пробуждения) или в типичных ситуациях (на холоде, при волнении).
При хроническом течении ринита слизистая оболочка носовых ходов изменяется.
Как правило, происходит ее разрастание (гипертрофия), что сопровождается затруднением дыхания, снижением обоняния и слуха и частыми головными болями. Возможен также и обратный процесс – атрофический, при котором слизистая оболочка утончается, а количество капилляров уменьшается. Эти процессы приводят к снижению или полному исчезновению обоняния, постоянному чувству заложенности и появлению сухих корок в носу.
Возможен также и обратный процесс – атрофический, при котором слизистая оболочка утончается, а количество капилляров уменьшается. Эти процессы приводят к снижению или полному исчезновению обоняния, постоянному чувству заложенности и появлению сухих корок в носу.
Возможные причины
Большая часть ринитов бывает следствием вирусного или бактериального инфицирования. К числу наиболее распространенных инфекционных агентов относятся вирусы гриппа (типы А, В, С), парагриппа, аденовирусы, рео- и риновирусы. Из бактериальных возбудителей ринит могут вызывать стафилококки, стрептококки, а также возбудители дифтерии, скарлатины, коклюша, кори, гонореи и сифилиса.
В настоящее время резко увеличилась доля аллергических ринитов. Растительные аллергены, как правило, вызывают сезонное проявление заболевания (интермиттирующее). Вещества, связанные с профессиональной деятельностью человека (латекс, смолы) или условиями его проживания (пыль, шерсть животных, плесневые грибы), обуславливают постоянное проявление ринита.
Наиболее распространенный механизм развития ринита – вазомоторный, то есть вызванный реакцией сосудов на различные раздражители.
Под их влиянием происходит гиперактивация сосудов, отек слизистой оболочки и выделение большого количества жидкого секрета. К группе вазомоторных ринитов часто относят медикаментозный ринит, вызванный постоянным употреблением сосудосуживающих средств, гормональный (например, у беременных или подростков в пубертатном периоде), пищевой (в ответ на раздражающие вещества), холодовой и психогенный.
На медикаментозный ринит следует обратить особое внимание, потому что его можно легко предупредить, но очень сложно вылечить. Очень многие пациенты, пытаясь быстро избавиться от насморка, злоупотребляют сосудосуживающими каплями, не учитывая причину заболевания (особенно бактериальную инфекцию). При этом возбудитель болезни продолжает размножаться в полости носа, приводя к тяжелым осложнениям ринита, а сосудосуживающие капли достаточно быстро вызывают атрофию слизистой оболочки, сужение просвета капилляров и понижение способности выводить слизистый секрет. В результате развивается воспалительная реакция, которая сопровождается отеком и чувством заложенности.
В результате развивается воспалительная реакция, которая сопровождается отеком и чувством заложенности.
В редких случаях насморк может быть обусловлен нарушением анатомической структуры носа (искривление носовой перегородки) вследствие травмы или аномалии развития.
Диагностика и обследования
Как правило, не вызывает затруднения диагностика инфекционной формы заболевания.
Однако очень важно отличать вирусный ринит от бактериального.
Любой вирус, проникший в организм, помимо насморка, вызывает общее недомогание, быстрое повышение температуры, головную боль. Диагностику ринита при ОРВИ облегчает определение лейкоцитарной формулы при сдаче клинического анализа крови.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram.
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
Бактериальная инфекция сопровождается иной симптоматикой. Температура поднимается медленно, отделяемое из носа имеет густую консистенцию с гнойными примесями, насморк может продолжаться более двух недель. При подозрении на бактериальную природу насморка необходимо выявить инфекционный агент, что достигается взятием мазка из носа.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму (Gram Stain. Bacterioscopic examination of different smears)
Краткая характеристика Микроскопического исследования мазка, окрашенного по Граму
Бактериоскопия (от лат.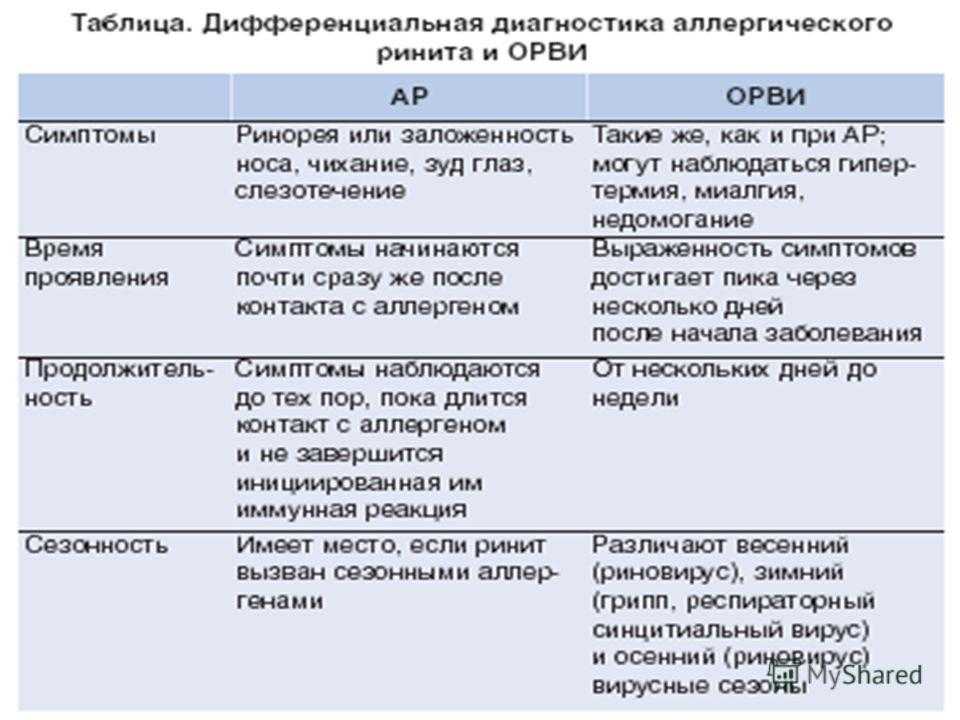 «скопео» – смотрю) – лабораторный метод и…
«скопео» – смотрю) – лабораторный метод и…
До 2 рабочих дней
Доступно с выездом на дом
685 руб
В корзину
Наличие гнойного секрета в полостях пазух подтверждается при рентгенографии.
Рентген околоносовых пазух
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
2 090 руб Записаться
Во всех остальных случаях диагностика ринита может представлять довольно сложную задачу. При постоянных жалобах на повышенное выделение слизистого секрета необходимо прибегнуть к объективным исследованиям (риноманометрии, видеоэндоскопии полости носа, эндоскопической фотографии), которые помогают оценить состояние слизистой оболочки носовых ходов, выявить анатомические аномалии строения. Это могут быть шипы и гребни на перегородке носа, патологическое изменение строения средних носовых раковин (например, булла – полость с жидкостью или воздухом, парадоксальный изгиб, которые могут давать симптомы ринита.
Это могут быть шипы и гребни на перегородке носа, патологическое изменение строения средних носовых раковин (например, булла – полость с жидкостью или воздухом, парадоксальный изгиб, которые могут давать симптомы ринита.
Диагностировать этиологию заболевания помогают сопутствующие симптомы, в том числе воспалительные изменения в глотке, гортани и трахее, типичные риноскопические признаки и характер выделяемого секрета.
Подозрение на аллергическую природу заболевания возникает при появлении симптомов при контакте с предполагаемыми аллергенами, бледно-серая окраска слизистой оболочки, положительные результаты кожных тестов и выявление специфических антител в сыворотке крови.
Помогает также опрос пациента и уточнение сезонности или других факторов, которые сопровождают появление ринита.
Медикаментозный ринит определяется при опросе и подтверждается атрофическими изменениями слизистой оболочки, выявляемыми при риноскопии. Насморк, возникающий при беременности или других гормональных сдвигах в организме (пубертатный период), отличается по симптоматике от аллергических состояний и инфекционных заболеваний. Общее самочувствие при этом сохраняется в норме, отсутствуют аллергические высыпания на коже и симптомы интоксикации. При риноскопии наблюдается неизмененная слизистая оболочка носовых ходов.
Насморк, возникающий при беременности или других гормональных сдвигах в организме (пубертатный период), отличается по симптоматике от аллергических состояний и инфекционных заболеваний. Общее самочувствие при этом сохраняется в норме, отсутствуют аллергические высыпания на коже и симптомы интоксикации. При риноскопии наблюдается неизмененная слизистая оболочка носовых ходов.
К каким врачам обращаться?
При вирусной природе ринита лечение проводит
терапевт, ориентируясь на общую картину заболевания. Длительный насморк, сопровождаемый гнойными выделениями из носа, заложенностью носовых ходов, головными болями служит основанием для незамедлительного посещения оториноларинголога, а при выявлении гонореи или сифилиса к лечению подключается дерматовенеролог. Лечение пациентов с медикаментозным, травматическим, гипертрофическим и атрофическим ринитом находится в компетенции оториноларинголога. При аллергическом рините помощь оказывает аллерголог.
Что следует делать при появлении насморка?
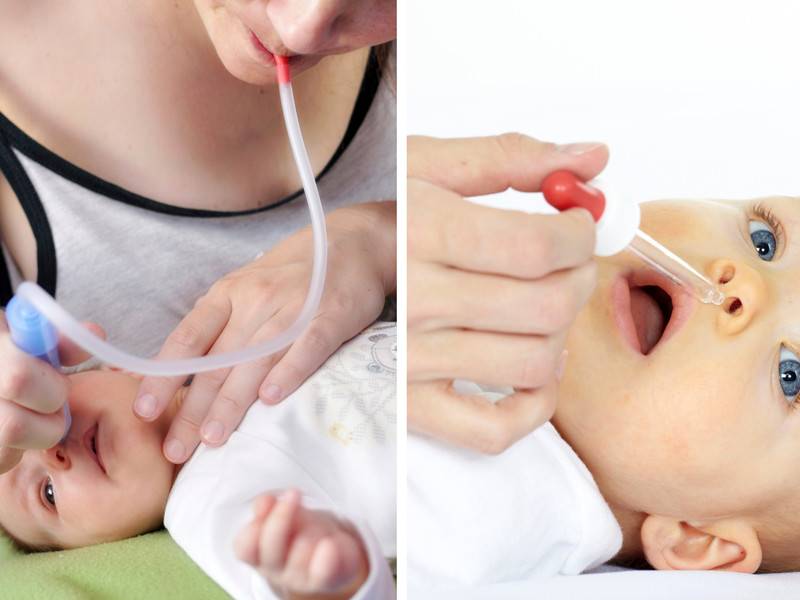
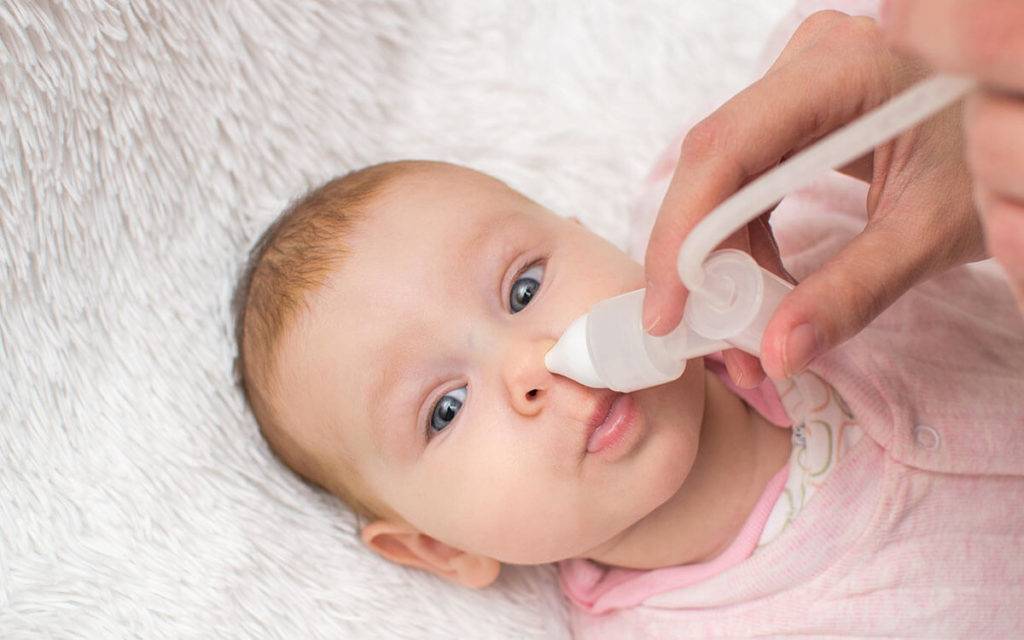
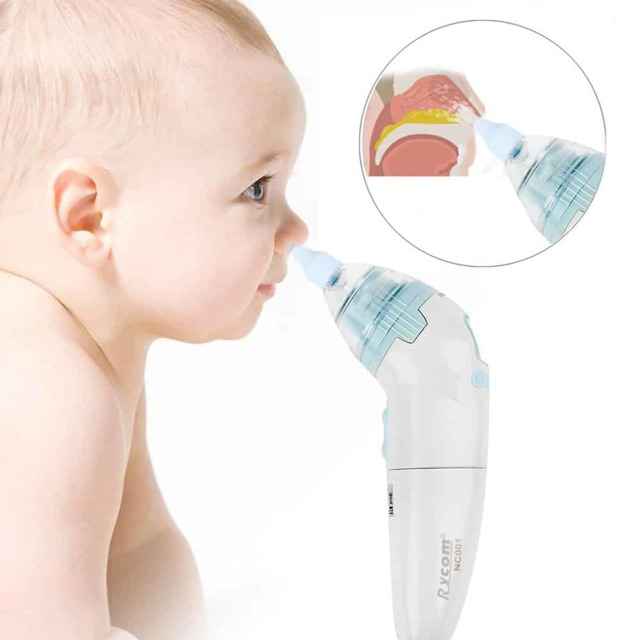
В качестве поддерживающих мер рекомендуется обильное питье, контрастные или горячие ножные ванны, горчичники на область икр, промывание носовых пазух. Если насморк не прошел в течение 10-12 дней, а в выделениях из носовых ходов появились следы гноя, следует предполагать присоединение бактериальной инфекции, которая требует обязательной антибиотикотерапии. Ни в коем случае нельзя оставлять без внимания хронический насморк. Во многих случаях он может привести к серьезным осложнениям в виде гайморита, фронтита, бронхита, пневмонии.
Лечение
Возникновение насморка, сопровождаемого признаками вирусного заболевания, не требует специфического лечения. Достаточно освобождать полость носа от слизистого секрета путем промывания носовых ходов растворами морской соли и антисептическими растворами. Хороший эффект дают масляные капли с эфирными маслами, которые предотвращают образование корок в полости носа и оказывают антисептическое действие. Лечением ринита у детей должен заниматься
педиатр с учетом возрастных анатомо-физиологических особенностей.
Лечением ринита у детей должен заниматься
педиатр с учетом возрастных анатомо-физиологических особенностей.
Особого внимания требует ринит, вызванный бактериальной инфекцией. Лечение в этом случае, как правило, предусматривает промывание носа антисептическими растворами и антибиотикотерапию с учетом резистентности микроорганизмов к лекарственным препаратам. В тяжелых случаях приходится прибегать к освобождению носовых пазух от гноя хирургическим путем.
Аллергический ринит – реакция организма на аллерген, поэтому лечение в этом случае будет заключаться в устранении причинного фактора и применении антигистаминных и сосудосуживающих препаратов. Хороший терапевтический эффект имеет аллерген-специфическая терапия, которая заключается в постепенном повышении врачом дозы вводимого аллергена, начиная с минимальной концентрации, не дающей выраженных проявлений аллергии.
Лечение ринита, вызванного гипертрофическими разрастаниями слизистой (полипами), а также искривлением носовой перегородки, предусматривает хирургическое вмешательство.
При медикаментозном рините необходимо отказаться от сосудосуживающих препаратов. Если это не дало эффекта, врач может назначить кортикостероидные и антигистаминные препараты.
Лечение вазомоторного ринита должно предусматривать устранение провоцирующего фактора. Кроме того, во всех случаях не следует забывать о физиотерапевтических процедурах: УВЧ, воздействии лазером, ультрафиолетовым облучением.
Источники:
- Клинические рекомендации «Острые респираторные вирусные инфекции (ОРВИ) у взрослых». Разраб.: Национальное научное общество инфекционистов, Российское научное медицинское общество терапевтов. – 2021.
- Клинические рекомендации «Аллергический ринит». Разраб.: Российская ассоциация аллергологов и клинических иммунологов, Национальная медицинская ассоциация оториноларингологов, Союз педиатров России. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения.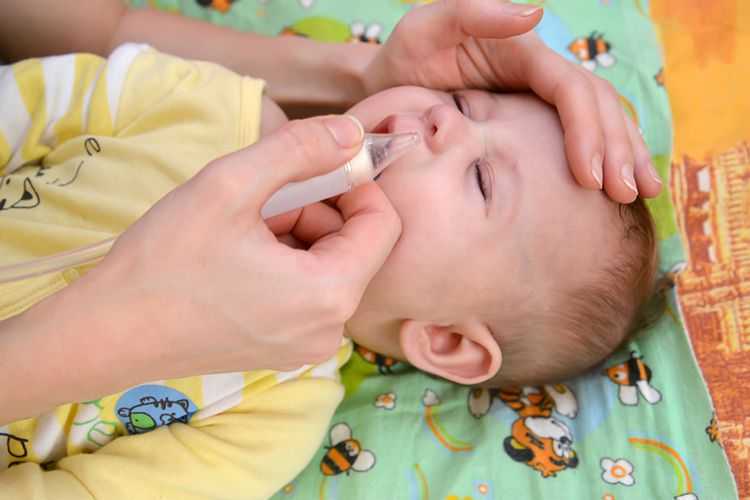 В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
лечение и симптомы ринита задней стенки
Ринит является одной из актуальных проблем педиатрии и одним из частых поводов для обращения к врачу. Затрудненное носовое дыхание может отмечаться у детей разных возрастных групп. При этом страдает не только ребенок, но и его родители. Нарушение сна и снижение качества жизни являются серьезными причинами для развития беспокойства у мам и пап.
Одним из симптомов любого ринита являются обильные выделения из носа, которые доставляют неудобство пациенту. При этом назальный секрет может стекать по задней стенке глотки, что приводит к ее раздражению и провоцирует развитие осложнений (трахеит, бронхит и др.). Можно предположить, что именно из-за поражения задней стенки глотки и возник такой термин, как задний ринит. [3] Поэтому для удобства восприятия далее в статье будет периодически использоваться именно этот термин, хотя еще раз стоит отметить, что в официальной медицине он не используется.
При этом назальный секрет может стекать по задней стенке глотки, что приводит к ее раздражению и провоцирует развитие осложнений (трахеит, бронхит и др.). Можно предположить, что именно из-за поражения задней стенки глотки и возник такой термин, как задний ринит. [3] Поэтому для удобства восприятия далее в статье будет периодически использоваться именно этот термин, хотя еще раз стоит отметить, что в официальной медицине он не используется.
Задний ринит у ребенка может быть результатом обычной простуды либо проявлением редких болезней. При этом некоторые люди самостоятельно назначают себе и своим детям различные лекарственные средства, которые могут как облегчить состояние, так и привести к развитию осложнений. [1] (с.149, вступление первое предложение, левая и правая колонка)
Выделяют 3 формы ринита: аллергический, неинфекционный (включая аллергический) и смешанный.
1. Аллергический ринит является самым распространенным во всем мире. В его основе лежит воспаление слизистой носа, которое вызвано специфической реакцией на аллергены. В качестве последних могут выступать шерсть животных, пыльца, плесневые грибки и др. Среди симптомов аллергического ринита отмечаются:
В качестве последних могут выступать шерсть животных, пыльца, плесневые грибки и др. Среди симптомов аллергического ринита отмечаются:
- Зуд или жжение в носу.
- Обильное отделяемое (ринорея).
- Чихание.
- Заложенность носа.
- Изменение голоса.
В клинической картине могут присутствовать и неспецифические симптомы – слабость, головная боль, плохое настроение, нарушение сна, быстрая утомляемость.
2. Другие формы неинфекционного ринита выявляются у детей не так часто, как другие виды. Он может развиваться при воздействии различных лекарственных препаратов, а также вследствие «неправильной» реакции сосудов слизистой носа на различные раздражители (перепады температур, слишком сухой или грязный воздух и др.). Данная форма сопровождается заложенностью носа, чиханием, головной болью. Возможно развитие синуситов и полипов в носовых ходах.
3. Инфекционный ринит является самой частой инфекцией, в том числе у детей. В большинстве случаев он сопровождает острые респираторные инфекции. Поэтому для данной формы заболевания характерна сезонность. Пик заболеваемости приходится на осенне-весенний период. Природа инфекционного ринита чаще всего вирусная, реже бактериальная и грибковая. Кроме «классических» симптомов в виде заложенности носа, ринореи и чихания, может отмечаться повышение температуры тела, кашель, нарушение обоняния и др. [1] (с. 150 классификация)
Поэтому для данной формы заболевания характерна сезонность. Пик заболеваемости приходится на осенне-весенний период. Природа инфекционного ринита чаще всего вирусная, реже бактериальная и грибковая. Кроме «классических» симптомов в виде заложенности носа, ринореи и чихания, может отмечаться повышение температуры тела, кашель, нарушение обоняния и др. [1] (с. 150 классификация)
Самостоятельно определить точный вид заболевания очень сложно. Интерпретацию симптомов и назначение лечения лучше всего доверить специалисту.
Простуда: когда следует вести ребенка к врачу
Симптомы простуды проявляются постепенно и могут включать заложенность носа, заложенность носа, чихание, снижение вкусовых ощущений и обоняния, инфекцию верхних дыхательных путей, першение в горле и кашель. Позвоните своему врачу, если у вашего ребенка появятся признаки одного из следующих состояний:
1. Боль в горле
Вам следует обратиться к врачу, если ваш ребенок испытывает такую боль в горле, что он даже не может глотать. Хотя фарингит (боль в горле) часто встречается при простуде и гриппе, он не должен быть достаточно тяжелым, чтобы мешать им есть, пить или спать.
Хотя фарингит (боль в горле) часто встречается при простуде и гриппе, он не должен быть достаточно тяжелым, чтобы мешать им есть, пить или спать.
Отдых и лечение на дому должны помочь при большинстве болей в горле. Врач должен лечить сильную боль в горле, если она сопровождается лихорадкой выше 104 градусов по Фаренгейту или если она мешает спать. Эти симптомы могут указывать на последующую бактериальную инфекцию.
Красная кожная сыпь может сопровождаться стеснением в горле и болью в случаях стрептококковой инфекции (стрептококкового фарингита).
2.
ЛихорадкаОдним из наиболее частых симптомов, о которых сообщают врачам, является лихорадка. Температура выше 100,5 градусов по Фаренгейту считается лихорадкой. Реакция организма на инфекцию – лихорадка, что свидетельствует о хорошем иммунном ответе. Важно помнить, что лихорадка сама по себе не является болезнью, а скорее является признаком основного состояния здоровья.
Если температура вашего ребенка поднимается выше максимальной, рекомендованной для его возраста, и Если у него наблюдаются какие-либо из следующих симптомов, немедленно позвоните своему врачу
- Любая лихорадка у младенца в возрасте до трех месяцев.

- Ректальная температура 101°F или выше у ребенка в возрасте от трех до шести месяцев и 103°F у ребенка в возрасте шести месяцев и старше.
- Мальчику больше трех месяцев, у него лихорадка уже более трех дней.
3.
КашельКашель при простуде и гриппе в лучшем случае беспокоит, но он также может быть предвестником чего-то более серьезного. В общем, если у вас кашель в детстве, вам следует беспокоиться, если:
- Становится лучше или хуже?
- Мешает дыханию?
- Образование избыточной или атипичной слизи или мокроты.
Если у ваших маленьких детей проявляются следующие симптомы, вам следует немедленно обратиться за медицинской помощью:
- Кашель, который на некоторое время улучшается, а затем возвращается или усиливается
- Дыхание слишком быстрое или затрудненное
- Боль в груди
- Лихорадка более 104 градусов по Фаренгейту (или любая лихорадка у детей до 12 недель)
- С каждым вдохом ребра втягиваются (втягиваются).
- Синюшность губ, ногтей или кожи
- Чихание с выделением кровянистой слизи
4. Заложенность носа
При простуде или гриппе заложенность носа обычно не является серьезной проблемой, но бывают ситуации, когда хроническая или тяжелая заложенность носа требует медицинской помощи. Даже простая простуда, которая не проходит у взрослых или детей, может привести к вторичным инфекциям, таким как синусит, острый бронхит (грудной насморк) или пневмония.
Простуда обычно длится от семи до десяти дней. Те, которые задерживаются дольше, особенно у малышей, всегда должны вызывать беспокойство. Что касается заложенности носа, простуда чаще вызывает насморк и заложенность носа, чем грипп, оба из которых повышают риск синусита.
Если застой длится более 10 дней или сопровождается любым из следующих симптомов, следует немедленно обратиться к врачу:
- Лихорадка более 104 градусов по Фаренгейту
- Затрудненное дыхание или одышка
- Кашель с большим количеством кровянистой слизи
5.
 Головные боли
Головные боли Известно, что простуда и грипп вызывают головные боли. Простуда вызвана повышением давления в пазухах и носовых ходах. Головные боли распространены при гриппе, и они, как правило, распространяются на лоб и за глаза.
Головные боли, вызванные простудой или гриппом, обычно проходят сами по себе, как и остальные симптомы. Вторичная инфекция, известная как энцефалит, при которой вирус гриппа проникает в мозг и вызывает воспаление, является редким исключением.
Хотя грипп является редкой причиной вторичного энцефалита, похоже, что он стал более распространенным после пандемии вируса гриппа А h2N1 в 2009 году.
Симптомы энцефалита включают в себя:
- Головная боль, которая является тяжелой
- Лихорадка на самом деле высокая
- Вомита и тошнота
- Ольота. чрезвычайная ситуация. 6. Крайне усталый или раздражительный
Поскольку никто не любит болеть, вы можете ожидать, что ваш ребенок будет сварливым.
 Однако, если они выглядят особенно усталыми или раздраженными, рекомендуется позвонить своему лечащему врачу.
Однако, если они выглядят особенно усталыми или раздраженными, рекомендуется позвонить своему лечащему врачу.Зимние вирусы вернулись — вот как обезопасить вашего ребенка
Примечание. Информация в этой статье была точной на момент первоначальной публикации. Поскольку информация о COVID-19быстро меняется, мы рекомендуем вам посетить веб-сайты Центров по контролю и профилактике заболеваний (CDC), Всемирной организации здравоохранения (ВОЗ), а также вашего штата и местного правительства для получения последней информации.Этой осенью дети заболели раньше, чем обычно, и в большем количестве. И не только от COVID-19. Простуда и другие вирусы, которые почти исчезли во время пандемии, вернулись, и в некоторых частях страны дети переполняют отделения неотложной помощи с такими заболеваниями, как грипп, РСВ, риновирусы и другие заболевания.
Эксперты были обеспокоены тем, что это может произойти, когда дети возвращаются в школу. В сентябре Центры по контролю и профилактике заболеваний (CDC) опубликовали бюллетень об увеличении количества госпитализаций в педиатрии для пациентов с положительным результатом на риновирус и/или энтеровирус.

Все меньше людей практикуют инфекционный контроль, даже несмотря на то, что высококонтагиозный Омикрон и его подвиды (например, BA.5) продолжают циркулировать. Врачи считают, что ослабление усилий по смягчению последствий открыло двери для болезней, не связанных с COVID, которые ведут себя беспорядочно, например, вызывая инфекции в нечетное время года.
«Больше всего меня беспокоит то, что только за лето мы столкнулись с массой вирусных инфекций, — говорит Магна Диас, доктор медицинских наук, педиатр из Йельского университета, которая в августе выразила обеспокоенность тем, что, когда дети снова будут вместе, заразных станет больше. в комнатных условиях.
Родители могут защитить своих детей от вирусов. Эксперты Йельского университета по медицине ответили на некоторые распространенные вопросы о вирусах, которые волнуют родителей.
1. Каких вирусов следует опасаться родителям этой осенью?
«Мы обращаем внимание на все, — говорит Томас Мюррей, доктор медицинских наук, специалист по педиатрическим инфекционным заболеваниям Йельского университета.
 Он отмечает, что в определенный год среди детей циркулируют многие типы вирусов, в том числе грипп и риновирусы, которые вызывают простуду и обычно не вызывают беспокойства. Но есть много других вирусов, на которые родители должны обратить внимание, в том числе:
Он отмечает, что в определенный год среди детей циркулируют многие типы вирусов, в том числе грипп и риновирусы, которые вызывают простуду и обычно не вызывают беспокойства. Но есть много других вирусов, на которые родители должны обратить внимание, в том числе:- RSV (респираторно-синцитиальный вирус) , который вызывает симптомы простуды и может привести к серьезным осложнениям у маленьких детей. До 60 000 детей оказались в больницах в предпандемические зимы — сезон, когда это наиболее распространено. RSV, казалось, исчез в 2020–2021 годах, а затем вернулся в межсезонье весной и летом в некоторых частях Юга и в Бруклине, Нью-Йорк.
- Аденовирусы , которые широко распространены и обычно вызывают легкие симптомы простуды или гриппа. Стоит отметить, что Центры по контролю и профилактике заболеваний (CDC) в настоящее время выпускают Уведомление о состоянии здоровья для клиницистов и заявление для СМИ для родителей, поскольку оно расследует рост случаев гепатита неизвестного происхождения у детей; некоторые из случаев дали положительный результат на аденовирус.
- Вирусы парагриппа человека (ВПЧ) , вызывающие симптомы, которые могут включать лихорадку, насморк и кашель. Больные обычно выздоравливают самостоятельно. Однако HPIV также может вызывать более тяжелые заболевания, такие как пневмония.
- Пареховирус человека (PeV) , распространенный вирус, вызывающий лихорадку, сыпь и респираторную инфекцию. Но вариант, известный как «тип три» (PeV-A3), может быть опасен для жизни младенцев. В июле CDC выпустил рекомендации по охране здоровья, когда было обнаружено, что вирус циркулирует в нескольких штатах, и призвал педиатрических медицинских работников следить за заболеванием у новорожденных и детей в возрасте до года, у которых проявляются признаки тяжелого заболевания.
- Энтеровирус D68 , еще один вирус, за которым наблюдают эксперты, чаще всего поражает младенцев, детей и подростков и может представлять особенно серьезный риск для детей с астмой.
 Этот вирус также подозревается в том, что он вызывает заболевание, подобное полиомиелиту, называемое острым вялым миелитом (ОВМ). Хотя небольшое количество вируса было зарегистрировано с 1987 года, CDC сообщал о вспышках в период с августа по ноябрь в 2014, 2016 и 2018 годах. Интересно, что в 2020 году, в первый год пандемии, о вспышках не сообщалось. «Итак, мы всегда бдительны в отношении различных вирусов, подобных этому», — говорит доктор Мюррей.
Этот вирус также подозревается в том, что он вызывает заболевание, подобное полиомиелиту, называемое острым вялым миелитом (ОВМ). Хотя небольшое количество вируса было зарегистрировано с 1987 года, CDC сообщал о вспышках в период с августа по ноябрь в 2014, 2016 и 2018 годах. Интересно, что в 2020 году, в первый год пандемии, о вспышках не сообщалось. «Итак, мы всегда бдительны в отношении различных вирусов, подобных этому», — говорит доктор Мюррей. - Оспа обезьян , редкое заболевание, похожее на оспу, но менее тяжелое, которое в последнее время распространяется в основном среди мужчин, имеющих половые контакты с мужчинами. Педиатры бдительны, потому что его распространение во время этой вспышки настолько необычно. Он вызывает такие симптомы, как озноб и жар, а иногда и очень болезненную сыпь. «В настоящее время вероятность того, что сыпь у вашего ребенка будет обезьяньей оспой, при отсутствии известного воздействия, довольно мала», — говорит доктор Мюррей, добавляя, что другие болезни, такие как ветряная оспа, могут вызывать аналогичную сыпь.
 Он добавляет, что семьи должны всегда уведомлять своего педиатра о заражении обезьяньей оспой или любой другой необычной болезнью.
Он добавляет, что семьи должны всегда уведомлять своего педиатра о заражении обезьяньей оспой или любой другой необычной болезнью.
2. Что означает появление вирусов в «межсезонье»?
В отношении всех инфекционных заболеваний существует повышенное чувство непредсказуемости.
Время возникновения случаев гриппа является примером неустойчивого поведения вируса, которое уже имело место в этом году. По словам доктора Мюррея, в мае этого года, в конце сезона умеренного пандемического гриппа, число случаев заболевания увеличилось, хотя они должны были исчезнуть, и сезон продлился до июня, что бывает редко.
Йельская лаборатория клинической вирусологии еженедельно выпускает сводки по вирусам, которые дают небольшой снимок других необычных вирусов.
Например, за одну неделю в июле сводка включала RSV, грипп, вирус парагриппа, аденовирус, HMPV, риновирусы, PeV и норовирус, большинство из которых редко встречаются летом. Эти цифры отражают явление, которое эксперты отслеживают по всему миру.
Хотя цифры были низкими — например, только один случай PeV на той неделе — все же стоит отметить, что эти типы инфекций происходили в межсезонье, объясняет доктор Мюррей.
«Никто не знает, означает ли это, что этой осенью все будет совсем плохо, или у нас новая ситуация, когда все эти вирусы будут прибывать и отступать независимо от месяца», — говорит доктор Диас.
3. Являются ли «несезонные» вирусы более опасными?
Доктор Диас говорит, что на данный момент ответ, что касается индивидуальных инфекций, кажется, нет. «Я думаю, что мы наблюдаем потенциально такой же процент людей, попадающих в больницу, но большее число, потому что сейчас просто больше людей заболевают».
Вирусы имеют свойство распространяться, и дети редко заражаются более чем одним вирусом одновременно. Но у некоторых маленьких пациентов, поступивших в Йельскую детскую больницу Нью-Хейвена в мае и июне этого года, одновременно диагностировали два или даже три вируса.
«Мы уже видели это раньше, так что это не совсем необычно, но, похоже, сейчас это происходит чаще, чем раньше», — говорит доктор Диас.
4. Стоит ли родителям переживать из-за коронавируса этой осенью?
Да; оба врача говорят, что это остается угрозой для детей и взрослых.
В том же отчете о вирусологии Йельского университета, который показал июльскую неделю с очень небольшим, но необычным количеством не-COVID-вирусов, COVID-19 отбрасывает большую тень с 842 случаями. «С BA.5 существует большой риск, потому что вокруг много вирусов», — говорит доктор Мюррей.
Дети, как правило, переносят заболевание COVID-19 в легкой форме, но профилактика остается важной, поскольку значительное число детей умерло от этой болезни, объясняет доктор Диас. У некоторых также развивается длительный COVID, состояние, отмеченное затяжными симптомами, которое еще недостаточно изучено, добавляет она.
5. На какие симптомы следует обращать внимание родителям?
Многие респираторные инфекции имеют схожие симптомы, и доктор Мюррей не ожидает, что эти симптомы будут отличаться от тех, что были в предыдущие годы.
 «Они включают высокую температуру и затрудненное дыхание. Если появилась новая сыпь или вас беспокоит дыхание вашего ребенка, вы должны сообщить об этом педиатру», — говорит он, добавляя, что некоторые симптомы могут быть признаками не только вирусов, но и других бактериальных инфекций и/или типичных детских инфекций. инфекции.
«Они включают высокую температуру и затрудненное дыхание. Если появилась новая сыпь или вас беспокоит дыхание вашего ребенка, вы должны сообщить об этом педиатру», — говорит он, добавляя, что некоторые симптомы могут быть признаками не только вирусов, но и других бактериальных инфекций и/или типичных детских инфекций. инфекции.В случае COVID-19 и гриппа CDC перечисляет широкий спектр симптомов, включая кашель, одышку, насморк или заложенность носа, утомляемость, боль в горле и даже потерю вкуса или обоняния (хотя последнее чаще при COVID-19). В обоих случаях симптомы могут варьироваться от человека к человеку: у некоторых детей вообще нет симптомов; у других случаи варьируются от бессимптомных до легких и тяжелых.
6. Когда родитель должен позвонить педиатру?
Хотя нет необходимости звонить по поводу каждого симптома, некоторые из них могут сбивать с толку, говорит доктор Мюррей. «Каждый раз, когда родитель обеспокоен, лучше всего позвонить и успокоиться».
Также может быть важно вызвать врача, если у ребенка есть хроническое заболевание, так как это подвергает его повышенному риску тяжелых симптомов или осложнений от вирусов.
 То же самое касается маленьких детей, добавляет доктор Мюррей.
То же самое касается маленьких детей, добавляет доктор Мюррей.Родители также должны связаться со своим педиатром, если у ребенка младше трех месяцев жар или его трудно успокоить. «Если они капризны, и вы держите их, и они успокаиваются, это нормально. Но если вы держите их на руках, а они все еще абсолютно раздражительны — и вы не можете их успокоить, что бы вы ни делали, — такого ребенка нужно обследовать», — говорит он.
7. Как врачи могут диагностировать ребенка при наличии разных вирусов с похожими симптомами?
Если у ребенка есть респираторные симптомы, педиатр в первую очередь порекомендует пройти тест на COVID-19. «Симптомы многих из этих заболеваний в значительной степени совпадают», — говорит доктор Мюррей. «Поэтому для врача может быть практически невозможно определить разницу между COVID-19 и другим вирусом без теста».
Если тест на COVID отрицательный, полезно знать, что легкая простуда или вирусы обычно начинают проходить через несколько дней, но если симптомы ухудшаются, врач может рассмотреть возможность тестирования вашего ребенка на грипп, лечение которого может помочь .
Тестирование на РСВ проводится в основном в целях надзора. Но это также полезно при принятии решения о том, следует ли изолировать ребенка от других детей, если он находится в больнице или дома с братом или сестрой, у которого либо есть хроническое заболевание, подвергающее их риску, либо очень маленький ребенок.
8. Как родители могут лечить детей от этих болезней?
Хотя каждый вирус отличается, многие из распространенных респираторных вирусов реагируют на одни и те же виды терапии, объясняет доктор Мюррей. «Если тест на COVID отрицательный, в большинстве случаев родителям просто нужно убедиться, что с младенцем или ребенком все в порядке — и что с их дыханием все в порядке — и оказать поддерживающую помощь», — говорит доктор Мюррей. Они должны убедиться, что их дети хорошо пьют воду, и давать им безрецептурные лекарства, такие как ибупрофен или ацетаминофен, если у них жар, добавляет он. «Подавляющее большинство детей справятся с этим».
Если их симптомы не исчезнут, родителям необходимо снова поговорить с врачом, добавляет он.

9. Как родители могут помочь своим детям перестать кашлять?
«Для детей старше 1 года мы рекомендуем давать им чайную ложку меда, который, как показали клинические испытания, действительно помогает при кашле», — говорит доктор Диас. «Обычно они больше всего кашляют, когда спят, потому что лежат плашмя, и такое положение мешает ребенку спать».
Детям в возрасте от 1 года она также советует подложить две подушки под голову ребенка или приподнять изголовье кровати, чтобы они спали под углом, «чтобы гравитация могла помочь мокроте стекать вниз», — добавляет она.
10. Почему вакцины против COVID-19 и гриппа важны для детей и когда они должны их получать?
«Вакцинация — это действительно средство номер один для предотвращения многих инфекционных заболеваний, — говорит д-р Диас. Она добавляет, что когда циркулирует так много вирусов, это может уменьшить путаницу.
Вакцина против COVID-19 снижает риск госпитализации и смерти, а дети в возрасте 6 месяцев и старше могут быть вакцинированы в любое время.
 Однако в отношении гриппа CDC рекомендует получить вакцину против гриппа до конца октября, хотя она также доступна и в другое время. (Некоторым детям в возрасте от 6 месяцев до 8 лет потребуется две дозы вакцины против гриппа.)
Однако в отношении гриппа CDC рекомендует получить вакцину против гриппа до конца октября, хотя она также доступна и в другое время. (Некоторым детям в возрасте от 6 месяцев до 8 лет потребуется две дозы вакцины против гриппа.)Хотя прививка от гриппа не всегда идеально подходит для преобладающего штамма в данном году, она является мощным инструментом для предотвращения инфекции, которая может быть смертельной для некоторых детей. Кроме того, это может означать разницу между легким и тяжелым заболеванием у ребенка, который заболевает, несмотря на получение вакцины.
Вакцины для предотвращения заражения РСВ пока не существует.
По возможности доктор Мюррей рекомендует семьям запланировать медицинский осмотр, чтобы оценить общее состояние здоровья своих детей и сообщить им о прививках, которые они могли пропустить во время пандемии, включая прививки от кори, коклюша (коклюша) и других заболеваний.
«Когда уровень вакцинации населения снижается, эти вирусы возвращаются, — говорит доктор Мюррей.
 Он добавляет, что корь, в частности, «очень заразна, и дети могут сильно заболеть».
Он добавляет, что корь, в частности, «очень заразна, и дети могут сильно заболеть».11. Как сохранить здоровье детей, не беспокоя их?
Проблемы с психическим здоровьем у детей вызывают серьезную озабоченность, говорит доктор Мюррей. Родители должны избегать нагромождения новых забот вдобавок к любым опасениям детей, которые уже могут быть связаны со школой. «Основная задача сейчас — выяснить, как делать что-то максимально безопасно, потому что это важно для психического здоровья каждого».
Он рекомендует поговорить о психическом здоровье или обо всем, что волнует детей. «Вы также можете найти время, чтобы поговорить за ужином, пойти на вечернюю прогулку или отправиться в поход по выходным, — говорит он. — Поговорите со своими детьми о том, как у них дела».
Что касается инфекций, доктор Диас говорит, что у большинства детей все будет хорошо. «Вирусы существовали всегда, и дети, как правило, устойчивы к инфекциям, даже когда они госпитализированы», — говорит она.

