Содержание
Причины бесплодия у мужчин
Лечение бесплодия
Если Ваша пара столкнулись с проблемой зачатия и Вам непонятно, с чем это связано, далее Вы сможете узнать о том, какие факторы влияют на наступление беременности, и самостоятельно оценить необходимость обращения к врачу
Мифы о бесплодии
- МИФ: Если у мужчины есть эякуляция, то у него нет проблем с репродуктивной системой
- ПРАВДА: Наличие эякуляции не гарантирует отсутствие проблем, т.к. количество сперматозоидов и качество спермы могут быть низкими/крайне низкими. Для точной диагностики необходимы дополнительные методы исследований состояния мужской репродуктивной системы и спермы.
Что такое бесплодие?
Избегая наступления беременности на протяжении многих лет взрослой жизни, многие не ожидают, что зачатие на самом деле не такая простая вещь, как кажется. Вы не одиноки в попытках добиться наступления беременности. По статистике примерно 1 человек из 10 страдает от бесплодия. 1
1
Бесплодие определяется как неспособность забеременеть в течение 12 месяцев при незащищенной и регулярной половой жизни в возрасте до 35 лет.1,2 Если Ваша партнерша старше 35 лет, то данный временной интервал ожидания самостоятельного зачатия сокращается до 6 месяцев.1
Иногда у пары уже имеющей ребенка не получается зачать повторно. Данное состояние называется вторичное бесплодие.
Это моя вина?
Имеется множество факторов, которые могут стать причиной бесплодия.
- Примерно у 1/3 пар с бесплодием причиной является женский фактор
- У 1/3 пар с бесплодием причиной является мужской фактор
- У 1/3 пар с бесплодием причиной является смешанный (мужской и женский) фактор
Бесплодие не является неизменным состоянием, и оно не означает, что Вы никогда не будете иметь детей. Просто Вам может потребоваться помощь специалиста, чтобы достичь цели — беременности.
причины мужского бесплодия?
Врач может провести серию диагностических обследований для выяснения причин бесплодия.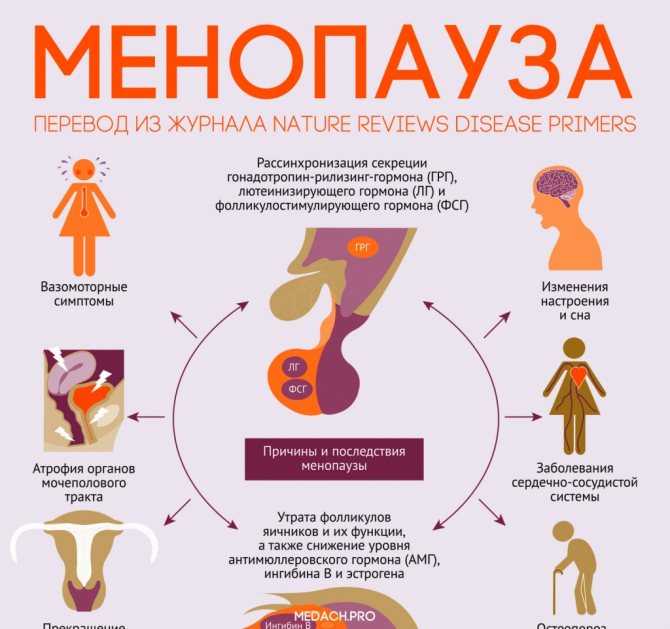
Существует много причин, которые могут препятствовать зачатию, включая:
- Недостаточная концентрация,подвижность или форма сперматозоидов, необходиыме для нормального зачатия
- Сущетсвующие проблемы медицинского характера, затрагивающие репродуктивную систему, например, недостатояная продукция сперматозоидов или сужение семявыносящих каналов
- Сперматозоиды могут обладать недостаточной энергией для оплодотворения яйцеклетки
- С годами репродуктивная функция женщины может снижаеться3
В зависимости от вывленного заболевания врач назначит соответствующее лечение.
К сожалению, иногда может наблюдаться идиопатическое бесплодие, при котором не определяется конкретная причина, препятствующая наступлению беременности. В этом случае врач может порекомендовать использовать вспомогательные репродуктивные технологии (ВРТ).
Одной из самых распространенных причин мужского бесплодия является проблема с выработкой сперматозоидов.
Хотя для оплодотворения ооцита требуется только один сперматозоид, ферменты нескольких сперматозоидов необходимы для разрушения защитного барьера яйцеклетки.
Для того, чтобы забеременеть, сперма должна обладать:
- Высокой концентрацией: в каждом миллилитре спермы5 должно содержаться не менее 15 миллионов сперматозоидов
- Хорошей подвижностью: активные движения хвоста сперматозоида позволяют ему достичь яйцеклетки
- Нормально сформированными сперматозоидами: здоровая сперма содержит сперматозоиды правильной формы, похожих на головастиков
Современные высокоточные исследования позволяют выявить факт снижения качества спермы: малое количество сперматозоидов (олигозооспермия) или отсутствие сперматозоидов в эякуляте (азооспермия). В этом случае врач может порекомендовать микрохирургическое вмешательство для извлечения сперматозоидов из репродуктивного тракта, чтобы помочь достичь беременности с собственными клетками партнера.
Существует ряд проблем связанных с нарушениями выработки спермы, которые могут приводить к бесплодию:
Варикозное расширение вен мошонки (варикоцеле)
- Варикоцеле — это заболевание, сопровождающееся варикозным расширением вен яичек. При этом яички перегреваются, снижая выработку спермы
- Рекомендовано хирургическое лечение
Травмы яичка
- Серьезные травмы яичек могутт повлиять на выработку спермы
- Повреждение яичек при занятиях спортом или в результате несчастного случая может привести к разрыву сосудов, которые снабжают яички кровью
- Данные травмы крайне затруднительно лечить, но использование ВРТ может помочь забеременеть
Неопустившееся яичко
- В течение внутриутробного периода развития яички мальчиков формируются в брюшной полости и опускаются в мошонку незадолго до рождения
- У некоторых мужчин яички не опускаются до рождения (крипторхизм), хотя в этих случаях они обычно опускаются в первые полгода после рождения
- Если крипторхизм не лечить, то неопущение яичек могут повлиять на репродуктивную функцию
Рак яичек
- При раке яичек злокачественная опухоль разрушает ткань яичка
- Если рак яичек рано не выявлен, он имеет тенденцию к распространению на другие части тела
- Рак яичек лечится хирургическими, лекарственными, лучевыми методами или химиотерапией
- Однако, подобная терапия может также нарушить нормальную выработку спермы
Генетические нарушения
- Иногда генетическая информация в Y-хромосоме (которая присутствует только у мужчин) повреждается (микроделеции)
- Степень мужского бесплодия и методы его лечения зависят от того, в каком месте хромосомы находится микроделеция
- В некоторых случаях бесплодие может быть преодолено путем оперативного извлечения спермы из мужского репродуктивного тракта
- В некоторых случаях парам приходится рассматривать вопрос применения донорской спермы для зачатия
Инфекционный паротит (свинка)
- Заражение паротитом (или связанным с паротитом орхитом) после полового созревания может привести к повреждению сперматозоидов в яичках, вызывая бесплодие или субфертильность7
- Обычно поражается только одно яичко, и если у мужчины есть одно функционирующее яичко, лечение может не понадобиться
- Возможно, некоторым парам придется рассмотреть для зачатия использование донорской спермы
Антиспермальные антитела
- Антиспермальные антитела — это белки, циркулирующие в крови, повреждающие сперму
- Они могут вызвать слипание сперматозоидов и помешать их движению, либо могут ошибочно принять сперматозоиды за бактерии и попытаться их уничтожить
- Бесплодие, вызванное выработкой антиспермальных антител можно преодолеть с помощью ВРТ
Образ жизни
- На выработку спермы может влиять целый ряд факторов образа жизни: курение, алкоголь, наркотики, стресс, избыточный вес и нездоровое питание
- Факторы окружающей среды также могут повлиять на качество спермы, включая перегрев яичек, некоторые сексуальные смазки, химические вещества, участвующие в определенных производственных, малярных или печатных работах
- Эти факторы можно устранить путем изменения образа жизни, например, ношением свободной одежды, для избежания перегрева и т.

Гормональные проблемы
- Гормональные проблемы редко являются причиной мужского бесплодия
- Однако, у некоторых мужчин имеется естественный дефицит фолликулостимулирующего гормона (ФСГ) или лютеинизирующего гормона (ЛГ), что не позволяет яичкам вырабатывать тестостерон и производить сперму
- Гормональные проблемы обычно можно вылечить с помощью лекарственных препаратов
Сужение семявыводящих путей
- Иногда мужские семявыводящие пути (эпидидимис и семявыводящие протоки) могут быть заблокированы, что приводит к отсутствию сперматозоидов в сперме
- Это может быть вылечено хирургическими методами, либо сперма может быть извлечена оперативным путем из яичек
Вазэктомия
- Некоторые мужчины осуществляют процедуру вазэктомию для того чтобы исключить возможность зачатия
- Иногда структура протоков может быть исправлена с помощью хирургического вмешательства
- Иногда структура протоков может быть исправлена с помощью хирургического вмешательства
Ранее перенесенные инфекции
- Инфекции могут вызвать рубцы или спайки в семявыводящих путях
- Обычно это можно вылечить хирургическим путем
Влияет ли возраст на мужскую репродуктивную систему?
В отличие от женщин, чья фертильность значительно снижается после 35 лет, фертильность мужчин снижается медленнее.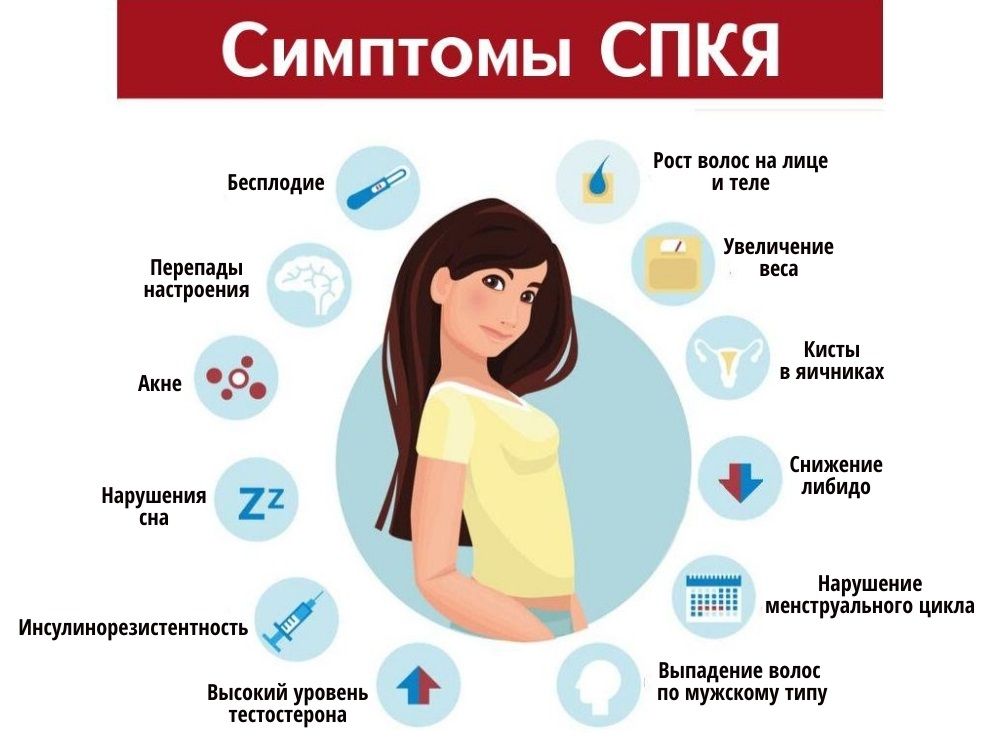 Хотя качество спермы ухудшается с возрастом мужчин, это может не влиять на возможность зачатия до 60 лет.3
Хотя качество спермы ухудшается с возрастом мужчин, это может не влиять на возможность зачатия до 60 лет.3
Узнайте больше о том, как возраст может влиять на мужскую фертильность, и почему лучше обратиться за советом, чтобы беременность наступила как можно раньше
В большинстве случаев нет явных симптомов мужского бесплодия, особенно если партнер сексуально активен и не страдают эректильной дисфункцией.
Если мужчину беспокоит состояние репродуктивной системы, лучше всего обратиться к врачу. Он порекомендуют несколько простых исследований репродуктивной системы, более подробную информацию о которых можно найти здесь.
За последние три десятилетия наука о репродукции человека достигла значительного прогресса и помогла миллионам пар преодолеть бесплодие и завести собственных детей.8
Если врач диагностирует бесплодие, то, скорее всего, мужчине понадобится дополнительная помощь для успешного зачатия.
Сперва вам предложат начать с таких простых вещей, как выбор времени для занятия сексом, возможно вам могут понадобиться более продвинутые методы лечения бесплодия.
Осознание факта, что вы страдаете бесплодие, может быть подавляющим, но правильное лечение может помочь вам успешно зачать. Понимание факторов, нарушающих репродуктивную функцию, поможет узнать какое лечение подходит вам и вашему партнеру.
Что дальше?
Методы исследования репродуктивной функции у муж
Как разобраться в многообразии методов исследования?
Узнать больше
Бесплодие в деталях
Препятствия для зачатия и возможности их преодоления
Узнать больше
RUS-CIS/MULF/0718/0016
Причины отсутсвия менструаций. Ановуляция. Причины. Что делать?
- Когда отсутствие менструаций — это норма, а когда — нет?
- Чем лечат отсутствие менструаций, чтобы беременность стала возможной
Когда отсутствие менструаций — это норма, а когда — нет?
В жизни женщины есть всего три этапа, когда отсутствие менструаций считается нормой. Первый — это детский и подростковый возраст, когда репродуктивная функция организма еще не сформирована.
Первый — это детский и подростковый возраст, когда репродуктивная функция организма еще не сформирована.
Второй — это период вынашивания, рождения и кормления ребенка — собственно, биологическое материнство. Третий — это менопауза, когда способность воспроизводить потомство угасает в связи с возрастом. Всё остальное время — а это почти полжизни — месячные должны быть регулярными.
Конечно, небольшие отклонения всегда допускаются и могут быть индивидуальной особенностью организма. Например, если пару раз в год возникает сдвиг или пропуск цикла, то это, скорее всего, в пределах нормы. Тем более, что на чувствительный женский организм могут влиять различные внешние факторы. Так, смена часовых поясов во время отпуска, стресс в период экзаменов или возросшие физические нагрузки при подготовке к соревнованиям могут «взять и отменить» ваши менструации.
Но всё это — небольшие пропуски, исключительные случаи.
Чем лечат отсутствие менструаций, чтобы беременность стала возможной
У молодых девушек перерывы между «красными днями календаря» могут быть довольно большими, потому что цикл еще не наладился. Чтобы увеличить шансы на наступление беременности, необходимо его стабилизировать.
Для этого врач может назначить гормональные препараты. Однако многие специалисты (и мамы девушек) справедливо считают гормональное вмешательство в самом начале становления цикла неоправданным риском —
и предпочитают негормональное лечение.
У взрослых женщин с аменореей (так на медицинском языке называется отсутствие менструаций в течение полугода и более) ситуация другая. Длительное отсутствие месячных говорит о сбоях в работе эндокринной системы. Проблема может быть довольно серьезной и затрагивать участки головного мозга, органы и железы, отвечающие за выработку гормонов. Ни в коем случае нельзя затягивать с обращением к врачу! В большинстве случаев зачатие остается вполне возможным после лечения.
Гормональная терапия, как наиболее мощный метод воздействия при редких менструациях, у врачей, как правило, в приоритете. Но в некоторых случаях приём гормонов противопоказан или нежелателен.
И тогда на передний план выходят современные негормональные решения. Например, средства на основе инозитола — натурального вещества, которое в организме отвечает за созревание здоровых яйцеклеток,
нормализацию гормонального баланса и установление стабильного цикла.
Инозитол имеет несколько вариаций. Они отличаются внутренней структурой и своим влиянием на организм. Так, миоинозитол участвует в поддержании физиологического баланса женских половых гормонов, в регуляции менструального цикла, в процессе созревания яйцеклетки. Другая вариация — D — хиро-инозитол — способствует нормализации овуляции и усиливает действие миоинозитола.
Специалист может назначить инозитол как при еще не установившемся цикле, так и когда месячные у женщины были, но пропали. Полезным инозитол может оказаться и при внешних факторах, способных влиять на месячные —
при повышенных нагрузках, стрессах, смене климата и часовых поясов. Но главное, за что его ценят специалисты — это его роль при подготовке к беременности. Поэтому, если редкие менструации
вам знакомо не понаслышке, и вы планируете зачать ребенка, поговорите с вашим врачом о целесообразности применения инозитола.
Вернуться в начало
-
Производство Дикироген®
соответствует требованиям
надлежащей производственной
практики (GMP) -
Произведено
в Италии - Марка года
Варианты на случай, если вы не можете забеременеть
Любая пара, безуспешно пытавшаяся забеременеть в течение многих месяцев или лет, расскажет вам, насколько сложным, напряженным и эмоциональным может быть это время. Это также может быть очень запутанным — вы можете не знать, к кому обратиться за советом и какие у вас есть варианты.
Тем не менее, бесплодие не редкость, фактически каждая шестая австралийская пара испытывает трудности с беременностью.
Существует множество возможных причин бесплодия, и оно затрагивает как мужчин, так и женщин. У женщин это могут быть проблемы с фаллопиевыми трубами, шейкой матки или маткой, а также с менструальным циклом или эндометриозом. У мужчин это может быть вызвано проблемами со спермой, импотенцией или препятствиями для прохождения спермы.
Мы рассмотрим несколько вариантов того, куда можно обратиться за помощью, и объясним некоторые возможные методы лечения.
Когда следует обращаться за помощью?
В зависимости от вашего возраста важно не ждать слишком долго, чтобы обратиться за консультацией. ЭКО Австралия рекомендует парам в возрасте до 35 лет, которые пытаются сделать это в течение 12 месяцев или более, должны обратиться за советом к специалисту по фертильности. Парам старше 35 лет рекомендуется обратиться за консультацией через 6 месяцев, поскольку фертильность значительно снижается после 30 лет.
Факторы образа жизни, которые могут повлиять на фертильность
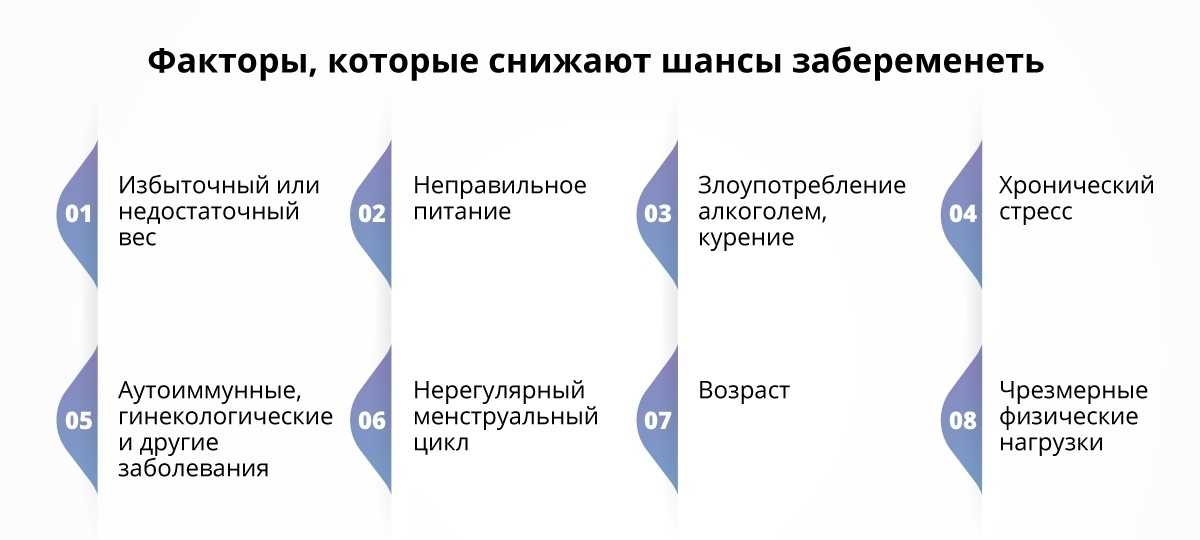
Возраст
Существует множество факторов образа жизни, которые могут повлиять на вашу способность к зачатию, но данные свидетельствуют о том, что возраст как мужчины, так и женщины играет наиболее важную роль. Обычно сообщается, что фертильность женщин резко снижается к 35 годам, и хотя это часто находится вне нашего контроля, некоторые исследования показывают, что женщины должны попытаться забеременеть до 30 лет, а мужчины до 35 лет, чтобы иметь самые высокие шансы на успех.
Вес
Вес женщины и мужчины может повлиять на ваши шансы забеременеть. Исследования показывают, что избыточный вес, особенно значительный, может повлиять на ваши шансы на зачатие и рождение здорового ребенка. Но недостаточный вес также может повлиять на фертильность женщины, вызывая гормональный дисбаланс, который влияет на овуляцию и, следовательно, затрудняет беременность.
Стресс
Стресс также может снизить шансы женщины забеременеть. Одно исследование обнаружило связь между высоким уровнем вещества, указывающим на стресс, и снижением шансов забеременеть. Исследователи также отметили, что этот стресс может усиливаться из-за разочарования от нескольких неудачных попыток забеременеть, запуская цикл, в котором забеременеть становится еще труднее. Это говорит о том, что важно как можно больше заботиться о себе, пытаясь зачать ребенка.
Одно исследование обнаружило связь между высоким уровнем вещества, указывающим на стресс, и снижением шансов забеременеть. Исследователи также отметили, что этот стресс может усиливаться из-за разочарования от нескольких неудачных попыток забеременеть, запуская цикл, в котором забеременеть становится еще труднее. Это говорит о том, что важно как можно больше заботиться о себе, пытаясь зачать ребенка.
Образ жизни, диета и физические упражнения
Исследования также показывают, что другие факторы, которые могут влиять на фертильность, включают питание и физические упражнения, курение, употребление рекреационных и отпускаемых по рецепту лекарств, а также употребление алкоголя и кофеина.
Куда обратиться за помощью
Начните с вашего семейного врача. Они могут дать вам советы и пройти тесты до зачатия, а если вы безуспешно пытались какое-то время, они могут провести некоторые тесты на фертильность.
Ваш лечащий врач также может дать вам совет о том, как внести соответствующие коррективы в свой образ жизни, и помочь вам определить, в какие дни месяца вы наиболее фертильны, чтобы дать вам наилучшие шансы забеременеть. В Интернете также есть приложения и информация, которые могут помочь вам определить «окно фертильности».
В Интернете также есть приложения и информация, которые могут помочь вам определить «окно фертильности».
Ваш лечащий врач может также направить вас к специалисту по лечению бесплодия для дальнейшего обследования и обсуждения возможных вариантов лечения. Вас могут направить в частную клинику или государственную больницу.
Что дальше?
На первом приеме у репродуктолога вас и вашего партнера могут попросить предоставить полную историю фертильности. Вы также можете пройти тесты для оценки вашего резерва фертильности, статуса овуляции и нормальной функции ваших репродуктивных органов, маточных труб, матки и яичников. Также потребуется анализ спермы.
Беременность Варианты лечения
После первоначальной консультации и тестирования вы будете работать с клиникой, чтобы решить, какое лечение наиболее подходит для вас. Также могут быть реализованы оценка образа жизни и стратегия управления весом. Возможные варианты лечения включают:
Индукция овуляции
Индукция овуляции является одним из самых простых и наименее инвазивных методов лечения бесплодия. Он включает в себя прием лекарств, вызывающих овуляцию, стимулируя развитие яйцеклеток в яичниках и их высвобождение, что увеличивает шансы забеременеть в результате запланированного полового акта или искусственного оплодотворения. Индукция овуляции наиболее подходит для женщин, которые производят низкий уровень гормонов для овуляции или вообще не овулируют, но имеют нормальные фаллопиевы трубы, а у партнера-мужчины нет проблем с фертильностью.
Он включает в себя прием лекарств, вызывающих овуляцию, стимулируя развитие яйцеклеток в яичниках и их высвобождение, что увеличивает шансы забеременеть в результате запланированного полового акта или искусственного оплодотворения. Индукция овуляции наиболее подходит для женщин, которые производят низкий уровень гормонов для овуляции или вообще не овулируют, но имеют нормальные фаллопиевы трубы, а у партнера-мужчины нет проблем с фертильностью.
ВМИ или ЭКО
Внутриматочная инсеминация (ВМИ) и экстракорпоральное оплодотворение (ЭКО) — два широко используемых метода лечения бесплодия.
Искусственное осеменение или внутриматочная инсеминация включает введение спермы самца через шейку матки в матку незадолго до овуляции. Это более простая и менее инвазивная форма лечения бесплодия.
Экстракорпоральное оплодотворение или ЭКО — это процесс, при котором женские яйцеклетки оплодотворяются мужской спермой вне тела, а после оплодотворения их пересаживают в тело женщины. Почти каждый 30-й ребенок в Австралии зачат с помощью ЭКО. Подробнее об ЭКО можно прочитать здесь.
Почти каждый 30-й ребенок в Австралии зачат с помощью ЭКО. Подробнее об ЭКО можно прочитать здесь.
Замораживание эмбрионов
Перенос замороженных эмбрионов — это цикл, при котором замороженный эмбрион из предыдущего свежего цикла ЭКО оттаивают и переносят обратно в матку женщины. Это означает, что женщине не нужно проходить еще один цикл гормональной стимуляции, а циклы сбора яйцеклеток замороженных эмбрионов можно проводить в вашем естественном цикле или с помощью индукции овуляции. Узнайте больше о замораживании эмбрионов.
Сколько стоит лечение бесплодия?
Стоимость вашего лечения бесплодия зависит от вашего индивидуального плана лечения и от того, включает ли ваша медицинская страховка покрытие ЭКО. Больничное покрытие Medibank Gold Complete покрывает некоторые расходы на лечение бесплодия. Проконсультируйтесь с вашей клиникой и Medibank, прежде чем начать, и проведите исследование, чтобы получить представление о затратах, которые вы можете ожидать от ЭКО. Помните, что периоды ожидания могут применяться к вашему страховому покрытию.
Помните, что периоды ожидания могут применяться к вашему страховому покрытию.
Где получить поддержку
Прохождение процедуры ЭКО может быть трудным как физически, так и эмоционально. Важно получить поддержку, если вы боретесь. Вы можете пообщаться со своим врачом общей практики, психологом или получить консультацию и бесплатную поддержку от Access Australia.
Нужна дополнительная поддержка?
Health Concierge
Если вам требуется немного больше времени, чтобы забеременеть, чем вы ожидали, или вы знаете, что вам понадобится дополнительная помощь, служба Health Concierge Medibank всегда готова помочь. Вы можете позвонить по телефону 1800 789414 для получения поддержки и рекомендаций, которые доступны бесплатно для участников с покрытием стационарного больничного #.
Есть вопрос о здоровье? Круглосуточная телефонная служба медсестер Medibank
Участники с больничным покрытием могут общаться по телефону с опытными и квалифицированными медсестрами, чтобы обсудить любые вопросы или проблемы со здоровьем и получить профессиональный совет о том, что делать дальше. Наши медсестры доступны по телефону 1800 644 325 ~ для круглосуточного консультирования по вопросам здоровья.
Наши медсестры доступны по телефону 1800 644 325 ~ для круглосуточного консультирования по вопросам здоровья.
Optimal me
Medibank в партнерстве с Университетом Монаша создал OptimalMe, исследовательскую программу, призванную помочь будущим мамам оптимизировать свое здоровье до зачатия. Программа включает индивидуальные советы по здоровью и благополучию, а также персональные рекомендации по фитнесу и питанию.
Если вы планируете завести ребенка в ближайшие 12 месяцев, вы можете иметь право на участие. Узнайте больше здесь
Женское бесплодие – диагностика и лечение
Диагностика
Гистеросальпингография
Гистеросальпингография
Врач или лаборант вводит тонкий катетер в шейку матки. Он выпускает жидкое контрастное вещество, которое попадает в матку. Краситель повторяет форму полости матки и фаллопиевых труб и делает их видимыми на рентгеновских снимках.
Если вы не можете забеременеть в течение разумного периода времени, обратитесь за помощью к врачу для оценки и лечения бесплодия. Вы и ваш партнер должны быть оценены. Ваш врач соберет подробную историю болезни и проведет медицинский осмотр.
Тесты на фертильность могут включать:
- Тесты на овуляцию. Домашний безрецептурный набор для прогнозирования овуляции обнаруживает всплеск лютеинизирующего гормона (ЛГ), который происходит перед овуляцией. Анализ крови на прогестерон — гормон, вырабатываемый после овуляции, — также может подтвердить, что у вас овуляция. Уровни других гормонов, таких как пролактин, также могут быть проверены.
- Гистеросальпингография. Во время гистеросальпингографии (his-tur-o-sal-ping-GOG-ruh-fee) в матку вводят рентгеноконтрастное вещество и делают рентгеновский снимок для выявления проблем внутри матки. Тест также показывает, выходит ли жидкость из матки и из фаллопиевых труб. Если будут обнаружены какие-либо проблемы, вам, вероятно, потребуется дополнительная оценка.

- Тестирование овариального резерва. Этот тест помогает определить качество и количество яйцеклеток, доступных для овуляции. Женщинам с риском истощения запасов яйцеклеток, в том числе женщинам старше 35 лет, может быть назначена эта серия анализов крови и визуализирующих исследований.
- Другие гормональные исследования. Другие тесты на гормоны проверяют уровни овуляторных гормонов, а также гормонов щитовидной железы и гипофиза, которые контролируют репродуктивные процессы.
- Визуальные тесты. УЗИ органов малого таза ищет заболевания матки или фаллопиевых труб. Иногда используется соногистерограмма, также называемая сонограммой инфузии физиологического раствора, или гистероскопия, чтобы увидеть детали внутри матки, которые нельзя увидеть на обычном УЗИ.
В зависимости от вашей ситуации, в редких случаях ваше тестирование может включать:
- Лапароскопия.
 Эта минимально инвазивная операция включает в себя небольшой разрез под пупком и введение тонкого смотрового устройства для осмотра фаллопиевых труб, яичников и матки. Лапароскопия может выявить эндометриоз, рубцевание, непроходимость или аномалии фаллопиевых труб, а также проблемы с яичниками и маткой.
Эта минимально инвазивная операция включает в себя небольшой разрез под пупком и введение тонкого смотрового устройства для осмотра фаллопиевых труб, яичников и матки. Лапароскопия может выявить эндометриоз, рубцевание, непроходимость или аномалии фаллопиевых труб, а также проблемы с яичниками и маткой. - Генетическое тестирование. Генетическое тестирование помогает определить, есть ли какие-либо изменения в ваших генах, которые могут вызывать бесплодие.
Лечение
Лечение бесплодия зависит от причины, вашего возраста, продолжительности бесплодия и личных предпочтений. Поскольку бесплодие представляет собой сложное расстройство, лечение требует значительных финансовых, физических, психологических и временных затрат.
Лечение может либо попытаться восстановить фертильность с помощью лекарств или хирургического вмешательства, либо помочь вам забеременеть с помощью сложных методов.
Лекарства для восстановления фертильности
Лекарства, которые регулируют или стимулируют овуляцию, известны как лекарства от бесплодия. Лекарства от бесплодия являются основным методом лечения женщин, страдающих бесплодием из-за нарушений овуляции.
Лекарства от бесплодия являются основным методом лечения женщин, страдающих бесплодием из-за нарушений овуляции.
Препараты для лечения бесплодия обычно действуют подобно естественным гормонам — фолликулостимулирующему гормону (ФСГ) и лютеинизирующему гормону (ЛГ) — для запуска овуляции. Они также используются у женщин, у которых овуляция, чтобы попытаться стимулировать лучшую яйцеклетку или дополнительную яйцеклетку или яйцеклетки.
Препараты для лечения бесплодия включают:
- Цитрат кломифена. При приеме внутрь этот препарат стимулирует овуляцию, заставляя гипофиз выделять больше FSH и LH , которые стимулируют рост фолликула яичника, содержащего яйцеклетку. Как правило, это лечение первой линии для женщин моложе 39 лет.у кого нет СПКЯ .
Гонадотропины. Эти инъекции стимулируют яичники производить несколько яйцеклеток.
 Препараты гонадотропина включают человеческий менопаузальный гонадотропин или ЧМГ (Менопур) и ФСГ (Гонал-Ф, Фоллистим AQ, Бравель).
Препараты гонадотропина включают человеческий менопаузальный гонадотропин или ЧМГ (Менопур) и ФСГ (Гонал-Ф, Фоллистим AQ, Бравель).Другой гонадотропин, хорионический гонадотропин человека (Овидрель, Прегнил), используется для созревания яйцеклеток и запуска их высвобождения во время овуляции. Существуют опасения, что существует более высокий риск зачатия близнецов и преждевременных родов при использовании гонадотропина.
- Метформин. Этот препарат используется, когда инсулинорезистентность является известной или предполагаемой причиной бесплодия, обычно у женщин с диагнозом СПКЯ . Метформин (Фортамет) помогает улучшить резистентность к инсулину, что может повысить вероятность овуляции.
- Летрозол. Летрозол (Фемара) принадлежит к классу препаратов, известных как ингибиторы ароматазы, и действует аналогично кломифену.
 Летрозол обычно назначают женщинам моложе 39 лет.у кого СПКЯ .
Летрозол обычно назначают женщинам моложе 39 лет.у кого СПКЯ . - Бромокриптин. Бромокриптин (циклосет, парлодел), агонист дофамина, может использоваться, когда проблемы с овуляцией вызваны избыточной выработкой пролактина (гиперпролактинемия) гипофизом.
Риски препаратов для лечения бесплодия
Использование препаратов для лечения бесплодия сопряжено с некоторыми рисками, такими как:
Многоплодная беременность. Пероральные препараты имеют довольно низкий риск многоплодия (менее 10%) и, в основном, риск рождения близнецов. Ваши шансы увеличиваются до 30% с инъекционными препаратами. Инъекционные препараты от бесплодия также несут в себе большой риск рождения тройни и более.
Как правило, чем больше плодов вы вынашиваете, тем выше риск преждевременных родов, низкого веса при рождении и последующих проблем развития. Иногда, если развивается слишком много фолликулов, корректировка лекарств может снизить риск многоплодия.

Синдром гиперстимуляции яичников (СГЯ). Введение лекарств от бесплодия для индукции овуляции может вызвать OHSS , что бывает редко. Признаки и симптомы, которые включают опухшие и болезненные яичники, обычно проходят без лечения и включают легкую боль в животе, вздутие живота, тошноту, рвоту и диарею.
Возможно развитие более тяжелой формы OHSS , которая также может вызвать быстрое увеличение веса, увеличенные болезненные яичники, жидкость в животе и одышку.
Долгосрочные риски опухолей яичников. Большинство исследований женщин, принимающих препараты для лечения бесплодия, показывают, что долгосрочных рисков мало, если они вообще есть. Тем не менее, несколько исследований показывают, что женщины, принимающие лекарства от бесплодия в течение 12 или более месяцев без успешной беременности, могут подвергаться повышенному риску пограничных опухолей яичников в более позднем возрасте.
Женщины, которые никогда не были беременны, имеют повышенный риск развития опухолей яичников, поэтому это может быть связано с основной проблемой, а не с лечением. Поскольку показатели успеха, как правило, выше в первые несколько циклов лечения, представляется целесообразным пересматривать использование лекарств каждые несколько месяцев и концентрироваться на методах лечения, которые имеют наибольший успех.
Операция по восстановлению фертильности
Несколько хирургических процедур могут исправить проблемы или иным образом улучшить женскую фертильность. Однако хирургическое лечение бесплодия в наши дни редко из-за успеха других методов лечения. Среди них:
- Лапароскопическая или гистероскопическая хирургия. Хирургическое вмешательство может включать исправление проблем с анатомией матки, удаление полипов эндометрия и некоторых типов миом, которые деформируют полость матки, или удаление тазовых или маточных спаек.

- Операции на маточных трубах. Если фаллопиевы трубы заблокированы или заполнены жидкостью, врач может порекомендовать лапароскопическую операцию для удаления спаек, расширения трубы или создания нового отверстия в трубе. Эта операция проводится редко, поскольку частота наступления беременности обычно выше при экстракорпоральном оплодотворении (ЭКО). Для этой операции удаление ваших труб или блокировка труб рядом с маткой может улучшить ваши шансы на беременность с помощью ЭКО .
Репродуктивная помощь
Наиболее часто используемые методы репродуктивной помощи включают:
- Внутриматочная инсеминация (ВМИ). Во время IUI миллионы здоровых сперматозоидов помещаются в матку примерно во время овуляции.
- Вспомогательные репродуктивные технологии. Это включает извлечение зрелых яйцеклеток, оплодотворение их спермой в чашке в лаборатории, а затем перенос эмбрионов в матку после оплодотворения.
 ЭКО – самая эффективная вспомогательная репродуктивная технология. Цикл ЭКО занимает несколько недель и требует частых анализов крови и ежедневных инъекций гормонов.
ЭКО – самая эффективная вспомогательная репродуктивная технология. Цикл ЭКО занимает несколько недель и требует частых анализов крови и ежедневных инъекций гормонов.
Дополнительная информация
- Экстракорпоральное оплодотворение (ЭКО)
Записаться на прием в клинику Майо
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Помощь и поддержка
Борьба с бесплодием может быть физически и эмоционально утомительной. Чтобы справиться со взлетами и падениями тестирования и лечения бесплодия, рассмотрите следующие стратегии:
- Узнайте все, что сможете. Попросите своего врача объяснить этапы вашей терапии, чтобы помочь вам и вашему партнеру подготовиться.
 Понимание процесса может помочь уменьшить беспокойство.
Понимание процесса может помочь уменьшить беспокойство. - Обратитесь за поддержкой. Хотя бесплодие может быть глубоко личной проблемой, обратитесь за поддержкой к своему партнеру, близким членам семьи или друзьям или к специалисту. Многие онлайн-группы поддержки позволяют обсуждать вопросы, связанные с бесплодием, не называя себя.
- Занимайтесь спортом и придерживайтесь здоровой диеты. Умеренные физические нагрузки и употребление здоровой пищи могут улучшить ваше мировоззрение и сосредоточиться на жизни, несмотря на проблемы с фертильностью.
- Рассмотрим другие варианты. Определите альтернативы — усыновление, донорскую сперму или яйцеклетку или даже отсутствие детей — как можно раньше в процессе лечения бесплодия. Это может уменьшить беспокойство во время лечения и разочарование, если зачатие не происходит.
Подготовка к приему
Для оценки бесплодия вы, скорее всего, обратитесь к врачу, который специализируется на лечении расстройств, препятствующих зачатию у пар (эндокринолог-репродуктолог). Ваш врач, вероятно, захочет оценить как вас, так и вашего партнера.
Ваш врач, вероятно, захочет оценить как вас, так и вашего партнера.
Что вы можете сделать
Чтобы подготовиться к приему:
- Запишите менструальные циклы и связанные с ними симптомы в течение нескольких месяцев. В календаре или на электронном устройстве запишите, когда у вас начинается и заканчивается менструация, а также как выглядит цервикальная слизь. Запишите дни, когда вы и ваш партнер занимаетесь сексом.
- Составьте список всех лекарств, витаминов, трав и других добавок, которые вы принимаете. Укажите дозы и частоту их приема.
- Принесите предыдущие медицинские записи. Ваш врач захочет узнать, какие анализы вы сдавали и какое лечение вы пробовали.
- Возьмите с собой ноутбук или электронное устройство. Во время визита вы можете получить много информации, и вам может быть трудно все запомнить.
- Подумайте, какие вопросы вы будете задавать.
 Сначала перечислите самые важные вопросы, чтобы быть уверенными, что на них будут даны ответы.
Сначала перечислите самые важные вопросы, чтобы быть уверенными, что на них будут даны ответы.
Вот некоторые основные вопросы, которые следует задать:
- Когда и как часто нам следует заниматься сексом, если мы надеемся зачать ребенка?
- Можем ли мы изменить образ жизни, чтобы повысить шансы забеременеть?
- Вы рекомендуете тестирование? Если да, то какой?
- Доступны ли лекарства, которые могут улучшить способность к зачатию?
- Какие побочные эффекты могут вызывать лекарства?
- Не могли бы вы подробно объяснить наши варианты лечения?
- Какое лечение вы рекомендуете в нашей ситуации?
- Каков ваш показатель успеха в оказании помощи парам в достижении беременности?
- У вас есть брошюры или другие печатные материалы, которые мы можем получить?
- Какие веб-сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы, которые у вас есть.
