Содержание
Желтые сопли у взрослых и детей
Насморк, слизь, ринит, сопли – называть явление можно как угодно, но оно однозначное неприятное. Какие именно процессы в этот момент происходят в организме, способен рассказать цвет выделяемой жидкости. Поэтому он и консистенция слизи интересуют врачей при осмотре пациента в первую очередь. На основании этих симптомов специалист делает выводы о характере недомогания. Рассказываем, почему появляются желтые сопли и чем их рекомендуется лечить.
Вера Минасуева Автор
Теги:
Борьба с заболеванием
симптомы
Лекарства
народные средства
насморк
Лечить или не лечить желтые сопли – вот в чем вопрос. Объясняем, откуда они берутся и какие следует принимать меры.
Содержание статьи
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
Прозрачные выделения из носа, как правило, не вызывают у нас беспокойство. Лишь могут привести к дискомфорту, если становятся обильнее, к примеру, из-за аллергической реакции. А вот окрашивание слизи в какой-либо цвет уже настораживает. В это время она нередко становится гуще и мутнеет, отражая явные изменения в состоянии здоровья. О какой проблеме свидетельствуют желтые сопли у взрослого человека и как от них избавиться – читай в нашем материале.
Почему появляются сопли
В норме назальная слизь прозрачная и бесцветная. Она состоит из компонентов, помогающих увлажнять слизистую оболочку и ликвидировать микробы, частицы пыли, дыма, разных загрязнений, которые мы вдыхаем. В ее составе:
- вода
- соль
- муцин
- клетки эпителия
Каждая клетка слизистой окружена в среднем 200 ресничками мерцательного эпителия. Они постоянно движутся, обеспечивая продвижение пыли и бактерий наружу. Если слизистая пересыхает, работа местного иммунитета нарушается. Функциональность ресничек становится неэффективной, и они больше не могут очищать полость носа. При воспалении слизистой оболочки начинается усиление секреции, и возрастает объем выделений. В ряде случаев сопли меняют не только интенсивность, но и становятся желтого, зеленого и даже коричневого цвета.
Они постоянно движутся, обеспечивая продвижение пыли и бактерий наружу. Если слизистая пересыхает, работа местного иммунитета нарушается. Функциональность ресничек становится неэффективной, и они больше не могут очищать полость носа. При воспалении слизистой оболочки начинается усиление секреции, и возрастает объем выделений. В ряде случаев сопли меняют не только интенсивность, но и становятся желтого, зеленого и даже коричневого цвета.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Это сигнал о том, что в организм попала инфекция или раздражитель. Как раз ринит служит преградой для попадания болезнетворных микроорганизмов и аллергенов во внутренние дыхательные пути. Вдыхаемый воздух ложится на слизистую носа, которая бурно реагирует, если появляются аллергены, бактерии или вирусы. Возникает отек, заложенность носа или из него течет, обоняние и вкус изменяются, ухудшается самочувствие. Если у ребенка или взрослого наблюдаются желтые сопли, значит, речь идет о бактериальной инфекции.
Также среди возможных причин выделений отмечают воздействие аллергенов и появление новообразований (полипов, аденоидов). К воспалению приводят переохлаждения, травмы носа, нередко последствия хирургического вмешательства. Чаще всего раздражать слизистую оболочку могут мелкие инородные частицы, что характерно для маленьких детей. Сухой воздух в помещении приводит к нарушению кровообращения внутри полости носа, лишая ее необходимой влаги. Кроме того, слизистая оболочка может отреагировать и на длительное использование сосудосуживающих препаратов. Попробуем разобраться, на что указывает желтый, зеленый или иной цвет соплей у взрослых людей.
Что показывает цвет соплей
Наш нос без всякого ринита производит целых два литра слизи в сутки, которую мы незаметно проглатываем. В холодное время года атака вирусов усиливается, и выделений становится больше. Пока слизь прозрачная, мы можем быть уверены, что нос справляется со своей важной задачей и защищает организм от инфекции. Но если на арену выходят желто-зеленые сопли, это показатель того, белые кровяные клетки или лейкоциты погибли, уничтожая патогены. Их остатки привели к окрашиванию слизи. Всего есть три стадии насморка:
Но если на арену выходят желто-зеленые сопли, это показатель того, белые кровяные клетки или лейкоциты погибли, уничтожая патогены. Их остатки привели к окрашиванию слизи. Всего есть три стадии насморка:
- Сухая – заметно жжение в носу, частое чихание с раздражением глаз и слезотечением. В такой ситуации нос иногда закладывает, пропадает обоняние.
- Влажная – возникают серозные прозрачные выделения. Их много. Внутри полости носа образуется отек. Дышать становится труднее, человек говорит в нос.
- Слизисто-гнойные выделения – прежние прозрачные меняются на густые желтые сопли. Проникновение бактериальной инфекции может говорить о наличии гноя.
Также иногда после высмаркивания на платке можно увидеть красные прожилки. Значит, человек слишком активно выдувал воздух и перестарался, пытаясь избавиться от желтых соплей. Это привело к повреждению мелких сосудов. А если крови много, в носу могут быть полипы.
Что значат желтые сопли
Итак, иммунитет вступил в жестокую схватку с проникшей в организм патогенной микрофлорой. Почему из носа течёт именно желтая сопля, говорит наличие одного из следующих заболеваний:
Почему из носа течёт именно желтая сопля, говорит наличие одного из следующих заболеваний:
- Киста околоносовых пазух носа, в которой скапливается жидкость, слизь. Стенки этого образования постоянно воспаляются и отдают много гноя, из-за чего у взрослого человека наблюдаются сопли желтого цвета.
- Хронический синусит, куда мы внесем фронтит, гайморит, этмоидит, сфеноидит. На фоне снижения общего иммунитета человеку стоит лишь перемерзнуть, как после этого возникают желтые сопли, повышается температура, начинает болеть голова, кажется, что края носа и зону щек под глазами распирает.
- Аденоидит характеризуется поражением миндалин, расположенных в носоглотке (аденоидов). Нередко при их воспалении у ребенка можно заметить желтые густые сопли. Может отмечаться периодическое першение в горле, происходит нарушение носового дыхания.
- Озена отличается выраженной атрофией слизистой оболочки полости носа и желто-зелеными соплями, которые часто превращаются в корочки, занимая почти всю полость.

- Курение (теоретические его можно назвать болезнью) тоже может спровоцировать окрашивание слизи. Частицы табачного дыма задерживаются на слизистой оболочке носоглотки, раздражая ее. Секрет вырабатывается в большем объеме. Так что курильщикам не стоит удивляться, почему у них желтые сопли.
- Некоторые лекарственные средства, которые закапывают непосредственно в нос, меняют цвет слизи. К примеру, когда у ребенка появляются желто-зеленые сопли, многие родители используют протаргол. Коричневая жидкость способна еще больше окрашивать выделения, так что они темнеют.
Если у взрослого отмечаются ярко-желтые сопли, велика вероятность, что возник новый воспалительный очаг, вызванный инфекцией. При уменьшении насыщенности цвета происходит угасание воспалительного процесса, обычно специалисты говорят о начавшемся выздоровлении.
Чем лечить желтые сопли взрослому
Оториноларинголог, доктор медицинских наук Радж Синдвани подчеркивает, что слизь играет важную роль в сохранении слизистой оболочки влажной и ее защите. Если сопли меняют цвет на желтый, нужно наблюдать, что еще происходит в организме. Возможно, самочувствие прекрасное, тогда достаточно просто промывать нос и ввести в рацион теплое питье. Или же, наоборот, повысилась температура, в доме появилось животное или произошли иные изменения в окружении. Нередко густые желтые сопли говорят о недостатке потребления жидкости или чрезмерном употреблении кофе, газированных напитков, которые обезвоживают организм.
Если сопли меняют цвет на желтый, нужно наблюдать, что еще происходит в организме. Возможно, самочувствие прекрасное, тогда достаточно просто промывать нос и ввести в рацион теплое питье. Или же, наоборот, повысилась температура, в доме появилось животное или произошли иные изменения в окружении. Нередко густые желтые сопли говорят о недостатке потребления жидкости или чрезмерном употреблении кофе, газированных напитков, которые обезвоживают организм.
Бессмысленно и даже опасно глотать антибиотики про возникновении цветной слизи из носа. Даже если дело дошло до бактериальной инфекции, определить это может только лор. Не стоит самостоятельно искать, чем лечить желтые сопли ни у ребенка, ни у взрослого, пытаясь угадать болезнь по описаниям. Врач возьмет из носа и глотки мазок, чтобы обнаружить бактерии и выявить их чувствительность к антибиотикам.
Лекарства от желтых выделений из носа
Медикаментозная терапия считается одной из самых действенных, когда из носа показываются желтые сопли. Безусловно, нельзя покупать лекарства без консультации с врачом, основываясь лишь на рекламных обещаниях или популярности средства.
Безусловно, нельзя покупать лекарства без консультации с врачом, основываясь лишь на рекламных обещаниях или популярности средства.
- Солевые растворы и препараты на основе морской воды необходимы для промывания носовых ходов. Их разрешено применять для орошения и очищения слизистой, когда сопли прозрачные, желтые или зеленые с самого раннего возраста. Они выпускаются в специальных удобных флаконах.
- Сосудосуживающие капли или спреи для носа помогают снять заложенность и облегчить дыхание, что особенно актуально во время ночного сна. Их нельзя применять дольше 5-7 дней, а у маленьких детей и того меньше. В противном случае возможно привыкание, без этих капель носу просто сложно будет потом выполнять свои функции. Также их бездумное использование может привести к раздражению и иссушению слизистой.
- Местные антибактериальные препараты и антисептики назначают при возникновении гнойного или слизисто-гнойного отделяемого из носа, что значит следующее: далеко не все желтые сопли у ребенка и взрослого нужно лечить антибиотиками.
 Это решит врач после обследования. Он же может рекомендовать пациенту системную антибиотикотерапию. Такие лекарства пьются курсом – от 3 до 10 дней в зависимости от препарата и дозировки. Бросать лечение на полпути даже при улучшении самочувствия нельзя!
Это решит врач после обследования. Он же может рекомендовать пациенту системную антибиотикотерапию. Такие лекарства пьются курсом – от 3 до 10 дней в зависимости от препарата и дозировки. Бросать лечение на полпути даже при улучшении самочувствия нельзя!
Если у взрослого человека появились желтые сопли без температуры, не стоит прибегать к жаропонижающим средствам. Но когда наблюдается ее повышение, можно принять парацетамол или ибупрофен.
Народные средства от желтых соплей
Многие мамы и папы до сих пор приучают детей и дышат сами над горячим картофелем не только при лечении кашля, но и насморка. Мы не станем напоминать о том, что такие ингаляции могут привести к ожогу кожи, слизистой рта, носа, глаз, спровоцировать отек гортани. Выше мы указали, что защиту дыхательных путей обеспечивают реснички, а под воздействием горячего пара они отмирают, делая пути открытыми для инфекции. В Сети можно найти форумы, на которых желтые сопли предлагается лечить промыванием полости носа настоями трав.
Сторонники данного метода считают, что так меньше шансов получить побочные эффекты и осложнения, которые возникают при использовании лекарств. Кому-то нравится набирать раствор в ладони и втягивать носом. Жидкость попадает в горло, и ее выплевывают. Но более удобный способ – закапывание пипеткой в каждый носовой ход. После этого голову нужно опустить, часть раствора вытечет.
Если беспокоят желтые выделения из носа, для промывания применяют ромашку аптечную, шалфей, цветки календулы, липы, клевера, донника, листья эвкалипта, кору дуба, зверобой. Все эти травяные сборы продаются в аптеке, а способ приготовления настойки указан на упаковке. Использовать нужно лишь кипяченую воду или физраствор – для усиления эффекта.
Если сопли желтеют, когда нужно идти к врачу
Для постановки диагноза специалисту нужно тщательно осмотреть носовую полость с помощью специального расширителя. Он дает возможность увидеть состояние слизистой оболочки, аденоидов и частично оценить пазухи. При подозрении на гайморит или синусит врач также слегка надавливает пальцами в области проекции придаточных пазух. Это места сбоку от спинки носа и между бровями по направлению ко лбу. Если пациенту больно, это повод подозревать воспаление и начинать лечение, иначе желтые сопли будут доставлять дискомфорт еще очень долго.
При подозрении на гайморит или синусит врач также слегка надавливает пальцами в области проекции придаточных пазух. Это места сбоку от спинки носа и между бровями по направлению ко лбу. Если пациенту больно, это повод подозревать воспаление и начинать лечение, иначе желтые сопли будут доставлять дискомфорт еще очень долго.
Иногда желтые сопли идут лишь из одной ноздри. Скорее всего, это лево- или правосторонний процесс, характерный для гнойных воспалений пазух. При таком диагнозе отмечаются густые выделения ярко-желтого цвета с зеленоватыми или коричневыми прожилками. Они сложно отделяются, а при попытках восстановить дыхание возникают тянущие ощущения под глазом. Нередко повышается температура, болит голова и ухудшается общее состояние. В данном случае необходимо обращаться к специалисту, пока гной не распространился дальше и не привел к тяжелым последствиям (менингиту, например).
Опасно начинать разбираться самостоятельно, чем лечить желтые сопли у ребенка. Так, примерно до десяти месяцев малыши не умеют сморкаться и дышать ртом, и родители начинают бесконтрольно применять сосудосуживающие капли. Они не лечат насморк, а лишь облегчают дыхание, и злоупотреблять ими нельзя. Врач покажет, как использовать аспираторы (устройства, помогающие извлечь слизь). Кроме того, важно научить ребенка правильно сморкаться. Взрослым вспомнить об этом тоже не помешает.
Так, примерно до десяти месяцев малыши не умеют сморкаться и дышать ртом, и родители начинают бесконтрольно применять сосудосуживающие капли. Они не лечат насморк, а лишь облегчают дыхание, и злоупотреблять ими нельзя. Врач покажет, как использовать аспираторы (устройства, помогающие извлечь слизь). Кроме того, важно научить ребенка правильно сморкаться. Взрослым вспомнить об этом тоже не помешает.
- Взять бумажную салфетку, закрыть одну ноздрю и осторожно выдуть воздух со слизью из другой.
- Сильно тужиться нельзя, иначе можно спровоцировать разрыв капилляров или заброс инфекции в слуховую трубу. У детей по этой причине часто возникает отит.
- Повторить процедуру с другой ноздрей. Если сопли плохо выходят, можно воспользоваться физраствором или морской водой и попробовать еще раз.
- Если желтые сопли густые, заложен нос и приходится применить сосудосуживающие капли, сначала капают их, а через 15 минут промывают солевым раствором.
Обращаться к врачу желательно в любом случае, если возникают желтые сопли. Если не изгонять слизь, забывать промывать нос и в целом не заниматься проблемой, насморк может перерасти в хронический.
Если не изгонять слизь, забывать промывать нос и в целом не заниматься проблемой, насморк может перерасти в хронический.
Профилактика желтых соплей
Уж сколько раз твердили миру… Понимаем, что классик писал не о навязчивом насморке, но, увы, многие из нас пренебрегают давно известными правилами. Возможно, после очередного периода борьбы с желтыми или зелеными соплями, мучительных высмаркиваний, опухшего красного носа и разбитого состояния, ты все же начнешь соблюдать их.
- Ежедневно прогуливайся, дыши свежим воздухом. Отопительный сезон длится целую вечность, воздух в помещении иссушается, от этого пересыхает и слизистая в носу.
- Проводи дома чаще влажную уборку с минимум моющих средств, проветривай комнаты. По возможности поставь увлажнитель.
- Старайся правильно питаться, пить много жидкости, откажись от вредных привычек, в частности от курения. Кстати, от ковыряния в носу тоже.

- После возвращения домой из мест скопления людей промывай нос изотоническим раствором, вымывая частицы пыли, грязи и микробы.
Трудно найти человека, ведущего активный образ жизни, посещающего общественные места, который бы не сталкивался с вирусами и бактериями. Но желтые сопли могут быть не так страшны, если заниматься профилактикой и вовремя обращаться к специалистам.
Фото: Unsplash
Насморк у ребенка — блог ОН Клиник
С первыми осенними холодами дети массово начинают сопливить. Некоторые родители связывают это с возвращением в детский сад и школу и не сильно беспокоятся о насморке, пока он остается единственным симптомом недомогания.
Другие же сразу бьют тревогу, начиная самостоятельно лечить кроху противовирусными препаратами и назальными спреями.
Кто же из них прав и в чем кроется причина выделений из носа? Разобраться помогут врачи детских отделений сети медицинских центров «ОН Клиник».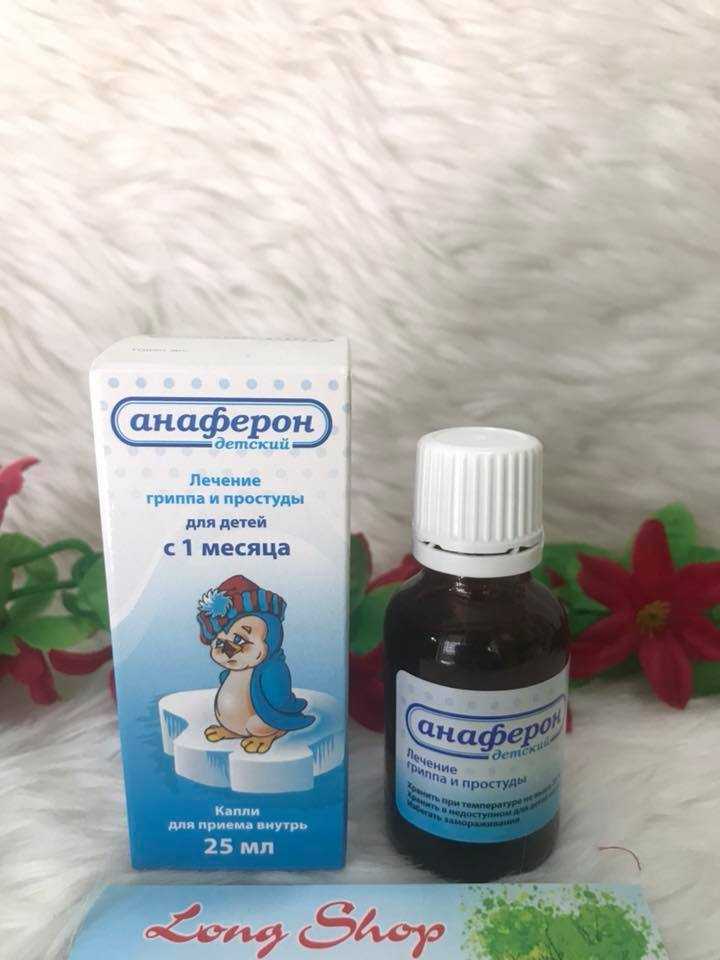
Что такое выделения из носа?
Обычно под выделениями из носа подразумевается слизь, которая в нормальном состоянии покрывает слизистую оболочку носа, улавливая бактерии, микробы и мусор и препятствуя их попаданию в организм.
Однако в некоторых случаях, например, при простуде или аллергии, может образовываться обильная слизь, которая вытекает из носа наружу или попадает в горло.
Хотя выделения из носа у детей вызывают обеспокоенность родителей, в большинстве случаев это вполне нормальное состояние, которое проходит самостоятельно в течение нескольких дней. Однако бывают ситуации, когда насморк может свидетельствовать о наличии инфекции или раздражителя в организме. Так, среди причин обильных выделений из носа:
- аллергия;
- сезонные простуды и грипп;
- синуситы;
- прорезывание зубов;
- сухой воздух и прочее.
Насморк при аллергии
Одной из самых распространенных причин выделений из носа является аллергическая реакция, которая возникает при контакте организма с аллергеном. Им может быть что угодно: шерсть животных, кошачья слюна, пыльца растений, пылевые клещи и прочее.
Им может быть что угодно: шерсть животных, кошачья слюна, пыльца растений, пылевые клещи и прочее.
Аллерген раздражает слизистую оболочку носа и вызывает аллергический ринит, но кроме него,часто возникают и другие симптомы аллергии:
- зуд в носу и глазах;
- повышенная слезоточивость;
- чихание, реже — кашель;
- головная боль;
- темные круги под глазами.
Отличить насморк при аллергии от простуды при отсутствии других проявлений может быть сложно. Именно поэтому лучше сразу обратиться к врачу.
О лечении аллергического ринита подробнее расскажет Виктория Яцишена, детский врач-аллерголог медицинского центра «ОН Клиник Николаев»:
«Прежде всего для лечения аллергического ринита нужно по возможности избегать или ограничить контакт с аллергенами. Для устранения симптомов обычно назначаются антигистаминные и противоотечные препараты. Также ваш врач может порекомендовать кортикостероидные спреи для носа, которые помогают при воспалении и иммунных ответах.
Но обратите внимание, что гормональные препараты применяются курсом и лишь при тяжелых аллергических реакциях. Давать их ребенку с легкими симптомами аллергии без назначения врача строго не рекомендуется».
Простуда и грипп
Сезонная простуда обычно вызвана вирусной инфекцией, которая приводит к воспалению слизистой оболочки носа. В результате организм ребенка начинает выделять слишком много слизи, пытаясь «вымыть» вирус, не дав ему достичь легких.
Кроме насморка, у ребенка также может наблюдаться заложенность носа, кашель, першение и боль в горле, повышенная утомляемость.
Как лечить простуду, расскажет Ольга Чвертка, врач-педиатр медицинского центра «ОН Клиник Полтава»:
«Лечить простуду самостоятельно не стоит: лучше сразу обратиться к педиатру, который осмотрит малыша, назначит дополнительные обследования и выпишет препараты, исходя из индивидуальной клинической картины. Вероятнее всего, лечение будет состоять из препаратов, направленных на устранение симптомов.
Некоторые мамы при малейшем насморке брызгают в нос ребенку антибактериальные спреи. Однако это неправильно по двум причинам: во-первых, антибиотики не борются с вирусами, а во-вторых, их бесконтрольное применение ослабляет способность организма самостоятельно вырабатывать иммунный ответ».
При этом важно понимать, что ни один спрей не поможет избавиться от соплей за 1-2 дня, поскольку слизистые выделения — это хоть и дискомфортная для ребенка, но все же нормальная реакция организма на попадание микробов. Таким образом он пытается «вымыть» их со слизистых оболочек.
Осенью причиной насморка может быть и грипп. Причем его штаммы постоянно меняются, повышая риск появления осложнений. Защитить ребенка от гриппа поможет вакцинация. Но обратите внимание, что такая прививка делается детям не с рождения, поэтому перед иммунизацией от гриппа нужно обязательно проконсультироваться с педиатром.
Синуситы
Синуситы — общее название для группы заболеваний, вызывающих воспаление носовых пазух (синус).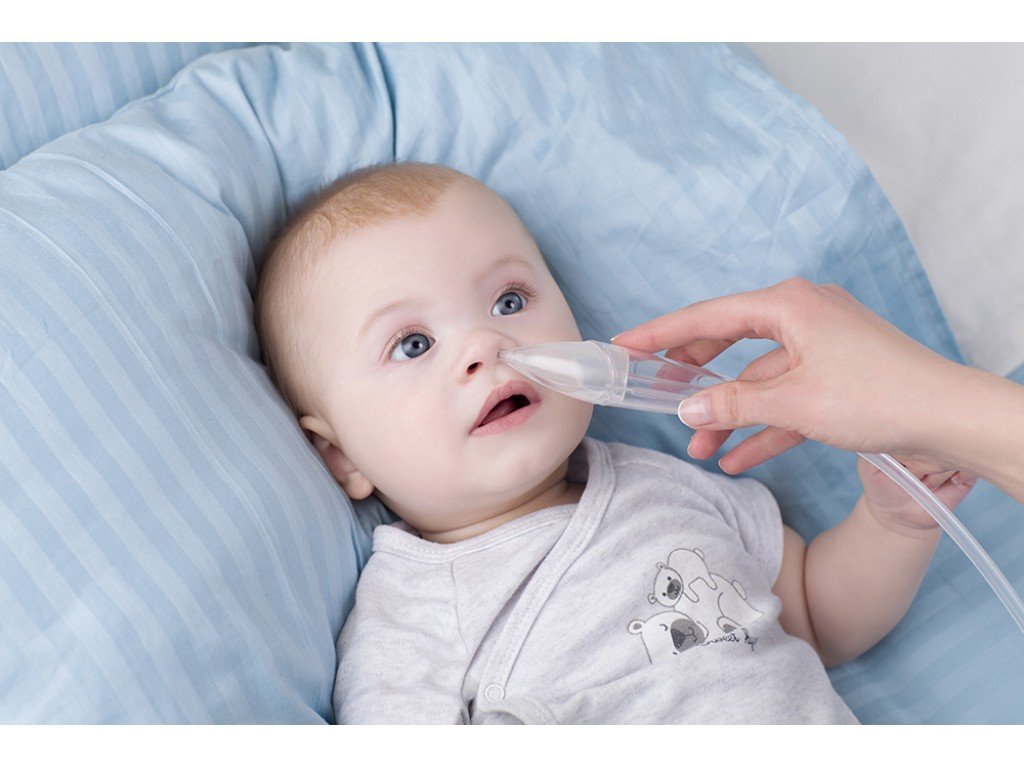 Самым распространенной патологией из этой группы является гайморит — поражение гайморовых пазух, расположенных в верхней челюсти по обе стороны от носа.
Самым распространенной патологией из этой группы является гайморит — поражение гайморовых пазух, расположенных в верхней челюсти по обе стороны от носа.
Подробнее о симптомах и лечении заболевания расскажет Лариса Трубникова, детский врач-отоларинголог медицинского центра «ОН Клиник Харьков»:
«Гайморит часто развивается как осложнение недолеченной простуды и приводит к увеличенной выработке слизи в носу. Обычно она густая и имеет желтый или зеленоватый оттенок. Также гайморит часто сопровождается заложенностью носа, головной и лицевой болью. Лечить заболевания самостоятельно нельзя: нужно обязательно обратиться к ЛОРу, который проведет обследование и назначит грамотное лечение. Обычно оно включает обезболивающие, назальные кортикостероиды для остановки воспаления или антибиотики для уничтожения бактериальной инфекции. Также ребенку могут быть рекомендованы физиопроцедуры».
Другие причины выделений из носа у детей
Есть и менее распространенные, но вполне вероятные факторы, способные вызывать слизистые выделения из носа.
Например, у младенцев насморк может быть связан с прорезыванием зубов. Согласно исследованию, опубликованному в журнале Американской академии педиатрии, симптомы простуды у детей, включая насморк, раздражительность, потерю аппетита и повышенное слюноотделение, часто связаны с воспалением вокруг зубов и могут усиливаться в день прорезывания и на следующий день. Обычно такой насморк не требует лечения, но если симптомы сохраняются, стоит обратиться к педиатру.
Также причиной насморка может стать сухой воздух. И хотя считается, что он, наоборот, приводит к образованию корок, на самом деле сухой воздух сильно высушивает носовой проход и может привести к воспалению, на которое детский организм реагирует повышенной выработкой слизи. Чтобы избежать такой ситуации, поддерживайте влажность воздуха в помещении при помощи увлажнителя и регулярно промывайте нос малышу.
Профилактика выделений из носа у детей
Очевидно, что предотвратить все случаи выделения из носа у ребенка — не в силах родителей. Однако вы можете предпринять некоторые шаги, которые помогут избежать состояний, вызывающих насморк.
Однако вы можете предпринять некоторые шаги, которые помогут избежать состояний, вызывающих насморк.
Прежде всего приучите ребенка промывать нос физраствором или раствором морской соли, особенно перед выходом на улицу, походом в детский сад и школу. Это поможет избежать чрезмерной сухости слизистой оболочки носа и задержит вирусы, не давая им проникнуть вглубь организма.
Также есть некоторые действия, которым стоит научить ребенка, чтобы предупредить простуду или грипп:
- часто и тщательно мыть руки, чтобы болезнетворные микробы не попали на слизистые оболочки носа, глаз, рта;
- использовать салфетки при сморкании и сразу же выбрасывать их;
- мыть руки после сморкания;
- делать сезонную вакцинацию от гриппа;
- включать в рацион сезонные фрукты и овощи;
- ежедневно гулять на свежем воздухе, заниматься спортом, закаляться.
Если у ребенка аллергия, старайтесь минимизировать его контакт с аллергенами. Это поможет предотвратить появление симптомов аллергии, включая выделения из носа.
Чтобы решить проблему насморка у ребенка, нужно прежде всего определить его причину. Но даже если вы убеждены, что малыш просто простыл, не занимайтесь самолечением, а обратитесь к врачу, который соберет анамнез и назначит корректное лечение с учетом причины насморка и других симптомов.
А как вы лечите выделения из носа у ребенка?
Рейтинг статьи:
5 из 5 на основе 1 оценка
Задайте свой вопрос педиатру
«ОН Клиник»
Лечение детей, лечение насморка и кашля у ребенка
Лечение детей, лечение насморка и кашля у ребенкаПоиск по сайту
Preambula Bot
Preambula Bot
В сети
Список диалогов
Доступные диалоги
Вы можете общаться с врачами и задавать любые вопросы боту
Авторизуйтесь
в ПреАмбуле
Без лишних
вопросов
на связи администратор, который
знает вашу историю болезни
Авторизуйтесь
в ПреАмбуле
Персональный
виджет
с назначениями, заключениями
и записями на прием
Авторизуйтесь
в ПреАмбуле
1
Привет! Хочу
записаться
Продолжите
в телеграм-боте
это удобно: мы всегда онлайн
в вашем телефоне
Продолжить
Preambula Bot
Чтобы увидеть диалоги с врачами, необходимо авторизироваться
Здравствуйте. Если вам нужно связаться с доктором, запишитесь на онлайн консультацию:
Если вам нужно связаться с доктором, запишитесь на онлайн консультацию:
Условия проведения консультации
Записаться на консультацию
5
Поделиться
Чаще всего дети болеют в осенне-зимний период, когда погода достаточно переменчива, а вирусы не «дремлют». А дети до года болеют еще чаще, так как их иммунитет совсем слаб. Частые гости во многих семьях – ОРВИ, грипп, ринит и другие заболевания. Лечить или нет – дело выбора. Родители сами решают, как лечить ребенка, многие не всегда спешат обращаться за медицинской помощью, в некоторых случаях пользуются народными рецептами. Однако, если вашему ребенку менее года, то реагировать на любые болезни нужно как можно оперативнее.
Дети до года
Особенно осторожными нужно быть при лечении детей до года. Иммунитет малыша совсем слабый, и не понятно, как будет реагировать организм ребенка на определенные средства народной медицины.
- Во-первых, Вы можете не знать о наличии аллергической реакции на те или иные компоненты и вещества.
- Во-вторых, Вам не известна дозировка, которая требуется ребенку, даже если все четко прописано в инструкции препарата.
Лечение насморка у детей
Насморк – самая распространенное заболевание. В этом случае в ход идут проверенные «бабушкины» методы, что оказывается весьма эффективным на ранних стадиях. Для начала следует улучшить проходимость носовых ходов (тепловые ванны, грелка, прогревание специальной лампой). Но помните, что проводить тепловые процедуры можно только при отсутствии температуры.
Однако не всегда лечение детей в домашних условиях является эффективным. Во многих случаях требуется консультация врача, особенно, если вашему ребенку до года. Он осмотрит ребенка, при необходимости направит на анализы и назначит применение медикаментозных средств с учетом индивидуальных особенностей организма вашего ребенка.
Лечение кашля
Как правило, простуда сопровождается не только заложенностью носа, но и другим, не менее коварным недугом – кашлем. Он может быть сухим, изнуряющим, не дающим спать малышу. Также довольно распространен сильный кашель с отделением вязкой мокроты, что тоже доставляет дискомфорт.
При лечении кашля мамы и папы привыкли применять все те же проверенные временем рецепты. Полезными оказываются растирания грудной клетки, согревающие компрессы. Но стоит быть предельно внимательными, когда детский кашель в течение нескольких дней лишь усиливается. Возможно, вирус давно уже переместился в бронхи, или еще хуже — в легкие. Лучше всегда обращаться к врачу, только он сможет определить, природу кашля и назначить эффективное лечение. Например, при сильном кашле доктор предложит современные мукалтические препараты, уменьшающие вязкость мокроты, пропишет курс ингаляций и т.д.
При лечении детей важен один принцип – забота без вреда для здоровья малыша. Будьте бдительны, проконсультируйтесь с врачом-педиатром.
Будьте бдительны, проконсультируйтесь с врачом-педиатром.
Насморк и кашель у детей
Содержание:
- Частые причины
- Диагностика
- Как лечить кашель и насморк у ребенка?
- Как быть, если насморк и кашель сильные?
- У ребенка кашель и насморк, стоит ли гулять и купать ребенка?
Насморк и кашель у детей
Простудные и респираторные инфекционные заболевания у детей встречаются намного чаще, чем у взрослых, так как иммунная система детей до конца не сформирована. Статистика утверждает, что более двух третей обращений к врачу педиатру связано с насморком и кашлем ребенка. Конечно, такие симптомы требуют лечения у врача, независимо от того, по каким причинам возникли, особенно, у ребенка раннего и дошкольного возраста.
Насморк и кашель, сопровождаемые высокой температурой, как правило, свидетельствуют об ОРВИ. Признаки заболевания проявляются уже в первые 2 – 3 дня после того, как произошло заражение. Кроме вышеуказанных симптомов у маленького ребенка появляются:
Кроме вышеуказанных симптомов у маленького ребенка появляются:
- плаксивость и беспокойное поведение;
- отсутствие аппетита;
- диарея;
- раздражение глаз;
- болезненные ощущения в ушах, одном или в двух.
Если проявились такие симптомы заболевания, меры нужно принимать незамедлительно. Своевременное и адекватное лечение поможет быстро купировать симптомы, и не допустить возникновения осложнений.
Иногда маленькому требуется неотложная помощь. «Скорую» следует вызывать в следующих ситуациях:
- ребенок отказывается пить;
- он потерял сознание, или внезапно перестал реагировать на вопросы;
- дыхание стало затрудненным;
- температура поднялась выше 39,5 градуса.
Частые причины
Симптомы могут развиваться не только при вирусных, но и при бактериальных инфекциях. Заболеваниями, к симптомам которых относятся кашель и насморк, сопровождаемые высокой температурой, являются:
- ОРВИ, ОРЗ;
- Грипп;
- Бронхит; ларингит, трахеит
- Пневмония;
- Гайморит, фронтит;
- Коклюш.

Другие причины:
- Проявления аллергии. Если случается контакт с веществом, вызывающим гиперчувствительность иммунной системы, появляется аллергическая реакция. Она может выражаться отеком и покраснением слизистых, продуцированием слизи, разнообразными высыпаниями и зудом. Симптомы появляются именно в момент контакта с аллергеном, температура не повышается.
- Отравление. Иногда кашель у ребенка вызывают токсины, попадающие в организм с недостаточно промытыми фруктами, долго хранившимися продуктами, грязными руками. Отдельные вирусы, например, широко распространенный «ротавирус», передаются воздушно-капельным путем. Тогда вместе с кашлем ребенка будут беспокоить нарушения в работе желудочно-кишечного тракта: появляется тошнота, рвота, диарея.
- Инородное тело. Ребенок может случайно вдохнуть или проглотить мелкое инородное тело: небольшие части игрушки, пуговицы. Это может создать препятствие для движения воздуха в органах дыхания, или нарушить их работу.
 Раздражение слизистой посторонним мелким предметом заставляет срабатывать кашлевой рефлекс, изначально направленный на выведение из организма инородных тел.
Раздражение слизистой посторонним мелким предметом заставляет срабатывать кашлевой рефлекс, изначально направленный на выведение из организма инородных тел.
Диагностика
Для точной диагностики причин применяются лабораторные анализы: ОАК и ОАМ, рентгенография.
Врач может также использовать экспресс-методы диагностики: ПЦР (Полимеразная цепная реакция) и МФА (Иммунофлуоресцентный анализ). Также выполняются специализированные тесты, подтверждающие или исключающие дифтерию, менингит, пневмонию и астму.
Поставить правильный диагноз, определить стадию и тяжесть заболевания, и назначить наиболее эффективное в данном случае лечение, может специалист, имеющий соответствующую квалификацию.
Как лечить кашель и насморк у ребенка?
Какие меры следует принимать при появлении симптомов, расскажет врач после того, как будут проведены диагностические исследования.
Медикаментозными средствами не стоит злоупотреблять, если для этого нет прямых показаний. Но когда температура у ребенка повысилась, лучше дать ему жаропонижающее средство. Препараты с аспирином и анальгином в составе противопоказаны в детском возрасте. Считается, что для детей более безопасны лекарственные средства с парацетамолом.
Но когда температура у ребенка повысилась, лучше дать ему жаропонижающее средство. Препараты с аспирином и анальгином в составе противопоказаны в детском возрасте. Считается, что для детей более безопасны лекарственные средства с парацетамолом.
Насморк быстро и безопасно вылечивается с помощью препаратов местного действия — капель, спреев, а также специальных процедур: ингаляций, промываний. Следует также повышать иммунитет, включая в меню продукты с высоким содержанием витаминов.
От кашля помогают сиропы, которые назначает врачом. Как правило, их действие направлено на помощь в отхождении мокроты. Это способствует быстрейшему выздоровлению.
Как быть, если насморк и кашель сильные?
Лекарства и процедуры, назначенные педиатром, обильное теплое питье и строгое соблюдение режима могут помочь ребенку быстро и без осложнений. Важно при этом не допускать сквозняков. Но если симптомы не стихают в течение нескольких дней, рекомендуется еще раз обратиться к доктору. Так исключается вероятность воспаления легких, кори, менингита. Также требуется предотвратить осложнения, связанные с ушами и глазами.
Также требуется предотвратить осложнения, связанные с ушами и глазами.
У ребенка кашель и насморк, стоит ли гулять?
Нужно ориентироваться на самочувствие ребенка. Если температура нормальная и нет высыпаний, прогулки в хорошую погоду будут полезны ребенку. Если погода холодная, гулять можно только когда на улице безветренно и тихо, а температура не опускается ниже нуля градусов. Так ребенок не переохладится, и не возникнет риск осложнений.
Если гулять на улице не получается, или по каким-то причинам это нежелательно, следует регулярно проветривать помещение. Делать это следует минимум три раза в сутки. Причем желательно, чтобы влажность составляла 60 и более градусов.
Можно ли купать ребенка?
Можно мыться, только если нет высокой температуры. При принятии ванны или душа не следует допускать переохлаждения, так как организм в это время ослаблен «простудными» симптомами.
После ванны нужно хорошо вытереть ребенка, одеть по сезону, и исключить сквозняки. Прогулки следует отложить на шесть часов, особенно если речь идет о холодном времени года.
Прогулки следует отложить на шесть часов, особенно если речь идет о холодном времени года.
Если кашель вызван аллергией, купаться можно в обычном режиме.
Информация проверена экспертом
Панова Наталья Алексеевна
Отоларинголог (ЛОР) Стаж работы — 40 лет
Как лечить насморк — советы врача и народные способы
Что делать, чтобы ребенок выздоровел быстрее? Что капать в нос при насморке? Нужно ли парить ноги? Какие лекарства принимать? В общем, как лечить насморк (и как не стоит его лечить), рассказывает Евгений Олегович Комаровский.
Наталия Экономцева
Насморк — один из самых распространенных симптомов ОРВИ. Все проявления болезни — повышение температуры, насморк, кашель, отказ от еды — представляют собой способы борьбы организма с возбудителем инфекции. А современные лекарства могут творить чудеса — мгновенно снизить температуру, «отключить» насморк и кашель и т. д. К сожалению, многие такие лекарства в вашей домашней аптечке есть, поэтому вы попытаетесь облегчить жизнь малышу и себе. А в результате вместо трех дней насморка получите три недели в больнице с воспалением легких. Это я говорю к тому, что, читая написанные ниже рекомендации, особое внимание обращайте на те ваши действия, которые ни в коем случае осуществлять не надо.
д. К сожалению, многие такие лекарства в вашей домашней аптечке есть, поэтому вы попытаетесь облегчить жизнь малышу и себе. А в результате вместо трех дней насморка получите три недели в больнице с воспалением легких. Это я говорю к тому, что, читая написанные ниже рекомендации, особое внимание обращайте на те ваши действия, которые ни в коем случае осуществлять не надо.
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
Почему возникает насморк?
Во-первых, при помощи насморка организм пытается остановить инфекцию в носу (не пустить ее дальше — в горло, в легкие). Во-вторых, слизистая оболочка носа выделяет слизь, которая в огромных количествах содержит вещества, нейтрализующие вирусы. Доктор отмечает, что мамам не стоит волноваться, если насморк продолжается больше недели: как остаточное явление после ОРВИ заложенность носа может длиться и две недели, и даже месяц. Однако, это не значит, что все это время ребенок представляет опасность для окружающих: организм во время болезни выработает иммунитет и через семь дней малыш будет не заразен. А когда восстановится слизистая носа, зависит от условий, в которых находится ребенок. Если он с остаточным насморком пойдет в детский сад или школу, где плохо проветривают и воздух пересушен, есть риск насморку затянуться. К тому же, шмыгание носом растянется на недели, если залечивать человека лекарствами «от насморка» и редко выводить на улицу.
Однако, это не значит, что все это время ребенок представляет опасность для окружающих: организм во время болезни выработает иммунитет и через семь дней малыш будет не заразен. А когда восстановится слизистая носа, зависит от условий, в которых находится ребенок. Если он с остаточным насморком пойдет в детский сад или школу, где плохо проветривают и воздух пересушен, есть риск насморку затянуться. К тому же, шмыгание носом растянется на недели, если залечивать человека лекарствами «от насморка» и редко выводить на улицу.
Как лечить насморк у ребенка? Советы доктора Комаровского
1. Не лечить!Доктор подчеркивает, как важно родителям учиться и ответственно подходить к здоровью малыша. В некоторых случаях это значит не залечивать и
Не пихать в ребенка ненужные лекарства.
Насморк – защитный механизм тела от вирусов и бактерий, с его помощью организм избавляется от ненужного, и в этом случае «лечить» — значит, подавлять или своими руками убирать преграду, которая не пускает болезнетворные микроорганизмы внутрь. Часто лечение насморка оборачивается осложнениями и отсрочкой выздоровления.
Часто лечение насморка оборачивается осложнениями и отсрочкой выздоровления.
Главная задача родителей — не допустить высыхания слизи. Если воздух пересушен, жидкость из слизи быстрее испаряется, появляются сухие корочки. Из-за этого ребенок будет дышать ртом, и тогда начнет сгущаться и засыхать слизь в просвете бронхов, создавая условия для развития бронхитов и пневмоний. Не допустить пересушивание слизи просто: проветривайте, используйте увлажнитель (выставляйте на нем не менее 50-70% влажности), обеспечьте в квартире чистый прохладный (18-20 градусов) влажный воздух.
3. Не давать крови сгущатьсяПовышенная вязкость (реология) крови снижает кровообращение в слизистых оболочках, и они вырабатывают меньше нормальной жидкой обильной слизи, которая, как мы помним, является защитным механизмом от простуд и вирусов. Доктор прослеживает прямую связь:
Доктор прослеживает прямую связь:
Чем гуще кровь, тем гуще слизь.
Чтобы не допустить сгущения крови и слизи, важно много пить. Впрочем, это первая рекомендация любого врача при лечении ОРВИ: теплое обильное питье (холодное может спровоцировать сужение сосудов, так что теплый компот или чай — лучший выбор при лечении насморка). По мнению Евгения Комаровского, лучше всего всасывается и быстрее начинает работать в организме вода температуры тела ребенка.
4. Увлажнять слизистую носаПомочь ребенку можно, увлажняя носовые ходы каплями, которые делают слизь более жидкой. Пример — физиологический раствор. Это обыкновенная вода с добавлением небольшого количества соли. Передозировать его невозможно, поэтому капайте 3−4 капли в каждую ноздрю хоть каждые полчаса. Спреи с морской водой тоже можно применять, но не с первых дней жизни. Обязательно читайте инструкцию, с какого возраста можно «пшикать» в нос ребенку.
Стоит ли беспокоиться и усиленно лечить насморк, если у ребенка зеленые сопли?
Доктор Комаровский утверждает, что, как правило, у 90% детей насморк вызван вирусами или аллергией (реже). В этом случае выделения из носа прозрачные и жидкие. Когда сопли загустевают, в них концентрируется много белка, и они становятся прекрасным местом для размножения бактерий.
Размножение бактерий сопровождается тем, что в слизи накапливаются лейкоциты и погибшие бактерии, а это в свою очередь приводит к окрашиванию слизи в цвета желто-зеленого спектра. Чем бактерий больше, тем цвет насыщенней, тем ближе он к зеленому. Таким образом, зеленые сопли означают, что ринит — бактериальный или смешанный (например, вирусно- бактериальный).
Зеленые сопли — всего лишь свидетельство того, что организм борется с инфекцией и что болезнь длится уже 5-6 дней, а значит, скоро малыш пойдет на поправку. Не стоит подключать «тяжелую артиллерию» в виде антибиотиков при изменении цвета соплей. Так же увлажняйте воздух, давайте ребенку больше пить и не перегревайте его.
Так же увлажняйте воздух, давайте ребенку больше пить и не перегревайте его.
Чем нельзя лечить насморк и заложенность носа?
Недопустимо использование при обычном насморке сосудосуживающих капель. Вначале становится очень хорошо — исчезает слизь. А потом очень плохо — начинается отек слизистой оболочки носа. Проявляется так: сопли бежать перестали, однако носовое дыхание не только не восстанавливается, но еще и ухудшается. А чтобы стало хорошо, опять приходится капать. И так до бесконечности.
Кроме того, доктор Комаровский выступает против таких методов лечения насморка, как
- постановка банок или горчичников,
- парение ног,
- применение местных антибиотиков и общих без веской причины (насморк не лечится антибиотиками!),
- перегрев (например, с помощью чрезмерного количества одежды или высокой (выше 21-22 градусов) температуры воздуха дома),
- необоснованные госпитализации,
- ингаляции горячим паром (доктор считает, что дышать кипятком — садистские методы лечения чего бы то ни было),
- лечение -феронами (организм вырабатывает их сам во время болезни и самое правильное — не мешать ему!)
Профилактика насморка и простудных заболеваний
Доктор Комаровский — адепт закаливания. Оно поможет ребенку в целом меньше болеть и легче переносить простуды. Но это не значит, что нужно бежать обливать ребенка ледяной водой, кроме того, редкие разовые закаливающие процедуры никак не помогут детскому организму адаптироваться к окружающей среде. Евгений Олегович призывает менять образ жизни всей семье и начать с того, что:
Оно поможет ребенку в целом меньше болеть и легче переносить простуды. Но это не значит, что нужно бежать обливать ребенка ледяной водой, кроме того, редкие разовые закаливающие процедуры никак не помогут детскому организму адаптироваться к окружающей среде. Евгений Олегович призывает менять образ жизни всей семье и начать с того, что:
- больше гулять, бегать и прыгать на свежем воздухе вместо сидения за гаджетами,
- не перекутывать ребенка (и когда подрастет — давать ему самому выбирать одежду),
- не надевать носочки дома, давать ползать по полу малышу без лишних кофточек и штанишек,
- во время купания постепенно (максимум на один градус за раз) понижать температуру воды,
- оставлять дверь в ванную открытой,
- не вытирать ребенка насухо.
Также Доктор Комаровский советует поменьше ходить в места скопления людей, особенно поликлиники, в сезон ОРВИ, проветривать (всегда, не только во время насморка), много гулять, капать в нос солевыми растворами и полоскать горло водой, чтобы смыть вирусы, почаще мыть руки. И не разоряйтесь на кварцевые лампы, они нужны только для операционных, в обычной жизни проветривание намного эффективнее!
И не разоряйтесь на кварцевые лампы, они нужны только для операционных, в обычной жизни проветривание намного эффективнее!
Подробнее о лечении вирусов читайте в книге доктора Комаровского «Здоровье ребенка и здравый смысл его родственников».
А вы используете лекарства для лечения насморка?
причины, как быстро вылечить, нужно ли обращаться к врачу
Мы привыкли связывать простудные заболевания с повышенной температурой. Но иногда у человека появляются все признаки ОРВИ, а температура тела остается нормальной. Из-за этого кажется, что состояние несерьезное, и можно не обращать на него внимания. Поговорим, нужно ли лечить простуду без температуры, и когда обращаться к врачу.
Почему при простуде нет температуры
Температура поднимается, когда в организме накапливаются вещества — пирогены. Пирогены бывают инфекционными — к ним относятся токсины вирусов и продукты метаболизма микроорганизмов. Есть и неинфекционные пирогены — это вещества, которые попадают в организм из окружающей среды или возникают в ходе воспаления или аллергии. Когда пирогены взаимодействуют с клетками иммунной системы, они провоцируют выработку вторичных пирогенов — цитокинов. Именно они, воздействуют на центр терморегуляции в мозге и повышают температуру тела. Чем больше пирогенов, тем выше температура, и наоборот. Количество этих веществ в крови зависит от типа возбудителя и реакции иммунной системы.
Когда пирогены взаимодействуют с клетками иммунной системы, они провоцируют выработку вторичных пирогенов — цитокинов. Именно они, воздействуют на центр терморегуляции в мозге и повышают температуру тела. Чем больше пирогенов, тем выше температура, и наоборот. Количество этих веществ в крови зависит от типа возбудителя и реакции иммунной системы.
Симптомы вирусной инфекции обычно появляются спустя 1–3 дня после заражения. ОРВИ может протекать с субфебрильной лихорадкой — до 37,2ºС, или вообще без температуры1. При этом проявляются другие симптомы простуды: головная боль, боль в мышцах, насморк и заложенность носа, боль в горле, кашель и быстрая утомляемость2. Обычно эти признаки проходят за 4–10 дней, хотя кашель может сохраняться 14 дней и дольше3.
Отсутствие температуры обычно связано с реакцией иммунной системы. Так бывает, если возбудитель неагрессивный, и организм борется с ним более мягкими методами. В результате вещества, контролирующие воспаление, в том числе пирогены, вырабатываются в малом количестве и не влияют на температуру тела. Температура не поднимется, если человек уже перенес похожее заболевание, и в организме сохраняются антитела к возбудителю инфекции.
Температура не поднимется, если человек уже перенес похожее заболевание, и в организме сохраняются антитела к возбудителю инфекции.
Если больной уже принимает препараты, способные подавить температуру, она также может не подниматься. К ним относятся нестероидные противовоспалительные средства, то есть НПВС.
Чем опасна простуда без температуры
Есть мнение, что простуда без температуры лечения не требует. Это не так, ведь опасные осложнения развиваются не из-за лихорадки, а под действием возбудителя инфекции на внутренние органы и системы. При этом легко пропустить ухудшение состояния, поскольку к болезни без температуры многие относятся небрежно — переносят на ногах и не принимают лекарства.
Возможные осложнения4:
● патологии сосудов — повышение артериального давления, нарушение работы почек;
● обострение бронхиальной астмы;
● средний отит;
● синусит5;
● повышение свертываемости крови;
● тромбозы — закупорка сосудов тромбом;
● васкулит — воспаление сосудов;
● гастроэнтероколит — воспаление желудка и кишечника;
● энцефалит — воспаление головного мозга;
● менингит — воспаление оболочек головного мозга;
● миокардит — воспаление мышечной оболочки сердца;
● цитокиновый шторм — резкий рост концентрации воспалительных веществ в крови, который приводит к летальному исходу.
Простуда без температуры может запустить инфекционный процесс, который давно был в организме, но никак себя не проявлял — например, при носительстве золотистого стафилококка6.
Когда стоит обратиться к врачу
Точно стоит обратиться к врачу, если:
● присоединились необычные для простуды симптомы, например, сыпь;
● симптомы болезни сохраняются более 10 дней.
● болеет человек, у которых есть высокий риск развития осложнений. К ним относятся беременные женщины, больные сахарным диабетом, астмой и другими хроническими болезнями, а также люди старше 65 лет7.
Неосложненную простуду можно вылечить в домашних условиях.
Чем лечить простуду без температуры
Лечение простуды начинают с восполнения жидкости в организме. Больному нужно пить 20–40 мл/кг массы тела в сутки. Считается не только вода, но и чай, несладкий компот, морс. Питье должно быть теплым — это помогает уменьшить интоксикацию и ускорить выздоровление.
В 90% случаев простуду вызывают вирусы, и только в 10% — бактерии8. Поэтому для лечения используют противовирусные препараты и лекарства, которые снимают симптомы9.
Несмотря на отсутствие температуры, при первых симптомах ОРВИ важно начать принимать противовирусные препараты. Данные препараты помогут устранить причину заболевания и ускорить выздоровление. Одним из примеров современных противовирусных препаратов являются Нобазит® и Нобазит® Форте. Нобазит® снижает острые клинические проявления вирусной интоксикации и способствует сокращению продолжительности заболевания10. Исследование на базе НИИ гриппа им. А.А. Смородинцева показало, что применение Нобазита уменьшает выраженность проявлений ОРВИ (головная боль, боль в горле, кашель, заложенность носа и др.), а также сокращает на 24 часа продолжительность болезни11.
Лекарства с противовирусным эффектом12:
● Блокаторы М2-каналов. Нарушают размножение вируса, поскольку повреждают вирусный белок в инфицированных клетках. Однако эти лекарства не всегда действуют эффективно, поскольку большинство вирусов выработали устойчивость к этим препаратам.
Нарушают размножение вируса, поскольку повреждают вирусный белок в инфицированных клетках. Однако эти лекарства не всегда действуют эффективно, поскольку большинство вирусов выработали устойчивость к этим препаратам.
● Ингибиторы нейраминидазы. Блокируют один из основных ферментов вируса, отвечающий за его репликацию (размножение). Препарат нарушает способность вирусов проникать в здоровые клетки и приостанавливает выход вирионов из инфицированных.
● Ингибиторы гемагглютинина. Гемагглютинин — белок на поверхности вируса. Его блокирование препятствует проникновению вируса в клетки организма, делая заражение невозможным.
● Лейкоцитарные интерфероны. Готовые белки с противовирусным действием, которые действуют как естественные иммунные вещества, но теряют эффективность при длительном использовании и способны вызывать побочные эффекты.
● Индукторы интерферона. Стимулируют выработку собственного интерферона в организме, усиливая иммунитет и снижения эффективности при длительном применении;
Антибактериальную терапию подключают только в том случае, если доказана бактериальная природа болезни или к вирусной инфекции присоединилась бактериальная.
Признаки бактериальной инфекции:
● показатель прокальцитонина выше 0,5 нг/мл;
● лейкоцитов больше 10*109 Ед/л;
● гной в мокроте или носовой слизи.
Еще антибиотики широкого спектра назначают, если анализы не проводили, но на 5–7 день симптомы нарастают или сохраняются.
При насморке применяют местные увлажняющие средства. К ним относятся солевые растворы — изотонический, если из носа течет, или гипертонический — более соленый, когда нос заложен. Можно также промывать нос теплым изотоническим раствором хлорида натрия. Это помогает смыть возбудителей со слизистой оболочки носа, увлажнить слизистую носа и удалить излишнюю слизь.
Чтобы снять симптомы, можно использовать нестероидные противовоспалительные средства, то есть НПВС13. Их применяют при простуде без температуры как препарат от болей, воспаления и отеков14.
Меры профилактики
Лучшая профилактика — предупредить попадание возбудителя в организм15:
● мыть руки с мылом;
● использовать одноразовые салфетки при чихании и кашле;
● использовать одноразовые медицинские маски и респираторы в местах, где много людей;
● орошать слизистую носа изотоническим раствором хлорида натрия;
● очищать предметы и поверхности, которыми пользовался больной или потенциально заразный человек, дезинфицирующими средствами16.
Дополнительная профилактика простуды — это прием иммуномодулирующих препаратов в период подъема заболеваемости, то есть с октября по март17. Для этого подходят только вещества, которые действуют как индукторы интерферона. Их эффективность не снижается при длительном применении, в отличие от лейкоцитарных интерферонов.
Коротко о главном
➢ Простуда может протекать без температуры — это зависит от реакции иммунитета. Еще температура не поднимется, если больной уже принимает препараты, снижающие температуру — антибиотики, НПВС и другие.
➢ Простуда без температуры опасна, поскольку легко пропустить ухудшение состояния.
➢ Лучше обратиться к врачу, если симптомы усиливаются или не проходят за 10 дней, а также при высоком риске осложнений простуды и гриппа.
➢ Простуду без температуры лечат симптоматическими средствами и противовирусными препаратами. Антибиотики подключают только при уточненной бактериальной природе заболевания или присоединении бактериальной инфекции.
➢ Для профилактики заболевания нужно соблюдать правила личной гигиены, использовать одноразовые маски и респираторы, проводить дезинфекцию предметов и поверхностей, которых касался потенциально больной человек, а также орошать слизистую носа изотоническим раствором хлорида натрия.
1 МЗ РФ. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19): Временные методические рекомендации.
2 Инфекционные болезни: Национальное руководство / Под ред. Н.Д. Ющука, Ю.Я. Венгерова. М.: ГЭОТАР-Медиа, 2009.
3https://www.msdmanuals.com/en-gb/home/infections/respiratory-viruses/common-cold
4 МЗ РФ. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19): Временные методические рекомендации.
5https://www.msdmanuals.com/en-gb/home/infections/respiratory-viruses/common-cold
6 Саливончик Е.И., Саливончик Д.П. Современные аспекты лечения острых респираторных инфекций верхних дыхательных путей в период COVID-19 «Оториноларингология. Восточная Европа» 2021;1(11):93-106.
Восточная Европа» 2021;1(11):93-106.
7https://www.cdc.gov/features/rhinoviruses/
8 Саливончик Е.И., Саливончик Д.П. Современные аспекты лечения острых респираторных инфекций верхних дыхательных путей в период COVID-19 «Оториноларингология. Восточная Европа» 2021;1(11):93-106.
9 Fashner J, Ericson K, Werner S. Treatment of the common cold in children and adults. Am Fam Physician. 2012 Jul 15;86(2):153-9.
10 Инструкция по медицинскому применению препарата Нобазит® ЛП-003508, Нобазит® Форте ЛП-006416
11 Лиознов Д.А., Карнаухова Е.Ю., Зубкова Т.Г., Шахланская Е.В., Оценка эффективности схемы лечения ОРВИ, включающей этиотропную (энисамия йодид) и симптоматическую терапию // Терапевтический архив №3 – 2020 г.
12 Саливончик Е.И., Саливончик Д.П. Современные аспекты лечения острых респираторных инфекций верхних дыхательных путей в период COVID-19 «Оториноларингология. Восточная Европа» 2021;1(11):93-106.
13 Мартынов А.И., Малявин А.Г., Журавлева М.В. и др. Консенсус экспертного совета РНМОТ «Улучшение результатов лечения инфекций дыхательных путей». Профилактическая медицина. 2019;22(4).
14 Рождественский Д.А. Клиническая фармакология анальгетиков-антипиретиков: ибупрофен и его место среди современных безрецептурных препаратов. Лечебное дело: научно-практический терапевтический журнал. 2016;3(49):16-30.
15 МЗ РФ. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19): Временные методические рекомендации.
16https://www.msdmanuals.com/en-gb/home/infections/respiratory-viruses/common-cold
17 Ф.С. Харламова, В.Ф. Учайкин, О.В. Кладова, С.Л. Бевза. Применение препарата пидотимод при острой респираторной инфекции у часто болеющих детей. Вопросы современной педиатрии. 2009;2(8):27-33.
О препарате Скачать инструкцию
Как откашливаться от мокроты в горле у младенцев
Это автоматически переведенная статья.
Новорожденные восприимчивы к внешним факторам, вызывающим респираторные заболевания. Мокрота в горле является одним из признаков респираторных заболеваний, таких как фарингит, назофарингит, бронхит… удаление мокроты из горла помогает детям ограничить риск распространения на нижние дыхательные пути.
1. Почему у младенцев появляется мокрота в горле?
Сопротивляемость новорожденного еще не полностью развита, поэтому он легко поддается воздействию внешних факторов, особенно дыхательных путей. Кроме того, при болезни способность к отхождению мокроты также плоха, поскольку кашлевой рефлекс еще слаб.
Существует много причин и факторов, которые могут вызывать мокроту в горле у младенцев, в том числе:
Назофарингит: Назофарингит у младенцев может быть вызван аллергией, вирусными агентами, бактериями или вирусами. Все грибы вызывают в организме усиление секреции носоглоточного секрета для элиминации болезнетворных микроорганизмов. Слизь в носу вызывает насморк, заложенность носа, она может стекать в горло, вызывая у ребенка хрипы, кашель или в нижние дыхательные пути, вызывая инфекцию нижних дыхательных путей. Бронхит: воспаление и усиление секреции в бронхиальном дереве. При бронхите у детей часто наблюдается кашель с большим количеством мокроты, сильная одышка, учащенное дыхание, хрипы. Простуда и грипп: Оба вызываются вирусами. Но вирусные агенты разные. Обычно симптомы простуды мягче, а прогноз лучше. У детей часто проявляются такие симптомы, как кашель, лихорадка, насморк и заложенность носа после простуды. Что касается гриппа, у детей часто бывает высокая температура, быстрая утомляемость, кашель, боль в горле, плач… Тяжелые осложнения могут вызывать инфекции нижних дыхательных путей. Гастроэзофагеальный рефлюкс: поскольку сфинктер ребенка еще не полностью развит, рефлюкс часто возникает, когда пища не может быть переварена. При этом заболевании у детей часто наблюдается сильный кашель, рвота, першение слизистой горла и выделение мокроты. Некоторые факторы повышают риск того, что дети будут более восприимчивы к мокроте в горле, например: холод, окружающая среда с большим количеством сигаретного дыма, загрязнение окружающей среды, слишком сухая погода, изменения погоды.
Бронхит: воспаление и усиление секреции в бронхиальном дереве. При бронхите у детей часто наблюдается кашель с большим количеством мокроты, сильная одышка, учащенное дыхание, хрипы. Простуда и грипп: Оба вызываются вирусами. Но вирусные агенты разные. Обычно симптомы простуды мягче, а прогноз лучше. У детей часто проявляются такие симптомы, как кашель, лихорадка, насморк и заложенность носа после простуды. Что касается гриппа, у детей часто бывает высокая температура, быстрая утомляемость, кашель, боль в горле, плач… Тяжелые осложнения могут вызывать инфекции нижних дыхательных путей. Гастроэзофагеальный рефлюкс: поскольку сфинктер ребенка еще не полностью развит, рефлюкс часто возникает, когда пища не может быть переварена. При этом заболевании у детей часто наблюдается сильный кашель, рвота, першение слизистой горла и выделение мокроты. Некоторые факторы повышают риск того, что дети будут более восприимчивы к мокроте в горле, например: холод, окружающая среда с большим количеством сигаретного дыма, загрязнение окружающей среды, слишком сухая погода, изменения погоды. ..
..
2. Как отхаркивать мокроту у младенцев
Когда у новорожденного появляется мокрота в горле, это очень беспокоит родителей, но препараты очень ограничены, чтобы их можно было использовать для младенцев, когда они не нужны. Чтобы быстро откашляться и удалить мокроту, вы можете применить некоторые из следующих мер:
Добавить достаточное количество жидкости для ребенка Если ребенок находится на исключительно грудном вскармливании (до 6 месяцев), вы можете кормить ребенка много раз. В течение дня дети старше 6 месяцев могут употреблять воду, они должны пить больше воды каждый день. Потому что, когда в организме достаточно воды, слизь становится более жидкой и ребенку легче вывести ее через чихание и кашель.
Отсасывание мокроты назальным аспиратором Когда мокрота скапливается в горле, это доставляет ребенку дискомфорт и беспокойство, а также может вызвать осложнения среднего отита или пневмонии. Таким образом, вы можете использовать безопасные инструменты, используемые для удаления мокроты из носоглотки вашего ребенка, такие как резиновая всасывающая груша, назальный аспиратор с мягкой проволокой или назальный аспиратор. Обратите внимание, что эти инструменты всегда очищаются перед использованием и должны содержаться в чистоте, чтобы избежать заражения при использовании на детях. Следует использовать отдельно для каждого ребенка, чтобы избежать перекрестного загрязнения.
Обратите внимание, что эти инструменты всегда очищаются перед использованием и должны содержаться в чистоте, чтобы избежать заражения при использовании на детях. Следует использовать отдельно для каждого ребенка, чтобы избежать перекрестного загрязнения.
Перед сосанием носа можно разжижать мокроту ребенку, закапывая в каждую ноздрю по несколько капель физиологического раствора. При сосании носа ребенка слегка приподнимите голову ребенка, чтобы он не поперхнулся, сосите с каждой стороны.
Можно повторять отсасывание из носа 2-3 раза в день.
Капли с физиологическим раствором Помимо использования для разжижения мокроты для облегчения назальной аспирации, физиологический раствор помогает дезинфицировать нос и горло у младенцев и детей младшего возраста.
Закапайте по 2-3 капли в каждую ноздрю, затем держите ребенка в положении стоя, чтобы слизь могла легко оттекать.
Вибрация для детей Вибрация – это мера, помогающая облегчить отхождение мокроты, стимулирующая кашель у детей для удаления мокроты.
Расположите ребенка так, чтобы вы могли погладить его по спинке. Вы обхватили ладонь ладонью и нежно похлопали ребенка по спинке, чтобы помочь разжижить мокроту в дыхательных путях. Учтите, что при похлопывании похлопывайте только легкие, избегайте ударов по позвоночнику или животу ребенка.
Убедитесь, что окружающая среда чистая Избегайте сигаретного дыма, пыли, плесени и всего, что может вызвать аллергию у детей, чтобы ограничить рецидив заболевания. Регулярно чистите одеяла, подушки, детскую одежду и другие предметы в доме, особенно ковры, в которых содержится много болезнетворных микроорганизмов. Очистка и удаление агента поможет снизить риск развития респираторного заболевания у младенца.
Используйте некоторые эфирные масла Эфирные масла, такие как мелалеука, лемонграсс… помогают согреть комнату, уменьшить заложенность носа и уменьшить выделение мокроты. Вы можете испарить комнату эфирными маслами или использовать немного на одеялах, подушках и одежде, чтобы ваш ребенок мог почувствовать их запах.
Держите тело ребенка в тепле Замерзший ребенок является благоприятным состоянием для многих микроорганизмов, которые могут вызвать заболевание у ребенка, и слизи будет больше выделяться. Один из способов помочь ребенку с мокротой в горле — держать тело в тепле и избегать холода, особенно в зимние месяцы.
Увлажните комнату ребенка Если окружающая среда слишком сухая, это сделает ребенка более восприимчивым к болезням, а сухую слизь будет труднее удалить. Поэтому повышение влажности в детской комнате способствует удержанию влаги в дыхательных путях ребенка, способствуя разжижению мокроты, создавая у ребенка приятные ощущения.
Травы Для младенцев вы можете использовать ряд травяных рецептов, которые помогут разжижать мокроту, удалять и очищать мокроту в горле быстрее. Некоторые рецепты, которые вы можете применить, такие как:
Кумкваты с имбирем и квасцовым сахаром: Кумкваты, согласно восточной медицине, обладают теплым кисловатым вкусом, обладающим эффектом мокроты. Имбирь обладает согревающими свойствами, помогает повысить сопротивляемость организма, устраняет простуду и уменьшает тошноту. Вы можете разрезать кумкваты пополам, выдавить сок, удалить кожицу, добавить несколько ломтиков имбиря, а затем добавить пропаренный каменный сахар, чтобы дети могли пить 3 раза в день. Груша, зеленый лук, имбирь, каменный сахар: у детей с обильной, густой и желтоватой мокротой можно использовать этот рецепт. Зеленый лук обладает согревающими свойствами, помогает устранить мокроту, облегчает простуду, а также обладает свойствами антибиотика, способного уничтожать некоторые болезнетворные бактерии. Вы можете приготовить этот сироп, нарезав половинку чистой груши кубиками, горсть зеленого лука, добавив несколько ломтиков имбиря и каменного сахара и пропарив. Давать ребенку 3 раза в день, если ребенок умеет жевать, можно дать ему кусочек груши. Лимонный базилик, кумкват, каменный сахар: лимонный базилик является очень эффективным лекарством при лечении респираторных инфекций, он обладает согревающими свойствами, помогает устранить мокроту, обладает антисептическими свойствами и уменьшает кашель.
Имбирь обладает согревающими свойствами, помогает повысить сопротивляемость организма, устраняет простуду и уменьшает тошноту. Вы можете разрезать кумкваты пополам, выдавить сок, удалить кожицу, добавить несколько ломтиков имбиря, а затем добавить пропаренный каменный сахар, чтобы дети могли пить 3 раза в день. Груша, зеленый лук, имбирь, каменный сахар: у детей с обильной, густой и желтоватой мокротой можно использовать этот рецепт. Зеленый лук обладает согревающими свойствами, помогает устранить мокроту, облегчает простуду, а также обладает свойствами антибиотика, способного уничтожать некоторые болезнетворные бактерии. Вы можете приготовить этот сироп, нарезав половинку чистой груши кубиками, горсть зеленого лука, добавив несколько ломтиков имбиря и каменного сахара и пропарив. Давать ребенку 3 раза в день, если ребенок умеет жевать, можно дать ему кусочек груши. Лимонный базилик, кумкват, каменный сахар: лимонный базилик является очень эффективным лекарством при лечении респираторных инфекций, он обладает согревающими свойствами, помогает устранить мокроту, обладает антисептическими свойствами и уменьшает кашель. В сочетании с кумкватом и каменным сахаром повышает эффективность отхаркивания. Вы можете добавить горсть листьев базилика, несколько разрезанных пополам кумкватов, сахарную пудру, залить водой и кипятить около 10 минут. Вы можете сделать много и хранить его в холодильнике около 3 дней. Детям пить 3 раза в день, запивая теплой водой. Травы следует выбирать чистые, перед приготовлением детского сиропа их следует промыть солью. Детям до 1 года не следует использовать мед, потому что им можно отравиться, но если ребенку больше 1 года, вы можете заменить каменный сахар медом, если это поможет усилить эффект.
В сочетании с кумкватом и каменным сахаром повышает эффективность отхаркивания. Вы можете добавить горсть листьев базилика, несколько разрезанных пополам кумкватов, сахарную пудру, залить водой и кипятить около 10 минут. Вы можете сделать много и хранить его в холодильнике около 3 дней. Детям пить 3 раза в день, запивая теплой водой. Травы следует выбирать чистые, перед приготовлением детского сиропа их следует промыть солью. Детям до 1 года не следует использовать мед, потому что им можно отравиться, но если ребенку больше 1 года, вы можете заменить каменный сахар медом, если это поможет усилить эффект.
Массаж для детей Вы можете использовать эфирные масла или разбавленную теплую имбирную воду для воздействия на определенные акупунктурные точки на теле. Это помогает согреть тело, уменьшить образование мокроты в горле у детей, так как согласно народной медицине мокрота в основном вызывается простудой. Области, которые вы должны массировать, такие как спина (соответствует кровообращению), подошвы ног (точки акупунктуры Дунг Туен), локти (точки акупунктуры Кхук Три). .. каждую область следует массировать в течение 1-2 минут. . Настойчивость в этом в течение 7 дней, один раз в день, может как уменьшить выделение мокроты, так и повысить резистентность ребенка.
.. каждую область следует массировать в течение 1-2 минут. . Настойчивость в этом в течение 7 дней, один раз в день, может как уменьшить выделение мокроты, так и повысить резистентность ребенка.
3. Когда ребенку следует обратиться к врачу?
Применение домашних средств является эффективным способом очистить горло от мокроты. Но всегда необходимо следить за аномалиями развития ребенка, чтобы можно было назначить своевременное лечение. При наличии у ребенка мокроты в горле, сопровождающейся следующими признаками, необходимо срочно доставить ребенка в медицинское учреждение для обследования и лечения:
Мокрота в горле имеет патологический зеленый, коричневый или красно-коричневый цвет. Это может быть связано с бактериальной инфекцией или наличием крови в мокроте. Имеются признаки дыхательной недостаточности из-за непроходимости мокроты или серьезного заболевания, такие как цианоз вокруг губ, одышка, свистящее дыхание, учащенное поверхностное дыхание, втяжение грудной клетки и выпячивание ноздрей. Сильная рвота, повторная рвота после еды. Отсутствие аппетита, плохой аппетит, вялость или раздражительность. У ребенка высокая температура, температура тела выше 38,5°C и признаки инфекции, такие как сухость губ, неприятный запах изо рта и грязный язык. У детей кашель или мокрота сохраняются более 2 недель, слишком сильный кашель вызывает у них усталость, что влияет на их активность и сон. Дети с выделениями из ушей вследствие осложнений среднего отита. Очищение от мокроты в горле помогает детям чувствовать себя более комфортно, а также ограничивает риск прогрессирования заболевания. Итак, если вы видите, что у вашего малыша мокрота в носу и горле, примите вышеперечисленные меры, помогающие вывести мокроту у ребенка. Кроме того, также необходимо внимательно следить за ребенком, если есть какие-либо отклонения, поэтому немедленно обратитесь к врачу для скорейшего лечения.
Сильная рвота, повторная рвота после еды. Отсутствие аппетита, плохой аппетит, вялость или раздражительность. У ребенка высокая температура, температура тела выше 38,5°C и признаки инфекции, такие как сухость губ, неприятный запах изо рта и грязный язык. У детей кашель или мокрота сохраняются более 2 недель, слишком сильный кашель вызывает у них усталость, что влияет на их активность и сон. Дети с выделениями из ушей вследствие осложнений среднего отита. Очищение от мокроты в горле помогает детям чувствовать себя более комфортно, а также ограничивает риск прогрессирования заболевания. Итак, если вы видите, что у вашего малыша мокрота в носу и горле, примите вышеперечисленные меры, помогающие вывести мокроту у ребенка. Кроме того, также необходимо внимательно следить за ребенком, если есть какие-либо отклонения, поэтому немедленно обратитесь к врачу для скорейшего лечения.
Пожалуйста, наберите ГОРЯЧАЯ ЛИНИЯ для получения дополнительной информации или регистрации на прием ЗДЕСЬ . Загрузите приложение MyVinmec, чтобы быстрее назначать встречи и легко управлять своими заказами.
Загрузите приложение MyVinmec, чтобы быстрее назначать встречи и легко управлять своими заказами.
XEM ТЕМ:
- Что делать, если у месячного ребенка кашель и заложен нос?
- 70-градусный спирт в глаза — это нормально?
- Примечание при использовании лекарства от красных глаз
Эта статья написана для читателей из Ханоя, Хошимина, Фукуока, Нячанга, Холонга, Хайфонга, Да Нанга.
Муковисцидоз и ваш ребенок
Муковисцидоз (также называемый муковисцидозом) — это состояние, при котором в организме накапливается густая слизь.
 Это вызывает проблемы с дыханием и пищеварением.
Это вызывает проблемы с дыханием и пищеварением.МВ передается от родителей детям через гены. Ребенок должен унаследовать ген МВ от обоих родителей, чтобы иметь МВ.
Все новорожденные проходят скрининг-тест на муковисцидоз, чтобы его можно было выявить и лечить на ранней стадии.
Лечение может включать прием лекарств и терапию грудной клетки, чтобы улучшить дыхание и пищеварение вашего ребенка.
Муковисцидоз (МВ) — это состояние, которое влияет на дыхание и пищеварение. Это вызвано очень густой слизью, которая накапливается в организме.
Слизь — это жидкость, которая обычно покрывает и защищает части тела. Обычно он скользкий и немного гуще воды. Но при муковисцидозе слизь более густая и липкая. Он накапливается в легких и пищеварительной системе и может вызывать проблемы с дыханием и перевариванием пищи.
CF поражает около 30 000 детей и взрослых в США. Это одно из самых распространенных генетических заболеваний в этой стране. МВ чаще встречается у белых младенцев (примерно 1 из 3500), чем у детей латиноамериканского происхождения, коренных американцев или коренных жителей Аляски (примерно 1 из 10 000), у чернокожих младенцев (примерно 1 из 15 000 чернокожих) и у азиатских младенцев (примерно 1 из 30 000). .
МВ чаще встречается у белых младенцев (примерно 1 из 3500), чем у детей латиноамериканского происхождения, коренных американцев или коренных жителей Аляски (примерно 1 из 10 000), у чернокожих младенцев (примерно 1 из 15 000 чернокожих) и у азиатских младенцев (примерно 1 из 30 000). .
Что вызывает муковисцидоз?
CF передается по наследству. Это означает, что он передается от родителей к детям через гены. Ген — это часть клеток вашего тела, которая хранит инструкции о том, как ваше тело растет и работает. Гены идут парами — вы получаете по одному из каждой пары от каждого родителя.
Иногда инструкции в генах меняются. Это называется изменением гена или мутацией. Родители могут передавать генные изменения своим детям. Иногда изменение гена может привести к неправильной работе гена. Иногда это может вызвать врожденные дефекты или другие проблемы со здоровьем. Врожденный порок — это состояние здоровья, которое присутствует у ребенка при рождении.
Ваш ребенок должен унаследовать изменение гена муковисцидоза от обоих родителей, чтобы иметь муковисцидоз. Если они наследуют изменение гена только от одного родителя, у них есть изменение гена муковисцидоза, но у них нет заболевания. Когда это происходит, вашего ребенка называют носителем муковисцидоза.
Какие проблемы вызывает муковисцидоз?
У детей с муковисцидозом в организме накапливается очень густая и липкая слизь. Когда эта слизь накапливается в легких, она блокирует дыхательные пути и вызывает проблемы с дыханием и инфекции. Дыхательные пути представляют собой трубки, по которым воздух поступает в легкие и выходит из них. По мере взросления ребенка с муковисцидозом легочные инфекции могут усугубляться. Это может привести к серьезному, а иногда и смертельному повреждению легких.
Когда слизь накапливается в пищеварительной системе, она блокирует трубки в поджелудочной железе, органе в животе. Это может затруднить переваривание пищи пищеварительной системой организма. Когда это происходит, ваш ребенок может не получать питательных веществ, необходимых ему для роста и поддержания здоровья.
Когда это происходит, ваш ребенок может не получать питательных веществ, необходимых ему для роста и поддержания здоровья.
Некоторые случаи муковисцидоза более серьезны, чем другие. Младенцы с муковисцидозом часто болеют инфекциями и нуждаются в особом медицинском уходе.
Как узнать, есть ли у вашего ребенка муковисцидоз?
Все новорожденные проходят скрининговые тесты на муковисцидоз. С помощью скрининговых тестов новорожденных можно выявить и вылечить муковисцидоз на ранней стадии.
Перед тем, как вашего ребенка выпишут из больницы, лечащий врач возьмет у него несколько капель крови из пятки, чтобы проверить его на муковисцидоз и другие заболевания. Кровь собирают, сушат на специальной бумаге и отправляют в лабораторию для исследования.
Если результаты скрининга новорожденных не соответствуют норме, это просто означает, что вашему ребенку требуется дополнительное обследование. Лечащий врач вашего ребенка может порекомендовать другой тип теста, называемый диагностическим тестом. Этот тест может проверить, есть ли у вашего ребенка муковисцидоз или есть ли какая-либо другая причина ненормальных результатов теста.
Этот тест может проверить, есть ли у вашего ребенка муковисцидоз или есть ли какая-либо другая причина ненормальных результатов теста.
Ваш врач может порекомендовать вашему ребенку пройти тест пота, чтобы определить, есть ли у него муковисцидоз. Это простой и безболезненный тест, который проверяет количество соли в поте вашего ребенка. У детей с муковисцидозом в поте содержится больше соли, чем у здоровых детей. Врач вашего ребенка также может порекомендовать генетический тест для вашего ребенка.
Если у вашего ребенка муковисцидоз, у него могут быть следующие признаки и симптомы, которые могут быть легкими или серьезными:
- Кашель или свистящее дыхание
- Большое количество слизи в легких
- Многие легочные инфекции, такие как пневмония и бронхит
- Одышка
- Соленая кожа
- Медленный рост, даже при большом аппетите
- Мекониевый илеус, когда меконий застревает в кишечнике новорожденного. Меконий – это первая дефекация ребенка.
 Он может быть зеленого, коричневого или черного цвета.
Он может быть зеленого, коричневого или черного цвета. - Испражнения частые, жидкие, большие или выглядят жирными
- Боль в животе или вздутие живота
Если у вашего ребенка муковисцидоз, как лечат проблемы с легкими и дыханием?
Многие легочные инфекции у детей с муковисцидозом вызываются бактериями, которые обычно не вызывают проблем у здоровых детей. Если у вашего ребенка муковисцидоз, лекарства, такие как антибиотики, часто не могут избавиться от всех бактерий в его легких. Эти инфекции могут привести к повреждению легких.
Лечение вашего ребенка зависит от того, какие у него симптомы и насколько они серьезны. Некоторые лекарства могут помочь детям с муковисцидозом лучше дышать и предотвратить инфекции. Некоторые приходят в виде тумана, который ваш ребенок вдыхает в легкие. Лекарства, используемые для лечения муковисцидоза, включают:
- Разжижители слизи. Лекарства, такие как дорназа альфа (Pulmozyme®), помогают разжижать слизь, облегчая ее отхаркивание.

- Бронходилататоры. Эти лекарства помогают открыть дыхательные пути и очистить легкие от слизи. Альбутерол (Провентил® и Вентолин®) является примером.
- Антибиотики. Это лекарства, убивающие инфекции, вызванные бактериями. Тобрамицин (Тоби®) – это распространенный ингаляционный антибиотик, а азитромицин – это распространенный антибиотик, принимаемый внутрь.
- Ибупрофен. Это лекарство может помочь уменьшить покраснение и отек легких, которые затрудняют дыхание.
- Гипертонический раствор. Вдыхание этого тумана с соленой водой помогает увеличить количество воды в дыхательных путях. Это помогает разжижать слизь.
Лечащий врач вашего ребенка может порекомендовать ему большую физическую активность или использовать другие методы лечения для вибрации (встряхивания) грудной клетки, чтобы разжижить слизь в легких. Это может облегчить вашему ребенку отхаркивание слизи из легких.
Если муковисцидоз вашего ребенка становится опасным для жизни, вариантом может быть трансплантация легкого. Это крупная операция, которая становится все более успешной при лечении муковисцидоза.
Если у вашего ребенка муковисцидоз, как лечат проблемы с ростом и пищеварением?
Некоторые дети с муковисцидозом набирают вес и нормально растут. Но многие растут медленнее, чем другие дети.
Большинству детей с муковисцидозом необходимо принимать специальные лекарства, которые помогают их организму получать питательные вещества из пищи. Это помогает при наборе веса и пищеварении.
Чтобы помочь им расти, детям с муковисцидозом необходимо здоровое, высококалорийное питание. Им нужны дополнительные витамины, особенно витамины A, D, E и K. Диетолог, имеющий опыт лечения детей с муковисцидозом, может помочь вам составить план питания вашего ребенка для здорового набора веса. Диетолог — это человек, прошедший специальную подготовку, помогающий людям питаться здоровой пищей.
Некоторые подростки или молодые люди с муковисцидозом могут заболеть диабетом, связанным с муковисцидозом. Это обычно лечится инъекциями инсулина во время еды. Важно держать диабет под контролем, чтобы он не вызывал новых проблем с легкими.
Дополнительная информация
- Фонд муковисцидоза
См. также: Генетическое консультирование
Последнее обновление: май 2021 г.
Как помочь ребенку уснуть при простуде – Sleeping Baby
Простуда невероятно раздражает как вашего ребенка, так и всю вашу семью. Помимо того, что вашему малышу становится намного труднее дышать и чувствовать себя комфортно, его повышенная суетливость и недостаток сна могут в значительной степени нарушить гармонию в вашем доме.
Требуется повышенная забота со стороны родителей и особое внимание, уделяемое укреплению их иммунной системы, когда ваш ребенок снова полностью здоров, это долгожданное облегчение.
Поскольку избежать простуды невозможно, поскольку дети уязвимы к нескольким типам респираторных инфекций и более чем 200 типам различных вирусов, лучше всего разработать надежную стратегию выздоровления и научиться определять, когда ваш ребенок простужается, чтобы вы можете обуздать его влияние и продолжительность.
Возможно, вы не сможете предотвратить контакт вашего ребенка с другими людьми, которые распространяют вирус, или от посещения мест с зараженными предметами или поверхностями, но вы, безусловно, можете облегчить дискомфорт вашего ребенка во время простуды и внедрить некоторые методы восстановления, чтобы насморк и легкий кашель не превратились в 6-недельный кошмар бессонных ночей!
5 лучших средств от простуды у вашего ребенка
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), детям нельзя принимать противозастойные препараты до достижения ими 4-летнего возраста. Тем не менее, есть несколько средств и решений, которые хорошо подходят, когда у вашего ребенка уже есть полноценная простуда.
Младенцы полны слизи, и пока им не исполнится 2 года, они не смогут самостоятельно очистить нос. Это может сильно затруднить дыхание и, как правило, усилить дискомфорт при простуде.
Попробуйте использовать пар из горячей ванны или душа, чтобы расслабить музыку в горле и заставить их носы течь . Это предотвратит попадание жидкости в горло вашего ребенка, когда вы пойдете укладывать его спать, и облегчит ему укладывание.
Использование раствора для промывания носа или безопасного для детей шприцаЕще один распространенный метод уменьшения музыки — использование солевого назального спрея. Солевые капли и спреи, а также полоскания носовых пазух — отличный способ уменьшить заложенность носа, вызванную простудой . Помогают очистить носовые ходы от избыточной слизи и немного облегчают дыхание.
Эти солевые капли рекомендуются большинством детских врачей, поскольку они не содержат никаких лекарств. Большинство педиатров порекомендуют использовать эти солевые капли вместе с безопасным для младенцев шприцем с грушей. Вы можете легко купить их без рецепта в большинстве аптек.
Большинство педиатров порекомендуют использовать эти солевые капли вместе с безопасным для младенцев шприцем с грушей. Вы можете легко купить их без рецепта в большинстве аптек.
Как и у взрослых, отдых является ключом к выздоровлению, когда речь идет о простуде и респираторных инфекциях. Очевидно, что ваш ребенок будет более беспокойным, чем когда-либо, и, вероятно, ему будет очень трудно уснуть. Однако хитрость в том, чтобы дать им отдохнуть, когда вы можете. Если вы видите открытое окно, будь то ночью или днем, уложите их спать и позвольте естественной защите их тела сделать тяжелую работу .
Сказав это, не отказывайтесь от вечерней рутины перед сном. Даже если вы не думаете, что ваш малыш ляжет спать в обычное время, выполнение всех расслабляющих и успокаивающих действий все равно может помочь побудить вашего ребенка уснуть. А когда они поправятся, вам не придется заново учить их вечернему распорядку.
Советы по созданию идеального вечернего распорядка можно найти в нашем популярном блоге «Как помочь ребенку уснуть — идеальный вечерний распорядок».
Сухой воздух, особенно в домах с включенным на полную мощность отоплением зимой, может привести к загустению слизи и закупорке носовых ходов вашего ребенка. Это плохо. Чтобы исправить это, попробуйте использовать увлажнитель воздуха или испаритель, который эффективно повышает уровень влажности в воздухе, облегчая дыхание ребенка и естественность музыки.
Сухой воздух, особенно в домах с включенным на полную мощность отоплением зимой, может привести к загустению слизи и закупорке носовых ходов ребенка.
Держите голову прямоЛучшее положение, в котором ребенок по умолчанию должен находиться при простуде, — вертикальное. Это помогает избавиться от заложенности носа и облегчить дыхание. И, самое главное, это помогает им получить тот жизненно важный отдых, в котором они так нуждаются.
Чтобы добиться этого, подумайте о том, чтобы носить ребенка на груди, пока он спит.
Цель состоит в том, чтобы держать ребенка в вертикальном положении, чтобы жидкость могла вытекать из ушей естественным путем, а не забиваться и потенциально приводить к ушной инфекции.
Примечание. Не используйте для этого подушку, так как AAP не рекомендует использовать постельные принадлежности. Для получения дополнительных предложений или вопросов по этому поводу, пожалуйста, проконсультируйтесь с врачом вашего ребенка.
5 основных тактик профилактики при появлении признаков холодного запуска
Еще не поздно применить такие умные приемы, когда вы видите, что ваш ребенок простудился. Если ничего не делать и позволить этому идти своим чередом, это может длиться неделями. Но если вы будете следовать приведенным ниже шагам, вы сможете остановить его и не допустить, чтобы он превратился во что-то большее, чем мимолетный приступ насморка.
Повышение иммунитета
Некоторые витамины (например, витамины А, С и D) могут помочь организму вашего ребенка бороться с простудой или инфекциями. В частности, известно, что витамин D помогает укрепить иммунную систему людей, а зимой, когда на улице мороз, велика вероятность того, что вашему малышу не хватает витамина D.
В частности, известно, что витамин D помогает укрепить иммунную систему людей, а зимой, когда на улице мороз, велика вероятность того, что вашему малышу не хватает витамина D.
Пока ваш врач может посоветовать вам витамин D и витамин C в каплях для младенцев; подскажет, где их достать, и посоветует, сколько принимать, возможно, лучше всего дать ребенку немного прямых солнечных лучей.
ГидратыВо время простуды и респираторных инфекций важно увеличить потребление жидкости ребенком. Поскольку они теряют жидкость через насморк, вам нужно будет постоянно пополнять ее, иначе ваш малыш довольно быстро обезвоживается.
В зависимости от возраста они могут употреблять различные напитки и растворы, кроме молока. Например, ваш врач может назначить раствор электролита, если у вашего ребенка есть риск обезвоживания.
Следите за гигиеной своего пространства Этот совет особенно важен для семей с несколькими детьми. Поскольку простуда может быстро передаваться от человека к человеку, вы можете обнаружить, что простая простуда у одного из ваших детей запускает цепную реакцию бесконечных насморков .
Если кто-то из членов вашей семьи заболел простудой или насморком, не забудьте соблюдать особую гигиену и протирать все места, где обитает ваш ребенок, антибактериальным чистящим средством. Кроме того, убедитесь, что салфетки немедленно утилизированы в недоступном для детей месте.
Оденьте их соответствующим образомОчевидно, вы захотите, чтобы ваш ребенок согрелся в зимние месяцы, чтобы он не простудился . Для этого можно использовать надежное пеленальное или пеленальное пеленальное белье, которое сохранит тепло и обеспечит ребенку тепло и уют.
Однако дело не только в тепле. Часто так же важно, чтобы вашему ребенку было прохладно во время простуды в просторных и хорошо проветриваемых комнатах.
В противном случае они могут легко перегреться, когда температура их тела подскакивает за ночь. Кроме того, поскольку им уже будет труднее дышать, им будет трудно естественным образом регулировать температуру своего тела, и вы не хотите полностью задушить их толстым слоем.
Вы можете ознакомиться с нашими полными коллекциями Zippy Swaddles и Zipadee-Zip, чтобы найти вдохновение для создания хорошей детской одежды для вашего ребенка.
Вы захотите, чтобы ваш ребенок согрелся в зимние месяцы, чтобы он не простудился. Для этого используйте надежные пеленки или переходную одежду для пеленания.
Здоровое питаниеИсследования показывают, что дети, находящиеся на грудном вскармливании, реже простужаются и быстрее выздоравливают. Отчасти это связано с тем, что грудное молоко естественным образом содержит все важные витамины, минералы и антитела, которые есть у их матерей . Если вы используете детскую молочную смесь, убедитесь, что она содержит все жизненно важные ингредиенты, необходимые детям, чтобы они были здоровыми и сильными.
Часто задаваемые вопросы о детской простуде
Ниже приведены некоторые распространенные вопросы, которые родители задают себе, когда их дети заболевают простудой или респираторной инфекцией.
Почему дети простужаются летом?
Не удивляйтесь, если ваш ребенок простудится летом. Хотя дети чаще заболевают в холодную погоду, различные вирусы все же могут распространяться в летние месяцы и в более жарком климате . Просто относитесь к ней как к любой другой простуде.
Работает ли Vapor Rub?Паровые растирания, такие как Vicks, являются популярным противозастойным средством при простуде. Однако большинство врачей предупреждают, что использовать продукт для детей младше 2 лет небезопасно. Бренд Vicks, в частности, предлагает более удобный для детей продукт, но рекомендуется сначала проверить безопасность использования с врачом.
Нужны ли моему ребенку лекарства? Большинство лекарств от простуды, отпускаемых без рецепта, небезопасны и не подходят для детей в возрасте до 2 лет. Таким образом, основная цель ваших средств и решений — использовать естественные методы, чтобы помочь очистить нос и избавиться от заложенности носа вашего малыша. проход. Их тела со временем естественным образом борются с любой простудой, если они получают много отдыха, увлажнения и комфорта.
проход. Их тела со временем естественным образом борются с любой простудой, если они получают много отдыха, увлажнения и комфорта.
Когда обращаться к врачу
Вам не нужно обращаться к врачу, если ваш ребенок простудился, но вы все равно можете это сделать, если не можете точно диагностировать, что это такое беспокоит вашего ребенка. Например, вы можете подумать, что это что-то более серьезное. Или, если вы новый родитель, это может быть самая первая детская простуда, с которой вы столкнетесь. В этой ситуации не помешает консультация специалиста.
Последний совет, как помочь ребенку уснуть при простуде Простуда раздражает, но она пройдет. Примерно через 7–10 дней его следует полностью прекратить, но не удивляйтесь, если у вашего ребенка затяжной кашель . Многие младенцы также имеют небольшой насморк в течение нескольких недель после простуды или даже дольше в холодные месяцы.
Пока вы даете ребенку отдых, тепло, питание и успокаиваете его, когда он нуждается в утешении, он должен быть в состоянии преодолеть любые проблемы с простудой, даже если в первые несколько месяцев он выглядит таким крошечным и уязвимым. . Они сильнее, чем вы думаете!
Когда и как удалить слизь и мокроту из носа и горла вашего ребенка
Некоторым детям (и их родителям) холодное время года кажется каждым сезоном, тем более что попытка облегчить заложенность у ребенка часто кажется бесполезная задача. (Давайте признаем, вытащить сопли из носа младенца — непростая задача.) Но в то время как лица, осуществляющие уход, хотят сделать все возможное, чтобы утешить своих маленьких манчкинов, когда они перегружены (имеется в виду удаление слизи из горла и носа ребенка), им необходимо чтобы убедиться, что они делают это безопасно — и когда это уместно.
«Самый важный вопрос при принятии решения о том, следует ли и когда и как удалять слизь, заключается в том, беспокоит ли слизь вашего ребенка», — говорит доктор Ребекка Даймонд, доктор медицинских наук, педиатр и автор книги «Родитель как педиатр , ». Комбинезон. «Если ваш ребенок перегружен, но чувствует себя комфортно, и вас или вашего педиатра больше ничего не беспокоит, вполне нормально оставить его там». Конечно, и родители, и педиатры в равной мере знают, что тяжело слышать, как ваш ребенок сопит и кашляет, но важно понимать причины заложенности носа у младенцев, когда обращаться к врачу и, при необходимости, как удалить слизь из горла ребенка и нос естественно (и с минимальными слезами).
Комбинезон. «Если ваш ребенок перегружен, но чувствует себя комфортно, и вас или вашего педиатра больше ничего не беспокоит, вполне нормально оставить его там». Конечно, и родители, и педиатры в равной мере знают, что тяжело слышать, как ваш ребенок сопит и кашляет, но важно понимать причины заложенности носа у младенцев, когда обращаться к врачу и, при необходимости, как удалить слизь из горла ребенка и нос естественно (и с минимальными слезами).
«К сожалению, дети болеют. Это нормальная часть детства, особенно для младенцев в первый год пребывания в детском саду», — говорит Ромпер педиатр доктор Крупа Плейфорт, доктор медицинских наук, FAAP. «Частое и тщательное мытье рук, а также держать детей подальше от больных людей — или держать их дома, когда они больны, — могут иметь большое значение для сведения к минимуму их подверженности болезням, но могут не полностью предотвратить его».
Playforth объясняет, что почти все может привести к раздражению носовых ходов (и, следовательно, увеличению количества слизи), включая вирусную или бактериальную инфекцию, факторы окружающей среды, которые могут вызвать ринит (или заложенность носа), и рефлюкс, который может вызывают скопление слизистых выделений. Хотя она добавляет, что важно исключить или решить любые основные проблемы со здоровьем, которые могут способствовать заложенности носа и горла, само по себе это состояние довольно часто встречается у детей.
Хотя она добавляет, что важно исключить или решить любые основные проблемы со здоровьем, которые могут способствовать заложенности носа и горла, само по себе это состояние довольно часто встречается у детей.
Кроме того, небольшой затор часто может звучать как большой. «Многие дети младшего возраста, в частности, могут звучать очень заложенно из-за скопления слизи — не потому, что объем слизи чрезмерный, а потому, что у них крошечные носовые ходы, которые легче перекрыть», — добавляет Плейфорт. Она объясняет, что это становится менее проблематичным, поскольку размер проходов увеличивается, и ребенок может лучше их очищать. Даймонд также отмечает, что физиология дыхания младенцев — новорожденные дышат почти исключительно через нос — отличается от таковой у детей старшего возраста и взрослых, что делает нормальную гиперемию (с которой рождаются многие младенцы) гораздо более очевидной.
Но, несмотря на то, что это часто встречается у младенцев, заложенность носа «должна быть проверена педиатром или поставщиком медицинских услуг, если она вызывает проблемы с кормлением или сопровождается лихорадкой или раздражительностью», — советует педиатр д-р Сара Сиддики, доктор медицинских наук, FAAP. Младенцы в возрасте до 3 месяцев должны быть обследованы на наличие заложенности носа или кашля (и перед применением любых домашних средств или вмешательств, указанных ниже), а сохраняющиеся симптомы у детей старшего возраста также должны быть рассмотрены медицинским работником. По сути, если родитель вообще обеспокоен, осмотр вашего ребенка всегда является правильным курсом действий.
Младенцы в возрасте до 3 месяцев должны быть обследованы на наличие заложенности носа или кашля (и перед применением любых домашних средств или вмешательств, указанных ниже), а сохраняющиеся симптомы у детей старшего возраста также должны быть рассмотрены медицинским работником. По сути, если родитель вообще обеспокоен, осмотр вашего ребенка всегда является правильным курсом действий.
«Лучше всего сосредоточиться на уровне комфорта вашего ребенка», — советует Playforth. «Некоторые родители зацикливаются на удалении слизи ради удаления слизи — и чрезмерное удаление может вызвать раздражение и отек носовых ходов. Так что делайте ровно столько, сколько необходимо».
Конечно, очистка носовых ходов (после того, как убедитесь, что нет травм носа или кровотечения и что ребенок хорошо дышит) имеет смысл, «если у вашего ребенка густые выделения, которые мешают ему комфортно дышать или есть ( это то, что мы часто наблюдаем у маленьких детей, которых кормят грудью или из бутылочки) … или мешает ребенку спать», — говорит она. [Примечание: существует разница между шумным дыханием из-за заложенности носа и респираторным дистресс-синдромом. По словам Даймонда, признаки дыхательной недостаточности (учащенное дыхание, использование мышц для дыхания, что приводит к обнажению ребер, расширение носа или натяжение кожи на шее) или любые серьезные проблемы с дыханием (например, из-за бронхиолита).
[Примечание: существует разница между шумным дыханием из-за заложенности носа и респираторным дистресс-синдромом. По словам Даймонда, признаки дыхательной недостаточности (учащенное дыхание, использование мышц для дыхания, что приводит к обнажению ребер, расширение носа или натяжение кожи на шее) или любые серьезные проблемы с дыханием (например, из-за бронхиолита).
Итак, помимо того, что неопасная вирусная инфекция может пройти сама собой, вот что могут сделать лица, осуществляющие уход, чтобы удалить слизь и сделать своих малышей более комфортными.
Использование нелекарственных солевых капель Закапывание купленных в магазине нелекарственных солевых капель в крошечные носы — это форма искусства (дети обычно их ненавидят), но Сиддики говорит, что часто это лучший способ начать очищать слизь. скопление. На самом деле, чихание грязи после использования действительно полезно. «Использование солевых капель может уменьшить толщину слизи, облегчая ее самостоятельное очищение», — объясняет она, добавляя, что их можно вводить три-четыре раза в день по мере необходимости, и лица, осуществляющие уход, должны убедиться, что на упаковке четко указано 9. 0198 немедикаментозный . «Если заложенность носа не слишком густая и не вызывает других симптомов, таких как трудности с кормлением или сном, то можно позволить ей пройти естественным путем». Опять же, она отмечает, что использование этих и любых домашних вмешательств для детей в возрасте до 3 месяцев должно осуществляться только под наблюдением педиатра или поставщика медицинских услуг.
0198 немедикаментозный . «Если заложенность носа не слишком густая и не вызывает других симптомов, таких как трудности с кормлением или сном, то можно позволить ей пройти естественным путем». Опять же, она отмечает, что использование этих и любых домашних вмешательств для детей в возрасте до 3 месяцев должно осуществляться только под наблюдением педиатра или поставщика медицинских услуг.
Небольшая чистая груша для отсасывания (или назальный аспиратор, такой как популярный носовой аспиратор) — в сочетании с каплями физиологического раствора для разрыхления или разжижения слизи — может буквально помочь отсосать некоторое количество слизи. соплей, особенно перед кормлением или временем сна. Сиддики, тем не менее, подчеркивает, что извлечение слизи должно производиться осторожно. «Иногда чрезмерное использование шприца с грушей может вызвать раздражение носового прохода», — объясняет она. «Если носовой ход раздражается или краснеет, лучше продолжать использовать солевые капли в нос без использования шприца с грушей. Использование немедикаментозных мазей, таких как вазелин или аквафор, поможет снять раздражение кожи, вторичное по отношению к скоплению слизи в области носа».
Использование немедикаментозных мазей, таких как вазелин или аквафор, поможет снять раздражение кожи, вторичное по отношению к скоплению слизи в области носа».
Их может быть сложно чистить (и избавить их от бактерий очень важно), но увлажнитель с прохладным туманом, говорит Playforth, может помочь сохранить влажность воздуха и, следовательно, облегчить духоту . (Поддержание водного баланса у детей и отсутствие раздражителей в окружающей среде также помогают.) Playforth, тем не менее, предостерегает от использования «эфирных масел или другой ароматерапии, поскольку некоторые из этих продуктов вызывают бронхоспазм [сжатие дыхательных путей] и раздражение дыхательных путей, и они неэффективны».
visualspace/E+/Getty Images Как помочь естественным путем очистить горло ребенка от заложенности носа Выведение мокроты (часто более густых выделений из нижних дыхательных путей) и слизи из организма ребенка часто бывает сложной задачей, отмечает Playforth. Но есть способы сделать вашего ребенка более комфортным, если симптомы его беспокоят.
Но есть способы сделать вашего ребенка более комфортным, если симптомы его беспокоят.
«Постназальное затекание возникает из-за избытка слизи, которая уходит назад, а не выходит из ноздрей», — объясняет Плейфорт. «У младенцев это обычный способ выхода слизи, потому что они не могут высморкаться». Сиддики также отмечает, что постназальное затекание и последующий кашель могут быть вызваны «повышенным застоем из-за аденоидов, которые располагаются над миндалинами и могут стекать по задней стенке горла, вызывая раздражение и боль».
Что же делать? Playforth предлагает использовать солевые капли и, при необходимости, отсасывать нос, чтобы уменьшить количество постназального затекания, которое может возникнуть. И хотя сон с заложенностью носа часто приводит к недосыпанию (как у младенцев, так и у родителей), она напоминает воспитателям «не поднимать изголовье кровати [или] наклонять ребенка, пытаясь предотвратить постназальное затекание». в рекомендациях говорится о важности укладывания младенцев спать на плоскую поверхность и на спину.
в рекомендациях говорится о важности укладывания младенцев спать на плоскую поверхность и на спину.
Просто не существует простого способа удалить слизь из горла, но Playforth отмечает, что «гидратация поможет смыть липкую слизь, которая свисает из-за постназального затекания… и естественный механизм кашель также в какой-то степени способствует этому». Сиддики также объясняет, что даже небольшое количество прозрачных жидкостей (под медицинским наблюдением для детей младше 4 месяцев) поможет разжижить любую слизь в задней части горла.
Посидите с малышом в парной ванной Думайте об этом, как о спа-дне с ребенком и мной! Ну, не совсем так, но это натуральное средство для расщепления слизи является фаворитом среди педиатров. «Вдыхание пара может помочь разрушить некоторые из более густых выделений», — советует Плейфорт о том, как ослабить заложенность носа и горла. «Лучший способ сделать это — включить душ и подождать, пока зеркала в ванной не запотеют. Затем посидите в ванной с ребенком 10–15 минут». Плейфорт добавляет, что с точки зрения разжижения слизи «может помочь легкое растирание или похлопывание по спинке, особенно если вы также держите ребенка вертикально, но важно убедиться, что вы не трясете ребенка энергично».
Затем посидите в ванной с ребенком 10–15 минут». Плейфорт добавляет, что с точки зрения разжижения слизи «может помочь легкое растирание или похлопывание по спинке, особенно если вы также держите ребенка вертикально, но важно убедиться, что вы не трясете ребенка энергично».
Хотя Даймонд говорит, что «просто осторожное отсасывание изо рта с этими маленькими грушами нормально», она отмечает, что это может вызывать раздражение и часто в этом нет необходимости. , если это не рекомендовано педиатром. Плейфорт подчеркивает, что это нужно делать в щеку и ни в коем случае не возле горла.
Существуют ли противоотечные препараты, безопасные для детей? Короткий и длинный ответ — нет. Американская академия педиатрии (AAP) обычно не рекомендует такие лекарства детям до 6 лет, но в некоторых случаях врачи могут рекомендовать их детям от 4 до 6 лет, говорит Плейфорт. По словам Даймонда, «реальность такова, что они просто не работают и имеют много побочных эффектов».
Алмаз также предостерегает от компаний, которые продают свои лекарства как натуральные. «Мне просто нравится напоминать родителям, что все, что лечит что-либо, — это лекарство», — говорит она. «Если написано «натуральное» или «безрецептурное», это, вероятно, означает, что компания просто нашла лазейку, позволяющую пропустить тестирование FDA. Так что, опять же, я бы проконсультировалась с вашим педиатром».
Для детей старше 1 года (что важно, потому что до этого мед может быть опасен) Даймонд предлагает ложку меда как единственное лекарство от кашля для маленьких детей. «Это отличный способ помочь малышу с кашлем», — говорит она, добавляя, что это «настоящее научно доказанное средство от кашля».
Конечно, когда речь идет о младенцах и заложенности носа (за исключением каких-либо проблем или опасных предупреждающих знаков), Playforth напоминает воспитателям, что все, что вы делаете для удаления слизи, должно быть сделано для повышения уровня комфорта ребенка, а не только ради удаление слизи. Даймонд добавляет: «Иногда дети просто хотят спать и отдыхать, и они в безопасности, и они будут шуметь [во время дыхания], и через несколько дней им станет лучше».
Даймонд добавляет: «Иногда дети просто хотят спать и отдыхать, и они в безопасности, и они будут шуметь [во время дыхания], и через несколько дней им станет лучше».
Эксперты:
Доктор Ребекка Даймонд, доктор медицинских наук, педиатр больницы в Нью-Йорке, доцент кафедры педиатрии Колумбийского университета и автор книги «Родитель как педиатр»
Доктор Крупа Плейфорт, доктор медицины, FAAP, педиатр из Вирджинии и основатель Мама-педиатр
Доктор Сара Сиддики, доктор медицинских наук, FAAP, педиатр Медицинской группы Лангоне Хантингтон при Нью-Йоркском университете и клинический доцент кафедры педиатрии Детской больницы Лангон Хассенфельд при Нью-Йоркском университете в Нью-Йорке
Заложенность носа у младенцев (6–24 месяца)
Заложенность носа у младенцев или «заложенность носа» у младенцев обычно вызывается чем-либо, что вызывает воспаление тканей носа — обычно простудой, гриппом, синуситом или аллергией. В целом, заложенность носа у ребенка очень раздражает, и не о чем беспокоиться, но она действительно может повлиять на сон и привычки в еде. Нашим новорожденным с заложенным носом трудно кормить грудью или пить из бутылочки, когда ваш нос полностью заложен, потому что ребенок не может дышать через нос. Заложенность носа у новорожденных или младенцев может вызывать больше беспокойства, чем у наших детей старшего возраста, поэтому давайте выясним, что делать с заложенным носом у нашего младенца!
В целом, заложенность носа у ребенка очень раздражает, и не о чем беспокоиться, но она действительно может повлиять на сон и привычки в еде. Нашим новорожденным с заложенным носом трудно кормить грудью или пить из бутылочки, когда ваш нос полностью заложен, потому что ребенок не может дышать через нос. Заложенность носа у новорожденных или младенцев может вызывать больше беспокойства, чем у наших детей старшего возраста, поэтому давайте выясним, что делать с заложенным носом у нашего младенца!
Сегодня мы рассмотрим:
- Причины заложенности носа у ребенка
- Когда следует обратиться к врачу
- Как устранить заложенность носа у ребенка и помочь ему почувствовать себя более комфортно
- Солевой раствор для носа ребенка и советы о том, как прочистить нос ребенку нос
Что вызывает заложенность носа у нашего ребенка?
Как сказано выше, когда мы простужаемся или что-то подобное, наши носы воспаляются. Ткани, кровеносные сосуды и носовые полипы внутри вашего носа опухают от лишней жидкости, и это создает ощущение «наполнения» или «заложенности». У наших малышек носы такие крошечные! Так что небольшое воспаление для нас сильно отличается от их крошечного детского заложенного носа. И кажется ли, что ваш ребенок более перегружен ночью? Это не только назло вам, бедным, трудолюбивым родителям! Наши тела по-разному реагируют на аллергены ночью, и как бы ни была нам нужна гравитация, она бесполезна, когда речь идет о заложенном носе у ребенка ночью. Слизь накапливается и ей некуда деваться, что увеличивает заложенность носа.
Ткани, кровеносные сосуды и носовые полипы внутри вашего носа опухают от лишней жидкости, и это создает ощущение «наполнения» или «заложенности». У наших малышек носы такие крошечные! Так что небольшое воспаление для нас сильно отличается от их крошечного детского заложенного носа. И кажется ли, что ваш ребенок более перегружен ночью? Это не только назло вам, бедным, трудолюбивым родителям! Наши тела по-разному реагируют на аллергены ночью, и как бы ни была нам нужна гравитация, она бесполезна, когда речь идет о заложенном носе у ребенка ночью. Слизь накапливается и ей некуда деваться, что увеличивает заложенность носа.
Знаешь, что обычно бывает в возрасте 6 месяцев? Простуда. Знаете что еще? Прорезывание зубов. Отлично, я знаю. Еще одна загадка, интересно, с каким недугом столкнулся ваш малыш. Итак, бывает ли у детей заложен нос, когда у них режутся зубки? Обычно нет. Прорезывание зубов иногда может быть связано с насморком из-за воспаления рта и десен, но если у вашего ребенка вы видите заложенность носа, это, вероятно, обычная простуда. Хорошей новостью является то, что ни один из них не является поводом для беспокойства или поводом для обращения к педиатру, если только не возникают другие симптомы, которые мы вскоре обсудим.
Хорошей новостью является то, что ни один из них не является поводом для беспокойства или поводом для обращения к педиатру, если только не возникают другие симптомы, которые мы вскоре обсудим.
Заложенность носа у наших детей может протекать без каких-либо других симптомов, но часто заложенность носа у наших детей может сопровождаться другими симптомами.
- Runny nose (yep, we often get both!)
- Fever
- Irritability or fussiness
- Sleeplessness
- Coughing (possibly worse at night)
- Sneezing
- Decreased appetite or difficulty eating due to a stuffy nose
- Боль в горле
- Слезотечение
- Рвота или срыгивание
Какие симптомы заложенности носа беспокоят? Когда мы должны обратиться за медицинской помощью?
- Если вашему малышу меньше 3 месяцев, поговорите с врачом как можно раньше. У наших маленьких парней дела идут быстро, лучше перестраховаться, чем потом сожалеть!
- Если симптомы длятся более 10 дней.

- Боль в пазухах или давление в пазухах вместе с симптомами. Наши крошечные малыши не смогут сказать нам об этом, поэтому вам придется использовать свой мамин радар, чтобы определить, есть ли у них головная боль или боль в носовых пазухах, которые не кажутся вам нормальными.
- Боль в ушах. Накопление из-за заложенности носа подвергает наших детей риску ушной инфекции, поэтому, если кажется, что они хватают или лапают это ухо, хотя они более суетливы, чем обычно, позвоните врачу.
- Признаки обезвоживания (сухость во рту, не так много мокрых подгузников)
- Желтая или зеленая липкость/выделения из глаз.
- Иногда наши малыши срыгивают или рвут из-за стекающей в горло слизи или чрезмерного плача. Это может быть нормально. Если он когда-либо окрашен кровью или вы чувствуете, что это связано с чем-то другим (пищевая непереносимость, желудочно-кишечный тракт и т. д.), позвоните своему врачу.
- Если вы когда-нибудь подозреваете, что это не связано с простудой или вирусом, обратитесь к врачу.
 Возможно, это связано с аллергией или с чем-то более серьезным. Следите за своей интуицией!
Возможно, это связано с аллергией или с чем-то более серьезным. Следите за своей интуицией! - Лихорадка в зависимости от возраста: 0-3 месяца: >100,4℉; 3-24 месяца: >102℉; 2 года+: >104℉
- Если у вашего ребенка хрипы или проблемы с дыханием, обратитесь в отделение неотложной помощи.
Существует также миф, что зеленые или желтые выделения означают, что у нас бактериальная инфекция и нужны антибиотики. Это МОЖЕТ быть правдой, но не всегда. Один трюк: он НАЧИНАЕТ зеленым или желтым прямо у ворот? Это может быть признаком бактериальной инфекции или синусита. Но если сначала он становится прозрачным, а потом становится густым и красочным, скорее всего, это вирусная инфекция, с которой борется организм вашего ребенка. Дай пять, Боди!
Что мы можем сделать, чтобы облегчить заложенность носа у нашего ребенка?
- Увеличьте количество жидкости! Это самое важное, что вы можете сделать, так как это разжижает слизь и помогает нам вывести ее!
- Всасывающая груша, капли или спреи.
 Вы можете использовать солевой спрей или капли в нос, чтобы разжижить слизь, а затем использовать шприц с грушей, чтобы очистить их крошечный нос. (Назальная аспирационная груша или назальный аспиратор для младенцев — отличные варианты.) Несколько раз в день достаточно для отсасывания и очистки слизи; мы не хотим вызывать дополнительное раздражение носовых ходов. (Мы рассмотрим краткое практическое руководство ниже.)
Вы можете использовать солевой спрей или капли в нос, чтобы разжижить слизь, а затем использовать шприц с грушей, чтобы очистить их крошечный нос. (Назальная аспирационная груша или назальный аспиратор для младенцев — отличные варианты.) Несколько раз в день достаточно для отсасывания и очистки слизи; мы не хотим вызывать дополнительное раздражение носовых ходов. (Мы рассмотрим краткое практическое руководство ниже.) - Увлажнители холодного тумана. Еще один способ увлажнить слизь — увлажнить воздух.
- Нанесите защитную мазь для кожи (например, Аквафор) вокруг ноздрей, чтобы предотвратить раздражение или растрескивание. Очень тонкий слой и хочу подчеркнуть — вокруг, а не В носу.
- Мойте руки каждый раз, когда вы помогаете своему малышу избавиться от микробов. И помойте им ручки!
- Ибупрофен или тайленол при дискомфорте. Детские лекарства от заложенности носа, такие как безрецептурные спреи от кашля и простуды или назальные спреи, не рекомендуются нашим детям, потому что они не были проверены или проверены с медицинской точки зрения.
 Вместо этого сосредоточьтесь на средствах от заложенности у ребенка! (Помните: никакого ибупрофена для детей младше 6 месяцев и никаких лекарств для детей младше 3 месяцев — позвоните врачу!)
Вместо этого сосредоточьтесь на средствах от заложенности у ребенка! (Помните: никакого ибупрофена для детей младше 6 месяцев и никаких лекарств для детей младше 3 месяцев — позвоните врачу!)
назальный аспиратор для младенцев
- Младенцам легче использовать солевые капли в нос. Для детей младшего возраста и старше можно использовать солевые спреи. Оба варианта помогают ослабить слизь и вывести ее в нос, что облегчает ее удаление путем вытирания, отсасывания или сдувания у детей старшего возраста.
- Закапайте по 2-3 капли или спрея в каждую ноздрю. Ваш ребенок может чихать или кашлять при этом — это нормально, и это может помочь очистить нос!
- Если вы выбрали грушу для назального отсоса, убедитесь, что вы сначала сжимаете грушу, чтобы избавиться от воздуха, и держите ее сжатой, пока вы вставляете конец шприца с грушей в ноздрю ребенка. Не заходите слишком далеко, иначе это вызовет раздражение носового прохода. Оказавшись в ноздре, отпустите шприц с грушей, чтобы впустить воздух обратно.
 Это создаст вакуум и с воздухом втянет слизь в грушу.
Это создаст вакуум и с воздухом втянет слизь в грушу. - Если вы выбрали назальный аспиратор для младенцев, поместите мягкий наконечник в ноздрю ребенка — опять же, не слишком далеко. Затем вы будете вдыхать через мундштук (представьте: пить через соломинку), и слизь попадет в фильтр (слава Богу).
Неприятно смотреть, когда твоя маленькая любовь несчастна. А потом вы добавляете буги-вуги и меньше сна, и это заставляет вас молиться о более здоровых днях. Вы доберетесь туда! Доверяйте своим инстинктам, и если все в порядке (хотя и неудобно), пусть все идет своим чередом. И не выходите из дома без салфеток, они вам понадобятся!
Здоровье вашего ребенка – Материнство имеет значение Дорсет
Перейти к содержимомуЗдоровье вашего ребенкаTom Gamwell2023-01-24T09:42:32+00:00
Уход за новорожденным может быть нервным. Они не могут сказать вам, что им нужно, или что-то не так, и большинство новых родителей находят это весьма обескураживающим. Со временем вы научитесь понимать сигналы кормления вашего ребенка, и у него разовьются разные крики, которые помогут вам понять, что ему нужно.
Со временем вы научитесь понимать сигналы кормления вашего ребенка, и у него разовьются разные крики, которые помогут вам понять, что ему нужно.
В первые несколько недель и месяцев может быть очень трудно сказать, что ваш ребенок болен, особенно если это ваш первый ребенок, и вы не уверены, что нормально. В этом разделе вы найдете много информации о распространенных проблемах со здоровьем у новорожденных и о том, когда вам следует обратиться за помощью.
ЖелтухаЗагрузить Руководство для родителей по неонатальной желтухе
Желтуха у новорожденных встречается часто. Вызывает пожелтение кожи лица и верхней части туловища, а иногда и белков глаз. Желтуха обычно появляется, когда ребенку 2-3 дня, хотя может проявиться и позже.
Новорожденные имеют большое количество эритроцитов, которые часто расщепляются и заменяются новыми. Этот процесс производит желтое вещество, называемое билирубином, которое обычно расщепляется печенью. У многих новорожденных печень недостаточно зрелая, чтобы перерабатывать билирубин, поэтому он накапливается, вызывая желтуху. Это обычно улучшается и проходит к тому времени, когда им около двух недель, хотя это может занять больше времени, особенно если ваш ребенок родился недоношенным.
Этот процесс производит желтое вещество, называемое билирубином, которое обычно расщепляется печенью. У многих новорожденных печень недостаточно зрелая, чтобы перерабатывать билирубин, поэтому он накапливается, вызывая желтуху. Это обычно улучшается и проходит к тому времени, когда им около двух недель, хотя это может занять больше времени, особенно если ваш ребенок родился недоношенным.
Желтуха обычно проходит сама по себе, но некоторым детям требуется лечение в больнице.
Если вы считаете, что у вашего ребенка желтуха, важно поговорить с акушеркой. Обращайте внимание на желтизну кожи или глаз или на бледный/белый стул. Желтуха может вызвать у детей сонливость и отказ от еды, что может привести к обезвоживанию организма, поэтому очень важно кормить ребенка каждые три часа, по крайней мере, если вы подозреваете, что у вашего ребенка желтуха.
Вам следует позвонить своему врачу общей практики (ВОП) или акушерке, если:
- Желтуха, кажется, ухудшается
- Вы изо всех сил пытаетесь разбудить своего ребенка
- Они отказываются кормить
- У них меньше мокрых и грязных подгузников, чем вы думаете
- Белки их глаз выглядят желтыми
- У них светлый или белый стул
NHS UK, рекомендации NHS UK по подгузникам
Сыпь0682 Проблемы с кожей и сыпь Кожа новорожденного очень нежная и чувствительная. Есть много вещей, которые могут вызвать проблемы с кожей или сыпь у детей, и может быть трудно понять, что происходит. У NHS UK есть полезный визуальный справочник по сыпи, который может помочь вам идентифицировать сыпь, но если вы вообще не уверены в причине или беспокоитесь о здоровье своего ребенка, вам следует обратиться за советом к своему врачу общей практики или акушерке.
Есть много вещей, которые могут вызвать проблемы с кожей или сыпь у детей, и может быть трудно понять, что происходит. У NHS UK есть полезный визуальный справочник по сыпи, который может помочь вам идентифицировать сыпь, но если вы вообще не уверены в причине или беспокоитесь о здоровье своего ребенка, вам следует обратиться за советом к своему врачу общей практики или акушерке.
Обратитесь в Службу неотложной помощи (A&E) или позвоните по номеру 999 если у вашего ребенка сыпь и следующие симптомы:
- Он кажется более чувствительным к свету
- Они кричат пронзительно или слабо и не успокаиваются
- Они очень горячие или очень холодные на ощупь
- У них припадок или судороги
- Сыпь не исчезает, если плотно прижать прозрачное стекло к коже
Во избежание обезвоживания детей необходимо регулярно кормить. Если они не получают достаточного количества молока, они могут довольно быстро обезвоживаться.
Если у вашего ребенка наблюдаются какие-либо из следующих симптомов обезвоживания, вам следует обратиться к врачу общей практики, 111 или обратиться в отделение неотложной помощи, если вы очень обеспокоены:
- Мягкое место (роднички) на голове впало
- Их рот или губы очень сухие
- Их моча очень темная или содержит кристаллы уратов
- Их кожа выглядит покрытой пятнами или пятнами
- Их руки или ноги очень холодные
- У них не было мокрого подгузника в течение 12 часов
- Они отказываются от молока
- Они очень вялые или их трудно разбудить
Если у вашего ребенка запор, это означает, что он изо всех сил пытается какать . Симптомы запора у новорожденных включают:
- Много хрипов и натуживания, даже если после этого в их подгузнике нет po
- Маленькие твердые комочки какашек в подгузнике
- Использование менее трех грязных подгузников в неделю, если ребенок питается смесью, или менее одного грязного подгузника в неделю при грудном вскармливании
- Очень вонючий ветер и какашки
- Потеря аппетита
- Их живот кажется опухшим и твердым
У Start4Life есть несколько отличных советов по лечению запоров в домашних условиях, но если ситуация не улучшается или вы обеспокоены, вам следует обратиться за советом к своему врачу общей практики.
Может быть трудно сказать, есть ли у вашего новорожденного диарея, так как детские какашки обычно жидкие и жидкие. Если у вашего ребенка грязные подгузники, которые более водянистые, чем обычно, у него может быть диарея, и вам следует обратить внимание на признаки обезвоживания, кровь или слизь в стуле вашего ребенка или рвоту.
Диарея у младенцев может быть вызвана различными факторами, такими как:
- Вирус, особенно ротавирус
- Аллергия, такая как АБКМ (аллергия на белок коровьего молока) или что-либо в вашем рационе, если вы кормите грудью
- Неправильно составленная формула
- Пищевое отравление
- Антибиотики или другие лекарства
- Основная проблема со здоровьем
Ваш ребенок получит вакцину против ротавируса в возрасте 8 и 12 недель, так как это наиболее частая причина диареи и рвоты у младенцев. У некоторых детей после введения этой вакцины возникает легкая диарея.
Если у вашего ребенка диарея, важно убедиться, что он регулярно получает жидкость, чтобы предотвратить обезвоживание, поэтому продолжайте кормить его грудным молоком или смесью. Если вашему ребенку не становится лучше или он отказывается от молока, обратитесь за советом к своему врачу общей практики или акушерке. Не давайте ребенку лекарство от диареи.
У NHS UK есть советы о том, как лечить диарею и когда обращаться за медицинской помощью, но всегда звоните своему врачу общей практики или акушерке, если вы обеспокоены.
Аллергия на белок коровьего молока (АБМК) и другие аллергии Некоторые дети рождаются с аллергией на коровье молоко. Это не то же самое, что непереносимость лактозы, которая очень редко встречается у детей. В основном он поражает детей, находящихся на искусственном вскармливании, хотя в некоторых случаях он может поражать детей, находящихся на грудном вскармливании, если вы употребляете молочные продукты как часть своего рациона.
АБКМ является наиболее распространенной аллергией у младенцев, но у них также может быть аллергия на сою или другие аллергены, попадающие в грудное молоко.
Симптомы аллергии могут варьироваться от легких до тяжелых и включают:
- Диарея
- Рвота
- Зеленые или слизистые экскременты
- Экзема и другие высыпания
- Сильная пеленочная сыпь
- Рефлюкс
- Проблемы с дыханием
Эти симптомы не означают, что у вашего ребенка аллергия, но если вы обеспокоены, вам следует обратиться к врачу общей практики. Они могут посоветовать вам попробовать исключающую диету, если вы кормите грудью, или попробовать специальную смесь, если вы кормите из бутылочки, или направить вас на тест на аллергию.
Подробнее о CMPA.
КоликиКонсультации NHS UK по коликам.
Простуда и заложенность носа Взрослым неприятно, когда насморк или заложен нос, но еще тяжелее для младенцев. Младенцы не могут сморкаться или дышать через рот, и им также намного труднее есть и спать, когда их носы заложены.
Младенцы не могут сморкаться или дышать через рот, и им также намного труднее есть и спать, когда их носы заложены.
Заложенность носа у младенцев обычно вызвана простудой, но также может быть вызвана аллергией, увеличением аденоидов или другими проблемами.
Есть несколько вещей, которые вы можете сделать, чтобы помочь вашему ребенку, если у него заложен нос:
- Солевые назальные спреи или капли могут помочь разжижить засохшие выделения из носа
- Назальный аспиратор поможет очистить нос ребенка от соплей
- Пар может облегчить заложенность носа — горячий душ и сидение с ребенком в ванной могут помочь
- Если вашему ребенку больше 2 месяцев и у него температура или кажется, что он испытывает боль, вы можете дать парацетамол для младенцев (обратитесь за советом к фармацевту и всегда следуйте дозировке для возраста вашего ребенка, указанной на упаковке)
Никогда не давайте ребенку лекарства от кашля или простуды. В аптеках можно приобрести ментол и испарители, но вы всегда должны проверять упаковку, так как некоторые из них не подходят для маленьких детей.
В большинстве случаев заложенность носа пройдет, но если у вашего ребенка есть какие-либо из следующих симптомов, вам следует проконсультироваться с врачом общей практики, акушеркой или по номеру 111:
- Вашему ребенку приходится тяжело дышать, следите за движениями в животике вашего ребенка при дыхании, ноздри раздуваются или кожа вокруг его ребер и у основания горла втягивается
- Вашему ребенку очень жарко или холодно на ощупь
- Ваш ребенок не хочет или не может есть
- У вашего ребенка меньше мокрых или грязных подгузников, чем обычно
- Ваш ребенок хрипит или кряхтит при дыхании
- У вашего ребенка припадок или судороги
- Вашему ребенку не становится лучше
- У вашего ребенка постоянно заложен нос/проблемы с дыханием, даже если в остальном он здоров
Бронхиолит — это распространенная инфекция нижних дыхательных путей, поражающая младенцев и детей младше 2 лет.
В большинстве случаев заболевание протекает в легкой форме и проходит в течение 2–3 недель без необходимости лечения, хотя у некоторых детей наблюдаются тяжелые симптомы, и им требуется стационарное лечение.
Ранние симптомы бронхиолита подобны симптомам обычной простуды, например, насморк и кашель.
Дальнейшие симптомы обычно развиваются в течение следующих нескольких дней, в том числе:
- небольшая высокая температура (лихорадка)
- сухой и упорный кашель
- трудности с кормлением
- учащенное или шумное дыхание (хрипы)
Большинство случаев бронхиолита несерьезны, но обратитесь к врачу общей практики или позвоните в NHS 111 , если:
- вы беспокоитесь о своем ребенке
- ваш ребенок съел меньше половины своей обычной дозы за последние 2 или 3 кормления, или у него был сухой подгузник в течение 12 часов или более
- у вашего ребенка постоянно высокая температура 38°С или выше
- ваш ребенок кажется очень усталым или раздражительным
Наберите 999 для вызова скорой помощи, если:
- у вашего ребенка проблемы с дыханием
- язык или губы вашего ребенка синие
- у вашего ребенка длительные паузы в дыхании
Что вызывает бронхиолит?
Бронхиолит вызывается вирусом, известным как респираторно-синцитиальный вирус (RSV), который распространяется через крошечные капли жидкости при кашле или чихании инфицированного человека.
Инфекция вызывает инфицирование и воспаление мельчайших дыхательных путей в легких (бронхиол).
Воспаление уменьшает количество воздуха, поступающего в легкие, что затрудняет дыхание.
Лечение бронхиолита
Не существует лекарства, убивающего вирус, вызывающий бронхиолит, но инфекция обычно проходит в течение 2 недель без необходимости лечения.
За большинством детей можно ухаживать дома так же, как и за простудой.
Убедитесь, что ваш ребенок получает достаточно жидкости, чтобы избежать обезвоживания. Вы можете дать младенцам парацетамол или ибупрофен, чтобы снизить их температуру, если лихорадка их беспокоит.
Примерно от 2 до 3% детей, у которых развился бронхиолит в течение первого года жизни, нуждаются в госпитализации, поскольку у них развиваются более серьезные симптомы, такие как затрудненное дыхание.
Это чаще встречается у недоношенных детей (родившихся до 37-й недели беременности) и у детей, рожденных с заболеваниями сердца или легких.
Профилактика бронхиолита
Предотвратить бронхиолит очень сложно, но есть шаги, которые вы можете предпринять, чтобы снизить риск заражения вашего ребенка и помочь предотвратить распространение вируса.
Вы должны:
- чаще мойте руки себе и ребенку
- регулярно мыть или протирать игрушки и поверхности
- держать инфицированных детей дома, пока их симптомы не улучшатся
- держать новорожденных подальше от людей с простудой или гриппом
- избегайте курения рядом с ребенком и не позволяйте другим курить рядом с ним
Некоторым детям с высоким риском развития тяжелого бронхиолита могут ежемесячно вводить антитела, которые помогают снизить тяжесть инфекции.
Подробнее читайте в рекомендациях NHS UK по бронхиолиту.
Рефлюкс Рефлюкс – это когда ребенок сосет молоко или болеет во время или вскоре после кормления. Это очень распространено и обычно проходит само по себе.
Проверьте, нет ли у вашего ребенка рефлюкса
Рефлюкс обычно начинается до того, как ребенку исполнится 8 недель, и становится лучше к тому времени, когда ему исполняется 1 год.
Симптомы рефлюкса у младенцев включают:
- лактация или недомогание во время или вскоре после кормления
- кашель или икота при кормлении
- сбит с толку во время кормления
- проглатывание или сглатывание после отрыжки или кормления
- плачу и не успокаиваюсь
- не прибавляют в весе, так как им не хватает еды
Причины рефлюкса
Рефлюкс возникает из-за того, что мышцы у основания пищевода вашего ребенка не полностью развиты, поэтому молоко может легко вернуться.
Мышцы вашего ребенка будут развиваться по мере взросления, и они должны вырасти из этого.
вещей, которые вы можете попробовать, чтобы облегчить рефлюкс у младенцев
Обычно вашему ребенку не нужно обращаться к врачу, если у него рефлюкс, если он счастлив, здоров и набирает вес.
Сделать
- обратиться к патронажной сестре за советом и поддержкой
- получить совет о положении ребенка при грудном вскармливании или о том, как кормить ребенка из бутылочки
- держите ребенка вертикально во время кормления и как можно дольше после кормления
- чаще давайте детям на искусственном вскармливании меньше пищи
- убедитесь, что ваш ребенок спит ровно на спине (он не должен спать на боку или на животе)
Не делайте этого
- Не изменяйте свой рацион, если вы кормите грудью
- не поднимайте изголовье кроватки или корзины Моисея
Несрочный совет: обратитесь к врачу общей практики, если состояние вашего ребенка:
- не улучшается после 2 недель попыток облегчить рефлюкс
- впервые заболевают рефлюксом после того, как им исполнилось 6 месяцев
- старше 1 и все еще имеет рефлюкс
- не набирает вес или теряет вес
Срочный совет: попросите о срочном приеме у врача общей практики или позвоните по номеру 111, если ваш ребенок:
- имеет зеленый или желтый цвет или кровь в нем
- имеет кровь в фекалиях
- имеет опухший или болезненный живот
- имеет очень высокую температуру или чувствует жар или озноб
- продолжает болеть и не может сдерживать жидкость
- имеет диарею, которая длится более недели
- не перестанет плакать и очень огорчен
- отказывается кормить
Если врач общей практики считает, что причиной болезни вашего ребенка является что-то еще, он может отправить вашего ребенка на обследование в больницу к специалисту.
Лечение рефлюкса у детей
Врач общей практики или специалист может порекомендовать некоторые методы лечения рефлюкса.
Если ваш ребенок находится на искусственном вскармливании, вам могут дать:
- порошок, смешанный со смесью для загущения
- предварительно сгущенная молочная смесь
Если порошок-загуститель не помогает или ваш ребенок находится на грудном вскармливании, врач общей практики или специалист может порекомендовать лекарства, которые препятствуют выработке желудочного сока вашего ребенка.
Подробнее читайте в рекомендациях NHS UK по рефлюксу.
Роднички (мягкое место) Когда ваш ребенок родится, его череп не полностью срастется. На их голове будет два родничка (также известные как мягкие пятна) — одно большое ромбовидное пятно возле передней части головы и меньшее рядом с затылком. Они будут постепенно уменьшаться по мере того, как ваш ребенок растет и череп срастается, и обычно исчезают к первому дню рождения вашего ребенка.
Если мягкое место вашего ребенка впало или выпячено, важно немедленно обратиться к врачу общей практики, так как это может быть признаком болезни.
Дети с ограниченными возможностямиЕсли ваш ребенок имеет инвалидность, поговорите с людьми о своем самочувствии, а также о здоровье и будущем вашего ребенка.
Ваш врач общей практики, врач для новорожденных (неонатолог), детский врач (педиатр) или патронажная сестра могут вам помочь.
Перечисленные здесь организации могут предложить помощь и совет:
- Bliss – дать совет родителям недоношенных и больных детей, в том числе позаботиться о своем психическом здоровье
- Связаться с семьей – для семей с детьми-инвалидами
- Жизнь стала проще – советы по всем видам бытового оборудования для взрослых и детей с ограниченными возможностями
- Genetic Alliance UK – поддержка лиц, страдающих генетическим заболеванием
- Поддержка стрептококков группы B — профилактика инфекции, вызванной стрептококком группы B, у новорожденных
- Разум — для улучшения психического здоровья
Персонал больницы должен объяснить, какое лечение получает ваш ребенок и почему. Если они не говорят вам, спросите их.
Если они не говорят вам, спросите их.
Важно, чтобы вы понимали, что происходит, чтобы вы могли работать вместе, чтобы обеспечить вашему ребенку наилучший уход.
Для проведения некоторых видов лечения требуется ваше согласие, и врачи обсудят это с вами.
Вполне естественно волноваться, если вашему ребенку требуется особый уход. Поговорите о любых опасениях или беспокойствах с персоналом больницы. Больницы часто имеют свои собственные службы консультирования или поддержки, а ряд благотворительных организаций предоставляют службы поддержки и консультаций.
Консультации Национальной службы здравоохранения Великобритании по детям с ограниченными возможностями.
Новорожденные с повышенным риском развития дисплазии тазобедренных суставов Вас попросят привести ребенка на ультразвуковое сканирование (УЗИ) тазобедренных суставов в течение первых 4-6 недель после его рождения. USS используется для определения «зрелости» тазобедренных суставов младенца. Тазобедренные суставы представляют собой шарнирное соединение. Розетка, в идеале, чашеобразная. Незрелый тазобедренный сустав не будет иметь чашеобразной впадины; он более мелкий, поэтому соединение менее стабильное/надежное. Незрелое бедро описывается как диспластическое, и это состояние называется дисплазией бедер, связанной с развитием (DDH).
Тазобедренные суставы представляют собой шарнирное соединение. Розетка, в идеале, чашеобразная. Незрелый тазобедренный сустав не будет иметь чашеобразной впадины; он более мелкий, поэтому соединение менее стабильное/надежное. Незрелое бедро описывается как диспластическое, и это состояние называется дисплазией бедер, связанной с развитием (DDH).
Ваш ребенок был осмотрен педиатром или практикующим врачом-специалистом, и никаких отклонений от нормы обнаружено не было, а его бедра кажутся стабильными, хотя это обследование не выявляет все степени незрелости тазобедренных суставов. Есть несколько других факторов, которые увеличивают риск рождения вашего ребенка со степенью DDH. К ним относятся:-
· Ягодичное предлежание
· Масса тела при рождении более 4,5 кг
· Семейный анамнез DDH
· Наличие косолапости
· Слепые дети
Если у вашего ребенка есть какие-либо из этих факторов риска, вам сообщат о них и дадут объяснение.
Есть несколько простых способов ухода за ребенком, которые могут помочь защитить его бедра от долговременной незрелости и способствовать нормальному развитию яичка и впадины. Правильное положение и время увеличивают шансы на то, что бедра вашего ребенка созреют правильно.
Правильное положение и время увеличивают шансы на то, что бедра вашего ребенка созреют правильно.
Позиционирование: что можно и чего нельзя делать
Можно: уложите ребенка спать на спину. Их ноги должны естественным образом сгибаться в коленях и «падать» наружу.
Делайте – носите ребенка так, чтобы его ноги были разведены в стороны, колени снова согнуты и направлены наружу.
Что делать: одевайте ребенка в свободную одежду, чтобы его ножки могли свободно двигаться наружу.
Можно: кладите ребенка на животик, когда он не спит.
Сделать – сменить подгузник ребенку, приподняв его попку, подняв его под поясницу.
Не пеленать ребенка, ноги вместе.
Не следует – кладите ребенка спать на бок.
Не следует менять подгузник ребенку, поднимая его ногой. Это потянет тазобедренный сустав с этой стороны в неблагоприятное положение.
Когда следует обратиться за советом к патронажной патронажной сестре или терапевту
Если у вашего ребенка наблюдаются какие-либо из этих признаков, обязательно обратитесь за консультацией:
· ограничение движения одной или обеих ног при смене подгузника
· 1 нога волочится сзади другой, когда они ползают
· одна нога кажется длиннее другой
· неровные кожные складки на ягодицах или бедрах
· хромота, ходьба на носочках или развитие ненормальной «переваливающейся» походки
· неспособность выполнять нагрузку, когда вы обычно этого ожидаете
Подробнее о DDH здесь
Игра и физическое развитие Младенцы должны быть активными в течение дня, каждый день, различными способами, включая интерактивную деятельность на полу.
Время на животе — отличный способ помочь малышу укрепить мышцы, необходимые для сидения, катания и ползания, но убедитесь, что вы делаете это, когда вы оба полностью проснулись и можете внимательно наблюдать. Младенцы не должны спать на животике.
Постарайтесь увеличить время, проведенное на животе не менее 30 минут в течение дня, но вы можете начать с очень коротких промежутков времени, проводимых на животе. Поначалу время на животе может быть непривычным для младенцев, но его можно постепенно увеличивать, начиная с минуты или двух, по мере того, как ваш ребенок привыкает к этому.
Поощряйте вашего ребенка быть физически активным, самостоятельно тянитесь и хватайте себя, тяните и толкайте себя, двигайте головой, телом и конечностями во время повседневных дел и во время игры на полу под присмотром.
Каждый ребенок развивается на разных стадиях. Если ваш ребенок не готов к некоторым видам деятельности, ничего страшного. Вы можете пересмотреть в другой раз.
- Информация NCT о времени на животе
- Time 2 Move Физические игровые идеи для детей от 0 до 12 месяцев
Когда ваш ребенок научится двигаться, поощряйте его быть как можно более активным в безопасной игровой среде под присмотром. Малыши (1-2 года) должны проводить не менее 3 часов в день, занимаясь различными видами деятельности, но лучше больше, чтобы поддержать их здоровье и развитие. Это может включать легкую активность, такую как вставание, передвижение, катание и игра, а также более энергичную деятельность, такую как прыжки, прыжки, бег и прыжки.
Когда ваш ребенок достигнет дошкольного возраста (3-4 года), 180 минут активности должны включать не менее 60 минут умеренной или высокой интенсивности.
Дети в возрасте до 5 лет не должны оставаться бездействующими в течение длительного времени, кроме случаев, когда они спят. Важно избегать длительного просмотра телевизора, поездок на машине, автобусе или поезде или привязывания к детской коляске, чтобы обеспечить наилучшие шансы на хорошее здоровье и развитие.
Если вы чувствуете беспокойство, лучше проверить вашего ребенка. Если вы заметили какие-либо из этих симптомов у вашего ребенка, вам следует немедленно связаться с акушеркой, терапевтом или по номеру 111:
- Ваш ребенок не хочет есть или испытывает трудности с кормлением
- Ваш ребенок вялый, и его довольно трудно разбудить
- У вашего ребенка температура выше 37,5°C или ниже 36,5°C
- Ваш ребенок кряхтит, дышит очень быстро или его дыхание затруднено (вы можете видеть, как натягивается кожа вокруг его ребер, его ноздри раздуваются или желудок втягивается, когда он дышит)
- У вашего ребенка бывают длительные паузы в дыхании, когда он бодрствует или спит
- У вашего ребенка пронзительный плач, слабый плач или вы вообще не можете их успокоить
- У вашего ребенка развивается желтуха (внутренняя ссылка) в течение 24 часов после рождения
- Желтуха вашего ребенка усугубляется (желтуха может вызвать вялость, пожелтение глаз, нежелание есть, меньшее количество мокрых или грязных подгузников и бледный или белый стул)
- Ваш ребенок не выделил меконий (первый стул ребенка, очень темный и похожий на смолу) в течение 24 часов после рождения
- Ваш ребенок не носил мокрый подгузник в течение 12 часов
- У вашего ребенка появилась сыпь по всему телу
- Мягкое место на голове вашего ребенка впалое или выпуклое
Вам следует позвонить по номеру 999 или обратиться в отделение неотложной помощи, если у вашего ребенка есть какие-либо из следующих симптомов:
- Ваш ребенок вялый и не отвечает
- Вы не можете разбудить ребенка
- Ваш ребенок очень чувствителен к свету
- У вашего ребенка синеватый оттенок губ или вокруг рта
- У вашего ребенка сыпь от булавочных уколов, которая не исчезает, когда прозрачное стекло плотно прижимается к коже
- Ваш ребенок чувствует себя аномально холодным на ощупь
- Кожа вашего ребенка имеет крапчатую или синеватую окраску
- У вашего ребенка припадок или судороги
Прививки
Прививки ребенку обычно делают в возрасте 8, 12 и 16 недель, а также в возрасте 12 месяцев.
