Содержание
Информио
×Неверный логин или пароль
×Все поля являются обязательными для заполнения
×Сервис «Комментарии» — это возможность для всех наших читателей дополнить опубликованный на сайте материал фактами или выразить свое мнение по затрагиваемой материалом теме.
Редакция Информио.ру оставляет за собой право удалить комментарий пользователя без предупреждения и объяснения причин. Однако этого, скорее всего, не произойдет, если Вы будете придерживаться следующих правил:
- Не стоит размещать бессодержательные сообщения, не несущие смысловой нагрузки.
- Не разрешается публикация комментариев, написанных полностью или частично в режиме Caps Lock (Заглавными буквами). Запрещается использование нецензурных выражений и ругательств, способных оскорбить честь и достоинство, а также национальные и религиозные чувства людей (на любом языке, в любой кодировке, в любой части сообщения — заголовке, тексте, подписи и пр.)
 Например, обсуждать преимущества употребления того или иного вида наркотиков; утверждать, что они якобы безвредны для здоровья.
Например, обсуждать преимущества употребления того или иного вида наркотиков; утверждать, что они якобы безвредны для здоровья.- Запрещается обсуждать способы изготовления, а также места и способы распространения наркотиков, оружия и взрывчатых веществ.
- Запрещается размещение сообщений, направленных на разжигание социальной, национальной, половой и религиозной ненависти и нетерпимости в любых формах.
- Запрещается размещение сообщений, прямо либо косвенно призывающих к нарушению законодательства РФ. Например: не платить налоги, не служить в армии, саботировать работу городских служб и т.д.
- Запрещается использование в качестве аватара фотографии эротического характера, изображения с зарегистрированным товарным знаком и фотоснимки с узнаваемым изображением известных людей. Редакция оставляет за собой право удалять аватары без предупреждения и объяснения причин.
- Запрещается публикация комментариев, содержащих личные оскорбления собеседника по форуму, комментатора, чье мнение приводится в статье, а также журналиста.

Претензии к качеству материалов, заголовкам, работе журналистов и СМИ в целом присылайте на адрес
×Информация доступна только для зарегистрированных пользователей.
×Уважаемые коллеги. Убедительная просьба быть внимательнее при оформлении заявки. На основании заполненной формы оформляется электронное свидетельство. В случае неверно указанных данных организация ответственности не несёт.
Малый таз — это… Что такое Малый таз?
плоскость входа в малый таз — (planum introitus pelvis) плоскость, проводимая через верхний край лонного сочленения, безымянные линии и мыс; разделяет большой и малый таз; входит в классическую систему плоскостей, применяемую в акушерстве … Большой медицинский словарь
Таз в целом — Таз, pelvis, представлен двумя тазовыми костями, крестцом и копчиком, а также лобковым симфизом, которые, будучи соединены между собой суставами, связками и двумя запирательными перепонками, образуют полость таза, cavitas pelvis.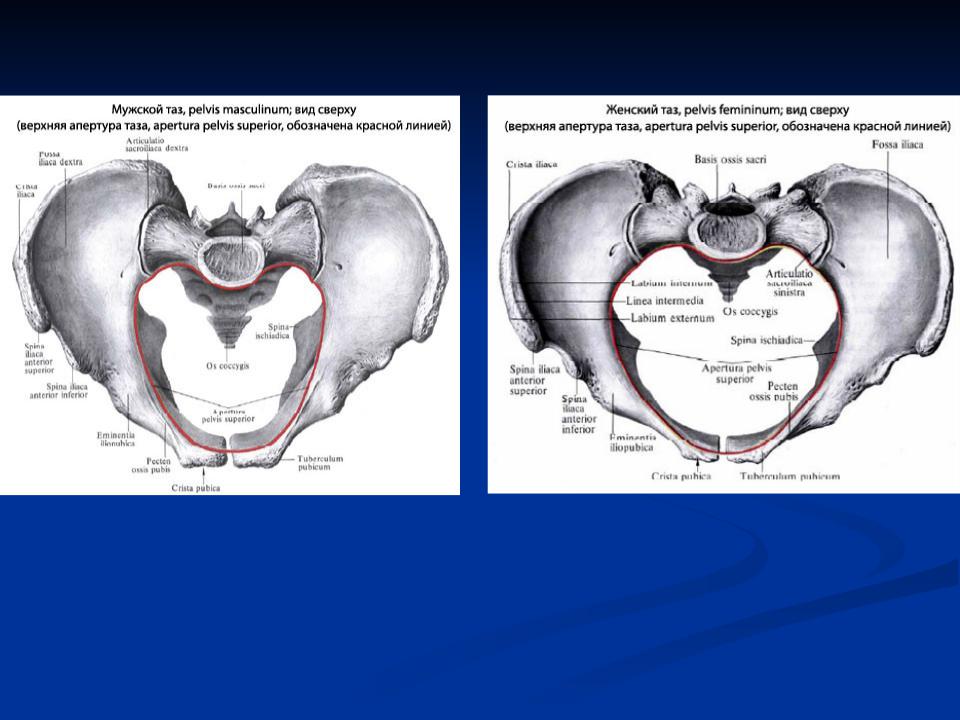 Таз делят на… … Атлас анатомии человека
Таз делят на… … Атлас анатомии человека
таз — (тазовый пояс), у человека – часть скелета, осуществляющая связь нижних конечностей с туловищем. Служит опорой конечностей и поддерживает внутренние органы. Образован парными костями (подвздошной, лобковой, седалищной), а также крестцом и… … Биологический энциклопедический словарь
Таз — I (pelvis) костное кольцо, сформированное двумя симметричными тазовыми костями, крестцом и копчиком, образующими крестцово подвздошное и лонное сочленение. Таз образует пояс нижних конечностей, является опорой для туловища, формирует свод,… … Медицинская энциклопедия
Таз (анатомия) — У этого термина существуют и другие значения, см. Таз. Таз … Википедия
таз малый — (pelvis minor) костный канал, ограниченный спереди лобковыми костями и симфизом, сзади тазовой поверхностью крестца и копчика по бокам седалищными и подвздошными костями вместе со связками и запирательной перепонкой.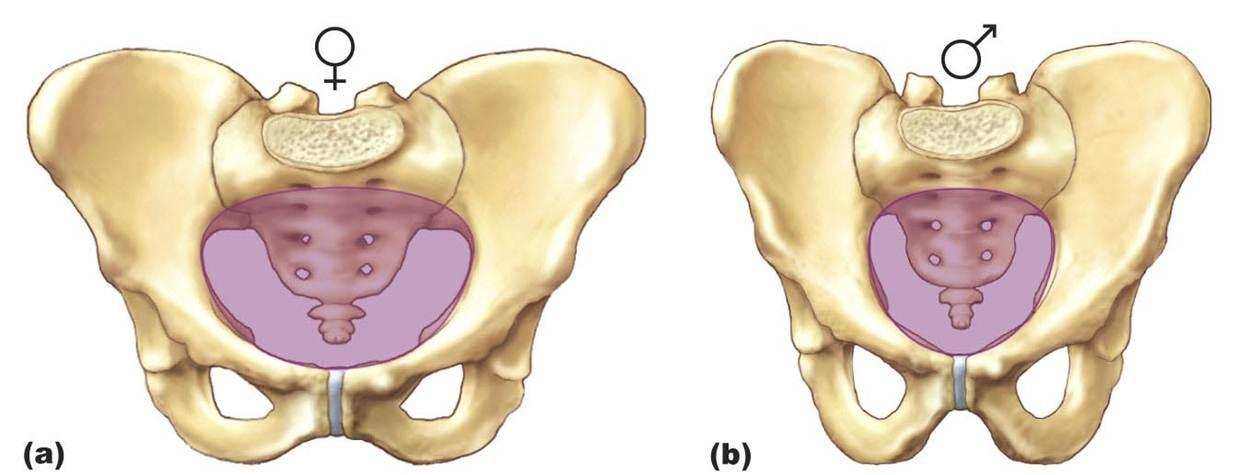 Малый таз имеет два… … Словарь терминов и понятий по анатомии человека
Малый таз имеет два… … Словарь терминов и понятий по анатомии человека
таз плоскорахитический — (р. plana rachitica) плоский Т., у которого уменьшен только прямой размер входа в малый таз; наблюдается у женщин, перенесших рахит … Большой медицинский словарь
таз — (pelvis) костное кольцо, образованное соединением тазовых костей между собой и с крестцом, в котором выделяют большой и малый таз (см.). Их разделяет пограничная линия, образованная мысом, дугообразной линией подвздошных костей, гребнем… … Словарь терминов и понятий по анатомии человека
Малый Дындовский Таз — Характеристика Длина 17 км Бассейн Таз Бассейн рек Таз Водоток Устье Дындовский Таз · Местоположение … Википедия
Таз (река) — Таз Характеристика Длина 1401 км Площадь бассейна 150 000 км² Бассейн Карское море Расход воды 930 м³/с Водоток Ист … Википедия
границы, внешние ориентиры.
 Этажи малого таза. Фасции и клетчаточные пространства.
Этажи малого таза. Фасции и клетчаточные пространства.Таз, pelvis, — это часть тела человека, которая ограничена тазовыми костями, крестцом, копчиком и связками и содержит в себе конечные отделы желудочно-кишечного тракта, мочевых путей и половые органы. Выход таза закрыт расположенными в несколько слоев мягкими тканями, составляющими особую часть тела — промежность, perineum.
Большой
таз образован сзади крестцом, с боков
— крыльями подвздошных костей. Кости
большого таза выстилает подвздошно-
поясничная мышца, т. iliopsoas,
которая выходит на бедро через lacuna
musculorum
и прикрепляется к малому вертелу
бедренной кости. Фасциальный футляр
этой мышцы срастается с латеральным
отделом паховой связки и arcus
iliopectineus.
В большом тазу, фактически являющемся
продолжением полости живота, располагаются
органы нижнего этажа брюшной полости.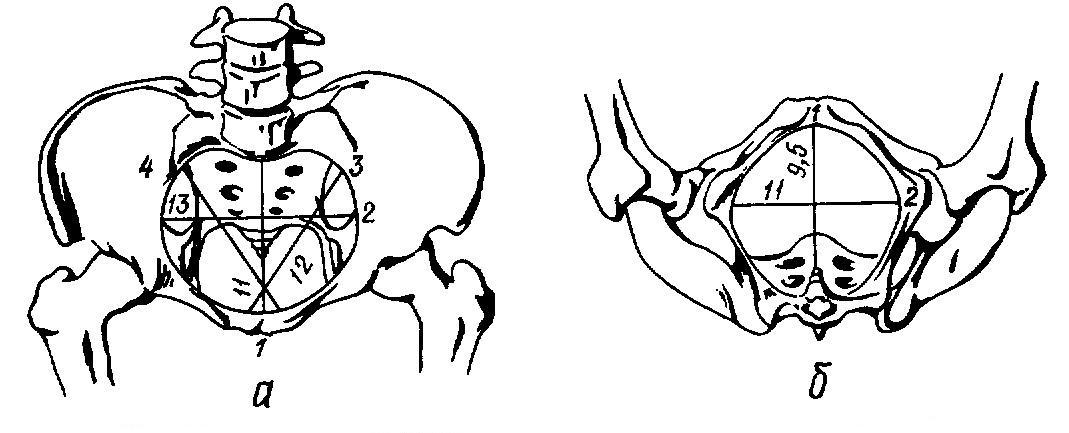 В правой подвздошной
ямке лежит
слепая кишка с червеобразным отростком,
в левой — сигмовидная кишка.
В правой подвздошной
ямке лежит
слепая кишка с червеобразным отростком,
в левой — сигмовидная кишка.
Место
перехода большого таза в малый находится
у пограничной линии, linea
terminalis,
которая ограничивает верхнее отверстие,
или
Стенки малого таза
Стенки малого таза ограничивают лобковые, подвздошные, седалищные кости, крестец и копчик. Лобковые кости впереди соединяются лобковым симфизом, symphysis pubica, укрепленным сверху верхней лобковой связкой, lig. pubicum superius, по нижнему краю — дугообразной связкой лобка, lig. arcuatum pubis. Крестец и подвздошные кости образуют подвздошно-крестцовый сустав, articulatio sacroiliaca.
Костные
стенки дополняют две связки, идущие от
крестца к седалищной ости — lig.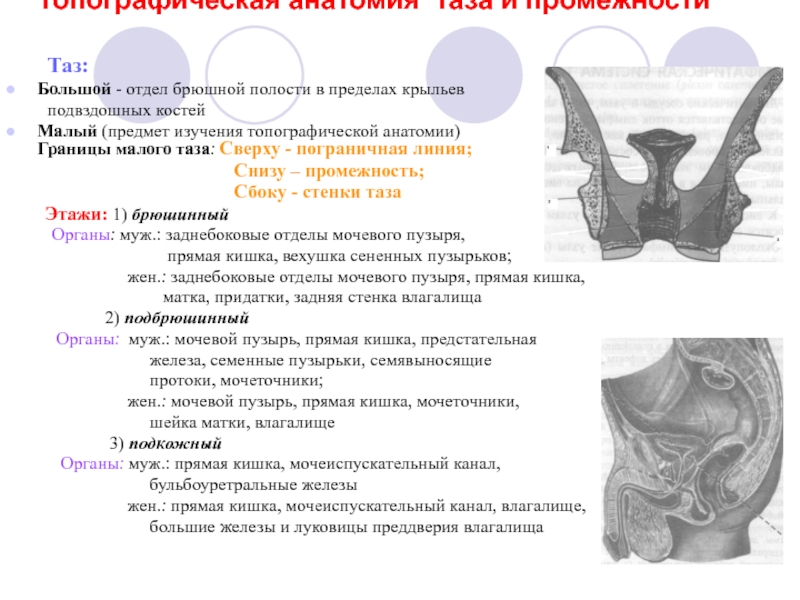 sacrospinale
и к седалищному бугру — lig.
sacrotuberale.
Связки замыкают большую и малую седалищные
вырезки, образуя большое и малое
седалищные отверстия.
sacrospinale
и к седалищному бугру — lig.
sacrotuberale.
Связки замыкают большую и малую седалищные
вырезки, образуя большое и малое
седалищные отверстия.
Строение тазовых костей у мужчин и женщин имеет различия: женский таз шире, имеет большие размеры нижней апертуры. Эти размеры обязательно учитываются в акушерской практике, так как от них в большой степени зависит нормальное течение родов.
В состав боковых стенок малого таза входят пристеночные мышцы: грушевидная, m. piriformis, и внутренняя запирательная, т. obturatorius intemus.
M. piriformis начинается от передней поверхности
крестца, латеральнее тазовых крестцовых
отверстий, и выходит в ягодичную область
через большое седалищное отверстие.
Над и под мышцей имеются щелевидные
над- и подгрушевидное отверстия, foramen
supra-
et
infrapiriforme.
Через надгрушевидное отверстие из
полости малого таза в ягодичную область
направляется верхний ягодичный
сосудисто-нервный пучок, через
подгрушевидное — седалищный нерв,
задний ко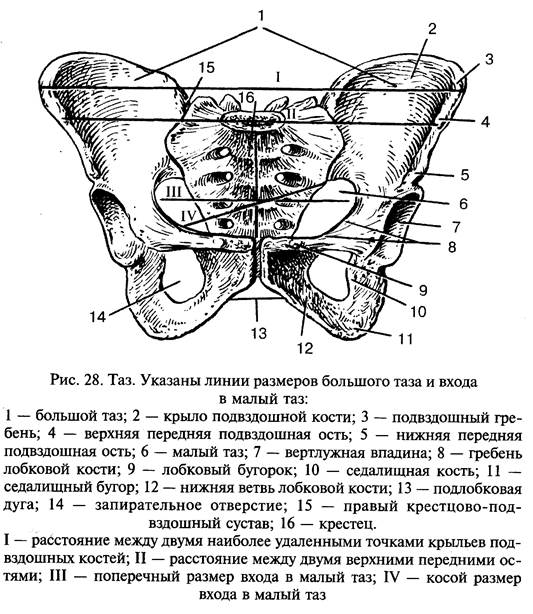
М. obturatorius intemus начинается от внутренней поверхности переднебоковой стенки таза и запирательной мембраны. В ягодичную область мышца проходит через малое седалищное отверстие. Через это же отверстие из ягодичной области в седалищно-анальную (седалищно-прямокишечную) ямку проходит половой сосу- дисто-нервный пучок.
Мышцы и кости боковых стенок малого таза выстланы париетальной фасцией таза, fascia pelvis parietalis, частью fascia endopelvina, являющейся продолжением fascia endoabdominalis. Над внутренней запирательной мышцей эта фасция имеет название fascia obturatoria.
Дно полости малого таза образуют диафрагма таза, diaphragma pelvis, и частично мочеполовая диафрагма, diaphragma urogenitale.
Диафрагма
таза образована
мышцей, поднимающей задний проход,
m.
levator
ani,
седалищно-копчиковой мышцей, m.
ischiococcygeus
(копчиковая мышца, m.
coccygeus)
и верхней и нижней фасциями диафрагмы
таза, являющимися частью fascia
endopelvina.
М. levator ani начинается от внутренней поверхности нижней ветви лобковой кости и от сухожильной дуги мышцы, поднимающей задний проход, arcus tendineus musculi levatoris ani, которая является утолщением fascia obturatoria. От этой же дуги париетальная фасция переходит на верхнюю и нижнюю поверхности m. levator ani в виде верхней и нижней фасций диафрагмы таза, fascia superior diaphragmatis pelvis и fascia inferior diaphragmatis pelvis.
Мышца,
поднимающая задний проход, состоит из
нескольких частей. Медиально и спереди
это лобково-копчиковая мышца, m.
pubococcygeus,
латерально и сзади — подвздошно-копчиковая
мышца, m.
iliococcygeus.
В свою очередь, в лобково-копчиковой
мышце выделяют отдельные пучки мышечных
волокон, имеющие собственные названия.
Наиболее медиально располагается у
мужчин лобково-простатическая мышца,
m.
puboprostaticus,
у женщин — лобково-влагалищная мышца,
m.
pubovaginalis.
Латеральнее лежат лобково-заднепроходная
мышца, m.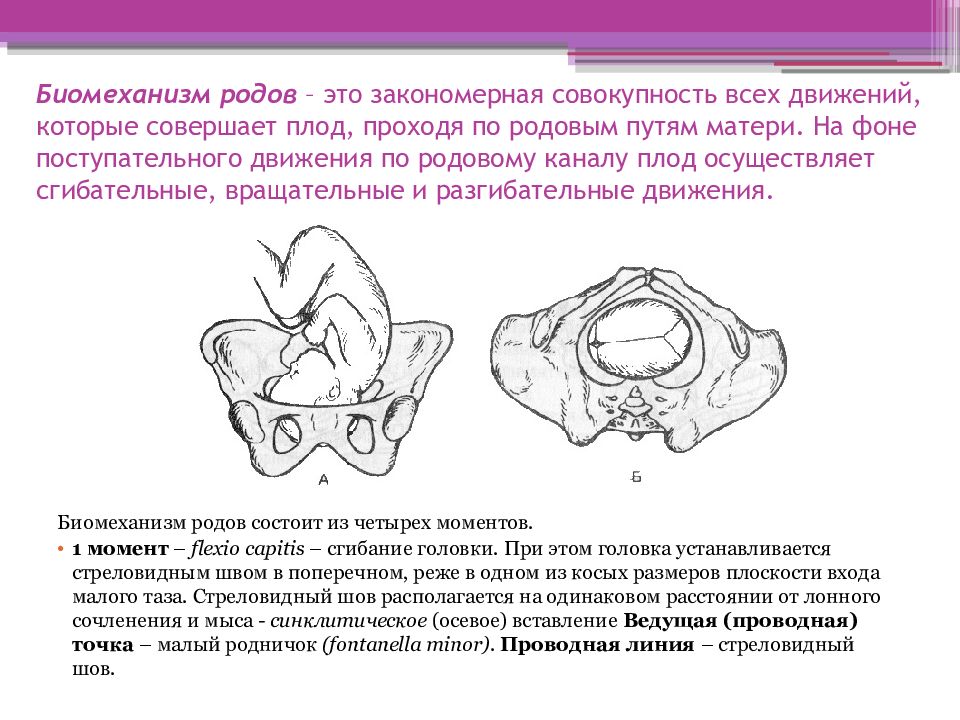
Лобково-прямокишечные мышцы в виде полукольца охватывают прямую кишку с боков и сзади. При их сокращении стенки прямой кишки подтягиваются кпереди и кверху, играя важную роль в функции континенции — удержания кала и газов.
М. pubococcygeus и m. iliococcygeus сзади прикрепляются к заднепроходно-копчиковому телу, corpus anococcygeum (заднепроходно-копчиковой связке, lig. anococcygeum), и к копчику.
Переднемедиальные
пучки m.
levator
ani
не смыкаются, и между ними видна верхняя
поверхность второй диафрагмы —
мочеполовой, diaphragma
urogenitale,
состоящей из мембраны промежности,
глубокой поперечной мышцы промежности
и наружного сфинктера уретры. Мочеполовая диафрагма располагается
в углу между нижними ветвями лобковых
костей.
Мочеполовая диафрагма располагается
в углу между нижними ветвями лобковых
костей.
Деление полости малого таза на этажи
Полость малого таза делят на три отдела (этажа): верхний — брюшинный, cavum pelvis peritoneale, средний — под брюшинный, cavum pelvis subperitoneale, нижний — подкожный, или промежностный, cavum pelvis subcutaneum s. perineale.
Это деление проводят по отношению к m. levator ani: ниже нее располагается подкожный этаж, сразу над ней — под брюшинный, и еще выше — брюшинный. В состав брюшинного этажа входят участки стенок таза и органов, покрытые брюшиной.
образует околопузырные ямки, fossae paravesicales. На уровне симфиза брюшина образует поперечную пузырную складку, plica vesicalis transversa. Наполненный мочевой пузырь отодвигает брюшину кверху, сглаживая складку.
Это
дает возможность пунктировать мочевой
пузырь и осуществлять внебрютинный
доступ через переднюю брюшную стенку
живота.
Спускаясь по задней стенке мочевого пузыря, брюшина покрывает медиальные края ампул семявыносящих протоков, верхушки семенных желез, glandulae vesiculosae (семенных пузырьков, vesiculae seminalis, PNA), и переходит на прямую кишку, образуя прямокишечно-пузырное углубление, excavatio recto vesicalis. Дно углубления в подбрюшинном этаже фиксировано к центру промежности прямокишечно-простатической фасцией, fascia recto- prostatica (прямокишечно-пузырная перегородка, septum rectovesicale), или брюшинно-промежностным апоневрозом Денонвиллье—Салищева. Эта фасция отделяет прямую кишку от мочеполовых органов.
По
бокам excavatio
rectovesicalis
ограничено складками брюшины,
покрывающей m.
rectovesicalis.
Между прямой кишкой и этими складками
образуются глубокие fossae
pararectales.
От excavatio
rectovesicalis
брюшина переходит на переднюю стенку
ампулы прямой кишки, покрывая сначала
(внизу) лишь ее узкий участок. По
направлению кверху брюшина все больше
заходит на боковые стенки прямой кишки,
на уровне III
крестцового позвонка брюшина
охватывает кишку со всех сторон, а выше
образует брыжейку. Этот уровень
обычно считают границей между прямой
кишкой и тазовым отделом сигмовидной
кишки.
Этот уровень
обычно считают границей между прямой
кишкой и тазовым отделом сигмовидной
кишки.
Поскольку прямокишечно-пузырное углубление является самым низким участком брюшинной полости, в нем может скапливаться экссудат при остром аппендиците, прободных язвах, кровь при травмах паренхиматозных органов. Выпот, ограничиваясь спайками, может образовывать гнойники, изолированные от свободной брюшной полости.
В женском тазу брюшина также переходит с передней стенки живота на мочевой пузырь, образуя поперечную складку, затем покрывает его верхнюю и заднюю стенки. После этого она переходит на переднюю поверхность матки на уровне ее перешейка, образуя неглубокое пузырно-маточное углубление, excavatio vesicouterina.
Затем
брюшина покрывает переднюю стенку матки
выше шейки, дно, тело и шейку матки
сзади, спускается ниже
шейки матки, покрывает задний свод
влагалища и переходит на прямую кишку,
образуя глубокое прямокишечно-маточное
углубление, excavatio
rectouterina
(пространство Дугласа).
Благодаря тому что в пространстве Дугласа брюшина прилежит к заднему своду влагалища, через него можно пальпаторно определять позадиматочные скопления (кровь, гной, асцитическую жидкость и т. д.) в брюшной полости. Через задний свод влагалища производят пункцию (прокол иглой) прямокишечно-маточногоуглубления, чтопомогаетуточнить диагноз.
Далее ход брюшины и ее отношение к прямой кишке в мужском и женском тазу совпадают. От самой нижней точки прямокишечно-маточного углубления к центру промежности в подбрюшинном этаже во фронтальной плоскости идет прямокишечно-влагалищная фасция, fascia rectovaginalis (прямокишечно-влагалищная перегородка, septum rectovaginale, или брюшинно-промежностный апоневроз Денонвиллье—Салищева). У женщин в брюшинном этаже полости малого таза помещаются также придатки матки (яичники и маточные трубы), широкие маточные связки.
На
париетальной брюшине заднебоковой
стенки малого таза выделяют яичниковую
ямку, fossa
ovarica,
ограниченную сверху
linea
terminalis
и наружными подвздошными сосудами, сзади и
медиально — внутренними подвздошными сосудами. Передней границей служит линия тазового
прикрепления широкой связки матки. Этот
треугольник является внутренним
ориентиром для мочеточника (лежит
ближе к задней границе) и яичниковой
артерии, лежащей более медиально и кпереди.
Передней границей служит линия тазового
прикрепления широкой связки матки. Этот
треугольник является внутренним
ориентиром для мочеточника (лежит
ближе к задней границе) и яичниковой
артерии, лежащей более медиально и кпереди.
Прямокишечно-маточное углубление с боков ограничено складками брюшины — plicae rectouterinae, которые продол
жаются до передней поверхности крестца. В основании складок заложены мышечно-фиброзные тяжи, m. et lig. rectouterinum, играющие важную роль в фиксации матки. Прямокишечно-маточные складки ограничивают латерально глубокие околопрямокишечные ямки.
Подбрюшинный отдел таза, cavum pelvis subperitoneal
Подбрюшинный
этаж, как ясно из названия, располагается
ниже париетальной брюшины, переходящей
со стенок таза на органы, и выше диафрагмы
таза. Соответственно, верхней стенкой
является брюшина, нижней — верхняя фасция диафрагмы таза, передней,
задней и боковыми — париетальная фасция, покрывающая
стенки малого таза. В подбрюшинном этаже
располагаются участки органов, не
покрытые брюшиной, мочеточники, сосуды,
нервы, лимфатические узлы и окружающая
их жировая клетчатка.
В подбрюшинном этаже
располагаются участки органов, не
покрытые брюшиной, мочеточники, сосуды,
нервы, лимфатические узлы и окружающая
их жировая клетчатка.
Фасции этого отдела таза являются продолжением fascia endopelvina и разделяются на париетальную и висцеральную фасции.
Париетальная тазовая фасция, fascia pelvis parietalis, покрывает сзади переднюю поверхность крестца и называется здесь предкрестцовой, fascia presacralis, по бокам — пристеночные мышцы: т. piriformis, т. obturatorius interims, имея соответствующие названия (fascia obturatoria, fascia m. piriformis), спереди — заднюю поверхность симфиза и верхние ветви лобковых костей, снизу — верхнюю поверхность m. levator ani.
Как
уже говорилось выше, париетальная фасция
таза на границе верхней и нижней
половин внутренней запирательной
мышцы, утолщаясь, образует сухожильную
дугу (arcus
tendineus
musculi
levatoris
ani),
от которой берет начало m.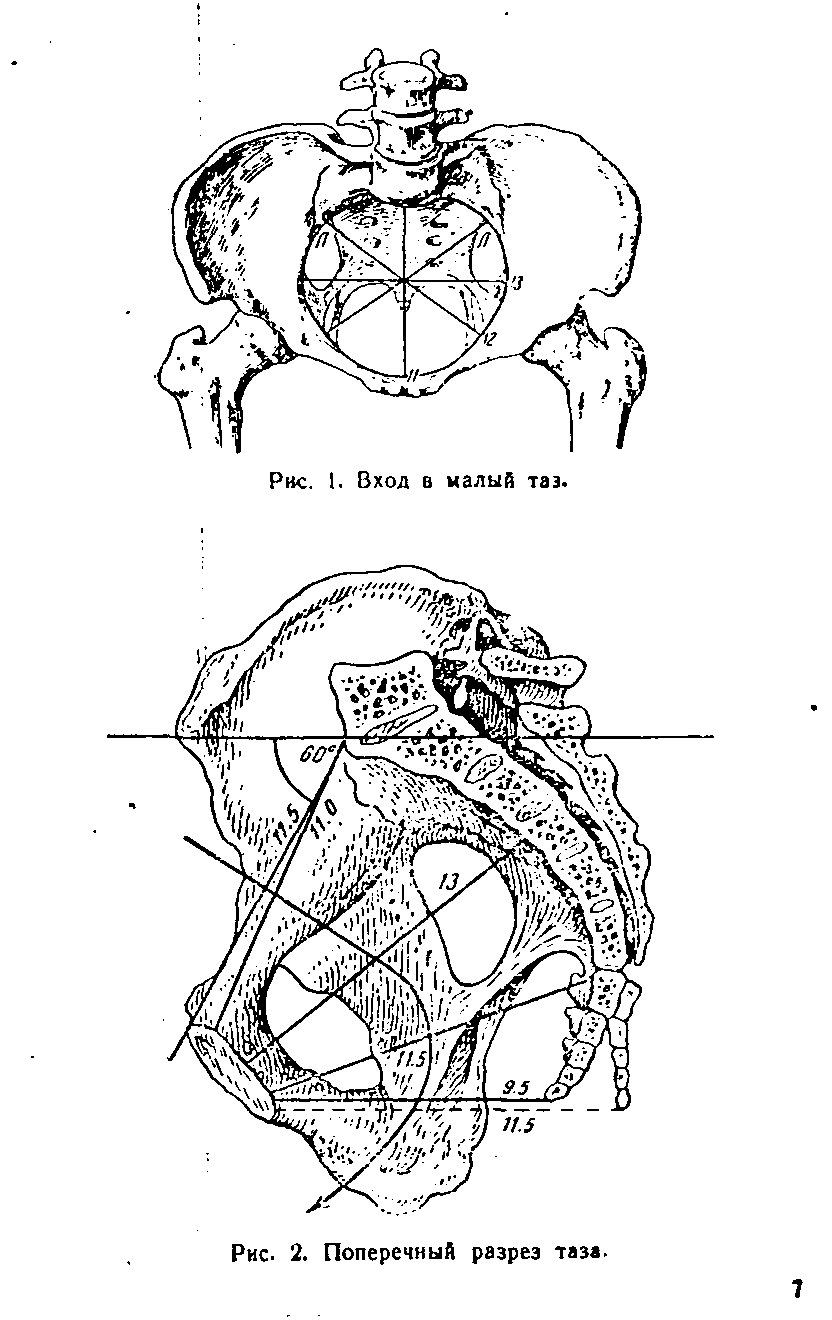 levator
ani.
У дуги боковая часть париетальной фасции
дает отроги, покрывающие эту мышцу
сверху и снизу, соответственно, верхнюю
и нижнюю фасции диафрагмы таза. Медиальные
отделы верхней фасции диафрагмы таза
у боковых стенок органов (простаты у
мужчин, влагалища у женщин, а также у
прямой кишки) переходят в висцеральную
фасцию этих органов. Уплотненная граница
между париетальной и висцеральной
фасциями, идущая в сагиттальном
направлении, называется сухожильной
дугой фасции таза, arcus
tendineus
fasciae
pelvis.
levator
ani.
У дуги боковая часть париетальной фасции
дает отроги, покрывающие эту мышцу
сверху и снизу, соответственно, верхнюю
и нижнюю фасции диафрагмы таза. Медиальные
отделы верхней фасции диафрагмы таза
у боковых стенок органов (простаты у
мужчин, влагалища у женщин, а также у
прямой кишки) переходят в висцеральную
фасцию этих органов. Уплотненная граница
между париетальной и висцеральной
фасциями, идущая в сагиттальном
направлении, называется сухожильной
дугой фасции таза, arcus
tendineus
fasciae
pelvis.
Париетальная и висцеральная фасции таза образуют группу клетчаточных пространств малого таза, среди которых выделяют висцеральные и париетальные клетчаточные пространства.
Висцеральные
клетчаточные пространства представляют
собой щели
между стенкой
органа и висцеральной фасцией, содержат
более или менее выраженный слой жировой
клетчатки и проходящие к органу сосуды
и нервы. Соответственно органу, который
окружает висцеральная фасция, выделяются
околопузырное,
околопростатическое.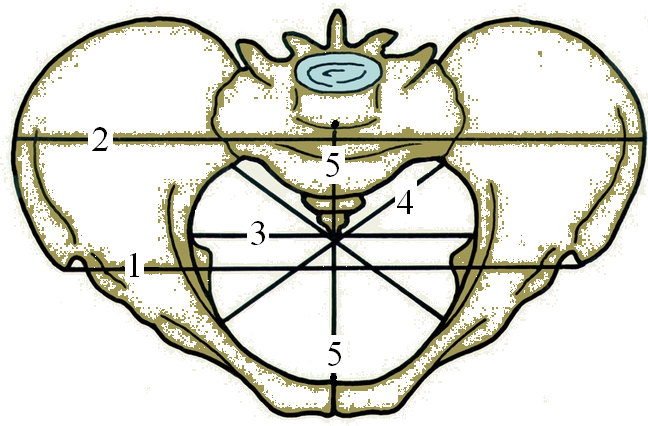 околовлагалищное.
околошеечное
и околопрямокишечное
висцеральные клетчаточные пространства.
Наиболее хорошо выражена висцеральная
фасция простаты и прямой кишки, поэтому
ее называют капсулой соответствующего
органа.
околовлагалищное.
околошеечное
и околопрямокишечное
висцеральные клетчаточные пространства.
Наиболее хорошо выражена висцеральная
фасция простаты и прямой кишки, поэтому
ее называют капсулой соответствующего
органа.
Органы малого таза занимают срединное положение и не соприкасаются непосредственно со стенками таза, от которых их отделяют слои клетчатки париетальных пространств.
Париетальные пространства располагаются между частями париетальной фасции и висцеральной фасцией органов.
Париетальных клетчаточных пространств в подбрюшинном этаже малого таза женщины четыре: позадилобковое (предпузырное), два латеральных и предкрестцовое (позадипрямокишечное). У мужчин выделяют еще одно, пятое, позадипузырное клетчаточное пространство.
Все они имеют практическое значение как места возможного возникновения и локализации гнойно-воспалительных процессов малого таза.
Прямая
кишка с ее фасцией и предкрестцовое
пространство отделены от остальных
пространств идущей во фронтальной
плоскости фасцией Денонвиллье—Салищева
(у мужчин она называется
прямокишечно-простатической фасцией,
fascia
rectoprostatica,
у женщин — прямокишечно-влагалищной
фасцией, fascia
rectovaginalis). Эта фасция (перегородка) своими
латеральными краями частично
вплетается в висцеральную фасцию прямой
кишки, частично соединяется с фасциальным
футляром внутренних подвздошных
сосудов, а вместе с ним прикрепляется
к париетальной (предкрестцовой) фасции
около крестцово-подвздошного сочленения.
Эта фасция (перегородка) своими
латеральными краями частично
вплетается в висцеральную фасцию прямой
кишки, частично соединяется с фасциальным
футляром внутренних подвздошных
сосудов, а вместе с ним прикрепляется
к париетальной (предкрестцовой) фасции
около крестцово-подвздошного сочленения.
Позадилобковое (предпузырное) клетчаточное пространство, spatium retropubicum
Это пространство часто называют предпузырным (spatium prevesicale) или пространством Ретпиуса.
В соответствии с общим положением это пространство располагается между париетальной фасцией и висцеральной фасцией мочевого пузыря.
Задней стенкой этого пространства является передний листок висцеральной фасции мочевого пузыря, который, соединяясь у передневерхней поверхности пузыря с верхним отделом фасции, образует дупликатуру треугольной формы, поднимающуюся до пупка. Эта часть фасции называется fascia vesicoumbilicalis. По бокам ее ограничивают фасциальные футляры облитерированной части пупочных артерий. На задней стороне передней брюшной стенки над этими артериями образуются брюшинные plicae umbilicales mediates, рассмотренные в предыдущей главе.
Передней стенкой является париетальная фасция: ниже пупка это поперечная фасция живота, переходящая книзу в фасцию, покрывающую заднюю поверхность лобковых костей.
Боковые стенки образованы так называемыми боковыми заслонками местом прикрепления фасции пупочных артерий к париетальной фасции боковой стенки таза. Как правило, эти заслонки прикрепляются позади запирательного отверстия, но кпереди от глубокого кольца пахового канала, так что запирательный канал открывается в позадилобковое пространство, а паховый канал — в боковое. Боковые заслонки отделяют позадилобковое пространство от боковых пространств.
Нижней стенкой позадилобкового пространства, как и всего подбрюшинного этажа, являются диафрагма таза и частично верхняя поверхность мочеполовой диафрагмы, там, где не смыкаются медиальные пучки m. levator ani.
По нижней стенке пространства проходят мышечно-фиброзные связки: лобково-пузырные, ligg. pubovesicalia, а у мужчин и лобково-простатические, ligg. puboprostaticum.
Содержимым позадилобкового пространства являются жировая клетчатка, пузырное и предстательное венозные сплетения и нижние мочепузырные артерии.
При повреждении костей и мочевого пузыря в позадилобковом пространстве скапливаются кровь и моча, результатом чего является развитие тяжелых флегмон.
Несвоевременное вскрытие и дренирование флегмоны позадилобкового пространства может привести к распространению процесса на бедро через запирательный канал, в боковые париетальные пространства, под кожу передней брюшной стенки в области пупка. В этой же области описаны случаи прорыва гноя в брюшную полость.
Позадипузырное клетчаточное пространство, spatium retrovesical
Передней стенкой этого пространства, которое описывается только у мужчин, являются подбрюшинная часть задней стенки мочевого пузыря и простата, заключенные в собственные висцеральные фасции.
Задней стенкой является фасция Денонвиллье—Салищева (fascia rectoprostatica), о которой сказано выше.
С боков оно ограничено имеющими фиброзно-мышечное строение прямокишечно-пузырными мышцами, mm. rectovesicales.
Дно позадипузырного пространства составляют медиальные отделы диафрагмы таза.
Верхней стенкой является париетальная брюшина прямокишечно-пузырного углубления.
Пространство содержит конечные отделы мочеточников, семявыносящих протоков с их ампулами, семенные железы (пузырьки), рыхлую клетчатку и заднюю часть предстательного венозного сплетения.
Гнойно-воспалительные процессы могут распространяться из позадипузырного клетчаточного пространства в область пахового канала вдоль семявыносящего протока, в боковое и затем забрюшинное клетчаточное пространство походу мочеточников.
Предкрестцовое (позадипрямокишечное) клетчаточное пространство, spatium retrorectal
Передней стенкой этого пространства является висцеральная фасция прямой кишки (капсула Амюсса).
Заднюю стенку образуют предкрестиовая фасция и крестец.
Боковыми стенками, отграничивающими предкрестцовое пространство от боковых, являются фасциальные футляры внутренних подвздошных сосудов и латеральные участки фасции Денонвиллье—Салищева.
Нижняя стенка образована тазовой диафрагмой (m. levator ani et т. ischiococcygeus) с ее фасцией.
Верхней стенки у этого пространства нет, оно продолжается непосредственно в забрюшинное пространство.
Кроме жировой клетчатки, предкрестцовое пространство содержит вверху a., v. rectalis superior, a., v. sacralis mediana, крестцовый отдел симпатического ствола с отходящими от него nn. splanchnici sacrales, plexus hypogastricus superior, nn. splanchnici pelvini от парасимпатических центров крестцового отдела спинного мозга, крестцовые лимфатические узлы, nodi lymphoidei sacrales.
Распространение гнойно-воспалительных процессов из предкрестцового пространства возможно в направлении кверху, в забрюшинное клетчаточное пространство, и в нижний этаж таза (промежность).
Латеральные клетчаточные пространства, spatia lateralia dextrum et sinistrum
Передняя стенка — боковая фасциальная заслонка, идущая от висцеральной фасции мочевого пузыря к париетальной фасции.
Задняя — фасциальный футляр внутренних подвздошных сосудов, прикрепляющийся к париетальной (предкрестцовой) фасции.
Латеральная стенка — париетальная фасция, покрывающая боковые стенки таза.
Медиальная — сухожильная дуга таза и висцеральные фасции органов.
Нижняя — диафрагма таза.
Верхняя — париетальная брюшина, переходящая со стенок на органы малого таза.
В латеральных клетчаточных пространствах располагаются кровеносные сосуды (внутренние подвздошные артерии и вены и их ветви), венозные сплетения органов, лимфатические сосуды и узлы (вдоль внутренних подвздошных артерий), запирательные нервы, висцеральные нервные сплетения, нервные стволы крестцового сплетения, мочеточники, семявыносящие протоки (у мужчин).
У женщин непосредственно в клетчатку латеральных пространств переходит клетчатка, располагающаяся между листками широкой связки матки. Эта часть латерального пространства называется параметрием, околоматочным клетчаточным пространством, и ничем не отграничена от латерального. В ней выделяют два боковых параметрия и передний. Боковой параметрий с медиальной стороны прилегает к шейке матки, с латеральной — по стенке малого таза сообщается с пристеночной клетчаткой большого таза. В боковом параметрий около шейки проходят маточная артерия и перекрещивающий ее сзади и снизу мочеточник, несколько ниже располагается маточное венозное сплетение. Предшеечный (передний) параметрий выражен слабо. Его клетчатка отделяет шейку матки от мочевого пузыря.
Кровеносные сосуды латерального клетчаточного пространства
Главным артеришгьным стволом, кровоснабжающим органы малого таза, является внутренняя подвздошная артерия, a. iliaca interna. На уровне linea terminalis она отходит от общей подвздошной артерии и спускается вниз, латерально от прямой кишки, до большого седалищного отверстия. Фасциальный футляр артерии и вены связан с висцеральной фасцией прямой кишки, фасцией Денонвиллье—Салищева и с предкрестцовой фасцией. На уровне верхнего края большого седалищного отверстия a. iliaca interna делится на передний и задний стволы.
От переднего ствола берут начало преимущественно висцеральные артерии: аа. uterina, yesicalis inferior, rectalis media. Средняя прямокишечная артерия, a. rectalis media, располагается ниже остальных, на диафрагме таза. Две париетальные артерии, аа. umbilicalis et obturatoria, направляются кпереди. Запирательная артерия идет к глубокому отверстию запирательного канала, где соединяется в запирательный пучок с одноименным нервом. Пупочная артерия имеет две части: открытую, pars patens, от которой отходят верхняя мочепузырная артерия и артерия семя выносящего протока, и закрытую часть, pars occlusa. Эта облитерированная часть артерии доходит до висцеральной фасции мочевого пузыря и далее вместе с ней направляется к пупку.
Конечная часть переднего ствола у подгрушевидного отверстия делится на внутреннюю половую, a. pudenda interna, и нижнюю ягодичную, a. glutea inferior, артерии.
Кпереди от ветвей переднего ствола внутренней подвздошной артерии в латеральное пространство проходит мочеточник.
Задний ствол внутренней подвздошной артерии располагается ближе к заднебоковой стенке и отдает пристеночные артерии: аа. sacrales laterales, iliolumbalis et glutea superior. A. iliolumbalis своими поясничными и подвздошными ветвями анастомозирует с поясничными и межреберными артериями и с a. circumflexa ilium profunda и ягодичными артериями. Благодаря этому возникает коллатеральный кровоток при окклюзии общей подвздошной артерии.
Венозный отток от органов малого таза осуществляется сначала в венозные сплетения, имеющие одноименные названия: pi. venosus rectalis, pi. venosus vesicalis, pi. venosus prostaticus, pi. venosus uterinus, pi. venosus vaginalis. Затем кровь из этих сплетений оттекает во внутреннюю подвздошную вену, которая расположена глубже артерии и медиальнее от нее. Париетальные вены сопровождают артерии в виде парных сосудов.
Вены малого таза не имеют клапанов, поэтому тромбофлебиты могут распространяться как в проксимальную, так и в дистальную сторону. По этой же причине при повреждении вен кровотечение будет происходить из обоих концов пересеченного сосуда.
Нервные сплетения бокового клетчаточного пространства малого таза
Крестцовое нервное сплетение образовано передними ветвями IV и V поясничных и передними ветвями I, II, III, IV крестцовых спинномозговых нервов, выходящих через передние крестцовые отверстия. Оно лежит на передней поверхности грушевидной мышцы. От крестцового сплетения отходят короткие и длинные ветви. Из коротких ветвей п. obturatorius направляется по боковой стенке таза к запирательному отверстию. N. gluteus superior идет в надгрушевидное отверстие с одноименными артерией и веной. N. gluteus inferior и п. pudendus выходят из полости малого таза через подгрушевидное отверстие. Вместе с ними в ягодичную область выходят длинные ветви крестцового сплетения — п. ischiadicus и n.cutaneus femoris posterior и направляются в подгрушевидное отверстие с нижними ягодичными сосудами.
Нижнее подчревное сплетение, plexus hypogastricus inferior, — вегетативное сплетение, включающее послеузловые симпатические ветви, парасимпатические узлы, ganglia pelvina, и чувствительные волокна для иннервации органов малого таза. Оно спускается в виде пластинки от крестца до мочевого пузыря.
Отток лимфы в малом тазу осуществляется через три группы узлов. Первая расположена по ходу внутренних подвздошных сосудов: nodi iliaci interni. Она собирает лимфу от органов малого таза. Вторая группа — nodi iliaci extemi et communes, располагается вдоль наружных и общих подвздошных артерий. В них поступает лимфа от нижней конечности, нижних отделов брюшной стенки, поверхностных слоев промежности, от наружных половых органов. Третья группа — крестцовые узлы, nodi sacrales, собирает лимфу от задней стенки таза и от прямой кишки. Узлы, лежащие в бифуркации общих подвздошных артерий, называются межподвздошными, nodi interiliaci. В них поступает лимфа как от органов малого таза, так и от нижней конечности.
Относящие сосуды подвздошных узлов направляются к поясничным узлам, лежащим у нижней полой вены (справа) и аорты (слева).
Распространение гнойных затеков из латеральных клетчаточных пространств малого таза
Как уже отмечалось, в латеральное клетчаточное пространство открывается глубокое кольцо пахового канала, поэтому флегмоны, развивающиеся в этом пространстве, могут распространиться на переднюю поверхность бедра через паховый канал.
По ходу мочеточников и подвздошных сосудов клетчатка непосредственно связана с клетчаткой забрюшинного пространства. Следствием этого может быть развитие ретроперитонеальных абсцессов или паранефритов.
Сзади через над- и подгрушевидное отверстия латеральная клетчатка связана с клетчаткой ягодичной области.
Из-за слабости фасциальных перегородок, ограничивающих латеральное клетчаточное пространство спереди и сзади, гнойный процесс может быстро переходить в предкрестцовое (позадипрямокишечное) и позадилобковое (предпузырное) клетчаточные пространства.
У женщин гнойно-воспалительный процесс из бокового параметрия может распространиться вдоль круглой связки матки по направлению к глубокому отверстию пахового канала и оттуда на переднюю брюшную стенку, а также в подвздошную ямку и далее в клетчатку забрюшинного пространства.
вопросы К ПРАКТИЧЕСКИМ ЗАНЯТИЯМ
Темы практических занятий («Лечебное дело»)
Занятие 1. Топография передне-боковой стенки живота. Слабые места. Границы передне-боковой стенки живота, деление на области, проекция органов на переднюю брюшную стенку (схема).
-
Послойная топография передне-боковой стенки живота. Топография сосудисто-нервных стволов передне-боковой стенки живота.
-
Образование влагалища прямой мышцы живота выше и ниже дугообразной Дугласовой линии (схема).
-
Классификация разрезов на брюшной стенке (схема). Требования к проведению лапаротомии.
-
Анатомо-клиническая характеристика слабых мест передней брюшной стенки (белая линия живота, пупочное кольцо, подреберный треугольник Волынского, сухожильные перемычки прямых мышц живота, полулунная Спигелиева линия, паховый промежуток, паховые ямки).
-
Топография подвздошно-паховой области, пахового треугольника (схема).
-
Внутренний рельеф передне-боковой стенки живота (схема).
-
Паховый промежуток и его формы.
-
Паховый канал, его стенки, содержимое, внутреннее и наружное кольцо. Строение пахового канала у здоровых людей и у больных (схема по П.А.Куприянову)
-
Образование пахового канала в процессе опускания яичка.
-
Топография сосудистой лакуны. Стенки бедренного канала, внутреннее и наружное кольцо.
Занятие 2. Хирургическая анатомия паховых, пупочных и бедренных грыж. Грыжесечение, пластика.
-
Грыжи, механизмы образования врожденной, скользящей, ущемленной грыж.
-
Общие правила при грыжесечениях, этапы операций, обезболивание.
-
Грыжи белой линии живота, техника операционного лечения.
-
Техника пластики при пупочных грыжах по Лексеру, Мейо, Сапежко.
-
Паховые грыжи и хирургическая анатомия доступа к паховым грыжам
-
Пластика передней стенки пахового канала без его вскрытия.
-
Пластика передней стенки пахового канала со вскрытием его по Мартынову, Боброву, Жирару, Спасокукоцкому, шов Кимбаровского. Преимущества и недостатки этих способов.
-
Пластика задней стенки пахового канала по Бассини, Кукуджанову. Преимущества и недостатки этих способов.
-
Особенности техники оперативного лечения при врожденной паховой грыже, а также скользящих и ущемленных грыжах. Техника оперативных вмешательств при бедренных грыжах бедренным и паховым способом.
Занятие 3. Топографическая анатомия органов верхнего этажа брюшной полости.
-
Понятие “брюшная полость”, границы, деление на этажи.
-
Свойства брюшины, отношение органов к брюшине. Ход брюшины на сагиттальном разрезе (схема).
-
Ход брюшины в верхнем этаже брюшной полости (пространства, щели, сумки, сальники и их практическое значение).
-
Топография печени. Синтопия, скелетотопия. Особенности кровоснабжения и иннервации, лимфоотток.
-
Топография желчного пузыря и желчных путей. Треугольник Кало (схема).
-
Топография желудка. Синтопия, скелетотопия. Связочный аппарат зоны кровоснабжения, особенности иннервации, лимфоотток.
-
Топография двенадцатиперстной кишки и поджелудочной железы, кровоснабжение. Варианты впадения протоков в двенадцатиперстную кишку.
-
Топография селезенки. Синтопия, скелетотопия, связочный аппарат, кровоснабжение и иннервация.
-
Особенности производства ревизии органов брюшной полости при верхней лапаротомии.
Занятие 4. Операции на органах верхнего этажа брюшной полости.
-
Оперативные доступы к желудку, печени, желчному пузырю, 12-типерстной кишке, селезенке, поджелудочной железе.
-
Показания к ушиванию раны желудка.
-
Техника наложения погружных швов — перитонизация. Нарисовать схему.
-
Нарисовать схему выполнения шва Шмидена и Альберта.
-
Особенности ушивания раны желудка. Возможные осложнения и ошибки.
-
Техника формирования гастростомии по Витцелю.
-
Техника формирования переднего и заднего гастроэнтероанастомозов.
-
Техника резекции желудка по Б-I и Б-II.
-
Показания к спленэктомии. Оперативные приемы при спленэктомии. Шов селезенки.
-
Меры предосторожности при рассечении диафрагмально-селезеночной связки и при рассечении желудочно-селезеночной связки.
-
Техника обработки ножки селезенки.
Занятие 5. Топографическая анатомия органов нижнего этажа брюшной полости. Общие принципы наложения кишечных швов.
-
Топография нижнего этажа брюшной полости (боковые каналы, брыжеечные синусы, карманы), практическое значение.
-
Различие между тонкой и толстой кишкой, практическое значение.
-
Топография тощей и подвздошной кишки. Особенности кровоснабжения, иннервация, лимфоотток.
-
Топография илеоцекального угла и червеобразного отростка (схема). Варианты расположения червеобразного отростка, практическое значение.
-
Топография различных отделов толстой кишки, кровоснабжение, иннервация, лимфоотток.
-
Ревизия органов брюшной полости. Особенности ревизии при средней лапаротомии. Метод Губарева.
-
Определение приводящей и отводящей петель тонкой кишки способом Вильямса-Губарева.
-
Кишечные швы. Требования к наложению кишечных швов.
-
Различие в наложении швов: ручные — а) однорядный, б) двухрядный, в) трехрядный (на толстый кишечник). Механический.
-
Кишечные швы Ламбера, Шмидена, Альберта, Черни, Пирогова-Бира, Матещука, Кирпатовского.
-
Техника ушивания ран тонкой и толстой кишки.
Занятие 6. Операции на органах брюшной полости
-
Перечислить доступы к органам брюшной полости. Знать их послойную топографию.
-
Техника выполнения пункции брюшной полости.
-
Дать определение кишечного шва.
-
Перечислить основные требования к кишечному шву. Знать различные виды швов.
-
Варианты расположения червеобразного отростка. Признаки его нахождения.
-
Типичная и атипичная аппендэктомия.
-
Показания к резекции кишки.
-
Техника мобилизации кишки.
-
Виды кишечных анастомозов. Техника формирования анастомозов со вскрытием и без вскрытия просвета органа.
-
Показания и техника наложения противоестественного заднего прохода.
-
Техника резекции кишки (этапы операций). Способы мобилизации кишки.
-
Техника формирования анастомозов “конец в конец”, “конец в бок”,“бок в бок”.
-
Аппендэктомия. Доступы при аппендэктомии (по Мак-Бурнею-Волковичу-Дьяконову и по Леннандеру). Особенности ретроградной аппендэктомии.
-
Техника резекции толстой кишки.
15. Операция наложения калового свища и противоестественного заднего прохода.
Занятие 7. Топография поясничной области и забрюшинного пространства. Техника оперативных вмешательств на органах забрюшинного пространства.
1. Поясничная область, Слабые места латерального отдела поясничной области.
2. Границы треугольника Пти и Лесгафта-Грюнфельда, их содержимое и значение.
3. Пути распространения воспаления из поясничной области и их практическое значение.
4. Забрюшинное пространство: кровеносные сосуды и нервы, фасции и клетчаточные слои.
5. Схема послойного строения забрюшинного пространства по Г.Стромбергу.
-
Паранефральная блокада по А.В.Вишневскому, методика выполнения, возможные осложнения.
7. Топография почек, надпочечников, мочеточников (голо-, скелетостомия).
8. Сосуды забрюшинного пространства. Схема ветвей брюшного отдела аорты, образование нижней полой вены. Образование грудного лимфатического протока. Оперативные доступы при операциях на почках, мочеточниках. Их сравнительная характеристика.
10. Нефрэктомия. Последовательность обработки элементов “ножки” почки.
11. Нефропексия. Различные виды нефропексий.
12. Пиелотомия и пиелолитотомия.
13. Декапсуляция почки.
14. Основы трансплантации почки.
15. Шов мочеточника.
16. Пути распространения инфекции в области.
Занятие 8. Топографическая анатомия малого таза и промежности.
-
-
Понятие “таз”, границы, деление его на большой и малый таз.
-
Ход брюшины в мужском и женском тазу. Брюшные складки, карманы. Отношение органов малого таза и брюшины.
-
Клиническое значение сообщения брюшного отдела таза и брюшной полости. Вскрытие и дренирование абсцессов Дугласова пространства.
-
Топография органов малого таза у мужчин. Кровоснабжение, лимфоотток, иннервация.
-
Топография органов малого таза у женщин. Кровоснабжение, лимфоотток, иннервация.
-
Клетчаточные пространства таза. Пути распространения мочевых и гнойных затеков. Разрезы для дренирования флегмон таза.
-
Топография мочеполовой диафрагмы. Диафрагма таза. Значение их в фиксации органов малого таза. Седалищно-прямокишечная ямка. Разрезы для вскрытия парапроктита.
-
Топография канала Алькока.
-
9. Топография тазовых отделов мочеточников. Практическое значение взаимоотношения их с подвздошными сосудами и маточными артериями при выполнении операций. Опасность повреждения мочеточников при операциях на органах малого таза. Доступы к тазовому отделу мочеточников.
Занятие 9. Операции на органах таза и промежности.
-
Топография мочеиспускательного канала у мужчин.
-
Топография мочеиспускательного канала у женщин.
-
Топография прямой кишки. Особенность артериального кровоснабжения и венозного оттока, лимфоотток. Значение изгибов прямой кишки в диагностике ее заболеваний.
-
Показания и техника выполнения цистотомии, цистостомии.
-
Показания и техника выполнения простатэктомии.
-
Операция при внематочной беременности.
-
Блокада по Школьникову- Селиванову- Цодыксу.
Занятие 10. Практические навыки семестра. Сдача индивидуальных заданий по практическим навыкам.
Занятие 11. Сдача практических навыков за год.
Занятие 12, 13. Самостоятельная подготовка к экзамену.
Занятие 14. Экзамен
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
21222324252627
282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Вопросы про УЗИ при беременности
На вопросы отвечает Заведующая женской консультацией, врач акушер – гинеколог высшей категории Сафонова Вера Александровна
Что такое УЗИ и зачем оно нужно?
Ультразвуковое исследование плода проводится с целью диагностики отклонений в его развитии (пороки развития, совместимые и несовместимые с жизнью, аномалий пуповины, осложнения функции плаценты, отклонения в структуре и характере прикрепления плаценты). Цель УЗИ – своевременное выявление отклонений и определение тактики последующего ведения беременности. УЗИ основано на эффекте ДОППЛЕРА- отражение звука от границы раздела двух сред разной плотности .
Как часто можно делать УЗИ?
УЗИ производится три раза : в 11,2 -13,6 недель, 18-21 недели, 32-34 недели . При наличии медицинских показаний чаще.
Какие бывают виды предлежания ,чем они опасны и чем характеризуются?
Предлежащей частью может быть головка плода, ягодицы, ножки, ягодицы с одной или двумя ножками. Предлежащая часть-это часть плода, опредяющаяся над входом в малый таз. Нормальное предлежание — головное. При других предлежаниях за счет отсутствия разделения вод на передние и задние, высока опасность преждевременного излития вод, выпадения петель пуповины, преждевременных родов , внутриутробной гибели плода. При поперечном положении плода предлежащая часть отсутствует. Матка перетянута в поперечном направлении, высока опасность преждевременного прерывания беременности при сроке с 28 и более недель.
Что такое бипариетальный размер головы (БПР) ? Норма и отклонения.
БПР измеряется во время УЗИ. Существуют нормативы для каждого срока беременности. Уменьшение размеров менее минимальных значений норматива может трактоваться как задержка развития плода. Увеличение более максимального значения норматива может являться следствием крупного плода или при сочетании с аномальной картиной структур мозга — порок развития . Клубникообразная или лимонообразная форма головки настораживает врача на возможную хромосомную аномалию. Абсолютным показанием для прерывания беременности является отсутствие костей свода черепа, отсутствие мозговой ткани головного мозга у плода.
Окружность живота ОЖ .
Окружность живота оценивается в комплексе с другими размерами плода. Увеличение ОЖ может сочетаться с водянкой плода, гепатоспленомегалией, внутрибрюшными кистами и др.аномалиями плода.
Длинные трубчатые кости плода.
Длинные трубчатые кости плода могут иметь отклонения в развитии (укорочения, деформации, полное отсутствие). Беременная с выявленными пороками костей внутриутробного плода консультируется на предмет исключения хромосомных аномалий. Наиболее частые находки при обследовании позвоночника – спинно мозговые грыжи. Наиболее частая локализация в шейном и крестцово- копчиковых отделах. При локализации : в шейном отделе – 100% прерывание беременности ; в крестцокопчиковом отделе – при отсутствии поражения вещества мозга беременной можно продлить после консультации нейрохирургов.
Носовая косточка. Длина в норме и отклонения .
Определение длины носовой косточки имеет значение при диагностике синдрома Дауна ( укорочение после 12 нед ) симптом используется в сочетании с другими обследованиями.
Легкие .
Легкие должны иметь однородную структуру и различную степень зрелости для разного срока беременности. При выявлении отклонений вопрос о продлении беременности решается совместно с генетиком .
Строение сердца. На каких сроках можно выявить отклонения? Насколько они опасны?
Закладка сердца внутриутробного плода происходит в сроке до 5 недель беременности. Влияние всевозможных вредных факторов в эти сроки на организм беременной ( курение, алкоголь, наркотики, прием лекарственных препаратов, экология и другие) могут приводить к нарушению нормального органогенеза. После 11-12 недель производиться обследование сердца плода. Возможно выявление врожденных пороков и в ранние сроки беременности (расположение сердца за пределами грудной клетки, в правом отделе грудной клетки, аномальное смещение сердца). Существуют пороки сердца совместимые с жизнью плода после его рождения с несовместимые с жизнью, требующие прерывания беременности после решения консилиума. Среди врожденных пороков сердца встречаются такие, как дефект межпредсердной и межжелудочковой перегородок, аномальное отхождение магистральных сосудов (аорта, легочная артерия), стенозы, клапанные пороки, сочетанные комбинированные пороки .
ЧСС что такое? Какие нормы?
Сердечный ритм внутриутробного плода в норме от 120-160 ударов/мин. Меньше 120 встречается при врожденных аномалиях сердца, но может быть и вариантом нормы, если при динамичном наблюдении нет прогрессирования в брадикардии до 90 ударов/мин . Учащение сердцебиения выше 160 уд/мин может наблюдаться при волнении матери, в родах, как реакция на схватку кратковременно. Длительная тахикардия может рассматриваться как угрожающий для плода симптом.
Желудок.
Определение желудка при УЗИ — важный диагностический, отсутствие эхотени может указывать на хромосомную аномалию плода или быть вариантом нормы после его сокращения. Возможно наличие аномалий ЖКТ даже при определении эхотени желудка.
Печень .
При определении гиперэхогенных включений в печени плода необходимо исключить наличие внутриутробной инфекции.
Почки.
Почки не должны занимать более 1/3 объема брюшной полости плода и иметь характерную анатомическую структуру. При отклонении в развитии ( расширение чашечек, лоханок) беременность продлевается под динамичном наблюдением акушера, генетика и врача ультразвуковой диагностики ( УЗД ). При прогрессировании процесса вопрос о продлении беременности решается на комиссии . Возможно полное отсутствие почек , что требует в 100% прерывание беременности . Возможно отсутствие эхотени мочевого пузыря в зоне его анатомического расположения. Причины — расположение в другом в нехарактерном месте, нарушения развития мочеточников или как вариант нормы после его физиологического сокращения.
Кишечник. Что означает расширенный кишечник?
Существуют нормативные показатели размеров (поперечных) в разные сроки. Увеличение размеров более нормативных данному сроку беременности может свидетельствовать о врожденном пороке ануса.
Место впадения пуповины.
Внутриутробный плод связан с организмом матери пуповиной. Место впадения пуповины у плода оценивается врачом при УЗИ: не должно быть грыжевых образований и аномального количества сосудов пуповины ( в норме – 3 сосуда). При обнаружении 2х сосудов в пуповине необходима консультация генетика. При обнаружении грыжевых образований – тактика ведения зависит от срока, величины дефекта, состава грыжевого содержимого.
Масса плода на различных сроках беременности, норма и отклонения.
Разработаны табличные показатели массы плода для разных сроков беременности. Отклонения допускаются не более чем на 1 неделю, при большем отклонении веса вопрос решается индивидуально (конституциональный фактор, маловесный плод, недостаток питания женщины, истиная задержка развития плода от 1 до 3 степени). Задержка развития плода развивается как следствие имеющейся патологии у матери ( анемия, гипертоническая болезнь, хронический пиелонефрит, сахарный диабет, вредные привычки у матери, осложненное течение беременности- гестоз и др.)
Плацента. Что такое и какие есть стадии зрелости и что они означают?
Плацента прикреплена к матке якорными ворсинами, очень не плотно. Содержит большое количество сосудов. Выполняет функции : секреторную, дыхательную, обменную, гормональную, питательную и др. При нарушении функций плаценты изменяется состояние внутриутробного плода вплоть до его внутриутробной гибели ( бактериальное поражение плаценты, вирусное поражение, нарушения кровотока, нарушения характера прикрепления и плацентации). Изменения в структуре плаценты происходит в соответствии с ее ростом и созреванием, что характеризует различные степени созревания. Появления признаков преждевременного созревания данному сроку беременности свидетельствует о наличии функциональных изменений плацента.
Толщина стенок матки.
При обследовании стенок матки возможно выявление опухолевидных образований(миома). Миометрий – мышечный слой матки , состоит из 3 слоев ( внутренний , средний и наружный).
Околоплодные воды. Функция и их количество. Что бывает при отклонениях от норма количества вод.
Околоплодные воды – составная и неотъемленная часть внутриутробного существования плода. Определяется визуально на УЗИ и при акушерском обследовании беременной. Многоводие приводит к перерастяжению матки, риску преждевременного излития околоплодных вод и преждевременных родов, является маркером внутриутробного инфицирования плода, врожденных пороков развития плода или вариантом нормы в сроке 23-24 недели. При реализации инфекционного фактора возможна внутриутробная гибель плода. Маловодие возможно при хромосомных аномалиях плода, аномалиях мочевыделительной системы плода и других состояниях. Требуется консультация генетика. Изменение структуры околоплодных вод- множественные подвижные хлопьевидные включения могут быть следствием инфекции или вариантом нормы при доношенной беременности .
Каков нормальный цвет околоплодных вод?
В норме воды светломолочного или светложелтого цвета . При зеленом цвете вод (мекониальные воды) имеются признаки длительного внутриутробного страдания плода (анемия, инфекция почек, гестоз, водянка беременной, вредные привычки у женщины, угроза прерывания беременности и другие эстрагенитальные заболевания).
Шейка матки. Норма и отклонения.
Шейка матки во время беременности имеет различный норматив по длине перво – и повторобеременных. Укорочение шейки является угрожающим симптомом для последующего вынашивания беременности . Критичным является длина шейки 25-30 мм.
Условия визуализации какие бывают и от чего зависят?
Визуализация может быть удовлетворительной и неудовлетворительной , зависят от срока беременности, положения и предлежания плода, свойств ткани самой женщины, что сказывается на отражение ультразвуковой волны.
Почему даже УЗИ не может выявить грубые пороки плода?
100 % диагностики на сегодняшнем этапе не дает ни один метод обследования, даже на машинах экспертного класса. Существующий порок может «расти и развиваться» вместе с плодом и быть обнаруженным в более поздние сроки. Пропуск пороков можно объяснить удовлетворительными условиями визуализации ( в т.ч.маловодие), сроком, положением и предлежанием плода, а также от опыта врача и оборудованием.
Не опасно ли УЗИ для матери и плода?
За весь многолетний опыт обследования женщин на УЗИ отрицательного влияния на мать и плод не описано. Существует миф о том, что после УЗИ плод задерживается в развитии или погибает. Беременные обследуются специальными датчиками с определенной длиной ультразвуковой волны. Всегда имеются медицинские показания для обследования плода при аномальном течении беременности.
Какие ограничения есть при прохождении УЗИ. Можно ли его делать всем ?
Ограничения для прохождения УЗИ: ситуации при которых существует угроза жизни плода , а время потраченное на УЗИ откладывает мероприятие по спасению его жизни( подозрение и отслойка плаценты, острая гипоксия плода) . УЗИ дело добровольное. Если имеется религиозный мотив или другие причины отказа от обследования, оформляется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст. 31,32,33) .
Что такое индекс амниотической жидкости?
Объем околоплодных вод, измеренных в 4 квадратах полости матки. Имеется норматив для каждого срока беременности .
Области придатков. Норма и отклонения.
Это зона проекции труб и яичников справа и слева от матки. В норме патологических образований не должно определяться. Отклонения от нормы : определение кистозных и плотных образований.
Причины :
• вариант нормы при имеющейся кисте желтого тела, поддерживающей развитие беременности и исчезающей после 16 недель.
• истинная киста яичника или опуховидное образование, требующие хирургического лечения.
Что такое 3D, 4D, 5D УЗИ ? Какие виды бывают и чем отличаются друг от друга?
Это объемное изображение условий визуализации. Обычное УЗИ — двухмерное 2D.
Что такое УЗИ доплеровское?
Допплеровское исследование – исследование кровотока в сосудах пуповины, маточных артериях, мозговых артериях плода и других сосудах с целью выявления нарушений кровообращения .
Что такое скрининг?
Скрининг- «просеивание». 100% охват каким либо методом обследования.
Критерии при определении срока беременности?
Акушеры гинекологи во всем мире пользуются следующим способом определения срока : первый день менструации , которая была в последний раз и ходила регулярно, минус 3 месяца плюс 7 дней. Можно использовать дату зачатия ( если он известен женщине). Или результаты раннего УЗИ обследования до 12 недель. Существуют сроки беременности : по началу шевеления плода, но они малодостоверны ( первобеременная — с 20 недель, повторнобеременая – с 18 недель )
Как по диаметру плодного яйца определить срок беременности?
Определяется по среднему диаметру плодного яйца, которые имеют свои нормативы для разного срока .
Что такое фетометрия?
Измерение плода.
Что такое задержка внутриутробного развития?
Отставание фетометрических показателей на 2 недели и более или при определении высоты стояния дна матки уменьшение более чем на 2 см для данного срока беременности. Всегда является следствием влияния неблагоприятных факторов на течение беременности (анемия, инфекция почек, водянка беременной, гестоз, вредные привычки у женщины , угроза прерывания беременности и другие эстрагенитальные заболевания).
Что такое синдром задержки развития плода?
Старое определение задержки внутриутробного плода. В настоящее время использование данной формулировки некорректно.
Равномерно ли развивается плод?
Для разных сроков имеются свои закономерности развития плода.
Что такое воротниковое пространство и на что влияют его размеры?
Это пространство между внутренней поверхностью кожи шейного отдела плода и мягких тканей прилежащих к позвонкам шейного отдела. Увеличение размеров больше нормативных является поводом посещения генетика, т.к. высок риск хромосомных аномалий. ТВП ( трансворотниковое пространство )– маркер возможных сердечно- сосудистых аномалий.
Обвитие пуповиной. Опасно или нет. Как избавиться от него. К чему может привести?
Во время беременности обвитие пуповиной не влияет на состояние плода. Риск имеется при родоразрешении. В схватку может нарушаться кровоток, при потугах — может нарушаться частота сердцебиения плода. Применяются медикаментозное лечение, в случае его отсутствия – оперативное пособие (операция кесарева сечение или рассечение промежности). Избавиться внутриутробно нельзя. Больше 50 % родов протекают с обвитием пуповины вокруг шеи плода. В родах ведется наблюдение частоты сердечных сокращений плода. В зависимости от акушерской ситуации определяется тактика дальнейшего ведения родов.
Что такое акушерская неделя?
7 дней.
На каком сроке отчетливо можно услышать сердцебиение ?
Сердцебиение плода лоцируется с 7 недель беремен на УЗИ, допплеровским аппаратом зарегистрировать сердечные сокращения — с 10 недель, ухом акушерским фонендоскопом -с 23 недель .
С какого срока можно установить пол?
Окончательное формирование пола можно установить к исходу 24 недели.
На каком сроке при УЗИ можно разглядеть беременность?
В 2- 3 недели, если она маточная.
Какое УЗИ лучше внутренне или внешнее?
Существуют разные показания для обследования влагалищным и трансвезикальным датчиком. Возможно совмещение разных методов. Характер обследования зависит от целей и имеющейся патологии.
Помогает ли УЗИ выявить внематочную беременность?
Помогает, но не в 100 % случаях. Трудности возникают при сочетании маточной и внематочной беременности.
Может ли женщина отказаться от УЗИ совсем?
Да, имеет такое право. Но стандарт обследования беременных обязывает врача назначать УЗИ, но право выбора остается за вами . Требуется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст.31,32,33) . Ст. 33 « Отказ от медицинского вмешательства с указанием возможных последствий оформляется записью в медицинской документации и подписывается гражданином и медицинским работником)
Показания УЗИ для прерывания беременности. По каким показаниям и отклонениям принимается решение о прерывании беременности ? Если первое УЗИ выявило отклонения от нормы, то какова дальнейшая процедура принятия решения?
При обнаружении отклонений в развитии плода вопрос о дальнейшем продлении беременности решается с привлечением врачей смежных с специальностей ( хирург, ортопед, генетик.) Существуют медицинские показания для прерывания беременности в любом сроке в случае подтверждения порока развития, несовместимого с жизнью. Медицинские показания определяет главный генетик области комиссионно. Существуют такие отклонения от нормы, которые требуют динамичного наблюдения врачом УЗИ разных уровней (расширение лоханки почек, гиперэхогенные фокусы в полости сердца, гиперэхогеный кишечник , вентрикуломегалия, отсутствие эхотени желудка и мочевого пузыря и др . При отсутствии отрицательной динамики или неподтвержденные ранее подозрения в ходе динамичного наблюдения позволяют беременность пролонгировать дальше.
Вопросы по ведению беременности в женской консультации
Обязательно вставать на учет по беременности?
Для благополучного исхода любых родов важное значение имеет обязательное и правильное медицинское ведение беременности в женской консультации:
- своевременная постановка на диспансерный учет по беременности в женской консультации
- регулярное посещение врача акушера–гинеколога
- выполнение назначений, обследований и всех рекомендаций врачей акушеров-гинекологов, терапевта и других врачей специалистов
- выполнение режима сохранения беременности
- посещение «Школы материнства»
- постановка на учет в детскую поликлинику в 30 недель беременности
- стабильное психологическое состояние женщины на протяжении всей беременности
- своевременное обсуждение возникающих вопросов совместно с врачом и акушеркой. Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
В какой срок надо вставать на учет по беременности?
Постановка на учет по беременности осуществляет врач женской консультации при осмотре женщины до 12 недель. При обращении в ранние сроки 5-6 недель, допускается осмотр в динамике с целью подтверждения развивающейся беременности.
На основании каких приказов, стандартов ведется ведение беременных на диспансерном учете?
Ведение беременности у женщин различной степени риска осуществляется согласно «Порядка оказания медицинской помощи по профилю «акушерство и гинекология»(за исключением использования репродуктивных технологий), утвержденному приказом № 572н Министерства здравоохранения Российской Федерации от 01 ноября 2012 г.
Существует обязательное базовое обследование, по показаниям — расширение обследования и лечения согласно уровню ЛПУ.
Как часто надо посещать женскую консультацию при беременности?
Ведение беременных осуществляется в строгом соответствии «Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования репродуктивных технологий)», утвержденному приказом Министерства здравоохранения РФ от 01.11.2012 г.
Обязательно ли посещения других врачей специалистов?
Обязательно посетить терапевта и окулиста в 1, 2, 3 триместр беременности, стоматолога в 1 и 2 триместрах беременности.
В зависимости от имеющейся патологии консультация смежных специалистов: кардиолога, нефролога, невропатолога, хирурга, психиатра, нарколога и др.
Справка о ранней постановке на учет для чего выдается?
Пособие по этой справке выплачивается по месту работы или месту учебы. Если пособие Вам не нужно, Ваше право не предоставлять документы для платы. Пособие — как поощрение женщины за раннее обращение, соблюдение режима сохранения беременности.
Обменная карта. Когда выдается обменная карта? Примут на роды, если на момент поступления у беременной не окажется обменной карты?
Обменная карта – единая форма, действующая на всей территории РФ. В ней содержатся сведения о беременной, течении её беременности, результатах дополнительных и обязательных обследований, листе нетрудоспособности, родовом сертификате. Обменная карта выдается на руки беременным в сроке 18 недель, которая должна находиться при женщине всегда, где бы она не находилась.
Иностранным гражданам экстренная помощь оказывается бесплатно, плановая медицинская — без наличия полиса обязательного медицинского страхования за счет средств гражданина.
Важно отметить, что при поступлении на роды обязательно наличие полиса обязательного медицинского страхования.
Большой таз и его границы
Границами между большим и малым тазоя являются 2 беземянные линии, верхний край симфиза, крестцовый мыс (проманторий).
Большой таз нужен для измерения, по которым судят о размерах малого.
Большой таз ограничен
крыльями подвздошных костей — с боков
поясницчный отдел позвоночника — сзади
мышцами передней брюшной стенки — спереди
Пельвиометрия— измерения параметров большого таза
Производяят тазомером. Это форма цикруля, из двух ветвей, заканчивающихся пуговками. Ветви сооединены шкалой в см.
Измеряют:
3 поперечных размера—
d. spinarumмежду передне-верхними остями крыльев подвздошных костей. В норме 25-26 см.
d. cristariumрасстояние между наиболее отдаленными точками гребней подздошных костей. В норме 28-29 см.
d. trachantericaмежду большими вертелами бедренных костей. В норме 30-31 см.
1 прямой размер— конъюнгата эсктерна (наружняя конъюгата) — расстояние верхним краем симфиза и надкрестцовой ямкой (место соединения 5 поясничного и 1 копчикового позвоноков). В норме 20-21 см.
Плоскости малого таза
Различают 4 плоскости алого таза
1. Плоскость входа в малый таз— границами являются верхний край симфиза, с боков беземянные линии, с задчи — крестцовый мыс.
Прямой размер— истинная конъюгата — от симфиза от крестцового мыса. В норме 11 см
Поперечный размер— соединяет наиболее отдаленные точки безымянныхх костей. В норме 13 см.
Два косых размера— правый (от правого крестцово-подвздошного сочленения до левого лонного бугорка) и евый.
2. Плоскость широкой части малого таза— середина сифиза, место соединения 2-3 крестцовых позвонков, середина вертлужных впадин с боков.
Различают
прмяой — середина сифмиза и сочленение 2-3 позвонков
поперечный — между вертулжными впадинами и сочленениями 2-3 позвнокво — в норме по 12,5 см.
Тазовый пояс — Строение — Функции — Оценка
Тазовый пояс представляет собой кольцевидную костную структуру, расположенную в нижней части туловища. Он соединяет осевой скелет с нижними конечностями.
В этой статье мы рассмотрим анатомию тазового пояса — его костные ориентиры, функции и клиническую значимость.
Строение тазового пояса
Костный таз состоит из двух бедренных костей (также известных как безымянные кости или тазовые кости), крестца и копчика.
Внутри таза четыре сочленения:
- Крестцово-подвздошные суставы (x2) — между подвздошной костью тазобедренной кости и крестцом
- Крестцово-копчиковый симфиз — между крестцом и копчиком.
- Лобковый симфиз — между лобковыми телами двух тазобедренных костей.
Связки прикрепляют боковую границу крестца к различным костным ориентирам на костном тазу для обеспечения устойчивости .
Рис. 1. Тазовый пояс образован тазовыми костями, крестцом и копчиком. [/ caption]Функции таза
Сильный и жесткий таз приспособлен для выполнения ряда функций в организме человека. Основные функции:
- Перенос веса с верхнего осевого скелета на нижние аппендикулярные компоненты скелета, особенно во время движения.
- Обеспечивает прикрепление для ряда мышц и связок, используемых при передвижении.
- Содержит и защищает брюшно-тазовых и тазовых органов.
Большой и малый таз
Остеология тазового пояса позволяет разделить область таза на две части:
- Большой таз (ложный таз) — расположен выше, он обеспечивает поддержку нижних внутренних органов брюшной полости (например, подвздошной кишки и сигмовидной кишки). Он не имеет большого акушерского значения.
- Малый таз (истинный таз) — расположен снизу.Внутри малого таза находятся полость таза и внутренние органы таза.
Соединение между большим и малым тазом известно как вход таза . Наружные костные края входа в таз называют краем таза.
Рис. 2. Большой и малый таз. Малый таз является «истинным» тазом и содержит полость таза. [/ Caption]Тазовый впуск
Вход в таз отмечает границу между большим и малым тазами.Его размер определяется его краем, тазового края .
Границы тазового входа:
- Задний — крестцовый мыс (верхняя часть крестца) и крестцовые крылья (ala).
- Боковая — дугообразная линия на внутренней поверхности подвздошной кости и грудная линия на верхней ветви лобковой кости.
- Передний — лобковый симфиз.
Входное отверстие таза определяет размер и форму родовых путей, а выступающие выступы являются ключевым местом для прикрепления мышц и связок.
При описании входного отверстия таза можно использовать альтернативную описательную терминологию:
- Linea terminalis — комбинированная грудная линия, дугообразная линия и крестцовый мыс.
- Подвздошно-гребешковая линия — комбинированная дугообразная и грудная линии. Это представляет собой боковую границу входа в таз.
Тазовый выход
Тазовый выход расположен в конце малого таза и в начале тазовой стенки.
Его границы:
- Задний : Кончик копчика
- Боковой : седалищные бугры и нижний край крестцово-бугристой связки
- Передний : лобковая дуга (нижняя граница седалищно-лобковых ветвей).
Угол под лобковой дугой известен как подлобковый угол и имеет больший размер у женщин.
Рис. 4. Границы выходного отверстия таза.[/подпись]Приспособление для родов
У большинства женщин таз гинекоидный, , в отличие от таза у мужчин и андроид . Небольшие различия в их строении создают больший выход в таз, приспособленный для облегчения процесса родов. При сравнении этих двух, гинекологический таз имеет:
- шире и шире структура, но на легче по весу
- Воздухозаборник овальной формы по сравнению с тазом андроида в форме сердца.
- Менее выступающие седалищные шипы, что на больше биостистого диаметра
- Подлобковая дуга под большим углом, более 80-90 градусов .
- Крестец более короткий, более изогнутый и с менее выраженным крестцовым выступом .
Помимо костных приспособлений, крестцово-бугристые и крестцово-остистые связки могут растягиваться под действием прогестерона и еще больше увеличивать размер выходного отверстия.
Рис. 5. Гинекологический таз по сравнению с тазом андроида.[/подпись][старт-клиническая]
Клиническая значимость: оценка женского костного таза
Малый таз — это костный канал, через который плод должен пройти во время родов. Поэтому очень важно определить диаметр этого канала и, следовательно, способность матери к деторождению.
Диаметр может быть определен тазовым осмотром или рентгенологически. Есть два важных измерения:
Акушерский конъюгатЧтобы определить наименьшее фиксированное расстояние, которое должен пройти плод, измеряется минимальный переднезадний диаметр входного отверстия таза.
Это расстояние между мысом крестца и средней точкой лобкового симфиза (где лобковая кость наиболее толстая) и известно как акушерский конъюгат (или истинный конъюгат). Однако это измерение нельзя оценить клинически из-за наличия мочевого пузыря.
Диагональный конъюгат
Диагональный конъюгат является альтернативой, он измеряется от нижней границы лобкового симфиза до мыса крестца и может измеряться вручную через влагалище.
(Для этого вы измеряете кончиком среднего пальца крестцовый мыс, а затем другой рукой отмечаете уровень нижнего края лобкового симфиза на исследуемой руке. Затем вы используете расстояние между указательным пальцем и лобковый симфиз для измерения диагонального конъюгата, в идеале 11 см или больше)
В дополнение к измерению диагональной конъюгаты выполняется проверка среднего таза . Здесь врач проверяет наличие прямых боковых стенок и измеряет диаметр биопсины, который является самой узкой частью тазового канала.Ширину подлобкового угла у выхода из таза можно определить по расстоянию между седалищными бугорками.
Рис. 6. Оценка женского таза с помощью диагонального конъюгата [/ caption][окончание клинической]
The Hip | Безграничная анатомия и физиология
Илиум
Подвздошная кость — самая верхняя и самая большая кость таза.
Цели обучения
Опишите подвздошную кость
Основные выводы
Ключевые моменты
- Подвздошная кость сочленяется с седалищной костью, крестцом и лобком.
- Подвздошная кость делится на тело и крыло, или крыло.
- Тело и крылья разделены дугообразной линией на задней поверхности и краем вертлужной впадины на нижней поверхности.
- Подвздошный гребень находится на верхнем крае крыльев.
- Наружная поверхность подвздошной кости частично является суставной (относящейся к суставу), а частично — несуставной.
- Ширина надвздошной кости — это анатомический термин, обозначающий самую широкую часть таза между внешними краями верхних подвздошных костей.
Ключевые термины
- вертлужная впадина : вогнутая структура, образованная тремя костями в тазу, которая сочленяется с головкой бедренной кости, образуя тазобедренный сустав.
- ilium : Верхняя и самая широкая из трех костей, составляющих тазобедренную кость и таз с каждой стороны.
- таз : большая сложная костная структура у основания позвоночника, которая поддерживает ноги. Он состоит из тазовой кости, крестца и копчика.
Подвздошная кость — самая верхняя и самая большая кость таза.Он сочленяется с крестцом, седалищной костью и лобком.
Подвздошная кишка человека делится на тело и крыло, или крыло. Эти две части разделены на верхней поверхности изогнутой линией, известной как дугообразная линия, а на нижней поверхности — краем вертлужной впадины.
Подвздошная кость : Подвздошная кость — это самая верхняя кость таза, идущая в стороны.
Тело способствует формированию вертлужной впадины, вогнутой структуры, в которой головка бедренной кости сочленяется, образуя тазобедренный сустав.Внутренняя поверхность тела является частью стенки малого таза и дает начало некоторым волокнам внутренней запирательной мышцы.
Ала
Ала, или крыло, представляет собой большую расширенную часть, которая проходит в боковом направлении. Он имеет внешнюю и внутреннюю поверхность, гребень (подвздошный гребень), переднюю и заднюю границу.
Наружная поверхность гладкая, разделена тремя линиями: задней, передней и нижней ягодичными. Большая ягодичная мышца начинается от внешней поверхности, прилегающей к задней ягодичной линии, средняя ягодичная мышца — от прилегающей к передней линии, а малая ягодичная мышца — от нижней линии.
Внутренняя поверхность крыльев носа гладкая, вогнутая и образует подвздошную ямку. Спинно-крестцовая и многораздельная мышцы спины берут начало в задней части.
У людей двухподвздошная ширина — это анатомический термин, относящийся к самому широкому измерению таза между внешними краями верхних подвздошных костей. Измерение ширины подвздошной кости полезно в акушерстве, потому что слишком маленький или слишком большой таз может иметь акушерские осложнения. Он также используется антропологами для оценки массы тела.
Иския
седалищная кость образует нижнюю и заднюю части тазобедренных костей таза.
Цели обучения
Опишите седалищную кость
Основные выводы
Ключевые моменты
- Седалищная кость сочленяется с подвздошной и лобковой костью.
- Седалище делится на тело, верхнюю ветвь седалищной кости и нижнюю ветвь седалищной кости.
- Седалищный бугорок, который поддерживает вес в положении сидя, расположен на седалищной кости.
Ключевые термины
- седалищная кость : самая нижняя из трех костей, составляющих каждую сторону таза.
седалищная кость образует нижнюю и заднюю часть тазовой кости. Расположенная ниже подвздошной кости и позади лобка, верхняя часть этой кости образует приблизительно одну треть вертлужной впадины, которая сочленяется с головкой бедренной кости, образуя тазобедренный сустав.
Боковой вид седалищной кости : Левый тазобедренный сустав, открытый путем удаления дна вертлужной впадины из таза.Седалищная кость маркируется в нижнем левом углу подвздошной кости.
седалищная кость делится на три части; тело, а также верхние и нижние ветви.
Тело содержит выступающий позвоночник, от которого начинается верхняя драгоценная мышца. Два углубления проходят параллельно позвоночнику — вверху большая седалищная вырезка и, ниже, малая седалищная вырезка, через которые проходят ключевые нервные и сосудистые сосуды.
Верхняя ветвь седалищной кости идет кзади и кзади от тела.Это частичное происхождение внутренней запирательной мышцы и внешней запирательной мышцы.
Сзади ветвь образует большое вздутие, называемое бугристостью седалищной кости, или седалищным бугорком, которое поддерживает вес в положении сидя и является источником мышц gemellus inferior и adductor magnus.
Дорсально ветвь входит в запирательное отверстие, большое отверстие в тазу, через которое проходят ключевые нервные и сосудистые сосуды.
Нижняя ветвь седалищной кости тонкая и уплощенная, поднимается от верхней ветви седалищной кости и соединяется с нижней ветвью лобковой кости.Это частичное происхождение мышц gracillis и большой приводящей мышцы.
Ischium : седалищная кость расположена ниже подвздошной кости и позади лобковой кости.
Лобок
Лобок — это нижняя и самая передняя часть тазовых костей таза.
Цели обучения
Опишите лобковую кость
Основные выводы
Ключевые моменты
- Самая передняя часть лобка, лобковый симфиз, — это место слияния двух тазобедренных костей таза.
- Лобковая кость имеет тело, верхнюю и нижнюю ветви.
- Тело лобка входит в состав полулунной поверхности и вертлужной ямки в вертлужной впадине.
Ключевые термины
- лобковый симфиз : хрящевой сустав между двумя лобковыми костями.
Лобковая кость образует переднюю часть таза и входит в вертлужную впадину, которая сочленяется с головкой бедренной кости, образуя тазобедренный сустав.
Лобковая кость покрыта слоем жира, который покрывает лобковая кость. Две лобковые кости соединяются спереди через лонный симфиз, хрящевой сустав.
Лобковая кость сочленяется с подвздошной и седалищной костями на каждом бедре. Внутренняя поверхность образует стенку малого таза и является исходной точкой для части внутренней запирательной мышцы. Лобковая кость делится на тело, верхнюю ветвь и нижнюю ветвь.
Тело лобковой кости
Тело лобковой кости : (1) крестец, (2) подвздошная кость, (3) седалищная кость, (4) лобковая кость: 4a-тело; 4b-верхняя ветвь; 4c — нижняя ветвь, (5) лобковый симфиз, (6) вертлужная впадина, (7) запирательное отверстие, (8) копчик, (красная пунктирная линия) linea terminalis.
Тело лобка — широкая, сильная, медиальная и плоская часть лобковой кости, которая соединяется с лобковым симфизом.
Неровный верхний край тела, известный как лобковый гребень, латерально заканчивается лобковым бугорком. Этот бугорок, расположенный примерно в 3 см от лобкового симфиза, является отличительной особенностью нижней части брюшной стенки и полезен при попытке локализовать поверхностное паховое кольцо и бедренный канал пахового канала.
Его внутренняя поверхность входит в формирование стенки малого таза и дает начало части внутренней запирательной мышцы.
Улучшенный лобковый Рамус
Верхняя ветвь лобковой кости составляет одну треть лобковой кости. Он образует часть запирательного отверстия и простирается от тела до срединной плоскости, где он сочленяется со своим аналогом с противоположной стороны. Он описан в двух частях: медиальной уплощенной части и узкой латеральной призмоидальной части.
Нижний лобок Рамуса
Нижняя ветвь лобка — это тонкая и плоская кость, которая составляет одну треть лобковой кости.Она проходит сбоку и вниз от медиального конца верхней ветви и сужается по мере опускания и соединяется с нижней ветвью седалищной кости ниже запирательного отверстия.
Ложный и истинный пельф
Ложный (большой) таз больше и выше истинного (малого) таза, в котором расположен вход в таз.
Цели обучения
Опишите разницу между ложным и истинным тазом
Основные выводы
Ключевые моменты
- Некоторые считают, что ложный таз на самом деле является частью брюшной полости и, следовательно, истинный таз — это единственная истинная часть таза.
- Настоящий таз содержит вход в таз и представляет собой короткий изогнутый канал, более глубокий на его задней стенке, чем на передней стенке.
- Настоящий таз включает тазовую ободочную кишку, прямую кишку, мочевой пузырь и некоторые репродуктивные органы.
- Ложный таз поддерживает кишечник (в частности, подвздошную и сигмовидную кишку) и передает часть своего веса на переднюю стенку брюшной полости.
Ключевые термины
- истинный таз : ограничен спереди и снизу лонным симфизом и верхними ветвями лобка; сверху и сзади крестцом и копчиком; и сбоку широкой гладкой четырехугольной частью кости, соответствующей внутренней поверхности тела и верхней ветви седалищной кости, и части подвздошной кости ниже дугообразной линии.
- ложный таз : ограничен подвздошной костью с обеих сторон; спереди он неполный, с широким промежутком между передними краями подвздошной кости; сзади — глубокая выемка с обеих сторон между подвздошной костью и основанием крестца.
Есть некоторые разногласия относительно того, что представляет собой таз. В зависимости от того, что включено в описание, эти группы часто называют истинным (меньшим) или ложным (большим) тазом.
Истинный таз
Истинный (или малый) таз ограничен спереди и снизу лобковым симфизом и верхними ветвями лобка; сверху и сзади крестцом и копчиком; и сбоку широкой гладкой четырехугольной частью кости, соответствующей внутренней поверхности тела и верхней ветви седалищной кости, и части подвздошной кости ниже дугообразной линии.
Эта полость представляет собой короткий изогнутый канал, глубже в задней части, чем в передней стенке, и содержит вход в таз. Некоторые считают, что эта область представляет собой всю полость таза. Другие определяют полость таза как большее пространство, включая ложный большой таз, прямо над входом в таз.
Большой и малый таз : Большой таз (желтый) больше и выше малого таза (красный), где расположен вход в таз.
Настоящий таз включает тазовую ободочную кишку, прямую кишку, мочевой пузырь и некоторые репродуктивные органы.Прямая кишка находится сзади, в изгибе крестца и копчика; мочевой пузырь впереди, позади лонного симфиза.
У женщин матка и влагалище занимают промежуток между этими внутренностями. Внутренние тазовые нервы, возникающие в точках S2 – S4, находятся в малом тазу.
Ложный таз
Ложный (или большой) таз ограничен с обеих сторон подвздошной костью. Спереди он неполный, с широким промежутком между передними краями подвздошной кости; сзади — глубокая выемка с обеих сторон между подвздошной костью и основанием крестца.
Некоторые считают эту область частью полости таза, а другие — частью брюшной полости (отсюда и название ложный таз). Другие идут на компромисс, называя эту область брюшно-тазовой полостью.
Ложный таз поддерживает кишечник (в частности, подвздошную и сигмовидную кишку) и передает часть своего веса на переднюю стенку брюшной полости.
Сравнение женских и мужских полов
Женский таз развился до максимальной ширины для родов, а мужской таз оптимизирован для двуногого передвижения.
Цели обучения
Примените диагностические критерии, чтобы определить, мужской или женский таз
Основные выводы
Ключевые моменты
- Таз — один из наиболее полезных элементов скелета для различения мужчин и женщин.
- Женский таз больше и шире, чем мужской таз, и имеет более округлый тазовый вход.
- Гребни подвздошных костей у самцов выше, чем у самок, из-за чего их ложные тазовые кости выглядят выше и уже.
- Мужской крестец длиннее, уже, прямее и имеет ярко выраженный крестцовый мыс относительно женского крестца.
- Угол между нижними ветвями лобка острый (70 градусов) у мужчин и тупой (90–100 градусов) у женщин. Соответственно, угол называется подлобковым у мужчин и лобковой дугой у женщин.
Ключевые термины
- таз : большая сложная костная структура у основания позвоночника, которая поддерживает ноги.Он состоит из тазовой кости, крестца и копчика.
Другой пол, другой таз
Как и череп, таз очень полезен для определения биологического пола скелета. Широкий таз полезен для рождения ребенка, однако узкий таз полезен для передвижения при вертикальной ходьбе. Эти противоречивые требования часто называют акушерской дилеммой.
Женский таз развился до максимальной ширины для родов — более широкий таз сделает женщину неспособной ходить.Напротив, мужской таз человека не ограничен необходимостью рожать и поэтому оптимизирован для двуногого передвижения.
Диагностические критерии
Существует несколько диагностических критериев, позволяющих отличить мужской таз от женского:
- Женский таз больше и шире, чем мужской таз, который выше (из-за более высокого гребня подвздошной кости), уже и компактнее.
- Расстояние между седалищными костями у самцов небольшое. Это приводит к тому, что стороны мужского таза сходятся от входа к выходу, тогда как стороны женского таза шире друг от друга.Это приводит к тому, что входное отверстие с внутренней резьбой становится большим и овальным по форме, а входное отверстие с наружной резьбой — более сердцевидным.
- Угол между нижними ветвями лобка острый (70 градусов) у мужчин и тупой (90–100 градусов) у женщин. Соответственно, этот угол называется подлобковым у мужчин и лобковой дугой у женщин.
- Большая седалищная вырезка у самок шире.
- Седалищные шипы и бугорки более тяжелые и выступают дальше в полость таза у мужчин.
- Мужской крестец длинный, узкий, более прямой, с ярко выраженным крестцовым мысом.Женский крестец короче, шире, более изогнут кзади и имеет менее выраженный мыс.
- Вертлужная впадина у женщин шире и обращена медиальнее, чем у мужчин. Это изменение угла головки бедренной кости придает женской походке характерное раскачивание бедер.
Строение таза и деторождение
Человеческий таз эволюционировал, чтобы стать достаточно узким для эффективного вертикального передвижения, но в то же время достаточно широким, чтобы облегчить роды.
Цели обучения
Опишите эволюцию таза человека
Основные выводы
Ключевые моменты
- Таз человека уже и меньше, чем у наших ближайших ныне живущих родственников, обезьян. Этот более узкий таз позволяет эффективно передвигаться на двух ногах.
- Поскольку таз жизненно важен как для эффективного передвижения, так и для родов, естественный отбор был вынужден прийти к компромиссу между широким тазом, чтобы облегчить роды у детей с большим мозгом, и узким тазом, чтобы повысить эффективность локомотива.
- Голова и мозг человека также больше по сравнению с остальным телом по сравнению с обезьянами. Женский таз эволюционировал так, чтобы быть максимально широким, чтобы облегчить роды, но не настолько широким, чтобы сделать двуногие движения слишком неэффективными.
- Мужской таз уже, так как рожать не приходится. Таким образом, у мужчин больше двигательная эффективность.
Ключевые термины
- двуногое передвижение : прямая ходьба; форма наземного передвижения, при которой организм движется с помощью двух задних конечностей или ног.
- лобковый симфиз : хрящевой сустав между двумя лобковыми костями.
Половые различия человека в форме таза возникли в ходе человеческой эволюции. Человеческий таз уже и меньше, чем у наших ближайших ныне живущих родственников, обезьян. Эти изменения в тазу позволяют двуногую передвижение или прямую ходьбу.
Это сужение таза также повлияло на роды у людей, поскольку узкий таз затрудняет передвижение ребенка по родовым путям.Эта проблема усугубляется тем, что по мере того, как человеческий таз становится меньше, головы младенцев становятся больше, чтобы приспособиться к увеличенному размеру мозга.
Поскольку таз жизненно важен как для эффективного передвижения, так и для родов, естественный отбор был вынужден найти компромисс между широким тазом, чтобы облегчить роды младенцев с большим мозгом, и узким тазом, чтобы повысить эффективность локомотива. Этот компромисс получил название акушерской дилеммы. Таким образом, женский таз эволюционировал так, чтобы быть максимально широким, чтобы облегчить роды, но не стал настолько широким, чтобы сделать двуногую передвижение слишком неэффективным.
Кроме того, женский лобковый симфиз, который представляет собой хрящевой сустав, соединяющий левую и правую стороны таза, реконструируется под действием гормонов, выделяемых во время беременности, что позволяет ему растягиваться во время родов.
Мужской таз не ограничен рождением ребенка, поэтому он более узкий и более оптимальный для двуногого передвижения. Более широкие бедра у женщин вызывают увеличение вальгусного угла, который представляет собой угол между бедром и голенью. Это увеличивает риск крутильных травм колена.
Мужской таз : Мужской таз уже, чем женский, что видно по углу лобковой дуги менее 90 градусов.
Женский таз : Женский таз шире мужского, что видно по углу лобковой дуги более 90 градусов.
Анатомия, брюшная полость и таз, выход для таза — StatPearls
Введение
Выход для таза, также называемый нижним тазовым отверстием, определяет нижний край малого (истинного) таза.Полость таза (истинный таз) преимущественно состоит из мочевого пузыря, толстой кишки и внутренних репродуктивных органов. Это пространство заключено между входом в таз и выходом из таза. Выход из таза — это нижнее отверстие таза, которое ограничено копчиком, седалищными буграми и лобковым симфизом.
Строение и функции
Выходное отверстие таза — это пространство приблизительно ромбовидной формы, которое отмечает нижний край истинного таза. Это отверстие в тазу имеет границы, которые отражают границы промежностного треугольника, поскольку эти два пространства имеют общую основу.
Анатомические границы выхода из таза:
Передний: нижний край лонного симфиза
Переднебоковой: нижняя ветвь лонной кости и седалищные бугры
Заднебоковые ветви
плечевой кости плечевой кости
Задний: передний край копчика
Три диаметра могут описывать размеры выходного отверстия таза: переднезадний, задний сагиттальный и поперечный (межкубцовый).Переднезадний диаметр от лонного симфиза до крестцово-копчикового сустава является наибольшим диаметром выхода из таза и обычно составляет от 9,5 до 12,5 см. Это измерение может широко варьироваться из-за подвижности копчика. Поперечный диаметр между седалищными буграми обычно составляет от 8 до 11 см. У самцов все размеры немного короче по размеру тела, чем у самок. У женщин эти диаметры важны в пельвиметрии и, как было продемонстрировано, увеличиваются во время родов, чтобы облегчить доставку плода через выходное отверстие таза.[1] [2]
Костный таз и выходное отверстие таза выполняют несколько функций. Таз обеспечивает защиту внутренних органов малого таза, находящихся в полости таза. Костный таз выполняет множество структурных функций с точки зрения нагрузки, поддерживая вес тела, стабилизируя верхнюю часть туловища и координируя движения при маневрах ног. Несколько связок соединяются с костями таза и сегментируют отверстия в костях, что помогает смягчить вес тела и обеспечивает некоторую подвижность во время родов.Костный таз служит местом прикрепления нескольких связок, туловища и мышц нижних конечностей. Отверстия или отверстия в костной структуре таза пропускают нервы и сосудистую сеть между верхней и нижней частью тела. Концевые сегменты влагалища, мочевыводящего и желудочно-кишечного трактов пересекают выходное отверстие таза. У женщин выходное отверстие таза также обеспечивает поддержку и руководство для плода по родовым путям [3].
Эмбриология
Формирование таза требует каскада хондрификации, окостенения и слияния.Самые ранние аппендикулярные структуры формируются на 28-й день эмбриона. К пятой неделе сгущение мезенхимальной ткани в зачатках конечностей формирует шаблон для моделей костей, и подвздошная кость становится узнаваемой примерно к пяти месяцам пренатального периода. Таз формируется в процессе эндохондральной оссификации, при которой хондроциты в хряще стимулируют минерализацию и рост кровеносных сосудов. Это окостенение происходит от трех основных центров окостенения, называемых подвздошным центром, седалищным центром и лобковым центром.Первичные центры окостенения хорошо развиты к рождению, но процесс окостенения продолжается постнатально, замедляясь после трехмесячного возраста. Онтогенез таза завершается в зрелом возрасте, обычно около 25 лет. Половой диморфизм таза визуально проявляется в подвздошной кости, вертлужной впадине, высоте подвздошной кости и ширине входа и выхода таза. [4] [5] [6]
Кровоснабжение и лимфатика
Общая подвздошная артерия разветвляется на внутреннюю и внешнюю ветви на уровне позвонков L5-S1.Внутренняя подвздошная артерия спускается вниз через входное отверстие таза в истинный таз. Внутренняя подвздошная артерия снабжает кровью органы таза, промежностное дно и ягодичные мышцы. На верхней границе большого седалищного отверстия внутренняя подвздошная артерия разделяется на передний и задний ствол. Передний ствол снабжает органы малого таза, промежность, ягодичную и приводящую области нижней конечности. Внутренняя половая артерия, которая является ветвью переднего ствола, проходит через малое седалищное отверстие и является основным источником крови к промежности.Промежность — это пространство между диафрагмой таза и выходным отверстием таза. Задний ствол внутренней подвздошной артерии снабжает заднюю брюшную стенку, задний таз и часть ягодичной области нижней конечности. Подвздошно-поясничная артерия, отходящая от задней части туловища, поднимается в истинный таз и снабжает мышцы и кости вокруг подвздошной ямки [7].
В тазу есть четыре основные группы лимфатических узлов: крестцовые, внутренние, внешние и общие подвздошные узлы.Внутри таза есть несколько более мелких узлов, таких как параректальный, поясничный, поверхностный паховый и другие. Эти тазовые лимфатические узлы получают афферентный дренаж из тазовых, периферических, висцеральных и теменных структур. Наружные подвздошные узлы расположены вдоль краев таза и дренируют органы малого таза, такие как мочевой пузырь и тело матки. Внутренние подвздошные узлы дренируют нижнюю часть прямой кишки (выше гребенчатой линии), часть влагалища, мочевой пузырь, шейку матки и простату. Крестцовые лимфатические узлы расположены в впадине крестца и отводят лимфу из задне-нижних внутренних органов.Общие подвздошные узлы расположены над тазом, но они получают дренаж от всех трех других групп. Тазовые лимфатические узлы образуют очень взаимосвязанную сеть. Такое расположение проблематично, потому что метастатический рак может проходить практически в любом направлении между органами таза и брюшной полости. [8]
Нервы
Пояснично-крестцовый ствол (L4-S3), крестцовое сплетение и копчиковое сплетение проходят через полость таза. Множество ветвящихся нервов иннервируют мышцы таза и промежности.Кроме того, в тазу есть парасимпатическая и симпатическая иннервация. В отделах тазового внутреннего (парасимпатического), крестцового (симпатического) и нижнего подъязычных сплетений также есть ветви, которые снабжают внутренние органы таза. Хотя многие нервы берут свое начало ниже уровня краев таза, очень немногие из этих нервов проходят через выходное отверстие таза, а вместо этого выходят через множество отверстий внутри таза или оканчиваются внутри самого таза.
Половой нерв (S 2,3,4) — это парный нерв, ответвляющийся от крестцового сплетения.Этот нерв выходит из большого седалищного отверстия в малое седалищное отверстие, через половой канал (иногда называемый каналом Алкока) и в промежность. Концевые ветви полового нерва, спинного нерва и нижнего ректального нерва обеспечивают сенсорную и двигательную иннервацию промежности и наружных половых органов. Обычно при акушерских и аноректальных процедурах используется местная анестезия для блокирования полового нерва. Во время этой процедуры врач обычно подходит трансвагинально, проходя через выходное отверстие таза, и использует седалищный отдел позвоночника в качестве ориентира, чтобы затем ввести местный анестетик в половой нерв.[9] [10]
Мышцы
Выход из таза — это отверстие, ограниченное копчиком, седалищными буграми и лобковым симфизом. Тазовая диафрагма граничит с выходом из таза. Мышцы тазового дна (МТД) диафрагмы таза от передней до задней включают:
Piriformis
Coccygeus
- Levator ani (подвздошно-копчиковая мышца, лобково-копчиковая мышца, пять основных связок и пуборектальная мышца) [110002 9002] актуально при обсуждении выхода из таза, четыре из которых существуют попарно.Эти связки, среди прочего, обеспечивают структурную поддержку и соединение различных тканей в тазу и вокруг него. Во время беременности эти связки смягчаются, позволяя перемещаться между костями, чтобы обеспечить прохождение плода. Однако, если связки станут слишком эластичными или чрезмерно растянутыми, это может привести к нестабильности тазового пояса.
Межлобковая связка (также называемая дугообразной связкой или нижней лобковой связкой) в лонном симфизе соединяется с левой и правой верхней ветвями.
Крестцово-подвздошные связки соединяют крестец и подвздошную кость. Эта связка необходима для эффективной передачи нагрузки между позвоночником и нижними конечностями.
Крестцово-копчиковые связки состоят из вентральной и дорсальной частей, которые ограничивают движение между крестцом и копчиком.
Крестцово-бугристые связки — это веерообразные связки, идущие от крестца и верхнего копчика до седалищного бугра. Эти связки образуют заднебоковую границу выхода из таза.
Крестцово-остистые связки — это треугольные связки из фиброзной ткани, которые прикрепляют седалищный отдел позвоночника к крестцу и копчику. Эта связка делит большую седалищную вырезку на большее и малое седалищное отверстие.
- Android
Эта анатомия таза является наиболее распространенной формой мужского таза с изогнутым копчиком, выступающими седалищными шипами, коротким диаметром AP и входным отверстием в форме сердца.В целом внутренние размеры полости таза и выхода из таза меньше, и поэтому роды через естественные родовые пути являются относительно трудными.
- Антропоид
Эта форма таза часто встречается у мужчин, у которых диаметр AP больше поперечного диаметра. Входное и выходное отверстия имеют яйцевидную форму, и, таким образом, форма обычно подходит для вагинальных родов.
- пластинчатый
Эта форма таза необычна как у мужчин, так и у женщин.Короткий диаметр AP и широкий поперечный диаметр очень затрудняют роды через естественные родовые пути. Эта форма таза обычно ассоциируется с остановкой родов, поэтому, вероятно, потребуется хирургическое вмешательство.
- 1.
- Reitter A, Daviss BA, Bisits A, Schollenberger A, Vogl T., Herrmann E, Louwen F, Zangos S. Создают ли беременность и / или смена положения больше места в тазу женщины? Am J Obstet Gynecol. 2014 декабрь; 211 (6): 662.e1-9. [PubMed: 24949546] ,
- , 2. ,
- , Сиккарди, Массачусетс, Имонуго, О., Валле К., СтатПирлз [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 28 апреля 2020 г. Анатомия, брюшная полость и таз, тазовое отверстие. [PubMed: 30085610]
- 3.
- Чаудри С.Р., Нахиан А., Чаудри К.StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 23 сентября 2020 г. Анатомия, брюшная полость и таз, таз. [PubMed: 29489173]
- 4.
- Delaere O, Dhem A. Пренатальное развитие таза и вертлужной впадины человека. Acta Orthop Belg. 1999 сентябрь; 65 (3): 255-60. [PubMed: 10546347]
- 5.
- Verbruggen SW, Nowlan NC. Онтогенез таза человека. Анат Рек (Хобокен). 2017 Апрель; 300 (4): 643-652. [PubMed: 28297183]
- 6.
- Окумура М., Исикава А., Аояма Т., Ямада С., Увабе С., Имаи Х., Мацуда Т., Йонеяма А., Такеда Т., Такакува Т.Формирование хряща в скелете таза в эмбриональном и раннем плодном периоде. PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
- 7.
- Wobser AM, Adkins Z, Wobser RW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, брюшная полость и таз, кости (подвздошная, седалищная и лобковая кость) [PubMed: 30137809]
- 8.
- Рамирес М., Ингранд П., Ричер Дж. П., Герп Г., Весслер G, Boucebci S, Tasu JP. Каков нормальный размер тазовых лимфатических узлов? Определение на основании нормального МРТ.Хирург Радиол Анат. 2016 Май; 38 (4): 425-31. [PubMed: 26514962]
- 9.
- Перси Дж. П., Нил М. Е., Swash M, Parks AG. Электрофизиологическое исследование двигательного нервного питания тазового дна. Ланцет. 1981, 3 января; 1 (8210): 16-7. [PubMed: 6109050]
- 10.
- Ghanavatian S, Derian A. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Блокада полового нерва. [PubMed: 31855362]
- 11.
- МакЭвой А., Тетрокалашвили М. StatPearls [Интернет].StatPearls Publishing; Остров сокровищ (Флорида): 22 августа 2020 г. Анатомия, брюшная полость и таз, полость женского таза. [PubMed: 30860705]
- 12.
- Bonneau N, Bouhallier J, Simonis C, Baylac M, Gagey O, Tardieu C. Техническое примечание: изменчивость формы, вызванная повторной сборкой костей таза человека. Am J Phys Anthropol. 2012 Май; 148 (1): 139-47. [PubMed: 22410937]
- 13.
- SWENSON PC. Анатомические вариации женского таза; классификация Колдуэлла-Молоя. Радиология. 1947 Май; 48 (5): 527.[PubMed: 20240130]
- 14.
- Хартманн К., Вишванатан М., Палмиери Р., Гартленер Г., Торп Дж., Лор К.Н.. Результаты рутинной эпизиотомии: систематический обзор. ДЖАМА. 2005 г. 04 мая; 293 (17): 2141-8. [PubMed: 15870418]
- 15.
- Hurd WW, Chee SS, Gallagher KL, Ohl DA, Hurteau JA. Расположение мочеточников по отношению к шейке матки по данным компьютерной томографии. Am J Obstet Gynecol. 2001 февраль; 184 (3): 336-9. [PubMed: 11228483]
- 16.
- Паттинсон Р.К., Катберт А., Ванневель В.Пельвиметрия головных предлежаний плода в срок или в ближайшем будущем для принятия решения о способе родоразрешения. Кокрановская база данных Syst Rev. 30 марта 2017 г .; 3: CD000161. [Бесплатная статья PMC: PMC6464150] [PubMed: 28358979]
- 17.
- Blackadar CS, Viera AJ. Ретроспективный обзор эффективности и полезности рутинной клинической пельвиметрии. Fam Med. 2004 июль-август; 36 (7): 505-7. [PubMed: 15243832]
- 18.
- Витнер Д., Блейхер И., Кадур-Пееро Э, Липворт Х., Саги С., Гонен Р. Изменяет ли пренатальная идентификация макросомии плода управление и исход? Arch Gynecol Obstet.2019 Март; 299 (3): 635-644. [PubMed: 30564929]
- 19.
- Практический бюллетень № 178: Дистоция плеча. Obstet Gynecol. 2017 Май; 129 (5): e123-e133. [PubMed: 28426618]
- 20.
- Gherman RB. Дистоция плеча: доказательная оценка акушерского кошмара. Clin Obstet Gynecol. 2002 июн; 45 (2): 345-62. [PubMed: 12048394]
- 21.
- Bennett BB. Дистоция плеча: неотложная акушерская помощь. Obstet Gynecol Clin North Am. 1999 сентябрь; 26 (3): 445-58, viii.[PubMed: 10472064]
- 22.
- Gupta P. Трансвагинальная фиксация крестцово-остистых связок для пролапса тазовых органов, стадия III и стадия IV, маточно-влагалищный и сводчатый пролапс. Iran J Med Sci. 2015 Янв; 40 (1): 58-62. [Бесплатная статья PMC: PMC4300482] [PubMed: 25648154]
- 23.
- Чаудри С.Р., Имонуго О., Чаудри К. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 29 апреля 2020 г. Анатомия, брюшная полость и таз, связки. [PubMed: 29630267]
- Опишите различия между ложным и истинным тазом
- Некоторые считают, что ложный таз на самом деле является частью брюшной полости и, следовательно, истинный таз — это единственная истинная часть таза.
- Настоящий таз содержит вход в таз и представляет собой короткий изогнутый канал, более глубокий на его задней стенке, чем на передней стенке.
- Настоящий таз включает тазовую ободочную кишку, прямую кишку, мочевой пузырь и некоторые репродуктивные органы.
- Ложный таз поддерживает кишечник (в частности, подвздошную и сигмовидную кишку) и передает часть своего веса на переднюю стенку брюшной полости.
- истинный таз : ограничен спереди и снизу лонным симфизом и верхними ветвями лобка; сверху и сзади крестцом и копчиком; и сбоку широкой гладкой четырехугольной частью кости, соответствующей внутренней поверхности тела и верхней ветви седалищной кости, и части подвздошной кости ниже дугообразной линии.
- ложный таз : ограничен подвздошной костью с обеих сторон; спереди он неполный, с широким промежутком между передними краями подвздошной кости; сзади — глубокая выемка с обеих сторон между подвздошной костью и основанием крестца.
Физиологические варианты
Многие физиологические вариации таза и выходного отверстия таза у мужчин и женщин связаны с функцией и массой тела. У мужчин тазовые кости, такие как лобковые ветви, обычно толще и тяжелее.Женский таз сравнительно шире и мельче, чем мужской, о чем свидетельствует гребень подвздошной кости, который может достигать уровня позвонков L4 у мужчин, но достигает только позвонков L5 у женщин. Угол лобковой дуги, иногда называемый подлобковым углом, также будет иметь физиологические вариации. У самцов острый подлобковый угол (<70 градусов), у самок - тупой угол (> 80 градусов). Переднезадний диаметр выхода из таза сильно различается, так как мужской копчик имеет тенденцию резко изгибаться внутрь, но женский копчик относительно прямой.Выход из таза у самок более округлый и крупный, с более прямыми седалищными шипами. Физиологические различия между полами видны уже на четвертом месяце жизни плода, и различия широко объясняются тем, что полость таза женщины приспособлена для прохождения плода по родовым путям. Судебные патологоанатомы и судебные антропологи используют эти различия для точного определения пола останков скелета [12].
Классификационная система Колдуэлла-Маллоя — распространенный инструмент, используемый для описания нормальных вариантов таза.Эти варианты не продемонстрировали какой-либо причинной связи или корреляции между размером или весом пациента. Многие тазы относятся к смешанному типу, к комбинации типов, а не к одному чистому типу. Смешанные типы получили свои названия из соглашения, согласно которому задний сегмент определяет тип таза, а передний сегмент определяет «тенденцию». [13]
Четыре нормальных варианта формы таза в соответствии с классификациями Колдуэлла-Маллоя [7] [13]:
Хирургические аспекты
Нормальные варианты формы таза могут затруднить роды через естественные родовые пути для некоторых пациенток. Клиницисты должны быть готовы к хирургическим вмешательствам или кесаревому сечению для достижения наилучших результатов для матери и плода.Роды могут травмировать или растягивать мышцы и связки, которые окружают выходное отверстие таза, например, поднимающую задний проход или лобково-копчиковую мышцу. Эти травмы могут увеличить риск опущения тазовых органов и недержания мочи. Концевые сегменты влагалища, мочевыводящего и желудочно-кишечного трактов пересекают выходное отверстие таза. Хирурги, получающие доступ к полости малого таза через выходное отверстие таза, например, во время родов через естественные родовые пути или блокады полового нерва, должны знать, как проходят эти структуры и какие значительные изменения могут привести к осложнениям.Например, некоторые исследования определили, что расстояние между мочеточником и шейкой матки может варьироваться от> 2 см до <0,5 см, что увеличивает риск травм уретры. [14] [15]
Клиническая значимость
В отличие от входа в таз, выход из таза можно оценить с помощью физического осмотра. Выход из таза — главный компонент пельвиметрии. Эти измерения полезны при оценке риска остановки родов, цефало-тазовой диспропорции или способности плода перемещаться по родовым путям.Однако пельвиметрия имеет ограниченное применение, поскольку тазовые суставы и связки женщин ослабляются во время родов. Клинические данные показывают, что пельвиметрия не меняет методов ведения беременных, поскольку всем беременным следует разрешить пробные роды независимо от результатов пельвиметрии. [16] [17]
Врач следит за ходом родов путем осмотра шейки матки. Факторы, которые следует наблюдать и регистрировать во время родов, включают расширение шейки матки, сглаживание, положение головки плода и положение плода.Положение головки плода — это числовая шкала, оценивающая количество сантиметров между головкой плода и седалищными шипами. Этот показатель отмечает прогрессирование родов по мере прохождения плода по родовым путям. Наименьшее расстояние, которое должна пройти голова ребенка во время вагинальных родов, — это межостистое расстояние, которое обычно составляет около 10 сантиметров, называется станцией 0. Однако это расстояние не является фиксированным расстоянием из-за расшатывания лобкового симфиза во время родов.Станция +3, когда ведущая часть головки плода находится на 5 см ниже седалищной ости, находится примерно у отверстия выхода из таза. Когда плод движется по родовым путям, самый широкий диаметр тазового канала меняет направление с поперечного направления в тазовом входе на переднезадний диаметр в выходном отверстии таза. По этой причине головка плода должна вращаться, проходя через родовые пути во время родов.
Во время родов могут возникнуть многочисленные проблемы из-за размера родовых путей по сравнению с размером головы плода.Выход из таза может препятствовать вагинальным родам; однако это, как правило, происходит только в случаях редких, но серьезных заболеваний костей таза. Макросомия плода, которая коррелирует с диабетом матери, может увеличить риск того, что плод не сможет пройти через выходное отверстие таза во время родов через естественные родовые пути. Пациенты с гестационным диабетом или диабетом матери должны находиться под тщательным наблюдением на предмет макросомии плода и оцениваться на предмет риска гибели плода во время родов через естественные родовые пути. Дистоция плеча возникает из-за защемления плеч плода выходным отверстием таза.После доставки головы переднее плечо может оказаться зажатым за лобковым симфизом. Осложнения могут включать травмы плечевого сплетения плода, гипоксию плода, переломы ребер или ключиц плода, компрессию пуповины, разрывы промежности и послеродовое кровотечение. При необходимости для завершения родов можно использовать несколько маневров и хирургических вмешательств. Маневр Гаскина, когда мать стоит на четвереньках, расширяет выходное отверстие таза и, как было показано, обеспечивает успешные роды почти в 80% случаев.[18] [19] [20] [21]
Пудендальные сосуды и нервы проходят между крестцово-бугристыми и крестцово-остистыми связками. Пудендальный нерв может застрять между этими связками и вызывать боль в положении сидя, онемение половых органов, боль в промежности, а также недержание мочи и кала. Блокада полового нерва может временно облегчить боль из-за защемления полового нерва. Во время этой процедуры врач вводит местный анестетик, используя седалищный отдел позвоночника в качестве ориентира.
Травмы тазовых связок и тазового дна могут возникать из-за растяжения и разрывов во время беременности, постоянного высокого давления в животе, травм или падений.В этих случаях есть риск опущения тазовых органов. Выпадение тазовых органов — это заболевание, при котором один или несколько тазовых органов опускаются ниже своего нормального положения, в некоторых случаях за пределы выходного отверстия таза. Пролапсы классифицируются и классифицируются по органу или органам, которые спускаются от предполагаемого положения (выпадение матки, цистоцеле, ректоцеле, энтероцеле). Симптомы могут включать ощущение «переполнения» или давления в тазу, которое может усиливаться при стоянии или кашле, появлении или ощущении выпуклости из влагалища, недержании мочи (кала или мочи) или диспареунии.Пессарии и упражнения Кегеля — это нехирургические методы лечения, которые могут облегчить симптомы или помочь бессимптомным пациентам. Если эти консервативные меры не помогут, хирургическое вмешательство может исправить дефекты. Фиксация трансвагинальной крестцово-остистой связки фиксирует свод влагалища и, как было показано, стабилизирует тазовые органы и снижает вероятность рецидива [22] [23].
Прочие проблемы
Ненормальные варианты формы выходного отверстия таза могут быть вызваны множеством различных причин. Рахитические тазы, деформации, вызванные дефицитом витамина D, как правило, имеют больший диаметр AP входного отверстия с увеличенным диаметром выходного размера.Асимметричный таз может быть связан с полиомиелитом, сколиозом, анкилозирующим спондилитом, врожденными дефектами и т. Д.
Повышение квалификации / Контрольные вопросы
Рисунок
Тазовая розетка. Предоставлено Gray’s Anatomy Plates
Рисунок
Вход и выход в тазу. Предоставлено Gray’s Anatomy Plates
Рисунок
Женский таз. Предоставлено Gray’s Anatomy Plates
Рисунок
Мужской таз. Предоставлено Gray’s Anatomy Plates
Ссылки
Малый таз — обзор
Анатомия
Истинный (малый) таз отделен от ложного (большого) таза наклонной плоскостью, проходящей через край таза от мыса крестца до лобкового сочленения. .Истинный таз включает прямую кишку, мочевой пузырь, тазовые мочеточники, простату и семенные пузырьки у мужчин или влагалище, матку и яичники у женщин. Ложный таз спереди открыт и ограничен с боков подвздошными ямками. Он содержит петли тонкой кишки и части восходящей, нисходящей и сигмовидной кишки.
Группы мышц образуют заметные анатомические ориентиры на КТ. Мышцы поясничной мышцы проходят от поясничного позвонка через большой таз и соединяются с подвздошными мышцами, отходящими от подвздошной ямки.Подвздошно-поясничные мышцы выходят из таза спереди и вставляются в малые вертлуги бедренной кости. Внутренние запирательные мышцы выстилают внутреннюю поверхность боковых стенок истинного таза. Поражение этих мышц опухолями таза исключает хирургическое удаление опухоли. Мышцы грушевидной мышцы отходят от переднего крестца и выходят из таза через большое седалищное отверстие, чтобы прикрепиться к большому вертлу бедренной кости. Грушевидная мышца образует часть боковой стенки истинного таза.Тазовая диафрагма, которая состоит из поднимающего вверх заднего прохода и копчика сзади, проходит через таз, отделяя тазовую полость от промежности. Тазовая диафрагма пронизана прямой кишкой, уретрой и влагалищем.
Таз разделен на три основных анатомических отдела (рис. 18-1 и 18-2). Это важно понимать, потому что анатомические компартменты позволяют определить происхождение и распространение болезни. Брюшная полость простирается до уровня влагалища, образующего мешок Дугласа у женщин, или до уровня семенных пузырьков, образующих прямокишечно-пузырный мешок у мужчин.Внебрюшинное пространство таза продолжается с забрюшинным пространством брюшной полости. Патологические процессы из таза могут распространяться преимущественно в забрюшинные отделы брюшной полости. Позадилонное пространство (по Ретциусу) продолжается с задним околопочечным пространством и внебрюшинным жиром брюшной стенки. Фасциальные плоскости также позволяют сообщаться с мошонкой и половыми губами. Пресакральное пространство между крестцом и прямой кишкой обычно содержит только жир.Любая плотность мягких тканей в этом пространстве ненормальна и требует объяснения. Промежность находится ниже диафрагмы таза. На КТ наиболее очевидной частью промежности является седалищно-прямокишечная ямка. Эта ямка представляет собой треугольную область плотности жира, простирающуюся между внутренней запирательной мышцей латерально, большой ягодичной мышцей сзади и анусом и мочеполовой областью медиально.
Артерии и вены определяют расположение основных цепей лимфатических узлов в тазу (рис.18-3). Аорта и полая вена разделяются, образуя общие подвздошные сосуды на уровне вершины гребня подвздошной кости. Общие подвздошные сосуды разделяются по краям таза, что отмечается на КТ переходом между выпуклым мысом крестца и вогнутой крестцовой полостью. Внутренние подвздошные (гипогастральные) сосуды проходят кзади через седалищное отверстие, быстро разделяясь на более мелкие ветви. Наружные подвздошные сосуды проходят впереди, прилегая к подвздошно-поясничной кости, и выходят из таза через паховую связку.Тазовые лимфатические узлы классифицируются вместе с сопутствующими им сосудами и соответственно называются общими подвздошными, внутренними подвздошными и наружными подвздошными узловыми цепями. Запирательные узлы являются сателлитами внешней подвздошной цепи и проходят по средней части внутренней запирательной мышцы. Паховые узлы в подкожной клетчатке рядом с общими бедренными сосудами дренируют промежность, но не таз. Тазовые лимфатические узлы считаются патологически увеличенными, если они превышают 10 мм по короткой оси.
Мочевой пузырь лучше всего оценивается на КТ, когда он наполнен мочой или контрастным веществом.Нормальная стенка мочевого пузыря при растяжении не превышает 5 мм. Купол мочевого пузыря покрыт брюшиной, а его основание и передняя поверхность внебрюшинны. Мочеточники проходят кпереди от поясничной мышцы, пересекают общие подвздошные сосуды у краев таза, проходят по обе стороны от шейки матки и входят в треугольник мочевого пузыря. У мужчин мочеточники входят в мочевой пузырь чуть выше предстательной железы на уровне семенного пузырька.
Влагалище в поперечном сечении представляет собой плоский эллипс мягких тканей между мочевым пузырем и прямой кишкой.Вставленный тампон очерчивает полость влагалища с плотностью воздуха и полезен для разметки влагалища для КТ органов малого таза. Уровень шейки матки определяется переходом от эллиптической формы влагалища к округлой форме шейки матки. Контрастные мочеточники часто обнаруживаются в непосредственной близости от шейки матки. Матка представляет собой однородный овал с гладкими очертаниями и плотностью мягких тканей. Миометрий имеет большое количество сосудов, из-за чего матка расширяется больше, чем большинство органов малого таза.Оценка матки на КТ затруднена из-за вариаций положения и сгибания матки, а также количества наполнения мочевого пузыря. Широкая связка представляет собой пластинчатую складку брюшины, которая покрывает матку и простирается латерально до боковых стенок таза. Между листками широкой связки находится параметрий , — рыхлая соединительная ткань и жир, через которые проходят маточные трубы, маточные и яичниковые кровеносные сосуды и лимфатические сосуды, тазовые мочеточники и круглая связка.Определение распространения опухоли в параметрий — важная часть гинекологического определения стадии опухоли. Маточная труба образует верхний свободный край широкой связки, который лучше всего виден при асците. Кардинальные связки проходят латерально от шейки матки до внутренних запирательных мышц, образуя основу широкой связки. Кардинальные связки выглядят на КТ в виде треугольных плотностей, отходящих латерально от шейки матки. Круглые связки проходят от дна матки через внутреннее паховое кольцо до больших половых губ.Маточно-крестцовые связки проходят по дуге от шейки матки до переднего крестца. Маточные артерии отходят от гипогастрального ствола и проходят в параметрий чуть выше кардинальных связок. Расширенные параметриальные кровеносные сосуды обычно видны на компьютерной томографии с болюсным усилением. Нормальные яичники иногда трудно идентифицировать на КТ. Поскольку они подвижны, они могут находиться в любом месте таза, но чаще всего их можно увидеть рядом с дном матки. Они выглядят как овальные мягкие ткани плотностью примерно 2 × 3 × 4 см.Наличие кистозных фолликулов позволяет точно идентифицировать яичники.
Нормальная предстательная железа видна у основания мочевого пузыря как однородный округлый орган из мягких тканей до 4 см в максимальном диаметре. Зональная анатомия простаты не показывается с помощью КТ. Четко выраженная плоскость жира отделяет простату от внутренней запирательной мышцы. Этот жировой слой может быть поражен карциномой. Фасция Денонвилье обеспечивает особенно прочный барьер между простатой и прямой кишкой, обычно предотвращая распространение заболевания от одного органа к другому.Парные семенные пузырьки образуют характерную структуру мягких тканей в форме «галстука-бабочки» в канавке между основанием мочевого пузыря и простатой. Нормальные семенники легко определить в мошонке как однородные овальные структуры диаметром от 3 до 4 см. Семенной канатик можно распознать в паховом канале как тонкостенную овальную структуру плотной жировой ткани, содержащую маленькие точки, представляющие семявыносящий проток и семенные сосуды.
Анатомия таза | GLOWM
ВВЕДЕНИЕ
Эта глава будет посвящена тем аспектам анатомии таза, которые имеют особое значение в практике акушерства.Предоставляя широкую основу, это поможет увидеть в перспективе некоторые из более подробных аспектов анатомии, которые содержатся в других главах этого тома, которые имеют дело с конкретным предметом, в котором анатомия играет важную роль.
Тазовые стенки и связанные с ними структуры
Костный таз
Таз состоит из костного пояса с центральным каналом. Его структура должна быть достаточно прочной, чтобы переносить вес тела с позвоночника на бедренные кости, и при этом иметь достаточно большое отверстие, чтобы через него мог родиться доношенный плод.
Таз состоит из трех отдельных частей: единственного крестца по средней линии и парных безымянных костей (os coxae). Линия разделения между крестцом и безымянными костями — это крестцово-подвздошный сустав, в то время как две безымянные кости отделены друг от друга лобковым симфизом (рис. 1 и рис. 2).
Рис. 1. Вид на вход в таз и мышцы таза сверху. Сокращения, использованные на рисунках с 1 по 4: AS , крылья крестца; ATFP , сухожильная дуга таза; ATLA , arcus tencentus levator ani; C , копчик; CM , копчиковая мышца; EAS , наружный анальный сфинктер; GSF , большое седалищное отверстие; IC , гребень подвздошной кости; IlCM , подвздошно-копчиковая мышца; IPR , нижняя (седалищно) лобковая ветвь; IS , седалищный отдел позвоночника; IT , седалищный бугорок; LSF , малое седалищное отверстие; LT , linea terminalis; OF , запирательное отверстие; OIM , внутренняя запирательная мышца; PCM , лобково-копчиковая мышца; PM , грушевидная мышца; PS , лобковый симфиз; S , крестец; SIJ , крестцово-подвздошный сустав; SP , крестцовый мыс; SPR , верхняя (седалищно) лобковая ветвь; SSL , крестцово-остистая связка; STL , крестцово-бугристая связка; UGH , урогенитальный перерыв. |
Рис. 2. Сагиттальный разрез костей таза. |
Каждая безымянная кость состоит из трех костей: подвздошной, седалищной и лобковой. Эти кости слились в единое целое еще до достижения репродуктивного возраста. Однако их индивидуальные названия сохраняются в таких терминах, как гребень подвздошной кости, седалищный бугор и лобковая ветвь.
Эти костные части собраны в таз, который традиционно делился на верхний ложный таз и нижний истинный таз, отделенные друг от друга концевой линией.Ложный таз образует нижнюю часть брюшной полости. Он ограничен латерально подвздошными костями, сзади поясничным отделом позвоночника и спереди брюшной стенкой. Не имеет акушерского значения.
Канал истинного таза отогнут вперед в своей нижней части (см. Рис. 2) по кривой Карраса. Изменение направления этого пространства частично связано с изгибом крестца, но также вызвано мышцами тазового дна.
Обод, окружающий верхнее отверстие истинного таза, называется входным отверстием и образован мысом и крыльями крестца сзади, внутренней поверхностью верхних ветвей лобка спереди и концевой линией сбоку (см. Рис. .1 и 2). Форма входного отверстия, а также другие плоскости таза важны для механизма родов и рассматриваются в следующей главе этого тома.
Внутри истинного таза боковые стенки таза наклонены друг к другу примерно под углом 15 °, так что линии, проведенные по этим стенкам, пересекаются на уровне колен. Из-за наклона стенок внутрь и выпячивания седалищных шипов в полость таза (без сопутствующего укорочения передне-заднего размера) средняя часть полости таза становится длиннее в переднезаднем диаметре, чем в поперечном.Уровень срединной плоскости отмечен на каждой стене седалищной остью. Он проходит через нижнюю границу лонного симфиза и место соединения четвертого и пятого крестцовых позвонков (см. Рис. 2).
Выходное отверстие для таза (рис. 3) образовано двумя треугольниками, которые соединены основанием с основанием и образуют ромб. Передний (урогенитальный) треугольник имеет углы на нижнем конце лонного симфиза и на внутренней стороне седалищных бугров. Он ограничен латерально нижними седалищно-лобковыми ветвями.Задний (анальный) треугольник имеет вершину на вершине крестца и делит основание с передним треугольником. Боковые границы заднего треугольника — крестцово-бугристые связки.
Рис. 3. Вид на выходное отверстие таза и мышцы таза снизу. |
Таз имеет три сустава: два крестцово-подвздошных сустава и лонный симфиз. Крестцово-подвздошные суставы — это настоящие синовиальные суставы, но симфиз — это синхрондроз без синовиального пространства.Хотя эти суставы неподвижны в течение большей части жизни, они все же демонстрируют некоторые движения во время беременности. 1 , 2
Каждый гемипелвис имеет три боковых отверстия в стенке. Это запирательное отверстие, а также большее и малое седалищные отверстия (см. Рис. 2). Крестцово-остистая связка разделяет два седалищных отверстия и имеет широкое прикрепление к боковым поверхностям нижнего крестца и копчика и верхушечное прикрепление к седалищной ости. Его тазовая поверхность покрыта копчиковой мышцей (рис.2 и 3). Внизу малого седалищного отверстия находится крестцово-бугристая связка. Он берет начало от задней подвздошной ости, задней и боковой части нижнего крестца и копчика и заканчивается у седалищного бугра. Эти связки помогают стабилизировать таз и, вероятно, подвергаются тому же смягчению, что и связки вокруг суставов таза.
Мышцы таза
Когда костный таз и модель головки плода используются для демонстрации введения щипцов или механизмов родов, между головкой плода и костными структурами существует очевидное пространство, настолько большое, что головка легко может быть проваливаются через тазовый канал.Это пространство заполнено мягкими тканями таза. Эти ткани состоят из двух компонентов. Первый включает мышцы стенки таза (рис. 4), серию мышц, которые покрывают внутренние поверхности костного таза, повторяя его форму и воздействуя на бедро. Второй компонент — это тазовое дно, которое поддерживает внутренние органы брюшной полости и таза и сопротивление которого должно преодолеваться предлежащей частью во время родов. Тазовое дно состоит из тазовой диафрагмы, которая проходит через всю полость таза на уровне средней плоскости, а также мочеполовой диафрагмы и наружных половых мышц, которые охватывают переднюю часть выхода из таза.
Рис. 4. Показан таз с мышцами тазовой стенки и тазовой диафрагмой. |
Мышцы тазовой стенки.
Возникающая на внутренней поверхности запирательного отверстия и мембраны, внутренняя запирательная мышца выходит из таза через малое седалищное отверстие и вставляется в медиальную поверхность большого вертела. Грушевидная мышца возникает из передней части крестца. Он проходит через большое седалищное отверстие и входит в верхнюю границу большого вертела.Внутренняя запирательная мышца иннервируется запирательным нервом, а грушевидная мышца — ответвлением от крестцового сплетения. Обе мышцы являются боковыми вращающими и отводящими мышцами бедра.
Мышцы тазовой диафрагмы.
Мышцы тазовой стенки почти не закрывают отверстие в тазу. Головка плода все равно провалилась бы через тазовое отверстие, если бы она не была закрыта тазовой диафрагмой. В диафрагме таза есть три мышцы: лобково-копчиковая, подвздошно-копчиковая и копчиковая.Лобково-копчиковая мышца отходит от внутренней поверхности каждой лобковой кости и проходит кзади по обе стороны от уретры, влагалища и прямой кишки. За прямой кишкой некоторые волокна отгибаются кпереди, чтобы присоединиться к мышце с другой стороны, образуя таким образом перевязку. Остальные волокна вставляются в крестец и копчик. Некоторые из наиболее медиальных волокон этой группы прикрепляются к стенкам влагалища и прямой кишки.
Подвздошно-копчиковая мышца образуется из ряда сухожилийных волокон, которые прикрепляются к фасции внутренней запирательной мышцы (arcustendineus levator ani).От этих широких отростков волокна подвздошно-копчиковой мышцы переходят в анококцигеальный шов и копчик. Копчик идет от седалищной ости и крестцово-остистой связки, чтобы войти в границы копчика и нижнего сегмента крестца.
Эти мышцы покрыты на своей верхней и нижней поверхностях верхней и нижней фасциями тазовой диафрагмы. Эти фасции возникают от фасции внутренней запирательной мышцы, а также в определенных областях от лобковых костей.Они сливаются в урогенитальном перерыве с мочеполовой диафрагмой и влагалищем.
Подвздошно-копчиковые и копчиковые мышцы получают иннервацию от передней ветви брюшных ветвей третьего и четвертого крестцовых нервов, в то время как лобково-копчиковая мышца снабжается половым нервом.
Мышечные волокна диафрагмы таза образуют букву «U» с открытым концом, направленным вперед. Открытая область внутри буквы U, через которую проходят уретра, влагалище и прямая кишка, называется урогенитальным перерывом.Нормальный тонус этих мышц удерживает основание буквы «U» прижатым к задней части лобковых костей, сжимая уретру, влагалище и прямую кишку закрытыми. Во время родов эта повязка тянет предлежащую часть вперед, когда она проходит через среднюю плоскость, чтобы помочь во вращении.
Кровеносные сосуды тазовой стенки
Аорта лежит на поясничном отделе позвоночника немного левее полой вены, которую она перекрывает (рис. 5). И аорта, и полая вена подвергаются сжатию маткой в этом месте, когда пациентка лежит на спине.На уровне четвертого поясничного позвонка (на линии между вершинами гребней подвздошной кости) аорта разветвляется на левую и правую общие подвздошные артерии. Примерно через 5 см общие подвздошные артерии отделяют внутреннюю сиреневую артерию со своей медиальной стороны и переходят к паховой связке в качестве наружной подвздошной артерии. Это разделение происходит в области крестцово-подвздошного сустава.
Рис. 5. Тазовые кровеносные сосуды и нервы. Показан ствол пояснично-крестцового нерва (+).(© 1977 CIBA Pharmaceutical Co, подразделение CIBA-GEIGY Corporation. Воспроизведено с разрешения из коллекции медицинских иллюстраций CIBA, Фрэнк Х. Неттер, доктор медицины. Все права защищены.) |
Схема ветвления внутренних подвздошных артерий и жилы чрезвычайно вариабельны. 3 Сюда будет включено описание распространенного варианта. Внутренняя подвздошная артерия снабжает внутренние органы таза, а также многие мышцы стенки таза и ягодичной области.Обычно он разделяется на передний и задний отдел через 3–4 см после выхода из общей подвздошной артерии. Сосуды заднего отдела (подвздошно-поясничная, латерально-крестцовая и верхняя ягодичная) выходят из внутренней подвздошной артерии с ее боковой поверхности, чтобы обеспечить кровоснабжение стенки таза и ягодичных мышц. Следует избегать травм этих скрытых сосудов при перевязке внутренней подвздошной артерии.
Передний отдел имеет теменную и висцеральную ветви.Запирательные, внутренние половые и нижние ягодичные сосуды в основном снабжают мышцы, в то время как маточные, верхние пузырные, влагалищные (нижние пузырные) и средние ректальные сосуды снабжают органы малого таза. Внутренние подвздошные вены начинаются латеральнее и кзади от артерий и имеют гораздо более сложное расположение.
Хотя внешняя подвздошная вена лежит выше края таза, внутренняя подвздошная вена пересекает терминальную линию. Во время затрудненных родов внутренняя подвздошная вена может быть сдавлена в течение длительных периодов времени, вызывая набухание вульвы и мягких тканей таза, наблюдаемое в этой ситуации.Ноги, однако, остаются относительно не задействованными из-за расположения внешней сиреневой вены над истинным тазом.
Перевязка внутренней подвздошной артерии оказалась полезной при лечении послеродового кровотечения. Артериографические исследования Берчелла показали, что физиологически активные анастомозы проходимы сразу после перевязки внутренней подвздошной артерии и соединяли следующие артерии внутренней подвздошной системы с системными кровеносными сосудами 4 :
Внутренняя подвздошная — системная
Подвздошно-поясничная
Латеральная крестцовая Средний крестцовый
Средний геморроидальный верхний геморроидальный
(Эти анастомозы сильно отличались от анастомозов, которые ранее предполагались на чисто анатомических основаниях.) Поясничные артерии отходят непосредственно от аорты; средний крестец, снова от аорты; и верхний геморроидальный узел из нижней брыжеечной.
Более подробная анатомия внутренней подвздошной артерии и ее хирургическое обнажение представлены в первом томе этой серии (см. Том 1, Глава 73, Хирургическое лечение неизлечимого тазового кровотечения).
Нервы тазовой стенки
Бывают случаи, когда паралич и онемение нижней конечности возникают после трудных вагинальных родов, что в некоторых случаях может быть объяснено сдавлением нерва в тазу.
Когда поясничные и крестцовые нервы выходят из межпозвонковых отверстий, они образуют поясничное и крестцовое сплетения (см. Рис. 5). Поясничные нервы и сплетение лежат глубоко внутри поясничной мышцы по обе стороны от позвоночника. Крестцовое сплетение лежит на грушевидной мышце, а его основная ветвь, седалищный нерв, выходит из таза через нижнюю часть большого седалищного отверстия. Крестцовое сплетение снабжает нервы мышцы бедра, тазовой диафрагмы и промежности, а также голени (через седалищный нерв).Бедренный нерв от поясничного сплетения в первую очередь участвует в снабжении мышц бедра.
В промежутке между этими двумя сплетениями лежит пояснично-крестцовый ствол, который состоит из волокон четвертого и пятого поясничных нервов. Он изгибается в обнаженном месте над краем таза в крестцово-подвздошном сочленении, чтобы присоединиться к образованию крестцового сплетения. В этом положении он лежит прямо на кости входа в таз. Его волокна предназначены для присоединения к седалищному нерву и, в конечном итоге, к формированию общего малоберцового и большеберцового нервов.
После тяжелых родов и / или родоразрешения слабость и онемение в области малоберцового нерва развиваются таким образом, что можно предположить, что пояснично-крестцовый ствол сдавлен к крылу крестца. 5 Таким образом нарушается тыльное сгибание стопы, а также возникает ощущение кожи на тыльной стороне стопы и боковой поверхности голени. В некоторых случаях эти признаки могут быть вторичными по отношению к грыже межпозвонкового диска. 6
Задняя брюшная стенка
После удаления внутренних органов брюшной полости и таза из трупа можно оценить общую форму и контур задней брюшной стенки.Поясничный отдел позвоночника образует заметный срединный гребень. Поясничные мышцы образуют гребни, которые идут вниз от позвоночника по обе стороны от входа в таз.
Выступ в поясничном отделе позвоночника заставляет беременную матку выбирать левый или правый желоб, в котором она будет лежать. Поскольку большая часть сигмовидной кишки находится на левой стороне живота и таза, матка чаще находится в правом желобе в «правовращенном» положении.
Поясничные гребни становятся важными при наружной головной версии.Когда головка плода перемещается вниз к тазу, часто возникает некоторое сопротивление, когда предпринимаются попытки протолкнуть головку через входное отверстие и пройти мимо поясничного гребня. В этот момент можно использовать легкое давление вверх на голову через бок, чтобы поднять голову над этим гребнем и расположить ее над входом в таз.
PERINEUM
Промежность (рис. 6) — это второй из двух компонентов тазового дна (второй — тазовая диафрагма). Структуры промежности лежат ниже диафрагмы таза и легче всего просматриваются снизу.Сначала будут описаны более поверхностные особенности этого региона.
Рис. 6. Фронтальный разрез матки и тазового дна. © 1977 CIBA Pharmaceutical Co, подразделение корпорации CIBA-GEIGY. Воспроизведено с разрешения коллекции медицинских иллюстраций CIBA. Автор Франк Х. Неттер, доктор медицины. Все права защищены. Инжир.7). Спереди, голень покрывает лобковые кости и состоит из волосистой кожи, покрытой подушкой из жировой ткани. Большие половые губы, отходящие кзади от головы, состоят из такой же волосистой кожи и жировой ткани, которые содержат завершение круглых связок матки и облитерированный влагалищный отросток.
Между двумя большими половыми губами видны преддверие больших половых губ и головка клитора. Малые половые губы — это безволосые кожные складки. Кпереди каждая минус губа разделяется и проходит под головкой клитора. Более передние складки объединяются, образуя крайнюю плоть клитора в форме капюшона, а задние складки переходят в нижнюю часть головки как уздечку. Область между малыми половыми губами и окружающей влагалище называется преддверием.Его влажный плоский эпителий покрывает вестибулярные луковицы. В заднебоковой части преддверия можно увидеть проток большой вестибулярной железы на 3–4 мм за пределами девственной плевы. Малые вестибулярные железы расположены на линии, параллельной девственной плеве и снаружи. Уретра слегка выступает через вестибулярную кожу кпереди от влагалища и кзади от клитора. Подкожная клетчатка под кожей и поверх наружных мускулов половых органов состоит из долек жира, переплетенных с соединительной тканью (см.рис.6). Поверхностный слой этой ткани, где преобладает жир, получил название фасции Кампера. В более глубоких слоях меньше жира, а прослойки волокнистой соединительной ткани между долями жира более заметны. Этот фиброзный слой называется фасцией Колле. 7 Его фиброзные слои на самом деле не являются одним слоем, как это часто изображают, но они прикрепляются латерально к седалищно-лобковым ветвям и сливаются сзади с задним краем мочеполовой диафрагмы. Эти фиброзные связи, которые ограничивают распространение гематом или инфекции в этом глубоком отделе, дали повод рассматривать фасцию Колле как отдельный объект от поверхностной фасции Кампера, в которой эти связи отсутствуют.Передняя часть фасции Колле не прикрепляется к лобковым костям, и скопления жидкости в этом пространстве могут распространяться на брюшную стенку. Эректильные тела и связанные с ними структуры Эректильные тела и связанные с ними мышцы лежат глубоко в подкожных тканях вульвы и прикрепляются к поверхности мочеполовой диафрагмы (рис. 6 и рис. 8). Клитор состоит из стержня (тела) по средней линии, покрытого головкой. Этот стержень подвешен к лобковой кости с помощью подкожной поддерживающей связки.Парные ножки клитора изгибаются вниз от стержня и прочно прикрепляются к нижним частям лобковых ветвей. Седалищно-кавернозные мышцы берут свое начало от седалищных бугорков и свободных поверхностей ножек, чтобы вставлять их в верхние ножки и тело клитора. Сокращение этих мышц тянет стержень вниз. Есть несколько мышечных волокон, которые берут начало вместе с седалищно-кавернозной мышцей и проходят медиально к телу промежности. Их называют поверхностными поперечными мышцами промежности.
Парные вестибулярные луковицы состоят из эректильной ткани и прикрепляются к нижней поверхности вестибулярной кожи и стенки влагалища. Они покрыты луковично-кавернозными мышцами, которые берут начало в теле промежности и лежат на их боковых поверхностях. Эти мышцы входят в тело клитора и притягивают его вниз. Большая вестибулярная железа находится в хвостовой части луковицы преддверия, лежащей под бульбокавернозной мышцей. Мочеполовая диафрагма Треугольный лист плотной мышечно-фасциальной ткани, охватывающий переднюю половину выходного отверстия таза. Мочеполовая диафрагма не образует сплошной лист у женщин, как у мужчин, а прикрепляет влагалище и тело промежности к переднему выходу кости (см. Рис. 6). Этот слой возникает из внутренней части нижних седалищно-лобковых ветвей над седалищно-кавернозными мышцами и ножками клитора. Медиальные прикрепления мочеполовой диафрагмы к стенкам влагалища и промежности.В веществе мочеполовой диафрагмы находится скелетная мышца, называемая глубокая поперечная мышца промежности. Он никогда не бывает так хорошо проработан, как можно было бы предположить из многих иллюстраций. 8 Основная функция мочеполовой диафрагмы в акушерстве связана с ее прикреплением к влагалищу и телу промежности. За счет прикрепления этих структур к костям таза их опускание ограничивается во время сильного давления вниз, которое оказывается на влагалище и промежность во время второго периода родов.Если эти насадки остаются нетронутыми после родов, они будут способствовать нормальной поддержке выхода из влагалища. При отрыве или отделении от влагалища и тела промежности тазовое дно провисает и интроитус разрывается. Ишиоректальная ямка С обеих сторон прямой кишки и влагалища находится седалищно-прямокишечная ямка (см. Рис. 6 и 8). Это клиновидное пространство, основу которого составляет кожа промежности. Вершина клина образована стыком тазовой диафрагмы и внутренней запирательной мышцы.Спереди над мочеполовой диафрагмой находится углубление седалищно-прямой ямки. Сзади она доходит до жира, лежащего под большой ягодичной мышцей. В области над мочеполовой диафрагмой жир седалищно-прямой кишки отделен от стенки влагалища тазовой диафрагмой. Следовательно, когда жир переднего кармана седалищно-прямой кишки виден при разрыве влагалища или при глубокой медиолатеральной эпизиотомии, тазовая диафрагма была рассечена и требует ремонта.Из-за прикрепления тазовой диафрагмы к внутренней запирательной мышце на вершине этого пространства абсцессы здесь обычно не распространяются вверх в брюшную полость. Половой нерв и сосуды Половой нерв — это сенсорный и двигательный нерв промежности (см. Рис. 5 и Рис. 8). Он возникает из передних ветвей второго, третьего и четвертого крестцовых нервов и иннервирует кожу, эректильные ткани и мышцы промежности. (Его ход и распространение в промежности параллельны половым артериям и могут прослеживаться на иллюстрациях артериальной анатомии.) Пудендальный нерв и сосуды отходят от крестцового сплетения и внутренней сиреневой артерии соответственно. Они покидают таз через большое седалищное отверстие, зацепившись за седалищную ость и крестцово-остистую связку, и входят в половой канал (канал Алкока) через малое седалищное отверстие. Когда нерв входит в малое седалищное отверстие, он проходит через треугольник, ограниченный крестцово-бугристой связкой, крестцово-остистой связкой и медиальным краем внутренней запирательной мышцы.Здесь он находится в относительно фиксированном положении, медиальнее и ниже места соединения крестцово-остистой связки и позвоночника. Следовательно, правильное место для введения иглы во время блокады полового нерва находится сзади и ниже места соединения позвоночника и связки. В этой точке нерв лежит медиальнее половых сосудов, поэтому, если кровь будет аспирирована во время подготовки к инъекции, иглу следует вынуть и поместить немного медиальнее места предыдущей инъекции. Обходя крестцово-остистую связку, нерв и сосуды входят в половой канал на внутренней стороне внутренней запирательной мышцы в седалищно-прямой ямке.По мере того, как сосуды достигают задней границы мочеполовой диафрагмы, они изгибаются вперед, чтобы питать структуры промежности. Рентгенографические исследования с рентгеноконтрастными анестетиками показывают, что введенная жидкость распространяется вдоль крестцовых нервов к крестцу, а не в канал полового члена. 9 Инфекция, вызванная блокадой полового нерва, распространяется по плоскости ткани внутренней запирательной мышцы из таза, образуя абсцесс в бедре, а не в тазу или седалищной ямке. 10 Есть три ветви полового нерва: дорсальный нерв клитора, промежностный нерв и нижний геморроидальный нерв. Клиторальная ветвь проникает в мочеполовую диафрагму на своем пути, иннервируя клитор. Промежуточная ветвь полового нерва (самая большая из трех ветвей) входит в подкожные ткани вульвы за мочеполовой диафрагмой. Здесь он снабжает луковично-кавернозную, седалищно-кавернозную и поперечные мышцы промежности.Он также смягчает кожу внутренних частей больших половых губ, малых половых губ и преддверия. Нижний геморроидальный нерв обычно возникает из основного ствола полового нерва, но иногда он следует отдельным параллельным курсом, снабжая наружный анальный сфинктер и кожу вокруг ануса. 11 Этот аномальный путь ответственен за периодическое отсутствие анестезии в анальном сфинктере, которое иногда наблюдается, несмотря на эффективную блокаду. Блокада полового нерва устраняет ощущение боли в области, включая большие половые губы, малые половые губы, клитор и преддверие до уровня гименального кольца.Кожная сенсорная иннервация полового нерва простирается кзади до линии, идущей от седалищного бугра до задней поверхности перианальной кожи. Двигательные эффекты этого анестетика вызывают расслабление бульбокавернозных и седалищно-кавернозных мышц, а также мышц, связанных с мочеполовой диафрагмой. Кроме того, будет затронута лобково-копчиковая мышца, а другие части тазовой диафрагмы — нет. Тело промежности В области, ограниченной спереди нижней частью влагалища, снизу кожей промежности и сзади анусом, находится масса соединительной ткани, называемая телом промежности (см.рис.8). Термин центральное сухожилие (или точка) промежности также применяется к телу промежности и является довольно описательным, поскольку представляет собой центральную точку, в которую вставляется ряд мышц. Тело промежности прикрепляется к нижним ветвям лобка и седалищным буграм через мочеполовую диафрагму и поперечные мышцы промежности. Антеролатерально к нему прикрепляются бульбокавернозные мышцы. По своим боковым краям верхняя часть тела промежности соединяется с некоторыми волокнами тазовой диафрагмы.Сзади поверхностная часть наружного анального сфинктера соединяется с копчиком и обеспечивает тракцию задней части тела промежности. Все эти соединения прикрепляют тело промежности и окружающие его структуры к костному тазу и помогают удерживать его на месте. Сила, направленная вниз на тело промежности во время второго периода родов, возникает из-за того, что выходное отверстие влагалища меньше, чем предлежащая часть. Если эта сила чрезмерна, то тело промежности или ее крепления будут разорваны, тем самым ослабляя поддержку тазового дна. Передняя часть наружного анального сфинктера находится внутри тела промежности. Глубокий наружный сфинктер расположен по кругу и охватывает анальный канал, а поверхностная часть этой мышцы веретеновидная и проходит от копчика до тела промежности. Наружный анальный сфинктер окружен капсулой из соединительной ткани, которая помогает в его повторном приближении после того, как он был разорван или разорван. Внутренний анальный сфинктер — это утолщение в круговой мышце анальной стенки.Его можно идентифицировать непосредственно под анальной подслизистой оболочкой при разрыве промежности четвертой степени и обычно повторяется вместе со стенкой кишечника. ВАГИНАВлагалище представляет собой фиброзно-мышечную трубку, выстланную некорнифицированным плоским эпителием (Рис. 6 и Рис. 9). Его нижняя треть расположена вертикально у стоящей женщины, а верхние две трети лежат под углом 120 ° к нижней части. 12 Шейка матки расположена в передней стенке так, что расстояние от входа до переднего свода короче на диаметр шейки матки, чем расстояние от входа до заднего свода.
Под эпителием влагалища находится плотный слой соединительной ткани, образующий подслизистую основу. За пределами этого слоя находится слой гладкой мускулатуры, который представляет собой мышцу стенки влагалища. Эта мышца не имеет четко очерченных круговых и продольных слоев, как в стенке кишечника, но имеет несколько более сложное спиральное расположение. 13 Иннервация влагалища происходит из маточно-влагалищного сплетения (ганглия Франкенхаузера).Это нервное питание регулирует тонус гладких мышц стенки влагалища и тонус сосудов влагалища. Свободные нервные окончания в стенке влагалища встречаются лишь изредка. 14 Этим и отсутствием специализированных рецепторных единиц объясняется относительная нечувствительность влагалища к прикосновениям, давлению и боли. Кровоснабжение влагалища происходит из нескольких разных источников, самые большие ветви лежат на боковой стенке. Этому способствует расширение маточной артерии, влагалищная ветвь внутренней подвздошной артерии и половая артерия. Основные ветви этих сосудов лежат за пределами мышечной оболочки влагалища в пределах рыхлого адвентициального слоя, который его окружает. Поверхностные разрывы, доходящие только до подслизистой основы, редко вызывают значительное кровотечение, но разрывы, проходящие через мышечную оболочку, могут повредить некоторые из этих крупных сосудов. Когда возникают такие глубокие рваные раны и возникает значительное кровотечение, необходимо провести хирургическое вмешательство, чтобы включить глубокие сосуды, которые могли втягиваться в рыхлый адвентициальный слой сразу за мышечной стенкой влагалища. Разрывы, затрагивающие стенку влагалища над выходным отверстием, иногда могут включать более глубокие структуры, и оценка анатомии прилегающих участков поможет предположить природу этих повреждений, тем самым облегчая их распознавание и восстановление (см. Рис. 9). Передняя стенка прилегает к уретре, мочевому пузырю и мочеточникам. Задняя стенка находится рядом с телом промежности, прямой кишкой и брюшной полостью (в сумке Дугласа), в то время как две боковые стенки прилегают к диафрагме таза и основным вагинальным сосудам. Анатомические ориентиры во влагалище могут использоваться для определения положения таких структур, как мочеточник и уретра, и предупреждения об их возможном участии в разрыве влагалища. Спереди можно увидеть узкий гребень (уретральный киль) в нижней трети влагалища, где уретра выпячивается во влагалищный канал. На верхнем конце уретрального киля этот узкий гребень расширяется, где становится видна более широкая выпуклость мочевого пузыря. Комбинация этих двух передних гребней называется передним столбиком влагалища.В верхней трети влагалища мочеточники лежат между стенкой влагалища и мочевым пузырем в переднем и боковом сводах. 15 В середине задней стенки прямая кишка вызывает продольную выпуклость по средней линии (задний столб влагалища). Эта выпуклость теряется в нижней трети влагалища, где прямая кишка отделена от влагалища телом промежности. В своей верхней трети влагалище прилегает к сумке Дугласа. Осведомленность об этих анатомических отношениях укажет на возможное скрытое повреждение других висцеральных или мышечных структур и позволит избежать упущенного шанса исправить это повреждение в первую очередь. МАТКА И ADNEXAМатка — мышечный орган, эндометриальная оболочка которого обеспечивает место имплантации развивающегося эмбриона (рис. 10). Во время беременности матка увеличивается, чтобы обеспечить место для развития плода. Во время родов мускулатура матки сокращается, чтобы изгнать плод.
Матка разделена на две части. Верхняя часть — это тело матки, состоящее в основном из гладких мышц матки. Нижняя часть, шейка матки, состоит в основном из фиброзной ткани. Корпус матки Внутри тела находится небольшая полость эндометрия треугольной формы, окруженная толстой мышечной стенкой. Мышечные волокна, составляющие большую часть тела матки, не расположены простым слоем, как в желудочно-кишечном тракте, а расположены более сложным образом. 16 Клинические аспекты направления маточных волокон можно резюмировать следующим образом. На передней стенке матки волокна с каждой стороны перекрещиваются по диагонали с волокнами противоположной стороны, но проходят преимущественно в поперечном направлении. Об этом можно судить по зиянию, которое происходит при классическом разрезе матки, а также по склонности матки, содержащей рубец от предыдущего классического кесарева сечения, к разрыву во время и до родов. Преимущественно поперечная ориентация этих волокон продолжается до нижнего сегмента матки.Тупое разделение волокон во время кесарева сечения нижнего сегмента приводит к поперечному разрыву. Осмотр боковых краев этой раны показывает наложение волокон в этой области, что противоречит тому факту, что они не полностью параллельны. Большинство акушеров также отметили, что существует хорошо различимая полоса мышечных волокон, которая проходит в переднем и заднем направлении по дну матки. Его значение не совсем понятно. Шейка матки Шейка матки разделена на две части: portio vaginalis, которая выступает во влагалище, и portio supravaginalis, которая расположена над влагалищем и под телом (см.рис.10). Влагалищная порция покрыта некератинизирующимся плоским эпителием. Его канал выстлан столбчатым эпителием, выделяющим слизь, который образует серию складок, пальчатых складок или plicae palmatae, которые образуют крипты, которые часто называют шейными железами. Верхняя граница цервикального канала отмечена внутренним зевом, где узкий цервикальный канал расширяется в полость эндометрия. Его нижний край образован наружным зевом, который виден из влагалища. Вещество шейной стенки состоит из плотной волокнистой соединительной ткани с небольшим (примерно 10%) количеством гладких мышц. Какая там гладкая мышца лежит на периферии шейки матки, соединяя миометрий с мышцей стенки влагалища. 18 Фиброзная ткань шейки матки состоит преимущественно из коллагена, который составляет более трех четвертей шейной стенки. 19 В небеременном состоянии волокна коллагена плотные и сильно сшиты, что затрудняет их расширение.Несмотря на некоторое набухание коллагеновых волокон, это плотное расположение сохраняется на протяжении большей части беременности. В ближайшее время шейка матки становится мягче и тоньше и начинает расширяться в процессе, известном как созревание. Эти изменения необходимы для открытия шейки матки во время родов и связаны с «ослаблением» коллагеновой сети, видимой под микроскопом как более тонкая и рыхлая волокнистая сетка. Это связано с уменьшением сшивки коллагена, что делает его более рыхлым и, следовательно, менее способным сопротивляться растяжению. 20 Этот процесс также включает уменьшение количества присутствующего коллагена и увеличение количества и изменение состава основного вещества. 21 Рост матки Очевидно, что матка должна значительно увеличиться, чтобы приспособиться к растущему плоду (рис. 11). Его вес увеличивается примерно с 60 г до 1 кг. Объем его полости увеличивается с 10 мл до 6–10 литров, а внешние размеры — с 8 × 2,5 × 4 см до 32 × 24 × 22 см при сроке. 22
Однако то, как происходят эти изменения, не совсем очевидно. Рост, который происходит в самом веществе матки, происходит в течение первой половины беременности. В течение первых 5 месяцев беременности матка растет быстрее, чем концептус, так что только в середине беременности концептус фактически догоняет рост матки и заполняет полость матки, что будет видно при развитии матки. рассматривается перешеек шейки матки. Есть три фазы роста матки 23 : гиперплазия, которая возникает перед маткой; гипертрофия, которая бывает в первой половине беременности; и дилатация, которая возникает во второй половине беременности. В течение первого и начала второго триместра беременности масса матки увеличивается довольно линейно до полного веса, который будет иметь место при родах. Это означает, что хотя внешние размеры матки будут продолжать увеличиваться во второй половине беременности, матка не получит дополнительной ткани.Таким образом, стенка матки утолщается или остается постоянной толщины в первой половине беременности, но становится тоньше, поскольку в дальнейшем должна растягиваться, чтобы окружить растущий плод. В отличие от матки, которая достигла полной массы к середине второго триместра, в это же время плод претерпел лишь одну шестую от общего роста, которого он достигнет к сроку. Нижний сегмент матки Нижний сегмент матки — это та часть миометрия, которая должна расширяться в процессе родоразрешения, чтобы позволить предлежащей части родить (рис.12). Ткань, из которой состоит нижний сегмент матки, начинается как часть шейки матки, а по мере развития беременности она располагается в нижней части тела. Проходит несколько стадий развития.
Разделение между мышечной стенкой матки и фиброзной шейкой матки не всегда находится во внутреннем зеве шейки матки. В случае небеременной и ранней беременной матки демаркационная линия между фиброзной и мышечной частями матки фактически проходит ниже анатомического внутреннего зева матки (см. Рис. 12, «6 недель»). На ранних сроках беременности относительно небольшой концептус занимает часть большой матки. Примерно на 16-й неделе рост плода догоняет рост матки, так что продукты зачатия заполняют всю полость матки.Продолжающийся рост плода после прекращения гипертрофии матки растягивает стенку матки, 24 , о чем свидетельствует истончение мышечной стенки тела (см. Рис. 11). По мере того, как это растяжение увеличивается, мышечная часть шейки матки подвергается напряжению и, имея небольшую коллагеновую ткань, способную противостоять этой силе, раскрывается до мышечно-фиброзного соединения. По мере прогрессирования беременности нижний сегмент матки начинает развиваться как клинически отличительный объект примерно на 34 неделе беременности, примерно в то же время, когда схватки Брэкстона-Хикса становятся клинически очевидными. 25 В это время растущее натяжение этой ткани заставляет ее расширяться и, следовательно, становится пропорционально тоньше. Это расширение нижнего сегмента матки является причиной двух клинических явлений. Во-первых, это объясняет очевидную восходящую миграцию низко расположенной плаценты на последних этапах беременности, когда нижний сегмент матки между плацентой и шейкой матки расширяется. Во-вторых, при имплантации плаценты в нижний сегмент матки растяжение этой области может вызвать разрыв между не податливой плацентой и плацентарным ложем, который изменяется по мере развития нижнего сегмента матки.Этот феномен объясняет тот факт, что у пациенток с предлежанием плаценты начинается кровотечение примерно на 34 неделе беременности, когда начинает развиваться нижний сегмент матки. Нижний сегмент матки — это также та часть тела, которая должна расширяться во время родов, истончаясь по мере укорачивания и утолщения мышцы тела. 26 Это означает, что мышца в этой области менее способна сокращаться, чем мышца верхней части матки. Поскольку эта часть матки тонкая и бессосудистая, она является хорошим местом для разрезов кесарева сечения.Расширение шейки матки усиливает преимущественно поперечную ориентацию волокон в этой области, тем самым создавая небольшое напряжение на линии закрытия. Иннервация матки и придатков Матка получает нервное питание от маточно-влагалищного сплетения (ганглия Франкенхаузера), которое находится в соединительной ткани кардинальной связки (рис. 13). 27 Это местное уплотнение нервных волокон является частью более крупного нервного сплетения — тазового (нижнего гипогастрального) сплетения, которое также снабжает мочевой пузырь и прямую кишку.Придаточные структуры получают свою иннервацию от нервных волокон, проходящих по кровеносным сосудам яичников. Эти последние волокна берут начало в основном из десятого грудного сегмента.
Маточно-влагалищное сплетение содержит волокна, полученные из двух источников.Он получает симпатические и сенсорные волокна от десятого грудного отдела через первые поясничные сегменты спинного мозга. Эти нервы проходят через верхнее подчревное сплетение вдоль нижнего подчревного нерва, чтобы достичь тазового (нижнего подчревного) сплетения. Второй вход идет от второго, третьего и четвертого крестцовых сегментов и состоит в основном из парасимпатических нервов, которые достигают тазового сплетения через нервные клетки. Клинически не наблюдается значительных афферентных волокон от матки и шейки матки в этих крестцовых нервах. 28 Эти анатомические факты объясняют несколько клинических наблюдений. Инъекции анестетиков в парацервикальные ткани, рассечение верхнего гипогастрального сплетения (пресакральная неврэктомия) и сегментарная блокада десятого грудного отдела через первые поясничные спинномозговые нервы — все они эффективны для облегчения боли при сокращении матки и раскрытии шейки матки при низком каудальном или нижнем отделе позвоночника. седловой анестезии, блокирующей крестцовые сегменты, нет. Вегетативная нервная система модулирует сокращения гладких мышц большинства внутренних органов, и ее действие на матку было клинически полезным для подавления активности матки.Внутри стенки матки видны немиелинизированные нервные волокна, и хотя большинство из них заканчивается в гладких мышцах маточных кровеносных сосудов, некоторые, похоже, заканчиваются на гладкомышечных клетках миометрия. 27 Поскольку не существует четко установленного кардиостимулятора или проводящей системы, как в сердце, влияние вегетативной нервной системы, вероятно, оказывается непосредственно на сами мышечные клетки. Было одно сообщение о группе специализированных мышечных клеток, которые проходят от шейки матки до рога матки, которые, по морфологическим причинам, считались проводящей системой, но функция ткани не изучалась. 29 Проведение электрических импульсов в миометрии, по-видимому, происходит через прямой межклеточный контакт через щелевые соединения и протекает без какой-либо анатомической проводящей системы. 30 Симпатическая нервная система имеет определенное значение для клинициста, поскольку β-адренергические препараты помогают подавлять сокращения матки при преждевременных родах. Гистохимические методы показывают предполагаемые адренергические нервы внутри миометрия, отдельно от кровеносных сосудов стенки матки, которые многочисленны около шейки матки и редки в теле? Все согласны с тем, что парасимпатическая нервная система мало влияет на активность миометрия.Парасимпатические волокна, идущие к матке, в основном снабжают гладкие мышцы сосудистых стенок. 32 Кровеносные сосуды матки и придатков Матка, трубы и влагалище развиваются из парных мюллеровых протоков. Каждая из этих трубок связана с боковой стенкой таза брыжейкой, которая должна стать широкими и кардинальными связками. Сосуды, которые проходят в этой брыжейке, становятся сосудами яичника, матки и влагалища и связаны между собой анастомотической аркадой, которая проходит через придатки и вдоль латерального края матки и влагалища (см.рис.8). МАТЧНЫЕ СОСУДЫ. Маточная артерия берет начало от внутренней подвздошной артерии. Обычно он возникает независимо от этого источника, но может иметь общее происхождение либо с внутренней половиной, либо с вагинальной артерией. 33 Он соединяется с маткой примерно на стыке тела и шейки матки, но это значительно варьируется как в зависимости от человека, так и в зависимости от силы тяги вверх или вниз, прикладываемой к матке. Диаметр маточных артерий увеличивается в среднем с 2 мм в начале беременности до 3–4 мм в срок. 33 Каждую маточную артерию сопровождают несколько крупных маточных вен, отводящих от тела и шейки матки. Достигнув боковой границы матки (пройдя через мочеточник и отдав небольшую ветвь к этой структуре), маточная артерия впадает в сторону краевой артерии, которая проходит вдоль стороны матки. Через это соединение он направляет кровь как вверх, к телу, так и вниз к шейке матки. По мере того как маргинальная артерия продолжается вдоль латеральной стороны шейки матки, она в конечном итоге пересекает шейно-влагалищный переход и лежит на стороне влагалища.Он принимает вагинальную артериальную ветвь от внутренней подвздошной артерии, а также иногда отдельную шейную ветвь. Дальнейшие подробности кровоснабжения влагалища будут описаны под этим заголовком. Несколько коротких артерий проходят от краевых артерий перпендикулярно стенке матки. Они разделяются на переднюю и заднюю дугообразные артерии, которые продолжаются по окружности стенки матки. Эти сосуды свободно образуют анастомотические соединения по средней линии. 34 , 35 Дугообразные артерии, в свою очередь, направляют лучевые артерии внутрь к полости эндометрия. Эти сосуды проходят через миометрий в положениях, где сокращение мышцы может препятствовать кровотоку во время сокращения мускулатуры матки. Венозный паттерн соответствует кровотоку в артериальной системе, но имеет большую степень взаимосвязи между венозными каналами. ЯИЧНИКОВЫЕ СОСУДЫ. Кровоснабжение верхних отделов половых путей происходит от яичниковых артерий, которые впадают в переднюю поверхность аорты чуть ниже уровня почечных артерий.Сопутствующие сплетения вен возникают из полой вены справа и почечной вены слева. Артерии и вены проходят длинный забрюшинный путь, прежде чем достигают головного конца яичника. Они проходят по брыжеечной поверхности яичника и соединяются с верхним концом краевой артерии матки. Поскольку яичниковая артерия проходит вдоль ворот яичника, она не только снабжает гонаду, но и направляет через мезосальпинкс ряд мелких сосудов для снабжения маточной трубы. Придаточные структуры Хотя маточная труба и яичник играют чрезвычайно важную роль в зачатии и наступлении беременности, их роль во время остальной части беременности несколько второстепенна. Их анатомия была рассмотрена в первом томе этой серии. (См. Том 1, главу 2,) Клиническая анатомия матки, маточных труб и яичников.) СВЯЗИ ПОЛОВЫХ ПУТЕЙТермин связка наиболее знаком, когда он описывает плотную связку соединительной ткани, которая соединяет два кости, но также описывает структуры, поддерживающие различные внутренние органы.Существует большое разнообразие связок матки и ее придаточных структур (см. Рис. 10). Хотя они имеют общее обозначение, они состоят из многих типов тканей и выполняют разные функции. Широкие связки — это в основном перитонеальные складки, которые отходят латерально от матки и заканчиваются на стенке таза. У них есть несколько специализированных направлений. Основной слой ткани, простирающийся по обе стороны от матки, где есть передняя брюшина на задней брюшине, называется мезометрием.Ниже расположены кардинальные связки, а на верхней границе — мезовариум и мезосальпинкс. На латеральном конце яичника и расширяясь вверх сосуды яичника поднимают гребень брюшины от боковой стенки таза. Этот гребень и содержащиеся в нем сосуды называются поддерживающей связкой яичника или воронко-тазовой связкой. На другом конце яичника, соединяющем его с маткой, находится связка яичника, которая представляет собой фиброзно-мышечную структуру, отделенную от сосудистой ножки. В нижнем конце матки, несколько выше наружного зева, две фиброзно-мышечные перевязки, называемые маточно-крестцовыми связками, проходят от заднебоковых частей шейки матки к пресакральной соединительной ткани над вторым, третьим и четвертым крестцовыми позвонками. Они лежат по обе стороны от сумки Дугласа и состоят из гладких мышц, нервов и соединительной ткани. 36 Эти связки удерживают шейку матки сзади в тазу над диафрагмой таза. Они не подвергаются такой гипертрофии во время беременности, как круглые связки, и, вероятно, не играют значительной роли в родах. Круглые связки являются продолжением мускулатуры матки. Они начинаются как широкие полосы, которые возникают на латеральной стороне переднего тела. Они принимают более округлую форму перед тем, как попасть в забрюшинную ткань, где они проходят латеральнее глубоких нижних эпигастральных сосудов и входят во внутреннее паховое кольцо. Пройдя паховый канал, они выходят из внешнего кольца и распределяются по подкожной клетчатке больших половых губ. Эти связки претерпевают значительную гипертрофию во время беременности и имеют достаточный объем, чтобы утверждать, что они помогают подтягивать матку вперед во время сокращений. Кардинальные связки лежат у нижнего края широких связок, между их перитонеальными листками. Они проходят от боковых стенок таза к боковым краям шейки матки и верхней трети влагалища. Хотя при натяжении они ощущаются как связочные связки, они состоят просто из сосудистых и нервных элементов, которые снабжают матку и влагалище. 37 Эти структуры обладают значительной прочностью, и отсутствие отдельной «связочной ленты» в этой области не умаляет их поддерживающей роли.Они не только обеспечивают поддержку шейки матки и матки, но также поддерживают верхнюю часть влагалища, удерживая эти структуры над диафрагмой таза вдали от урогенитального перерыва. Когда роженица толкается до того, как шейка матки полностью расширилась, опускание матки заставляет кровеносные сосуды, нервы и соединительную ткань кардинальной связки, а также фиброзно-мышечную ткань маточно-крестцовой связки сжиматься, что замедляет процесс движение шейки матки вниз.Некоторое повреждение этих структур может произойти в результате этого стечения обстоятельств, и если также повреждено тазовое дно, в более позднем возрасте вероятность развития генитального пролапса возрастает. НИЖНИЙ МОЧЕВОЙ ПУОДМочевой пузырь и уретра тесно связаны с женскими половыми путями, и они претерпевают значительные изменения в своем положении во время родов. Мочеточники подвергаются некоторому расширению из-за гормональных изменений во время беременности, но их положение во время беременности не меняется. Изменения, происходящие в положении мочевого пузыря и уретры, были определены Malpas и соавторами. 38 В начале родов основание мочевого пузыря и уретра находятся в своем нормальном положении с основанием мочевого пузыря и уретровезикальными соединениями на линии от нижней границы лонного симфиза до крестцово-копчикового сустава. Небольшие изменения происходят из-за раскрытия шейки матки, но по мере того, как предлежащая часть опускается в таз, уретра и шейка пузыря сдвигаются кпереди, к лобковой кости.Степень, в которой это происходит, зависит от относительных размеров головки плода и полости таза. Когда в тазу достаточно места для прохождения головы, эти структуры практически не смещаются. При относительной диспропорции мочевой пузырь плотно прилегает к симфизу, а также подтягивается вверх до уровня верхушки лобковых костей. Поскольку эти смещения в большинстве случаев перемещают шейку пузыря вверх, они не приводят к растяжению поддерживающих тканей, которые прикрепляют шейку пузыря к стенке таза.Однако все акушеры помнят случаи, когда уретра сильно опускается перед предлежащей частью. В этих случаях вероятно значительное растяжение поддерживающих тканей основания мочевого пузыря и шейки мочевого пузыря, что может проявиться в более позднем возрасте, когда ткани таза подвергаются атрофии, которая сопровождает пожилой возраст и менопаузу. Ход мочеточника при беременности не изменился. Однако мочеточники значительно расширяются над краем таза, начиная примерно с 20 недель беременности.Это гораздо чаще встречается с правой стороны, чем с левой, и чаще встречается там, 39 , и быстро проходит после родов.
7.7D: Ложный и истинный тазЛожный (большой) таз больше и превосходит истинный (меньший) таз, в котором расположен вход в таз. Задачи обучения Ключевые моментыКлючевые терминыЕсть некоторые разногласия относительно того, что представляет собой таз. В зависимости от того, что включено в описание, эти группы часто называют истинным (меньшим) или ложным (большим) тазом. Истинный тазИстинный (или малый) таз ограничен спереди и снизу лобковым симфизом и верхними ветвями лобка; сверху и сзади крестцом и копчиком; и сбоку широкой гладкой четырехугольной частью кости, соответствующей внутренней поверхности тела и верхней ветви седалищной кости, и части подвздошной кости ниже дугообразной линии. Эта полость представляет собой короткий изогнутый канал, глубже в задней части, чем в передней стенке, и содержит вход в таз. Некоторые считают, что эта область представляет собой всю полость таза. Другие определяют полость таза как большее пространство, включая ложный большой таз, прямо над входом в таз. Большой и малый таз : Большой таз (желтый) больше и выше малого таза (красный), где расположен вход в таз. Настоящий таз включает тазовую ободочную кишку, прямую кишку, мочевой пузырь и некоторые репродуктивные органы. Прямая кишка находится сзади, в изгибе крестца и копчика; мочевой пузырь впереди, позади лонного симфиза. У женщин матка и влагалище занимают промежуток между этими внутренностями. Внутренние тазовые нервы, возникающие в точках S2 – S4, находятся в малом тазу. Ложный тазЛожный (или большой) таз ограничен с обеих сторон подвздошной костью.Спереди он неполный, с широким промежутком между передними краями подвздошной кости; сзади — глубокая выемка с обеих сторон между подвздошной костью и основанием крестца. Некоторые считают эту область частью полости таза, а другие — частью брюшной полости (отсюда и название ложный таз). |
