Содержание
Боль внизу живота — причины, сопутствующие заболевания, лечение
Говоря о боли внизу живота, подразумевают различные по силе неприятные ощущения, фиксирующиеся в области живота под пупком. Они могут сигнализировать о том, что воспалились органы мочеполовой системы, аппендицит, произошло защемление грыжи. Также подобные симптомы характерны для травм, отравлений, беременности, а также ряда иных болезней и состояний. С данной проблемой чаще сталкиваются женщины.
Виды боли
С учетом того, какая причина спровоцировала возникновение боли, симптоматика может существенно различаться.
Исходя из характера болевых ощущений, выделяют такие их виды:
- острые;
- ноющие;
- тянущие;
- схваткообразные;
- режущие;
- пульсирующие.
По длительности боли она может быть периодической либо постоянной. Возникновение периодической боли характерно, например, для менструации, постоянная боль является следствием заболеваний.
Испытываемые человеком болевые ощущения могут различаться также по силе. Данный показатель субъективен, так как у каждого свой болевой порог. В целом, исходя из этого критерия, боль подразделяют на легкую, терпимую и сильную.
Боль может локализоваться внизу живота:
- с левой стороны;
- с правой стороны;
- в центральной области;
- охватывать всю нижнюю часть.
Правильная локализация места боли имеет чрезвычайно важное значение для диагностики. К примеру, боль справа в основном провоцирует аппендицит, а болевые ощущения немного пониже пупка свидетельствуют о проблемах с кишечником. Установив область боли, можно определить и ее причину. Фокусирующаяся в центре боль является симптомом воспаления матки, слева или справа указывает на то, что воспалились яичники. Труднее локализовать ноющую боль, нередко возникает ощущение, что болит вся область внизу живота, а не определенная его часть.
Важно не только определить локализацию боли, но и понять, куда она отдает, то есть какие органы больше откликаются на нее.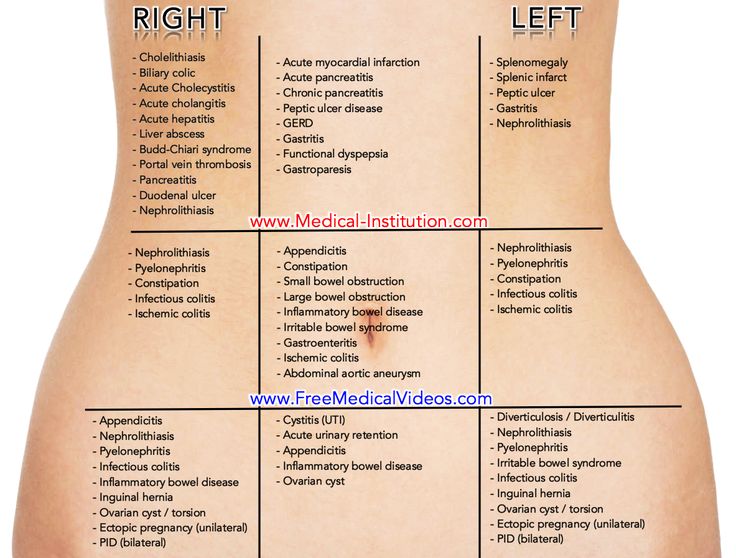 К примеру, если речь идет о менструальных болях, то для них характерна отдача в поясницу, а при простатите боль отдает в низ паха.
К примеру, если речь идет о менструальных болях, то для них характерна отдача в поясницу, а при простатите боль отдает в низ паха.
Каковы могут быть причины боли внизу живота?
Боль далеко не всегда указывает на болезнь. Безусловно, ее появление считать нормой не стоит, однако нередко провоцирующие причины довольно безобидные. В их числе спровоцированная перееданием либо тяжелой пищей тяжесть в кишечнике, мышечное напряжение, после того как человек выполнял тяжелую работу или занимался спортом. У женщин болевые ощущения могут возникать во время овуляции, менструации либо ПМС. Такая боль не требует вмешательства и проходит сама. Но если регулярно при менструации внизу живота фиксируются мощные боли, то следует посетить врача и пройти обследование репродуктивных органов.В подавляющем большинстве боль внизу живота указывает на развитие болезни или определенные сбои в организме.
У представителей обоих полов такая боль может возникать, если:
- воспаляется мочевой пузырь либо мочеиспускательный канал;
- в мочеточнике либо мочевом пузыре образуются камни;
- воспалился аппендицит;
- повреждены внутренние органы;
- произошло защемление грыжи;
- человек отравился;
- имеет место кишечная непроходимость.

Если говорить о женщинах, то у них такого рода боли в основном указывают на то, что:
- имеются половые инфекции;
- воспалилась матка;
- воспалились яичники;
- развивается эндометриоз;
- в матке либо придатках появились новообразования;
- есть гормональные нарушения;
- существует риск внематочной беременности;
- образовалась киста;
- есть проблемы с внутриматочной спиралью.
Беременные женщины могут испытывать боль внизу живота в следующих случаях:
- матка находится в гипертонусе;
- отслоилась плацента;
- начались родовые схватки.
Важный момент: появление боли у беременных женщин является опасным симптомом, поэтому необходимо немедленно обратиться к гинекологу.
Что касается мужчин, то у них подобные боли обычно возникают по следующим причинам:
- они болеют простатитом;
- у них воспалились яички и их придатки;
- диагностирована аденома простаты.
Возможны и инфекции, но такая ситуация наблюдается гораздо реже в сравнении с женщинами. У мужчин в этом случае симптомом является появление выделений, пониженная эрекция, ухудшение способности к зачатию.
Диагностика
Появление болевых ощущений внизу живота не позволяет врачу сделать заключение о том, чем они вызваны. Поэтому для постановки диагноза необходимо проведение дополнительной диагностики.
Далеко не каждый пациент, у которого возникла боль в нижней части живота, знает, к какому специалисту ему следует обращаться. Если он не может определить точную причину, то для начала необходимо записаться на прием к терапевту. После проведения первичного осмотра доктор выпишет направление к врачу более узкого профиля. Если есть подозрение, что боль связана с нарушениями половой сферы, то мужчин направят к урологу, а женщин – к гинекологу. При обнаружении проблем с почками терапевт выпишет направление к неврологу. Болезни кишечника лечит гастроэнтеролог, инфекционные заболевания – инфекционист. В случае выявления новообразований следует тщательно обследоваться у онколога. Если диагностирована внематочная беременность, возможен аппендицит, то без вмешательства хирурга не обойтись.
В случае выявления новообразований следует тщательно обследоваться у онколога. Если диагностирована внематочная беременность, возможен аппендицит, то без вмешательства хирурга не обойтись.
Вначале врач беседует с пациентом, уточняет у него информацию о дополнительных симптомах, характере боли.
Информация о проблемах с мочеиспусканием позволит врачу сделать вывод о наличии заболевания мочевого пузыря либо инфекций, которые поражают мочеполовую систему. Если в дополнение к этому человек ощущает зуд и жжение, то с большой вероятностью можно сделать вывод об инфекции.
Если наблюдаются озноб, лихорадка, повышается температура, то это свидетельствует о том, что развивается воспаление.
Непривычный цвет и запах выделений сигнализирует о том, что имеется грибковое, вирусное либо бактериальное поражение тканей половых органов. Симптомами подобных заболеваний также является появление зуда, язв на гениталиях.
Если человека одолевает рвота, тошнота, метеоризм, понос, повышается потливость, то у него несварение желудка или отравление. Рвота по утрам наблюдается в первую очередь у беременных.
Рвота по утрам наблюдается в первую очередь у беременных.
Несвоевременное начало менструации может быть симптомом беременности. Если при этом женщина ощущает внизу живота резкие боли, сопровождающиеся выделениями коричневатого цвета, то речь скорее всего идет о внематочной беременности. В такой ситуации требуется срочно обратиться к врачу.
Специалистами узкого профиля после общения с пациентом и выяснения у него симптомов осуществляется дополнительная диагностика. За счет пальпации живота можно установить, в каком именно месте болит, определить наличие уплотнения тканей. После этого врачу необходимо разобраться с тем, как чувствует себя пациент в целом. Для этого он проводит измерение температуры, давления, пульса. Если существует такая необходимость, то он направляет больного сдавать анализы.
Чтобы определить размеры и положение брюшных органов, беременность, проводится ультразвуковое исследование. Женщинам УЗИ назначают, чтобы измерить толщину эндометрия внутри матки, а также определить наличие беременности, воспаления.
Среди других методов диагностики следует выделить МРТ, рентгенографию, ректороманоскопию, эндоскопию, лапароскопию.
Как лечат боль внизу живота?
Врач, назначая лечение пациентам с болями внизу живота, опирается на то, какие причины их спровоцировали.
Инфекции
При лечении инфекций мочеполовой сферы чаще всего используют антибиотики. Это могут быть таблетки или препараты местного применения – мази, кремы, свечи. Чтобы снять воспаление, практикуют физиолечение.
Огромное значение имеет тщательное соблюдение гигиены. Следует намного чаще мыть гениталии, используя для этого противовоспалительные настои, отвары либо растворы, регулярно менять белье. Не исключено, что потребуется иммунотерапия. В случае продолжительного течения воспалительных процессов обязательна госпитализация.
Наличие камней
Если в мочеточнике или мочевом пузыре образовались камни, то их необходимо удалить. Песок, а также камни небольших размеров могут выйти сами после того, как пациент пропьет мочегонные средства. Крупные камни перед введением измельчают. Также возможно хирургическое удаление.
Крупные камни перед введением измельчают. Также возможно хирургическое удаление.
Выбор конкретного варианта обусловлен тяжестью состояния больного. Параллельно с этим назначаются противовоспалительные препараты, так как камни имеют острые грани, которые при введении царапают ткани, что приводит к их воспалению.
Новообразования
Прежде чем приступать к лечению новообразований, проводят оценку их доброкачественности, скорости роста, а также месторасположения. Если речь идет о небольших кистах, которые не растут и не вызывают у пациента неприятных ощущений, то их удаление считается нецелесообразным, однако пациент должен регулярно обследоваться.
С течением времени киста может исчезнуть самостоятельно или остаться на всю жизнь, не беспокоя пациента. Что касается быстрорастущих новообразований, то их удаляют хирургическим путем. Широкое распространение получило назначение в подобных случаях гормонального лечения.
Аппендицит
Если у человека диагностирован аппендицит, то требуется экстренное вмешательство хирурга. Операцию проводят или через сделанный разрез или лапароскопическим методом. После ее окончания пациенту назначают курс антибиотиков.
Операцию проводят или через сделанный разрез или лапароскопическим методом. После ее окончания пациенту назначают курс антибиотиков.
Кишечная непроходимость
На начальной стадии она лечится медикаментозным способом или с помощью клизмы. На этом этапе существенную помощь может оказать коррекция рациона питания. Если у пациента полная непроходимость, которая осложняется перитонитом, то требуется проведение операции.
Отравление
Легкая форма отравления лечится дома, при этом назначается обильное питье и соответствующие препараты. При тяжелом течении заболевания необходима госпитализация. В медицинском учреждении пациенту промывают желудок, ставят клизмы, назначают капельницы, чтобы очистить кровь и восполнить объем жидкости. Затем необходим жесткий режим питания и специальная диета.
Эндометрит
Лечение этой болезни происходит в стационарах. При этом ставят капельницы, колют антибиотики, помимо этого лекарства могут вводиться напрямую в полость матки. Важно, чтобы женщина полноценно питалась и соблюдала умеренный режим. После того как острый процесс устранен, переходят к физиопроцедурам.
Важно, чтобы женщина полноценно питалась и соблюдала умеренный режим. После того как острый процесс устранен, переходят к физиопроцедурам.
Эндометриоз
Если осложнений нет, то применяют гормональную терапию. Если кровотечение длительное и обильное, то требуется хирургическое вмешательство, чтобы удалить разросшийся эндометрий. В послеоперационный период назначают гормоны и антибиотики.
Внематочная беременность
Наличие внематочной беременности непосредственно угрожает жизни пациентки. Если наблюдается такая патология, то следует немедленно удалить плодное яйцо. После проведения операции назначают антибиотики, гормональную терапию и анальгетики. Одновременно с этим стремятся выявить, что привело к возникновению данной проблемы и прилагают усилия для ее ликвидации.
Гипертонус матки
Если иная симптоматика отсутствует, то практикуется назначение натуральных успокоительных препаратов, специальной гимнастики и витаминов. Обязательно соблюдать щадящий режим. В случае кровотечения либо чрезмерной боли женщину кладут в больницу на сохранение. Там прописывают медикаментозное лечение.
В случае кровотечения либо чрезмерной боли женщину кладут в больницу на сохранение. Там прописывают медикаментозное лечение.
Простатит
При лечении простатита применяются соответствующие препараты. В случае острого приступа с лихорадкой и сильной болью человека направляют в больницу. Возможно назначение гормональной терапии. Когда боль очень острая, то прописывают анальгетики. Если у пациента диагностирована бактериальная форма болезни, то назначают антибиотики, а если небактериальная, то альфа-блокаторы. Также показаны массаж простаты и физиопроцедуры.
Аденома простаты
Лечение простаты возможно или медикаментозным, или хирургическим путем. Конкретный выбор зависит от того, насколько сильно прогрессирует болезнь. Практикуется применение препаратов, снимающих боль и спазм мышц в районе живота и способствующих улучшению перистальтики мочевыводящих протоков.
Автор
Косицына Наталья Юрьевна
кардиолог, терапевт
Врач первой категории
Стаж 30 лет
+7 (495) 032-15-21
Беременная женщина с острым животом
Сесилия Фредвик Торкилдсен, Рагнар Кви Санде, Катрин Кириал, Мари Эйде Андерсен, Лив Сесилия Вестрхейм Томсен
Посмотреть все статьи
Сесилия Фредвик Торкилдсен
Эл.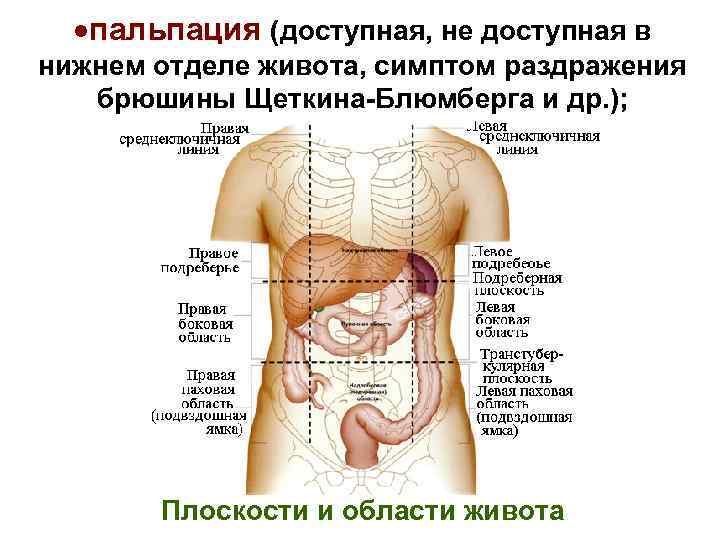
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Рагнар Кви Санде
Кафедра акушерства и гинекологии
Университетская больница Ставангера и
Бергенский университет
Рагнар Кви Санде, доктор философии, доцент Бергенского университета.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Посмотреть все статьи
Катрин Кириал
Алерис Ставангер
Катрин Кириал, специалист по акушерству и гинекологии.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Мари Эйде Андерсен
Отделение акушерства и гинекологии
Университетская больница Ставангера
Мари Эйде Андерсен, регистратор по специальности акушерство и гинекология.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Лив Сесилия Вестрейм Томсен
Центр биомаркеров рака
Лив Сесилия Вестрейм Томсен. Кандидат медицинских наук, научный сотрудник и специалист в области акушерства и гинекологии.
Кандидат медицинских наук, научный сотрудник и специалист в области акушерства и гинекологии.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
AbstractBACKGROUNDBACKGROUND
Острый живот во время беременности является сложной задачей. Представление симптомов и доступных диагностических инструментов направлено и осложнено беременностью. Представлена редкая причина острого живота при беременности, требующая немедленного вмешательства.
Клиническое наблюдениеКлиническое наблюдение
Первородящая женщина с 34-недельной неосложненной беременностью обратилась с острыми болями в животе, отсутствием признаков родов или вагинального кровотечения, артериальным давлением 127/100 и пульсом 90 ударов. Дистресс плода не был выявлен при кардиотокографии. или УЗИ брюшной полости, при этом определялось большое количество внутрибрюшной свободной жидкости. При клиническом обследовании выявлена свободная внутрибрюшная жидкость, что в сочетании с сильными болями послужило поводом для экстренного кесарева сечения по жизненным показаниям с удалением внутрибрюшной крови, немедленными родами и ручной компрессией аорты. Признаков отслойки плаценты или разрыва стенки матки не выявлено. Кровотечение, возникшее из-за самопроизвольного разрыва левой маточной вены, остановлено перевязкой сосуда. Несмотря на стабильную гемодинамику, предполагаемая кровопотеря женщины составила 4700 миллилитров. Ребенок оставался в течение десяти дней в отделении интенсивной терапии в связи с недоношенностью.
Признаков отслойки плаценты или разрыва стенки матки не выявлено. Кровотечение, возникшее из-за самопроизвольного разрыва левой маточной вены, остановлено перевязкой сосуда. Несмотря на стабильную гемодинамику, предполагаемая кровопотеря женщины составила 4700 миллилитров. Ребенок оставался в течение десяти дней в отделении интенсивной терапии в связи с недоношенностью.
ИНТЕРПРЕТАЦИЯ
Всего было опубликовано 100 сообщений о случаях острого спонтанного гемоперитонеума во время беременности. Лежащая в основе патофизиология не определена, но возможные факторы риска включают отсутствие родов, эндометриоз, вызывающий внематочное кровотечение, и варикозное расширение вен. Состояние требует немедленного вмешательства, так как показатели заболеваемости и смертности матери и плода высоки.
Статья Боль в животе часто встречается при беременности и может быть вызвана чем угодно: от физиологических изменений до опасного для жизни заболевания. Неакушерские состояния могут быть сложными для диагностики из-за атипичных симптомов, а также тенденции приписывать любые изменения беременности.
Первобеременная поступила в родильное отделение на 34 неделе беременности с нетравматическим острым животом. Раньше она была здорова и не принимала никаких лекарств. Беременность протекала в основном без осложнений, но женщина была обследована четырьмя неделями ранее из-за болей в животе, и у нее был диагностирован легкий гидронефроз правой почки. Парамедики уведомили родильное отделение о том, что женщина прибудет в угрожающем жизни состоянии; этот звонок был сделан на основании ее сильной боли. Конечности женщины были холодными и липкими, у нее была легкая тахикардия (105 ударов в минуту) и высокая частота дыхания (40 ударов в минуту), но в остальном показатели жизнедеятельности были нормальными.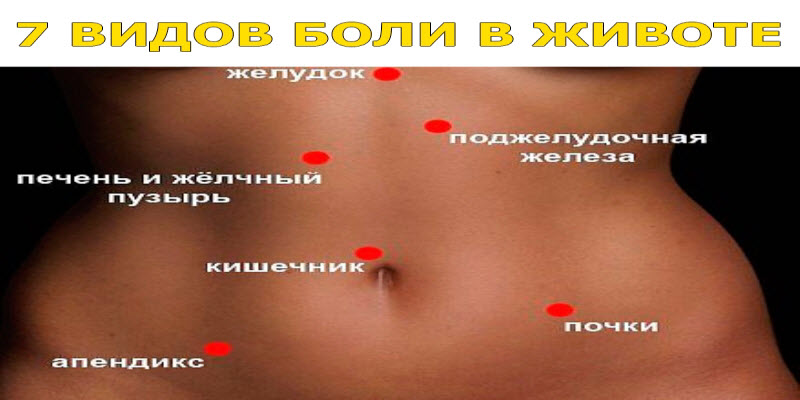
Сначала были исключены схватки и латентные роды, которые всегда следует рассматривать как потенциальные причины болей в животе у беременных. У беременных женщин, которые испытывают сильную боль в животе без родов, необходимо учитывать потенциально серьезные осложнения, связанные с беременностью, такие как преэклампсия, отслойка плаценты и разрыв матки. Преэклампсия (артериальное давление ≥ 140/90 мм рт. ст. по крайней мере еще с одним новым признаком повреждения материнских органов/плаценты после 20 недели гестации) встречается в 2–3 % беременностей в Норвегии (1). Факторы риска преэклампсии включают ранее существовавшее заболевание почек или высокий индекс массы тела, диабет, артериальную гипертензию, возраст матери старше 40 лет и первородство (2). Отслойка плаценты — полное или частичное отделение плаценты до рождения ребенка — встречается с частотой 0,3 % (1, 2). Факторы риска отслойки плаценты включают эссенциальную гипертензию, низкий индекс массы тела, внутриутробную гибель плода в анамнезе, курение, употребление каннабиса или кокаина, а также возраст матери < 20 лет или >
У беременных женщин, которые испытывают сильную боль в животе без родов, необходимо учитывать потенциально серьезные осложнения, связанные с беременностью, такие как преэклампсия, отслойка плаценты и разрыв матки. Преэклампсия (артериальное давление ≥ 140/90 мм рт. ст. по крайней мере еще с одним новым признаком повреждения материнских органов/плаценты после 20 недели гестации) встречается в 2–3 % беременностей в Норвегии (1). Факторы риска преэклампсии включают ранее существовавшее заболевание почек или высокий индекс массы тела, диабет, артериальную гипертензию, возраст матери старше 40 лет и первородство (2). Отслойка плаценты — полное или частичное отделение плаценты до рождения ребенка — встречается с частотой 0,3 % (1, 2). Факторы риска отслойки плаценты включают эссенциальную гипертензию, низкий индекс массы тела, внутриутробную гибель плода в анамнезе, курение, употребление каннабиса или кокаина, а также возраст матери < 20 лет или >
 Разрыв матки является редким диагнозом у женщин, у которых ранее не было хирургических вмешательств на матке, и частота таких женщин составляет 0,005–0,02 % (2, 5). Однако риск увеличивается после операций на стенке матки: после одного предшествующего кесарева сечения риск разрыва составляет 0,2–1 %, а после двух и более кесаревых сечений риск возрастает до 2 %. Вот почему кесарево сечение рекомендуется женщинам с двумя предшествующими кесаревыми сечениями.
Разрыв матки является редким диагнозом у женщин, у которых ранее не было хирургических вмешательств на матке, и частота таких женщин составляет 0,005–0,02 % (2, 5). Однако риск увеличивается после операций на стенке матки: после одного предшествующего кесарева сечения риск разрыва составляет 0,2–1 %, а после двух и более кесаревых сечений риск возрастает до 2 %. Вот почему кесарево сечение рекомендуется женщинам с двумя предшествующими кесаревыми сечениями. У нашей пациентки не было в анамнезе абдоминальной хирургии и других факторов риска отслойки плаценты. Плод остался нетронутым, что необычно как для отслойки плаценты, так и для разрыва матки. Всегда следует учитывать возможность несколько атипичного начала тяжелой преэклампсии, и по прибытии у женщины действительно была легкая гипертензия. Дальнейшее наблюдение с повторными измерениями и анализами крови необходимо для исключения HELLP (органной недостаточности, связанной с преэклампсией, которая проявляется гемолизом, повышением активности печеночных ферментов и низким количеством тромбоцитов). Перекрут яичника — еще одно серьезное и острое гинекологическое заболевание, которое следует учитывать в случаях острого живота, но рост матки в дальнейшем во время беременности помогает защитить от перекрута, давая яичникам меньше места для вращения вокруг своей оси. У нашего пациента отсутствовали боли в спине и макроскопическая гематурия, что делало патологию мочевыводящих путей менее вероятной. Лихорадка отсутствовала, боль имела острое начало и не сопровождалась тошнотой или рвотой. Это свидетельствует против острого хирургического живота, хотя нельзя исключать кишечную непроходимость, аппендицит и пневмоперитонеум.
Перекрут яичника — еще одно серьезное и острое гинекологическое заболевание, которое следует учитывать в случаях острого живота, но рост матки в дальнейшем во время беременности помогает защитить от перекрута, давая яичникам меньше места для вращения вокруг своей оси. У нашего пациента отсутствовали боли в спине и макроскопическая гематурия, что делало патологию мочевыводящих путей менее вероятной. Лихорадка отсутствовала, боль имела острое начало и не сопровождалась тошнотой или рвотой. Это свидетельствует против острого хирургического живота, хотя нельзя исключать кишечную непроходимость, аппендицит и пневмоперитонеум.
Трансабдоминальное УЗИ выявило обильное внематочное свободное жидкость. В правом нижнем квадранте наблюдался жидкостный карман диаметром 7 см. Пациент появился с сильной болью, живот был перитонитным с болезненностью и рикошетной болезненностью во всех квадрантах. И отслойка плаценты, и разрыв матки являются клиническими диагнозами, которые нельзя исключить с помощью УЗИ. Пациентка оставалась гемодинамически стабильной с артериальным давлением 111/54 мм рт. ст., SpO 2 100 % и частотой сердечных сокращений 105 уд/мин, а плод не пострадал. Результаты анализов и клинические признаки соответствовали внутрибрюшному кровотечению, и дежурный гинеколог быстро принял решение о родоразрешении путем кесарева сечения в сочетании с одновременной диагностической лапаротомией. Операция должна была начаться в течение 20 минут. Поскольку женщина не прибыла из-за аварии и неотложной помощи, образцы крови были запрошены примерно через 20 минут после ее прибытия, и результаты не были доступны до начала операции.
Пациентка оставалась гемодинамически стабильной с артериальным давлением 111/54 мм рт. ст., SpO 2 100 % и частотой сердечных сокращений 105 уд/мин, а плод не пострадал. Результаты анализов и клинические признаки соответствовали внутрибрюшному кровотечению, и дежурный гинеколог быстро принял решение о родоразрешении путем кесарева сечения в сочетании с одновременной диагностической лапаротомией. Операция должна была начаться в течение 20 минут. Поскольку женщина не прибыла из-за аварии и неотложной помощи, образцы крови были запрошены примерно через 20 минут после ее прибытия, и результаты не были доступны до начала операции.
Важно отметить, что беременность может маскировать сильное кровотечение объемом до 1200–1500 мл, поскольку беременные женщины часто молоды, не имеют сопутствующих заболеваний и поэтому хорошо компенсируют кровопотерю, а сама беременность вызывает физиологическую гиперволемию. Таким образом, артериальное давление и частота сердечных сокращений могут быть в пределах нормы до тех пор, пока женщина не потеряет более 1,5 литров крови, а ее матка и физиологически вздутый живот могут скрывать признаки перитонита и вздутия, вызванного внутрибрюшной жидкостью. Было решено выполнять кесарево сечение под общей, а не спинальной анестезией, в связи с быстрым началом действия общей анестезии, с возможностью более длительного времени операции, чем при спинальной анестезии, а также потому, что это позволит больше контролировать и лечить пациентку. легко в случае большой кровопотери.
Было решено выполнять кесарево сечение под общей, а не спинальной анестезией, в связи с быстрым началом действия общей анестезии, с возможностью более длительного времени операции, чем при спинальной анестезии, а также потому, что это позволит больше контролировать и лечить пациентку. легко в случае большой кровопотери.
Женщина и ее супруг постоянно были в курсе ситуации. По прибытии в операционную ее гемодинамика все еще была стабильной, а само кесарево сечение началось через шесть минут. При вскрытии брюшины видно большое количество крови и многочисленные тромбы. Матка вскрыта по стандартной методике поперечным разрезом в нижнем маточном сегменте, излились прозрачные околоплодные воды. Ребенок родился через две минуты после начала процедуры с оценкой по шкале Апгар 1–5–7 и весом 29.70 г. Регистрировали только результаты венозной крови из пуповины, которые показали рН 7,02 и дефицит оснований 11,58 ммоль/л. Острое гипоксическое событие определяется как рН <7,0 с дефицитом оснований> 12 и оценкой по шкале Апгар < 5 через 5 минут с признаками умеренной/тяжелой энцефалопатии. Младенец не соответствовал этим критериям. Ребенок находился на ИВЛ в течение 4–5 минут и через 2–3 минуты дышал спонтанно. Нормальная частота сердечных сокращений> 100 наблюдалась через 1 минуту. Рентген грудной клетки показал плотные белые легкие и неонатальный респираторный дистресс-синдром. Были взяты дополнительные образцы крови, которые показали pH 7,21, pCO 9.0093 2 6,7, избыток основания -7, лактат 6,4. Признаков отслойки плаценты не было. При осмотре передней и задней стенки матки признаков разрыва не выявлено.
Младенец не соответствовал этим критериям. Ребенок находился на ИВЛ в течение 4–5 минут и через 2–3 минуты дышал спонтанно. Нормальная частота сердечных сокращений> 100 наблюдалась через 1 минуту. Рентген грудной клетки показал плотные белые легкие и неонатальный респираторный дистресс-синдром. Были взяты дополнительные образцы крови, которые показали pH 7,21, pCO 9.0093 2 6,7, избыток основания -7, лактат 6,4. Признаков отслойки плаценты не было. При осмотре передней и задней стенки матки признаков разрыва не выявлено.
В брюшной полости обнаружен большой объем крови; впоследствии было подсчитано, что перед родами присутствовало около 2,5 литров крови и сгустков. Сразу же после вскрытия брюшины, во время извлечения ребенка из матки и перерезания пуповины, хирурги начали мануальную компрессию аорты и вызвали подкрепление в виде дежурного специалиста по акушерству и гинекологии, а также гастроэнтеролог и сосудистый хирург. В дополнение к первоначальному поперечному разрезу необходимо было сделать продольный разрез брюшной стенки, чтобы обеспечить адекватный обзор операционного поля. Быстро прибыл сосудистый хирург и пережал левую общую подвздошную артерию. Таз был тампонирован, и верхняя часть живота осмотрена без выявления источника кровотечения. Ослаблен сосудистый зажим, выявлено повреждение левой маточной вены на уровне шейки матки. Удовлетворительный гемостаз достигается перевязкой сосудов. У больного наблюдалось кратковременное и незначительное падение артериального давления до 90/60 мм рт.ст. в период между вскрытием брюшины и пережатием аорты, но в остальном гемодинамически стабильным с постоянным артериальным давлением 100/60 мм рт.ст. Из-за сильной кровопотери она получила 1500 мл концентрата эритроцитов (SAG), 800 мл Octaplas и 375 мл концентрата тромбоцитов. Предполагаемая общая кровопотеря составила приблизительно 4700 мл.
Быстро прибыл сосудистый хирург и пережал левую общую подвздошную артерию. Таз был тампонирован, и верхняя часть живота осмотрена без выявления источника кровотечения. Ослаблен сосудистый зажим, выявлено повреждение левой маточной вены на уровне шейки матки. Удовлетворительный гемостаз достигается перевязкой сосудов. У больного наблюдалось кратковременное и незначительное падение артериального давления до 90/60 мм рт.ст. в период между вскрытием брюшины и пережатием аорты, но в остальном гемодинамически стабильным с постоянным артериальным давлением 100/60 мм рт.ст. Из-за сильной кровопотери она получила 1500 мл концентрата эритроцитов (SAG), 800 мл Octaplas и 375 мл концентрата тромбоцитов. Предполагаемая общая кровопотеря составила приблизительно 4700 мл.
Через 48 часов после операции больной переведен из реанимации в стандартную палату, но в тот же день переведен в реанимацию с болями в животе и паралитической кишечной непроходимостью. Она вернулась в палату через 24 часа после того, как новая клиническая оценка не выявила признаков нового внутрибрюшного кровотечения, а эпидуральное обезболивание оказалось эффективным. Через 13 дней она смогла вернуться домой в добром здравии без необходимости дальнейшего хирургического вмешательства. Младенец первоначально получил неонатальную респираторную поддержку с постоянным положительным давлением в дыхательных путях, но был выписан из отделения интенсивной терапии новорожденных через десять дней без необходимости последующего наблюдения.
Через 13 дней она смогла вернуться домой в добром здравии без необходимости дальнейшего хирургического вмешательства. Младенец первоначально получил неонатальную респираторную поддержку с постоянным положительным давлением в дыхательных путях, но был выписан из отделения интенсивной терапии новорожденных через десять дней без необходимости последующего наблюдения.
Обсуждение
Было решено родить ребенка немедленно, поскольку нельзя было исключить разрыв матки и отслойку плаценты. Это клинические диагнозы высокой степени тяжести, требующие экстренного вмешательства. Срок гестации плода превышал 34 недели, что сделало решение о родоразрешении более простым с точки зрения жизнеспособности и зрелости плода. Кроме того, размер матки на 34 неделе означает, что роды будут необходимы перед любой другой абдоминальной операцией. Если событие произошло ранее во время беременности, и было возможно получить достаточный внутрибрюшной статус без родов, то продолжение беременности могло бы быть вариантом. Этот сценарий был описан Ginsburg et al. у женщины на 26 неделе беременности (6). Их пациентка перенесла лапаротомию по жизненным показаниям с перевязкой маточной вены, а позже родила через естественные родовые пути в срок ребенка с нормальным весом при рождении.
Этот сценарий был описан Ginsburg et al. у женщины на 26 неделе беременности (6). Их пациентка перенесла лапаротомию по жизненным показаниям с перевязкой маточной вены, а позже родила через естественные родовые пути в срок ребенка с нормальным весом при рождении.
Если боль в животе возникает в связи с серьезной травмой или несчастным случаем, беременные женщины должны пройти обследование при несчастных случаях и неотложной помощи так же, как и другие группы пациентов, но медицинские работники должны дополнительно учитывать возможность серьезных осложнений, таких как травма плода, повреждение плода и матери. переливание, преждевременные роды, преждевременный разрыв плодных оболочек, разрыв матки и отслойка плаценты. В таких случаях любая необходимая диагностическая визуализация должна выполняться по тем же показаниям, что и у небеременных женщин. Перитонеальный лаваж также может быть выполнен, но рекомендуется использовать открытую технику и ограничить процедуру верхней частью живота. Важно знать, что у беременных женщин в конце беременности возникает физиологический респираторный алкалоз и что уровень D-димера в крови может быть несколько повышен (0,13–1,7 мкг/мл в третьем триместре), а количество тромбоцитов несколько снижено. (146–429× 10 9 /л), по сравнению с небеременными женщинами (7).
Важно знать, что у беременных женщин в конце беременности возникает физиологический респираторный алкалоз и что уровень D-димера в крови может быть несколько повышен (0,13–1,7 мкг/мл в третьем триместре), а количество тромбоцитов несколько снижено. (146–429× 10 9 /л), по сравнению с небеременными женщинами (7).
Нашему пациенту сделали первичный поперечный разрез брюшной полости. Если бы патогенез был известен заранее, пациенту вместо этого мог бы помочь первичный продольный разрез, тем самым избегая Т-образного разреза, связанного с более плохим заживлением раны и большими рубцами. Мы считали, что разрыв матки был наиболее вероятным диагнозом, и в таких случаях поперечный разрез обычно обеспечивает доступ к брюшной полости, необходимый для эффективного хирургического вмешательства. Однако продольный разрез гораздо более удобен для осмотра верхней части живота, а также облегчает выполнение эффективной компрессии аорты.
У ребенка была низкая оценка по шкале Апгар и сниженный кровоток в пупочной вене, но он не соответствовал критериям острой гипоксии. Низкая оценка по шкале Апгар, вероятно, была результатом нескольких факторов, но, вероятно, гиповолемия матери способствовала кратковременной плацентарной недостаточности. КТГ плода была нормальной до перевода матери в операционную, хотя качество сигнала было несколько плохим.
Низкая оценка по шкале Апгар, вероятно, была результатом нескольких факторов, но, вероятно, гиповолемия матери способствовала кратковременной плацентарной недостаточности. КТГ плода была нормальной до перевода матери в операционную, хотя качество сигнала было несколько плохим.
Острый спонтанный гемоперитонеум у беременных
Острый спонтанный гемоперитонеум у беременных — редкое заболевание, впервые описанное в 1778 г. С тех пор было опубликовано около 100 сообщений о случаях заболевания. Это состояние часто бывает трудно диагностировать, и может быть сложно определить точное местонахождение очага кровотечения. До 1950 г. диагноз обычно ставили на основании вскрытия, а в 1950 г. смертность составляла около 49 % (8). Состояние обычно начинается с острой боли и гиповолемического шока при отсутствии идентифицированного очага кровотечения (9).). Диагноз редко ставится до лапаротомии, при этом состояние обычно ошибочно интерпретируется до операции как отслойка плаценты. Обзор отчетов о случаях заболевания показал, что 50 % диагнозов приходится на первородящих (10). В 75 % случаев разрыв происходит в широкой связке матки. Гематома может также расслаиваться в забрюшинное пространство и тем самым давать несколько иную клиническую картину с более диффузными симптомами, часто с болью в спине. Описан также разрыв яичниковой вены. Гинзбург и др. обнаружили, что 61% случаев спонтанных кровотечений происходят антенатально, 19% во время родов и 21 % после родов.
Обзор отчетов о случаях заболевания показал, что 50 % диагнозов приходится на первородящих (10). В 75 % случаев разрыв происходит в широкой связке матки. Гематома может также расслаиваться в забрюшинное пространство и тем самым давать несколько иную клиническую картину с более диффузными симптомами, часто с болью в спине. Описан также разрыв яичниковой вены. Гинзбург и др. обнаружили, что 61% случаев спонтанных кровотечений происходят антенатально, 19% во время родов и 21 % после родов.
Патогенез не ясен. Гипотеза Ходжкинсона и Кристенсена 1950-х годов состоит в том, что физиологическое увеличение притока крови к матке и яичникам приводит к расширению венозного сплетения, предрасполагая вены к спонтанному разрыву. Исследования кровообращения показали, что венозное давление в бедренной вене увеличивается в 2–3 раза во время беременности, а в опытах на животных было установлено, что это изменение лишь частично связано с давлением, оказываемым на вены растущей маткой. В яичниковых и маточных венах также отсутствуют венозные клапаны, что делает их более уязвимыми к изменениям давления. Внезапное изменение внутривенного давления было описано как возможный причинный механизм. Затем кровотечение может быть вызвано механизмами, повышающими внутрибрюшное давление, такими как повышенные физиологические потребности во время беременности, а также кашель, дефекация, половой акт и второй период родов (9).).
Внезапное изменение внутривенного давления было описано как возможный причинный механизм. Затем кровотечение может быть вызвано механизмами, повышающими внутрибрюшное давление, такими как повышенные физиологические потребности во время беременности, а также кашель, дефекация, половой акт и второй период родов (9).).
У всех здоровых беременных женщин развивается обильное венозное сплетение вокруг матки, но, тем не менее, острые кровотечения случаются очень редко, что предполагает наличие других причинных механизмов. Сила тяжести и размер матки способствуют увеличению венозного застоя в течение беременности. Гормональные изменения во время беременности также влияют на венозную систему независимо от размера матки (11), как и увеличение объема плазмы (12). Повышение уровня прогестерона приводит к расслаблению гладкомышечных клеток, окружающих вены, в то время как повышение уровня эстрогена способствует расслаблению коллагеновых волокон. Это снижение тонуса сосудов приводит к вазодилатации. В сочетании с увеличением венозной емкости это приводит к недостаточности клапанов, которые не закрываются полностью, что способствует венозному застою и повышенному риску варикозного расширения вен и тромбоза. Увеличение эстрогенов влияет на артериальную стенку, а также на синтез простагландинов и оксида азота; последний также является мощным сосудорасширяющим средством (13).
В сочетании с увеличением венозной емкости это приводит к недостаточности клапанов, которые не закрываются полностью, что способствует венозному застою и повышенному риску варикозного расширения вен и тромбоза. Увеличение эстрогенов влияет на артериальную стенку, а также на синтез простагландинов и оксида азота; последний также является мощным сосудорасширяющим средством (13).
В нескольких исследованиях была предложена связь между острым спонтанным гемоперитонеумом во время беременности и эндометриозом (10). Эндометриоз представляет собой разрастание ткани эндометрия вне матки, обычно на брюшине брюшной полости и таза, а также на яичниках и фаллопиевых трубах. Состояние связано с хронической болью и бесплодием. Больные эндометриозом часто обнаруживают, что во время беременности их состояние улучшается; однако это состояние также приводит к хроническому воспалительному состоянию в брюшной полости, что делает кровеносные сосуды более хрупкими и, следовательно, более склонными к разрыву. Повреждения также делают ткани менее эластичными, а сосуды более уязвимыми для растяжения по мере роста матки. Кроме того, существующие имплантаты эндометрия будут стимулироваться эндогенным прогестероном во время беременности, что приведет к образованию децидуальной ткани, которая богато васкуляризирована и несет независимый риск спонтанного кровотечения (14–16). Децидуальная оболочка — это термин, используемый для описания ткани, которая образуется во время беременности слизистой оболочкой матки и материнской плацентарной тканью. Острые спонтанные кровотечения из сосудов матки могут возникать во время беременности и после родов, но чаще всего в третьем триместре (16).
Повреждения также делают ткани менее эластичными, а сосуды более уязвимыми для растяжения по мере роста матки. Кроме того, существующие имплантаты эндометрия будут стимулироваться эндогенным прогестероном во время беременности, что приведет к образованию децидуальной ткани, которая богато васкуляризирована и несет независимый риск спонтанного кровотечения (14–16). Децидуальная оболочка — это термин, используемый для описания ткани, которая образуется во время беременности слизистой оболочкой матки и материнской плацентарной тканью. Острые спонтанные кровотечения из сосудов матки могут возникать во время беременности и после родов, но чаще всего в третьем триместре (16).
Кровотечение из децидуальной ткани впервые было описано как причина смерти беременной женщины в 1957 г. (17). Обзор отчетов о вскрытии за период с 1929 по 2006 год выявил две смерти матерей, три смерти плода и две смерти новорожденных среди десяти выявленных случаев (15). Материнская смертность при этом редком заболевании значительно снизилась с 1950-х годов, но внутриутробная смертность остается на уровне 31 % (6).
У нашей пациентки не было анамнестических или клинических признаков эндометриоза. Таким образом, мы заключаем, что вена разорвалась спонтанно при отсутствии четко определенной причины.
У пациентки впоследствии была еще одна беременность с родами посредством неосложненного планового кесарева сечения на 39-й неделе. Младенец родился здоровым с нормальной массой тела при рождении для гестационного возраста.
Пациент и отец ребенка дали согласие на публикацию данной статьи. Статья прошла рецензирование.
Литература1.
Folkehelseinstituttet. Ознакомиться с statistikkbanker der du kan Lage Egne Tabeller и диаграммой. https://statistikk.fhi.no/mfr/ По состоянию на 28 июня 2020 г.
2.
Норск гинеколог фореннинг. Veileder i fødselshjelp. https://www.legeforeningen.no/foreningsledd/fagmed/norsk-gynekologiskforening/veiledere/veileder-i-fodselshjelp/ По состоянию на 28 июня 2020 г.

3.
Ananth CV, Keyes KM, Hamilton A et al. Международное сравнение показателей отслойки плаценты: когортный анализ возраст-период. ПЛоС Один 2015; 10. doi: 10.1371/journal.pone.0125246. [PubMed][CrossRef]
4.
Уильямс М.А., Либерман Э., Миттендорф Р. и др. Факторы риска отслойки плаценты. Am J Epidemiol 1991; 134: 965–72. [PubMed][CrossRef]
5.
Аль-Зирки И., Стрей-Педерсен Б., Форсен Л. и др. Разрыв матки после предыдущего кесарева сечения. БЖОГ 2010; 117: 809–20. [PubMed][CrossRef]
6.
Гинзбург К.А., Вальдес С., Шнайдер Г. Спонтанный разрыв маточно-яичниковых сосудов во время беременности: три клинических случая и обзор литературы. Акушерство Гинекол 1987; 69: 474–6. [PubMed]
7.
Контрольные значения во время беременности. 2020. Контрольные значения во время беременности. http://perinatology.com/Reference/Reference%20Ranges/D-Dimer.htm По состоянию на 10.
 11.2020.
11.2020.8.
Hodgkinson CP, Christensen RC. Кровотечения из разорванных маточно-яичниковых вен при беременности; отчет о 3 случаях и обзор литературы. Am J Obstet Gynecol 1950; 59: 1112–117. [PubMed][CrossRef]
9.
Уильямсон Х., Индусекхар Р., Кларк А. и др. Спонтанный тяжелый гемоперитонеум в третьем триместре, приведший к внутриутробной смерти: клинический случай. Представитель по делу Obstet Gynecol 2011; 2011: 173097. [PubMed][CrossRef]
10.
Рафи Дж., Махиндракар Г., Мукхопадхьяй Д. Узел эндометриоза, вызывающий спонтанный гемоперитонеум во время беременности: отчет о клиническом случае и обзор литературы. Кейс Rep Obstet Gynecol 2017; 2017: 3480287. [PubMed][CrossRef]
11.
Эдуард Д.А., Паннье Б.М., Лондон Г.М. и др. Венозное и артериальное поведение при нормальной беременности. Am J Physiol 1998; 274: h2605–12. [PubMed]
12.
Хайдеманн Б., МакКлюр Дж.
 Х. Изменения физиологии матери во время беременности. Обзоры BJA CEPD 2003 г.; 3: 65–8. [Перекрестная ссылка]
Х. Изменения физиологии матери во время беременности. Обзоры BJA CEPD 2003 г.; 3: 65–8. [Перекрестная ссылка]13.
Мата К.М., Ли В., Реслан О.М. и др. Адаптивное увеличение экспрессии и сосудорасширяющей активности подтипов рецепторов эстрогена в зависимости от кровеносных сосудов во время беременности. Am J Physiol Heart Circ Physiol 2015; 309: h2679–96. [PubMed][CrossRef]
14.
Зайцев П., Такси Ю.Б. Эктопия децидуальной оболочки, связанная с беременностью. Ам Дж. Сург Патол, 1987; 11: 526–30. [PubMed][CrossRef]
15.
Леоне Роберти Маджоре У., Ферреро С., Мангили Г. и др. Систематический обзор эндометриоза во время беременности: диагностика, ошибочный диагноз, осложнения и исходы. Обновление Hum Reprod 2016; 22: 70–103. [PubMed][CrossRef]
16.
Cozzolino M, Corioni S, Maggio L et al. Связанный с эндометриозом гемоперитонеум у беременных: диагноз, о котором следует помнить. Окснер Дж.
 2015; 15: 262–4. [ПубМед]
2015; 15: 262–4. [ПубМед]17.
Дойл ГБ, Филлипс ДЛ. Смертельное внутрибрюшинное кровотечение во время беременности. J Obstet Gynaecol Br Emp 1957; 64: 270–1. [PubMed][CrossRef]
12 возможных причин болей в нижней правой части живота
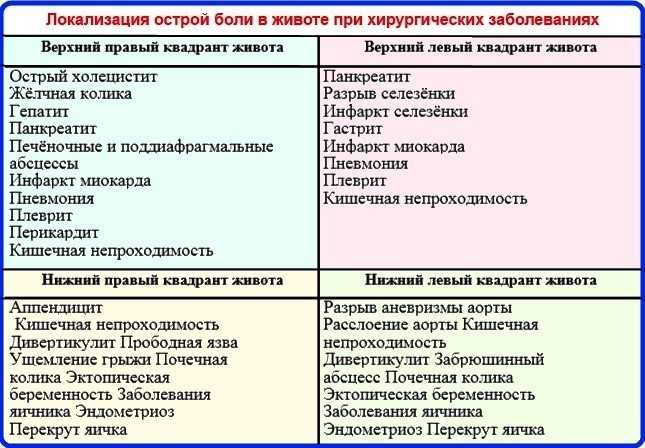
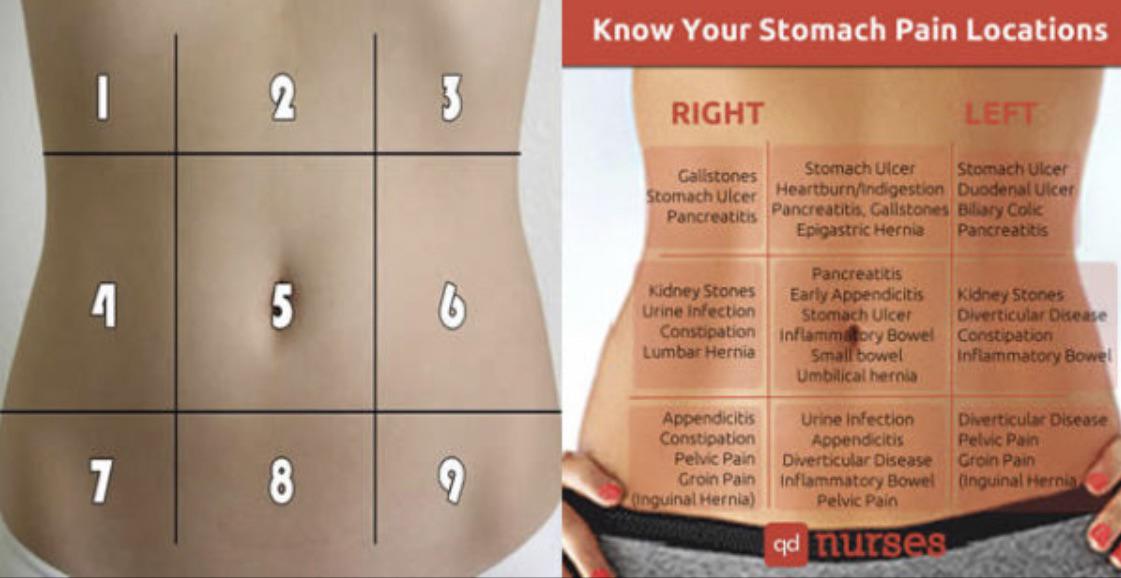
Существует несколько причин, по которым вы можете испытывать боль в правой нижней части живота, также известной как правый нижний квадрант (RLQ). И хотя может возникнуть соблазн отвлечься от более серьезных причин, важно помнить, что причины боли в RLQ могут варьироваться от безобидных до серьезных.
Ниже мы поговорим о том, что влечет за собой каждая из этих причин. Но хотя в некоторых случаях самодиагностика может быть полезна, ничто не заменит совета врача.
«Любой человек с болью в животе должен немедленно обратиться за медицинской помощью, если боль сильная, ощущается также в груди, сопровождается лихорадкой, кровавой рвотой или стулом, или если живот твердый или вздутый». Рассказывает Стефани Лэнг, генеральный директор ACP, фельдшер Advanced Care в Elite Emergency Response Inc.
Опять же, во многих случаях боль в животе может быть причиной чего-то менее серьезного. Возможно, у вас болит правая нижняя часть живота по одной из перечисленных ниже причин.
1. Газы/несварение
RLQ Боль может быть просто вызвана газами или несварением желудка. Если вы испытываете расстройство желудка (которое может сопровождаться метеоризмом, изжогой или другими подобными симптомами), обычно нет причин для беспокойства, если только оно не длится более двух недель.
Расстройство желудка также может привести к газообразованию и вздутию живота, что является еще одной причиной дискомфорта или боли в RLQ, но обычно проходит в течение нескольких часов.
2. Камни в почках
Более серьезной причиной боли в RLQ могут быть камни в почках. Это когда соли и минералы накапливаются в почках в твердые комки, которые могут различаться по размеру.
Иногда камни в почках меньшего размера просто проходят через мочевыводящие пути. Но более крупные камни могут застревать, вызывая сильную боль.
Наряду с болью, человек может испытывать кровь в моче, постоянные позывы/боль при мочеиспускании, тошноту или рвоту, согласно данным Medical News Today.
3. Грыжа
По данным Healthline, грыжа возникает, когда внутренний орган или часть тела проталкивается через мышцу или ткань, удерживающую его на месте, и выпячивается из тела ненормальным образом. Многие типы грыж возникают в брюшной полости, поэтому боль в RLQ может быть связана с ними.
Другие симптомы, которые вы можете испытывать наряду с болью в животе, включают чувство переполнения или запор, опухоль или вздутие в этом месте, а также боль при подъеме, смехе или плаче, кашле или натуживании.
4. Почечная инфекция
Если бактерии распространяются из матки, мочевого пузыря или уретры, это может привести к почечной инфекции. Могут быть поражены одна или обе почки, и хотя симптомом может быть боль в животе, человек чаще испытывает боль в боку, спине или паху.
Если вы подозреваете, что ваш дискомфорт в RLQ вызван инфекцией почек, и вы также испытываете лихорадку, озноб, тошноту или рвоту, учащение мочеиспускания или усиление позывов к мочеиспусканию, мутное, болезненное или гнойное/кровавое мочеиспускание, обратитесь к врачу.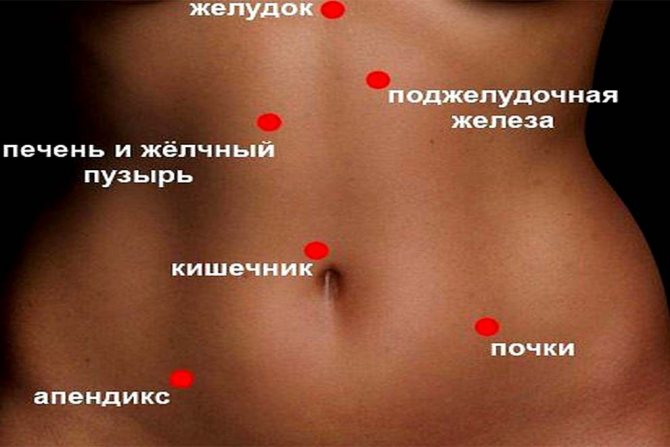 сразу внимание.
сразу внимание.
5. Воспалительное заболевание кишечника
Воспалительное заболевание кишечника (ВЗК) — это общий термин для двух отдельных состояний: болезни Крона и язвенного колита. По данным Центров по контролю за заболеваниями (CDC), ВЗК характеризуется хроническим воспалением желудочно-кишечного тракта (ЖКТ), и длительное воспаление может привести к необратимому повреждению желудочно-кишечного тракта.
Если боль в RLQ сопровождается тяжелой диареей, потерей веса, утомляемостью, кровью в стуле, лихорадкой или снижением аппетита, возможно, у вас ВЗК.
6. Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — распространенное заболевание, поражающее толстую кишку — его не следует путать с ВЗК.
По данным Министерства здравоохранения и социальных служб США, наряду с болью RLQ, СРК может вызывать газообразование, вздутие живота, судороги, диарею/запор или и то, и другое. По данным организации, врачи не уверены, что вызывает СРК.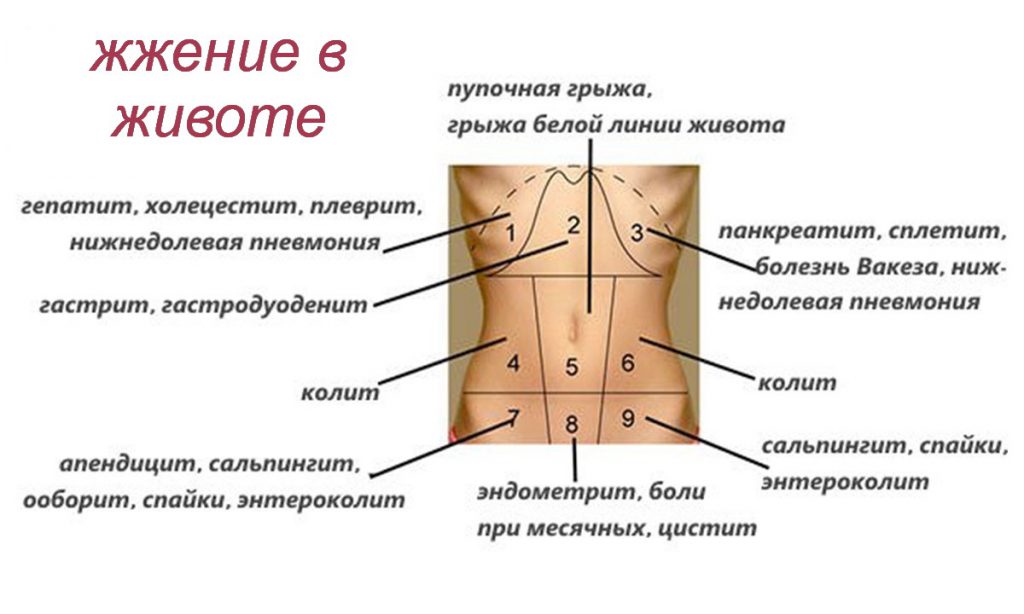
7. Воспалительные заболевания органов малого таза
По данным Центров по контролю и профилактике заболеваний (CDC), воспалительные заболевания органов малого таза (ВЗОМТ) представляют собой инфекцию репродуктивных органов женщины и часто вызываются некоторыми ЗППП, такими как хламидиоз и гонорея. Однако ВЗОМТ также может быть результатом других инфекций, не передающихся половым путем.
Если у вас ВЗОМТ, другими симптомами, которые вы можете испытывать в дополнение к боли в RLQ, могут быть лихорадка, необычные/пахучие выделения из влагалища, жжение во время мочеиспускания или боль/кровотечение во время полового акта.
8. Кисты яичников
Кисты яичников представляют собой заполненные жидкостью мешочки в яичниках, которые очень часто возникают при овуляции. Многие женщины с кистами яичников не испытывают симптомов; кисты безвредны и исчезают сами по себе, объясняет Womenshealth.gov. Однако бывают случаи, когда большие кисты разрываются и вызывают сильную боль. В этом случае важно обратиться к врачу.
В этом случае важно обратиться к врачу.
9. Аппендицит
«Аппендикс расположен в правом нижнем квадранте (RLQ), но интересно, что боль в животе может начинаться с левой стороны или вокруг пупка, прежде чем перейти в правую нижнюю часть живота», Laing говорит нам.
По словам Лэйнга, опасность аппендицита заключается в том, что если воспаленный инфицированный аппендикс разрывается, он может извергнуть бактерии в организм и вызвать сепсис. «Сепсис вызывает тяжелое заболевание и может привести к смерти, поэтому важно, чтобы врач исключил аппендицит, если вы испытываете постоянную боль в животе и подозреваете аппендицит», — говорит она.
10. Внематочная беременность
«У женщин детородного возраста внематочная беременность также может вызвать боль в RLQ», — говорит Лэнг. «Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки, часто в маточной трубе».
Женщины, страдающие от внематочной беременности, часто еще не знают, что они беременны, объясняет фельдшер, и для этого потребуется срочная операция. Это связано с тем, что если внематочная беременность вызывает разрыв маточной трубы, результатом может быть сильное внутреннее кровотечение, шок и, возможно, смерть.
Это связано с тем, что если внематочная беременность вызывает разрыв маточной трубы, результатом может быть сильное внутреннее кровотечение, шок и, возможно, смерть.
11. Перекрут яичка
Перекрут яичка — серьезное состояние, при котором яичко перекручивается у мужчин и теряет кровоснабжение, и, по данным клиники Клевленда, это состояние требует неотложной помощи.
Если кровоснабжение яичка не восстанавливается в течение шести часов, может потребоваться хирургическое удаление яичка. Если вы испытываете отек мошонки вместе с болью в RLQ, лихорадкой, тошнотой, рвотой или неравномерным положением яичка, обратитесь за медицинской помощью.
12. Паховая грыжа
Паховая (или паховая) грыжа возникает, когда часть кишки выпячивается через слабое место брюшной стенки в паховом канале (проход около паха). По данным Harvard Health, паховые грыжи встречаются у мужчин в 10 раз чаще, чем у женщин.
Сначала у вас может не быть никаких симптомов, но если вы заметили сильную боль в RLQ или боль в паху вместе с выпуклостью и подозреваете, что это паховая грыжа, обратитесь к врачу.
