Содержание
Причины боли в поджелудочной при беременности: физиологические изменения
Беременность — удивительное время для женщины, но оно может сопровождаться различными неприятными ощущениями. Одно из них — боль в поджелудочной железе. Почему же у беременной болит поджелудочная? Давайте разберемся в этом вопросе подробнее.
Прежде всего, стоит отметить, что боль в поджелудочной во время беременности — явление не редкое. Многие будущие мамы сталкиваются с этой проблемой, особенно во второй половине срока. Причин тому несколько, и все они связаны с физиологическими изменениями, происходящими в организме женщины.
Гормональные изменения
Первый и, пожалуй, самый значимый фактор — гормональные перестройки. Во время беременности уровень прогестерона значительно повышается. Этот гормон необходим для поддержания беременности, но у него есть и побочный эффект — он расслабляет гладкую мускулатуру, в том числе и желчного пузыря. В результате желчь застаивается, что может привести к образованию камней и воспалению поджелудочной железы.
Кроме того, повышенный уровень эстрогена влияет на выработку желчи, делая ее более вязкой. Это тоже способствует застою и может вызвать дискомфорт в области поджелудочной железы. Как тут не вспомнить поговорку «Беременность — не болезнь, но и здоровьем не назовешь»?
Механическое давление
По мере роста плода увеличивается и матка. К концу беременности она достигает внушительных размеров и начинает давить на окружающие органы, в том числе и на поджелудочную железу. Это может вызывать дискомфорт и болевые ощущения. Представьте, что вы пытаетесь уместить большой арбуз в небольшую сумку — примерно так же чувствуют себя внутренние органы беременной женщины!
Изменения в питании
Многие беременные женщины меняют свои пищевые привычки. Кто-то начинает есть за двоих, кто-то наоборот, страдает от токсикоза и ест мало и нерегулярно. И то, и другое может негативно сказаться на работе поджелудочной железы. Особенно опасно употребление жирной, острой, жареной пищи. Такая еда заставляет поджелудочную работать в усиленном режиме, что может привести к ее воспалению.

Стресс и эмоциональное напряжение
Беременность — это не только физиологические изменения, но и эмоциональные. Многие женщины испытывают тревогу, страх перед родами, беспокойство о здоровье будущего ребенка. Все эти переживания могут отразиться на работе внутренних органов, в том числе и поджелудочной железы. Стресс способен вызвать спазм желчных протоков и усилить болевые ощущения.
Профилактика: как избежать боли в поджелудочной?
Теперь, когда мы разобрались с причинами, давайте поговорим о том, как предотвратить боль в поджелудочной при беременности. Ведь, как говорится, предупрежден — значит вооружен!
- Правильное питание. Это краеугольный камень здоровья поджелудочной железы. Ешьте часто, но небольшими порциями. Отдавайте предпочтение легкоусвояемой пище — отварному мясу, рыбе, овощам. Избегайте жирного, острого, жареного.
- Достаточное потребление жидкости. Вода помогает предотвратить застой желчи и улучшает работу пищеварительной системы.
- Умеренная физическая активность. Прогулки на свежем воздухе, плавание, специальная гимнастика для беременных помогут улучшить кровообращение и предотвратить застойные явления.
- Контроль веса. Избыточный вес создает дополнительную нагрузку на все органы, в том числе и на поджелудочную железу.
- Управление стрессом. Освойте техники релаксации, медитации, дыхательные упражнения. Они помогут снизить уровень стресса и улучшить общее самочувствие.
Лечение: что делать, если болит поджелудочная?
Если, несмотря на все меры профилактики, у беременной болит поджелудочная, необходимо обратиться к врачу. Самолечение в этом случае может быть опасно как для матери, так и для ребенка. Врач проведет необходимые обследования и назначит лечение, безопасное для беременной женщины.
Обычно лечение включает в себя следующие меры:
- Диета. На время обострения может быть назначена щадящая диета или даже голодание (под строгим контролем врача).
- Медикаментозная терапия. Могут быть назначены препараты для снятия воспаления и боли, безопасные при беременности.
- Физиотерапия. В некоторых случаях могут быть рекомендованы определенные физиопроцедуры.
Важно помнить, что любое лечение во время беременности должно проводиться под наблюдением врача. Даже самые безобидные на первый взгляд средства могут оказаться опасными для плода.
Когда стоит бить тревогу?
Иногда боль в поджелудочной железе может быть симптомом серьезных проблем. Если вы заметили следующие признаки, немедленно обратитесь к врачу:
- Сильная боль в верхней части живота, которая не проходит после отдыха или приема пищи
- Тошнота и рвота, которые не связаны с токсикозом
- Повышение температуры тела
- Желтушность кожи или белков глаз
- Темная моча или светлый стул
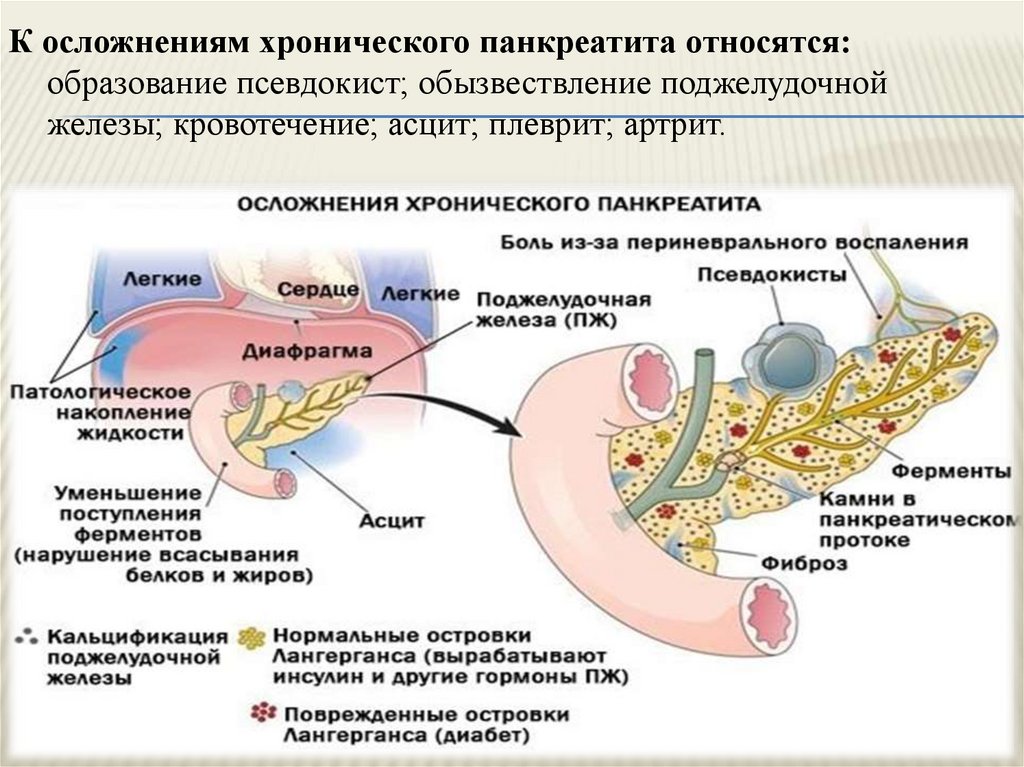
Эти симптомы могут указывать на острый панкреатит или другие серьезные заболевания, требующие немедленного медицинского вмешательства.
В заключение хочется сказать, что беременность — это уникальный период в жизни женщины. Да, он может сопровождаться некоторыми неприятными ощущениями, в том числе и болью в поджелудочной железе. Но правильный подход к своему здоровью, внимательное отношение к своему организму и своевременное обращение к врачу помогут сделать этот период максимально комфортным и безопасным. Помните, ваше здоровье — это здоровье вашего будущего малыша. Берегите себя!
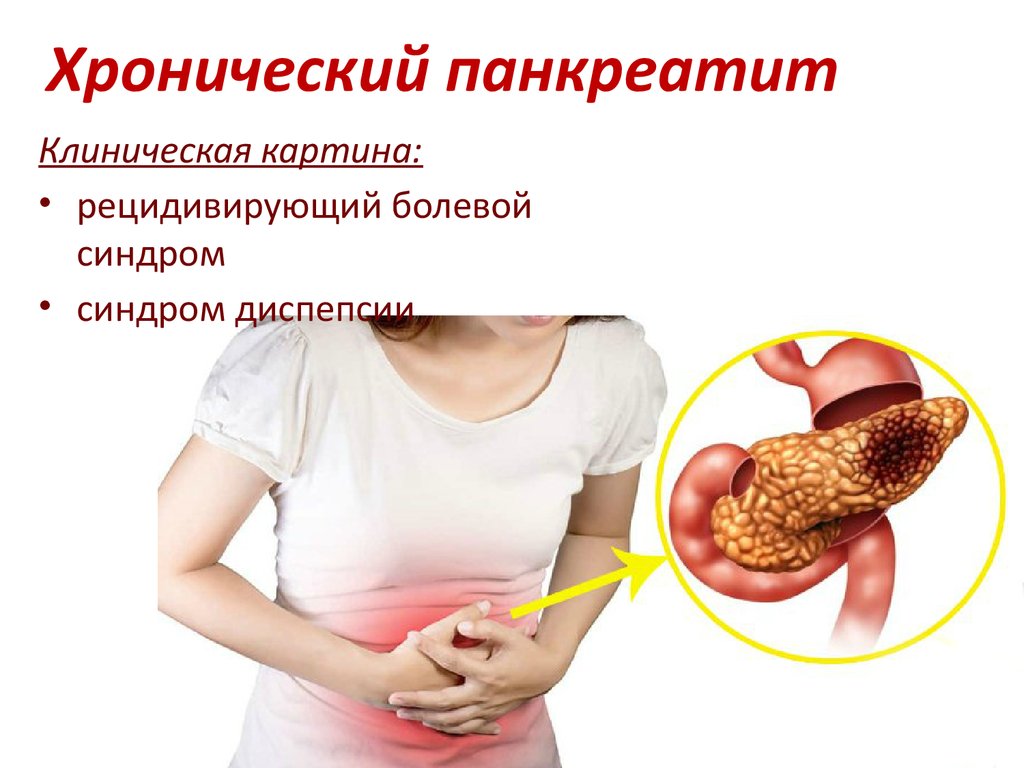
Симптомы панкреатита у будущих мам: на что обратить внимание
Когда у беременной болит поджелудочная, это может быть признаком панкреатита — воспаления этого важного органа пищеварительной системы. Но как отличить обычный дискомфорт от серьезной проблемы? Давайте разберемся в симптомах, которые должны насторожить будущую маму.
Боль как главный индикатор
Первый и самый очевидный симптом — это боль. Но не любая боль в животе означает проблемы с поджелудочной. При панкреатите боль обычно локализуется в верхней части живота, чаще слева, и может отдавать в спину. Она может быть острой или тупой, постоянной или приступообразной. Часто боль усиливается после еды, особенно жирной или острой. Представьте, что кто-то крепко сжимает вашу поджелудочную железу — вот примерно так это и ощущается.
Тошнота и рвота: не только признак токсикоза
Многие беременные женщины сталкиваются с тошнотой и рвотой в первом триместре. Но если эти симптомы появляются позже или не проходят, это может быть признаком панкреатита. При этом заболевании рвота часто не приносит облегчения и может быть довольно интенсивной. Это как если бы ваш организм пытался избавиться от чего-то вредного, но не мог этого сделать.
Изменения стула: когда стоит беспокоиться
Панкреатит может вызвать изменения в работе кишечника. Стул может стать жирным, маслянистым, с неприятным запахом. Это происходит потому, что поджелудочная железа не справляется со своей функцией выработки ферментов для переваривания жиров. Иногда может возникнуть диарея или, наоборот, запор. Если вы заметили такие изменения, не списывайте их на обычные «прелести» беременности — лучше обратиться к врачу.
Лихорадка: когда температура не радует
Повышение температуры тела — еще один признак, который должен насторожить. При панкреатите температура обычно поднимается до 38-39 градусов. Это реакция организма на воспаление. Но помните, что во время беременности даже небольшое повышение температуры может быть опасным для плода, поэтому при любом повышении температуры следует обратиться к врачу.
Желтуха: когда кожа меняет цвет
В некоторых случаях панкреатит может вызвать желтуху — пожелтение кожи и белков глаз. Это происходит, когда воспаление поджелудочной железы затрагивает желчные протоки, нарушая отток желчи. Если вы заметили, что ваша кожа приобрела желтоватый оттенок, а белки глаз стали желтыми — немедленно обратитесь к врачу. Это серьезный симптом, который требует срочного медицинского вмешательства.
Потеря аппетита и веса: когда «есть за двоих» не получается
Обычно беременность ассоциируется с повышенным аппетитом и набором веса. Но при панкреатите может наблюдаться обратная картина. Боль и дискомфорт после еды могут привести к потере аппетита. А нарушение функции поджелудочной железы может вызвать проблемы с усвоением питательных веществ, что приведет к потере веса. Если вы заметили, что теряете вес без видимых причин — это повод обратиться к врачу.
Вздутие живота: когда это не просто газы
Вздутие живота — частое явление при беременности. Но если оно сопровождается болью и другими симптомами, о которых мы говорили выше, это может быть признаком панкреатита. При этом заболевании вздутие часто бывает очень выраженным и болезненным. Это как если бы внутри вас надули воздушный шар, который давит на все органы.
Изменение цвета мочи и стула
При панкреатите моча может стать темной, а стул, наоборот, светлым или даже белесым. Это происходит из-за нарушения оттока желчи. Если вы заметили такие изменения, обязательно сообщите об этом врачу. Это важный диагностический признак, который может помочь в постановке правильного диагноза.
Слабость и утомляемость: когда усталость не объяснить только беременностью
Беременность сама по себе может вызывать усталость. Но если вы чувствуете себя постоянно изможденной, даже после отдыха, это может быть признаком панкреатита. Воспаление и нарушение функции поджелудочной железы могут привести к общей слабости и быстрой утомляемости. Это как если бы ваши внутренние батарейки постоянно были на исходе.
Чувствительность в области живота
При панкреатите область живота может стать очень чувствительной к прикосновениям. Даже легкое надавливание может вызвать боль или дискомфорт. Это происходит из-за воспаления поджелудочной железы и окружающих тканей. Если вы заметили, что ваш живот стал необычно чувствительным, обязательно сообщите об этом врачу.
Изменения в психоэмоциональном состоянии
Хроническая боль и дискомфорт могут сильно повлиять на ваше настроение и общее самочувствие. Вы можете стать раздражительной, тревожной, у вас может нарушиться сон. Конечно, беременность сама по себе может вызывать эмоциональные перепады, но если вы чувствуете, что ваше состояние сильно отличается от обычного, это может быть сигналом о проблемах со здоровьем.
Когда обращаться к врачу?
Если у вас есть хотя бы один из перечисленных симптомов, особенно если он сохраняется более суток или усиливается со временем, необходимо немедленно обратиться к врачу. Помните, что панкреатит при беременности может быть опасен как для матери, так и для плода. Чем раньше будет поставлен диагноз и начато лечение, тем лучше будет прогноз.
Врач проведет необходимые обследования, которые могут включать анализы крови, УЗИ и другие методы диагностики, безопасные для беременных. На основании результатов будет назначено соответствующее лечение.

Помните, что болит у беременной поджелудочная не просто так. Это сигнал организма о том, что что-то не в порядке. Не игнорируйте этот сигнал, но и не паникуйте. Своевременное обращение к специалисту поможет разобраться в ситуации и получить необходимую помощь. Берегите себя и своего малыша!
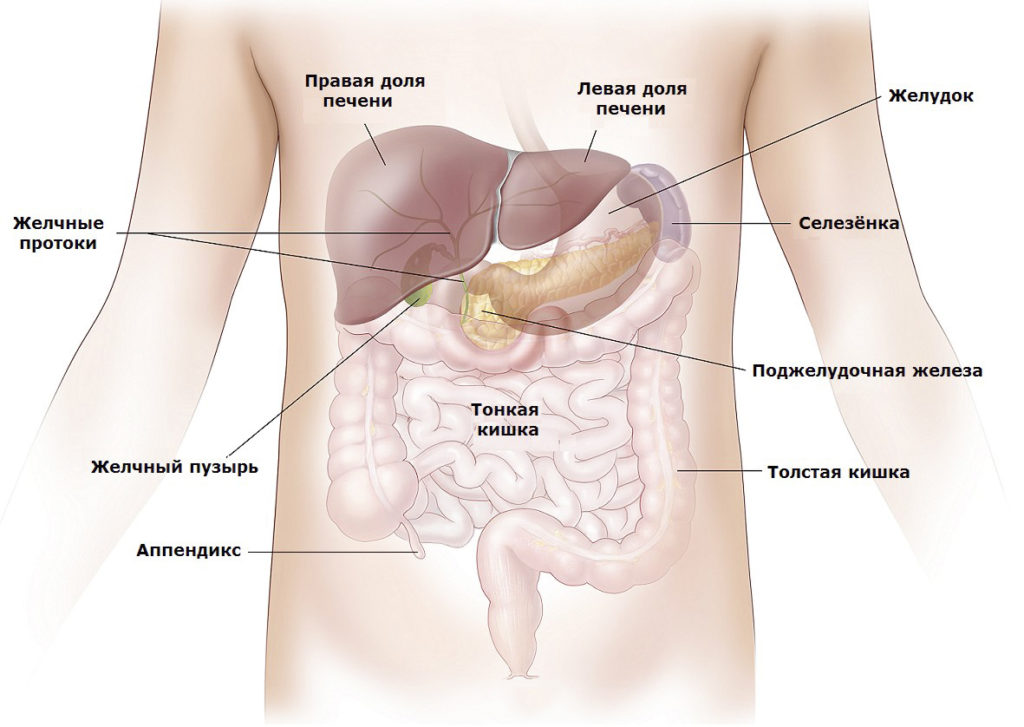
Диагностика проблем с поджелудочной железой во время беременности
Когда у беременной болит поджелудочная, это может вызвать серьезное беспокойство. Как же врачи определяют, что именно происходит с этим важным органом? Давайте погрузимся в мир медицинской диагностики и разберемся, какие методы используются для выявления проблем с поджелудочной железой у будущих мам.
Анамнез: история имеет значение
Первый шаг в диагностике — это тщательный сбор анамнеза. Врач расспросит вас о характере боли, ее локализации, продолжительности и интенсивности. Он также поинтересуется вашими пищевыми привычками, наличием других симптомов и историей болезней в семье. Это как детективное расследование, где каждая деталь может оказаться ключом к разгадке.
Физический осмотр: что может рассказать ваше тело
Следующий этап — физический осмотр. Врач пальпирует (ощупывает) область живота, обращая внимание на болезненность, напряжение мышц, возможные уплотнения. Он также оценит цвет кожи и слизистых оболочек, чтобы исключить желтуху. Это как если бы ваше тело говорило на своем языке, а врач выступал в роли переводчика.
Лабораторные исследования: что расскажет кровь
Анализ крови — это золотой стандарт в диагностике проблем с поджелудочной железой. Врач назначит несколько важных тестов:
- Амилаза и липаза: Эти ферменты вырабатываются поджелудочной железой. Их повышенный уровень может указывать на воспаление или другие проблемы.
- Общий и биохимический анализ крови: Помогает оценить общее состояние организма и выявить признаки воспаления.
- С-реактивный белок: Маркер воспаления в организме.
- Билирубин и печеночные пробы: Помогают оценить работу печени и желчевыводящих путей.
Эти анализы как детальная карта вашего организма, где каждый показатель — это отдельный пункт, рассказывающий свою историю.

Ультразвуковое исследование: заглянуть внутрь
УЗИ — безопасный и информативный метод диагностики для беременных. Он позволяет оценить размеры и структуру поджелудочной железы, выявить возможные кисты, камни или опухоли. УЗИ также помогает исключить другие причины боли, например, проблемы с желчным пузырем. Это как если бы у врача был волшебный глаз, способный видеть сквозь кожу и мышцы.
Магнитно-резонансная томография: детальный взгляд
МРТ — еще один безопасный метод для беременных. Он дает более детальную картину, чем УЗИ, и позволяет оценить не только поджелудочную железу, но и окружающие ткани. МРТ может выявить даже небольшие изменения в структуре органа. Это как если бы вы рассматривали орган под микроскопом, не прибегая к хирургическому вмешательству.
Эндоскопическое УЗИ: взгляд изнутри
В некоторых случаях может быть назначено эндоскопическое УЗИ. Это исследование, при котором ультразвуковой датчик вводится через рот в желудок и двенадцатиперстную кишку. Оно позволяет получить очень детальные изображения поджелудочной железы и желчевыводящих путей. Однако этот метод используется с осторожностью у беременных и только при крайней необходимости.
Генетическое тестирование: заглянуть в код
В некоторых случаях, особенно если есть семейная история заболеваний поджелудочной железы, может быть рекомендовано генетическое тестирование. Оно помогает выявить наследственные факторы риска. Это как если бы вы читали инструкцию по эксплуатации вашего организма, написанную на языке ДНК.
Диагностическая лапароскопия: крайняя мера
В редких случаях, когда другие методы не дают четкой картины, а состояние пациентки требует немедленных действий, может быть проведена диагностическая лапароскопия. Это минимально инвазивная хирургическая процедура, которая позволяет напрямую осмотреть поджелудочную железу. Однако у беременных она проводится только в исключительных случаях.
Дифференциальная диагностика: исключаем другие причины
Важно помнить, что боль в области поджелудочной железы может быть вызвана и другими причинами. Поэтому врачи проводят дифференциальную диагностику, исключая такие состояния, как:
- Холецистит (воспаление желчного пузыря)
- Гастрит или язва желудка
- Аппендицит
- Почечная колика
- Преэклампсия (осложнение беременности)
Это как если бы врач был детективом, рассматривающим все возможные версии, прежде чем прийти к окончательному выводу.
Мониторинг состояния плода
При проведении диагностики у беременной женщины всегда учитывается состояние плода. Регулярно проводится УЗИ для оценки развития ребенка, измеряется сердцебиение плода. Это важно, потому что проблемы с поджелудочной железой у матери могут повлиять на состояние малыша.
Роль пациентки в диагностическом процессе
Важно понимать, что вы, как пациентка, играете ключевую роль в диагностическом процессе. Ваши точные описания симптомов, честные ответы на вопросы врача и следование всем рекомендациям по подготовке к исследованиям критически важны для постановки правильного диагноза.
Помните, что если у беременной болит поджелудочная, это не приговор. Современная медицина располагает широким арсеналом диагностических методов, которые позволяют точно определить проблему и назначить правильное лечение. Главное — не игнорировать симптомы и вовремя обращаться к врачу. Ваше здоровье и здоровье вашего будущего малыша стоят того, чтобы отнестись к этому вопросу со всей серьезностью.
В конце концов, диагностика — это не просто набор тестов и процедур. Это сложный процесс, в котором врач, как опытный дирижер, управляет оркестром различных методов исследования, чтобы получить полную и точную картину вашего состояния. И ваша роль в этом процессе — не просто пассивного наблюдателя, а активного участника, помогающего врачу найти правильный путь к вашему здоровью и благополучию вашего будущего ребенка.
Безопасные методы лечения панкреатита для беременных женщин
Когда у беременной болит поджелудочная, это может вызвать панику не только у будущей мамы, но и у её близких. Однако паниковать не стоит — современная медицина предлагает ряд безопасных методов лечения панкреатита даже для такой деликатной группы пациентов, как беременные женщины. Давайте разберемся, какие подходы используют врачи, чтобы помочь будущим мамам справиться с этой неприятной проблемой.

Диетотерапия: основа лечения
Первое, с чего начинается лечение панкреатита у беременных — это коррекция питания. Диета при панкреатите — это не просто рекомендация, а настоящее лекарство. Как говорится, мы есть то, что мы едим, и в случае с поджелудочной железой это особенно верно. Что же входит в «меню» будущей мамы с панкреатитом?
- Дробное питание: 5-6 небольших приемов пищи вместо 3 больших
- Исключение жирной, жареной, острой пищи
- Отказ от алкоголя и курения (что, впрочем, актуально для всех беременных)
- Ограничение соли и специй
- Преобладание в рационе нежирных сортов мяса и рыбы, овощей, фруктов, круп
Такая диета помогает снизить нагрузку на поджелудочную железу, уменьшить воспаление и боль. Это как если бы вы дали своей поджелудочной отпуск — меньше работы, больше отдыха.
Медикаментозная терапия: осторожность превыше всего
Когда дело доходит до лекарств, врачи проявляют особую осторожность. Ведь то, что безопасно для мамы, может быть опасно для малыша. Поэтому подбор препаратов — это настоящее искусство, требующее от врача глубоких знаний и опыта. Какие же лекарства могут быть назначены?
- Спазмолитики: помогают снять спазм и уменьшить боль. Например, дротаверин (Но-шпа) считается относительно безопасным при беременности.
- Ферментные препараты: помогают поджелудочной справиться с перевариванием пищи. Многие из них разрешены при беременности, но дозировку определяет только врач.
- Антациды: снижают кислотность желудочного сока, уменьшая раздражение поджелудочной. Некоторые препараты на основе кальция и магния считаются безопасными при беременности.
Важно помнить, что самолечение при беременности недопустимо. Даже безобидная на первый взгляд таблетка может навредить развитию плода. Поэтому любые лекарства должны приниматься только по назначению врача.
Инфузионная терапия: когда нужна «внутренняя промывка»
В некоторых случаях, особенно при остром панкреатите, может потребоваться инфузионная терапия. Это введение растворов внутривенно для восстановления водно-солевого баланса, снятия интоксикации и улучшения микроциркуляции в поджелудочной железе. Звучит страшновато, но на самом деле это очень эффективный и безопасный метод лечения. Представьте, что вы промываете свой организм изнутри, смывая все вредные вещества и давая клеткам «напиться» чистой водой.
Физиотерапия: нежное воздействие
Физиотерапевтические процедуры могут быть отличным дополнением к основному лечению. Они помогают уменьшить воспаление, снять боль и улучшить кровообращение в поджелудочной железе. Какие методы физиотерапии безопасны при беременности?
- Магнитотерапия: воздействие магнитным полем
- Лазеротерапия низкой интенсивности
- Электрофорез с лекарственными препаратами
Эти процедуры похожи на нежный массаж для вашей поджелудочной, который помогает ей расслабиться и восстановиться.
Психотерапия: лечим не только тело, но и душу
Стресс — один из факторов, который может усугубить течение панкреатита. А беременность сама по себе часто является стрессом для организма. Поэтому психологическая поддержка и обучение методам релаксации могут быть важной частью лечения. Методы релаксации, медитации, дыхательные упражнения помогают снизить уровень стресса и улучшить общее самочувствие. Это как если бы вы научились управлять своим внутренним «пультом», переключая каналы с «тревоги» на «спокойствие».
Мониторинг состояния плода: двойная ответственность
При лечении панкреатита у беременной женщины врачи всегда помнят о том, что у них не один, а два пациента. Поэтому регулярный мониторинг состояния плода — неотъемлемая часть лечения. Это включает в себя:
- УЗИ для оценки развития плода
- КТГ (кардиотокография) для оценки сердцебиения плода
- Допплерометрию для оценки кровотока в плаценте
Эти исследования позволяют убедиться, что лечение мамы не оказывает негативного влияния на малыша.
Хирургическое лечение: крайняя мера
В редких случаях, когда консервативное лечение не помогает, а состояние пациентки ухудшается, может быть рассмотрен вопрос о хирургическом вмешательстве. Это крайняя мера, к которой прибегают только в случае угрозы жизни матери или плода. Современные методы малоинвазивной хирургии позволяют провести операцию с минимальным риском для беременности.
Профилактика обострений: лучше предупредить, чем лечить
После того как острая фаза панкреатита купирована, важно предотвратить повторные обострения. Для этого беременной женщине рекомендуется:
- Строго соблюдать диету
- Регулярно посещать врача для контроля состояния
- Избегать стрессовых ситуаций
- Поддерживать умеренную физическую активность (после консультации с врачом)
- Своевременно лечить сопутствующие заболевания
Это как если бы вы заключили договор со своей поджелудочной: вы о ней заботитесь, а она не доставляет вам проблем.
Альтернативные методы: дополнение, а не замена
Некоторые беременные женщины интересуются альтернативными методами лечения панкреатита, такими как фитотерапия или акупунктура. Важно помнить, что эти методы могут быть использованы только как дополнение к основному лечению и только после консультации с врачом. Некоторые травы и методы, безопасные для небеременных, могут быть опасны при беременности.
В заключение хочется сказать, что хотя панкреатит при беременности — это серьезная проблема, современная медицина располагает достаточным арсеналом безопасных методов лечения. Главное — не заниматься самолечением, а доверить свое здоровье и здоровье будущего малыша профессионалам. Помните, что ваше спокойствие и позитивный настрой — это тоже часть лечения. Берегите себя и свою поджелудочную, и пусть ваша беременность будет счастливой и здоровой!
Диета при болях в поджелудочной: что можно и нельзя есть будущим мамам
Когда у беременной болит поджелудочная, первое, о чем говорит врач — это необходимость соблюдения строгой диеты. И это не просто прихоть медиков, а жизненная необходимость. Представьте, что ваша поджелудочная — это капризная примадонна, которой нужно угодить, чтобы она хорошо «пела». Какое же меню ей предложить?
Принципы диеты: щадим, но не голодаем
Основная идея диеты при панкреатите у беременных — максимально снизить нагрузку на поджелудочную железу, при этом обеспечив организм всеми необходимыми питательными веществами. Это как балансирование на канате — нужно быть предельно осторожным, чтобы не упасть ни в одну, ни в другую сторону.
Режим питания: часто и понемногу
Первое правило диеты — есть часто, но маленькими порциями. Идеальный вариант — 5-6 приемов пищи в день. Почему это так важно? Дело в том, что при редких, но обильных приемах пищи поджелудочная железа вынуждена работать на износ, выбрасывая большое количество ферментов. А частое дробное питание позволяет ей трудиться в более щадящем режиме. Это как если бы вместо марафона вы предложили ей неспешную прогулку.

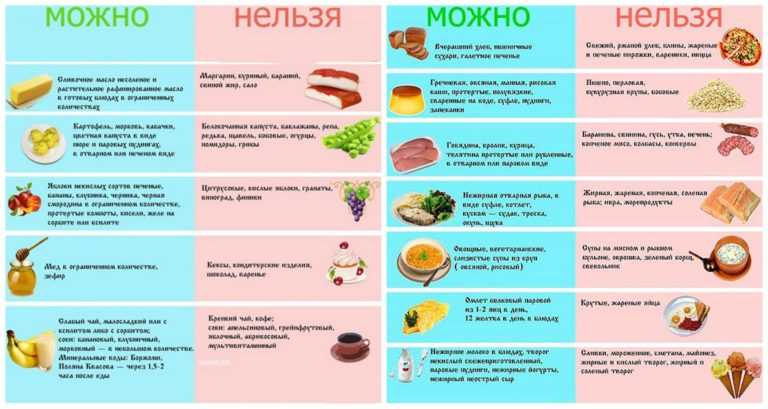
Что можно есть: список разрешенных продуктов
Итак, что же можно положить в тарелку будущей маме с больной поджелудочной?
- Нежирные сорта мяса и рыбы (курица, индейка, кролик, треска, судак)
- Молочные продукты низкой жирности (кефир, йогурт, творог)
- Овощи (морковь, свекла, кабачки, тыква, картофель)
- Фрукты и ягоды (яблоки, груши, черника, смородина)
- Крупы (овсянка, гречка, рис)
- Хлеб вчерашней выпечки или подсушенный
- Яйца (в ограниченном количестве, лучше всего отварные белки)
Эти продукты — как нежные друзья для вашей поджелудочной. Они не раздражают ее и легко усваиваются.
Что нельзя есть: запретный список
А теперь о том, что категорически противопоказано при болях в поджелудочной у беременных:
- Жирные сорта мяса и рыбы (свинина, баранина, сало, жирная рыба)
- Жареные, копченые, маринованные продукты
- Острые блюда и приправы
- Алкоголь (что, впрочем, запрещено всем беременным)
- Газированные напитки
- Кофе и крепкий чай
- Шоколад и другие сладости
- Грибы
- Бобовые
- Свежая выпечка
Эти продукты для больной поджелудочной — как красная тряпка для быка. Они могут спровоцировать обострение и усилить боль.
Способы приготовления: нежность прежде всего
Не менее важно, чем «что» есть, — «как» это приготовлено. При панкреатите у беременных рекомендуются следующие способы приготовления пищи:
- Варка
- Приготовление на пару
- Запекание без корочки
- Тушение без обжарки
Эти методы приготовления — как нежное обращение с капризным ребенком. Они сохраняют все полезные вещества, но не раздражают поджелудочную железу.
Питьевой режим: важность влаги
При панкреатите очень важно соблюдать питьевой режим. Достаточное количество жидкости помогает вывести токсины из организма и снизить нагрузку на поджелудочную железу. Что же пить?
- Чистая негазированная вода
- Некрепкий зеленый чай
- Отвар шиповника
- Компоты из разрешенных фруктов и ягод (без сахара)
Эти напитки — как живительный дождь для вашего организма, они помогают очистить и освежить его.
Особенности диеты по триместрам
Важно помнить, что потребности организма беременной женщины меняются по мере развития плода. Поэтому диета при панкреатите может немного отличаться в зависимости от триместра беременности.

В первом триместре, когда часто наблюдается токсикоз, диета должна быть максимально щадящей. Упор делается на легкоусвояемые продукты: нежирные бульоны, каши на воде, отварное нежирное мясо.
Во втором триместре, когда организм требует больше питательных веществ для растущего плода, можно постепенно расширять рацион, добавляя больше овощей, фруктов, нежирного творога.
В третьем триместре, когда плод активно набирает вес, важно обеспечить достаточное поступление белка. Можно увеличить количество нежирного мяса, рыбы, яичного белка в рационе, но только при условии хорошего самочувствия и отсутствия обострений.
Примерное меню на день
Как же может выглядеть день беременной женщины с панкреатитом с точки зрения питания? Вот примерный вариант:
- Завтрак: овсяная каша на воде с добавлением небольшого количества нежирного молока, яблоко
- Второй завтрак: нежирный йогурт
- Обед: суп-пюре из тыквы, отварная куриная грудка, салат из отварной свеклы
- Полдник: запеченное яблоко
- Ужин: паровые рыбные котлеты, пюре из картофеля
- Перед сном: стакан кефира
Такое меню — как нежная колыбельная для вашей поджелудочной, оно позволяет ей отдохнуть и восстановиться.
Добавки и витамины: восполняем дефициты
При строгой диете есть риск недополучить некоторые важные питательные вещества. Поэтому врач может назначить дополнительный прием витаминов и минералов. Особенно важны для беременных:
- Фолиевая кислота
- Железо
- Кальций
- Витамин D
- Омега-3 жирные кислоты
Эти добавки — как страховочный трос для альпиниста, они помогают восполнить то, чего может не хватать в ограниченном рационе.
Психологический аспект диеты
Важно понимать, что строгая диета может быть психологически тяжелой для беременной женщины, особенно если есть сильные пищевые пристрастия. Поэтому важно найти способы сделать питание не только полезным, но и приятным. Экспериментируйте с разрешенными продуктами, ищите новые рецепты, красиво сервируйте стол. Помните, что ваше хорошее настроение — это тоже лекарство для поджелудочной.

В заключение хочется сказать, что диета при болях в поджелудочной у беременных — это не наказание, а забота о себе и будущем малыше. Да, она требует дисциплины и самоконтроля, но результат стоит усилий. Правильное питание поможет снять боль, предотвратить обострения и обеспечить здоровое развитие плода. Помните, что эта диета — временная мера, и скоро вы сможете насладиться всеми радостями разнообразного питания. А пока — терпение и еще раз терпение. Ваша поджелудочная обязательно скажет вам «спасибо»!
Профилактика обострений: как сохранить здоровье поджелудочной во время беременности
Когда у беременной болит поджелудочная, это не только неприятно, но и опасно для здоровья мамы и малыша. Поэтому профилактика обострений становится задачей номер один. Как же уберечь свою капризную железу от неприятностей? Давайте разберемся в этом вопросе подробнее.
Диета как основа профилактики
Первое и, пожалуй, самое главное правило профилактики — это правильное питание. Ваша поджелудочная — настоящая принцесса на горошине, и малейшее нарушение диеты может вызвать у нее настоящую истерику. Что же нужно делать, чтобы держать ее в хорошем настроении?
- Ешьте часто, но понемногу. Представьте, что вы кормите маленького птенчика — он не может съесть много за раз, но нуждается в пище регулярно.
- Избегайте жирной, жареной, острой пищи. Эти продукты для поджелудочной как красная тряпка для быка — могут вызвать немедленную агрессивную реакцию.
- Отдавайте предпочтение вареным, тушеным и запеченным блюдам. Это как нежные объятия для вашего пищеварения.
- Включайте в рацион продукты, богатые клетчаткой. Они как метла, которая мягко очищает ваш кишечник.
Водный баланс: пейте на здоровье
Достаточное количество жидкости — это как смазка для всего организма, включая поджелудочную железу. Но что пить, когда обычная вода кажется невкусной, а любимые газировки под запретом?
- Травяные чаи (ромашка, мята, фенхель) — они как нежное поглаживание для вашего живота.
- Компоты из сухофруктов без сахара — вкусно и полезно, как поцелуй любимой бабушки.
- Свежевыжатые соки, разбавленные водой — витаминный заряд, но без удара по поджелудочной.
Помните, что нужно пить часто, но не залпом. Представьте, что вы поливаете нежный цветок — струя должна быть мягкой и равномерной.

Физическая активность: движение — жизнь
Может показаться, что при проблемах с поджелудочной лучше лежать и не двигаться. Но это не так! Умеренная физическая активность — это как нежный массаж для всех ваших внутренних органов. Что же можно делать будущей маме?
- Ходьба — самый простой и эффективный способ поддержать здоровье. Представьте, что вы гуляете по прекрасному саду, где каждый шаг — это шаг к здоровью.
- Плавание — словно вы становитесь русалочкой, и вода нежно обнимает вас, снимая все напряжение.
- Йога для беременных — как будто вы настраиваете свой организм, словно музыкальный инструмент, добиваясь идеальной гармонии.
Главное — не переусердствовать. Слушайте свое тело, оно подскажет, когда нужно остановиться.
Управление стрессом: спокойствие, только спокойствие
Стресс — это как ядовитый газ для вашей поджелудочной. Он может спровоцировать обострение даже при идеальной диете. Как же сохранять спокойствие, когда гормоны пляшут джигу-дрыгу?
- Медитация — представьте, что вы закрываетесь в прозрачном пузыре, где нет места тревогам и страхам.
- Дыхательные упражнения — словно вы надуваете воздушный шарик внутри себя, вытесняя все негативные мысли.
- Хобби — погружение в любимое занятие как путешествие в другой мир, где нет места болезням и тревогам.
Помните, что ваше настроение напрямую влияет на здоровье малыша. Так что улыбайтесь чаще — это лучшее лекарство для вас обоих!
Регулярные осмотры: лучше предупредить, чем лечить
Регулярные визиты к врачу — это как техосмотр для автомобиля. Лучше вовремя заметить и устранить мелкие неполадки, чем потом ремонтировать сломанный двигатель. Что должно входить в программу таких осмотров?
- Анализы крови и мочи — они как шпионы, которые докладывают о малейших изменениях в вашем организме.
- УЗИ поджелудочной железы — словно фотосессия для вашего внутреннего органа, позволяющая увидеть все в деталях.
- Консультация гастроэнтеролога — это как беседа с мудрым наставником, который поможет найти правильный путь к здоровью.
Не пропускайте эти визиты, даже если чувствуете себя хорошо. Помните, что болезнь легче предупредить, чем лечить.
Сон и отдых: время для перезагрузки
Полноценный сон — это как волшебная палочка для вашего организма. Во время сна все системы перезагружаются, в том числе и пищеварительная. Как обеспечить себе здоровый сон?
- Соблюдайте режим — ложитесь и вставайте в одно и то же время, как будто у вас внутренние часы, которые нельзя сбивать.
- Создайте комфортную обстановку для сна — ваша спальня должна быть как уютное гнездышко, где вы чувствуете себя в полной безопасности.
- Не ешьте перед сном — дайте своей поджелудочной отдохнуть, она тоже имеет право на сон.
Отказ от вредных привычек: прощай, но не скучай
Алкоголь, курение, чрезмерное употребление кофе — все это как отравленные стрелы для вашей поджелудочной. Беременность — отличный повод навсегда распрощаться с этими врагами здоровья. Как это сделать без стресса?
- Найдите здоровую альтернативу — замените кофе на цикорий, алкоголь на свежевыжатые соки.
- Займитесь новым хобби — пусть энергия, которую вы тратили на вредные привычки, найдет новое, полезное применение.
- Окружите себя поддержкой — расскажите близким о своем решении, пусть они станут вашей группой поддержки.
Эмоциональный настрой: мысли материальны
Ваш эмоциональный настрой — это как дирижер оркестра, от которого зависит, какую музыку будет играть ваш организм. Как настроить себя на позитивную волну?
- Практикуйте благодарность — каждый вечер вспоминайте, за что вы благодарны этому дню. Это как витамины для души.
- Визуализируйте здоровье — представляйте, как ваша поджелудочная счастлива и здорова. Это как если бы вы отправляли ей любовные письма.
- Общайтесь с позитивными людьми — позитив заразителен, окружите себя теми, кто заряжает вас энергией.
Одежда и комфорт: свобода движений
Казалось бы, какая связь между одеждой и здоровьем поджелудочной? Но она есть! Тесная одежда, особенно в области живота, может нарушать кровообращение и создавать дискомфорт. Как одеваться правильно?
- Выбирайте свободную, удобную одежду из натуральных тканей — пусть ваше тело дышит.
- Носите удобное белье без тугих резинок — комфорт важнее моды.
- Обувь должна быть удобной — это влияет на вашу осанку, а значит, и на положение внутренних органов.
Помните, что во время беременности ваше тело меняется, не стесняйтесь обновлять гардероб по мере необходимости.

Профилактика обострений панкреатита во время беременности — это целое искусство, требующее внимания и терпения. Но оно того стоит! Ведь здоровая мама — это счастливый малыш. Следуя этим советам, вы не только снизите риск обострений, но и обеспечите себе комфортное протекание беременности. Помните, что ваша поджелудочная — это не враг, а союзник, который нуждается в заботе и внимании. Дайте ей эту заботу, и она ответит вам здоровьем и хорошим самочувствием!
Когда срочно обращаться к врачу: тревожные сигналы для беременных с болью в поджелудочной
Беременность — удивительное время, полное ожиданий и перемен. Но что делать, если в этот волшебный период вдруг возникает непрошеный гость — боль в поджелудочной железе? Давайте разберемся, почему у беременной может болеть поджелудочная и как с этим бороться.
Представьте себе, что ваша поджелудочная — это маленькая фабрика внутри вас. Обычно она тихонько работает, производя важные ферменты и гормоны. Но иногда эта фабрика может дать сбой, особенно во время беременности. Почему? Да потому что ваше тело сейчас — настоящий биохимический коктейль!
Болит у беременной поджелудочная? Это может быть связано с несколькими факторами. Во-первых, гормональные изменения. Эстроген и прогестерон, которые сейчас зашкаливают, могут влиять на работу поджелудочной железы. Во-вторых, увеличенная матка может давить на органы брюшной полости, вызывая дискомфорт. А в-третьих, изменения в рационе и образе жизни тоже могут сыграть свою роль.
Но как отличить обычный дискомфорт от серьезной проблемы? Вот несколько тревожных сигналов, при которых нужно немедленно обратиться к врачу:
- Острая, невыносимая боль в верхней части живота
- Боль, отдающая в спину
- Тошнота и рвота, не приносящие облегчения
- Лихорадка
- Учащенное сердцебиение
- Желтушность кожи или белков глаз
Эти симптомы могут указывать на острый панкреатит — воспаление поджелудочной железы, которое требует немедленного медицинского вмешательства. Помните, лучше перестраховаться, чем рисковать здоровьем мамы и малыша.
Профилактика — ваш лучший друг
Как говорится, лучшее лечение — это профилактика. И это особенно верно для беременных женщин. Вот несколько советов, которые помогут сохранить вашу поджелудочную в тонусе:
- Питайтесь правильно. Избегайте жирной, острой и слишком сладкой пищи. Ваша поджелудочная скажет вам спасибо!
- Пейте достаточно воды. Обезвоживание — враг номер один для всех органов, включая поджелудочную.
- Двигайтесь. Умеренные физические нагрузки помогут улучшить кровообращение и работу всех органов.
- Избегайте стресса. Легко сказать, правда? Но помните, что ваше эмоциональное состояние напрямую влияет на физическое здоровье.
- Регулярно посещайте врача. Только специалист может вовремя заметить проблему и предотвратить ее развитие.
А что делать, если боль все-таки появилась? Первым делом — не паниковать. Легкий дискомфорт может быть вызван обычным несварением или растяжением связок. Попробуйте изменить положение тела, погуляйте на свежем воздухе, выпейте теплой воды с лимоном. Если боль не проходит или усиливается, обязательно обратитесь к врачу.
Интересный факт: исследования показывают, что у беременных женщин риск развития панкреатита выше в третьем триместре. Почему? Ученые предполагают, что это связано с повышенным уровнем триглицеридов в крови. Поэтому в последние месяцы беременности стоит быть особенно внимательной к своему организму.
Лечение боли в поджелудочной у беременных — задача не из легких. Врачи должны учитывать не только состояние мамы, но и безопасность малыша. Обычно лечение включает в себя диету, отдых и, в некоторых случаях, медикаментозную терапию. Но помните, самолечение здесь недопустимо! Только врач может назначить безопасное и эффективное лечение.
А знаете ли вы, что некоторые народные средства могут помочь облегчить дискомфорт? Например, отвар ромашки или мяты может успокоить желудок и снять спазмы. Но опять же, перед применением любых средств, даже самых безобидных, проконсультируйтесь с врачом.
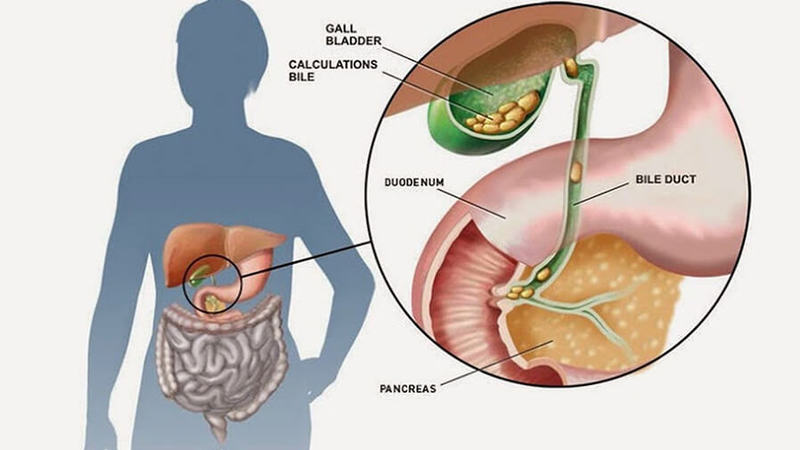
Иногда боль в поджелудочной может быть связана не с самой железой, а с желчным пузырем. У беременных женщин повышен риск образования желчных камней, которые могут вызывать похожие симптомы. Поэтому так важно правильно диагностировать проблему.

Кстати, о диагностике. Во время беременности многие привычные методы обследования могут быть противопоказаны. Например, КТ с контрастом или ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) обычно не проводятся беременным из-за риска облучения плода. Вместо этого врачи могут использовать УЗИ или МРТ без контраста.
Болит у беременной поджелудочная — это не приговор. При правильном подходе и своевременном обращении к врачу эту проблему можно успешно решить. Главное — не игнорировать симптомы и заботиться о себе. Помните, сейчас вы в ответе не только за свое здоровье, но и за здоровье вашего малыша.
В заключение хочется сказать: беременность — это удивительное путешествие, полное новых ощущений и открытий. Да, иногда на этом пути встречаются препятствия, вроде боли в поджелудочной. Но с правильным настроем и поддержкой близких вы сможете преодолеть любые трудности. Берегите себя и наслаждайтесь каждым моментом этого волшебного времени!
