Содержание
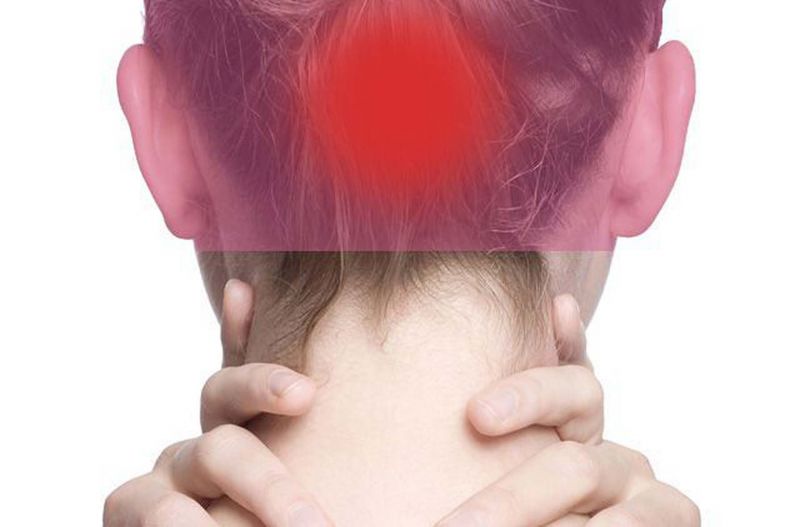
Головная боль в затылке — лечение и причины
В этой статье:
Головная боль в затылке – частая жалоба.
Любая боль, включая головную боль в затылке, всегда имеет сосудистую и так называемую вегетативную составляющие.
Дело в том, что сам мозг не болит! Головная боль – это боль, исходящая из сосудов и оболочек мозга. Именно они имеют максимальную концентрацию болевых рецепторов. Активация (раздражение) этих рецепторов формирует болевые импульсы. Они поступают в мозг через нервы и проводники преимущественно вегетативного отдела нервной системы, вызывая так называемую минимальную мозговую дисфункцию.
Читать больше о мозговой дисфункции и как она связана с вегетативным отделом нервной системы.
Достаточная и корректная диагностика состояния сосудов и вегетативного отдела нервной системы позволяют понять причины и механизмы головной боли. Это дает уникальную возможность устранить причину головной боли, а также управлять болью. Особенно при хронических головных болях.
В Центре «Меддиагностика» лечение головной боли базируется на выявлении причины головной боли. Для этого используется разработанный Центром «Меддиагностика» протокол, который на протяжении многих лет показал свою эффективность:
- МРТ головного мозга с уточнением состояния и строения сосудов,
- Тестируется состояние сосудистой стенки, ее эластичности, оценка гидродинамики кровообращения головного мозга.
- Тестируются отклонения в работе вегетативной нервной системы, что позволяет найти индивидуальные подходы к ее коррекции у каждого пациента. Читать больше о диагностике отклонений вегетативной нервной системы.
- При наличии головной боли, головокружения, шума в ушах и др. состояниях уточняется отклонения в работе разных отделов головного мозга.
Читать больше о методах диагностики и методах лечения в неврологии Центра «
Меддиагностика»Возможные причины боли в затылке
- Остеохондроз позвоночника с отраженными болями в области затылка
- Нейропатия затылочного большого и затылочного малого нервов
- Радикулопатия (поражение корешков) С1 и С2
- Патология позвоночной артерии при заднем шейном симпатическом синдроме
- Миогилозы мышц затылочной области
- Повышение артериального давления (артериальная гипертензия, артериальная гипертония)
- Процессы, происходящие в задней черепной ямке (опухоль, инсульт)
Остеохондроз позвоночника с отражёнными болями в области затылка
Под остеохондрозом позвоночника понимают дегенеративно-дистрофические изменения костной и хрящевой тканей. Термин «остеохондроз» используется исключительно на постсоветском пространстве и является констатацией набора рентгенологических признаков. Применительно к позвоночнику – это склероз замыкающих пластин вследствие нарушения трофики (питания) костной и хрящевой тканей. Многолетние исследования
Термин «остеохондроз» используется исключительно на постсоветском пространстве и является констатацией набора рентгенологических признаков. Применительно к позвоночнику – это склероз замыкающих пластин вследствие нарушения трофики (питания) костной и хрящевой тканей. Многолетние исследования
Смотреть PDF
http://nbuv. gov.ua
gov.ua
Касательно болей в затылке, обусловленных т.н. остеохондрозом, следует особо отметить, что в позвоночных сегментах области затылка (два верхних шейных сегмента позвоночника) дисков нет (!) и грыж быть не может. Боль, как и на любом уровне позвоночника, возникает вследствие т.н. фасеточного синдрома. Нами он был всесторонне изучен и описан в серии научных публикаций и назван «фасеточный сублюксационный синдром» подробнее здесь.
Читать о Фасеточном сублюксационном синдроме больше (статя Суть сублюксационного фасеточного синдрома).
Применительно к боли в затылке вследствие т.н. остеохондроза верхнешейного отдела позвоночника, следует отметить, что (NB!) дисков в верхнешейном отделе позвоночника нет. Соответственно, грыж дисков в этих сегментах позвоночника быть не может. Следовательно, рассматривать остеохондроз в качестве причины боли в затылке не приходится. Диагноз «остеохондроз» — большое обобщающее понятие применительно к большому перечню заболеваний, которые протекают с болью в области позвоночника.
Читать о т.н. остеохондрозе больше здесь.
Нейропатия большого затылочного и малого затылочного нервов
Вовлечение указанных нервов может иметь несколько причин. Главная из них – это позвоночник. Механическое сдавливание корешков или спинномозговых нервов, которые имеет отношение к формированию большого или малого затылочных нервов, может вызвать головную боль в затылочной области.
На рисунке показаны зоны иннервации большого и малого затылочных нервов. На нижнем рисунке показаны нервы головы, которые имеют отношение как к самой голове, так и к затылочной области.
Нервы проходят через слои мышц затылочной области (рисунок ниже). Мышечные массив затылочно-шейной области устроен сложно. Он состоит из несколько слоев мышц разнонаправленных по своей функции. Эти мышцы обеспечивают движения затылочно-позвоночной области и могут сдавливать нервы, провоцируя боль в затылке головы.
Проведенные нами исследования показали, что спазм мышц чаще происходит вследствие сублюксационного фасеточного синдрома.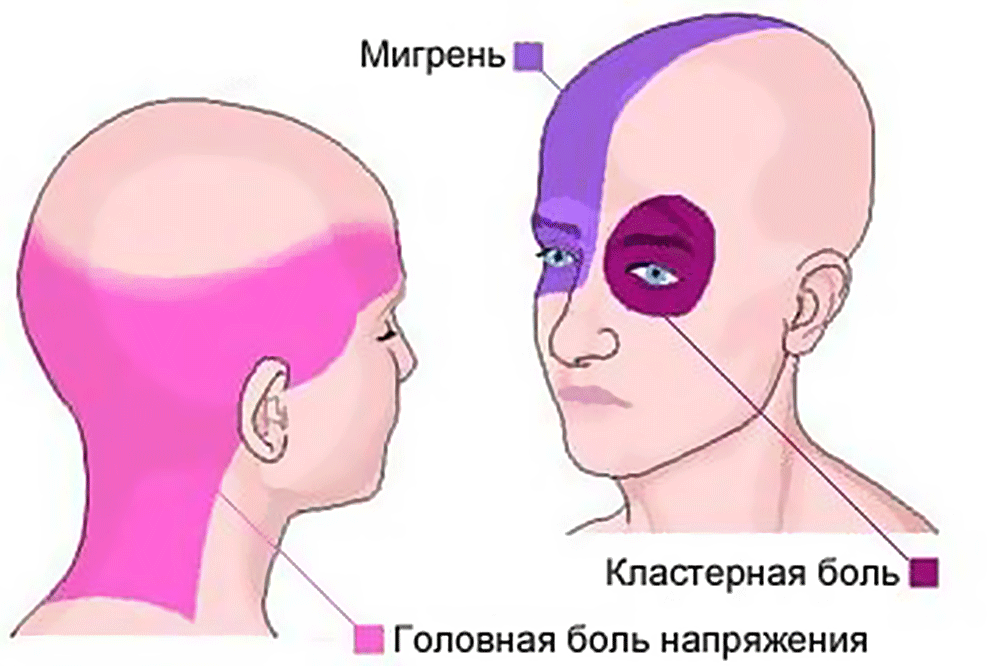
Гонгальский В.В.
- Электрофизиологическая оценка неврологических проявлений нарушения топографии позвоночного двигательного сегмента//Ортопедия, травматология и протезирование.-1988.-N11.-С.43-46.
- Клинико-электрофизиологическая оценка неврологических проявлений остеохондроза позвоночного столба//Врачебное дело.-1988.-N11.-С. 83-85. (соавт Мачерет Е.Л., Лысенюк В.П.).
- Ультраструктурная характеристика ранних мышечнотонических реакций глубоких коротких мышц спины при экспериментальном остеохондрозе // Областная научно-практическая .конференция «Здоровье человека интенсивной промышленной зоны: Тезисы докладов. — Днепропетровск,1989.-Ч.2.-С.60 -61
- Ранние сегментарные неврологические проявления остеохондроза грудного отдела позвоночного столба//Автореферат диссертации на соискание ученой степени кандидата медицинских наук.
 Киев. 1990.-18с.
Киев. 1990.-18с.
И др.
Радикулопатия (поражение корешков) С1 и С2
Нервы затылочной области формируются корешками. Нервный корешок выходит через межпозвонковое отверстие. В этих отверстиях корешки могут травмироваться. Общий принцип травмы содержимого межпозвонкового отверстия изложены в приведенной публикации (см.здесь).
Такая травма может вызывать корешковые расстройства, в частности, — в затылочной области. На рисунке ниже приведена схема дерматомов с захватом затылка. Иннервация затылочной области осуществляется вторым (С2) и третьим (С3) шейными корешками (см. рисунок ниже).
Патология позвоночной артерии при заднем шейном симпатическом синдроме (шейная мигрень, синдром Баррэ-Льеу)
Шейная мигрень (задний шейный симпатический синдром) возникает при недостаточности кровотока в вертебробазилярном бассейне. Синдром часто сочетается с сужением канала позвоночной артерии, как показано на рисунке ниже.
Не редко в литературе в качестве причины указывается т. н. «шейный остеохондроз». Как было указано выше, остеохондроз не имеет никакого отношения к развитию синдрома позвоночной артерии.
н. «шейный остеохондроз». Как было указано выше, остеохондроз не имеет никакого отношения к развитию синдрома позвоночной артерии.
Для этого синдрома характерны головная боль преимущественно в затылочной части головы, головокружение, шум (иногда – звон) в ушах, появление пелены перед глазами. Нередко боль ощущается не только в затылке, но и в глазнице, напоминая по своему рисунку кластерную боль (см. выше). Шейная мигрень может сопровождаться расстройствами ритма сердца и дыхания (бульбарные расстройства) и рядом других неврологических нарушений.
Диагностика боли в затылке головы
Для диагностики шейной мигрени выполняют МРТ головного мозга с МРТ реконструкцией сосудов головы, УЗИ артерий головы и шеи, уделяя внимание состоянию позвоночные артерии. Информативным является рентген шейного отдела позвоночника и суставов головы (С0\С1, С1\2 сегменты). В ряде случаев может понадобиться МРТ шейного отдела позвоночника (см. Диагностировать мигрень и любую иную головную боль). Аппаратная диагностика крайне важна, поскольку клиническую картину шейной мигрени может давать, например, тромбоз позвоночной артерии, опухоли головного мозга или инсульты (см. больше о причинах головной боли).
Аппаратная диагностика крайне важна, поскольку клиническую картину шейной мигрени может давать, например, тромбоз позвоночной артерии, опухоли головного мозга или инсульты (см. больше о причинах головной боли).
Наше оборудование
МРТ аппарат Toshiba Vantage Elan 1.5 тесла
УЗИ аппарат Philips AFFINITY 50
Рентгеновский комплекс «Radspeed» SHIMADZU
УЗИ аппарат GE LOGIQ F8
Кто в Центре «Меддиагностика» лечит головную боль, головокружение и другие неврологические и сосудистые заболевания
Гонгальский Владимир Владимирович
Доктор медицинских наук, ортопед-травматолог, невролог, вертеброневролог
Костьев Игорь Кимович
Медицинский директор, врач-невролог
Максимов Григорий Александрович
Помощник директора
Волков Михаил Викторович
Врач-невролог
Мазур Олег Васильевич
Врач-невролог
Отзыв о лечении головной боли в Центре «Меддиагностика»
[lyte id = ‘IXVDYgJr2h5’ /]
Лечение шейной мигрени
Лечение шейной мигрени сопряжено с работой с позвоночными артериями, шейным отделом позвоночника и его мягкими тканями (мышцы, связки, близлежащие нервы) исходя из характера выявленных при диагностике причин. Общепринятые в неврологии сосудистые препараты слабо эффективны.
Общепринятые в неврологии сосудистые препараты слабо эффективны.
Миогилозы мышц затылочной области
На рисунке ниже показаны мышцы подзатылочной области. В мышцах этой области могут формироваться миогилозы. Миогилоз –локальный болезненный спазм мышцы, которые могут давать отраженные боли в затылке головы. Больше о миогелозах см. здесь.
Наши экспериментальные исследования с использованием электронной микроскопии показали, что фасеточный сублюксационный синдром сопровождается локальным спазмом околопозвоночных мышц. Спазм может удерживаться длительное время, до нескольких месяцев. Объясняется это тем, что глубокий слой околопозвоночных мышц содержит больше тонических (красных) волокон. Локальные спазмы приводят к т.н. пересоркращению, когда спазмированные участки мышцы перерождаются в рубцовую ткань. В эти рубцы попадают иннервированные сосуды и сами нервы. Участки пересокращенной мышцы болезненны и называются миогелозами.
Повышение артериального давления
Одна из наиболее частых причин болей в затылке – это повышенное артериальное давление. Артериальной гипертонией (артериальная гипертензия) принято считать систолическое давление выше 140 и диастолическое – выше 90 мм ртутного столба.
Артериальной гипертонией (артериальная гипертензия) принято считать систолическое давление выше 140 и диастолическое – выше 90 мм ртутного столба.
Повышение артериального давления бывает физиологическим, симптоматическим и эссенциальным (гипертоническая болезнь).
Физиологический подъем артериального давления протекает бессимптомно и, как правило, не дает болей в затылке. Возникает при стрессе, физической нагрузке. После прекращения действия провоцирующего фактора артериальное давление быстро приходит в норму.
Симптоматическая гипертензия возникает чаще при патологии почек или сосудов, имеющих отношение к почкам:
Гипертоническая болезнь. Чаще всего протекает с головной болью в затылке. См. больше тут.
Процессы, происходящие в задней черепной ямке
Такие процессы, как опухоли, недостаточность мозгового кровотока и нарушение ликворотока, нарушение мозгового кровотока (инсульт) могут протекать с головной болью в затылке.
Диагностика любых головных болей, включая боли в затылке, кроме опроса и неврологического осмотра, предусматривает использование:
- МРТ головного мозга с МРТ – реконструкцией сосудов головы
- Доплерография сосудов шеи и головы с функциональными пробами (см.
 подробнее)
подробнее) - Лабораторные исследования при наличии на то клинических показаний
Лечение болей в затылке головы
Тактика лечения головной боли в затылке зависит от установленного диагноза.
Если имеет место сублюксационный фасеточный синдром – показаны манипуляционные техники. Необходимо восстановить подвижность в естественные соотношения в суставах позвоночника (при отсутствии противопоказаний).
Если суставы воспалены (артрит) – нужно искать причину воспаления и устранять её.
При нейропатиях затылочных нервов проводят локальную медикаментозную терапию. В ряде случаев при отсутствии противопоказаний применяют физиотерапию. Показана диагностика состояния межпозвонковых отверстий в качестве возможной причины нейропатии.
Лечение радикулопатии зависит от причины, которую чаще нужно искать в спинном мозге или позвоночнике. При наличии признаков радикулоишемии показана сосудистая терапия и работа с корешковыми рукавами и межпозвонковыми отверстиями позвоночника.
Задний шейный симпатический синдром лечится путем снятия ирритации с позвоночной артерии, ее освобождения при наличии признаков сдавливания. Методов лечения много, тактика зависит от наличия и характера неврологического дефицита в вертеробазилярном бассейне и причины компрессии позвоночной артерии.
Миогилозы мышц затылочной области. В первую очередь выясняют причину появления миогилоза, определяют его локализацию и устраняют. Вторым этапом идет работа с самим миогелозом и мышцей (локальная медикаментозная терапия, массаж, мобилизация мышцы и др.)
Повышение артериального давления (артериальная гипертензия, артериальная гипертония) – выясняются причины повышенного артериального давления. Для этого целесообразно пройти сосудистое обследование, которое описано и схоже с обследованием, проводимом при мигрени (см. здесь). Практика показывает, что нормализация мозгового кровотока нередко стабилизирует артериальное давление. Как лечить артериальную гипертензию — должен ориентироваться доктор любой специальности.
Боль в заднечерепной ямке, обусловленная опухолевыми процессами и инсультом – лечение основного заболевания.
Эффективным лечение может быть только при верном диагнозе. Диагностика и лечение боли в затылке головы проводится в Центре «Меддиагностика».
Гонгальский Владимир Владимирович
Доктор медицинских наук. Руководитель Украинского Института мышечно-скелетной медицина и неврологии, профессор НМУ
Записаться на приём Как проехать
Почему болит голова во время беременности — профилактические меры
Почему болит голова во время беременности – профилактические меры
Головная боль – эта проблема знакома практически всем женщинам не понаслышке. Все прекрасно знают, что при малейшем ее появлении необходимо выпить обезболивающее и отдохнуть в полной тишине. Однако что делать, если женщина находится в «интересном» положении? В этот период многие лекарства запрещены к использованию. Неужели придется терпеть боль? Не волнуйтесь, есть много способов, которые помогут ее остановить.
Несомненно, всем хотелось бы, чтобы этот период прошел без забот и болезней. Однако за 9 месяцев все может случиться. Поэтому лучше всего быть готовой к любой проблеме.
Причины головных болей у беременных женщин
- Недостаточный сон или бессонница. Чем ближе дата рождения малыша, тем хуже женщина спит. Когда человеку не хватает сна, у него часто болит голова. В этом случае старайтесь больше отдыхать в течение дня.
- Обезвоживание. Не отказывайтесь от воды. Вода очень полезна для организма. Ее отсутствие приводит к головной боли. Именно воду лучше всего пить вместо таких напитков, как чай или соки. Это полезно для любого человека, но для беременных вода является настоящей живительной жидкостью.
- Недоедание. Не допускайте голодания при беременности. Это плохо сказывается на развитии ребенка. Лучше всего есть 6 раз в день. Во время чувства голода уровень сахара в крови резко падает, поэтому может заболеть голова.
 Если вы выходите из дома надолго, то в сумке всегда должен быть припасен небольшой перекус (яблоко, банан, печенье).
Если вы выходите из дома надолго, то в сумке всегда должен быть припасен небольшой перекус (яблоко, банан, печенье). - Стресс. Стресс и изменение гормонального фона приводят к дикой головной боли. А когда оба эти фактора присутствуют одновременно, проблема только усугубляется. Чтобы улучшить свое состояние, займитесь йогой – она поможет вам хоть немного расслабиться.
- Отказ от кофе. Не рекомендуется пить кофе во время беременности, поэтому женщины часто отказываются от него. Но если человек уже привык пить его регулярно, то наблюдается своего рода «ломка». Организм не понимает, что происходит, почему он не получает регулярной дозы кофеина. В результате голова начинает болеть со страшной силой. В этой ситуации нужно глубоко дышать и выполнить небольшие физические упражнения. Пить кофе все равно не рекомендуется.
- Повышенное давление. Очень часто в последнем триместре беременности женщины сталкиваются с такой патологией, как повышение артериального давления.
 Это состояние может быть очень опасным для ребенка. В этой ситуации самостоятельно лечиться ни в коем случае нельзя. Немедленно вызовите врача.
Это состояние может быть очень опасным для ребенка. В этой ситуации самостоятельно лечиться ни в коем случае нельзя. Немедленно вызовите врача.
Как справиться с головной болью во время беременности?
Хотелось бы сказать, что беременной женщине нужно как можно больше отдыхать. При этом воздух в помещении должен быть всегда свежими. Регулярно проветривайте квартиру, чтобы в ней было много кислорода.
При уже начавшейся головной боли можно выпить стакан воды. Вода сделает кровь менее плотной, а это значит, что симптомы быстро исчезнут.
Еще одно хорошее средство – массаж. Улучшение кровообращения всегда помогает в этой ситуации. Если голова стала болеть часто, то можно записаться на массаж к специалисту. Возможно, полный курс поможет забыть о проблеме раз и навсегда.
Прогулки на свежем воздухе – это обязательное мероприятие для будущей мамы. Независимо от того, светит ли на улице солнце, идет ли снег или дождь, – вы должны выйти из дома. Свежий воздух – это то, что поможет избавиться от головной боли и улучшить кровоток по всему организму. Не менее важно, что во время прогулки ребенок получает нормальное количество кислорода. Одевайтесь теплее и смело отправляйтесь на прогулку.
Свежий воздух – это то, что поможет избавиться от головной боли и улучшить кровоток по всему организму. Не менее важно, что во время прогулки ребенок получает нормальное количество кислорода. Одевайтесь теплее и смело отправляйтесь на прогулку.
Беременность – это не болезнь. Есть и лежать возле телевизора – не очень полезные для беременной женщины занятия. Вы не должны быть слишком активными, но и лежать на кровати 24 часа в сутки тоже нельзя. Активность должна быть умеренной, тогда никаких проблем со здоровьем не будет.
головных болей во время беременности | Программа охраны здоровья матери и ребенка
Что является нормальным, а что нет
Головные боли являются одним из наиболее распространенных неудобств во время беременности. Особенно в первом триместре головные боли могут возникать чаще, чем обычно. Некоторые распространенные причины головных болей во время беременности включают:
- Изменения в гормонах
- Усталость, включая недостаток сна
- Изменения кровообращения
- Низкий уровень сахара в крови (гипогликемия)
- Обезвоживание (недостаточное потребление воды)
- Стресс от предстоящих перемен в семье
- Отказ от кофеина
Типы головных болей
Головные боли напряжения
Головные боли напряжения являются наиболее распространенным типом головной боли. Их часто описывают как сдавливающую боль с обеих сторон головы. Головные боли напряжения чаще всего вызваны недосыпанием, депрессией или отказом от кофеина. Изменения в гормонах беременности также могут вызывать головную боль напряжения. Попытки расслабиться, регулярные физические упражнения и достаточное количество сна часто уменьшают количество головных болей. Если возникают головные боли, попробуйте лечить их дополнительным отдыхом, массажем плеч или теплым полотенцем, приложенным к лицу. После консультации с врачом или акушеркой Тайленол можно использовать для лечения головных болей, которые не проходят при других мерах.
Их часто описывают как сдавливающую боль с обеих сторон головы. Головные боли напряжения чаще всего вызваны недосыпанием, депрессией или отказом от кофеина. Изменения в гормонах беременности также могут вызывать головную боль напряжения. Попытки расслабиться, регулярные физические упражнения и достаточное количество сна часто уменьшают количество головных болей. Если возникают головные боли, попробуйте лечить их дополнительным отдыхом, массажем плеч или теплым полотенцем, приложенным к лицу. После консультации с врачом или акушеркой Тайленол можно использовать для лечения головных болей, которые не проходят при других мерах.
Мигренозные головные боли
Около 18% женщин хоть раз в жизни испытывают мигренозные головные боли. Мигрень вызывает сильную пульсирующую боль с одной (иногда с обеих) сторон головы. Точная причина мигрени неизвестна, но считается, что она возникает в результате изменения кровотока в головном мозге. Мигрень может сопровождаться другими симптомами, такими как тошнота и чувствительность к свету или громким звукам. Некоторые люди испытывают «ауру» за несколько минут до приступа мигрени. Во время ауры у человека могут быть проблемы со зрением (например, линии или мигающие огни), проблемы с речью или ощущение покалывания в руках или лице.
Некоторые люди испытывают «ауру» за несколько минут до приступа мигрени. Во время ауры у человека могут быть проблемы со зрением (например, линии или мигающие огни), проблемы с речью или ощущение покалывания в руках или лице.
Мигренозные головные боли обычно возникают реже во время беременности, особенно после первого триместра. Тем не менее, некоторые женщины обнаруживают, что головные боли при мигрени усиливаются или остаются прежними во время беременности. Лучший способ лечения мигрени во время беременности — избегать ее. Некоторые люди могут уменьшить количество приступов мигрени, избегая общих триггеров и получая необходимое количество сна.
Если вам необходимо лекарство от мигрени во время беременности или кормления грудью, обсудите с врачом или акушеркой возможность использования отпускаемых по рецепту обезболивающих. Он или она поможет вам найти лекарство с наименьшим риском. Существует очень мало информации о том, как лекарства от мигрени, такие как Сумитриптан (Имитрекс), Эрготамин (Кафергот) или Мидрин, влияют на развивающегося ребенка. Из-за этого беременным женщинам обычно советуют избегать этих лекарств.
Из-за этого беременным женщинам обычно советуют избегать этих лекарств.
Другие типы головных болей
Беременные женщины могут также испытывать другие типы головных болей, такие как кластерные головные боли, синусовые головные боли или головные боли, вызванные другими редкими проблемами. Если вы не уверены в головной боли, важно обратиться к врачу для дородового наблюдения, чтобы поставить точный диагноз.
Головные боли и преэклампсия
Сильная головная боль во втором или третьем триместре беременности может быть предупреждающим признаком преэклампсии или высокого кровяного давления во время беременности. Преэклампсия — редкое заболевание, которым страдают от пяти до десяти процентов беременностей. Головные боли, вызванные преэклампсией, являются постоянными и пульсирующими. У женщин с преэклампсией также могут быть такие симптомы, как нечеткое зрение или пятна в глазах, внезапное увеличение веса (более фунта за один день), боль в верхней правой части живота и отек рук и лица. Если у вас есть какие-либо из этих симптомов или если вы испытываете головную боль, которая отличается от обычной, немедленно позвоните своему врачу или акушерке.
Если у вас есть какие-либо из этих симптомов или если вы испытываете головную боль, которая отличается от обычной, немедленно позвоните своему врачу или акушерке.
Pregnancy Plus: мигрень при беременности
BMJ. 28 июня 2008 г .; 336 (7659): 1502–1504.
doi: 10.1136/bmj.39559.675891.ad
беременность плюс
, профессор, 1 , доцент профессор, 2 и профессор 3
Мигрень является распространенным явлением, с годовой распространенностью 12-15% в западном мире. 1 Описанный здесь случай (см. вставку «Сценарий») иллюстрирует многие проблемы, возникающие, когда пациентка, страдающая мигренью, беременеет.
Сценарий
32-летняя женщина с эпизодическими головными болями в анамнезе недавно узнала, что беременна. С детства мучают головные боли. Других проблем со здоровьем у нее нет. У ее сестры и матери мигрени. Она некурящая. В последние пять лет у нее участились головные боли, по пять-семь приступов в месяц с инвалидизирующими лево- или правосторонними, пульсирующими болями в теменной и височной области. Боль усиливается при физической нагрузке и любых движениях и сопровождается тошнотой и выраженной рвотой, выраженной светобоязнью и фонофобией. Приступы длятся два-три дня. У нее не было симптомов ауры. Неврологическое и общее физикальное обследование были нормальными, поэтому ее диагноз — мигрень без ауры. 2
Других проблем со здоровьем у нее нет. У ее сестры и матери мигрени. Она некурящая. В последние пять лет у нее участились головные боли, по пять-семь приступов в месяц с инвалидизирующими лево- или правосторонними, пульсирующими болями в теменной и височной области. Боль усиливается при физической нагрузке и любых движениях и сопровождается тошнотой и выраженной рвотой, выраженной светобоязнью и фонофобией. Приступы длятся два-три дня. У нее не было симптомов ауры. Неврологическое и общее физикальное обследование были нормальными, поэтому ее диагноз — мигрень без ауры. 2
Она получила минимальную пользу от безрецептурных анальгетиков, включая парацетамол (ацетаминофен) с кодеином и без него; аспирин; метоклопрамид; прохлорперазин; домперидон; и нестероидные противовоспалительные препараты (особенно ибупрофен и напроксен). Начали с суматриптана 20 мг назального спрея. Это обеспечило облегчение головной боли примерно через два часа с легким дискомфортом в груди. Она также начала принимать топирамат в качестве профилактики мигрени, который в дозе 50 мг два раза в день снизил частоту ее приступов до двух в месяц. Приступы прорыва лечили суматриптаном. У нее была легкая парестезия при приеме топирамата, но других побочных эффектов не было. Эта беременность, ее первая, была незапланированной. В настоящее время она находится на шестой неделе беременности к моменту последней менструации.
Приступы прорыва лечили суматриптаном. У нее была легкая парестезия при приеме топирамата, но других побочных эффектов не было. Эта беременность, ее первая, была незапланированной. В настоящее время она находится на шестой неделе беременности к моменту последней менструации.
Международное общество головной боли определяет мигрень как расстройство, сопровождающееся головной болью с особыми признаками, в частности, она обычно односторонняя, часто пульсирующая и связана с тошнотой и чувствительностью к свету, звукам и движениям головы. 1 В более широком смысле это расстройство можно рассматривать как в значительной степени наследуемое расстройство, при котором физиологические изменения (как внешние, такие как изменение погоды, так и внутренние, такие как изменения режима сна) часто вызывают стереотипные приступы с признаками мигрени, как они определены выше. 3 Мигрень в три раза чаще встречается у женщин, чем у мужчин, причем самые высокие показатели распространенности среди женщин приходятся на детородный возраст, достигая пика (27%) в возрасте 41 года. Не доказано, что мигрень влияет на фертильность или течении беременности, 4 но беременность существенно изменяет мигрень.
Не доказано, что мигрень влияет на фертильность или течении беременности, 4 но беременность существенно изменяет мигрень.
Мигрень уже давно упоминается как возможный предиктор осложнений во время беременности, 5 , хотя из-за того, что мигрень так часто встречается у женщин, системное установление связи с осложнениями во время беременности было проблемой. Было предложено несколько ассоциаций, включая выкидыш, преэклампсию, врожденные аномалии и низкий вес при рождении, но эти ассоциации остаются омраченными отсутствием хорошо контролируемых исследований.
Беременность обычно снижает частоту и тяжесть приступов мигрени. Особенно это касается женщин с мигренью без ауры. У меньшинства женщин первый приступ мигрени возникает во время беременности или в послеродовом периоде. 15 Приступы мигрени часто учащаются в первом триместре, но можно ожидать, что они уменьшатся на более поздних сроках беременности. Однако, хотя приступы обычно менее часты во втором и третьем триместрах, в это время может появиться новая аура начала. 16
16
Недавнее крупное проспективное исследование с использованием критериев определения Международного общества головной боли показало, что к третьему триместру беременности у 89% женщин либо не было приступов, либо их было меньше. 17 Проспективное исследование 49 женщин с мигренью показало уменьшение приступов на 11%, 53% и 79% в первом, втором и третьем триместрах соответственно. 18 Более раннее ретроспективное исследование 1300 женщин показало 67% прекращение мигрени во время беременности, 19 и небольшое исследование с участием 18 пациентов выявило снижение общей частоты головной боли на 41%. 20 В совокупности эти исследования показывают, что беременность является временем значительного снижения приступов мигрени.
Важно отметить, что беременность может изменить ауру мигрени и вызвать приступы ауры без головной боли. Это часто приводит к поиску внутричерепных заболеваний, в частности, артериовенозных мальформаций и тромбоза внутричерепных венозных синусов. Клинически, однако, эти приступы типичны для ауры с медленным появлением симптомов, и хотя часто рассматривается ишемия головного мозга, она редко является причиной. Это изменение характера мигрени на поздних сроках беременности хорошо известно и обычно легко поддается лечению с отличным прогнозом. 15
Клинически, однако, эти приступы типичны для ауры с медленным появлением симптомов, и хотя часто рассматривается ишемия головного мозга, она редко является причиной. Это изменение характера мигрени на поздних сроках беременности хорошо известно и обычно легко поддается лечению с отличным прогнозом. 15
Хотя относительная гормональная стабильность во время беременности обычно считается основой для уменьшения головной боли, подробные физиологические механизмы не изучены. 4
Два основных направления лечения острой мигрени и профилактика приступов. При планировании беременности женщинам следует обсудить возможные варианты лечения острого приступа (таблица 1). Следует отметить, что эрготамин специально противопоказан при беременности. Парацетамол (ацетаминофен) является безопасным средством для лечения острой мигрени у беременных, но может не принести пользы.
Таблица 1
Профили безопасности при беременности и кормлении груди для лекарств, обычно используемых для лечения острых приступов мигрени 23 24
| риск плода | 4 | . TERIS TERIS | ||||
|---|---|---|---|---|---|---|
| Парацетамол (ацетаминофен) | B | Нет | Осторожно | |||
| Дигидроэрготамин | X | Minimal | Contraindicated | |||
| Ergotamine | X | Undetermined | Contraindicated | |||
| 5-HT 1 agonists | C | Undetermined | Probably compatible | |||
| Аспирин | C* | Минимум | Совместимость | |||
| Кофеин | B | Нет | Compatible | |||
| Ibuprofen | B* | Minimal | Compatible | |||
| Naproxen | B* | Undetermined | Compatible | |||
| Codeine | C** | Unlikely | Совместим | |||
| Петидин (меперидин) | B** | Маловероятно | Совместим | |||
| Морфин | 909152 B**0151Unlikely | Compatible | ||||
| Prednisolone | C* | None or minimal | Compatible | |||
| Prochlorperazine | C | None | Concern | |||
Open in a separate окно
FDA = Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США.
TERIS= Система информации о тератогенах (консенсус мнений экспертов и литературы, которая оценивает тератогенный риск от воздействия лекарств).
Рейтинги FDA: A = контролируемые исследования не выявили риска; B = отсутствие признаков риска для человека; C = нельзя исключать риск — используйте, если польза оправдывает потенциальный риск; D = положительные доказательства риска — используйте, если преимущества перевешивают риск; X = противопоказано при беременности — риск превышает любую возможную пользу). * Рейтинг D при использовании в третьем триместре. ** = оценка D, если используется при пролонгированной или доношенной беременности.
Категории FDA предоставляют рекомендации по лечению.
Данные все еще накапливаются, но текущие данные свидетельствуют о том, что суматриптан не несет риска ни для плода, ни для матери. 12 14 Наилучшие данные по суматриптану можно найти в реестре беременности суматриптана и наратриптана, где самые последние данные были зарегистрированы в феврале 2008 г. Авторы сообщают о 516 случаях воздействия суматриптана и 46 случаях воздействия наратриптана. во время беременности с зарегистрированной частотой врожденных дефектов 4,4% (95% доверительный интервал от 2,7% до 7,0%) при воздействии в первом триместре, что соответствует распространенности врожденных дефектов у женщин с мигренью (3,4%; 2,1% до 4,6%). 11
Авторы сообщают о 516 случаях воздействия суматриптана и 46 случаях воздействия наратриптана. во время беременности с зарегистрированной частотой врожденных дефектов 4,4% (95% доверительный интервал от 2,7% до 7,0%) при воздействии в первом триместре, что соответствует распространенности врожденных дефектов у женщин с мигренью (3,4%; 2,1% до 4,6%). 11
У многих пациенток к моменту подтверждения беременности первый триместр будет уже далеко позади. Самое важное, что может сделать беременная женщина, страдающая мигренью в первом триместре, — это обратиться к врачу и составить план лечения. Профилактические средства, не рекомендуемые во время беременности, следует прекратить, поэтому следует составить план лечения любых возникающих приступов мигрени. Тошнота и рвота, которые часто сопровождают мигрень, могут усугубляться тошнотой, связанной с беременностью, что подвергает женщину риску обезвоживания. Мы считаем, что опиоиды и противорвотные средства часто являются препаратами выбора при острой мигрени во время беременности, тогда как вне беременности это не так. Прохлорперазин (как пероральный, так и в виде суппозиториев) безопасен и эффективен как при тошноте, так и при головной боли.
Прохлорперазин (как пероральный, так и в виде суппозиториев) безопасен и эффективен как при тошноте, так и при головной боли.
Особых проблем у женщин с мигренью во время родов не возникает. Послеродовая головная боль является распространенным явлением, возникающим примерно у 34% женщин. 18 Чаще всего это происходит в период с 3 по 6 день после родов и связано с личным или семейным анамнезом мигрени. Послеродовая головная боль, хотя обычно менее тяжелая, чем типичная мигрень пациенток, обычно двулобная, продолжительная и связана со светобоязнью, тошнотой и анорексией. 21 22
Не существует прямых данных, подтверждающих, что какие-либо конкретные триггеры хуже других в послеродовом периоде. При отсутствии специфических противопоказаний, таких как ишемическая болезнь сердца или цереброваскулярные заболевания, суматриптан в виде инъекций является идеальным средством борьбы с инвалидизирующей мигренью в этот период даже для кормящих женщин. Профилактические средства можно повторно вводить во время грудного вскармливания. В таблице 2 перечислены текущие варианты профилактики и уровень рекомендаций, классифицированный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США и TERIS (Информационная система по тератогенам).
Профилактические средства можно повторно вводить во время грудного вскармливания. В таблице 2 перечислены текущие варианты профилактики и уровень рекомендаций, классифицированный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США и TERIS (Информационная система по тератогенам).
Table 2
Safety profiles in pregnancy and breast feeding for drugs commonly used for preventing migraine 23 24
| Drug | Fetal risk | Breast feeding | ||
|---|---|---|---|---|
| FDA | TERIS | |||
| β blockers | ||||
| Atenolol | D | Undetermined | Caution | |
| Metoprolol | C** | Undetermined | Compatible | |
| Nadolol | C** | Undetermined | Compatible | |
| Propranolol | C** | Undetermined | Compatible | |
| Тимолол | C** | Не определено | Совместимые | |
| Нейромодуляторы | ||||
| Габапентин | Undetermined | Probably compatible | ||
| Topiramate | C | Undetermined | Caution | |
| Semisodium valproate | D | Moderate | Compatible | |
| Serotonin antagonists | ||||
| Пизотифен | NA | Безопасность не установлена | Внимание | |
| Метисергид | X | Safety not established | Contraindicated | |
| Calcium channel blockers | ||||
| Flunarizine | NA | Safety not established | Contraindicated | |
| Tricylics | ||||
| Amitriptyline | C | Маловероятно | Опасения | |
| Имипрамин | C | Маловероятно | Concern | |
| Nortriptyline | C | Undetermined | Concern | |
Open in a separate window
FDA=US Food and Drug Administration.
NA= неприменимо.
TERIS=Система информации о тератогенах (консенсус мнений экспертов и литературы, которая оценивает тератогенный риск от воздействия лекарств).
Рейтинги FDA: A = контролируемые исследования не выявили риска; B = отсутствие признаков риска для человека; C = нельзя исключать риск — используйте, если польза оправдывает потенциальный риск; D = положительные доказательства риска — используйте, если преимущества перевешивают риск; X = противопоказан при беременности — риск превышает любую возможную пользу. ** = оценка D, если используется при пролонгированной или доношенной беременности.
Категории FDA предоставляют рекомендации по лечению.
Профилактика мигрени у беременных затруднена. Профилактические средства связаны с возможностью осложнений во время беременности, поэтому в идеале их следует отменить у женщин, планирующих зачатие (таблица 2). Пропранолол эффективен и безопасен. К сожалению, нейромодуляторы, вальпроат (полунатрий), топирамат и габапентин, не считаются безопасными; вальпроат является известным тератогеном. 23 24
23 24
Методы
Мы провели поиск литературы в PubMed с использованием терминов «мигрень» и «беременность» и просмотрели нашу собственную базу данных ссылок на собраниях Международного общества головной боли и Американского общества головной боли за последние 20 лет.
Это одна из серии периодических статей о том, как справиться с ранее существовавшим заболеванием во время беременности.
Авторы: PJG написала первый черновик. SDS и JG рассмотрели рукопись и внесли существенный вклад в ее содержание. PJG выступает гарантом.
Конкурирующие интересы: Не заявлено.
Происхождение и рецензирование: по заказу; рецензируется внешними экспертами.
Согласие пациента не требуется (гипотетический пациент).
1. Липтон Р.Б., Стюарт В.Ф., Даймонд С., Даймонд М.Л., Рид М. Распространенность и бремя мигрени в США: данные американского исследования мигрени II. Головная боль 2001;41:646-57. [PubMed] [Google Scholar]
2. Комитет по классификации головной боли Международного общества головной боли. Международная классификация головных болей. 2-е изд. Цефалгия 2004; 24 (дополнение 1): 1-160. [Академия Google]
Комитет по классификации головной боли Международного общества головной боли. Международная классификация головных болей. 2-е изд. Цефалгия 2004; 24 (дополнение 1): 1-160. [Академия Google]
3. 3Лэнс Дж.В., Годсби П.Дж. Механизм и лечение головной боли 7-е изд. Нью-Йорк: Elsevier, 2005
4. Олесен Дж., Тфельт-Хансен П., Рамадан Н., Гоадсби П.Дж., Уэлч КМА. Головные боли Филадельфия: Lippincott, Williams & Wilkins, 2005
5. Philipp EE. Акушерство в общей практике. Малые нарушения беременности. БМЖ 1964; я: 749-52. [Статья PMC бесплатно] [PubMed]
6. Хьюз Г. Синдром Хьюза: антифосфолипидный синдром — клинический обзор. Clin Rev Allergy Immunol 2007; 32:3-12. [PubMed] [Академия Google]
7. Мицикостас Д.Д., Сфикакис П.П., Годсби П.Дж. Метаанализ головной боли при системной красной волчанке: доказательства и миф. Мозг 2004;127:1200-9. [PubMed] [Google Scholar]
8. Адени К.Л., Уильямс М.А. Мигрень и преэклампсия: эпидемиологический обзор. Головная боль 2006;46:794-803. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
9. Sanchez SE, Qiu C, Williams MA, Lam N, Sorensen TK. Головные боли и мигрени связаны с повышенным риском преэклампсии у перуанских женщин. Am J Hypertens 2008;21:360-4. [PubMed] [Академия Google]
10. Diener HC, Kurth T, Dodick D. Открытое овальное окно и мигрень. Curr Pain Headache Rep 2007; 11: 236-40. [PubMed] [Google Scholar]
11. Wainscott G, Sullivan FM, Volans GN, Wilkinson M. Исход беременности у женщин, страдающих мигренью. Postgrad Med J 1978; 54:98-102. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Kallen B, Lygner PE. Исход родов у женщин, принимавших лекарства от мигрени во время беременности, с особым акцентом на суматриптан. Головная боль 2001;41:351-6. [PubMed] [Академия Google]
13. Olesen C, Steffensen FH, Sorensen HT, Nielsen GL, Olsen J. Исход беременности после назначения суматриптана. Головная боль 2000;40:20-4. [PubMed] [Google Scholar]
14. Evans EW, Lorber KC. Использование агонистов 5-HT1 во время беременности. Энн Фармакотер 2008;42:543-9. [PubMed] [Google Scholar]
Энн Фармакотер 2008;42:543-9. [PubMed] [Google Scholar]
15. Расмуссен Б.К., Олесен Дж. Мигрень с аурой и мигрень без ауры: эпидемиологическое исследование. Цефалгия 1992; 12:221-8. [PubMed] [Google Scholar]
16. Silberstein SD, Lipton RB, Goadsby PJ. Головная боль в клинической практике 2-е изд. Лондон: Мартин Дуниц, 2002 г.
17. Мельхадо Э.М., Масиэль Дж.А. младший, Геррейро, Калифорния. Головная боль во время беременности: оценка 1101 женщины. Can J Neurol Sci 2007; 34:187-92. [PubMed] [Google Scholar]
18. Sances G, Granella F, Nappi RE, Fignon A, Ghiotto N, Polatti F, et al. Течение мигрени во время беременности и в послеродовом периоде: проспективное исследование. Цефалгия 2003; 23:197-205. [PubMed] [Google Scholar]
19. Гранелла Ф., Сансес Г., Занферрари С., Коста А., Мартиньони Э., Мандзони Г.К. Мигрень без ауры и события репродуктивной жизни: клинико-эпидемиологическое исследование с участием 1300 женщин. Головная боль 1993;33:385-9. [PubMed] [Google Scholar]
20.