Содержание
ОБЕЗБОЛИВАНИЕ ПРИ РОДАХ: СПОСОБЫ И ПОСЛЕДСТВИЯ
Несмотря на свою естественность, роды являются болезненным процессом. При этом боли каждой женщиной воспринимаются по-разному. И если одна роженица не просит медперсонал о соответствующей помощи, то другая может в ней нуждаться. В особых случаях врачи прибегают к методам обезболивания.
Показания к обезболиванию родового процесса
Облегчение родовых мук женщинам показано при наличии следующих отклонений:
— дистоция шейки матки;
— гипертония;
— гестоз;
— сахарный диабет;
— преэклампсия;
— повышенное давление;
— юный возраст будущей матери;
— нарушения сердечно сосудистой деятельности.
Обезболивание необходимо проводить при ягодичном положении плода и его крупных размерах. Мероприятие снимает боль и избавляет женщину от страха и эмоционального напряжения.
Что касается методов обезболивания, их совокупность составляют:
не медикаментозные способы – глубокое дыхание, физиотерапевтические процедуры, иглоукалывание, применение психологических техник, отвлекающих от боли;
медикаментозные способы – применение препаратов, снижающих степень болевых ощущений;
эпидуральная анестезия – наиболее эффективный метод обезболивания. Инъекции лекарственных средств вводят между 3-м и 4-м поясничным позвонком. По-другому способ называют регионарной анальгезией.
Инъекции лекарственных средств вводят между 3-м и 4-м поясничным позвонком. По-другому способ называют регионарной анальгезией.
Стоит ли обезболивать родоразрешение?
Польза обезболивания как медицинской манипуляции очевидна – оно уменьшает болевой синдром, снимает стресс женского организма и предотвращает гипоксию плода. Но как всякое вмешательство в естественный процесс, обезболивание может вызвать некоторые побочные эффекты в состоянии матери и ребенка. Хотя они являются временными, все равно их появление негативно отражается на психике женщины. Поэтому обезболивать роды нужно только по показаниям.
Когда плод страдает от гипоксии либо женщина тяжело переносит родовые муки, польза обезболивания намного превышает риски развития побочных эффектов. Но при нормальном течении процесса лучше обойтись без облегчающих манипуляций. Принимая решение об их необходимости, специалист должен сопоставить возможные риски, а затем выбрать такой вариант, при котором неблагоприятные последствия будут минимальными для обеих сторон.
Возможные последствия
Медикаментозное обезболивание родов у некоторых новорожденных провоцирует угнетение дыхательных функций, сонливость, слабость, нежелание брать грудь. Возникновение этих последствий связано с проникновением препаратов сквозь плаценту. Все неблагоприятные изменения быстро проходят без какого-либо вмешательства.
Число преходящих последствий эпидуральной анестезии для женщин составляют:
— боли в пояснице;
— головные боли;
— беспричинное повышение температуры тела на протяжении нескольких недель после родов.
Некоторые женщины сталкиваются с трудностями мочеиспускания, что связано с гипотонией мочевого пузыря. Проблема разрешается самостоятельно в течение первых суток после родов.
Обезболивание в родах (Бухтин)
ОБЕЗБОЛИВАНИЕ В РОДАХ
Адаптировано с сайта Ассоциации Акушерских Анестезиологов (Obstetric Anaesthetists’ Association)
Мы предлагаем Вам ознакомиться с информацией о родовой боли и способах ее облегчения.
Дополнительную информацию о доступных в Центре средствах обезболивания Вам нужно будет получить у персонала, который будет за Вами наблюдать.
Мы надеемся, что если Вы будете знать, что ожидать, и, если это потребуется, получите хорошее обезболивание, рождение Вашего ребенка будет для Вас приятным и радостным процессом.
Что чувствует женщина в родах?
В конце беременности вы можете почувствовать периодические схватки матки. С началом родов схватки становятся более регулярными и сильными, могут быть болезненными. В начале это сильная периодическая боль, которая, как правило, значительно усиливается с течением родов. Боль бывает неодинаковой по силе. Более 90 % рожениц нуждаются в том или ином виде обезболивания.
Подготовка к родам
Вам полезно побывать на дородовых занятиях, проводимых акушерами в больнице, в которой вы наблюдаетесь. На занятиях Вы сможете получить информацию о Вашей беременности, родах и уходе за ребенком. Они расскажут, что Вас ждет в больнице с момента поступления, какие и почему могут потребоваться процедуры. Понимание того, что будет происходить в родах, ослабит Ваше волнение. Также целесообразно посетить больницу, где Вы собираетесь рожать. Все это поможет Вам расслабиться и почувствовать себя увереннее. Физиотерапевты или акушеры научат Вас управлять дыханием и другим способам облегчения боли во время схваток. Вы узнаете, как во время и после беременности правильно двигаться и занимать выгодное положение во время работы, как правильно расслабляться, чтобы не возникло больших проблем с суставами и позвоночником.
Понимание того, что будет происходить в родах, ослабит Ваше волнение. Также целесообразно посетить больницу, где Вы собираетесь рожать. Все это поможет Вам расслабиться и почувствовать себя увереннее. Физиотерапевты или акушеры научат Вас управлять дыханием и другим способам облегчения боли во время схваток. Вы узнаете, как во время и после беременности правильно двигаться и занимать выгодное положение во время работы, как правильно расслабляться, чтобы не возникло больших проблем с суставами и позвоночником.
На занятиях Вы узнаете о современных способах обезболивания. Если Вы захотите узнать больше о методах анестезии, подойдут они Вам или нет, попросите консультацию анестезиолога. Анестезиологи — это врачи, выполняющие общую анестезию или эпидуральную блокаду. Они смогут посоветовать Вам и другие методы обезболивания. В некоторых больницах анестезиологи устраивают регулярные беседы о методах обезболивания родов для будущих матерей и их партнеров.
Какие методы обезболивания доступны в настоящее время?
Существует несколько способов помочь Вам справиться с болью. Неоценимую поддержку оказывает внимательный супруг. Важно уметь расслабляться, иногда, наоборот, помогает ходьба. Теплые ванны и массаж, особенно растирание спины, способствуют расслаблению мышц и уменьшению боли в определенных точках. Полезной может быть любимая музыка, которая отвлекает и ослабляет напряжение.
Неоценимую поддержку оказывает внимательный супруг. Важно уметь расслабляться, иногда, наоборот, помогает ходьба. Теплые ванны и массаж, особенно растирание спины, способствуют расслаблению мышц и уменьшению боли в определенных точках. Полезной может быть любимая музыка, которая отвлекает и ослабляет напряжение.
Сложно предсказать, какой вид обезболивания окажется для Вас лучшим. Самым хорошим советчиком может стать акушерка, которая будет помогать Вам в родах. Ниже приводятся некоторые сведения о методах обезболивания, которые Вам могут быть предложены.
Альтернативные методы
Существует несколько возможностей справляться с болью, особенно в начале родов. С некоторыми способами Вам может помочь сопровождающий. Несмотря на неопределенность многих нижеперечисленных способов, некоторые находят их очень пригодными. Вы можете узнать, какие из них принято использовать в Вашей больнице:
- Ароматерапия
- Гомеопатия
- Рефлексотерапия
- Гипноз
- Гербатерапия
- Иглоукалывание
- Чрезкожная электростимуляция (ЧКЭС)
- Инъекционные средства (наркотические анальгетики, нестероидные противовоспалительные средства)
Эпидуральная анальгезия
Осуществляется через очень тонкую трубочку (катетер), которая вводится между позвонками в поясничном отделе спины.
Это наиболее сложный из методов, который выполняется анестезиологом.
Он не оказывает почти никакого влияния на ребенка.
Иногда вызывает головную боль. Может вызвать снижение кровяного давления.
Метод относится к наиболее эффективным методам обезболивания.
Кому может выполняться эпидуральная анальгезия?
Она может быть выполнена большинству женщин, но некоторые осложнения беременности и нарушения свертывания крови могут стать противопоказаниями. В случаях отсутствия противопоказаний она станет полезной Вам и Вашему ребенку.
Как ее делают?
Прежде всего устанавливают капельницу. Это значит, что Вам в вену начнут вводить раствор. Капельница часто бывает необходимой в родах по нескольким причинам. Затем Вас попросят повернуться на бок или сесть, наклонившись вперед. Спину обработают антисептиком и введут подкожно местный анестетик, это достаточно болезненно. После обезболивания кожи выполнение самой процедуры эпидуральной пункции редко бывает болезненным.
Как действует эпидуральная блокада?
Эпидуральная блокада не вызовет сонливости или слабости и не замедлит работу желудка.
Иногда она вызывает снижение артериального давления, потому и нужна капельница.
Иногда развивается дрожь, но обычно она быстро проходит.
Эпидуральная блокада может незначительно замедлить вторую стадию родов и ослабить схватки, но роды произойдут естественным путем. Механизм родов останется не измененным.
Эпидуральная блокада снимает большую часть родового стресса, что полезно скажется на ребенке.
Кормление грудью подчас даже улучшается.
В нашей стране головная боль после эпидуральной блокады случается в среднем примерно в 0,1-1% случаев, но статистика отличается между больницами, поэтому Вам нужно выяснить в своей клинике частоту этого осложнения. Если у Вас возникнет головная боль, то существуют способы ее лечения.
Во время беременности для матери характерна боль в спине, связанная с напряжением мышц. В настоящее время накоплены данные, что эпидуральная блокада не вызывает хроническую боль в спине, хотя может наблюдаться небольшая местная боль в месте введения катетера в течение одного или двух дней.
Примерно одна из 2000 матерей после родов жалуется на пощипывание или покалывание вдоль одной из ног. Жалобы такого рода скорее вызываются родами, нежели обусловлены эпидуральной анестезией. Другие, более серьезные осложнения, встречаются редко.
Как быть, если встанет вопрос об операции?
Если Вам понадобится операция, например, кесарево сечение или наложение щипцов, нет надобности в общей анестезии, так как часто вместо нее используется эпидуральная блокада. При этом в катетер вводится более мощный анестетик, чтобы обеспечить обезболивание во время операции. Этот метод безопаснее для Вас и Вашего ребенка.
Когда используется спинальная анестезия?
Эффект эпидуральной блокады несколько замедлен, особенно в поздней фазе родов. Если обезболивающие средства ввести непосредственно в жидкостный резервуар, окружающий поясничные нервы, то обезболивающий эффект наступит гораздо быстрее. Этот метод называется спинальной анестезией. В этом случае используется значительно более тонкая игла, чем для эпидуральной анестезии, поэтому риск головной боли, связанный с толщиной иглы, невелик.
КЕСАРЕВО СЕЧЕНИЕ: Ваш выбор анестезии
Один из пяти новорожденных появляется на свет при помощи операции кесарева сечения и в двух случаях из трех это вмешательство не планируется заранее.
Рождение ребенка является незабываемым впечатлением
Роды путем кесарева сечения могут быть столь же удовлетворяющими и приносящими положительные эмоции, как и роды, протекающие естественным путем. Если произойдет так, что Вам будет необходимо кесарево сечение, ни в коем случае не следует воспринимать этот факт как неудачу в каком бы то ни было смысле. Помните, что самая важная вещь — это безопасность для Вас и Вашего ребенка. Бывают ситуации, когда именно кесарево сечение является наилучшим способом обеспечения этой безопасности.
Существует несколько видов анестезии (обезболивания) при операции кесарева сечения. Данный буклет объясняет различные варианты.
Иногда Ваша операция кесарева сечения может быть запланирована заранее. Это называется плановое кесарево сечение. Операция может быть рекомендована, если имеется повышенная вероятность развития осложнений при проведении родов естественным путем. Одним из примеров является ситуация, когда плод занимает неправильное положение в матке на поздних сроках беременности.
В других случаях кесарево сечение выполняется по срочным показаниям, обычно уже в процессе родов. Это так называемое экстренное кесарево сечение. Данная операция может потребоваться из-за слабости родовой деятельности, по причине внезапного ухудшения состояния плода или вследствие сочетания этих двух явлений.
Врач акушер-гинеколог обсудит с Вами причины, по которым требуется кесарево сечение и спросит Ваше согласие на вмешательство.
Виды анестезии
Существует два основных вида анестезии: в одном случае пациентка находится в ясном сознании (бодрствует) до рождения ребенка, в другом—в состоянии сна с самого начала операции. Большинство кесаревых сечений выполняются под так называемой регионарной анестезией, когда пациентка находится в бодрствующем состоянии до рождения ребенка; при этом нижняя половина ее тела, включая живот, становится нечувствительной к боли. Такая анестезия является более безопасной и для матери, и для новорожденного. Более того, она дает возможность Вам и отцу ребенка (если он желает присутствовать при родах) вместе пережить момент появления малыша на свет.
В свою очередь, существует три типа регионарной анестезии:
1. Спинальная анестезия. Ее можно выполнить как при плановом, так и при экстренном кесаревом сечении. Нервы, отходящие от спинного мозга, окутаны особым футляром из оболочек, в котором содержится жидкость и все это располагается внутри позвоночника. Местный анестетик вводится в этот самый футляр с жидкостью с помощью очень тонкой иглы. Спинальная анестезия наступает быстро и требует относительно небольшой дозы анестетика.
Местный анестетик вводится в этот самый футляр с жидкостью с помощью очень тонкой иглы. Спинальная анестезия наступает быстро и требует относительно небольшой дозы анестетика.
2. Эпидуральная анестезия. В этом случае тонкая пластиковая трубочка (катетер) вводится кнаружи от упомянутого футляра с жидкостью, туда, где проходят нервы, проводящие болевые импульсы от матки. Эпидуральная анестезия часто применяется еще и для обезболивания родов, при этом используют раствор местного анестетика слабой концентрации. Если Вам требуется кесарево сечение, такая анестезия может быть усилена введением того же раствора, но в более высокой концентрации. По сравнению со спинальной анестезией, для эпидуральной требуется более высокая доза аналогичного препарата, а его действие развивается медленнее. Эпидуральная анестезия может быть углублена введением дополнительной дозы анестетика, если возникнет такая необходимость.
3. Комбинированная спинально-эпидуральная анестезия – наиболее часто применяется в ФГУ «Научный центр акушерства, гинекологии и перинатологии МЗСР РФ» — является сочетанием двух перечисленных видов обезболивания. Спинальную анестезию используют собственно для обезболивания операции кесарева сечения, эпидуральную—для того, чтобы при необходимости ввести дополнительную дозу препарата и для устранения боли в послеоперационном периоде.
Спинальную анестезию используют собственно для обезболивания операции кесарева сечения, эпидуральную—для того, чтобы при необходимости ввести дополнительную дозу препарата и для устранения боли в послеоперационном периоде.
Общая анестезия
Если Вам проведут общую анестезию, Вы будете спать во время операции. В наши дни общая анестезия при кесаревом сечении применяют реже, чем это делалось ранее. Общая анестезия может потребоваться в некоторых экстренных случаях, в ситуациях, когда регионарная анестезия по тем или иным причинам нежелательна, или же пациентка предпочитает находиться в состояния сна во время вмешательства.
Доводы «за» и «против» каждого из видов анестезии описываются далее. В начале, мы думаем, Вам будет полезно узнать, как производится подготовка к кесареву сечению и что для этого необходимо.
Предоперационное обследование
Вам следует посетить больницу до того, как Вас госпитализируют непосредственно на операцию. В начале Вас осмотрят и возьмут анализы. Кроме того, вам расскажут, чего следует ожидать и к чему готовиться. Накануне операции вечером Вам могут назначить таблетки, снижающие кислотность желудочного сока и предотвращающие тошноту. Их нужно принять на ночь накануне операции и на следующее утро сразу после пробуждения. Вам обязательно объяснят, как принять лекарство.
Кроме того, вам расскажут, чего следует ожидать и к чему готовиться. Накануне операции вечером Вам могут назначить таблетки, снижающие кислотность желудочного сока и предотвращающие тошноту. Их нужно принять на ночь накануне операции и на следующее утро сразу после пробуждения. Вам обязательно объяснят, как принять лекарство.
Осмотр анестезиологом
Перед операцией кесарева сечения Вас обязательно осмотрит врач-анестезиолог. Он ознакомится с Вашей медицинской картой и соберет информацию о течении предшествующих анестезий, если таковые были. В некоторых случаях может потребоваться дополнительное обследование. Кроме того, анестезиолог обсудит с Вами выбор метода анестезии и ответит на возникшие у Вас вопросы.
В день операции
Акушерка еще раз сверит время операции и удостоверится в том, что Вы приняли назначенные лекарства. В день операции Вам потребуется побрить низ живота. Акушерка поможет Вам надеть специальные чулки для предотвращения образования тромбов (сгустков крови) в венах ног. Кроме того, Вам дадут сорочку, в которой Вы отправитесь в операционную.
Кроме того, Вам дадут сорочку, в которой Вы отправитесь в операционную.
В операционной к Вам прикрепят специальные датчики, чтобы измерять артериальное давление, пульс и насыщение крови кислородом; проводить электрокардиографическое исследование (ЭКГ), все это совершенно безболезненно.
Вам установят капельницу для введения жидкости. Затем начнется непосредственно анестезия.
Что будет происходить, если Вам необходимо выполнить регионарную анестезию?
Вас попросят либо сесть, либо лечь на бок и согнуть спину. Анестезиолог обработает кожу спины специальным дезинфицирующим раствором, при этом Вы можете ощутить холод, пощипывание. Затем врач найдет точку на пояснице по средней линии и сделает Вам небольшой укол, чтобы обезболить кожу.
При проведении спинальной анестезии, очень тонкая игла будет введена Вам в спину, обычно безболезненно. В некоторых случаях, по мере продвижения иглы, Вы можете почувствовать легкое покалывание в одной из ног или испытать что-то наподобие слабого удара электрическим током. Вам следует сообщить врачу знать об этом, но важно, тем не менее, сохранять неподвижность во время выполнения процедуры. Как только игла будет установлена в правильное положение, будут введены местный анестетик и дополнительный препарат, снимающий боль, после чего иглу удалят. Обычно вся процедура занимает несколько минут, но иногда бывает непросто сразу установить иглу в правильную позицию; в этом случае манипуляция займет несколько больше времени.
Вам следует сообщить врачу знать об этом, но важно, тем не менее, сохранять неподвижность во время выполнения процедуры. Как только игла будет установлена в правильное положение, будут введены местный анестетик и дополнительный препарат, снимающий боль, после чего иглу удалят. Обычно вся процедура занимает несколько минут, но иногда бывает непросто сразу установить иглу в правильную позицию; в этом случае манипуляция займет несколько больше времени.
В случае эпидуральной анестезии применяется более толстая игла для того, чтобы через нее установить катетер (тонкую трубочку) в эпидуральное пространство. Так же как и при спинальной анестезии, возможны лишь ощущения покалывания или легкого удара током, отдающие в ногу. Здесь Вам опять-таки важно сохранять неподвижность пока анестезиолог проводит манипуляцию. Как только катетер будет установлен, врач разрешит Вам изменить позу.
Если же у Вас уже имеется эпидуральный катетер, установленный ранее для обезболивания родов, единственное, что должен сделать анестезиолог – это ввести в этот катетер более высокую дозу лекарства, достаточную для обезболивания операции кесарева сечения.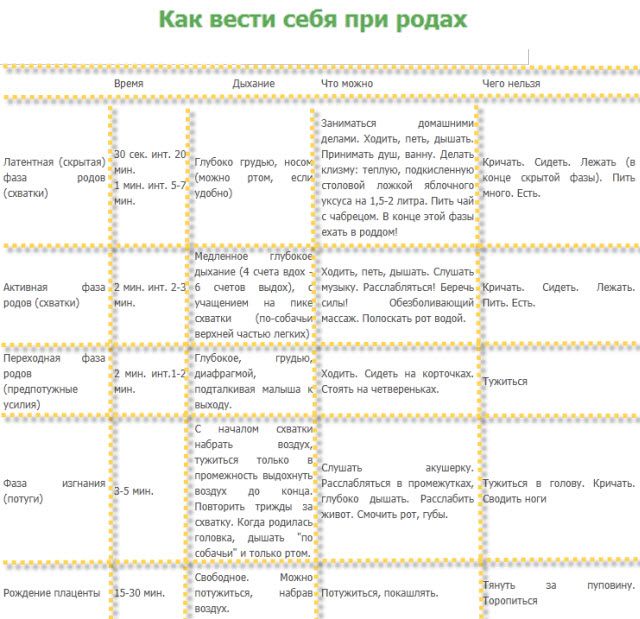 В тех случаях, когда операция должна быть выполнена настолько экстренно, что нет времени ждать наступления эпидуральной анестезии, Вам могут произвести другой вид обезболивания.
В тех случаях, когда операция должна быть выполнена настолько экстренно, что нет времени ждать наступления эпидуральной анестезии, Вам могут произвести другой вид обезболивания.
Вы будете знать, что спинальная или эпидуральная анестезия начала действовать, поскольку начнете ощущать тяжесть и тепло в ногах. Возможно также чувство легкого покалывания. Онемение постепенно будет распространяться вверх по Вашему телу. Врач-анестезиолог будет проверять насколько широко распространилась зона обезболивания, и готовы ли Вы к операции. Иногда бывает нужно изменить положение тела для обеспечения хорошей анестезии. Вам будут часто измерять артериальное давление. В процессе наступления эффекта анестезии, акушерка установит Вам катетер в мочевой пузырь, чтобы опорожнять его по ходу операции. Вы можете почувствовать при этом некоторый дискомфорт, но не боль. Эта трубка в мочевом пузыре может быть оставлена до следующего утра, и Вам не надо будет беспокоиться о мочеиспускании.
Для проведения операции Вам потребуется лечь на спину, под правый бок поместят небольшой валик. Если возникнет чувство тошноты, Вам следует обязательно сказать об этом анестезиологу. Часто причиной тошноты является снижение артериального давления. Врач поможет Вам, проведя соответствующее лечение.
Если возникнет чувство тошноты, Вам следует обязательно сказать об этом анестезиологу. Часто причиной тошноты является снижение артериального давления. Врач поможет Вам, проведя соответствующее лечение.
Пока ребенок не родился, Вам может потребоваться вдыхание кислорода через специальную лицевую маску или носовой катетер, чтобы обеспечить поступление кислорода в организм ребенка в достаточном количестве.
Операция
Во время операции обычно устанавливается специальная занавеска, отграничивающая лицо пациента от зоны вмешательства. При этом врач-анестезиолог будет находиться рядом с Вами все время. Вы можете слышать, как проходят приготовления к операции, поскольку врачи акушеры-гинекологи работают в единой команде с акушерками и другим персоналом.
Кожный разрез обычно производится несколько ниже линии бикини. Когда Вам будут делать операцию, Вы можете почувствовать надавливание или натяжение, но не будете чувствовать боли. Некоторые женщины сравнивают свои ощущения с тем, что будто «кто-то моет живот изнутри». Анестезиолог будет непрерывно оценивать Ваше состояние во время операции и может провести дополнительное обезболивание при необходимости. В редких случаях может возникнуть необходимость перейти к общей анестезии.
Анестезиолог будет непрерывно оценивать Ваше состояние во время операции и может провести дополнительное обезболивание при необходимости. В редких случаях может возникнуть необходимость перейти к общей анестезии.
Время от начала операции до извлечения младенца занимает около десяти минут. Сразу же после рождения, акушерка (часто вместе с педиатром) вытирает и осматривает новорожденного. После этого, мама и отец, если он присутствует, могут взять ребенка.
После рождения препарат под названием Окситоцин вводится Вам в вену через систему, чтобы помочь матке сократиться и родить плаценту (послед). Кроме того, для сокращения риска развития инфекции в послеоперационной ране Вам введут антибиотик.
Операционной бригаде потребуется примерно полчаса чтобы закончить операцию. После этого Вам могут ввести свечку в задний проход или произвести внутримышечную инъекцию для последующего обезболивания.
Когда операция завершена
Вам помогут принять положение полусидя и переведут в палату интенсивной терапии для наблюдения в течение суток. В палате препараты, введенные во время анестезии, постепенно прекратят свое действие, и у Вас могут появиться ощущения покалывания в ногах. Через несколько часов Вы снова сможете двигать ногами. Обезболивающие, введенные при выполнении спинальной или эпидуральной анестезии будут действовать еще несколько часов. Дайте знать персоналу, когда Вам потребуется дополнительное обезболивание.
В палате препараты, введенные во время анестезии, постепенно прекратят свое действие, и у Вас могут появиться ощущения покалывания в ногах. Через несколько часов Вы снова сможете двигать ногами. Обезболивающие, введенные при выполнении спинальной или эпидуральной анестезии будут действовать еще несколько часов. Дайте знать персоналу, когда Вам потребуется дополнительное обезболивание.
Что будет происходить, если Вам будут проводить общую анестезию?
В начале Вам предложат выпить лекарство, снижающее кислотность желудочного сока и еще до начала общей анестезии установят катетер в мочевой пузырь. Затем анестезиолог даст Вам подышать кислородом через маску в течение нескольких минут. Как только операционная бригада будет готова к работе, анестезиолог введет Вам в вену лекарство, вызывающее сон. Перед самым засыпанием медсестра слегка надавит Вам на шею спереди. Этот прием нужен для предотвращения попадания желудочного содержимого в легкие. Сон наступит очень быстро.
Когда Вы уже будете спать, специальную трубку введут Вам через рот в трахею (дыхательное горло) чтобы предупредить затекание содержимого желудка в легкие и для того, чтобы наркозный аппарат смог поддерживать Ваше дыхание. Анестезиолог будет продолжать вводить лекарства, обеспечивающие продолжение сна и позволяющие оперирующему врачу безопасно извлечь ребенка. Однако, Вы не будете чувствовать происходящего.
Анестезиолог будет продолжать вводить лекарства, обеспечивающие продолжение сна и позволяющие оперирующему врачу безопасно извлечь ребенка. Однако, Вы не будете чувствовать происходящего.
Когда по окончании операции Вы проснетесь, Вы можете почувствовать дискомфорт в горле из-за нахождения в нем упомянутой трубки (которую затем удалят) и ощутить некоторую болезненность в зоне операции. Кроме этого, Вы можете испытывать сонливость или тошноту в течение некоторого времени. Вас перевезут в палату интенсивной терапии. Попросите у персонала дополнительного обезболивания, когда почувствуете такую потребность.
Некоторые причины, по которым общая анестезия может быть предпочтительнее для Вас:
- Состояния, при которых нарушена свертываемость крови. В этих случаях регионарной анестезии лучше избегать.
- Если операция чрезвычайно экстренная и нет времени провести ни спинальную, ни эпидуральную анестезию.
- Деформации или заболевания в области спины, делающие регионарную анестезию трудновыполнимой или невозможной.

- В тех редких случаях, когда спинальная или эпидуральная анестезия не оказали должного эффекта.
Обезболивание после операции
Существует ряд способов устранения боли после операции кесарева сечения:
Регионарные методики: при выполнении спинальной или эпидуральной анестезии Вам могут с самого начала ввести длительно действующий обезболивающий препарат.
В некоторых больницах эпидуральный катетер (о котором шла речь выше) оставляют на определенное время для послеоперационного обезболивания.
Свечи, вводимые в задний проход, часто применяют уже в конце вмешательства.
Внутримышечное введение обезболивающего лекарства.
Преимущества регионарной анестезии по сравнению с общей анестезией
- Спинальная и эпидуральная анестезия безопаснее для Вас и Вашего ребенка.
- Позволяют Вам и Вашему партнеру вместе пережить минуты рождения.
- Вы не будете чувствовать сонливость после операции.

- Позволит еще во время операции начать общение с ребенком и грудное кормление.
- Позволит лучше осуществлять послеоперационное обезболивание.
- Ребенок родится в более ясном сознании.
Недостатки регионарной анестезии по сравнению с наркозом
Спинальная и эпидуральная анестезия могут вызвать снижение артериального давления, хотя это нетрудно лечить.
В общем, требуется больше времени, чтобы выполнить регионарную анестезию, чем ввести пациента в общую анестезию.
В отдельных случаях после регионарной анестезии некоторое время может отмечаться шаткость походки.
В редких ситуациях регионарная анестезия может не оказать должного эффекта и придется перейти к общей анестезии.
Регионарная анестезия может, кроме того, вызывать:
Чувство покалывания или онемения в ноге (чаще после спинальной анестезии). Это бывает примерно у одной из десяти тысяч пациенток и может длиться несколько недель или месяцев.
Кожный зуд во время операции, но он поддается лечению.
Головная боль (реже, чем у одной из ста пациенток). Она также поддается лечению.
Местная болезненность в области спины в течение нескольких дней. В этом нет ничего необычного.
Ни спинальная ни эпидуральная анестезия не вызывают хроническую боль в спине
К сожалению, боли в спине часто беспокоят женщин после родов, особенно в тех случаях, когда эти симптомы имели место до или во время беременности. Однако, спинальная или эпидуральная анестезия не усугубляет эти боли.
Рождение ребенка путем кесарева сечения безопасно и может быть источником положительных эмоций. Многие женщины предпочитают находиться в сознании во время этого вмешательства. Другим же требуется общая анестезия по причинам, рассмотренным выше.
Мы надеемся, что эта информация поможет Вам сделать свой сознательный выбор анестезии при операции кесарева сечения.
Наркотики от боли во время родов
Многие женщины в конечном итоге полагаются на некоторые наркотики для облегчения боли во время родов.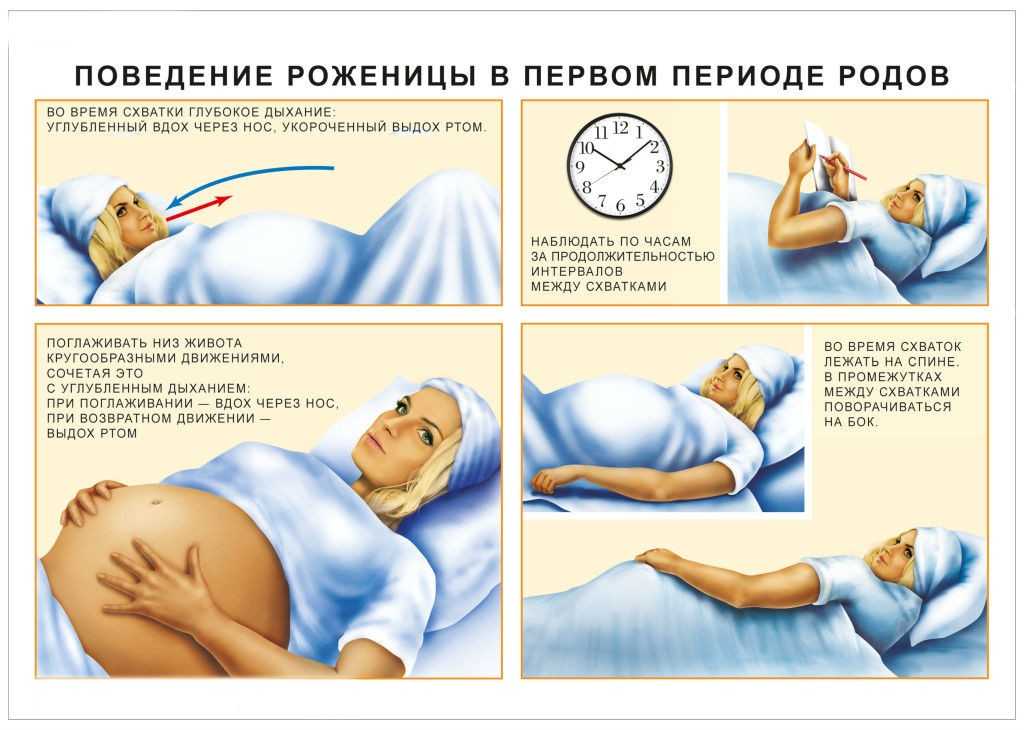 Готовясь к родам, важно ознакомиться с доступными обезболивающими препаратами, принципом их действия, их рисками и преимуществами. Метод, который вы выберете для облегчения боли, будет зависеть от ваших личных предпочтений, рекомендаций вашего лечащего врача и наличия лекарств в вашем родильном доме.
Готовясь к родам, важно ознакомиться с доступными обезболивающими препаратами, принципом их действия, их рисками и преимуществами. Метод, который вы выберете для облегчения боли, будет зависеть от ваших личных предпочтений, рекомендаций вашего лечащего врача и наличия лекарств в вашем родильном доме.
Что такое опиаты?
Опиаты — это разновидность анальгетиков, которые назначают для облегчения боли. При использовании во время родов опиаты считаются первым вариантом после естественных методов обезболивания, таких как роды в воде, глубокое дыхание и массаж.
Опиаты назначают в малых дозах и обычно вводят на ранних стадиях родов, чтобы избежать потенциальных побочных эффектов как для матери, так и для ребенка.
Каковы преимущества употребления опиатов во время родов?
Опиаты облегчают боль и не мешают женщине тужиться во время родов. В отличие от эпидуральной анестезии опиаты не притупляют боль; вместо этого это помогает снять некоторую «острость» боли. Опиаты могут помочь уменьшить тревогу и улучшить способность матери справляться с болезненными схватками.
Опиаты могут помочь уменьшить тревогу и улучшить способность матери справляться с болезненными схватками.
Каковы потенциальные побочные эффекты опиатов?
Матери могут испытывать следующие побочные эффекты:
- Тошнота
- Рвота
- Зуд
- Головокружение
- Успокоительное
- Снижение моторики желудка
- Потеря защитных рефлексов дыхательных путей
- Гипоксия вследствие угнетения дыхания
Как опиаты повлияют на моего ребенка?
Опиаты проникают через плаценту во время родов и могут вызывать у ребенка следующие побочные эффекты:
- Депрессия центральной нервной системы
- Угнетение дыхания
- Нарушение раннего грудного вскармливания
- Измененное неврологическое поведение
- Снижение способности регулировать температуру тела
По этим причинам вашему ребенку могут потребоваться другие лекарства для противодействия действию опиатов. Налоксон — это лекарство, назначаемое в малых дозах, которое может обратить вспять угнетение дыхания, которое опиаты могут вызвать у ребенка. Обычно его вводят внутривенно, и его эффекты проявляются в течение нескольких минут и могут длиться до 2 часов.
Налоксон — это лекарство, назначаемое в малых дозах, которое может обратить вспять угнетение дыхания, которое опиаты могут вызвать у ребенка. Обычно его вводят внутривенно, и его эффекты проявляются в течение нескольких минут и могут длиться до 2 часов.
Какие виды обезболивающих используются во время родов?
Наиболее часто используемые наркотические средства:
- Морфин
- Стадол
- Фентанил
- Нубаин
- Демерол
Демерол:
Демерол — популярный выбор для облегчения боли во время родов. Демерол изменяет то, как мать распознает боль, которую она испытывает, связываясь с рецепторами, обнаруженными в центральной нервной системе.
Преимущества демерола включают:
- Может вводиться путем инъекции в мышцу, вену или с помощью помпы для обезболивания, контролируемого пациентом (PCA)
- Быстродействующий – начинает действовать менее чем через 5 минут
Как демерол может повлиять на меня и моего ребенка?
Демерол может вызывать сонливость, тошноту, рвоту, угнетение дыхания и материнскую гипотензию (низкое кровяное давление). Было обнаружено, что при введении в течение 2-4 часов после родов демерол вызывает затруднение дыхания у некоторых детей.
Было обнаружено, что при введении в течение 2-4 часов после родов демерол вызывает затруднение дыхания у некоторых детей.
Морфин:
В последние годы морфин обычно не использовался в качестве метода обезболивания во время родов, поскольку было обнаружено, что он угнетает способность ребенка дышать.
Стадол:
Было обнаружено, что Стадол облегчает боль при введении на первом этапе родов. Этот наркотик считается более сильнодействующим, чем демерол. Обычно его вводят внутривенно в малых дозах, обычно от 1 до 2 мг.
К преимуществам использования Stadol относятся:
- Начинает работать менее чем через пять минут
- Является успокаивающим средством
- Имеет минимальное воздействие на плод
- Вызывает минимальную тошноту
Как Стадол может повлиять на меня и моего ребенка?
Стадол может вызвать у матери угнетение дыхания, головокружение и дисфорию (состояние плохого самочувствия и несчастья). Стадол может вызвать угнетение дыхания у ребенка.
Стадол может вызвать угнетение дыхания у ребенка.
Фентанил:
Фентанил представляет собой синтетический опиат, обладающий седативным эффектом от легкой до умеренной степени. Преимущества использования фентанила включают:
- Быстро начинает работать (хотя обычно длится всего 45 минут)
- Минимальная седация
- Минимальные эффекты плода
Как фентанил может повлиять на меня и моего ребенка?
Вы и ваш ребенок можете испытывать некоторое седативное действие и/или тошноту. Согласно Danforth’s Obstetrics and Gynecology , дети, рожденные от матерей, которые использовали фентанил для облегчения боли во время родов, с меньшей вероятностью нуждались в налоксоне (лекарство для облегчения дыхания), чем дети, рожденные от матерей, которые использовали демерол.
Нубаин:
Нубаин — агонист-антагонист опиатов, сравнимый с морфином. Преимущества использования Нубаина:
- Начинает действовать в течение 5 минут после введения
- Минимальная тошнота
- Минимальные эффекты плода
Как Нубаин может повлиять на меня и моего ребенка?
Нубаин может вызвать у матери седативный эффект и дисфорию (состояние плохого самочувствия и несчастья).
Как мне будут давать обезболивающие?
Лекарство можно вводить любым из следующих способов:
- Однократная инъекция в позвоночник.
- IV или Внутривенное введение в вену на тыльной стороне кисти или предплечья. В вену вводится игла с пластиковой трубкой, соединенной с мешком с жидкостью, которая медленно капает в ваше тело. В условиях стационара обычно ставится капельница, чтобы помочь избежать обезвоживания во время родов и обеспечить доступ к лекарствам, если они необходимы. Помпа
- для контролируемой пациентом анальгезии (PCA) — это способ, с помощью которого мать может контролировать дозу обезболивающего во время родов нажатием кнопки. Преимущество наличия PCA заключается в том, что это может дать матери повышенное чувство контроля, и матери не нужно полагаться на медсестру, чтобы принести обезболивающее. Фентанил и демерол являются распространенными наркотиками, которые можно вводить с помощью помпы АКП. Помпа запрограммирована на дозировку, достаточно маленькую, чтобы облегчить боль, не высвобождая слишком много лекарства.
Хотите узнать больше?
- Закись азота во время родов
- Этапы родов: Этап 1
- Стимулирование родов
- Банк пуповинной крови: объяснение трех возможных вариантов
Составлено с использованием информации из следующих источников:
Williams Obstetrics Twenty-Second Ed. Cunningham, F. Gary, et al., Ch. 19.
Акушерство и гинекология Дэнфорта, девятое изд. Скотт, Джеймс Р. и др., гл. 3.
Обезболивание при родах | Health Navigator NZ
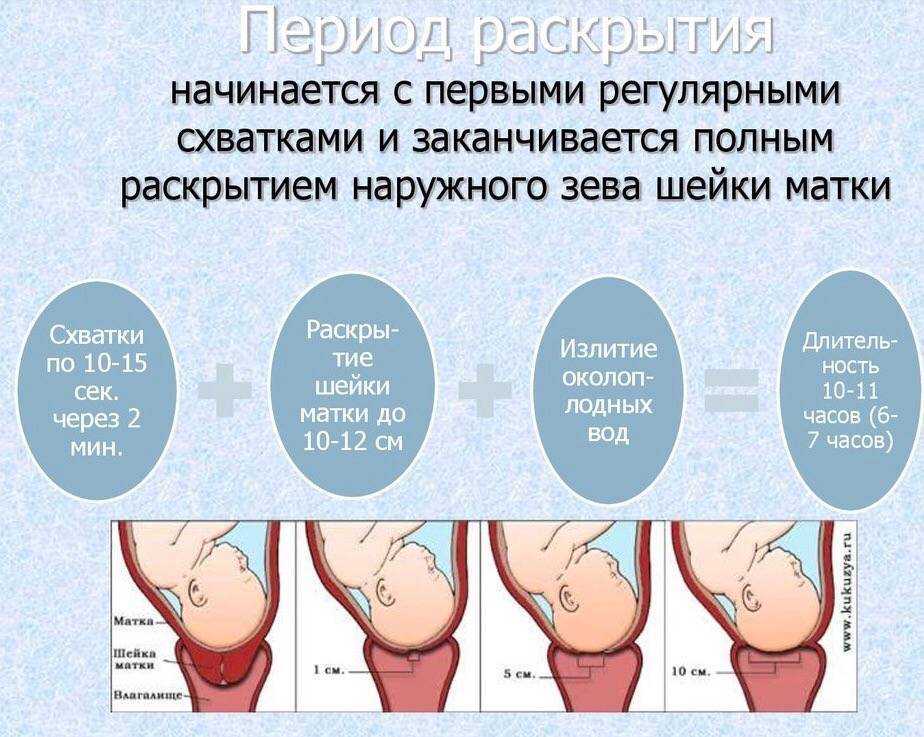
Каждые роды и роды разные, и каждая женщина по-разному переживает родовую боль. В рамках вашего плана родов вам нужно подумать о том, какое обезболивание вы хотите во время родов и родов.
Боль во время родов вызвана сокращением мышц матки и давлением на шейку матки. Эта боль может начинаться с ноющих ощущений и перерастать в сильные спазмы в животе, паху и спине. Некоторые женщины также испытывают боль в боках или бедрах.
Некоторые женщины также испытывают боль в боках или бедрах.
Какие у меня есть варианты?
Существует множество способов облегчения боли во время родов. К ним относятся немедицинские методы, а также различные виды лекарств. Важно знать свои варианты и обсудить их с вашим ведущим опекуном. Помните, что ваш выбор может измениться, когда начнутся роды. Хорошо иметь план, но также можно изменить его, если вам нужно. На то, как вы себя чувствуете во время родов, будут влиять многие факторы: размер и положение вашего ребенка, насколько хорошо протекают роды, насколько вы устали и насколько вы переносите боль.
Изображение предоставлено: Canva
Немедицинские методы
Многие немедикаментозные методы обезболивания используются во время родов. Было обнаружено, что они уменьшают боль или, по крайней мере, изменяют ее восприятие и помогают лучше справляться с родами. Некоторые из наиболее распространенных перечислены в таблице ниже.
| Обезболивающее средство | Описание |
| Дыхательные техники | Дыхательные техники могут помочь вам «оседлать волну» каждого сокращения путем отвлечения внимания. Медленное глубокое дыхание максимизирует количество кислорода, доступного вам и вашему ребенку, и также может успокоить вас обоих. Медленное глубокое дыхание максимизирует количество кислорода, доступного вам и вашему ребенку, и также может успокоить вас обоих. |
| Массаж/миримири | Массаж или сильное нажатие на нижнюю часть спины или плечи может облегчить боль. Не массируйте живот. Вы можете использовать свое любимое массажное масло. |
| Грелки или холодные компрессы | Они могут помочь вашему телу высвободить естественные обезболивающие, называемые эндорфинами. |
| Ходьба или смена положения | Некоторым женщинам помогает ходьба или смена положений между стоянием на коленях, сидением, стоянием и приседанием. Вы также можете опираться на стены, использовать швейцарский мяч или сидеть на стульях для ленивых мальчиков. |
| Методы релаксации | Методы релаксации, такие как музыка, йога или медитация, могут помочь уменьшить интенсивность боли. |
| Теплая ванна или душ | Это вариант на первом этапе родов. Теплая ванна поможет вам расслабиться и справиться со схватками. Принятие душа может помочь при любой боли в спине, которую вы можете испытывать. Принятие ванны или душа для облегчения боли во время родов — это не то же самое, что роды в воде. Теплая ванна поможет вам расслабиться и справиться со схватками. Принятие душа может помочь при любой боли в спине, которую вы можете испытывать. Принятие ванны или душа для облегчения боли во время родов — это не то же самое, что роды в воде. |
| Ароматерапия | Эфирные масла используются при массаже или нагревании над горелкой. Нет никаких доказательств того, что ароматерапия облегчает боль, но некоторые женщины находят ее приятной. Если вы думаете об использовании ароматерапии, убедитесь, что это разрешено в вашей больнице или родильном доме. |
| Акупунктура | Непонятно, как работает иглоукалывание. Нет никаких известных побочных эффектов для матери или ребенка. Иглоукалыванием должен заниматься только обученный человек. Не во всех больницах есть в штате терапевт по иглоукалыванию, поэтому вам, возможно, придется обсудить возможность найма собственного врача. |
| Чрескожная электрическая стимуляция нервов (ЧЭНС) | В этой технике нервы в нижней части спины стимулируются с помощью небольшого ручного устройства, называемого машиной TENS, которым вы управляете. ЧЭНС не имеет известных побочных эффектов для матери или ребенка, и многие женщины считают ее полезной либо отдельно, либо в сочетании с другими методами обезболивания. Тренажер TENS подходит не всем. Люди с кардиостимулятором не должны его использовать. Их нельзя использовать в душе или в воде. Они есть не во всех больницах и родильных домах. ЧЭНС не имеет известных побочных эффектов для матери или ребенка, и многие женщины считают ее полезной либо отдельно, либо в сочетании с другими методами обезболивания. Тренажер TENS подходит не всем. Люди с кардиостимулятором не должны его использовать. Их нельзя использовать в душе или в воде. Они есть не во всех больницах и родильных домах. |
Эпидуральное обезболивание при родах
Медицинские обезболивающие средства
К основным медикаментозным обезболивающим средствам при родах относятся закись азота (веселящий газ), обезболивающие инъекции (такие как петидин или морфин) и эпидуральная анестезия.
| Лекарства | Описание |
| Закись азота (также называемая веселящим газом или Entonox) |
|
| Инъекции от боли (петидин или морфин) |
|
| Эпидуральная анестезия |
|



