Содержание
Влияние антибиотиков на плод: мифы и реальность
Беременность — это время, когда женщина особенно внимательно относится к своему здоровью. Но что делать, если возникает необходимость в приеме антибиотиков? Этот вопрос вызывает массу споров и опасений. Давайте разберемся, как на самом деле обстоят дела с приемом антибиотиков во время беременности и какие риски существуют для плода.
Прежде всего, нужно понимать, что антибиотики — это не витамины, и их назначение должно быть строго обоснованным. Но и отказываться от них, когда они действительно необходимы, нельзя. Нелеченная инфекция может нанести куда больший вред развивающемуся малышу, чем правильно подобранный антибиотик.
Многие будущие мамы задаются вопросом: «Неужели антибиотики не навредят моему ребенку?» Ответ не так прост, как может показаться на первый взгляд. Да, некоторые антибиотики могут проникать через плацентарный барьер и воздействовать на плод. Но это не значит, что все они опасны.
Классификация антибиотиков по безопасности для беременных
Существует специальная классификация лекарственных средств по степени риска для плода, разработанная FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США). Согласно этой классификации, антибиотики делятся на несколько категорий:
- Категория A — безопасные препараты
- Категория B — относительно безопасные
- Категория C — потенциально опасные
- Категория D — опасные
- Категория X — абсолютно противопоказанные
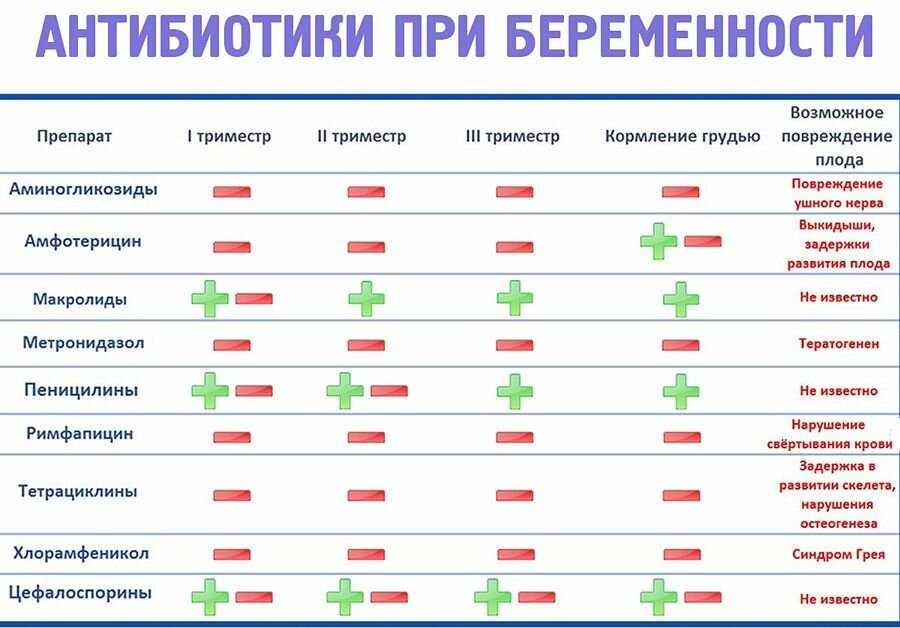
К счастью, многие часто используемые антибиотики относятся к категориям A и B. Например, пенициллины и цефалоспорины считаются относительно безопасными для применения во время беременности. Но это не значит, что их можно принимать бесконтрольно!
А вот тетрациклины и фторхинолоны относятся к категории D и могут вызывать серьезные нарушения развития плода. Их назначение во время беременности крайне нежелательно и возможно только в исключительных случаях, когда польза для матери превышает потенциальный риск для ребенка.

Мифы об антибиотиках во время беременности
Существует немало мифов о влиянии антибиотиков на беременность. Давайте разберем некоторые из них:
- Миф: Любые антибиотики опасны для плода. Реальность: Некоторые антибиотики безопасны при правильном применении.
- Миф: Антибиотики всегда вызывают врожденные пороки. Реальность: Риск врожденных пороков зависит от конкретного препарата и срока беременности.
- Миф: Если врач назначил антибиотики, значит, ситуация критическая. Реальность: Антибиотики могут назначаться и в профилактических целях.
Важно понимать, что каждый случай индивидуален. То, что подходит одной женщине, может быть противопоказано другой. Поэтому решение о назначении антибиотиков должен принимать только квалифицированный врач, учитывая все факторы риска и потенциальную пользу.
Как минимизировать риски при приеме антибиотиков?
Если вам все-таки назначили антибиотики во время беременности, не паникуйте. Вот несколько советов, которые помогут минимизировать возможные риски:
- Строго соблюдайте дозировку и курс лечения
- Не занимайтесь самолечением
- Сообщите врачу о любых побочных эффектах
- Принимайте пробиотики (после консультации с врачом)
- Следите за своим рационом
Помните, что беременность и антибиотики — это не всегда несовместимые понятия. При правильном подходе лечение может быть безопасным и эффективным. Главное — доверять своему врачу и не заниматься самолечением.
Альтернативы антибиотикам: миф или реальность?
Многие будущие мамы интересуются, есть ли альтернативы антибиотикам. И да, в некоторых случаях они действительно существуют. Например, при легких формах инфекций мочевыводящих путей иногда можно обойтись увеличением потребления жидкости и приемом клюквенного сока. Но не стоит переоценивать возможности народной медицины — в случае серьезной инфекции она может оказаться бессильной.
Интересный факт: некоторые исследования показывают, что мед обладает антибактериальными свойствами. Однако его эффективность несравнима с современными антибиотиками, и полностью заменить их он не может.

Будущее антибиотикотерапии во время беременности
Наука не стоит на месте, и ученые постоянно работают над созданием новых, более безопасных антибиотиков. Возможно, в будущем появятся препараты, которые будут эффективно бороться с инфекциями, не оказывая при этом никакого негативного влияния на плод. Но пока таких «идеальных» антибиотиков нет, нам приходится балансировать между необходимостью лечения и потенциальными рисками.
В заключение хочется сказать: не бойтесь антибиотиков, но и не относитесь к ним легкомысленно. Беременность и антибиотики могут сосуществовать, если подходить к вопросу грамотно и ответственно. Ваше здоровье и здоровье вашего будущего малыша — это то, что действительно важно. Поэтому не стесняйтесь задавать вопросы своему врачу и всегда следуйте его рекомендациям.
Безопасные антибиотики при беременности: список разрешенных препаратов
Когда речь заходит о беременности и антибиотиках, многие будущие мамы испытывают настоящий страх. И неудивительно — ведь эти мощные лекарства способны не только победить инфекцию, но и потенциально навредить малышу. Но что если инфекция настолько серьезна, что без антибиотиков не обойтись? Как быть в такой ситуации?
Прежде всего, нужно понимать, что не все антибиотики одинаково опасны для плода. Некоторые из них считаются относительно безопасными и могут применяться во время беременности при строгом контроле врача. Давайте разберемся, какие же антибиотики входят в этот «золотой список».
Пенициллины: старые друзья на страже здоровья
Пенициллины — это, пожалуй, самые известные антибиотики. Их история началась еще в 1928 году, когда Александр Флеминг случайно обнаружил плесень, убивающую бактерии. С тех пор прошло почти столетие, а пенициллины все еще в строю. И что самое приятное — они считаются одними из самых безопасных антибиотиков для беременных.
К группе пенициллинов относятся такие препараты, как:
- Амоксициллин
- Ампициллин
- Бензилпенициллин
Эти антибиотики относятся к категории B по классификации FDA, что означает их относительную безопасность при беременности. Они хорошо изучены и редко вызывают серьезные побочные эффекты у плода. Однако это не значит, что их можно принимать бесконтрольно — дозировку и длительность курса должен определять только врач.
Цефалоспорины: новое поколение безопасности
Цефалоспорины — это еще одна группа антибиотиков, которые считаются относительно безопасными при беременности. Они также относятся к категории B по классификации FDA. Цефалоспорины эффективны против многих бактериальных инфекций и часто назначаются беременным женщинам при различных заболеваниях.
К разрешенным при беременности цефалоспоринам относятся:
- Цефазолин
- Цефуроксим
- Цефтриаксон
Интересный факт: цефалоспорины были впервые выделены из плесневых грибов, найденных в сточных водах на Сардинии. Кто бы мог подумать, что такое неприглядное начало приведет к созданию одних из самых безопасных антибиотиков для беременных?
Макролиды: мягкая сила против инфекций
Макролиды — это группа антибиотиков, которые также часто назначаются беременным женщинам. Они эффективны против многих бактериальных инфекций и обычно хорошо переносятся. Однако не все макролиды одинаково безопасны при беременности.
К разрешенным макролидам относятся:
- Эритромицин
- Азитромицин
А вот кларитромицин лучше избегать во время беременности, так как он может увеличивать риск выкидыша.
Макролиды работают, как умелые шпионы — они проникают в бактериальную клетку и нарушают синтез белка, необходимого для ее жизнедеятельности. При этом они практически не затрагивают клетки человека, что делает их относительно безопасными для будущей мамы и малыша.
Нитрофураны: старая гвардия на новый лад
Нитрофураны — это группа синтетических антибактериальных препаратов, которые используются уже много десятилетий. Они особенно эффективны при инфекциях мочевыводящих путей, которые, к сожалению, нередко встречаются у беременных женщин.
К разрешенным нитрофуранам относится:
- Нитрофурантоин
Нитрофурантоин считается безопасным на протяжении большей части беременности, но его лучше избегать в последние недели перед родами и во время кормления грудью. Почему? Дело в том, что этот препарат может вызывать гемолитическую анемию у новорожденных с дефицитом фермента глюкозо-6-фосфатдегидрогеназы.

Метронидазол: борец с анаэробами
Метронидазол — это антибиотик, который эффективен против анаэробных бактерий и некоторых простейших. Он часто используется для лечения бактериального вагиноза и трихомониаза у беременных женщин.
Хотя метронидазол относится к категории B по классификации FDA, его применение во время беременности вызывает некоторые споры. Некоторые исследования показывают, что он может увеличивать риск преждевременных родов. Поэтому его назначают только в случаях, когда польза от лечения превышает потенциальные риски.
Фосфомицин: одноразовый боец
Фосфомицин — это антибиотик, который часто используется для лечения неосложненных инфекций мочевыводящих путей у беременных женщин. Его главное преимущество — однократный прием. Достаточно всего одной дозы, чтобы справиться с инфекцией.
Фосфомицин считается безопасным при беременности и относится к категории B по классификации FDA. Он редко вызывает побочные эффекты и не накапливается в организме, что делает его отличным выбором для будущих мам.
Индивидуальный подход: ключ к безопасности
Несмотря на то, что все вышеперечисленные антибиотики считаются относительно безопасными при беременности, важно помнить, что каждая ситуация уникальна. То, что подходит одной женщине, может быть противопоказано другой. Поэтому решение о назначении антибиотиков должен принимать только квалифицированный врач, учитывая все факторы:
- Срок беременности
- Тяжесть инфекции
- Индивидуальные особенности организма
- Возможные аллергические реакции
Кроме того, даже самые безопасные антибиотики могут вызывать побочные эффекты. Поэтому во время лечения важно внимательно следить за своим состоянием и немедленно сообщать врачу о любых изменениях.
Мифы и реальность: развенчиваем страхи
Вокруг темы «беременность и антибиотики» ходит много мифов. Давайте развенчаем некоторые из них:
- Миф: Все антибиотики вызывают врожденные пороки. Реальность: Большинство разрешенных при беременности антибиотиков не увеличивают риск врожденных пороков.
- Миф: Антибиотики всегда вредят микрофлоре кишечника плода. Реальность: Хотя антибиотики действительно могут влиять на микрофлору, этот эффект обычно временный и обратимый.
- Миф: Если принимать антибиотики во время беременности, ребенок будет часто болеть. Реальность: Нет научных доказательств, подтверждающих эту теорию.
Помните, что нелеченная инфекция может нанести гораздо больший вред плоду, чем правильно подобранный антибиотик. Поэтому не стоит бояться лечения — стоит бояться самолечения и игнорирования проблем со здоровьем.

В конце концов, беременность и антибиотики — это не приговор, а ситуация, требующая грамотного подхода и тщательного контроля. С правильно подобранным лечением и под наблюдением квалифицированного врача вы сможете справиться с инфекцией и сохранить здоровье своего будущего малыша. Главное — не паниковать и доверять специалистам. Ведь ваше здоровье и здоровье вашего ребенка — это самое ценное, что у вас есть.
Риски самолечения: почему нельзя принимать антибиотики без назначения врача
Беременность — это особое состояние, когда женщина несет ответственность не только за себя, но и за своего будущего ребенка. Каждое решение, каждый шаг может иметь далеко идущие последствия. И когда речь заходит о лечении, особенно об использовании антибиотиков, ставки становятся невероятно высокими. Так почему же самолечение антибиотиками во время беременности — это настоящая русская рулетка?
Представьте себе, что ваш организм — это сложнейший механизм, а беременность добавляет к нему еще один, не менее сложный. И вот вы, без инструкции и специальных знаний, пытаетесь починить этот механизм с помощью мощного инструмента — антибиотиков. Звучит рискованно, не так ли? Именно поэтому беременность и антибиотики должны быть под строгим контролем специалиста.
Антибиотики: мощное оружие с двойным лезвием
Антибиотики — это не витамины, а мощные лекарственные препараты, способные как спасти жизнь, так и нанести серьезный вред. Они не различают «своих» и «чужих», уничтожая как вредные, так и полезные бактерии. При беременности этот эффект может иметь особенно серьезные последствия.
Какие риски несет бесконтрольный прием антибиотиков при беременности?
- Нарушение формирования органов плода
- Развитие резистентности к антибиотикам
- Аллергические реакции
- Нарушение микрофлоры кишечника матери и ребенка
- Повышенный риск развития астмы и аллергии у ребенка в будущем
Каждый из этих рисков — это не просто строчка в списке, а потенциальная угроза здоровью и даже жизни. Вы же не хотите играть в «русскую рулетку» со здоровьем своего малыша?
Резистентность: невидимый враг
Одна из самых серьезных проблем, связанных с неправильным использованием антибиотиков — это развитие антибиотикорезистентности. Что это такое? Представьте, что вы тренируете армию бактерий, делая их невосприимчивыми к оружию, которое должно их уничтожать. Звучит как сюжет фантастического фильма? К сожалению, это реальность.
При неправильном использовании антибиотиков (например, при слишком коротком курсе или неправильной дозировке) выживают самые стойкие бактерии. Они размножаются и передают свою устойчивость потомству. В результате мы получаем «супербактерии», против которых бессильны даже самые мощные антибиотики.
Для беременной женщины и ее будущего ребенка это особенно опасно. Представьте ситуацию: возникла серьезная инфекция, требующая лечения антибиотиками, но из-за предыдущего неправильного использования эти антибиотики уже не работают. Страшный сценарий, не правда ли?
Аллергические реакции: непредсказуемый фактор
Аллергия на антибиотики — это не просто неприятность, а потенциально опасное для жизни состояние. При беременности риск аллергических реакций возрастает, а их последствия могут быть более серьезными.
Как проявляется аллергия на антибиотики?
- Кожная сыпь
- Зуд
- Отек Квинке
- Анафилактический шок
Последний пункт особенно страшен — анафилактический шок может привести к смерти за считанные минуты. И если вы принимаете антибиотик без наблюдения врача, кто окажет вам помощь в случае такой реакции?
Микрофлора: хрупкий баланс
Наш организм — это не просто набор органов и тканей. Это сложнейшая экосистема, в которой живут триллионы бактерий. Многие из них не просто безвредны, а жизненно необходимы. Антибиотики, особенно широкого спектра действия, могут нарушить этот хрупкий баланс.
Что происходит при нарушении микрофлоры во время беременности?
- Повышается риск развития грибковых инфекций
- Может нарушиться усвоение питательных веществ
- Повышается риск преждевременных родов
- Возможно развитие диареи, что может привести к обезвоживанию
Кроме того, нарушение микрофлоры матери может повлиять на формирование микрофлоры ребенка. А это, в свою очередь, может привести к проблемам со здоровьем в будущем, включая повышенный риск аллергии и астмы.

Токсическое воздействие: невидимая угроза
Некоторые антибиотики могут оказывать токсическое воздействие на организм матери и плода. Это особенно опасно на ранних сроках беременности, когда происходит формирование органов и систем будущего ребенка.
Какие органы и системы могут пострадать от токсического воздействия антибиотиков?
- Печень
- Почки
- Органы слуха
- Нервная система
Например, аминогликозиды (стрептомицин, гентамицин) могут вызывать нарушения слуха у плода. Тетрациклины могут нарушать формирование костной ткани и зубов. А фторхинолоны способны повреждать хрящевую ткань.
Маскировка симптомов: опасная игра в прятки
Самолечение антибиотиками может привести к маскировке симптомов серьезных заболеваний. Представьте, что у вас высокая температура. Вы принимаете антибиотик, температура снижается, и вы думаете, что все в порядке. А на самом деле у вас, например, вирусная инфекция, против которой антибиотик бессилен, но которая требует совершенно другого лечения.
Особенно опасно это при беременности, когда некоторые инфекции могут протекать атипично или с минимальными симптомами. Маскируя эти симптомы самостоятельным приемом антибиотиков, вы рискуете пропустить серьезное заболевание, которое может угрожать вашему здоровью и здоровью будущего ребенка.
Взаимодействие с другими лекарствами: опасный коктейль
Антибиотики могут вступать во взаимодействие с другими лекарствами, которые вы принимаете. При беременности это особенно опасно, так как многие женщины принимают витамины, минералы и другие препараты для поддержки здоровья.
Какие взаимодействия могут быть опасны?
- Антибиотики могут снижать эффективность оральных контрацептивов
- Некоторые антибиотики усиливают действие антикоагулянтов, что может привести к кровотечениям
- Антибиотики могут влиять на усвоение некоторых витаминов и минералов
Только врач может учесть все эти факторы и назначить безопасную комбинацию препаратов.
Альтернативы антибиотикам: миф или реальность?
Многие беременные женщины, опасаясь вреда от антибиотиков, ищут альтернативные методы лечения. Но насколько они эффективны и безопасны?

Некоторые народные средства действительно могут помочь при легких формах инфекций. Например, клюквенный сок может быть полезен при инфекциях мочевыводящих путей. Прополис обладает антибактериальными свойствами. Но! Эти средства не могут заменить антибиотики при серьезных инфекциях.
Более того, даже натуральные средства могут быть опасны при беременности. Например, некоторые травяные чаи могут вызывать сокращения матки. Поэтому любое лечение, даже народными средствами, должно быть согласовано с врачом.
Когда антибиотики необходимы?
Несмотря на все риски, бывают ситуации, когда прием антибиотиков при беременности не просто оправдан, а жизненно необходим. Какие это ситуации?
- Пневмония
- Пиелонефрит
- Сепсис
- Некоторые инфекции, передающиеся половым путем
- Листериоз
В этих случаях риск от неназначения антибиотиков значительно превышает потенциальный вред от их приема. Но опять же, только врач может определить необходимость антибиотикотерапии и назначить правильный препарат в нужной дозировке.
Беременность и антибиотики — это сложная тема, требующая индивидуального подхода в каждом конкретном случае. Самолечение в этой ситуации — непозволительная роскошь, цена которой может быть слишком высока. Помните, что ваше здоровье и здоровье вашего будущего ребенка — это самое ценное, что у вас есть. Не рискуйте им, доверьтесь профессионалам.
Альтернативные методы лечения: природные антибиотики для беременных
Беременность — это время, когда каждая женщина становится настоящим детективом в мире здоровья. Мы scrutinize каждую таблетку, каждый продукт, каждый совет. И когда речь заходит об антибиотиках, тревога зашкаливает. Но что, если я скажу вам, что природа припасла для нас свой арсенал антибактериальных средств? Да-да, природные антибиотики существуют, и они могут стать настоящим спасением для будущих мам.
Но прежде чем мы нырнем в этот захватывающий мир природных лекарств, давайте уясним одну важную вещь: беременность и антибиотики — это тема, требующая особой осторожности. Даже самые безобидные на первый взгляд средства могут таить в себе опасность. Поэтому, прежде чем экспериментировать с любыми методами лечения, обязательно проконсультируйтесь с вашим врачом. Ваше здоровье и здоровье малыша — это не та сфера, где стоит играть в русскую рулетку.

Чеснок: вампиры боятся не зря
Начнем наше путешествие в мир природных антибиотиков с, пожалуй, самого известного из них — чеснока. Этот ароматный овощ не просто придает пикантность нашим блюдам, но и обладает мощными антибактериальными свойствами. Всё дело в аллицине — соединении, которое образуется при измельчении чеснока. Аллицин способен бороться с широким спектром бактерий, грибков и даже вирусов.
Но как же использовать чеснок во время беременности? Вот несколько способов:
- Добавляйте свежий измельченный чеснок в салаты или основные блюда
- Готовьте чесночный чай (1-2 зубчика на чашку горячей воды)
- Используйте чесночное масло для приготовления пищи
Однако помните, что чеснок может вызывать изжогу и газообразование, особенно в последнем триместре. Поэтому начинайте с малых доз и следите за реакцией организма.
Мёд: сладкое лекарство
Кто бы мог подумать, что это сладкое лакомство может быть настоящим антибиотиком? Но это так! Мёд, особенно манука, обладает мощными антибактериальными свойствами. Он содержит перекись водорода, которая убивает бактерии, а также особые ферменты, усиливающие этот эффект.
Как использовать мёд в качестве природного антибиотика?
- Добавляйте ложку мёда в теплую воду или травяной чай
- Используйте мёд вместо сахара в выпечке
- При простуде можно есть мёд с лимоном
Но не забывайте, что мёд — это всё-таки сахар. Если у вас есть склонность к диабету или вы набираете лишний вес во время беременности, будьте осторожны с дозировкой.
Прополис: пчелиный антибиотик
Продолжая тему продуктов пчеловодства, нельзя не упомянуть прополис. Этот удивительный продукт, который пчёлы используют для защиты своего улья от инфекций, может стать настоящим спасением и для человека. Прополис содержит более 300 соединений, многие из которых обладают антибактериальными, противовирусными и противогрибковыми свойствами.
Как использовать прополис во время беременности?
- Прополисная настойка (но без алкоголя!)
- Прополисные таблетки или капсулы
- Прополисный мёд
Однако будьте осторожны: прополис может вызывать аллергические реакции. Перед использованием обязательно проконсультируйтесь с врачом и проведите тест на аллергию.

Эхинацея: иммунный бустер
Эхинацея — это не просто красивый цветок, это настоящая иммунная бомба. Хотя она не является антибиотиком в прямом смысле этого слова, эхинацея способна усиливать иммунный ответ организма, помогая ему самостоятельно бороться с инфекциями.
Как использовать эхинацею?
- Чай из эхинацеи
- Экстракт эхинацеи
- Таблетки или капсулы с эхинацеей
Но помните: эхинацея может стимулировать иммунную систему, что не всегда полезно при беременности. Поэтому перед её использованием обязательно посоветуйтесь с врачом.
Куркума: золотой антибиотик
Куркума — это не просто специя, которая придаёт карри его характерный цвет. Это мощный природный антибиотик и противовоспалительное средство. Активное вещество куркумы — куркумин — обладает широким спектром антибактериального действия.
Как использовать куркуму во время беременности?
- Добавляйте в блюда (особенно хорошо сочетается с чёрным перцем, который усиливает усвоение куркумина)
- Готовьте «золотое молоко» — напиток из молока с куркумой и мёдом
- Используйте куркуму в смузи
Однако не переусердствуйте: в больших количествах куркума может стимулировать сокращения матки. Поэтому, как всегда, консультация с врачом обязательна.
Клюква: ягода против инфекций мочевыводящих путей
Беременность и инфекции мочевыводящих путей, к сожалению, часто идут рука об руку. И вот тут-то на сцену выходит клюква — настоящий природный антибиотик для мочевыводящей системы. Клюква содержит проантоцианидины — вещества, которые препятствуют прикреплению бактерий к стенкам мочевого пузыря.
Как использовать клюкву?
- Пейте клюквенный сок (но без добавления сахара!)
- Добавляйте свежую или сушёную клюкву в салаты и выпечку
- Используйте клюквенные таблетки или капсулы (по рекомендации врача)
Клюква считается безопасной при беременности, но всё же не стоит злоупотреблять — она может усиливать изжогу.
Кокосовое масло: тропический защитник
Кокосовое масло — это не просто модный продукт для красоты. Оно обладает мощными антибактериальными свойствами благодаря содержанию лауриновой кислоты. Эта кислота способна уничтожать широкий спектр бактерий, вирусов и грибков.

Как использовать кокосовое масло?
- Добавляйте в смузи или используйте для приготовления пищи
- Используйте как заменитель сливочного масла в выпечке
- Можно использовать наружно для ухода за кожей
Кокосовое масло считается безопасным при беременности, но помните, что это всё-таки жир. Если у вас есть проблемы с набором веса, используйте его умеренно.
Орегано: не просто приправа
Орегано — это не только вкусная приправа к пицце. Это ещё и мощный природный антибиотик. Масло орегано содержит карвакрол и тимол — соединения с сильными антибактериальными свойствами.
Как использовать орегано?
- Добавляйте сушёный орегано в блюда
- Заваривайте чай из свежих или сушёных листьев орегано
- Используйте масло орегано (но только после консультации с врачом!)
Будьте осторожны: масло орегано очень концентрированное и может вызывать раздражение. Его нельзя использовать в чистом виде.
Заключительные мысли
Природные антибиотики могут стать отличным дополнением к вашей стратегии поддержания здоровья во время беременности. Они могут помочь в профилактике и лечении легких инфекций, укреплении иммунитета. Однако помните, что «природный» не всегда означает «безопасный». Беременность и антибиотики, даже природные, — это тема, требующая особой осторожности и внимания.
Всегда консультируйтесь с вашим врачом перед использованием любых новых средств. Ваш доктор сможет оценить потенциальные риски и пользу, учитывая ваше индивидуальное состояние здоровья и особенности течения беременности.
И помните: природные антибиотики не могут заменить традиционное лечение при серьезных инфекциях. Если врач назначил вам курс антибиотиков, не пытайтесь заменить их народными средствами без консультации. Ваше здоровье и здоровье вашего будущего малыша — это самое ценное, что у вас есть. Берегите его!
Побочные эффекты: как минимизировать негативное воздействие антибиотиков
Беременность и антибиотики — это как прогулка по минному полю. С одной стороны, инфекции могут быть опасны для малыша, с другой — лекарства тоже несут свои риски. Как же найти золотую середину? Давайте разберемся, какие побочные эффекты могут возникнуть и как их минимизировать, чтобы и волки были сыты, и овцы целы.

Прежде всего, нужно понимать, что антибиотики — это не витаминки. Это мощное оружие против бактерий, которое, к сожалению, не всегда различает «своих» и «чужих». Поэтому побочные эффекты — это не исключение, а скорее правило. Но не стоит паниковать раньше времени. Большинство побочных эффектов можно предотвратить или хотя бы смягчить.
Дисбактериоз: когда «хорошие» бактерии страдают
Одним из самых распространенных побочных эффектов антибиотиков является дисбактериоз. Представьте, что ваш кишечник — это густонаселенный город. Антибиотики действуют как бомбардировка, уничтожая не только «плохих парней», но и мирных жителей. В результате баланс нарушается, и на этом фоне могут развиться различные проблемы — от диареи до молочницы.
Как же минимизировать этот эффект?
- Принимайте пробиотики. Это как отправить «подкрепление» для хороших бактерий.
- Ешьте ферментированные продукты: йогурт, кефир, квашеную капусту.
- Не забывайте о пребиотиках — пище для полезных бактерий. Это фрукты, овощи, цельнозерновые продукты.
Важно помнить, что пробиотики нужно принимать отдельно от антибиотиков, чтобы они не «встретились» в желудке. Обычно рекомендуется интервал в 2-3 часа.
Аллергические реакции: когда иммунитет бьет тревогу
Аллергия на антибиотики — это не шутки, особенно во время беременности. Это может быть как легкая сыпь, так и серьезный анафилактический шок. Как же снизить риск?
- Сообщите врачу о всех известных вам аллергиях, даже если они не связаны с лекарствами.
- Начните прием с небольшой дозы и следите за реакцией организма.
- Если появилась сыпь, зуд или другие необычные симптомы — немедленно свяжитесь с врачом.
Помните, что аллергия может развиться даже на препарат, который вы раньше переносили хорошо. Беременность меняет наш организм, и реакции могут быть непредсказуемыми.
Токсическое воздействие на печень: когда фильтр не справляется
Некоторые антибиотики могут оказывать токсическое воздействие на печень. А ведь печень во время беременности и так работает за двоих! Как же защитить этот важный орган?

- Пейте больше воды. Это поможет печени быстрее выводить токсины.
- Избегайте алкоголя и жирной пищи во время приема антибиотиков (впрочем, алкоголь при беременности под запретом в любом случае).
- Обсудите с врачом возможность приема гепатопротекторов.
Если вы заметили пожелтение кожи или белков глаз, темную мочу или светлый стул — немедленно обратитесь к врачу. Это могут быть признаки поражения печени.
Нефротоксичность: когда почки под ударом
Некоторые антибиотики могут оказывать негативное влияние на почки. А ведь во время беременности нагрузка на почки и так возрастает. Как же защитить эти важные органы?
- Пейте достаточно воды. Это поможет почкам лучше фильтровать кровь и выводить токсины.
- Следите за дозировкой. Некоторые антибиотики требуют корректировки дозы при нарушении функции почек.
- Регулярно сдавайте анализы мочи и крови для контроля функции почек.
Если вы заметили отеки, изменение цвета или количества мочи — сообщите об этом врачу. Это могут быть признаки нарушения работы почек.
Фотосенсибилизация: когда солнце становится врагом
Некоторые антибиотики могут повышать чувствительность кожи к солнечному свету. Это может привести к сильным ожогам даже при непродолжительном пребывании на солнце. Как же защититься?
- Избегайте прямых солнечных лучей во время приема антибиотиков.
- Используйте солнцезащитный крем с высоким SPF.
- Носите закрытую одежду и широкополую шляпу, если нужно выйти на улицу.
Помните, что эффект фотосенсибилизации может сохраняться еще несколько дней после окончания курса антибиотиков.
Влияние на плод: когда риски нужно взвешивать особенно тщательно
Беременность и антибиотики — это всегда баланс между необходимостью лечения и потенциальными рисками для плода. Некоторые антибиотики могут оказывать негативное влияние на развитие малыша. Как же минимизировать эти риски?
- Выбирайте антибиотики, которые считаются безопасными при беременности (категории A и B по классификации FDA).
- Принимайте антибиотики только по назначению врача и строго следуйте инструкции.
- Проходите регулярные УЗИ для контроля развития плода.
Помните, что многие инфекции сами по себе могут быть опасны для плода, поэтому иногда прием антибиотиков — это меньшее из зол.
Резистентность: когда бактерии учатся защищаться
Резистентность к антибиотикам — это глобальная проблема, и беременные женщины не исключение. Как же предотвратить развитие устойчивости бактерий?
- Не прерывайте курс антибиотиков раньше времени, даже если чувствуете себя лучше.
- Не принимайте антибиотики без назначения врача.
- Не используйте антибиотики для лечения вирусных инфекций — они просто не работают против вирусов.
Помните, что развитие резистентности может сделать лечение будущих инфекций более сложным и опасным.
Взаимодействие с другими лекарствами: когда 1+1 не равно 2
Антибиотики могут взаимодействовать с другими лекарствами, которые вы принимаете. Это может привести как к снижению эффективности лечения, так и к усилению побочных эффектов. Как же избежать этих проблем?
- Сообщите врачу обо всех лекарствах и добавках, которые вы принимаете.
- Не начинайте прием новых препаратов во время курса антибиотиков без консультации с врачом.
- Соблюдайте временной интервал между приемом антибиотиков и других лекарств, если это рекомендовано.
Особенно важно помнить о взаимодействии антибиотиков с оральными контрацептивами — их эффективность может снижаться.
Психологический аспект: когда тревога усиливает побочные эффекты
Не стоит забывать и о психологическом аспекте. Стресс и тревога могут усиливать побочные эффекты и даже провоцировать новые симптомы. Как же сохранить спокойствие?
- Получите полную информацию о назначенном лечении от врача.
- Практикуйте техники релаксации: дыхательные упражнения, медитация.
- Не забывайте о поддержке близких — расскажите им о своих переживаниях.
Помните, что большинство побочных эффектов антибиотиков временные и проходят после окончания курса лечения.
В заключение хочется сказать: беременность и антибиотики — это сложная, но решаемая задача. Главное — не заниматься самолечением, внимательно следить за своим состоянием и всегда быть на связи с врачом. Ваше здоровье и здоровье вашего будущего малыша стоит этих усилий. Будьте здоровы!
Триместры и антибиотикотерапия: особенности назначения на разных сроках
Беременность — удивительное время в жизни женщины. Но что делать, если вдруг подкрадывается инфекция? Можно ли принимать антибиотики? Этот вопрос заставляет задуматься многих будущих мам. Давайте разберемся в тонкостях применения антибиотиков во время беременности и развеем мифы, окружающие эту тему.
Начнем с того, что антибиотики — это не всегда зло. Иногда они просто необходимы для здоровья мамы и малыша. Но как же быть с рисками? Ведь любое лекарство может повлиять на развитие плода. Тут-то и начинается самое интересное!
Представьте себе, что ваш организм — это крепость, а растущий малыш — драгоценное сокровище внутри. Антибиотики в этом случае — это отряд специального назначения, который нужно отправить на борьбу с вражескими микробами. Но как сделать так, чтобы этот отряд не навредил сокровищу?
Первый триместр: время особой осторожности
В первые три месяца беременности происходит закладка всех органов и систем малыша. Это критический период, когда любое вмешательство может иметь серьезные последствия. Поэтому врачи стараются избегать назначения антибиотиков в этот период, если только нет угрозы жизни матери.
Но что если инфекция все-таки атакует? В таких случаях врачи выбирают препараты с минимальным риском для плода. Например, пенициллины и цефалоспорины считаются относительно безопасными. Они как опытные разведчики — проникают к врагу, но не трогают мирных жителей.
Второй триместр: золотая середина
К середине беременности основные органы малыша уже сформированы, и риск врожденных пороков снижается. Это время, когда врачи могут быть немного смелее в назначении антибиотиков, если они действительно необходимы.
Но не думайте, что это зеленый свет для бесконтрольного приема лекарств! Каждое назначение все еще тщательно взвешивается. Врачи как опытные стратеги разрабатывают план лечения, учитывая все возможные риски и выгоды.
Третий триместр: финишная прямая
В последние месяцы беременности организм мамы работает на пределе возможностей. Любая инфекция может стать серьезной угрозой для здоровья и малыша, и мамы. Поэтому в этот период врачи более охотно назначают антибиотики, если есть показания.
Но даже на этом этапе выбор препарата — это целое искусство. Нужно учесть не только безопасность для плода, но и возможное влияние на роды. Некоторые антибиотики могут повлиять на сократительную способность матки или вызвать аллергическую реакцию у новорожденного.
Какие антибиотики считаются наиболее безопасными?
- Пенициллины (амоксициллин, ампициллин)
- Цефалоспорины (цефалексин, цефуроксим)
- Эритромицин
- Азитромицин
Эти препараты прошли проверку временем и считаются относительно безопасными для применения во время беременности. Но помните, что даже они должны назначаться только врачом и по строгим показаниям!
А что насчет запрещенных препаратов?
Есть антибиотики, которые категорически противопоказаны во время беременности. Это как минное поле, на которое лучше не заходить. К ним относятся:
- Тетрациклины (могут вызвать нарушение развития костей и зубов у плода)
- Фторхинолоны (риск поражения хрящевой ткани)
- Аминогликозиды (потенциально ототоксичны)
Использование этих препаратов возможно только в исключительных случаях, когда польза для матери значительно превышает риск для плода.
Мифы и реальность
Существует множество мифов о беременности и антибиотиках. Давайте развеем некоторые из них:
- Миф: Любые антибиотики опасны для плода. Реальность: Некоторые антибиотики безопасны и могут спасти жизнь матери и ребенка.
- Миф: Если принимать антибиотики, ребенок родится слабым и болезненным. Реальность: Правильно подобранный курс антибиотиков не влияет на общее здоровье будущего ребенка.
- Миф: Антибиотики вызывают выкидыш. Реальность: Нет научных доказательств, что разрешенные при беременности антибиотики повышают риск выкидыша.
Как свести риски к минимуму?
Если вам все-таки назначили антибиотики, не паникуйте! Вот несколько советов, которые помогут сделать лечение максимально безопасным:
- Строго следуйте назначениям врача. Не увеличивайте и не уменьшайте дозу самостоятельно.
- Принимайте пробиотики. Они помогут сохранить полезную микрофлору кишечника.
- Пейте больше воды. Это поможет вывести продукты распада антибиотиков из организма.
- Следите за своим самочувствием. При любых необычных симптомах сразу обращайтесь к врачу.
Помните, что современная медицина не стоит на месте. Ученые постоянно исследуют влияние различных препаратов на течение беременности. Например, недавнее исследование, опубликованное в журнале «Obstetrics & Gynecology», показало, что кратковременный прием некоторых антибиотиков во втором триместре не повышает риск преждевременных родов или низкого веса при рождении.
Беременность и антибиотики — это не всегда несовместимые понятия. Главное — доверять своему врачу и не заниматься самолечением. Ведь здоровье будущей мамы и малыша — это самое ценное, что у нас есть. Берегите себя и будьте здоровы!
Восстановление микрофлоры: правила приема пробиотиков после курса антибиотиков
Когда речь заходит о беременности и антибиотиках, многие будущие мамы задаются вопросом: «А что дальше?» И правда, после курса лечения организм нуждается в особой заботе. Представьте, что ваш кишечник — это уютный садик, где живут миллиарды полезных бактерий. Антибиотики, словно ураган, проносятся по этому саду, оставляя после себя пустоши. Как же восстановить этот микромир?
Тут на сцену выходят пробиотики — настоящие герои-садовники! Но как их правильно использовать, чтобы не навредить себе и малышу? Давайте разберемся по порядку.
Что такое пробиотики и зачем они нужны?
Пробиотики — это живые микроорганизмы, которые приносят пользу нашему здоровью, когда мы их употребляем в достаточном количестве. Звучит немного пугающе, не так ли? Но на самом деле это наши крошечные друзья, которые помогают пищеварению, укрепляют иммунитет и даже влияют на наше настроение!
После курса антибиотиков пробиотики играют роль «ремонтной бригады». Они заселяют опустевшие ниши кишечника, не давая вредным бактериям захватить территорию. Это особенно важно для беременных женщин, ведь здоровая микрофлора мамы — залог здоровья будущего малыша.
Когда начинать прием пробиотиков?
Вот тут-то и начинается самое интересное! Многие думают, что нужно дождаться окончания курса антибиотиков и только потом браться за восстановление микрофлоры. Но современные исследования говорят об обратном!
Оказывается, пробиотики можно и нужно начинать принимать уже во время курса антибиотиков. Это как отправлять подкрепление на поле боя, не дожидаясь окончания сражения. Главное правило — соблюдать временной интервал между приемом антибиотика и пробиотика. Обычно рекомендуется промежуток в 2-3 часа.
Какие пробиотики выбрать?
Вот тут начинается настоящий квест для будущей мамы. Выбор пробиотиков сегодня огромен, глаза разбегаются! Но не все то золото, что блестит. При выборе пробиотика для беременных нужно учитывать несколько важных факторов:
- Безопасность штаммов для беременных
- Устойчивость бактерий к действию желудочного сока
- Способность колонизировать кишечник
- Отсутствие аллергенных компонентов в составе
Наиболее изученными и безопасными считаются штаммы Lactobacillus и Bifidobacterium. Они как опытные альпинисты — легко прикрепляются к стенкам кишечника и быстро там обживаются.
Сколько времени принимать пробиотики?
А вот тут начинается самое интересное! Длительность приема пробиотиков — это не просто вопрос времени, это целая стратегия. Представьте, что вы восстанавливаете древний город. Сколько времени это займет? День? Неделю? Месяц?
В среднем, курс приема пробиотиков после антибиотиков составляет от 2 недель до месяца. Но! Каждый случай индивидуален. Некоторым будущим мамам может потребоваться более длительный прием. Как понять, что микрофлора восстановилась? Вот несколько признаков:
- Нормализация стула
- Уменьшение вздутия и газообразования
- Улучшение общего самочувствия
- Исчезновение дискомфорта в животе
Но не спешите самостоятельно прекращать прием пробиотиков. Всегда консультируйтесь с вашим врачом — он как опытный полководец, знает, когда пора свернуть лагерь.
Пробиотики в продуктах: миф или реальность?
А теперь давайте поговорим о еде! Ведь пробиотики — это не только таблетки и капсулы. Природа щедро наделила некоторые продукты полезными бактериями. Но могут ли они заменить аптечные пробиотики?
Кефир, йогурт, квашеная капуста — все эти продукты содержат живые бактерии. Но! Их количество и разнообразие не всегда достаточно для полноценного восстановления микрофлоры после антибиотиков. Представьте, что вы пытаетесь заселить целый город жителями одной деревни. Маловато будет, правда?
Тем не менее, включение этих продуктов в рацион беременной женщины очень полезно. Они как дополнительные строительные бригады — помогают основным «работникам» (аптечным пробиотикам) быстрее справиться с задачей.
Возможные побочные эффекты: чего опасаться?
Казалось бы, пробиотики — это же хорошо, какие тут могут быть побочные эффекты? Но не все так просто в микромире нашего кишечника. Иногда введение новых «жителей» может вызвать временный дискомфорт:
- Легкое вздутие живота
- Изменение характера стула
- Урчание в животе
Обычно эти симптомы проходят через несколько дней, когда микрофлора адаптируется к новым условиям. Но если дискомфорт сильный или длительный — обязательно сообщите об этом врачу. Возможно, вам нужно подобрать другой препарат или скорректировать дозировку.
Пребиотики: тайные помощники пробиотиков
А теперь давайте поговорим о еще одних героях нашей истории — пребиотиках. Если пробиотики — это сами бактерии, то пребиотики — это пища для них. Представьте, что вы заселяете новый город. Мало просто привезти людей, нужно еще обеспечить их всем необходимым, верно?
Пребиотики — это непереваримые пищевые волокна, которые служат питательной средой для полезных бактерий. Они содержатся во многих продуктах:
- Бананы
- Лук
- Чеснок
- Артишоки
- Цикорий
Включение этих продуктов в рацион беременной женщины поможет пробиотикам быстрее прижиться и размножиться в кишечнике. Это как создать идеальные условия для роста вашего микробного сада.
Индивидуальный подход: почему это важно?
Теперь давайте поговорим о том, почему нельзя просто пойти в аптеку и купить первый попавшийся пробиотик. Каждая беременность уникальна, как отпечаток пальца. И то, что подходит одной будущей маме, может не подойти другой.
При выборе пробиотика врач учитывает множество факторов:
- Срок беременности
- Наличие хронических заболеваний
- Характер микрофлоры до приема антибиотиков
- Вид принимаемого антибиотика
Это как подбирать ключ к сложному замку — нужно учесть все нюансы, чтобы добиться идеального результата.
Будущее пробиотикотерапии: что нас ждет?
Наука не стоит на месте, и исследования в области пробиотиков продолжаются. Ученые работают над созданием «дизайнерских» пробиотиков, специально разработанных для конкретных состояний и заболеваний. Представьте, что в будущем мы сможем подбирать пробиотики так же точно, как сейчас подбираем очки для зрения!
Некоторые исследования показывают, что правильно подобранные пробиотики могут помочь в профилактике гестационного диабета и преэклампсии. Это открывает новые горизонты в ведении беременности и защите здоровья мамы и малыша.
Беременность и антибиотики — это сложная тема, требующая внимательного и индивидуального подхода. Пробиотики могут стать вашими верными помощниками в этом непростом путешествии. Главное — не заниматься самолечением и всегда консультироваться с врачом. Помните, ваше здоровье и здоровье вашего малыша — это самое ценное. Берегите себя и будьте здоровы!
Влияние антибиотиков на плод: мифы и реальность
Беременность — это время, когда каждое решение кажется судьбоносным. А что если вдруг подкрадывается инфекция? Стоит ли рисковать и принимать антибиотики? Или лучше перетерпеть, надеясь на лучшее? Эти вопросы способны вызвать настоящую панику у будущих мам. Но давайте-ка разберемся, что на самом деле происходит, когда беременность и антибиотики пересекаются на жизненном пути.
Представьте, что ваш организм — это космический корабль, а растущий малыш — драгоценный груз на борту. Инфекция в этом случае — коварные космические пираты, пытающиеся захватить судно. Антибиотики же выступают в роли космического спецназа. Но не навредят ли эти бравые ребята нашему ценному грузу?
Миф №1: Все антибиотики опасны для плода
Это как заявить, что все грибы ядовитые! Да, есть антибиотики, которые противопоказаны при беременности. Но есть и те, которые спасли жизнь не одной будущей маме и ее малышу. Современная медицина шагнула далеко вперед, и сегодня мы имеем целый арсенал препаратов, безопасность которых доказана многолетними исследованиями.
Возьмем, к примеру, амоксициллин. Этот антибиотик из группы пенициллинов считается одним из самых безопасных при беременности. Он как опытный космический рейнджер — бьет точно в цель, не задевая мирных жителей. Исследования показывают, что его применение не увеличивает риск врожденных аномалий у плода.
Миф №2: Антибиотики вызывают выкидыш
Этот миф способен напугать кого угодно! Но давайте посмотрим на факты. Да, некоторые антибиотики могут повышать риск выкидыша. Но! Это касается в основном тех препаратов, которые и так не назначают беременным. А вот разрешенные антибиотики, принимаемые по назначению врача, не увеличивают этот риск.
Более того, нелеченная инфекция может быть гораздо опаснее для плода, чем правильно подобранный курс антибиотиков. Это как выбирать между чумой и холерой? Нет, скорее между легким насморком и пневмонией. Выбор очевиден, не так ли?
Реальность: Некоторые инфекции опаснее антибиотиков
А теперь давайте поговорим о том, чего действительно стоит бояться. Некоторые инфекции во время беременности могут иметь катастрофические последствия для плода. Возьмем, к примеру, листериоз. Эта коварная бактериальная инфекция может привести к выкидышу, мертворождению или тяжелым врожденным дефектам. И знаете что? Лечится она именно антибиотиками!
Или вот еще пример — стрептококк группы B. Эта бактерия может обитать в организме женщины, не вызывая никаких симптомов. Но во время родов она способна передаться ребенку и вызвать у него серьезные осложнения. Профилактическое применение антибиотиков в этом случае снижает риск заражения новорожденного на 80%! Впечатляет, правда?
Миф №3: Антибиотики вызывают врожденные дефекты
Этот миф особенно живуч. Но давайте разберемся. Да, некоторые антибиотики могут влиять на развитие плода. Но! Эти препараты и не назначают беременным. А те, что разрешены, прошли долгий путь исследований и доказали свою безопасность.
Возьмем, к примеру, макролиды (эритромицин, азитромицин). Эти антибиотики считаются безопасными при беременности. Исследование, опубликованное в журнале «Pharmacoepidemiology and Drug Safety» в 2019 году, показало, что их применение не связано с повышенным риском врожденных дефектов.
Реальность: Правильный выбор антибиотика — залог безопасности
Ключ к безопасному применению антибиотиков при беременности — это правильный выбор препарата. Врачи используют специальную классификацию FDA, которая делит все лекарства на категории по степени безопасности для плода. Антибиотики категории B считаются относительно безопасными при беременности.
К ним относятся:
- Пенициллины (амоксициллин, ампициллин)
- Цефалоспорины (цефалексин, цефуроксим)
- Макролиды (эритромицин, азитромицин)
Эти препараты — как элитный отряд космических рейнджеров. Они точно знают свою цель и не причинят вреда мирным жителям.
Миф №4: Антибиотики влияют на развитие мозга плода
Этот миф возник не на пустом месте. Некоторые исследования действительно показывали связь между приемом антибиотиков во время беременности и повышенным риском аутизма у детей. Но! При ближайшем рассмотрении оказалось, что эта связь не причинно-следственная.
Дело в том, что женщины, принимавшие антибиотики, чаще страдали от инфекций. А вот инфекции сами по себе могут влиять на развитие плода. Так что же на самом деле повлияло на риск аутизма — антибиотики или сама инфекция? Вопрос остается открытым.
Реальность: Индивидуальный подход — ключ к успеху
В мире медицины нет универсальных решений. Каждая беременность уникальна, как отпечаток пальца. Поэтому решение о назначении антибиотиков принимается индивидуально в каждом конкретном случае.
Врач учитывает множество факторов:
- Срок беременности
- Тип инфекции
- Общее состояние здоровья женщины
- Возможные риски для плода
Это как игра в шахматы, где каждый ход может иметь далеко идущие последствия. Но в этой игре у нас есть верный союзник — современная медицина.
Миф №5: После приема антибиотиков ребенок родится слабым и болезненным
Этот миф уходит корнями в представление о том, что антибиотики «убивают» иммунитет. Но давайте посмотрим правде в глаза: правильно назначенный курс антибиотиков не влияет на общее развитие плода и здоровье будущего ребенка.
Более того, нелеченная инфекция может нанести гораздо больший вред. Представьте, что вы пытаетесь вырастить цветок в зараженной почве. Как думаете, что получится? Вот именно! Здоровая мама — залог здорового малыша.
Реальность: Антибиотики могут спасти жизнь
А теперь давайте поговорим о том, чего обычно избегают в разговорах о беременности. Иногда антибиотики — это вопрос жизни и смерти. Септический шок, пневмония, пиелонефрит — эти состояния могут быть смертельно опасными для беременной женщины. И в таких случаях антибиотики — единственный способ спасти жизнь матери и ребенка.
Исследование, опубликованное в журнале «Obstetrics & Gynecology» в 2020 году, показало, что своевременное назначение антибиотиков при тяжелых инфекциях снижает риск материнской смертности на 70%. Впечатляющая цифра, не правда ли?
Как свести риски к минимуму?
Итак, мы разобрались, что беременность и антибиотики — не всегда враги. Но как же сделать их союзниками? Вот несколько золотых правил:
- Никакого самолечения! Только врач может решить, нужны ли вам антибиотики.
- Строго соблюдайте дозировку и курс лечения. Недолеченная инфекция может вернуться с удвоенной силой.
- Принимайте пробиотики. Они помогут сохранить здоровую микрофлору.
- Следите за своим самочувствием. При любых необычных симптомах сразу обращайтесь к врачу.
- Не паникуйте! Стресс вреден для вас и малыша.
Помните, современная медицина — это не враг, а ваш верный союзник в борьбе за здоровье вас и вашего малыша. Беременность и антибиотики могут мирно сосуществовать, если подходить к вопросу с умом и под наблюдением специалиста.
В конце концов, ваш организм — это уникальный мир, где разворачивается самое удивительное путешествие — путешествие новой жизни. И иногда этому миру нужна помощь, чтобы оставаться безопасным и гостеприимным для маленького путешественника. Главное — доверять науке, своему врачу и, конечно же, своей интуиции. Ведь кто, как не мама, лучше всех знает, что нужно ее малышу?
Безопасные антибактериальные препараты при беременности
Когда речь заходит о беременности и антибиотиках, многие будущие мамы испытывают настоящий страх. И неудивительно! Ведь каждая женщина хочет защитить своего малыша от любых потенциальных угроз. Но что если инфекция атакует, а врач прописывает антибиотики? Паниковать или довериться специалисту? Давайте разберемся, какие антибактериальные препараты считаются безопасными при беременности и почему.
Представьте, что ваш организм — это целая страна, где каждый орган — отдельный город. А растущий малыш — это особая экономическая зона, которую нужно оберегать от любых внешних угроз. Инфекция в этом случае — коварные захватчики, пытающиеся завоевать территорию. А антибиотики? Это специально обученные войска, призванные защитить вашу внутреннюю страну от незваных гостей.
Пенициллины: проверенные временем защитники
Начнем с самых известных и широко применяемых антибиотиков — пенициллинов. Эти ребята на рынке уже более 70 лет и за это время успели заслужить репутацию надежных бойцов с инфекциями. Но насколько они безопасны для беременных?
Оказывается, пенициллины считаются одними из самых безопасных антибиотиков при беременности. Они относятся к категории B по классификации FDA, что означает: исследования на животных не выявили риска для плода, а адекватных исследований у беременных женщин не проводилось.
К наиболее часто назначаемым пенициллинам относятся:
- Амоксициллин
- Ампициллин
- Пенициллин V
Эти препараты эффективны против широкого спектра бактериальных инфекций и при этом не проникают через плацентарный барьер в количествах, способных навредить плоду. Они как опытные пограничники — защищают территорию, но не вторгаются в особую экономическую зону.
Цефалоспорины: новое поколение защитников
А теперь давайте познакомимся с более молодым поколением антибиотиков — цефалоспоринами. Эти препараты похожи на пенициллины по структуре и механизму действия, но обладают некоторыми преимуществами. Они как элитный спецназ — более устойчивы к бактериальным атакам и способны проникать в труднодоступные места.
Цефалоспорины также относятся к категории B и считаются безопасными при беременности. Наиболее часто назначаемые представители этой группы:
- Цефалексин
- Цефуроксим
- Цефтриаксон
Интересный факт: исследование, опубликованное в журнале «Antimicrobial Agents and Chemotherapy» в 2019 году, показало, что цефуроксим практически не проникает через плаценту, что делает его особенно привлекательным выбором для лечения инфекций у беременных.
Макролиды: тонкая работа
Теперь поговорим о макролидах. Эти антибиотики можно сравнить с высококлассными шпионами. Они не уничтожают бактерии напрямую, а мешают им размножаться, что в конечном итоге приводит к победе над инфекцией.
Большинство макролидов также относятся к категории B, но здесь есть свои нюансы. Наиболее изученные и считающиеся безопасными при беременности макролиды:
- Эритромицин
- Азитромицин
А вот с кларитромицином и рокситромицином нужно быть осторожнее. Эти препараты менее изучены и относятся к категории C, что означает, что риск для плода нельзя исключить.
Забавный факт: азитромицин настолько эффективно накапливается в тканях, что его иногда называют «антибиотиком выходного дня». Одной дозы может хватить на несколько дней действия!
Нитрофураны: старая гвардия на страже
А теперь давайте вспомним о старой гвардии — нитрофуранах. Эти препараты используются уже много десятилетий, особенно для лечения инфекций мочевыводящих путей. Они как опытные ветераны — может, не такие мощные, как молодое поколение, но надежные и проверенные временем.
Наиболее известный представитель этой группы — нитрофурантоин. Он относится к категории B и считается безопасным при беременности, особенно во втором и третьем триместрах.
Интересное исследование, опубликованное в «Archives of Gynecology and Obstetrics» в 2018 году, показало, что нитрофурантоин не увеличивает риск врожденных пороков развития у плода. Это как получить печать «проверено временем» на упаковке лекарства!
Фосфомицин: точечный удар
Теперь поговорим о фосфомицине. Этот антибиотик можно сравнить с высокоточным оружием. Он эффективен против многих бактерий, вызывающих инфекции мочевыводящих путей, и при этом практически не влияет на нормальную микрофлору организма.
Фосфомицин относится к категории B и считается безопасным при беременности. Его уникальность в том, что он применяется однократно, что значительно снижает риск побочных эффектов и повышает комплаенс (приверженность лечению) пациенток.
Забавный факт: фосфомицин иногда называют «антибиотиком одной дозы». Представьте, что вы можете победить армию захватчиков одним метким выстрелом. Впечатляет, правда?
Метронидазол: борец с анаэробами
А теперь познакомимся с метронидазолом — специалистом по борьбе с анаэробными бактериями и некоторыми простейшими. Этот препарат можно сравнить с подводной лодкой — он эффективен там, где другие антибиотики бессильны.
Метронидазол относится к категории B, но его применение при беременности вызывает некоторые споры. Дело в том, что он легко проникает через плаценту. Однако многочисленные исследования не выявили повышенного риска врожденных аномалий при его применении.
Интересный факт: метронидазол настолько эффективен против анаэробных бактерий, что его иногда называют «убийцей анаэробов». Звучит немного пугающе, но для беременных с некоторыми видами инфекций он может быть настоящим спасением.
Индивидуальный подход: ключ к безопасности
Теперь, когда мы познакомились с основными группами безопасных антибиотиков, важно понять главное: нет универсального решения для всех. Каждая беременность уникальна, как отпечаток пальца, и то, что подходит одной женщине, может не подойти другой.
При выборе антибиотика врач учитывает множество факторов:
- Срок беременности
- Тип и локализацию инфекции
- Чувствительность возбудителя
- Наличие аллергических реакций в анамнезе
- Сопутствующие заболевания
Это как собирать сложный пазл — каждый элемент должен идеально подойти, чтобы получилась полная картина безопасного и эффективного лечения.
Мифы и реальность
Несмотря на наличие безопасных антибиотиков, многие беременные женщины все еще боятся их принимать. Давайте развеем несколько распространенных мифов:
Миф 1: Любые антибиотики вызывают врожденные дефекты. Реальность: Безопасные антибиотики, назначенные врачом, не увеличивают риск врожденных аномалий.
Миф 2: Лучше перетерпеть инфекцию, чем принимать антибиотики. Реальность: Нелеченная инфекция может быть гораздо опаснее для плода, чем правильно подобранный антибиотик.
Миф 3: После приема антибиотиков ребенок родится слабым. Реальность: Нет научных доказательств, что безопасные антибиотики влияют на общее развитие и здоровье будущего ребенка.
Помните, что беременность и антибиотики — это не всегда враги. При правильном подходе они могут стать союзниками в борьбе за здоровье мамы и малыша. Главное — доверять своему врачу и не заниматься самолечением.
В конце концов, ваш организм — это уникальная вселенная, где разворачивается самое удивительное путешествие — путешествие новой жизни. И иногда этой вселенной нужна помощь, чтобы оставаться безопасной и гостеприимной для маленького путешественника. Не бойтесь принимать эту помощь, если она действительно необходима. Ведь здоровая мама — это лучший подарок для будущего малыша!
Когда нельзя отказываться от антибиотикотерапии: риски для матери и ребенка
Беременность и антибиотики — эти два слова часто вызывают панику у будущих мам. Многие готовы терпеть любую боль, лишь бы не принимать «страшные» лекарства. Но правда ли, что отказ от антибиотиков всегда лучший выбор? Давайте разберемся, когда риск от неприема антибиотиков может перевесить потенциальные побочные эффекты.
Представьте, что ваш организм — это крепость, а растущий малыш — драгоценное сокровище внутри. Инфекция в этом случае — армия захватчиков, штурмующая стены. А антибиотики? Это элитный отряд спецназа, готовый прийти на помощь. Иногда без этой помощи не обойтись, как бы страшно ни было впустить «чужаков» в свою крепость.
Инфекции мочевыводящих путей: скрытая угроза
Начнем с самой распространенной проблемы — инфекций мочевыводящих путей (ИМП). Казалось бы, что такого страшного в легком жжении при мочеиспускании? Но не спешите махать рукой на эти симптомы!
ИМП во время беременности — это как непотушенная сигарета в сухом лесу. Без лечения она может привести к пиелонефриту — серьезному воспалению почек. А это уже прямая угроза для мамы и малыша. Исследование, опубликованное в «American Journal of Obstetrics and Gynecology» в 2018 году, показало, что нелеченые ИМП увеличивают риск преждевременных родов на 40%! Вы готовы рискнуть ради отказа от антибиотиков?
Более того, некоторые виды бактерий, вызывающих ИМП, могут проникнуть через плаценту и вызвать инфекцию у плода. Это как если бы вражеские лазутчики пробрались в самое сердце вашей крепости. Антибиотики в этом случае — не просто лечение, а настоящее спасение для малыша.
Стрептококк группы B: незаметный, но опасный
Теперь поговорим о коварном враге — стрептококке группы B (СГБ). Эта бактерия может жить в организме женщины, не вызывая никаких симптомов. Но для новорожденного она смертельно опасна. СГБ может вызвать сепсис, пневмонию или менингит у малыша в первые дни жизни.
Представьте, что у вас в доме живет безобидный на вид, но ядовитый паук. Вы-то знаете, как с ним обращаться, а вот ваш новорожденный малыш — нет. Страшно, правда?
Вот почему в большинстве развитых стран всем беременным женщинам проводят скрининг на СГБ на 35-37 неделе. Если тест положительный, врачи назначают антибиотики во время родов. Это не прихоть — это стратегия спасения жизней. Исследование, опубликованное в «Lancet» в 2019 году, показало, что такой подход снижает риск ранней СГБ-инфекции у новорожденных на 80%! Разве можно отказываться от такой защиты?
Хориоамнионит: когда счет идет на минуты
А теперь представьте ситуацию посерьезнее. Хориоамнионит — это воспаление плодных оболочек и околоплодных вод. Звучит не очень страшно, правда? Но это как пожар в родильном отделении — без немедленных действий последствия могут быть катастрофическими.
Хориоамнионит может привести к преждевременным родам, сепсису у матери и плода, даже к смерти. И знаете, что является золотым стандартом лечения? Правильно, антибиотики. Причем их нужно начать вводить как можно скорее — в идеале, в течение часа после постановки диагноза.
Исследование, опубликованное в «Obstetrics & Gynecology» в 2020 году, показало, что каждый час задержки с началом антибиотикотерапии при хориоамнионите увеличивает риск неонатального сепсиса на 8%. Вы бы стали медлить, если бы в вашем доме начался пожар? Вот и здесь промедление недопустимо.
Листериоз: невидимый убийца
Теперь давайте поговорим о листериозе. Эта инфекция вызывается бактерией Listeria monocytogenes, которая может содержаться в некоторых продуктах питания. Для большинства людей листериоз проходит как легкое пищевое отравление. Но для беременных женщин он смертельно опасен.
Листериоз во время беременности — это как если бы в ваш дом проник опытный убийца, специализирующийся на детях. Эта инфекция может привести к выкидышу, мертворождению или тяжелым врожденным дефектам. И единственный способ победить ее — это агрессивная антибиотикотерапия.
Исследование, опубликованное в «Clinical Infectious Diseases» в 2017 году, показало, что своевременное назначение антибиотиков при листериозе снижает риск неблагоприятных исходов беременности на 60%. Это как если бы у вас была возможность нанять элитную охрану для защиты вашего ребенка. Разве вы бы отказались?
Сифилис: призрак прошлого, угроза настоящего
Кажется, что сифилис — это болезнь из учебников истории. Но, увы, она все еще встречается, и для беременных женщин представляет серьезную опасность. Сифилис может передаваться от матери к плоду, вызывая врожденный сифилис — тяжелое заболевание, которое может привести к смерти новорожденного или тяжелым нарушениям развития.
Представьте, что в вашем теле затаился древний демон, готовый напасть на вашего ребенка. Звучит как сюжет фильма ужасов, правда? Но в реальности все еще страшнее. Без лечения риск передачи сифилиса от матери к ребенку составляет до 80%!
К счастью, у нас есть надежное оружие против этого «демона» — пенициллин. Исследование, опубликованное в «New England Journal of Medicine» в 2018 году, показало, что своевременное лечение сифилиса у беременных снижает риск врожденного сифилиса практически до нуля. Это как волшебный меч, способный одним ударом уничтожить страшное чудовище. Разве можно отказываться от такого оружия?
Пневмония: когда каждый вдох на счету
Теперь представьте, что стены вашей крепости вдруг начали сжиматься, мешая дышать. Примерно так чувствует себя беременная женщина с пневмонией. Эта болезнь опасна сама по себе, а во время беременности риски возрастают многократно.
Пневмония может привести к дыхательной недостаточности, что опасно как для матери, так и для плода. Ведь если мама не получает достаточно кислорода, его не получает и малыш. Это как если бы в вашей крепости вдруг закончился воздух — долго ли продержится гарнизон?
Исследование, опубликованное в «Chest» в 2019 году, показало, что своевременное назначение антибиотиков при пневмонии у беременных снижает риск осложнений на 70%. Антибиотики в этом случае — как система жизнеобеспечения для космонавтов. Без нее шансы на выживание стремятся к нулю.
Риски отказа от антибиотиков: что нужно знать
Теперь, когда мы разобрали конкретные случаи, давайте подведем итоги. Какие риски несет отказ от антибиотиков, когда они действительно необходимы?
- Прогрессирование инфекции, которое может привести к сепсису
- Преждевременные роды
- Выкидыш или мертворождение
- Врожденные инфекции у плода
- Задержка внутриутробного развития
- Осложнения в послеродовом периоде
Звучит пугающе, не правда ли? Но помните: все эти риски можно минимизировать, если вовремя обратиться к врачу и следовать его рекомендациям.
Мифы и реальность: развенчиваем страхи
Несмотря на все вышесказанное, многие беременные женщины все еще боятся принимать антибиотики. Давайте развеем несколько распространенных мифов:
Миф 1: Все антибиотики вредны для плода. Реальность: Многие антибиотики безопасны при беременности и могут спасти жизнь матери и ребенка.
Миф 2: Лучше потерпеть, чем принимать антибиотики. Реальность: Нелеченная инфекция может быть гораздо опаснее, чем правильно подобранный курс антибиотиков.
Миф 3: После приема антибиотиков ребенок родится слабым и больным. Реальность: Нет научных доказательств, что безопасные антибиотики влияют на общее развитие и здоровье будущего ребенка.
Помните, что беременность и антибиотики — это не всегда враги. Иногда они могут стать союзниками в борьбе за здоровье мамы и малыша. Главное — доверять своему врачу и не заниматься самолечением.
В конце концов, ваш организм — это уникальная вселенная, где разворачивается самое удивительное путешествие — путешествие новой жизни. И иногда этой вселенной нужна помощь, чтобы оставаться безопасной и гостеприимной для маленького путешественника. Не бойтесь принимать эту помощь, если она действительно необходима. Ведь здоровая мама — это лучший подарок для будущего малыша!
Альтернативные методы лечения инфекций у беременных
Беременность — удивительный период в жизни женщины, но он также связан с множеством забот и тревог. Одна из них — как быть, если подхватила инфекцию? Можно ли принимать антибиотики? А если нельзя, то как лечиться? Эти вопросы волнуют многих будущих мам. Давайте разберемся, какие есть варианты лечения инфекций во время беременности без вреда для малыша.
Прежде всего, нужно понимать, что беременность и антибиотики — это не всегда несовместимые вещи. В некоторых случаях врач может назначить определенные антибактериальные препараты, если польза от их применения превышает потенциальный риск. Однако многие будущие мамы стараются избегать таких лекарств. И это вполне понятно — кто же хочет рисковать здоровьем своего крохи?
Так что же делать, если подхватила простуду или, не дай бог, что-то посерьезнее? Не паниковать! Существует немало альтернативных методов лечения инфекций, которые могут помочь справиться с недугом, не прибегая к «тяжелой артиллерии» в виде антибиотиков.
Природные антибиотики: мощь матушки-природы
Знаете ли вы, что многие продукты обладают природными антибактериальными свойствами? Вот список некоторых «съедобных лекарств», которые могут стать вашими союзниками в борьбе с инфекцией:
- Чеснок — настоящий природный антибиотик, богатый аллицином
- Мед — особенно эффективен манука мед
- Прополис — пчелиный клей с мощными антибактериальными свойствами
- Имбирь — помогает бороться с воспалениями и инфекциями
- Куркума — обладает противовоспалительным и антибактериальным действием
Конечно, эти продукты не заменят полноценного лечения при серьезных заболеваниях. Но при легких формах инфекций они могут стать отличным подспорьем. Только не забывайте консультироваться с врачом перед применением любых средств!
Фитотерапия: сила трав
Травяные чаи и настои — еще один способ поддержать иммунитет и помочь организму справиться с инфекцией. Многие травы обладают противомикробным действием и при этом безопасны для беременных. Например:
- Эхинацея — стимулирует иммунную систему
- Ромашка — обладает противовоспалительным эффектом
- Шалфей — помогает при боли в горле и респираторных инфекциях
- Календула — ускоряет заживление ран и борется с бактериями
Но и тут нужно быть осторожной. Не все травы одинаково полезны во время беременности. Некоторые могут вызвать нежелательные эффекты. Поэтому прежде чем заваривать очередной чай, обязательно проконсультируйтесь со специалистом.
Гомеопатия: спорный, но популярный метод
Гомеопатия — метод альтернативной медицины, вызывающий немало споров в научном сообществе. Тем не менее, многие беременные женщины прибегают к помощи гомеопатических средств для лечения легких инфекций. Сторонники этого метода утверждают, что гомеопатические препараты абсолютно безопасны для будущих мам и малышей.
Однако важно понимать, что эффективность гомеопатии научно не доказана. Поэтому полагаться исключительно на этот метод при лечении инфекций не стоит. Рассматривайте его скорее как дополнение к основной терапии, назначенной врачом.
Ароматерапия: лечение запахами
А вы знали, что некоторые эфирные масла обладают антибактериальными свойствами? Например, масло чайного дерева, эвкалипта или лаванды может помочь при респираторных инфекциях. Ароматерапия — приятный и часто эффективный способ поддержать здоровье во время беременности.
Но и тут есть свои подводные камни. Не все эфирные масла безопасны для будущих мам. Некоторые могут вызвать аллергическую реакцию или даже спровоцировать сокращения матки. Поэтому перед использованием любых ароматических средств обязательно проконсультируйтесь с врачом.
Укрепление иммунитета: ваш главный союзник
Знаете, что самое главное в борьбе с инфекциями? Правильно, сильный иммунитет! Во время беременности ваша иммунная система работает в особом режиме, защищая не только вас, но и малыша. Поэтому так важно ее поддерживать. Как это сделать?
- Правильное питание: включите в рацион больше овощей, фруктов, цельнозерновых продуктов
- Достаточный сон: старайтесь спать не менее 8 часов в сутки
- Умеренная физическая активность: регулярные прогулки на свежем воздухе творят чудеса
- Управление стрессом: освойте техники релаксации, медитации
Помните, сильный иммунитет — это не только защита от инфекций, но и залог хорошего самочувствия во время беременности в целом.
Когда без антибиотиков не обойтись
Несмотря на все альтернативные методы, бывают ситуации, когда без антибиотиков просто не обойтись. Например, при серьезных бактериальных инфекциях, угрожающих здоровью мамы и малыша. В таких случаях врач может назначить курс антибиотиков, тщательно подобрав препарат и дозировку.
Не стоит бояться антибиотиков как огня. Современная медицина располагает препаратами, которые при правильном применении безопасны для беременных. Главное — строго следовать назначениям врача и ни в коем случае не заниматься самолечением.
Профилактика — лучшее лечение
Знаете, что говорят врачи? Лучшее лечение — это профилактика! И это особенно верно для беременных женщин. Вот несколько простых, но эффективных способов снизить риск инфекций:
- Тщательно мойте руки
- Избегайте контакта с больными людьми
- Следите за гигиеной полости рта
- Правильно обрабатывайте продукты питания
- Не пренебрегайте регулярными осмотрами у гинеколога
Эти простые меры помогут вам значительно снизить риск подхватить инфекцию и избежать необходимости лечения, будь то антибиотиками или альтернативными методами.
В заключение хочется сказать: беременность — это не болезнь, а естественное состояние организма. Ваше тело мудро и способно справиться со многими проблемами самостоятельно. Главное — прислушиваться к себе, соблюдать рекомендации врача и не паниковать. Помните, что большинство инфекций можно предотвратить или вылечить безопасными методами. А если возникнут сомнения — не стесняйтесь обращаться к специалистам. Ваше здоровье и здоровье вашего малыша — это самое важное!
Побочные эффекты антибиотиков: как минимизировать риски
Беременность и антибиотики — тема, вызывающая немало тревог у будущих мам. И неспроста! Ведь эти мощные лекарства, спасающие нас от опасных инфекций, могут нести и определенные риски. Но что если без них никак не обойтись? Как свести к минимуму возможные побочные эффекты? Давайте разберемся в этом непростом вопросе.
Для начала стоит понять, что не все антибиотики одинаково опасны во время беременности. Некоторые из них считаются относительно безопасными и широко применяются в акушерской практике. Например, пенициллины и цефалоспорины — старые добрые друзья беременных женщин. Они прошли проверку временем и считаются наименее рискованными для плода. Но даже эти «ветераны» могут иногда преподносить сюрпризы в виде аллергических реакций или дисбактериоза.
Дисбактериоз: незваный гость
Говоря о побочных эффектах антибиотиков, нельзя не упомянуть о дисбактериозе. Это как если бы вы, пытаясь избавиться от сорняков на грядке, случайно уничтожили и все полезные растения. Антибиотики не разбирают, где свои, а где чужие — они бьют по всем бактериям подряд. В результате страдает наша микрофлора, особенно кишечная.
Что это значит для беременной женщины? Во-первых, риск развития молочницы — этой неприятной грибковой инфекции, которая и так часто докучает будущим мамам. Во-вторых, нарушение пищеварения, что может привести к проблемам с усвоением питательных веществ. А ведь сейчас каждый витамин на вес золота!
Как же минимизировать этот риск? Вот несколько советов:
- Принимайте пробиотики во время и после курса антибиотиков
- Включите в рацион ферментированные продукты: йогурт, кефир, квашеную капусту
- Не забывайте о пребиотиках — пище для полезных бактерий (например, бананы, лук, чеснок)
- Пейте достаточно воды, чтобы помочь организму вывести токсины
Аллергические реакции: непредсказуемый враг
Аллергия — еще один потенциальный побочный эффект антибиотиков, который может серьезно напугать будущую маму. Представьте: вы начали лечение, а тут вдруг сыпь, зуд, отеки… Что делать? Прежде всего — не паниковать. Да, аллергия на антибиотики — явление нередкое, но в большинстве случаев оно не несет серьезной угрозы при своевременном обращении к врачу.
Как снизить риск аллергической реакции? Вот несколько рекомендаций:
- Сообщите врачу обо всех известных вам аллергиях перед назначением лечения
- Начните прием с небольшой дозы и постепенно увеличивайте ее
- Внимательно следите за своим состоянием в первые дни приема препарата
- При появлении любых настораживающих симптомов немедленно свяжитесь с врачом
Влияние на плод: главный страх будущей мамы
Пожалуй, самое страшное для беременной женщины — это возможное негативное влияние лекарств на развитие малыша. И здесь антибиотики действительно могут представлять определенный риск. Некоторые из них способны проникать через плаценту и воздействовать на плод. Но насколько велика эта опасность?
На самом деле, риск зависит от многих факторов: типа антибиотика, срока беременности, длительности приема. Например, тетрациклины могут вызвать нарушение формирования зубов и костей у плода, если их принимать во втором и третьем триместрах. А вот амоксициллин считается одним из самых безопасных антибиотиков для беременных.
Как же быть? Вот ключевые моменты, о которых стоит помнить:
- Никогда не принимайте антибиотики без назначения врача
- Сообщите доктору о беременности, даже если она только предполагается
- Строго соблюдайте дозировку и длительность курса
- Не прерывайте лечение самостоятельно, даже если чувствуете себя лучше
Устойчивость к антибиотикам: скрытая угроза
Знаете ли вы, что каждый раз, принимая антибиотики, мы рискуем внести свою лепту в глобальную проблему антибиотикорезистентности? Это как если бы мы тренировали бактерии, делая их все сильнее и неуязвимее. Для беременной женщины это может означать, что в будущем, когда ей или ее ребенку действительно понадобится помощь антибиотиков, они могут оказаться бессильны.
Как же быть? Вот несколько правил, которые помогут снизить риск развития устойчивости к антибиотикам:
- Принимайте антибиотики только по назначению врача
- Не используйте остатки антибиотиков от предыдущих курсов лечения
- Не прерывайте курс раньше времени, даже если симптомы исчезли
- Не принимайте антибиотики при вирусных инфекциях (например, при обычной простуде)
Альтернативные методы: есть ли выход?
А что, если попробовать обойтись без антибиотиков вовсе? Многие будущие мамы задаются этим вопросом. И действительно, в некоторых случаях это возможно. Например, при легких формах инфекций мочевыводящих путей (частая проблема у беременных) иногда удается справиться с помощью обильного питья и клюквенного сока.
Но будем честны: бывают ситуации, когда без антибиотиков никак. Нелеченная бактериальная инфекция может нанести гораздо больший вред и маме, и малышу, чем правильно подобранный антибиотик. Поэтому не стоит категорически отказываться от этих препаратов, если врач считает их необходимыми.
Индивидуальный подход: ключ к безопасности
Помните: нет универсальных решений, когда речь идет о беременности и антибиотиках. Каждый случай уникален, и то, что подходит одной женщине, может быть неприемлемо для другой. Вот почему так важно тесно сотрудничать с вашим лечащим врачом.
Не стесняйтесь задавать вопросы, делиться своими опасениями. Хороший специалист всегда найдет время, чтобы все подробно объяснить и развеять ваши страхи. Вместе вы сможете разработать оптимальный план лечения, который обеспечит максимальную безопасность и для вас, и для вашего будущего малыша.
Мониторинг состояния: будьте начеку
Начав прием антибиотиков, важно внимательно следить за своим состоянием. Любые необычные симптомы — повод для беспокойства. Тошнота? Сыпь? Головокружение? Не игнорируйте эти сигналы! Лучше лишний раз проконсультироваться с врачом, чем упустить начало серьезной проблемы.
Ведите дневник своего самочувствия. Это поможет вам точнее описать свое состояние доктору, если возникнет такая необходимость. Кроме того, записи могут пригодиться в будущем, например, при следующей беременности.
Помните: ваша внимательность и ответственный подход — лучшие союзники в борьбе с побочными эффектами антибиотиков. Прислушивайтесь к своему телу, не стесняйтесь обращаться за помощью, и тогда лечение пройдет максимально безопасно и эффективно.
Восстановление микрофлоры после курса антибиотиков
Беременность и антибиотики — это как игра в русскую рулетку с микрофлорой вашего организма. Вроде бы и инфекцию победили, а на выходе получили разбалансированную экосистему кишечника. И что теперь? Как вернуть все на круги своя, не навредив при этом ни себе, ни крохе? Давайте-ка разберемся в этом непростом вопросе, вооружившись знаниями и парочкой хитрых приемов.
Для начала стоит понять, что же такое эта пресловутая микрофлора и почему о ней все так пекутся? Представьте себе многомиллионный город микроорганизмов, живущих в вашем кишечнике. У каждого свой район, своя работа, свои функции. И вот приходят антибиотики — эдакий Годзилла в мире бактерий — и начинают крушить все подряд. В итоге город в руинах, а вы остаетесь один на один с последствиями этого разгрома.
Почему это так важно для беременных?
Ну, во-первых, здоровая микрофлора — это ваш иммунитет. А во время беременности он и так работает в щадящем режиме, чтобы не отторгнуть плод. Во-вторых, это правильное усвоение питательных веществ. Малыш-то растет не по дням, а по часам, и ему нужно все самое лучшее! В-третьих, это профилактика множества неприятных состояний, от молочницы до запоров. Короче говоря, восстановление микрофлоры после антибиотиков — это не прихоть, а необходимость.
С чего начать восстановление?
Итак, курс антибиотиков позади. Что дальше? Первым делом — не паниковать! Организм умнее, чем мы думаем, и уже начал процесс самовосстановления. Наша задача — помочь ему в этом нелегком деле. И начинаем мы с… правильного питания! Да-да, именно с него. Ведь что такое еда? Это топливо для наших маленьких помощников — полезных бактерий.
- Кисломолочные продукты: йогурты, кефир, ряженка — настоящий рай для лактобактерий
- Клетчатка: овощи, фрукты, цельнозерновые продукты — отличный корм для бифидобактерий
- Ферментированные продукты: квашеная капуста, соленые огурцы — кладезь пробиотиков
Но не переусердствуйте! Резкая смена рациона может вызвать дискомфорт. Вводите новые продукты постепенно, прислушиваясь к своему организму.
Пробиотики: друзья или враги?
Многие сразу хватаются за пробиотики, как утопающий за соломинку. И правильно делают! Но тут есть свои нюансы. Во-первых, не все пробиотики одинаково полезны. Во-вторых, некоторые из них могут быть противопоказаны при беременности. Как же быть?
Выбирайте пробиотики, содержащие лактобактерии и бифидобактерии — они считаются наиболее безопасными для будущих мам. Но! Обязательно проконсультируйтесь с врачом перед их приемом. Он подберет оптимальный препарат и дозировку именно для вас.
Пребиотики: тихие помощники
А знаете ли вы, что есть еще и пребиотики? Это вещества, которые сами по себе не являются бактериями, но создают идеальные условия для их роста и размножения. Своего рода удобрение для вашего микробного огорода. К ним относятся:
- Инулин: содержится в цикории, артишоках, луке
- Пектин: много в яблоках, грушах, цитрусовых
- Олигосахариды: найдете в бананах, чесноке, спарже
Включение этих продуктов в рацион поможет вашей микрофлоре восстановиться быстрее и эффективнее.
Стресс — враг микрофлоры
Казалось бы, при чем тут стресс? А при том, что он напрямую влияет на состояние нашего кишечника. Помните про ось «мозг-кишечник»? Это не выдумка, а научно доказанный факт. Стресс может буквально выбить почву из-под ног ваших полезных бактерий. Поэтому:
- Практикуйте техники релаксации: медитация, йога, дыхательные упражнения
- Высыпайтесь: сон — лучшее лекарство от стресса
- Занимайтесь приятными делами: хобби, общение с близкими, прогулки на природе
Помните, спокойная мама — здоровый малыш!
Вода — источник жизни
Казалось бы, банальность. Но сколько беременных женщин действительно пьют достаточно воды? А ведь это критически важно для восстановления микрофлоры. Вода помогает вывести токсины, улучшает пищеварение, способствует росту полезных бактерий. Как определить, сколько вам нужно пить? Простая формула: ваш вес до беременности (в кг) умножьте на 30 мл. Получится суточная норма в миллилитрах.
Физическая активность: движение — жизнь
Не думайте, что восстановление микрофлоры — это только про еду и таблетки. Умеренная физическая активность творит чудеса! Регулярные прогулки, плавание, пренатальная йога — все это улучшает кровообращение, стимулирует перистальтику кишечника и, как следствие, помогает полезным бактериям чувствовать себя как дома.
Терпение и еще раз терпение
Помните, восстановление микрофлоры — это не спринт, а марафон. Не ждите мгновенных результатов. Вашему организму нужно время, чтобы прийти в себя после антибиотиков. Обычно этот процесс занимает от нескольких недель до нескольких месяцев. Будьте терпеливы и последовательны в своих действиях.
Индивидуальный подход
Каждая беременность уникальна, как и каждый организм. То, что отлично работает для одной женщины, может не подойти другой. Поэтому так важно прислушиваться к себе и своему телу. Ведите дневник питания и самочувствия, отмечайте, какие продукты или добавки вызывают у вас дискомфорт, а какие, наоборот, приносят облегчение.
Когда обратиться к врачу?
Несмотря на все ваши усилия, иногда процесс восстановления может идти не так гладко, как хотелось бы. Вот симптомы, при которых стоит незамедлительно обратиться к специалисту:
- Длительная диарея или запор
- Постоянные боли в животе
- Вздутие и газообразование, не проходящие несколько дней
- Признаки молочницы
- Общая слабость и недомогание
Помните, что беременность и антибиотики — это сложное сочетание, требующее особого внимания и заботы. Не стесняйтесь обращаться за помощью к врачу — лучше перестраховаться, чем упустить что-то важное.
В заключение хочется сказать: да, восстановление микрофлоры после антибиотиков во время беременности — задача не из легких. Но она вполне выполнима при правильном подходе и должном терпении. Помните, что вы делаете это не только для себя, но и для своего будущего малыша. И поверьте, ваш организм оценит эту заботу сторицей!
Консультация с врачом: ключевые вопросы о приеме антибиотиков при беременности
Беременность и антибиотики — словосочетание, от которого у многих будущих мам мурашки по коже. И неспроста! Ведь каждая женщина, носящая под сердцем малыша, хочет быть уверена, что не навредит ему. Но что делать, если подхватила инфекцию? Как быть, если врач прописывает антибиотики? Давайте разберемся, какие вопросы стоит задать доктору, чтобы развеять все сомнения и спокойно следовать назначениям.
Почему именно этот антибиотик?
Первый и, пожалуй, самый важный вопрос, который стоит задать врачу: «Почему вы выбрали именно этот препарат?» Дело в том, что не все антибиотики одинаково безопасны при беременности. Некоторые из них могут проникать через плаценту и негативно влиять на развитие плода. Другие же считаются относительно безопасными. Например, пенициллины и цефалоспорины часто назначают беременным, так как они не оказывают выраженного негативного воздействия на малыша.
Врач должен объяснить вам, почему он считает выбранный антибиотик оптимальным в вашей ситуации. Возможно, это связано с типом инфекции, вашим сроком беременности или индивидуальными особенностями организма. Не стесняйтесь спрашивать о деталях — чем больше вы будете знать, тем спокойнее вам будет.
Каковы риски для плода?
Этот вопрос волнует каждую будущую маму. И он абсолютно оправдан! Ведь беременность и антибиотики — это как танец на канате: нужно соблюсти баланс между необходимостью лечения и минимизацией рисков для малыша. Врач должен честно рассказать вам о потенциальных побочных эффектах препарата для плода.
Например, некоторые антибиотики могут повлиять на формирование зубов и костей ребенка, если их принимать во втором и третьем триместрах. Другие могут вызывать проблемы с печенью или почками у новорожденного. Однако важно помнить, что риски от неленой инфекции зачастую перевешивают потенциальный вред от правильно подобранного антибиотика.
Как долго нужно принимать препарат?
Длительность курса антибиотиков — еще один ключевой момент, который нужно обсудить с врачом. Слишком короткий курс может не справиться с инфекцией, а слишком длинный — увеличить риск побочных эффектов. Обычно курс длится от 5 до 14 дней, в зависимости от типа инфекции и выбранного препарата.
Важно уточнить у доктора, можно ли прекратить прием антибиотиков, если симптомы исчезнут раньше. Спойлер: как правило, нельзя. Прерывание курса может привести к развитию устойчивых форм бактерий, и тогда лечение станет еще более сложным и рискованным.
Какие побочные эффекты могут возникнуть у меня?
Беременность и антибиотики — это не только вопрос безопасности для плода, но и комфорта мамы. Ведь побочные эффекты могут серьезно подпортить и без того непростой период ожидания малыша. Спросите врача о возможных побочных действиях препарата:
- Тошнота и рвота (и без того частые спутники беременности)
- Диарея или запор
- Аллергические реакции
- Молочница (частое явление при приеме антибиотиков)
- Головная боль или головокружение
Зная, чего ожидать, вы сможете лучше подготовиться и вовремя сообщить врачу о нежелательных реакциях.
Как принимать антибиотик правильно?
Казалось бы, что тут сложного — глотай таблетку и все. Но нет! Правильный прием антибиотиков — это целая наука. Спросите врача:
- Нужно ли принимать препарат до, во время или после еды?
- С какими продуктами или напитками нельзя сочетать антибиотик?
- Как часто нужно принимать лекарство и что делать, если пропустил прием?
- Можно ли запивать таблетки молоком или соком, или только водой?
Эти, казалось бы, мелочи могут серьезно повлиять на эффективность лечения. Например, некоторые антибиотики теряют свою силу, если запить их молоком. Другие лучше усваиваются натощак. Зная все нюансы, вы сможете получить максимум пользы от лечения при минимуме рисков.
Нужно ли принимать пробиотики?
Вопрос о пробиотиках часто возникает, когда речь заходит о беременности и антибиотиках. И неспроста! Антибиотики не разбирают, где свои, а где чужие — они убивают все бактерии подряд, в том числе и полезные. Это может привести к нарушению микрофлоры кишечника и влагалища, что особенно нежелательно во время беременности.
Спросите врача, стоит ли вам принимать пробиотики во время курса антибиотиков или после него. Если да, то какие именно препараты он рекомендует? Некоторые пробиотики могут быть противопоказаны при беременности, так что не занимайтесь самолечением!
Какие анализы нужно сдать до и после курса?
Беременность и антибиотики требуют тщательного контроля. Спросите у врача, какие анализы вам нужно сдать до начала лечения и после его окончания. Это может быть общий анализ крови, анализ мочи, посев на флору с определением чувствительности к антибиотикам. После курса лечения важно убедиться, что инфекция побеждена, а побочных эффектов нет.
Кстати, не забудьте уточнить, нужно ли вам будет сдавать дополнительные анализы во время беременности для контроля состояния плода после приема антибиотиков.
Есть ли альтернативы антибиотикам?
Иногда бывает так, что беременность и антибиотики категорически несовместимы. В таких случаях стоит спросить врача об альтернативных методах лечения. Возможно, в вашей ситуации можно обойтись местными препаратами, фитотерапией или другими щадящими методами? А может, есть возможность немного отложить лечение, если инфекция не представляет немедленной угрозы?
Помните, что решение всегда должно приниматься индивидуально, с учетом всех факторов риска и пользы для вас и вашего малыша.
Как подготовиться к приему антибиотиков?
Если решение о приеме антибиотиков принято, спросите врача, как лучше подготовиться к лечению. Возможно, он посоветует вам скорректировать диету, начать принимать витамины или пробиотики заранее. Может быть, стоит на время отказаться от каких-то продуктов или напитков?
Правильная подготовка может значительно снизить риск побочных эффектов и повысить эффективность лечения.
Когда ожидать улучшения?
И последний, но не менее важный вопрос: когда ждать результатов? Беременность и антибиотики — это всегда стресс, и вам наверняка захочется поскорее увидеть, что лечение работает. Спросите врача, через сколько дней должно наступить улучшение. Если симптомы не проходят в указанный срок, нужно будет сообщить об этом доктору.
Помните, что честный и открытый диалог с врачом — ключ к успешному и безопасному лечению. Не стесняйтесь задавать вопросы, уточнять непонятные моменты и делиться своими опасениями. Ваше здоровье и здоровье вашего малыша стоят того, чтобы потратить время на подробную консультацию.
В конце концов, беременность и антибиотики — это не приговор, а всего лишь один из этапов на пути к рождению здорового малыша. С правильным подходом и под наблюдением квалифицированного специалиста вы обязательно справитесь с любыми трудностями!
