Содержание
причины и лечение ночного апноэ у младенцев и детей до года – Uni Medica
Остановка дыхания у спящего ребенка, или апноэ сна, может быть следствием самых различных причин, начиная от особенностей возрастной физиологии и заканчивая серьезными заболеваниями, вызванными генетическими мутациями. В зависимости от характера нарушений, детское апноэ:
- не опасно для здоровья малыша, а потому не требует принятия каких-либо мер;
- угрожает жизни ребенка и/или приводит к задержке психического развития, частым головным болям во время бодрствования, развитию синдрома гиперреактивности;
- исчезает само по себе или после правильного лечения либо…сохраняется на всю жизнь.
Ниже вы найдете более подробную информацию об этиологии апноэ у младенцев и детей младшего возраста, возможных последствиях и современных подходах к решению проблемы.
Апноэ у детей до года: почему возникает, опасно или не опасно
Вследствие недостаточного морфологического и функционального развития дыхательной системы ребенка, родившегося раньше положенного срока, у него зачастую регистрируются остановки дыхания на 20 и более секунд (паузы бывают и короче), сопровождающиеся замедлением сердечного ритма (брадикардией) и снижением уровнем кислорода в крови.
Апноэ у недоношенных младенцев – одно из наиболее частых нарушений, требующих нахождения новорожденного в отделении интенсивной терапии под постоянным врачебным контролем. Чем раньше положенного срока ребенок появился на свет, тем чаще случаются эпизоды апноэ и больше их длительность.
Опасность апноэ недоношенных не только в риске внезапной смерти вследствие того, что дыхание не возобновится, но и в недостаточном поступлении кислорода в ткани головного мозга. Комплекс специальных мер устраняет эту проблему.
С апноэ недоношенных неонатологи справляются с помощью работающих по специальным программам СИПАП-аппаратов и масок для грудничков
Как правило, дыхательная система и механизмы регуляции ее работы у родившихся раньше времени новорожденных полностью формируются и отстраиваются к 37-40 неделе со дня зачатия. То есть к тому моменту, когда ребенок должен был бы появиться на свет, если бы мать его доносила. Однако у глубоко недоношенных младенцев апноэ нередко возникает и в более позднем периоде.
Эпизоды ночного апноэ у доношенных детей до года также случаются и могут быть вариантом нормы. В первый год жизни кратковременные остановки дыхания во время ночного сна не должны настораживать родителей, если:
- их число не превышает одного эпизода в час;
- малыш дышит без усилий, глубоко и равномерно;
- апноэ длится не более 5 секунд;
- ребенок не проявляет беспокойства, у него не замедляется сердцебиение, не появляется синюшность кожных покровов.
Тем не менее, если вы заметили, что во время сна ваш малыш на какой-то промежуток времени перестает дышать, лучше и правильнее всего найти возможность пройти специальное обследование – полисомнографию. Или, как минимум, попасть на прием к профильному «специалисту по сну» – детскому сомнологу.
Генетические патологии – одна из причин детского апноэ сна
Более частые и продолжительные эпизоды ночного апноэ у детей до года, рожденных в срок, как правило, связаны с теми или иными генетическими аномалиями:
- СВЦАГВ (синдромом врожденной центральной альвеолярной гиповентиляции),
- СМА (спинальная мышечная атрофия),
- СПВ (синдром Прадера-Вилли) и др.

Провоцировавшие апноэ генетические нарушения бывают и у недоношенных детей, в данном случае очень важно правильно определить причину остановок дыхания.
«Плохие» гены могут передаться по наследству или появиться спонтанно во время внутриутробного развития плода по пока неизвестным причинам.
Возможно, уже не в столь отдаленном будущем генная инженерия даст врачам возможность не только своевременно обнаруживать, но и исправлять генетические аномалии у плода во время беременности или после рождения ребенка. Однако в настоящее время «неправильный» набор генов невозможно «починить». И такие патологии, как, например, СВЦАГВ, не поддающиеся коррекции лекарственными препаратами, могут стать причиной смерти ребенка во время сна (так называемый синдром Ундины), что требует принятия специальных мер и поддерживающей терапии на протяжении всей жизни.
Новорожденным детям с СВЦАГВ обычно проводят операцию, во время которой в трахее формируется отверстие и устанавливается специальная трубка – трахеостома.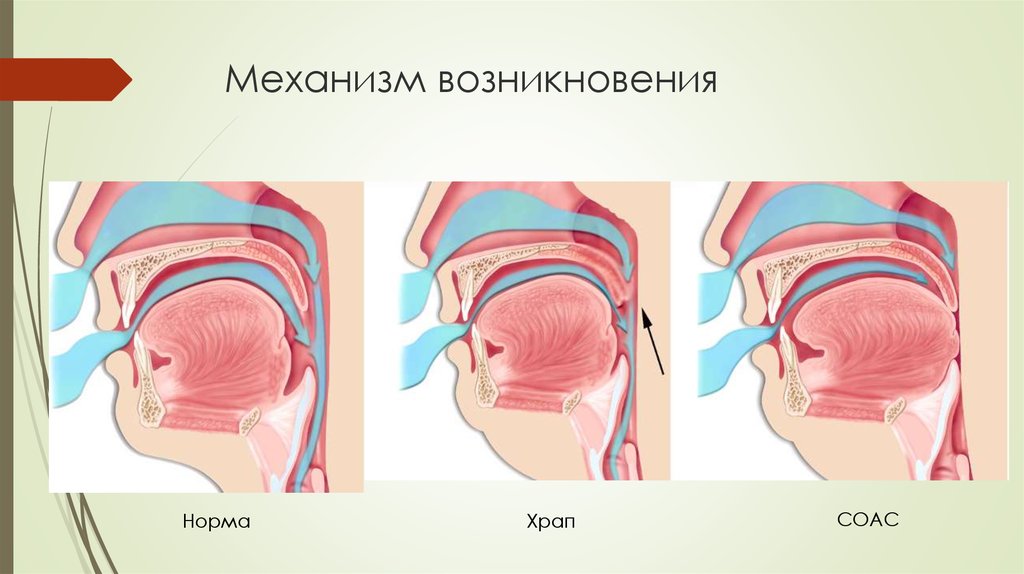 Во время сна (а в тяжелых случаях и во время бодрствования) к ней подключается аппарат ИВЛ. После достижения возраста 6-7 лет трахеостома может быть удалена, а ребенок – переведен на неинвазивную аппаратную легочную вентиляцию.
Во время сна (а в тяжелых случаях и во время бодрствования) к ней подключается аппарат ИВЛ. После достижения возраста 6-7 лет трахеостома может быть удалена, а ребенок – переведен на неинвазивную аппаратную легочную вентиляцию.
Трахеостома у девочки с синдромом Ундины
Однако в последнее время все больше врачей-неонатологов, включая ведущих российских специалистов, склоняется к возможности изначального использования неинвазивных методов вентиляции легких у детей с легкими формами мутаций. Благо современные, компактные, бесшумно работающие, интеллектуальные аппараты, комплектуемые специальными масками, легко адаптируемыми под особенности строения лица конкретного грудничка, позволяют решать эту задачу.
Так, например, описан случай успешного лечения в РФ девочки из двойни с «синдромом Ундины» неинвазивными аппаратными методами с самого рождения. Ребенок появился на свет в Перинатальном центре Клиники Института перинатологии и педиатрии ФГБУ «НМИЦ им. В. А. Алмазова» недоношенным, но опытные врачи под руководством к. м.н. Натальи Александровны Петровой, быстро определили: остановки дыхания во сне связаны не с незрелостью дыхательной системы, а с СВЦАГВ, что подтвердила молекулярно-генетическая диагностика.
м.н. Натальи Александровны Петровой, быстро определили: остановки дыхания во сне связаны не с незрелостью дыхательной системы, а с СВЦАГВ, что подтвердила молекулярно-генетическая диагностика.
С тех пор прошло несколько лет, в течение которых ребенок рос, не отставая в развитии от сестры и сверстников. В настоящее время главная проблема для Вари и ее семьи – необходимость еженощного контроля работы аппарата и состояния девочки. По словам доктора Петровой, «…в нашей стране социальная поддержка для этих людей пока недостаточна. Во многих странах больным синдром Ундины выделяют ночную сиделку, которая помогает следить за дыханием во время сна. В России…необходимо улучшить осведомленность медицинского сообщества об этом заболевании, приобрести опыт вентиляции легких на дому и тем самым обеспечить нормальные условия жизни ребенка …».
Благодаря «умному» аппарату и специалистам из Санкт-Петербурга, Варе не потребовалась операция
Нужно добавить, что гиповентиляция центрального типа может быть не врожденной, а появиться в более позднем возрасте (от 1,5 до 9 лет), сопровождаясь ожирением, гипоталамической и вегетативной дисфункцией (синдром ROHHAD).
Апноэ у детей с генетическими заболеваниями очень опасно, но при правильном подходе его последствия можно свести к минимуму, а жизнь ребенка сделать комфортной настолько, насколько это возможно.
К счастью, наследственные и иные генные аномалии, приводящие к остановкам дыхания у детей во сне, встречаются крайне редко. Что нельзя сказать о таком распространенном диагнозе, как аденоиды. Патологически разросшиеся носоглоточные миндалины мешают прохождению воздуха через дыхательные пути спящего ребенка, в результате чего он храпит, дышит судорожно и неравномерно, с остановками. У таких детей диагностируют синдром обструктивного апноэ сна – СОАС, их лечением занимаются ЛОР-врачи.
Обструктивное апноэ у детей с аденоидами: причины, опасность, подходы к лечению
Аденоиды бывают почти у всех детей, однако при небольшом размере (первая степень) они практически не мешают прохождению воздуха через дыхательные пути спящего ребенка, и СОАС не возникает.
В то же время синдром обструктивного апноэ той или иной степени тяжести развивается у 50% детей с аденоидами большего размера.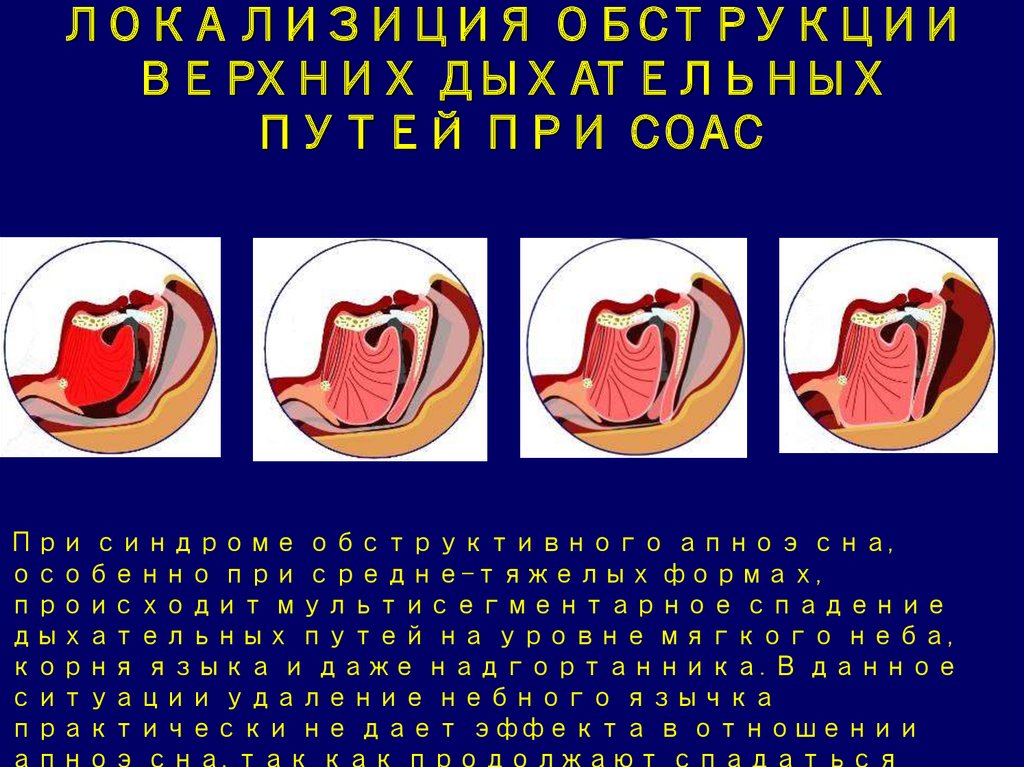 При второй степени в момент глубокой фазы сна гипертрофированные миндалины закрывают более половины просвета дыхательных путей, при третьей-четвертой – перекрывают их полностью.
При второй степени в момент глубокой фазы сна гипертрофированные миндалины закрывают более половины просвета дыхательных путей, при третьей-четвертой – перекрывают их полностью.
Во время сна большие аденоиды могут практически полностью перекрывать доступ воздуха в дыхательные пути
- Всегда помните о том, что у вашего храпящего ребенка с аденоидами риск однажды ночью перестать дышать навсегда достигает 50%!
Поэтому детский храп, особенно неравномерный, сопровождающийся свистящим вдохом, усиленными движениями грудной клетки и ее западением, периодическими остановками дыхания – повод для незамедлительного обращения к специалисту за консультацией и специальным обследованием.
Случай из врачебной практики:
Московские сомнологи обратили внимание на видео, снятое мамой 3-хлетнего Максима М. из Калининграда. Женщина отчаянно искала возможность помочь своему сыну – и была абсолютно права. Как оказалось, малыш в буквальном смысле находился между жизнью и смертью. При одном взгляде на спящего ребенка специалисты сразу же определили тяжелую степень обструктивного апноэ сна, что подтвердилось при полисомнографии. Обследование выявило 140 (!) эпизодов остановок дыхания в час. Поскольку СОАС был спровоцирован рецидивировавшими после традиционной операции аденоидами, к лечению подключились ЛОР-врачи: профессор Русецкий Ю.Ю. и к.м.н Латышева Е.Н. Мальчику было выполнено эндоскопическое удаление аденоидов, после чего проблема полностью исчезла.
При одном взгляде на спящего ребенка специалисты сразу же определили тяжелую степень обструктивного апноэ сна, что подтвердилось при полисомнографии. Обследование выявило 140 (!) эпизодов остановок дыхания в час. Поскольку СОАС был спровоцирован рецидивировавшими после традиционной операции аденоидами, к лечению подключились ЛОР-врачи: профессор Русецкий Ю.Ю. и к.м.н Латышева Е.Н. Мальчику было выполнено эндоскопическое удаление аденоидов, после чего проблема полностью исчезла.
Грудная клетка деформирована, при вздохе западает, рот открыт, ребенок надсадно храпит, дышит с трудом, дыхание останавливается в среднем через каждые 2 минуты |
Ребенок не храпит, дышит равномерно, постоянно, спокойно, через нос, грудная клетка не деформирована |
Спящий Максим до и после операции
В целом, при лечении детей с аденоидами лор-врачи придерживаются следующих правил:
- 1 степень – удаление не требуется.

- 2 степень – необходимо обследование для определения наличия СОАС и его тяжести.
- 3-4 степень – показана операция.
СОАС может развиваться и у детей с патологическим строением дыхательных путей, например, с искривлением носовой перегородки, «волчьей пастью», гипертрофией (увеличением) корня языка и др. В данном случае, как и при аденоидах тяжелой степени, прибегают к операции.
Помимо полисомнографии, решить вопрос о выборе лечебной тактики помогает СЛИП-эндоскопия. При проведении данного исследования ребенка вводят в легкий, близкий к естественному, медикаментозный сон. После чего с помощью тонкого зонда исследуются его верхние дыхательные пути на предмет наличия препятствий и определения их местоположения.
В заключение
Если у ребенка во время ночного сна случаются эпизоды остановки дыхания, не паникуйте, а обратитесь к врачу, занимающемуся диагностикой и терапией апноэ во сне у детей. Он определит серьезность и тяжесть проблемы, разработает тактику наблюдения, при необходимости – назначит медикаментозное и/или аппаратное лечение, направит на операцию.
Даже в тех редчайших случаях, когда полностью устранить причину детского апноэ невозможно, ребенку можно и нужно помочь. Понимание характера заболевания и правильный выбор способа устранения связанных с ним нарушений дыхания позволяет:
- избежать риска внезапной смерти;
- обеспечить максимально комфортные условия для жизни и развития малыша.
Апноэ у детей — описание, причины, симптомы, диагностика и лечение
Апноэ у детей является симптом некоторых патологических состояний. Регулярное повторение эпизодов опасно для ребенка. Оно не только приводит к снижению уровня кислорода в крови, но и угрожает жизни малыша. При подозрении на появление апноэ требуется немедленно обратиться к врачу и начать лечение. На первом этапе состояние курирует врач-педиатр, но по большей части оно находится в зоне ответственности сомнолога, кардиолога и ЛОР врача.
Что это такое?
Апноэ во сне, чаще регистрируется у взрослых. Оно вызывает нарушение дыхательной функции в силу различных причин. Однако у детской патологии есть отдельные особенности. Апноэ у детей представляет собой прерывание дыхания во время сна, имеющее временный характер. Эпизод продолжается не более 35 секунд и связан с преградой, локализованной в горле или носу. По статистике состояние обнаруживают у 2% детей. Оно является одной из ключевых причин синдрома внезапной детской смерти среди младенцев до года. Есть три формы нарушения дыхания:
Однако у детской патологии есть отдельные особенности. Апноэ у детей представляет собой прерывание дыхания во время сна, имеющее временный характер. Эпизод продолжается не более 35 секунд и связан с преградой, локализованной в горле или носу. По статистике состояние обнаруживают у 2% детей. Оно является одной из ключевых причин синдрома внезапной детской смерти среди младенцев до года. Есть три формы нарушения дыхания:
- центральное апноэ – связано с неправильной работой центральной нервной системы;
- обструктивное – обусловленное закупоркой дыхательных путей;
- смешанное – включает в себя симптомы обоих состояний, указанных ранее.
Симптомы
Синдром обструктивного апноэ сна у детей можно заподозрить при наблюдении за поведением ребенка в период отдыха. Основные симптомы, указывающие на состояние:
- Частое прерывистое дыхание. Даже в состоянии покоя ребенок дышит усиленно, будто только что бегал или занимался активными играми.
 Дыхательный ритм нечеткий, между выдохами и вдохами проходит разное время.
Дыхательный ритм нечеткий, между выдохами и вдохами проходит разное время.
- Поверхностный сон. Малыш легко просыпается от любого звука или без особых причин.
- Двигательная активность. Апноэ у детей проявляется беспорядочным движением конечностей и регулярной сменой позиций для сна.
- Храп. Особенно настораживает громкий постоянный храп, мешающий спать остальным в комнате.
- Слабость и хроническая усталость. Ребенок не высыпается из-за повторяющихся остановок дыхания. Снижается память, интеллект, внимательность.
- Энурез. Ночью может происходить бесконтрольное мочеиспускание.
- Кошмарные сны и приступы необоснованного страха, лунатизм. Частые признаки ночного апноэ у ребенка.
- Хронические головные боли. Могут быть интенсивными и продолжительными.
- Дыхание через открытый рот. Наблюдается у детей, которым требуется удаление аденоидов.
- Дневная сонливость. Малыш постоянно засыпает, но дневной отдых не приносит облегчения.
При снижении уровня кислорода в крови у детей развивается цианоз. Это локальное посинение кожи. Чаще всего цвет меняет носогубный треугольник, губы, слизистая рта. На фоне эпизодов малыш становится капризным, а иногда – агрессивным.
Причины
Расстройство сна после года и у детей после рождения обычно сопряжено со следующими причинами:
- Аденоиды. Это увеличенная носоглоточная миндалина, выступающая препятствием для нормального дыхания. Может провоцировать снижение слуха, сухой кашель, повышение температуры. Вероятно появление выделений зеленоватого цвета из носа.
- Воспаление небных миндалин. Они выполняют защитную функцию, но могут инфицироваться и стать причиной апноэ у детей.
- Искривление носовой перегородки. Также мешает нормальному дыханию.
- Генетическая предрасположенность. Обычно речь идет о наследственном риносинусите.
- Чрезмерное расслабление гладкой мускулатуры. Приводит к сужению просвета органов дыхания.

Также эпизоды могут возникнуть на фоне аллергических реакций, обструктивных болезней дыхательной системы, травматического воздействия на носоглотку. Усугубляющими факторами выступают сухой воздух, тесная одежда, перегревание ребенка.
Есть ли опасность?
Лечение храпа и апноэ у детей является важной задачей для любого родителя. Это состояние требует внимания из-за повышенных рисков. Чем опасно состояние:
- Нарушением обменных процессов. Из-за сокращения количества кислорода страдает обмен веществ малыша.
- Отмечаются снижение темпа роста, отставание в наборе веса по возрасту. Малыши плохо развиваются, что влияет не только на физическую форму, но и на защитные силы организма. Ребенку становится сложно противостоять вирусным и бактериальным агентам.
- Замедлением физического и умственного развития. Без лечения апноэ у детей начинается отставание. Это накладывает отпечаток на всю жизнь и требует срочной коррекции.
- Высокой летальностью.
 Наиболее критично состояние для малышей от рождения до года.
Наиболее критично состояние для малышей от рождения до года.
Диагностика
Для проведения диагностики нужно обращаться в медицинский центр. Специалисты рекомендуют прибегать к методике полисомнографии. Она записывает комплексные показатели, в частности:
- Электроэнцефалограмму. Предполагает фиксацию активности мозга за счет трансляции электрических сигналов в кривую. Позволяет оценить состояние головного мозга и особенности его работы.
- Электрокардиограмму. Записывает сведения об электрической активности сердечной мышцы. Позволяет выявить функциональные нарушения, изменения ритма.
- Электромиографию. Необходима для записи мышечной активности пациента при диагностике нарушения сна.
- Электроокулографию. Фиксация движений глазных яблок у ребенка.
- Запись двигательной активности. Помогает понять, с какой частотой поднимается и опускается грудная клетка. Также метод выявляет беспокойное движение конечностей во сне.

Дополнительно рекомендовано пройти узких специалистов. Обязательно посетить кардиолога, отоларинголога, невролога. Полный перечень составит педиатр и сомнолог после проведения осмотра, сбора анамнеза и диагностики на полисомнографе. Рекомендуется провести эндоскопию глотки с целью выявления проблем с аденоидами и миндалинами.
Лечение апноэ у детей
Терапия должна основываться на борьбе с основной причиной. Во многих случаях эффективно исключительно хирургическое лечение. Пациенту рекомендуют удаление аденоидов или небных миндалин. Альтернативным решением выступает проведение медикаментозной терапии, направленной на купирование воспаления. Иногда помогает заморозка аденоидов и гланд с помощью специальных ЛОР-установок. Если причина кроется в искривлении перегородки, то ее также выправляют хирургическим путем.
При обструктивных формах ключевой терапевтической технологией является СИПАП-терапия. Она основана на использовании прибора, генерирующего воздушный поток. Последний не дает сужаться дыхательным путям и предупреждает опущение мускулатуры глотки. Эффективная методика позволяет получить результат уже через несколько недель. Параллельно рекомендовано получить назначения от кардиолога, аллерголога, пульмонолога и ЛОРа.
Последний не дает сужаться дыхательным путям и предупреждает опущение мускулатуры глотки. Эффективная методика позволяет получить результат уже через несколько недель. Параллельно рекомендовано получить назначения от кардиолога, аллерголога, пульмонолога и ЛОРа.
Профилактика
Для своевременного предупреждения апноэ у детей важно внимательно относиться ко всем изменениям в поведении ребенка. Эффективными методами профилактики являются:
- Лечение ЛОР-патологий на ранних стадиях. Не стоит пренебрегать терапией, назначенной отоларингологом. При необходимости рекомендовано удалять миндалины и аденоиды в кратчайшие сроки.
- Предотвращение ожирения. Ребенок должен правильно питаться и соблюдать режим двигательной активности.
- Тренировка мышц глотки. Для малышей эффективно грудное вскармливание. Оно укрепляет мышечный аппарат.
- Проветривание помещения. Малыш должен спать в комнате с правильным микроклиматом. В отопительный сезон лучше использовать увлажнитель воздуха.
 Помещение должно быть прохладным.
Помещение должно быть прохладным.
Автор
Кулаков Владимир Федорович
сомнолог
Врач высшей категории
Стаж 18 лет
+7 (495) 032-15-21
Детское апноэ — StatPearls — Книжная полка NCBI
Ной П. Кондамуди; Льюис Крата; Эндрю С. Уилт.
Информация об авторе
Последнее обновление: 19 сентября 2022 г.
Непрерывное обучение
Апноэ у младенцев — это термин, используемый для описания эпизодов остановки дыхания, которые могут быть вызваны многими физиологическими или патофизиологическими процессами. Кратковременные периоды апноэ, возникающие короткими циклами от 5 до 10 секунд, не являются патологическими и называются периодическим дыханием. Периодическое дыхание наблюдается преимущественно в возрасте от двух до четырех недель и проходит к шестимесячному возрасту. Апноэ часто наблюдается у недоношенных детей, но может возникнуть в любом возрасте. Апноэ недоношенных определяется как внезапная остановка дыхания, которая длится не менее 20 секунд или сопровождается брадикардией или десатурацией кислорода (цианозом) у младенцев в возрасте до 37 недель гестационного возраста. Апноэ в младенчестве определяется как необъяснимый эпизод остановки дыхания продолжительностью 20 секунд и более или более короткая дыхательная пауза, связанная с брадикардией, цианозом, бледностью и/или выраженной гипотонией. В этом упражнении рассматривается дифференциальная диагностика апноэ у младенцев и способы правильной оценки этих младенцев. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Апноэ часто наблюдается у недоношенных детей, но может возникнуть в любом возрасте. Апноэ недоношенных определяется как внезапная остановка дыхания, которая длится не менее 20 секунд или сопровождается брадикардией или десатурацией кислорода (цианозом) у младенцев в возрасте до 37 недель гестационного возраста. Апноэ в младенчестве определяется как необъяснимый эпизод остановки дыхания продолжительностью 20 секунд и более или более короткая дыхательная пауза, связанная с брадикардией, цианозом, бледностью и/или выраженной гипотонией. В этом упражнении рассматривается дифференциальная диагностика апноэ у младенцев и способы правильной оценки этих младенцев. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Цели:
Опишите апноэ у младенцев.
Просмотрите презентацию об апноэ у младенцев.
Определите этиологию апноэ у младенцев.
Объясните способы улучшения координации помощи между членами межпрофессиональной бригады, чтобы улучшить результаты лечения младенцев с апноэ.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Термин «апноэ у младенцев» используется для описания эпизодов остановки дыхания и может быть обусловлен многими физиологическими и патофизиологическими процессами. Кратковременные периоды апноэ, которые возникают короткими циклами от 5 до 10 секунд, не являются патологическими и называются периодическим дыханием. Периодическое дыхание наблюдается преимущественно в возрасте от двух до четырех недель и проходит к шести месяцам.
Апноэ часто наблюдается у недоношенных детей, но может возникнуть в любом возрасте.
Апноэ недоношенных определяется как внезапная остановка дыхания, которая длится не менее 20 секунд или сопровождается брадикардией или десатурацией кислорода (цианозом) у младенцев в возрасте до 37 недель гестационного возраста.
Апноэ в младенчестве определяется как «необъяснимый эпизод остановки дыхания на 20 секунд или дольше или более короткая дыхательная пауза, связанная с брадикардией, цианозом, бледностью и/или выраженной гипотонией».
Апноэ может быть центральным, обструктивным или смешанным.
Центральное апноэ обусловлено угнетением дыхательного центра, при котором происходит прекращение выброса из центральных дыхательных центров и отсутствует дыхательное усилие.
Обструктивное апноэ возникает при обструкции дыхательных путей и недостаточности дыхательных усилий для поддержания вентиляции.
Смешанное апноэ (период центрального апноэ, за которым обычно следует обструкция дыхательных путей) является наиболее частым типом у недоношенных детей.
Этиология
Этиология апноэ у младенцев широка и варьируется в зависимости от возраста младенца и патофизиологического механизма.[3][4][5]
Недоношенные дети, особенно до 28 недель гестации, очень склонны к апноэ из-за плохого развития механизмов контроля дыхания и имеют апноэ недоношенных.
Апноэ вскоре после рождения может возникнуть из-за родовой асфиксии, употребления матерью наркотиков, инфекций, метаболических причин и врожденных аномалий.
Причины центрального апноэ включают инфекции центральной нервной системы (ЦНС) (менингит, энцефалит), травму головы (родовая асфиксия или жестокая травма), воздействие токсинов, коклюш, младенческий ботулизм, врожденные нарушения метаболизма (митохондриальная болезнь, болезнь Помпе, болезнь Лея). синдром и мукополисахаридозы), метаболические нарушения (гипогликемия, гипокальциемия и ацидоз) и врожденные аномалии (врожденная центральная гиповентиляция, синдром Дауна и мальформация Арнольда-Киари).
Обструктивное апноэ может возникать из-за обструктивного апноэ во сне, инфекций (пневмония, круп), паралича голосовых связок и врожденных аномалий верхних дыхательных путей (например, последовательности Пьера-Робена)
Смешанное апноэ встречается преимущественно у недоношенных детей, но также может быть вызвано гастроэзофагеальный рефлюкс, коклюш и бронхиолит.
Эпидемиология
Истинная распространенность и частота апноэ у новорожденных неизвестны. Среди недоношенных детей частота апноэ обратно пропорциональна гестационному возрасту: почти у каждого ребенка в возрасте до 28 недель беременности был эпизод, и у 50 % детей, родившихся между 33 неделями и 34 неделями. Частота апноэ у доношенных детей составляет один случай на 1000 [6].
Частота апноэ у доношенных детей составляет один случай на 1000 [6].
Патофизиология
Относительно незрелый дыхательный центр у младенцев, особенно недоношенных, делает их уязвимыми к эпизодам апноэ перед лицом внутренних и внешних стрессоров. В отличие от взрослых и детей старшего возраста, новорожденные реагируют на гипоксию и гиперкапнию кратковременным увеличением частоты дыхания с последующим угнетением дыхания и апноэ. Во время кормления плохая координация сосания и дыхания влияет на вентиляцию, что еще больше усугубляется преувеличенными химическими рефлексами гортани, которые угнетают дыхательный центр, вызывая апноэ. Младенцы очень чувствительны к стрессовым факторам, таким как анемия, гипогликемия, гипотермия и воздействие токсинов, которые могут угнетать дыхательный центр. Очень податливая грудная клетка вызывает коллапс грудной стенки, что приводит к увеличению работы дыхания и, в конечном итоге, к утомлению грудных мышц, что приводит к дыхательной недостаточности и апноэ.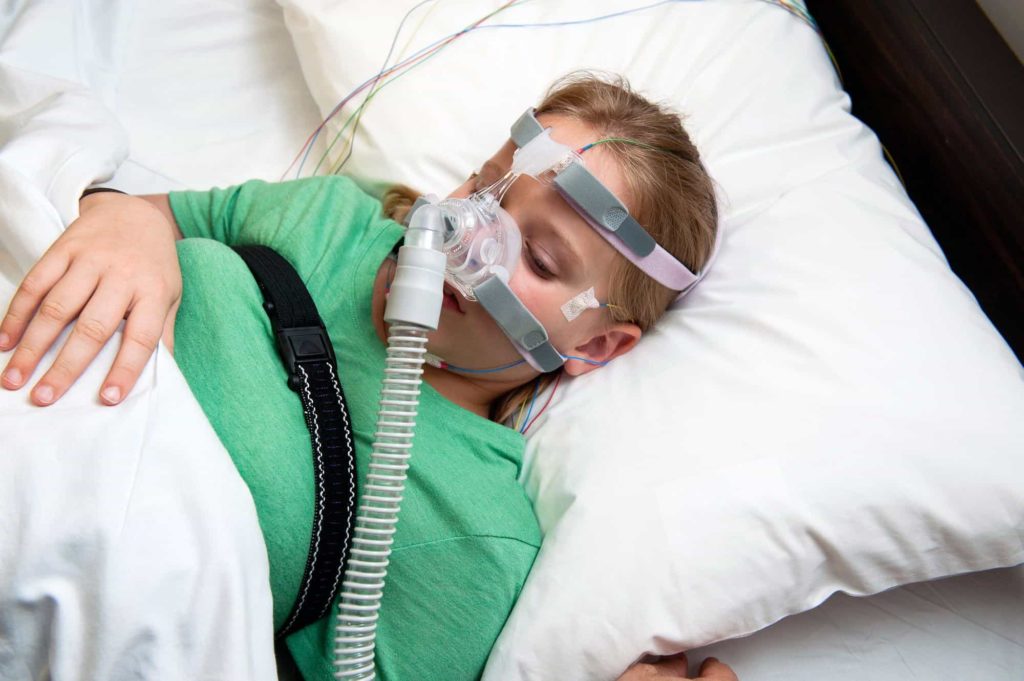
Анамнез и физикальное исследование
Первоначальный анамнез должен быть направлен на то, чтобы отличить истинный эпизод апноэ от эпизода периодического дыхания или задержки дыхания. После признания эпизода апноэ следует провести тщательный анализ антенатальной, перинатальной, постнатальной истории и истории кормления. Следует выяснить историю эпизодов апноэ, поскольку это указывает на опасную для жизни основную причину и более высокую вероятность рецидива. Также следует выяснить семейный анамнез судорог, младенческих смертей и наличие серьезных заболеваний у членов семьи. Социальный анамнез должен спрашивать о потенциально токсических воздействиях, включая наркотики или лекарства в доме, воздействие табачного дыма и потенциальное воздействие угарного газа. Следует выяснить сопутствующие симптомы, такие как проблемы со сном, храп, дыхание через рот. Физический осмотр часто дает ценные подсказки и помогает выявить врожденные аномалии, генетические синдромы или стигмы врожденных нарушений метаболизма и врожденных инфекций.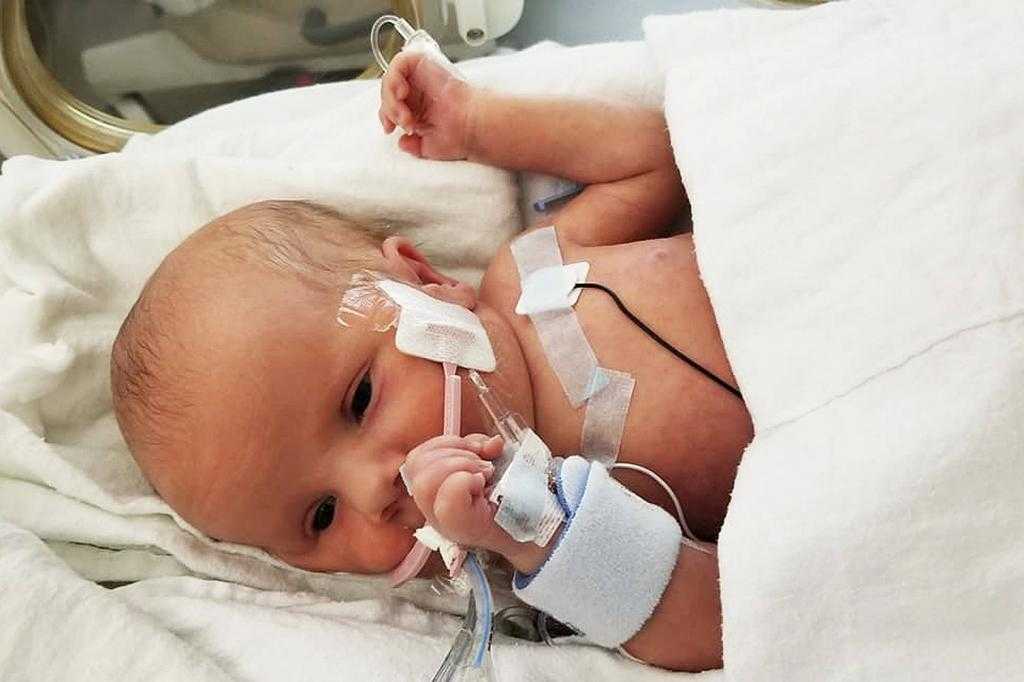 Лихорадка или гипотермия могут вызвать подозрение на сепсис или другие инфекционные процессы, тахипноэ может указывать на инфекцию нижних дыхательных путей или метаболический ацидоз, а стридор указывает на обструкцию верхних дыхательных путей. Необъяснимые синяки на коже должны вызвать подозрение в жестоком обращении с ребенком.
Лихорадка или гипотермия могут вызвать подозрение на сепсис или другие инфекционные процессы, тахипноэ может указывать на инфекцию нижних дыхательных путей или метаболический ацидоз, а стридор указывает на обструкцию верхних дыхательных путей. Необъяснимые синяки на коже должны вызвать подозрение в жестоком обращении с ребенком.
Оценка
При выполнении лабораторных и визуализационных исследований следует руководствоваться данными анамнеза и результатов медицинского осмотра. У новорожденных можно рассмотреть общий анализ крови, измерение уровня глюкозы в сыворотке, кальция и электролитов. Если у младенца лихорадка или гипотермия и подозревается серьезная инфекция, следует получить соответствующие культуры крови, мочи и, возможно, спинномозговой жидкости (ЦСЖ). Для исключения нарушений сердечного ритма, особенно синдрома удлиненного интервала QT, может быть проведена ЭКГ. Нейровизуализация, ЭЭГ, консультации специалистов обычно не рекомендуются, за исключением случаев, когда это конкретно указано в клинической картине. Если пациент соответствует критериям низкого риска краткосрочного необъяснимого явления (BRUE), лабораторные исследования не показаны.[7][8]
Если пациент соответствует критериям низкого риска краткосрочного необъяснимого явления (BRUE), лабораторные исследования не показаны.[7][8]
Лечение / Ведение пациента
Первым шагом в лечении апноэ у младенцев является оценка необходимости немедленных реанимационных мероприятий и/или стабилизации состояния младенца. Последующее лечение состоит из определения основной этиологии и назначения целенаправленной специфической терапии выявленной причины. Для новорожденных рекомендуется период наблюдения с кардиореспираторным и пульсоксиметрическим мониторингом в отделении интенсивной терапии новорожденных (ОИТН). Для детей с апноэ недоношенных рекомендуются вмешательства, если приступы апноэ часты, продолжительны, нуждаются в частой стимуляции или связаны с брадикардией и гипоксией. Этим детям помогает назальное постоянное положительное давление в дыхательных путях (CPAP) и терапия метилксантином. Нет никаких доказательств того, что терапия метилксантином эффективна у доношенных детей. Для младенцев с проблемами, связанными с кормлением, можно проконсультироваться с логопедом или трудотерапевтом. Ведение младенцев в категории низкого риска BRUE состоит из родительского заверения и обучения. [9][10][11]
Для младенцев с проблемами, связанными с кормлением, можно проконсультироваться с логопедом или трудотерапевтом. Ведение младенцев в категории низкого риска BRUE состоит из родительского заверения и обучения. [9][10][11]
Differential Diagnosis
Aspiration syndrome
Bacteremia
Botulism
Bronchiolitis
Croup
Сердечная недостаточность, застойная
Грипп
Ларингомаляция
Жемчуг и другие проблемы
Эпизоды апноэ иногда могут быть отнесены к категории очевидных угрожающих жизни событий (ALTE). Термин ALTE описывает острое событие, которое кажется пугающим для лица, осуществляющего уход, и включает некоторую комбинацию апноэ, брадикардии, изменения цвета (обычно цианоза или бледности, иногда полнокровия) и удушья или рвотных позывов. В 2016 году Американская академия педиатрии рекомендовала прекратить использование ALTE в качестве диагноза и рекомендовала альтернативный термин. Краткое разрешенное необъяснимое событие (BRUE).
В 2016 году Американская академия педиатрии рекомендовала прекратить использование ALTE в качестве диагноза и рекомендовала альтернативный термин. Краткое разрешенное необъяснимое событие (BRUE).
Улучшение результатов работы медицинских бригад
Существует множество причин апноэ у младенцев, и это состояние может проявляться непостоянно и, если его не лечить, может иметь нежелательные последствия. Следовательно, медицинские работники, включая медсестер, должны знать об апноэ и его клинических проявлениях. В целом апноэ чаще встречается у младенцев с низкой массой тела при рождении и затрагивает от 1 до 7,5% госпитализированных младенцев. Невылеченное апноэ может привести к задержке развития, потере интеллекта и легочному сердцу. Апноэ, вызванное сепсисом или неврологическим инсультом, имеет очень высокий уровень смертности.[11][12][13] (Уровень V)
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Ссылки
- 1.
Huang YS, Hsu JF, Paiva T, Chin WC, Chen IC, Guilleminault C. Нарушение дыхания во сне, черепно-лицевое развитие и развитие нервной системы у недоношенных детей: 2 года наблюдения исследование. Сон Мед. 2019 авг;60:20-25. [PubMed: 30466820]
- 2.
Келли К.Э., Оой В.Л., Ян Д.Ю., Чен Дж., Адамсон С., Ли К.Дж., Чеонг Д.Л.И., Андерсон П.Дж., Дойл Л.В., Томпсон Д.К. Кофеин при апноэ недоношенных и развитии мозга в 11-летнем возрасте. Энн Клин Перевод Neurol. 2018 сен;5(9):1112-1127. [Бесплатная статья PMC: PMC6144456] [PubMed: 30250867]
- 3.
Miura Y, Watanabe T, Uchida T, Nawa T, Endo N, Fukuzawa T, Ohkubo R, Takeyama J, Sasaki A, Hayasaka K. Новая мутация гена PHOX2B у младенца с экстремально низкой массой тела при рождении с врожденным синдромом центральной гиповентиляции и вариантом болезни Гиршпрунга. Евр Дж Мед Жене. 2019Сен;62(9):103541.
 [PubMed: 30227298]
[PubMed: 30227298]- 4.
Рамос-Фернандес Дж. М., Санчес-Перес М., Санчес-Гонсалес Дж. М., Кальво-Силлан А., Морено-Перес Д. Апноэ у младенцев, госпитализированных с коклюшем: заболеваемость и гестационная связь с курением . Педиатр Междунар. 2018 Октябрь; 60 (10): 943-947. [PubMed: 30074664]
- 5.
МакФарлин А. Что делать, когда дети синеют: Помимо основного краткого раскрытия необъяснимого события. Emerg Med Clin North Am. 2018 май; 36(2):335-347. [В паблике: 29622326]
- 6.
Regenbogen E, Zhang S, Yang J, Shroyer A, Zhu C, DeCristofaro J. Эпидемиологические тенденции среди недоношенных детей с апноэ. Двенадцатилетний обзор базы данных. Int J Pediatr Оториноларингол. 2018 Апр; 107:86-92. [PubMed: 29501318]
- 7.
Чой Х.Дж., Ким Ю.Х. Очевидное угрожающее жизни событие в младенчестве. Корейский J Педиатр. 2016 сен; 59 (9): 347-354. [Бесплатная статья PMC: PMC5052132] [PubMed: 27721838]
- 8.

Сен К., Агарвал Р. Больше, чем кажется на первый взгляд: младенец с гипоксически-ишемической энцефалопатией. BMJ Case Rep. 2018 Apr 05; 2018 [бесплатная статья PMC: PMC5893988] [PubMed: 29622709]
- 9.
Пиумелли Р., Даванзо Р., Насси Н., Сальваторе С., Арзилли С., Перуцци М., Агости Масти Пальмьери А., Паглиетти М.Г., Носетти Л., Помо Р., Де Лука Ф., Римини А., Де Маси С., Костабель С., Каварретта В., Креманте А., Кардинале Ф., Кутрера Р. События, угрожающие жизни (ALTE): итальянские рекомендации. Ital J Pediatr. 2017 12 декабря; 43 (1): 111. [Бесплатная статья PMC: PMC5728046] [PubMed: 29233182]
- 10.
Патринос М.Е., Мартин Р.Дж. Апноэ у доношенного ребенка. Semin Fetal Neonatal Med. 2017 авг; 22 (4): 240-244. [PubMed: 28438477]
- 11.
Аране К., Клавдий I, Гольдман Р.Д. Кратко разрешенное необъяснимое событие: новый диагноз у младенцев. Кан Фам Врач. 2017 Январь; 63(1):39-41. [Статья бесплатно PMC: PMC5257218] [PubMed: 28115439]
- 12.

Vliegenthart R, Miedema M, Hutten GJ, van Kaam AH, Onland W. Высокая по сравнению со стандартной дозой кофеина при апноэ: систематический обзор. Arch Dis Child Fetal Neonatal Ed. 2018 ноябрь;103(6):F523-F529. [PubMed: 29437799]
- 13.
Hong HS, Lee JY. Внутричерепные кровоизлияния у доношенных новорожденных. Чайлдс Нерв Сист. 2018 июнь;34(6):1135-1143. [Бесплатная статья PMC: PMC5978839] [PubMed: 29637304]
Апноэ у младенцев — StatPearls — Книжная полка NCBI
Ной П. Кондамуди; Льюис Крата; Эндрю С. Уилт.
Информация об авторе
Последнее обновление: 19 сентября 2022 г.
Непрерывное обучение
Апноэ у младенцев — это термин, используемый для описания эпизодов остановки дыхания, которые могут быть вызваны многими физиологическими или патофизиологическими процессами. Кратковременные периоды апноэ, возникающие короткими циклами от 5 до 10 секунд, не являются патологическими и называются периодическим дыханием. Периодическое дыхание наблюдается преимущественно в возрасте от двух до четырех недель и проходит к шестимесячному возрасту. Апноэ часто наблюдается у недоношенных детей, но может возникнуть в любом возрасте. Апноэ недоношенных определяется как внезапная остановка дыхания, которая длится не менее 20 секунд или сопровождается брадикардией или десатурацией кислорода (цианозом) у младенцев в возрасте до 37 недель гестационного возраста. Апноэ в младенчестве определяется как необъяснимый эпизод остановки дыхания продолжительностью 20 секунд и более или более короткая дыхательная пауза, связанная с брадикардией, цианозом, бледностью и/или выраженной гипотонией. В этом упражнении рассматривается дифференциальная диагностика апноэ у младенцев и способы правильной оценки этих младенцев. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Периодическое дыхание наблюдается преимущественно в возрасте от двух до четырех недель и проходит к шестимесячному возрасту. Апноэ часто наблюдается у недоношенных детей, но может возникнуть в любом возрасте. Апноэ недоношенных определяется как внезапная остановка дыхания, которая длится не менее 20 секунд или сопровождается брадикардией или десатурацией кислорода (цианозом) у младенцев в возрасте до 37 недель гестационного возраста. Апноэ в младенчестве определяется как необъяснимый эпизод остановки дыхания продолжительностью 20 секунд и более или более короткая дыхательная пауза, связанная с брадикардией, цианозом, бледностью и/или выраженной гипотонией. В этом упражнении рассматривается дифференциальная диагностика апноэ у младенцев и способы правильной оценки этих младенцев. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Цели:
Опишите апноэ у младенцев.
Просмотрите презентацию об апноэ у младенцев.

Определите этиологию апноэ у младенцев.
Объясните способы улучшения координации помощи между членами межпрофессиональной бригады, чтобы улучшить результаты лечения младенцев с апноэ.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Термин «апноэ у младенцев» используется для описания эпизодов остановки дыхания и может быть обусловлен многими физиологическими и патофизиологическими процессами. Кратковременные периоды апноэ, которые возникают короткими циклами от 5 до 10 секунд, не являются патологическими и называются периодическим дыханием. Периодическое дыхание наблюдается преимущественно в возрасте от двух до четырех недель и проходит к шести месяцам.
Апноэ часто наблюдается у недоношенных детей, но может возникнуть в любом возрасте.
Апноэ недоношенных определяется как внезапная остановка дыхания, которая длится не менее 20 секунд или сопровождается брадикардией или десатурацией кислорода (цианозом) у младенцев в возрасте до 37 недель гестационного возраста.
Апноэ в младенчестве определяется как «необъяснимый эпизод остановки дыхания на 20 секунд или дольше или более короткая дыхательная пауза, связанная с брадикардией, цианозом, бледностью и/или выраженной гипотонией».
Апноэ может быть центральным, обструктивным или смешанным.
Центральное апноэ обусловлено угнетением дыхательного центра, при котором происходит прекращение выброса из центральных дыхательных центров и отсутствует дыхательное усилие.
Обструктивное апноэ возникает при обструкции дыхательных путей и недостаточности дыхательных усилий для поддержания вентиляции.
Смешанное апноэ (период центрального апноэ, за которым обычно следует обструкция дыхательных путей) является наиболее частым типом у недоношенных детей.
Этиология
Этиология апноэ у младенцев широка и варьируется в зависимости от возраста младенца и патофизиологического механизма.[3][4][5]
Недоношенные дети, особенно до 28 недель гестации, очень склонны к апноэ из-за плохого развития механизмов контроля дыхания и имеют апноэ недоношенных.
Апноэ вскоре после рождения может возникнуть из-за родовой асфиксии, употребления матерью наркотиков, инфекций, метаболических причин и врожденных аномалий.
Причины центрального апноэ включают инфекции центральной нервной системы (ЦНС) (менингит, энцефалит), травму головы (родовая асфиксия или жестокая травма), воздействие токсинов, коклюш, младенческий ботулизм, врожденные нарушения метаболизма (митохондриальная болезнь, болезнь Помпе, болезнь Лея). синдром и мукополисахаридозы), метаболические нарушения (гипогликемия, гипокальциемия и ацидоз) и врожденные аномалии (врожденная центральная гиповентиляция, синдром Дауна и мальформация Арнольда-Киари).
Обструктивное апноэ может возникать из-за обструктивного апноэ во сне, инфекций (пневмония, круп), паралича голосовых связок и врожденных аномалий верхних дыхательных путей (например, последовательности Пьера-Робена)
Смешанное апноэ встречается преимущественно у недоношенных детей, но также может быть вызвано гастроэзофагеальный рефлюкс, коклюш и бронхиолит.
Эпидемиология
Истинная распространенность и частота апноэ у новорожденных неизвестны. Среди недоношенных детей частота апноэ обратно пропорциональна гестационному возрасту: почти у каждого ребенка в возрасте до 28 недель беременности был эпизод, и у 50 % детей, родившихся между 33 неделями и 34 неделями. Частота апноэ у доношенных детей составляет один случай на 1000 [6].
Патофизиология
Относительно незрелый дыхательный центр у младенцев, особенно недоношенных, делает их уязвимыми к эпизодам апноэ перед лицом внутренних и внешних стрессоров. В отличие от взрослых и детей старшего возраста, новорожденные реагируют на гипоксию и гиперкапнию кратковременным увеличением частоты дыхания с последующим угнетением дыхания и апноэ. Во время кормления плохая координация сосания и дыхания влияет на вентиляцию, что еще больше усугубляется преувеличенными химическими рефлексами гортани, которые угнетают дыхательный центр, вызывая апноэ. Младенцы очень чувствительны к стрессовым факторам, таким как анемия, гипогликемия, гипотермия и воздействие токсинов, которые могут угнетать дыхательный центр. Очень податливая грудная клетка вызывает коллапс грудной стенки, что приводит к увеличению работы дыхания и, в конечном итоге, к утомлению грудных мышц, что приводит к дыхательной недостаточности и апноэ.
Очень податливая грудная клетка вызывает коллапс грудной стенки, что приводит к увеличению работы дыхания и, в конечном итоге, к утомлению грудных мышц, что приводит к дыхательной недостаточности и апноэ.
Анамнез и физикальное исследование
Первоначальный анамнез должен быть направлен на то, чтобы отличить истинный эпизод апноэ от эпизода периодического дыхания или задержки дыхания. После признания эпизода апноэ следует провести тщательный анализ антенатальной, перинатальной, постнатальной истории и истории кормления. Следует выяснить историю эпизодов апноэ, поскольку это указывает на опасную для жизни основную причину и более высокую вероятность рецидива. Также следует выяснить семейный анамнез судорог, младенческих смертей и наличие серьезных заболеваний у членов семьи. Социальный анамнез должен спрашивать о потенциально токсических воздействиях, включая наркотики или лекарства в доме, воздействие табачного дыма и потенциальное воздействие угарного газа. Следует выяснить сопутствующие симптомы, такие как проблемы со сном, храп, дыхание через рот. Физический осмотр часто дает ценные подсказки и помогает выявить врожденные аномалии, генетические синдромы или стигмы врожденных нарушений метаболизма и врожденных инфекций. Лихорадка или гипотермия могут вызвать подозрение на сепсис или другие инфекционные процессы, тахипноэ может указывать на инфекцию нижних дыхательных путей или метаболический ацидоз, а стридор указывает на обструкцию верхних дыхательных путей. Необъяснимые синяки на коже должны вызвать подозрение в жестоком обращении с ребенком.
Физический осмотр часто дает ценные подсказки и помогает выявить врожденные аномалии, генетические синдромы или стигмы врожденных нарушений метаболизма и врожденных инфекций. Лихорадка или гипотермия могут вызвать подозрение на сепсис или другие инфекционные процессы, тахипноэ может указывать на инфекцию нижних дыхательных путей или метаболический ацидоз, а стридор указывает на обструкцию верхних дыхательных путей. Необъяснимые синяки на коже должны вызвать подозрение в жестоком обращении с ребенком.
Оценка
При выполнении лабораторных и визуализационных исследований следует руководствоваться данными анамнеза и результатов медицинского осмотра. У новорожденных можно рассмотреть общий анализ крови, измерение уровня глюкозы в сыворотке, кальция и электролитов. Если у младенца лихорадка или гипотермия и подозревается серьезная инфекция, следует получить соответствующие культуры крови, мочи и, возможно, спинномозговой жидкости (ЦСЖ). Для исключения нарушений сердечного ритма, особенно синдрома удлиненного интервала QT, может быть проведена ЭКГ. Нейровизуализация, ЭЭГ, консультации специалистов обычно не рекомендуются, за исключением случаев, когда это конкретно указано в клинической картине. Если пациент соответствует критериям низкого риска краткосрочного необъяснимого явления (BRUE), лабораторные исследования не показаны.[7][8]
Нейровизуализация, ЭЭГ, консультации специалистов обычно не рекомендуются, за исключением случаев, когда это конкретно указано в клинической картине. Если пациент соответствует критериям низкого риска краткосрочного необъяснимого явления (BRUE), лабораторные исследования не показаны.[7][8]
Лечение / Ведение пациента
Первым шагом в лечении апноэ у младенцев является оценка необходимости немедленных реанимационных мероприятий и/или стабилизации состояния младенца. Последующее лечение состоит из определения основной этиологии и назначения целенаправленной специфической терапии выявленной причины. Для новорожденных рекомендуется период наблюдения с кардиореспираторным и пульсоксиметрическим мониторингом в отделении интенсивной терапии новорожденных (ОИТН). Для детей с апноэ недоношенных рекомендуются вмешательства, если приступы апноэ часты, продолжительны, нуждаются в частой стимуляции или связаны с брадикардией и гипоксией. Этим детям помогает назальное постоянное положительное давление в дыхательных путях (CPAP) и терапия метилксантином. Нет никаких доказательств того, что терапия метилксантином эффективна у доношенных детей. Для младенцев с проблемами, связанными с кормлением, можно проконсультироваться с логопедом или трудотерапевтом. Ведение младенцев в категории низкого риска BRUE состоит из родительского заверения и обучения. [9][10][11]
Нет никаких доказательств того, что терапия метилксантином эффективна у доношенных детей. Для младенцев с проблемами, связанными с кормлением, можно проконсультироваться с логопедом или трудотерапевтом. Ведение младенцев в категории низкого риска BRUE состоит из родительского заверения и обучения. [9][10][11]
Differential Diagnosis
Aspiration syndrome
Bacteremia
Botulism
Bronchiolitis
Croup
Сердечная недостаточность, застойная
Грипп
Ларингомаляция
Жемчуг и другие проблемы
Эпизоды апноэ иногда могут быть отнесены к категории очевидных угрожающих жизни событий (ALTE). Термин ALTE описывает острое событие, которое кажется пугающим для лица, осуществляющего уход, и включает некоторую комбинацию апноэ, брадикардии, изменения цвета (обычно цианоза или бледности, иногда полнокровия) и удушья или рвотных позывов. В 2016 году Американская академия педиатрии рекомендовала прекратить использование ALTE в качестве диагноза и рекомендовала альтернативный термин. Краткое разрешенное необъяснимое событие (BRUE).
В 2016 году Американская академия педиатрии рекомендовала прекратить использование ALTE в качестве диагноза и рекомендовала альтернативный термин. Краткое разрешенное необъяснимое событие (BRUE).
Улучшение результатов работы медицинских бригад
Существует множество причин апноэ у младенцев, и это состояние может проявляться непостоянно и, если его не лечить, может иметь нежелательные последствия. Следовательно, медицинские работники, включая медсестер, должны знать об апноэ и его клинических проявлениях. В целом апноэ чаще встречается у младенцев с низкой массой тела при рождении и затрагивает от 1 до 7,5% госпитализированных младенцев. Невылеченное апноэ может привести к задержке развития, потере интеллекта и легочному сердцу. Апноэ, вызванное сепсисом или неврологическим инсультом, имеет очень высокий уровень смертности.[11][12][13] (Уровень V)
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Ссылки
- 1.
Huang YS, Hsu JF, Paiva T, Chin WC, Chen IC, Guilleminault C. Нарушение дыхания во сне, черепно-лицевое развитие и развитие нервной системы у недоношенных детей: 2 года наблюдения исследование. Сон Мед. 2019 авг;60:20-25. [PubMed: 30466820]
- 2.
Келли К.Э., Оой В.Л., Ян Д.Ю., Чен Дж., Адамсон С., Ли К.Дж., Чеонг Д.Л.И., Андерсон П.Дж., Дойл Л.В., Томпсон Д.К. Кофеин при апноэ недоношенных и развитии мозга в 11-летнем возрасте. Энн Клин Перевод Neurol. 2018 сен;5(9):1112-1127. [Бесплатная статья PMC: PMC6144456] [PubMed: 30250867]
- 3.
Miura Y, Watanabe T, Uchida T, Nawa T, Endo N, Fukuzawa T, Ohkubo R, Takeyama J, Sasaki A, Hayasaka K. Новая мутация гена PHOX2B у младенца с экстремально низкой массой тела при рождении с врожденным синдромом центральной гиповентиляции и вариантом болезни Гиршпрунга. Евр Дж Мед Жене. 2019Сен;62(9):103541.
 [PubMed: 30227298]
[PubMed: 30227298]- 4.
Рамос-Фернандес Дж. М., Санчес-Перес М., Санчес-Гонсалес Дж. М., Кальво-Силлан А., Морено-Перес Д. Апноэ у младенцев, госпитализированных с коклюшем: заболеваемость и гестационная связь с курением . Педиатр Междунар. 2018 Октябрь; 60 (10): 943-947. [PubMed: 30074664]
- 5.
МакФарлин А. Что делать, когда дети синеют: Помимо основного краткого раскрытия необъяснимого события. Emerg Med Clin North Am. 2018 май; 36(2):335-347. [В паблике: 29622326]
- 6.
Regenbogen E, Zhang S, Yang J, Shroyer A, Zhu C, DeCristofaro J. Эпидемиологические тенденции среди недоношенных детей с апноэ. Двенадцатилетний обзор базы данных. Int J Pediatr Оториноларингол. 2018 Апр; 107:86-92. [PubMed: 29501318]
- 7.
Чой Х.Дж., Ким Ю.Х. Очевидное угрожающее жизни событие в младенчестве. Корейский J Педиатр. 2016 сен; 59 (9): 347-354. [Бесплатная статья PMC: PMC5052132] [PubMed: 27721838]
- 8.

Сен К., Агарвал Р. Больше, чем кажется на первый взгляд: младенец с гипоксически-ишемической энцефалопатией. BMJ Case Rep. 2018 Apr 05; 2018 [бесплатная статья PMC: PMC5893988] [PubMed: 29622709]
- 9.
Пиумелли Р., Даванзо Р., Насси Н., Сальваторе С., Арзилли С., Перуцци М., Агости Масти Пальмьери А., Паглиетти М.Г., Носетти Л., Помо Р., Де Лука Ф., Римини А., Де Маси С., Костабель С., Каварретта В., Креманте А., Кардинале Ф., Кутрера Р. События, угрожающие жизни (ALTE): итальянские рекомендации. Ital J Pediatr. 2017 12 декабря; 43 (1): 111. [Бесплатная статья PMC: PMC5728046] [PubMed: 29233182]
- 10.
Патринос М.Е., Мартин Р.Дж. Апноэ у доношенного ребенка. Semin Fetal Neonatal Med. 2017 авг; 22 (4): 240-244. [PubMed: 28438477]
- 11.
Аране К., Клавдий I, Гольдман Р.Д. Кратко разрешенное необъяснимое событие: новый диагноз у младенцев. Кан Фам Врач. 2017 Январь; 63(1):39-41. [Статья бесплатно PMC: PMC5257218] [PubMed: 28115439]
- 12.

