Содержание
Аллергическая сыпь на коже у детей грудного возраста
- Главная
- Все об аллергии
- Аллергия у детей
- Аллергическая сыпь на коже у детей грудного возраста
Содержание
Наиболее распространенные виды аллергической сыпи
Кожная аллергия – самый распространенный тип аллергической реакции у детей первого года жизни. Это объясняется тем, что кожа младенцев очень нежная и чувствительная. Поэтому любой раздражитель может вызвать аллергические высыпания на ней.
Аллергическая сыпь у детей чаще всего проявляется в виде атопической экземы, папулезной крапивницы, тепловой сыпи, крапивницы или интертриго.
Так, атопическая экзема характеризуется красными зудящими высыпаниями, которые могут состоять из крошечных красных бугорков. Такая аллергическая сыпь у ребенка развивается, как правило, после достижения 2-месячного возраста и, фактически, является воспалительным состоянием кожи. Экзема – самая распространенная версия детской сыпи, вызванная аллергией.
Такая аллергическая сыпь у ребенка развивается, как правило, после достижения 2-месячного возраста и, фактически, является воспалительным состоянием кожи. Экзема – самая распространенная версия детской сыпи, вызванная аллергией.
Впрочем, аллергическая сыпь у грудничка также может быть следствием укусов насекомых, например, блох, живущих на домашних любимцах, клещей, клопов и комаров.
Она называется папулезной крапивницей. Чаще всего такая реакция проявляется на открытых участках тела, таких как кисти, лицо и шея. Но у младенцев с сильной реакцией крапивница может появиться по всему телу, создавая впечатление, что укусов насекомых много, хотя на самом деле, укус может быть всего один.
Еще один распространенный тип детской кожной реакции – тепловая сыпь. Ее еще называют милиарией или «потничкой». Она как, правило, наблюдается на лице, шее, спине, подмышках или ягодицах. Такая сыпь на коже появляется, когда ребенок перегревается. В большинстве случаев она не требует лечения и проходит самостоятельно.
Самостоятельно может исчезнуть и такая аллергическая реакция как крапивница. Правда, в одних случаях это займет несколько часов, а в других крапивница может длиться и несколько недель.
Антигистаминные для детей помогут ускорить процесс выздоровления.
В общем, крапивница напоминает ужаление крапивой. Она может принимать различные размеры и форму и развиваться в любом месте тела.
А вот интертриго появляется в кожных складках. Поэтому эта проблема чаще поражает пухлых младенцев. При этом, самым распространенным местом его появления является шея. По мере развития аллергии, трение «кожи о кожу» может вызвать боль.
Причины аллергии у грудных детей
Аллергия – это реакция гиперчувствительности иммунной системы на тот или иной аллерген: еду, пыльцу, перхоть, пыль и т.д. В ответ на раздражитель иммунная система высвобождает такие медиаторы воспаления как гистамин, серотонин, брадикинин, что приводит к воспалительной реакции.
Из-за чувствительности кожи детей грудного возраста, аллергия и похожий на нее контактный дерматит у них может провоцироваться различными раздражителями. Например, аллергия на ягодицах у ребенка является частым следствием подгузника, который не был вовремя заменен.
Например, аллергия на ягодицах у ребенка является частым следствием подгузника, который не был вовремя заменен.
Еда, мыло, моющие средства и даже слюна тоже могут привести к появлению высыпаний.
Например, интертриго возникает как реакция на чрезмерную влажность: слюну и пот, которые накапливаются в складках кожи ребенка. Поскольку эти участки кожи менее подвержены воздействию воздуха, влага дольше задерживается в них, что делает ребенка уязвимым к инфекции.
А вот в развитии экземы важную роль играет генетическая предрасположенность к этой проблеме. Вызвать эту сыпь также могут синтетическая одежда, определенные моющие средства, наличие пищевой аллергии и воздействие раздражителей вроде пыли, дыма и пота.
Вспотевшая кожа является основной причиной и милиарии (тепловой сыпи). Поскольку у младенцев потовые железы небольшие, их тела не имеют возможности регулировать свою температуру, что делает их склонными к тепловой сыпи.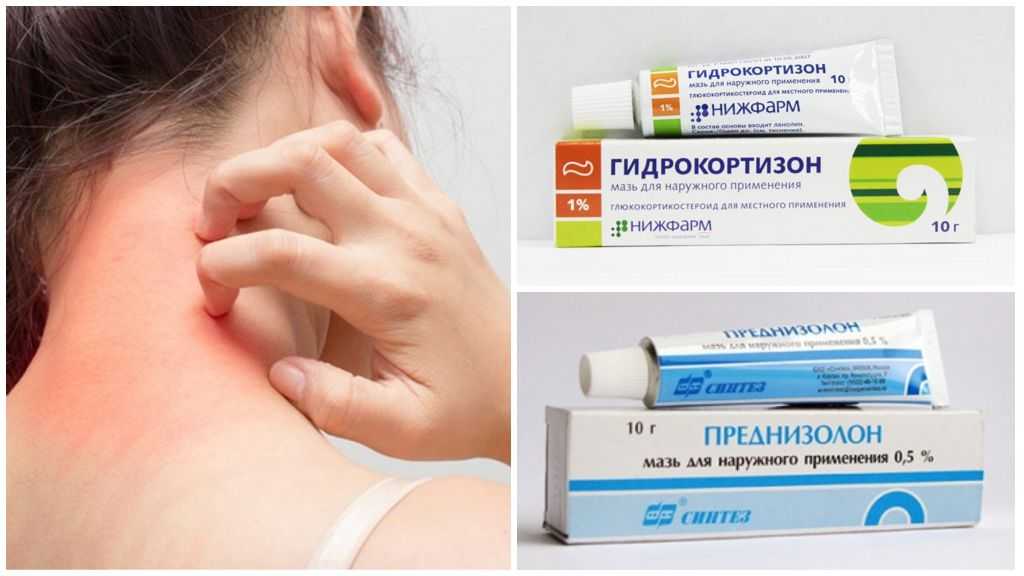 Поэтому тесная одежда или даже ремень безопасности в автокресле, который тесно прилегает к телу, могут стать причиной сыпи в теплую и влажную погоду.
Поэтому тесная одежда или даже ремень безопасности в автокресле, который тесно прилегает к телу, могут стать причиной сыпи в теплую и влажную погоду.
Резкие перепады температуры могут стать и причиной крапивницы. Хотя к ней часто приводят также укусы насекомых и некоторые виды пищи. Иногда крапивница возникает и при инфекционных или вирусных болезнях.
Но будьте внимательны: высыпания на коже у маленького ребенка могут быть признаком того или иного инфекционного или вирусного заболевания.
Если сыпь сопровождается высокой температурой, рвотой, вялостью или другими нетипичными симптомами, проконсультируйтесь с врачом на предмет таких заболеваний как ветряная оспа, корь, менингит и др.
В то же время, иногда сыпь у грудничка может быть вариантом нормы. Например, в первый месяц жизни у ребенка часто появляются так называемые детские прыщи. Они являются следствием гормональных изменений и со временем – примерно на третьем месяце, – проходят самостоятельно.
Симптомы аллергической сыпи
Если у ребенка появляются красноватые, отечные пятна на любом участке тела, которые возникли после употребления определенной пищи (чаще всего – коровьего молока, яиц, арахиса или морепродуктов) или после значительных перепадов температуры, то, скорее всего, это крапивница.
В этом случае могут помочь антигистаминные препараты. Но лучшим вариантом будет устранение воздействия аллергена.
Например, если есть подозрение на пищевую аллергию, назначается элиминационная диета. Если ребенок полностью находится на грудном вскармливании, диеты следует придерживаться матери, исключив временно из своего меню потенциальные аллергены.
Другая аллергическая реакция у ребенка – экзема или атопический дерматит, чаще всего проявляется как сыпь на щеках, шее, а также в складках кожи. Впрочем, она также может возникать и по всему телу. Для экземы характерна красная и зудящая сыпь. Если ребенок постоянно расчесывает такую сыпь, на этих участках может возникнуть характерная пигментация. Для профилактики такого состояния хорошо мойте и увлажняйте кожу малыша средствами с нейтральными запахами.
Для профилактики такого состояния хорошо мойте и увлажняйте кожу малыша средствами с нейтральными запахами.
В случае папулёзной крапивницы сыпь также может сильно чесаться. Сама же реакция начинается как небольшой поднятый бугорок. Со временем эта сыпь может увеличиться и приобрести красновато-коричневый оттенок.
В этом случае помогает местный стероидный крем, который используется для облегчения зуда. Антигистаминный препарат может также облегчить состояние, но его следует давать на ночь. Антигистаминные препараты детям грудного возраста назначают в виде капель. Такие капли от аллергии для детей должны быть препаратами нового поколения, ведь они имеют меньше побочных воздействий.
Но будьте внимательны: если ребенок расчешет кожу, это может привести к заражению. Тогда врач может назначить крем с антибиотиками.
Красный или красновато-коричневый оттенок, как при папулезной крапивнице, может иметь и сыпь при интертриго. При этом пораженные участки кожи также могут чесаться, а иногда и неприятно пахнуть.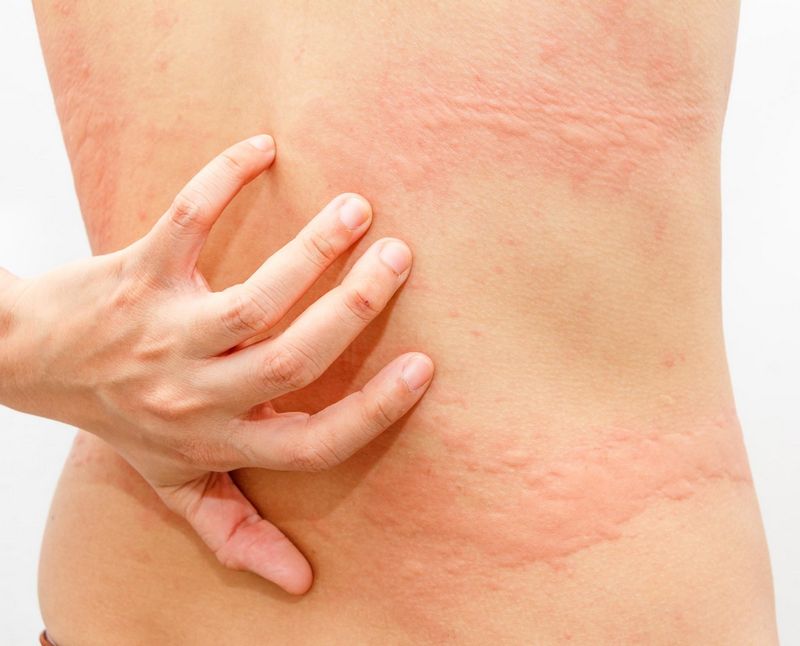 Иногда кожа может покрываться трещинами.
Иногда кожа может покрываться трещинами.
Чтобы избавиться от такой сыпи, кожу, особенно складки, нужно хорошо вымыть водой и высушить. Затем на нее наносится вазелин или барьерный крем с оксидом цинка, чтобы ускорить процесс заживления. В тяжелых случаях назначаются стероидные препараты.
А вот сыпь при милиарии напоминает крошечные красные бугорки. Это состояние также может проявляться пузырями, заполненными гноем, который образуется вследствие блокировки потовых протоков.
Сыпь у ребенка от жары, если устранить причину перегрева, обычно проходит сама по себе через три-четыре дня.
Аллергия на ягодицах у ребенка
Аллергия на ягодицах у ребенка может быть симптомом пеленочного дерматита. Другие симптомы включают отек кожи и красные пятна, которые обычно появляются на округлой части ягодиц.
Как правило, такая сыпь уменьшается при частой смене подгузников и использовании детской присыпки или мази с цинком.
Однако, иногда аллергия на попе у ребенка на самом деле может быть дрожжевой сыпью, вызыванной грибком. Его признаками являются розовые вкрапления, которые обычно появляются на кожных складках ребенка. Они могут сопровождаться небольшими розовыми точками или гнойниками по краю. Это заболевание лечится противогрибковым кремом.
Для предотвращения этих и других кожных проявлений нужно стараться избегать ситуаций, когда ребенок потеет. Кожа должна быть чистой и сухой. Но не используйте мыло слишком часто. Оно может излишне сушить кожу. Поэтому лучше мыть ребенка обычной водой, а после купания увлажнять кожу детскими кремом или маслом.
Источники информации:
1. https://www.thebump.com/a/baby-rash/amp
2. https://www.nhs.uk/conditions/rashes-babies-and-children/
3. https://www.healthline.com/health/how-to-spot-and-take-care-of-your-babys-rash
4. https://www.whattoexpect.com/first-year/health/baby-hives/
5.
6. https://www.healthline.com/health/pictures-skin-allergies-children
7. https://www.parents.com/baby/health/allergy/skin-allergies/
Подпишитесь на новые статьи об аллергии и ее лечения!
Предоставляю АО« Фармак »согласие на обработку моих персональных данных (с полным текстом согласия ознакомлена (-ый) и принимаю)
У вас сыпь или зуд? Рассказываем, как распознать оспу обезьян
- Мишель Робертс
- Би-би-си
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, Getty Images
Сыпь и образования на коже могут возникать от множества причин. Обезьянья оспа — одна из них, но встречается это состояние крайне редко.
Обезьянья оспа — одна из них, но встречается это состояние крайне редко.
Мы собрали основные признаки заболевания и советы, как себя вести в сложившейся ситуации.
Может ли это быть оспа обезьян?
Прежде всего спросите у себя, какова вероятность того, что вы могли заразиться. Для этого нужен очень тесный и долгий контакт с инфицированным человеком.
В настоящий момент в мире это заболевание диагностировано у очень небольшого числа людей, и шансы повстречать одного из них минимальны.
Даже в отдаленных районах ряда африканских стран, где вспышки обезьяньей оспы периодически возникают, люди заражаются крайне редко.
Но если все же вы заразились, то первые симптомы будут как при гриппе — усталость, температура и общее разбитое состояние. Медики называют это «инвазивным периодом» заболевания, когда инфекция закрепляется в клетках организма.
Иммунная система активизируется, в результате чего у заболевшего воспаляются гланды.
И только после этого появляется сыпь, которая проходит несколько стадий. Сначала на коже появляются пятна красного цвета, но сама кожа остается гладкой. Затем высыпание становится объемным, пятна превращаются в волдыри (папулы), а затем в струпья.
Автор фото, UKHSA
Подпись к фото,Сыпь при оспе обезьян внешне очень похожа на ветрянку или сифилис. Она также проходит разные стадии, пока не превращаются в струпья
Как объяснет доктор Розамунд Льюис, сотрудница программы чрезвычайных ситуаций ООН, на стадии папул повреждения напоминают гнойники, наполняясь мутной белой жидкостью.
Затем они начинают подсыхать и покрываться корками, которые при полном заживлении отваливаются.
«Этот процесс легко перепутать с ветрянкой», — говорит Льюис.
- Оспа обезьян: вирус не успел мутировать, заявляют в ВОЗ
- Оспу обезьян выявили в Израиле и Швейцарии.
 Всего таких стран уже 15
Всего таких стран уже 15
Оспа обезьян обычно сначала поражает лицо и в некоторых случаях полость рта, затем руки, ноги, ладони, стопы и в последнюю очередь тело.
В некоторых недавно выявленных случаях повреждения также наблюдались в районе гениталий.
Доктор Льюис предупреждает, что в таких местах сыпь может быть не всегда видна, так как скрыта под волосами. Также ее цвет зависит от оттенка кожи инфицированного человека.
Следует помнить, что при определенных высыпаниях инфекция передается через постельное белье и одежду больного.
«Распознать различные виды высыпаний нелегко. Поэтому при малейших подозрениях покажитесь врачу и следуйте его советам», — призывает президент Ассоциации дерматологов Великобритании Таня Блейкер.
Какой еще может быть сыпь?
Вариантов много, но у самых распространенных есть определенные признаки.
Ветряная оспа
Автор фото, Getty Images
Этот вид сыпи обычно очень зудит.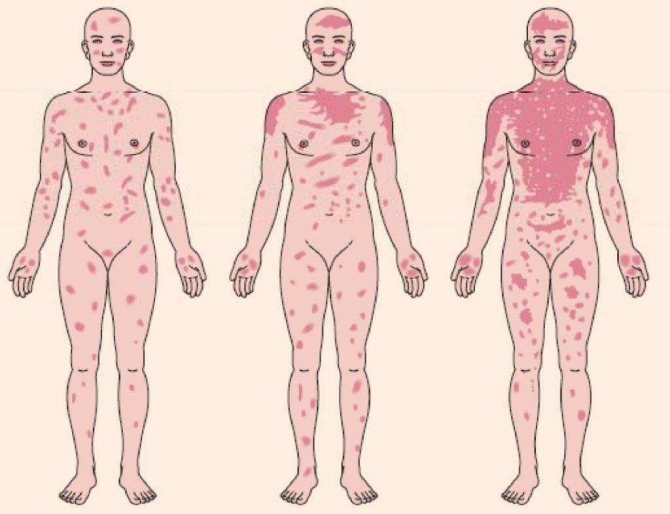 Она проходит обычные стадии — от пятнышка до струпа. Хотя такие случаи и редки, взрослый человек может повторно заболеть ветрянкой, даже если перенес ее в детстве. Правда, реактивация вируса ветряной оспы провоцирует не ветрянку как таковую, а опоясывающий лешай. При нем тоже появляется сыпь, которая, как правило, очень болезненна.
Она проходит обычные стадии — от пятнышка до струпа. Хотя такие случаи и редки, взрослый человек может повторно заболеть ветрянкой, даже если перенес ее в детстве. Правда, реактивация вируса ветряной оспы провоцирует не ветрянку как таковую, а опоясывающий лешай. При нем тоже появляется сыпь, которая, как правило, очень болезненна.
Чесотка
Автор фото, SPL
Чесотку вызывают клещи, которые откладывают яйца на коже. Это вызывает сильный зуд и покраснение. Сыпь может появиться на любом участке тела, но чаще начинается между пальцев. При чесотке на коже можно заметить бороздки, которые проделывает клещ. Хоят это заболевание неопасно, оно очень заразно и требует лечения.
Клопы или укусы насекомых
Автор фото, Getty Images
Клопы могут находится в постельном белье или в матрасе, на котором вы спите. Сами жучки крошечные, поэтому вы можете их не заметить. Их укусы, как и укусы многих других насекомых, краснеют и чешутся. Чаще они расположены в линию, но иногда — как скопление красных точек.
Чаще они расположены в линию, но иногда — как скопление красных точек.
Инфекции, передающиеся половым путем, такие как сифилис или генитальный герпес
Автор фото, Getty Images
Подпись к фото,Герпес может поражать губы и полость рта
Сифилис — это бактериальная инфекция, а герпес — вирусная. Обе передаются половым путем. Первый признак обоих заболеваний — волдыри. Если вы подозреваете, что у вас одно из заболеваний, передающихся половым путем, важно пройти обследование и начать лечение как можно скорее.
Крапивница/аллергия
Автор фото, Getty Images
Эта зудящая, жгучая красная сыпь является кожной реакцией на что-то, что организм считает угрозой. Иногда возбудитель установить не удается, но, как правило, причиной такого высыпания является употребление в пищу определенных продуктов, лекарств, или контакт с определенными растениями или химическими веществами.
Моллюск
Автор фото, Getty Images
Это распространенная вирусная инфекция, часто наблюдаемая у детей. Она безвредна, но может распространяться по всему телу в виде уплотнений с углублением посередине, которые сильно зудят. Их скопления, как правило, возникают в подмышечной впадине, под коленями или в паху. Заражение обычно происходит при контакте с кожей инфицированного или при прикосновении к зараженным предметам, таким как полотенца.
Она безвредна, но может распространяться по всему телу в виде уплотнений с углублением посередине, которые сильно зудят. Их скопления, как правило, возникают в подмышечной впадине, под коленями или в паху. Заражение обычно происходит при контакте с кожей инфицированного или при прикосновении к зараженным предметам, таким как полотенца.
Ящур рук, ног и рта
Автор фото, Getty Images
Это острое вирусное заболевание передается воздушно-капельным путем, а также через предметы, к которым прикосался инфицированный человек, например, столовые приборы. Первые симптомы похожи на грипп, затем начинается поражение слизистой рта и носа, после чего вирус перекидывается на ладони и ступни. Обычно заболевание проходит само по себе.
Импетиго
Автор фото, Getty Images
Эта очень заразная бактериальная инфекция обычно поражает уже поврежденную кожу, вызывая язвы и мокнущие, покрытые коркой волдыри — часто на лице. Хотя вид этого заболевания может напугать, оно легко лечится кремом с антибиотиком.
Хотя вид этого заболевания может напугать, оно легко лечится кремом с антибиотиком.
Пищевая аллергия | Причины, симптомы и лечение
Триггеры
Если диагностирована пищевая аллергия, наиболее эффективным методом лечения является отказ от пищи. Продукты, наиболее часто вызывающие пищевую аллергию у детей:
- Молоко
- Яйца
- Арахис
Дети могут перерасти свои аллергические реакции на молоко и яйца. Аллергия на арахис и лесные орехи, вероятно, сохранится.
Наиболее распространенными пищевыми аллергенами у взрослых являются:
- Пыльца фруктов и овощей (синдром оральной аллергии)
- Арахис и лесные орехи
- Рыба и моллюски
Люди с аллергией на определенные продукты питания также могут иметь реакцию на родственные продукты. У человека с аллергией на один орех может быть перекрестная реакция на другие. Те, у кого аллергия на креветки, могут реагировать на крабов и омаров. У людей с аллергией на арахис, который на самом деле является бобовыми (фасолью), а не орехами, могут быть проблемы с орехами, такими как пекан, грецкие орехи, миндаль и кешью; в очень редких случаях у них могут быть проблемы с другими бобовыми (за исключением сои).
Те, у кого аллергия на креветки, могут реагировать на крабов и омаров. У людей с аллергией на арахис, который на самом деле является бобовыми (фасолью), а не орехами, могут быть проблемы с орехами, такими как пекан, грецкие орехи, миндаль и кешью; в очень редких случаях у них могут быть проблемы с другими бобовыми (за исключением сои).
Изучение моделей перекрестной реактивности и того, чего следует избегать, является одной из причин, по которой людям с пищевой аллергией следует обращаться к сертифицированному аллергологу. Определить, являетесь ли вы перекрестно-реактивным, непросто. Тесты на аллергию на многие продукты в одной и той же «семье» могут быть недостаточно специфичными — во многих случаях эти тесты дают положительный результат, учитывая, насколько похожи два продукта в «семье» могут выглядеть на тесте. Если вы хорошо переносили его в прошлом, возможно, вообще не нужно избегать пищи, которая теоретически является перекрестно-реактивной.
Отрицательные тесты могут быть очень полезными для исключения аллергии. В случае положительных результатов тестов на продукты, которые вы никогда не ели, но которые связаны с продуктами, на которые у вас была аллергическая реакция, лучший способ определить, представляет ли продукт опасность, — это оральная пищевая проба.
В случае положительных результатов тестов на продукты, которые вы никогда не ели, но которые связаны с продуктами, на которые у вас была аллергическая реакция, лучший способ определить, представляет ли продукт опасность, — это оральная пищевая проба.
Как пройти тестирование
Пищевая аллергия обычно вызывает какую-то реакцию каждый раз, когда съедается триггерный продукт. Симптомы могут варьироваться от человека к человеку, и вы не всегда можете испытывать одни и те же симптомы во время каждой реакции. Аллергические реакции на пищу могут поражать кожу, дыхательные пути, желудочно-кишечный тракт и сердечно-сосудистую систему. Невозможно предсказать, насколько серьезной может быть следующая реакция, и все пациенты с пищевой аллергией должны быть тщательно проинформированы о риске Allergies to food, insect stings, medications and latex are most frequently associated with anaphylaxis.» rel=»tooltip»> анафилаксия , потенциально фатальная реакция, которую лечат адреналином (адреналином).
Хотя пищевая аллергия может развиться в любом возрасте, чаще всего она проявляется в раннем детстве. Если вы подозреваете пищевую аллергию, обратитесь к аллергологу, который соберет вашу семейную и медицинскую историю, решит, какие тесты провести (если таковые имеются) и использовать эту информацию, чтобы определить, существует ли пищевая аллергия.
Для постановки диагноза аллергологи задают подробные вопросы о вашей истории болезни и ваших симптомах. Будьте готовы ответить на вопросы о:
- Что и сколько вы ели
- Сколько времени потребовалось для появления симптомов
- Какие симптомы у вас были и как долго они продолжались.
После сбора анамнеза ваш аллерголог может назначить кожные пробы и/или анализы крови, которые покажут, присутствуют ли в вашем организме антитела к пищевым иммуноглобулинам Е (IgE):
- Кожные прик-тесты дают результаты примерно в 20 минут.
 На кожу руки или спины наносится жидкость, содержащая небольшое количество пищевого аллергена. Кожу прокалывают маленьким стерильным зондом, позволяя жидкости просачиваться под кожу. Тест, который не является болезненным, но может быть неприятным, считается положительным, если на месте, где был помещен подозреваемый аллерген, появляется волдырь (напоминающий шишку от укуса комара). В качестве контроля вы также получите укол кожи жидкостью, не содержащей аллергена; это не должно вызывать реакции, что позволяет провести сравнение между двумя тестовыми площадками.
На кожу руки или спины наносится жидкость, содержащая небольшое количество пищевого аллергена. Кожу прокалывают маленьким стерильным зондом, позволяя жидкости просачиваться под кожу. Тест, который не является болезненным, но может быть неприятным, считается положительным, если на месте, где был помещен подозреваемый аллерген, появляется волдырь (напоминающий шишку от укуса комара). В качестве контроля вы также получите укол кожи жидкостью, не содержащей аллергена; это не должно вызывать реакции, что позволяет провести сравнение между двумя тестовыми площадками. - Анализы крови, которые немного менее точны, чем кожные тесты, измеряют количество антител IgE Although many types of antibodies are protective, inappropriate or excessive formation of antibodies may lead to illness. When the body forms a type of antibody called IgE (immunoglobulin E), allergic rhinitis, asthma or eczema may result when the patient is again exposed to the substance which caused IgE antibody formation (allergen)."}" data-sheets-userformat="{"2":8963,"3":{"1":0},"4":[null,2,16777215],"11":4,"12":0,"16":10}">An antibody is a protein (also called an immunoglobulin) that is manufactured by lymphocytes (a type of white blood cell) to neutralize an antigen or foreign protein. Bacteria, viruses and other microorganisms commonly contain many antigens, as do pollens, dust mites, molds, foods, and other substances. Although many types of antibodies are protective, inappropriate or excessive formation of antibodies may lead to illness. When the body forms a type of antibody called IgE (immunoglobulin E), allergic rhinitis, asthma or eczema may result when the patient is again exposed to the substance which caused IgE antibody formation (allergen).
 </span>» rel=»tooltip»> к конкретным тестируемым пищевым продуктам. Результаты обычно доступны примерно через неделю и представляются в виде числового значения.
</span>» rel=»tooltip»> к конкретным тестируемым пищевым продуктам. Результаты обычно доступны примерно через неделю и представляются в виде числового значения.
Ваш аллерголог будет использовать результаты этих тестов для постановки диагноза. Положительный результат не обязательно указывает на наличие аллергии, хотя отрицательный результат полезен для ее исключения.
В некоторых случаях аллерголог порекомендует оральную пищевую пробу, которая считается наиболее точным способом диагностики пищевой аллергии. Во время пероральной пищевой провокации, которая проводится под строгим медицинским наблюдением, пациенту дают крошечные количества подозреваемого триггерного продукта в возрастающих дозах в течение определенного периода времени с последующим наблюдением в течение нескольких часов, чтобы увидеть, возникает ли реакция. Этот тест полезен, когда история пациента неясна или если анализы кожи или крови неубедительны. Его также можно использовать, чтобы определить, переросла ли аллергия.
Из-за возможности тяжелой реакции оральную пищевую провокацию должны проводить только опытные аллергологи в кабинете врача или в центре пищевой провокации, имея под рукой лекарства для неотложной помощи и оборудование.
Ведение и лечение
Основной способ справиться с пищевой аллергией — избегать употребления продуктов, вызывающих у вас проблемы. Внимательно проверяйте этикетки ингредиентов пищевых продуктов и узнайте, известны ли другие названия того, чего вам следует избегать.
Закон о маркировке пищевой аллергии и защите прав потребителей от 2004 г. (FALCPA) обязывает производителей упакованных пищевых продуктов, произведенных в Соединенных Штатах, указывать простым и понятным языком наличие любого из восьми наиболее распространенных пищевых аллергенов – молока, яиц, пшеница, соя, арахис, лесной орех, рыба и ракообразные моллюски – в их продуктах. Присутствие аллергена должно быть указано, даже если это лишь случайный ингредиент, например добавка или ароматизатор.
Некоторые товары также могут быть маркированы предупредительными надписями, такими как «может содержать», «может содержать», «сделано на общем оборудовании», «сделано на общем объекте» или каким-либо другим указанием на потенциальное загрязнение аллергенами. Не существует законов или нормативных актов, требующих таких консультативных предупреждений, и стандартов, определяющих их значение. Если у вас есть вопросы о том, какие продукты безопасны для вас, поговорите со своим аллергологом.
Имейте в виду, что требования FALCPA к маркировке не распространяются на товары, регулируемые Министерством сельского хозяйства США (мясо, птица и некоторые продукты из яиц) и на товары, регулируемые Бюро по налогам и торговле алкоголем и табаком (дистиллированные спиртные напитки, вино и пиво). . Закон также не распространяется на косметику, шампуни и другие средства для здоровья и красоты, некоторые из которых могут содержать экстракты лесных орехов или протеины пшеницы.
Избежать контакта с аллергеном легче сказать, чем сделать. В то время как маркировка помогла немного упростить этот процесс, некоторые продукты настолько распространены, что избегать их очень сложно. Помочь может диетолог или нутрициолог. Эти эксперты по питанию дадут советы, как избегать продуктов, вызывающих аллергию, и гарантируют, что даже если вы исключите определенные продукты из своего рациона, вы все равно будете получать все необходимые питательные вещества. Специальные кулинарные книги и группы поддержки, лично или онлайн, для пациентов с определенными аллергиями также могут предоставить полезную информацию.
В то время как маркировка помогла немного упростить этот процесс, некоторые продукты настолько распространены, что избегать их очень сложно. Помочь может диетолог или нутрициолог. Эти эксперты по питанию дадут советы, как избегать продуктов, вызывающих аллергию, и гарантируют, что даже если вы исключите определенные продукты из своего рациона, вы все равно будете получать все необходимые питательные вещества. Специальные кулинарные книги и группы поддержки, лично или онлайн, для пациентов с определенными аллергиями также могут предоставить полезную информацию.
Многие люди с пищевой аллергией задаются вопросом, является ли их состояние постоянным. Однозначного ответа нет. Аллергия на молоко, яйца, пшеницу и сою может со временем исчезнуть, в то время как аллергия на арахис, лесные орехи, рыбу и моллюсков, как правило, сохраняется на всю жизнь.
Рестораны
Будьте особенно осторожны, когда едите в ресторанах. Официанты (а иногда и работники кухни) не всегда могут знать состав каждого блюда в меню. В зависимости от вашей чувствительности даже простое посещение кухни или ресторана может вызвать аллергическую реакцию.
В зависимости от вашей чувствительности даже простое посещение кухни или ресторана может вызвать аллергическую реакцию.
Рассмотрите возможность использования «карточки шеф-повара», доступной на многих веб-сайтах, которая определяет вашу аллергию и то, что вы не можете есть. Всегда сообщайте своим официантам о своих аллергиях и, если возможно, просите поговорить с шеф-поваром. Подчеркните необходимость использования поверхностей для приготовления пищи, сковородок, кастрюль и посуды, которые не были загрязнены вашим аллергеном, и уточните у персонала ресторана, какие блюда в меню безопасны для вас.
Анафилаксия
Симптомы, вызванные пищевой аллергией, могут варьироваться от легких до опасных для жизни; серьезность каждой реакции непредсказуема. Люди, которые ранее испытывали только легкие симптомы, могут внезапно испытать опасную для жизни реакцию, называемую анафилаксией, которая может, среди прочего, ухудшить дыхание и вызвать внезапное падение артериального давления. Вот почему аллергологи не любят классифицировать кого-то как «легкую» или «тяжелую» пищевую аллергию — просто невозможно сказать, что может произойти со следующей реакцией. В США пищевая аллергия является основной причиной анафилаксии вне больничных условий.
Вот почему аллергологи не любят классифицировать кого-то как «легкую» или «тяжелую» пищевую аллергию — просто невозможно сказать, что может произойти со следующей реакцией. В США пищевая аллергия является основной причиной анафилаксии вне больничных условий.
Эпинефрин (адреналин) является препаратом первой линии для лечения анафилаксии, которая возникает, когда воздействие аллергена вызывает поток химических веществ, которые могут вызвать шок в организме. Анафилаксия может возникнуть в течение нескольких секунд или минут после контакта с аллергеном, может быстро ухудшиться и привести к летальному исходу.
Если у вас диагностирована пищевая аллергия, ваш аллерголог должен выписать автоинжектор адреналина и научить вас им пользоваться. Вам также должен быть предоставлен письменный план лечения с описанием того, какие лекарства вам прописали и когда их следует использовать. Проверьте дату истечения срока годности вашего автоинъектора, отметьте дату истечения срока действия в своем календаре и спросите в аптеке об услугах напоминаний о продлении срока действия рецепта.
Любой, у кого есть пищевая аллергия, должен всегда иметь под рукой автоинжектор. Убедитесь, что у вас есть две дозы, так как тяжелая реакция может повториться примерно у 20 процентов людей. Нет данных, которые помогли бы предсказать, кому может понадобиться вторая доза эпинефрина, поэтому эта рекомендация применима ко всем пациентам с пищевой аллергией.
При появлении тяжелых симптомов, таких как одышка, повторяющийся кашель, слабый пульс, крапивница, стеснение в горле, затрудненное дыхание или глотание, или сочетание симптомов, проявляющихся на разных участках тела, таких как крапивница, сыпь или отек кожи в сочетании с рвотой, диареей или болью в животе. Могут потребоваться повторные дозы. Вы должны вызвать скорую помощь (или попросить кого-нибудь поблизости сделать это) и сообщить диспетчеру, что адреналин был введен и может потребоваться больше. Вас должны доставить в отделение неотложной помощи; Политика наблюдения за пациентами, получавшими адреналин, зависит от больницы.
Если вы не уверены, требует ли реакция адреналина, используйте его немедленно; преимущества эпинефрина намного перевешивают риск того, что доза может не понадобиться.
Общие побочные эффекты адреналина могут включать тревогу, беспокойство, головокружение и дрожь. В очень редких случаях лекарство может привести к нарушению частоты сердечных сокращений или ритма, сердечному приступу, резкому повышению артериального давления и скоплению жидкости в легких. Если у вас есть определенные ранее существовавшие заболевания, такие как болезни сердца или диабет, вы можете подвергаться более высокому риску побочных эффектов адреналина. Тем не менее эпинефрин считается очень безопасным и наиболее эффективным лекарством для лечения тяжелых аллергических реакций.
Другие лекарства могут быть назначены для лечения симптомов пищевой аллергии, но важно отметить, что адреналин не заменяет: это единственное лекарство, которое может обратить вспять опасные для жизни симптомы анафилаксии.
Пищевая аллергия у детей
Ни один родитель не хочет видеть страдания своего ребенка. Поскольку фатальные и почти фатальные реакции на пищевую аллергию могут возникнуть в школе или в других местах вне дома, родители ребенка с пищевой аллергией должны убедиться, что в школе их ребенка имеется письменный план действий в чрезвычайных ситуациях. План должен содержать инструкции по предотвращению, распознаванию и лечению пищевой аллергии и должен быть доступен в школе и во время таких мероприятий, как спортивные мероприятия и экскурсии. Если вашему ребенку прописали автоинжектор, убедитесь, что вы и лица, ответственные за присмотр за вашим ребенком, понимаете, как им пользоваться.
В ноябре 2013 года президент Барак Обама подписал Закон о доступе школ к экстренному эпинефрину (PL 113-48), который побуждает штаты принимать законы, требующие, чтобы школы имели под рукой автоинъекторы эпинефрина. По состоянию на конец 2014 года десятки штатов приняли законы, которые либо требуют, чтобы школы имели запас автоинъекторов адреналина для общего пользования, либо разрешают школьным округам предоставлять запас адреналина. Многие из этих законов являются новыми, и неизвестно, насколько хорошо они выполняются. В результате ACAAI по-прежнему рекомендует поставщикам медицинских услуг, ухаживающим за детьми с пищевой аллергией в штатах с такими законами, иметь по крайней мере две единицы эпинефрина на ребенка с аллергией, посещающего школу.
Многие из этих законов являются новыми, и неизвестно, насколько хорошо они выполняются. В результате ACAAI по-прежнему рекомендует поставщикам медицинских услуг, ухаживающим за детьми с пищевой аллергией в штатах с такими законами, иметь по крайней мере две единицы эпинефрина на ребенка с аллергией, посещающего школу.
Экзема и пищевая аллергия у младенцев и детей раннего возраста
Что такое экзема?
Слово экзема используется для описания ряда хронических заболеваний кожи. Атопический дерматит является наиболее распространенным типом экземы, особенно у младенцев и детей младшего возраста. В Канаде около 10 процентов младенцев и детей страдают атопическим дерматитом в форме экземы.
Обычно вместо атопического дерматита используется слово экзема. В этом ресурсе слово экзема означает атопический дерматит.
Каковы симптомы экземы?
Экзема — это хроническое заболевание, при котором на коже появляются красные зудящие участки. Иногда зуд очень сильный.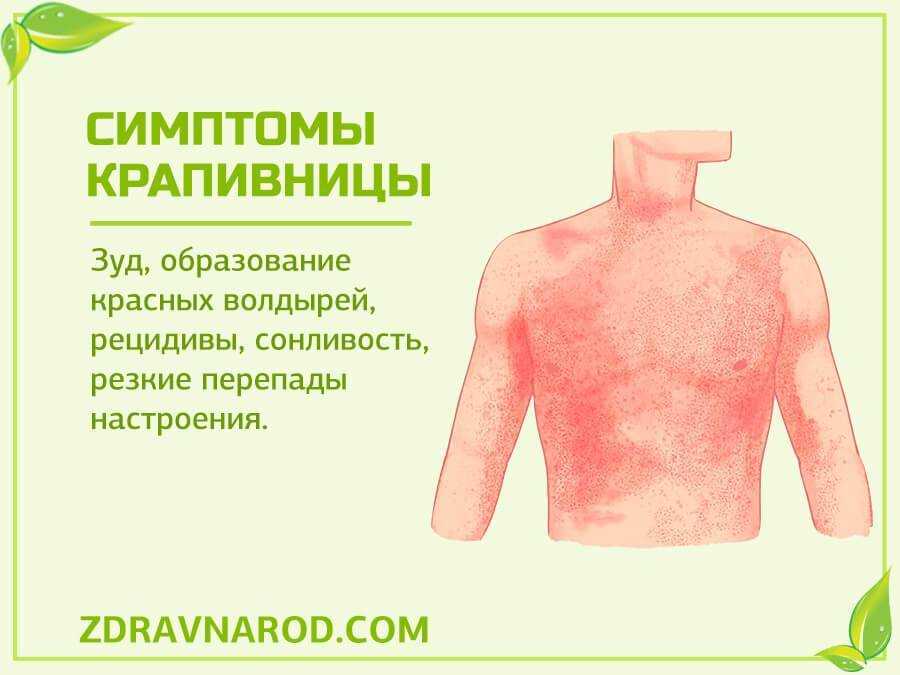 Когда кожа поцарапана, она может вскрыться, сочиться, а затем покрыться коркой. Симптомы экземы могут появляться и исчезать. У детей с экземой она часто появляется на щеках, лбу и волосистой части головы. У детей старшего возраста она часто бывает на руках, запястьях, лодыжках, стопах и на внутренних складках локтей и коленей.
Когда кожа поцарапана, она может вскрыться, сочиться, а затем покрыться коркой. Симптомы экземы могут появляться и исчезать. У детей с экземой она часто появляется на щеках, лбу и волосистой части головы. У детей старшего возраста она часто бывает на руках, запястьях, лодыжках, стопах и на внутренних складках локтей и коленей.
Что вызывает экзему?
Некоторые дети более склонны к экземе из-за различий в их коже и их иммунной системе:
- Здоровая кожа действует как барьер для предотвращения выхода влаги и проникновения раздражителей. Эта барьерная функция кожи не очень хорошо работают у детей, склонных к экземе. Их кожа плохо удерживает влагу. В результате их кожа легко сохнет и позволяет раздражителям легче проникать внутрь.
- Иммунная система детей с экземой сильнее, чем обычно, реагирует на раздражители. Когда иммунная система сильно реагирует на раздражители, кожа становится красной и зудящей.
Когда она краснеет и чешется, коже еще труднее быть хорошим барьером, поэтому она пропускает еще больше раздражителей.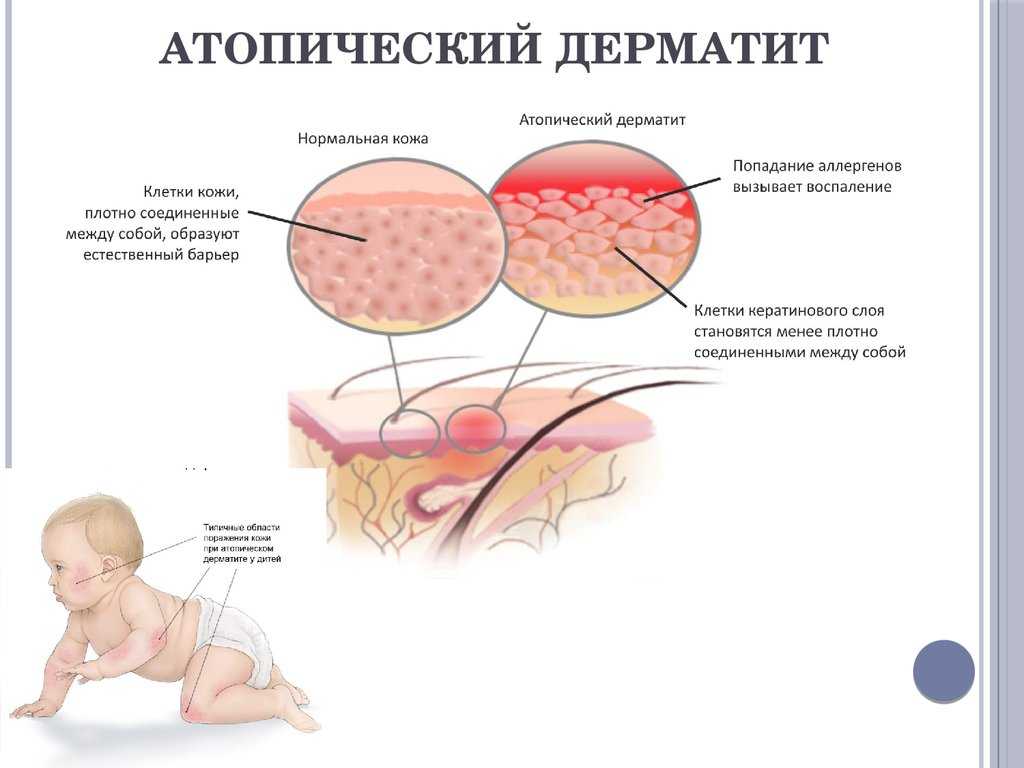 Это приводит к зуду, расчесыванию и еще большему раздражению, что усугубляет экзему.
Это приводит к зуду, расчесыванию и еще большему раздражению, что усугубляет экзему.
Экзема относится к группе аллергических состояний, включая астму, сенную лихорадку и пищевую аллергию. Аллергические состояния, как правило, передаются по наследству. Генетика играет важную роль в определении того, кто заболеет экземой. Экзема не вызывается одним геном, скорее, многие гены действуют вместе, увеличивая вероятность развития экземы.
Пример одного гена, играющего роль, называется филаггрин (произносится как PHIL-a-GRIN). Он отвечает за выработку филаггрина белка кожи. Когда этот ген не работает должным образом, барьерная функция кожи также не работает. Многие, но не все дети с экземой имеют проблемы с этим конкретным геном.
Экзема обычно начинается у младенцев, но может начаться в любом возрасте. Некоторые дети перерастают его, но он также может вернуться в более позднем возрасте.
Что такое пищевая аллергия?
Пищевая аллергия возникает в результате аномального иммунного ответа на пищевой белок. Пищевые белки, способные вызывать аллергическую реакцию, называются пищевыми аллергенами. Дети с пищевой аллергией будут иметь аллергическую реакцию каждый раз, когда они едят продукты, на которые у них аллергия. Управление пищевой аллергией включает в себя отказ от пищи, вызывающей аллергическую реакцию. Для получения дополнительной информации о пищевой аллергии см. разделы «Снижение риска пищевой аллергии у ребенка» и «Тяжелая пищевая аллергия у детей». Если вы подозреваете, что ваш ребенок или ребенок реагирует на пищу, прекратите давать эту пищу и поговорите с врачом вашего ребенка. Врач вашего ребенка может направить вашего ребенка к детскому аллергологу, если необходима помощь с диагнозом и планом лечения. Если вас беспокоит питание вашего ребенка, поговорите с зарегистрированным диетологом.
Пищевые белки, способные вызывать аллергическую реакцию, называются пищевыми аллергенами. Дети с пищевой аллергией будут иметь аллергическую реакцию каждый раз, когда они едят продукты, на которые у них аллергия. Управление пищевой аллергией включает в себя отказ от пищи, вызывающей аллергическую реакцию. Для получения дополнительной информации о пищевой аллергии см. разделы «Снижение риска пищевой аллергии у ребенка» и «Тяжелая пищевая аллергия у детей». Если вы подозреваете, что ваш ребенок или ребенок реагирует на пищу, прекратите давать эту пищу и поговорите с врачом вашего ребенка. Врач вашего ребенка может направить вашего ребенка к детскому аллергологу, если необходима помощь с диагнозом и планом лечения. Если вас беспокоит питание вашего ребенка, поговорите с зарегистрированным диетологом.
Может ли пищевая аллергия вызывать экзему?
Хотя пищевая аллергия чаще встречается у детей с экземой, это отдельные заболевания.
Пищевая аллергия обычно не вызывает экземы, но наличие экземы может повысить вероятность развития пищевой аллергии. Описание того, как экзема может увеличить риск пищевой аллергии, см. в разделе на следующей странице: Как хороший контроль над экземой может помочь предотвратить пищевую аллергию?
Описание того, как экзема может увеличить риск пищевой аллергии, см. в разделе на следующей странице: Как хороший контроль над экземой может помочь предотвратить пищевую аллергию?
В чем разница между кожными симптомами пищевой аллергии и экземы?
Аллергическая реакция на пищу обычно возникает быстро. Затем симптомы аллергической реакции исчезают, обычно через несколько часов, до тех пор, пока пища не будет снова съедена. Экзема – это хроническое заболевание, которое не проходит быстро. Экзема имеет тенденцию появляться в предсказуемых местах, например, на щеках маленьких детей или на локтевых сгибах у детей старшего возраста. Места на коже, где проявляются симптомы аллергической реакции на пищу, более непредсказуемы. Крапивница, покраснение и зуд из-за аллергической реакции могут появляться практически на любом участке тела и даже в разных местах каждый раз, когда вы едите пищу.
Почему важно контролировать экзему у моего ребенка?
Если экзема плохо контролируется, она может повлиять на качество жизни и здоровье ребенка. Это увеличивает вероятность кожных инфекций, а также может быть болезненным. Зуд и расчесы могут быть неприятными для вашего ребенка и для вас, как родителя. Могут быть затронуты физический комфорт, сон, социальные взаимодействия и самооценка. Хороший контроль позволяет вашему ребенку чувствовать себя хорошо и оставаться сосредоточенным на детских занятиях, таких как обучение и игра.
Это увеличивает вероятность кожных инфекций, а также может быть болезненным. Зуд и расчесы могут быть неприятными для вашего ребенка и для вас, как родителя. Могут быть затронуты физический комфорт, сон, социальные взаимодействия и самооценка. Хороший контроль позволяет вашему ребенку чувствовать себя хорошо и оставаться сосредоточенным на детских занятиях, таких как обучение и игра.
Некоторые новые исследования показывают, что хороший контроль над экземой может принести дополнительную пользу. Хороший контроль может помочь предотвратить пищевую аллергию. Это особенно хорошая новость для родителей, у которых есть младенцы и дети младшего возраста, подверженные повышенному риску пищевой аллергии.
Как хороший контроль над экземой может помочь предотвратить пищевую аллергию?
Поскольку здоровая кожа действует как барьер, она также помогает предотвратить попадание в организм через кожу таких веществ, как пищевые аллергены. Здоровая кожа помогает защитить иммунную систему от воздействия пищевых аллергенов. Когда экзема вашего ребенка находится под хорошим контролем, кожа вашего ребенка лучше предотвращает попадание пищевых аллергенов.
Когда экзема вашего ребенка находится под хорошим контролем, кожа вашего ребенка лучше предотвращает попадание пищевых аллергенов.
Новые исследования показывают, что, когда кожа вашего ребенка расцарапана, пищевые аллергены могут легче проникнуть в организм и вступить в контакт с иммунной системой. Прямой контакт между открытой кожей и пищей, такой как арахис, может увеличить вероятность развития аллергии на эту пищу. Иммунная система может быть более склонна к развитию пищевой аллергии, если первый контакт с пищей происходит через открытые царапины на коже.
Обратное может быть верно, если иммунная система впервые знакомится с пищей во время ее употребления. Если первое воздействие пищи происходит через пищеварительный тракт, иммунная система, скорее всего, перенесет пищу.
Для получения дополнительной информации о борьбе с экземой, пожалуйста, обратитесь к разделу на следующей странице под названием: Как я могу помочь контролировать экзему у моего ребенка?
Какие еще есть способы предотвратить пищевую аллергию?
Многие медицинские работники считают, что родители могут предпринять два шага, чтобы предотвратить пищевую аллергию.
- Избегайте ненужных задержек при введении ребенку новой твердой пищи.
- Если ваш ребенок переносит новую пищу, продолжайте регулярно предлагать ее. «Регулярно» означает примерно раз в неделю или чаще, если хотите. Регулярное предложение пищи может напомнить иммунной системе о необходимости переносить продукты, а не вызывать на них аллергию.
Министерство здравоохранения Канады рекомендует вводить прикорм детям с шестимесячного возраста. Детям с экземой также следует предлагать твердую пищу, начиная с шести месяцев.
Вы можете вводить бескостную рыбу, яйца, арахис, лесные орехи и семена кунжута в соответствующих возрасту формах, начиная с шестимесячного возраста, если хотите. Целые орехи и большие шарики арахисового масла опасны для удушья. Вы можете начать с предложения масла арахиса, лесного ореха и кунжутного семени, смешанного с детскими кашами.
Когда ваш ребенок будет готов к еде, которую можно есть руками, вы можете предложить эту еду, намазанную тонким слоем на небольшие полоски тостов. Дополнительную информацию о введении твердой пищи для детей см. в разделах «Первые продукты для ребенка» и «Снижение риска пищевой аллергии у ребенка».
Дополнительную информацию о введении твердой пищи для детей см. в разделах «Первые продукты для ребенка» и «Снижение риска пищевой аллергии у ребенка».
С 2008 года Американская академия педиатрии больше не рекомендует откладывать введение таких продуктов, как рыба, яйца и продукты, содержащие арахисовый белок, детям в возрасте от 4 до 6 месяцев с повышенным риском аллергии.
В 2000 году считалось, что отсрочка введения новых продуктов в рацион ребенка снижает вероятность пищевой аллергии. Однако задержка может увеличить вероятность того, что первый контакт с пищей произойдет через расцарапанную кожу. Таким образом, отсрочка введения новых продуктов может фактически увеличить вероятность развития пищевой аллергии.
Несколько недавних исследований показывают, что введение определенных продуктов даже в возрасте до 4-6 месяцев может помочь предотвратить пищевую аллергию, но необходимы дополнительные исследования, прежде чем это можно будет рекомендовать. Пример исследования, проводимого в настоящее время, называется исследованием LEAP.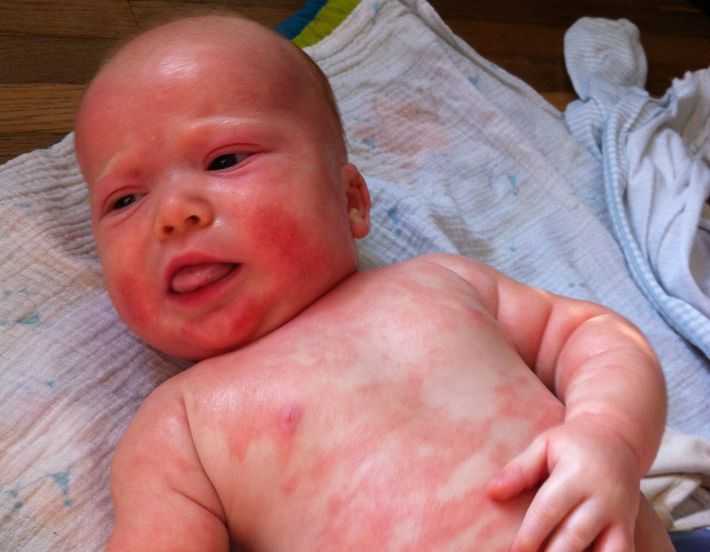
Как я могу помочь контролировать экзему у моего ребенка?
Хотя экзему нельзя вылечить, можно предпринять три основных шага, чтобы справиться с ней:
- Ежедневно принимайте ванну и сразу после купания наносите увлажняющий крем, чтобы увлажнить кожу вашего ребенка.
- При необходимости используйте кожные препараты, чтобы успокоить иммунный ответ.
- Избегайте контакта с личными раздражителями
1. Держите кожу увлажненной
Постоянно увлажняйте кожу ребенка. Это помогает улучшить барьерную функцию кожи и разорвать цикл раздражения, который приводит к зуду и расчесыванию. Даже после того, как кожа зажила после обострения экземы, продолжайте ежедневные шаги, которые сохраняют кожу хорошо увлажненной. Это поможет предотвратить новые обострения.
Каждый день разрешайте ребенку купаться в воде. Лучше всего замачивать на 10 минут. Используйте теплую воду, а не горячую.
Лучше всего замачивать на 10 минут. Используйте теплую воду, а не горячую.
Используйте мягкое мыло и только на тех поверхностях кожи, которые нуждаются в очистке, таких как подмышки и область под подгузником. Не используйте сильнодействующие мыла, которые могут слишком сушить кожу. Используйте мыло и шампунь в конце купания, чтобы ребенок не впитывал средства, вызывающие сухость кожи. Аккуратно промойте кожу. Скрабирование может раздражать кожу, склонную к экземе.
После купания аккуратно промокните ребенка насухо и нанесите лечебные кремы, назначенные врачом. Нанесите увлажняющий крем в течение 3 минут после ванны. Увлажняющий крем помогает «запереть» воду, впитавшуюся в кожу во время принятия ванны.
Нанесение увлажняющего крема сразу после купания, пожалуй, самое важное, что вы можете сделать, чтобы помочь коже вашего ребенка.
Всегда мойте руки перед нанесением увлажняющего крема. Обильно нанесите увлажняющий крем на все поверхности кожи. Избегайте трения. Используйте увлажняющий крем после каждой ванны, после мытья рук и после купания.
Избегайте трения. Используйте увлажняющий крем после каждой ванны, после мытья рук и после купания.
2. При необходимости используйте кожные препараты
Некоторым младенцам и детям с экземой ежедневного купания и увлажнения недостаточно для хорошего контроля. Эти дети также нуждаются в плане лечения, который часто включает лечебные кремы или мази, которые успокаивают иммунную систему кожи и контролируют раздражение. Планы медицинского лечения также включают инструкции о том, как часто и когда наносить крем или мазь.
Существует множество кожных препаратов от экземы, каждое из которых имеет разную силу действия. Сила прописанного лекарства должна быть правильной для области тела, которая нуждается в лекарстве. Например, ребенку могут назначить одно лекарство для лица и другое для локтей и коленей. Не используйте процент на этикетке для оценки силы лекарства для вашего ребенка. Поговорите с врачом вашего ребенка или фармацевтом, если у вас есть вопросы о силе лекарства.
Следуйте плану лечения, предоставленному врачом вашего ребенка, чтобы ваш ребенок получил максимально возможную пользу от лекарства. Особенно важно следовать советам врача о том, какое количество лекарства применять, чтобы не использовать слишком мало или слишком много. Некоторые врачи рекомендуют наносить слой лекарства на пластыри от экземы каждый день в течение двух-четырех недель. Препарат более эффективен, если наносить его на кожу сразу после ванны, пока кожа еще влажная.
Время от времени может потребоваться корректировка плана лечения в зависимости от тяжести экземы и реакции на кожные препараты. Вы можете быть первым, кто заметит, что план нуждается в корректировке. Сообщите врачу вашего ребенка, если вы считаете, что план нуждается в корректировке.
3. Помогите ребенку избегать личных раздражителей
Некоторые вещества могут раздражать кожу и запускать цикл зуда и расчесов. Если вы заметили, что экзема у вашего ребенка ухудшается после воздействия чего-либо, помогите ребенку избежать этого. Раздражители не одинаковы для всех детей. Если общий триггер не беспокоит вашего ребенка, нет причин избегать его. Вот несколько примеров возможных триггеров, которые могут вызвать обострение экземы у некоторых детей.
Раздражители не одинаковы для всех детей. Если общий триггер не беспокоит вашего ребенка, нет причин избегать его. Вот несколько примеров возможных триггеров, которые могут вызвать обострение экземы у некоторых детей.
духи и ароматы, в том числе уход за кожей и продукты для купания, в которых они содержат
Хрупкие мылы
Соли для ванны или ванны с ваннами
ТЕМПЛЕКА, в том числе шерстяные фальшивые ванны
. горячий и холодный, сухой воздух
Кожные инфекции
Дети с экземой часто имеют больше бактерий на коже. Даже если это не вызывает инфекции, бактерии могут сделать кожу более раздраженной и усугубить экзему, поэтому важно соблюдать чистоту.
Младенцы и дети с экземой также подвержены кожным инфекциям. Инфекции усугубляют экзему и требуют лечения у врача. Могут быть назначены пероральный антибиотик, антибиотический крем или очень небольшое количество отбеливателя, добавленного в воду для ванны. Не следует добавлять отбеливатель в воду для купания без указания врача вашего ребенка. Признаки возможной инфекции включают: усиление боли, болезненность или припухлость, горячую кожу, лихорадку, гной или красные полосы, отходящие от пораженной кожи.
Не следует добавлять отбеливатель в воду для купания без указания врача вашего ребенка. Признаки возможной инфекции включают: усиление боли, болезненность или припухлость, горячую кожу, лихорадку, гной или красные полосы, отходящие от пораженной кожи.
Стресс
Эмоциональное расстройство, разочарование и смущение вызывают стресс и могут вызвать зуд, который приводит к большему количеству расчесов у детей с экземой. Помогите ребенку научиться справляться со стрессовыми ситуациями.
Аллергены окружающей среды
Аллергены окружающей среды включают перхоть животных (чешуйки кожи) и слюну, пылевых клещей, пыльцу и плесень. У детей с экземой также может быть аллергия на окружающую среду. Для этих детей воздействие этих аллергенов может усугубить экзему. Если у вашего ребенка аллергия на определенные аллергены окружающей среды, по возможности уменьшите контакт с ними вашего ребенка.
Продукты, не являющиеся аллергенами
Некоторые продукты, не являющиеся аллергенами, могут раздражать воспаленную кожу при контакте. Чтобы уменьшить раздражение, по возможности избегайте контакта продуктов с экземой. Вы можете нанести мазь на кожу вашего ребенка перед тем, как предложить еду, чтобы уменьшить контакт с кожей. Если пища попала на воспаленную кожу вашего ребенка, осторожно смойте ее и снова нанесите увлажняющий крем.
Чтобы уменьшить раздражение, по возможности избегайте контакта продуктов с экземой. Вы можете нанести мазь на кожу вашего ребенка перед тем, как предложить еду, чтобы уменьшить контакт с кожей. Если пища попала на воспаленную кожу вашего ребенка, осторожно смойте ее и снова нанесите увлажняющий крем.
Продукты, вызывающие раздражение при контакте с экземой, не вызывают проблем при употреблении, если только у вашего ребенка нет пищевой аллергии на них.
Многие родители сообщают, что такие продукты, как помидоры, клубника и цитрусовые (например, апельсины), раздражают экзему. Если эти продукты не беспокоят экзему вашего ребенка, продолжайте предлагать их вашему ребенку.
Что еще я могу сделать, чтобы контролировать экзему у моего ребенка?
- Следите за тем, чтобы ногти вашего ребенка были короткими и чистыми. Это может помочь предотвратить инфекцию, если кожа поцарапана
- Используйте неароматизированные средства для стирки и избегайте сушильных салфеток.

- Стирайте новую одежду и удаляйте бирки перед тем, как ее наденет ребенок.
- Одевайте ребенка в свободную, а не в тесную одежду.
- Если экзему вашего ребенка трудно контролировать, обратитесь за помощью к поставщикам медицинских услуг, имеющим опыт лечения экземы.
На что следует обратить внимание при выборе средств по уходу за кожей?
Выбирайте мыло и увлажняющие средства для чувствительной кожи. Хотя не существует единой группы продуктов, подходящих каждому ребенку, как правило, лучше всего подходят продукты с меньшим количеством ингредиентов. Дорогие продукты не всегда лучше. Если вам нужна помощь в поиске продуктов для вашего ребенка, обратитесь к своему врачу или фармацевту.
Средства для купания
Вам не нужно ничего добавлять в воду для купания вашего ребенка. Выберите мягкое мыло для очистки кожи. Избегайте резких продуктов и тех, которые содержат духи или ароматизаторы.
Увлажняющие средства
Выберите густой увлажняющий крем без отдушек и ароматизаторов. Толстые продукты более эффективны для увлажнения, чем более тонкие, которые легко текут. Густые увлажняющие средства включают кремы и мази, которые обычно доступны в банках или тюбиках.
Толстые продукты более эффективны для увлажнения, чем более тонкие, которые легко текут. Густые увлажняющие средства включают кремы и мази, которые обычно доступны в банках или тюбиках.
Увлажняющие средства можно разделить на три категории в зависимости от количества масла или смазки по сравнению с количеством присутствующей воды. Эти три группы называются мазями, кремами и лосьонами. Мази — это просто жир, и они не содержат много воды. Обычно они очень толстые, прозрачные и почти бесцветные. Кремы обычно представляют собой половинную смесь масла (или жира) и воды. Они, как правило, слишком густые, чтобы их можно было разливать, продаются в банках и часто белого цвета. Лосьоны — это кремы с большим количеством воды. Они разливаются или поставляются с помпой-дозатором и обычно белого цвета.
Примеры ингредиентов продукта, которые помогают удерживать влагу в коже:
Вазелин и вазелин: Эти жирные ингредиенты очень хорошо удерживают влагу в коже.
