Содержание
Акушерский перитонит: определение и механизмы развития послеродового осложнения
Акушерский перитонит — это настоящий кошмар для молодых мам и врачей-акушеров. Представьте себе: только что счастливая женщина держала на руках своего новорожденного малыша, а через несколько дней она уже борется за жизнь в реанимации. Как такое возможно? Увы, но это суровая реальность послеродовых осложнений. Акушерский перитонит чаще всего возникает после кесарева сечения или других оперативных вмешательств во время родов. Но почему это происходит и как этого избежать?
Давайте копнем глубже. Что же такое акушерский перитонит? Это воспаление брюшины — тонкой оболочки, выстилающей брюшную полость и покрывающей внутренние органы. Звучит не очень страшно, правда? Но на деле это может привести к септическому шоку и полиорганной недостаточности. Вот вам и «безобидное» воспаление!
Как же развивается эта коварная болезнь? Все начинается с попадания инфекции в брюшную полость. Обычно это происходит во время операции или в первые дни после родов. Бактерии — настоящие диверсанты! Они проникают через микротрещины в швах, используют любую возможность, чтобы прорваться сквозь защитные барьеры организма. И начинается настоящая война: иммунная система бросает все силы на борьбу с захватчиками, но часто проигрывает эту битву.
Но почему же некоторые женщины более уязвимы к этому осложнению? Тут целый букет факторов риска! Ожирение, сахарный диабет, анемия — все это ослабляет защитные силы организма. А если у роженицы были проблемы со здоровьем еще до беременности, риск возрастает в разы. Добавьте сюда длительные роды, множественные вагинальные осмотры, и вот вам идеальные условия для развития инфекции.
Профилактика — лучшее лечение
Так как же предотвратить этот послеродовой кошмар? Ответ прост: профилактика, профилактика и еще раз профилактика! Начинать нужно задолго до родов. Правильное питание, умеренные физические нагрузки, регулярные осмотры у гинеколога — все это закладывает фундамент здоровых родов. А во время беременности важно своевременно лечить любые инфекции, особенно урогенитальные. Ведь эти коварные микробы только и ждут момента, чтобы атаковать ослабленный родами организм.

Но самая горячая пора в плане профилактики — это, конечно, сами роды и послеродовой период. Тут уж врачи должны быть начеку! Строжайшее соблюдение правил асептики и антисептики — это святое. Каждый инструмент должен быть стерильным, каждое прикосновение к роженице — через продезинфицированные перчатки. Любая оплошность может стоить здоровья, а то и жизни.
А как насчет антибиотиков? Тут палка о двух концах. С одной стороны, превентивное назначение антибиотиков может предотвратить развитие инфекции. С другой — чрезмерное их использование приводит к появлению устойчивых штаммов бактерий. Поэтому врачи должны очень тщательно взвешивать все за и против, прежде чем назначать антибиотикопрофилактику.
Ранняя диагностика спасает жизни
Но что делать, если инфекция все-таки проникла в организм? Тут главное — не пропустить первые симптомы. Повышение температуры, боли в животе, вздутие — все это должно насторожить как саму женщину, так и медперсонал. Чем раньше будет поставлен диагноз, тем больше шансов избежать тяжелых осложнений.
Современная медицина вооружена целым арсеналом диагностических методов. УЗИ, КТ, лабораторные анализы — все это позволяет быстро и точно определить наличие воспалительного процесса в брюшной полости. А дальше — дело за грамотным лечением. Антибиотики широкого спектра действия, инфузионная терапия, а в тяжелых случаях — и хирургическое вмешательство.
Роль пациентки в профилактике
Но не стоит думать, что вся ответственность лежит только на врачах. Сама женщина может многое сделать для профилактики акушерского перитонита. Начнем с того, что нужно внимательно следить за своим здоровьем еще до беременности. Вылечить хронические заболевания, укрепить иммунитет — все это снизит риски в будущем.
Во время беременности важно соблюдать все рекомендации врача. Регулярные осмотры, сдача анализов, правильное питание — кажется, мелочи, но именно из них складывается здоровье будущей мамы и малыша. И конечно, нельзя забывать о гигиене. Чистота — залог здоровья, и это не пустые слова, особенно когда речь идет о беременности и родах.
После родов также нужно быть бдительной. Любые необычные выделения, боли, повышение температуры — повод немедленно обратиться к врачу. Лучше перестраховаться, чем упустить начало развития серьезного осложнения.
Новые горизонты в профилактике и лечении
Медицина не стоит на месте, и в области профилактики и лечения акушерского перитонита постоянно появляются новые методы. Например, использование бактериофагов — вирусов, избирательно уничтожающих бактерии. Это может стать альтернативой антибиотикам, особенно в свете растущей проблемы антибиотикорезистентности.
Еще одно перспективное направление — использование пробиотиков для восстановления нормальной микрофлоры после родов. Ведь здоровая микрофлора — это первая линия защиты от патогенных микроорганизмов.
Не стоит забывать и о важности психологического состояния женщины. Стресс и тревога ослабляют иммунитет, делая организм более уязвимым к инфекциям. Поэтому психологическая поддержка беременных и рожениц — это не просто забота о комфорте, но и важный фактор профилактики послеродовых осложнений.
В заключение хочется сказать: акушерский перитонит — это серьезное осложнение, но вовсе не приговор. При грамотном подходе к профилактике и своевременном лечении риски можно свести к минимуму. Главное — помнить, что здоровье будущей мамы и малыша зависит от совместных усилий врачей и самой женщины. Берегите себя и будьте здоровы!
Факторы риска: что повышает вероятность возникновения инфекции брюшины
Знаете, в мире акушерства есть такая штука, как «идеальный шторм». Это когда все факторы риска сходятся воедино, создавая идеальные условия для развития акушерского перитонита. И, честно говоря, это та еще головная боль для врачей и пациенток. Но давайте разберемся, что же это за факторы и почему они так важны.
Во-первых, нельзя не упомянуть о том, что акушерский перитонит чаще всего возникает после кесарева сечения. Это как открытая дверь для инфекции — прямой доступ к брюшной полости. Но не спешите отказываться от кесарева, если оно вам показано! Риск перитонита — это не приговор, а лишь повод быть более внимательным к своему здоровью.

А теперь представьте себе женский организм как крепость. Что ослабляет ее защиту? Ожирение — это как дополнительная нагрузка на все системы организма. Сахарный диабет — словно предатель, открывающий ворота врагу. Анемия — будто нехватка оружия у защитников крепости. Все эти состояния значительно повышают риск развития перитонита после родов.
Инфекции: невидимые враги
Но самые коварные враги — это те, которых не видно невооруженным глазом. Речь идет о различных инфекциях. Хронические воспалительные заболевания органов малого таза, инфекции мочевыводящих путей, даже обычный кариес — все это может стать источником бактерий, которые только и ждут момента, чтобы атаковать ослабленный родами организм.
Кстати, о бактериях. Знаете ли вы, что некоторые штаммы стрептококка группы А настолько агрессивны, что могут вызвать перитонит даже у абсолютно здоровой женщины? Это как если бы в вашу крепость проник спецназ противника — быстро, незаметно и смертельно опасно.
Длительные роды: испытание на прочность
Теперь давайте поговорим о самих родах. Затяжные роды — это как длительная осада крепости. Чем дольше длится процесс, тем больше шансов у «врага» найти слабое место в обороне. Многочисленные вагинальные осмотры во время родов? Каждый из них — потенциальная брешь в защите. А преждевременное излитие околоплодных вод? Это словно убрать ров с водой вокруг крепости — защита ослаблена, путь для инфекции открыт.
Но есть и менее очевидные факторы риска. Например, низкий социально-экономический статус. Казалось бы, при чем тут деньги? А при том, что бедность часто связана с недостаточным питанием, плохими условиями жизни и ограниченным доступом к медицинской помощи. Все это в совокупности создает благоприятную почву для развития инфекций.
Медицинские манипуляции: палка о двух концах
А как насчет медицинских манипуляций? Иногда то, что призвано помочь, может навредить. Частое использование катетеров, длительное нахождение в стационаре, множественные инъекции — все это повышает риск занесения инфекции. Это как если бы вы, пытаясь укрепить крепость, случайно оставили несколько потайных ходов для врага.

Отдельно стоит упомянуть антибиотики. Да-да, те самые, которые должны нас защищать. Чрезмерное их использование может привести к развитию резистентных штаммов бактерий. Это как если бы враг научился противостоять вашему главному оружию. Страшно, правда?
Иммунитет: главный защитник
Но главный фактор риска — это состояние иммунной системы. Сниженный иммунитет — это как если бы гарнизон вашей крепости вдруг уменьшился в несколько раз. Стресс, недосыпание, плохое питание — все это ослабляет нашу природную защиту. А ведь именно иммунитет — последний рубеж обороны против инфекции.
Кстати, знаете ли вы, что даже группа крови может влиять на риск развития перитонита? Исследования показывают, что у женщин с группой крови А (II) риск послеродовых инфекционных осложнений выше. Природа, однако, та еще шутница!
Профилактика: лучшая защита
Так что же делать со всеми этими факторами риска? Как защитить свою «крепость»? Ответ прост: профилактика, профилактика и еще раз профилактика! Начинать нужно задолго до беременности. Правильное питание, умеренные физические нагрузки, своевременное лечение хронических заболеваний — все это закладывает фундамент здоровой беременности и родов.
Во время беременности важно регулярно посещать врача, сдавать все необходимые анализы и строго следовать рекомендациям. Это как регулярные проверки и укрепление обороны вашей крепости. Особое внимание стоит уделить лечению любых инфекций, особенно урогенитальных. Помните: здоровая микрофлора — ваш главный союзник в борьбе с патогенными микроорганизмами.
Роды: момент истины
Но самый ответственный момент — это, конечно, сами роды. Тут уже многое зависит от медицинского персонала. Строжайшее соблюдение правил асептики и антисептики, минимизация количества вагинальных осмотров, своевременное проведение кесарева сечения при наличии показаний — все это значительно снижает риск развития перитонита.
А как быть с послеродовым периодом? Это время, когда нужно быть особенно бдительным. Любые признаки воспаления — повышение температуры, боли в животе, необычные выделения — повод немедленно обратиться к врачу. Помните: чем раньше выявлена проблема, тем легче ее решить.

Новые подходы в профилактике
Медицина не стоит на месте, и в области профилактики акушерского перитонита постоянно появляются новые методы. Например, использование пробиотиков для восстановления нормальной микрофлоры после родов. Или применение иммуномодуляторов для укрепления защитных сил организма. Некоторые клиники даже практикуют использование бактериофагов — вирусов, избирательно уничтожающих бактерии. Это может стать отличной альтернативой антибиотикам, особенно в свете растущей проблемы антибиотикорезистентности.
Интересно, что даже такая простая вещь, как раннее начало грудного вскармливания, может снизить риск послеродовых инфекций. Дело в том, что при кормлении грудью в организме матери вырабатываются гормоны, способствующие сокращению матки и уменьшению кровопотери. А меньше кровопотеря — меньше риск инфекции. Природа мудра, не правда ли?
Психологический аспект
Нельзя забывать и о психологическом состоянии женщины. Стресс и тревога значительно ослабляют иммунитет, делая организм более уязвимым к инфекциям. Поэтому психологическая поддержка беременных и рожениц — это не просто забота о комфорте, но и важный фактор профилактики послеродовых осложнений. Может, пора ввести в роддомах штатного психолога?
В конце концов, акушерский перитонит — это не приговор, а всего лишь риск. Риск, которым можно управлять. Зная факторы, повышающие вероятность его возникновения, мы можем принимать меры по их минимизации. И пусть наша «крепость» будет неприступной для любых инфекций!
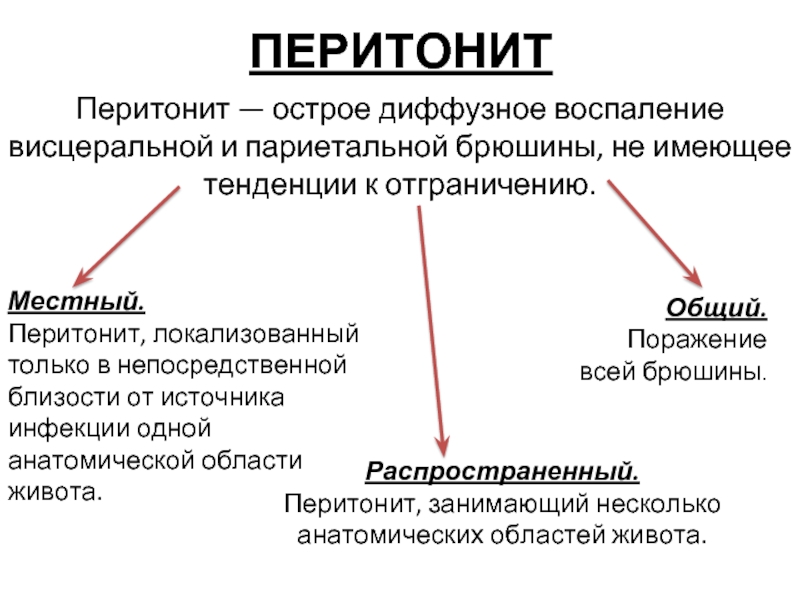
Симптоматика и диагностика: распознаем первые признаки акушерского перитонита
Представьте себе: вы только что стали мамой, испытали невероятное счастье от появления на свет нового человечка. И вдруг… что-то идет не так. Температура подскакивает, живот болит, общее состояние — хуже некуда. Что это? Обычные послеродовые явления или нечто более серьезное? Как не пропустить первые сигналы опасности? Давайте разберемся, как распознать акушерский перитонит на ранних стадиях.
Акушерский перитонит чаще всего возникает после кесарева сечения, но может развиться и после естественных родов. Это коварное осложнение может маскироваться под обычные послеродовые симптомы, поэтому важно быть особенно внимательным к своему состоянию в первые дни после родов.
Температура: первый звоночек
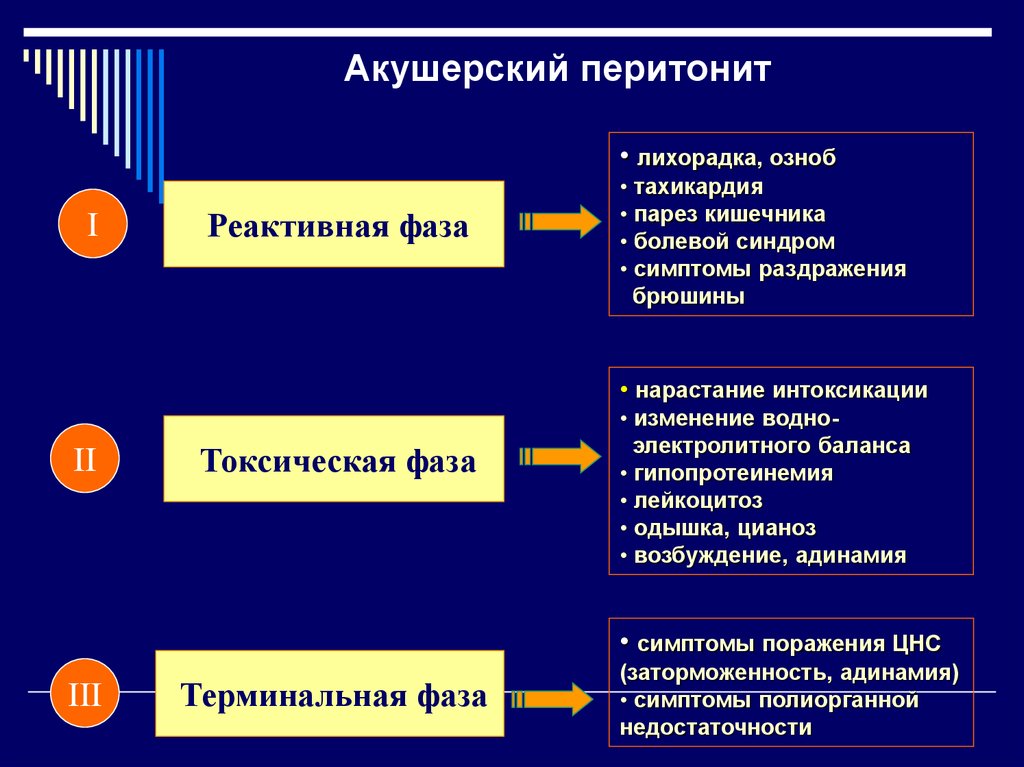
Итак, на что обратить внимание в первую очередь? Конечно, на температуру! Повышение температуры тела выше 38°C — это как красная лампочка на приборной панели вашего автомобиля. Игнорировать нельзя ни в коем случае! Особенно если высокая температура держится более суток или сопровождается ознобом. Это может быть первым признаком того, что в организме идет борьба с инфекцией.
Но не спешите паниковать: небольшое повышение температуры в первые дни после родов — явление нормальное. Оно связано с приходом молока и называется «молочная лихорадка». Однако если температура не спадает через день-два или продолжает расти, это уже повод для беспокойства.
Боль: когда терпеть нельзя
Следующий важный симптом — боль в животе. Да, после родов некоторый дискомфорт в области живота — это норма. Но если боль становится острой, постоянной или усиливается при движении — это уже серьезный повод для беспокойства. Особенно настораживает, если боль сопровождается вздутием живота или чувством распирания. Это может говорить о том, что воспалительный процесс уже затронул брюшину.
Кстати, характер боли может многое рассказать опытному врачу. Тупая, ноющая боль может быть признаком начинающегося воспаления. Острая, режущая боль может говорить о перфорации кишечника или другом серьезном осложнении. А боль, усиливающаяся при кашле или движении, — классический симптом раздражения брюшины.
Лохии: что скрывают выделения?
Отдельное внимание стоит уделить лохиям — послеродовым выделениям. В норме они должны постепенно уменьшаться и становиться светлее. Но если вдруг выделения стали обильными, приобрели неприятный запах или изменили цвет (особенно если появились гнойные примеси) — это серьезный повод для беспокойства. Такие изменения могут говорить о развивающейся инфекции в матке, которая может стать источником перитонита.
Интересный факт: некоторые исследования показывают, что изменение запаха лохий может быть одним из самых ранних признаков развивающейся инфекции, даже до появления других симптомов. Так что доверяйте своему обонянию!

Общее состояние: когда организм бьет тревогу
Не менее важно обращать внимание на общее самочувствие. Слабость, вялость, отсутствие аппетита — все это может быть признаками начинающегося воспалительного процесса. Особенно настораживает, если эти симптомы нарастают быстро. Представьте, что ваш организм — это город, в котором объявлено чрезвычайное положение. Все силы брошены на борьбу с «захватчиками», поэтому на остальное просто не хватает ресурсов.
Отдельно стоит отметить тошноту и рвоту. Если эти симптомы появились через несколько дней после родов (когда уже прошли первые сутки и организм адаптировался), это может быть признаком интоксикации, вызванной развивающимся перитонитом.
Лабораторные показатели: что скрывает кровь?
Конечно, окончательный диагноз может поставить только врач после проведения необходимых исследований. Одним из ключевых является общий анализ крови. Повышение уровня лейкоцитов, особенно если оно сопровождается сдвигом лейкоцитарной формулы влево (появление юных форм лейкоцитов), говорит о том, что в организме идет воспалительный процесс.
Интересно, что иногда при тяжелом течении перитонита может наблюдаться не повышение, а снижение уровня лейкоцитов. Это состояние называется лейкопенией и говорит о том, что организм уже исчерпал свои ресурсы в борьбе с инфекцией.
Инструментальная диагностика: заглянуть внутрь
Для подтверждения диагноза акушерского перитонита часто используются инструментальные методы исследования. УЗИ органов малого таза и брюшной полости может показать наличие свободной жидкости в брюшной полости, что является характерным признаком перитонита. Кроме того, УЗИ может выявить увеличение размеров матки, наличие в ней патологического содержимого или другие изменения, которые могут быть источником инфекции.
В сложных случаях может быть назначена компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Эти методы позволяют получить более детальную картину происходящего в брюшной полости и малом тазу.
Лапароскопия: золотой стандарт диагностики
Иногда для постановки окончательного диагноза и определения тактики лечения проводится диагностическая лапароскопия. Это минимально инвазивная хирургическая процедура, которая позволяет врачу непосредственно осмотреть органы брюшной полости и малого таза. Лапароскопия считается «золотым стандартом» в диагностике перитонита, так как позволяет не только подтвердить диагноз, но и сразу начать лечение, если это необходимо.

Микробиологическое исследование: ищем врага в лицо
Важным этапом диагностики является микробиологическое исследование. Оно позволяет определить, какие именно микроорганизмы вызвали воспаление, и подобрать наиболее эффективные антибиотики. Материалом для исследования могут быть лохии, содержимое брюшной полости (полученное при лапароскопии) или кровь (при подозрении на сепсис).
Интересно, что в последние годы все чаще встречаются случаи акушерского перитонита, вызванного не одним, а несколькими видами микроорганизмов. Это усложняет лечение и требует применения комбинированной антибиотикотерапии.
Дифференциальная диагностика: исключаем другие причины
Важно помнить, что симптомы акушерского перитонита могут быть похожи на проявления других послеродовых осложнений. Например, эндометрит (воспаление внутренней оболочки матки) также может сопровождаться повышением температуры и болями в животе. Тромбофлебит (воспаление вен) малого таза тоже может давать схожую картину. Поэтому важно проводить тщательную дифференциальную диагностику, чтобы не пропустить развитие перитонита и не назначить неправильное лечение.
В заключение хочется сказать: раннее выявление акушерского перитонита — это ключ к успешному лечению. Поэтому так важно быть внимательным к своему состоянию после родов и не стесняться обращаться к врачу при любых подозрительных симптомах. Помните: ваше здоровье — это здоровье вашего малыша. Берегите себя!
Современные методы лечения: от антибиотикотерапии до хирургического вмешательства
Когда речь заходит о лечении акушерского перитонита, врачи вступают в настоящую битву со временем. Это как пожар: чем раньше начнешь тушить, тем меньше ущерба. И тут в ход идет весь арсенал современной медицины — от мощных антибиотиков до высокотехнологичных хирургических вмешательств. Но давайте разберемся по порядку, как же сегодня борются с этим коварным послеродовым осложнением.
Прежде всего, нужно понимать: акушерский перитонит чаще всего возникает после кесарева сечения. Это как незваный гость, который пробрался в дом через открытую дверь. Поэтому первая линия обороны — это профилактика. Но что делать, если инфекция все-таки проникла в организм?

Антибиотикотерапия: главное оружие
Представьте себе, что ваш организм — это крепость, а бактерии — армия захватчиков. Антибиотики в этой битве — как ковровые бомбардировки: мощные, эффективные, но не без побочного ущерба. Выбор антибиотика — это целое искусство. Врачи должны учитывать множество факторов: тип предполагаемого возбудителя, тяжесть состояния пациентки, наличие аллергии и даже то, кормит ли женщина грудью.
Обычно лечение начинают с широкоспектрных антибиотиков, таких как цефалоспорины третьего поколения или карбапенемы. Это как стрельба по площадям — бьем по всем возможным целям сразу. Но как только становится известен конкретный возбудитель (по результатам посевов), терапию корректируют. Это уже точечные удары.
Интересный факт: некоторые современные протоколы лечения рекомендуют использовать комбинацию из трех и более антибиотиков. Это как атака с разных флангов — повышает шансы на победу и снижает риск развития устойчивости бактерий.
Инфузионная терапия: восполняем потери
Но одними антибиотиками сыт не будешь. Перитонит — это не только инфекция, но и сильнейшая интоксикация организма. Поэтому важнейшая часть лечения — инфузионная терапия. Это как если бы вы пытались вымыть грязь из дома, постоянно подавая чистую воду.
В ход идут различные растворы: кристаллоиды, коллоиды, препараты для парентерального питания. Цель — восстановить водно-электролитный баланс, поддержать работу органов и систем, вывести токсины. Это настоящее искусство — рассчитать объем и состав инфузии так, чтобы не перегрузить сердце и почки, но при этом обеспечить все потребности организма.
Хирургическое лечение: когда без скальпеля не обойтись
Иногда консервативного лечения недостаточно, и тогда на сцену выходят хирурги. Это как спецназ, который отправляют на самые сложные операции. Показания к хирургическому вмешательству могут быть разными: от абсцесса в брюшной полости до некроза тканей.
Современная хирургия предпочитает малоинвазивные методы. Лапароскопия — это как операция через замочную скважину. Несколько небольших разрезов вместо одного большого — меньше травма, быстрее восстановление. Через эти разрезы хирурги могут удалить гнойные очаги, промыть брюшную полость, установить дренажи.

В самых тяжелых случаях может потребоваться лапаротомия — полное вскрытие брюшной полости. Это уже тяжелая артиллерия, когда нужен полный доступ ко всем органам. Иногда приходится идти даже на удаление матки — это как снести зараженный дом, чтобы спасти весь город.
Иммунотерапия: укрепляем оборону
Но что делать, если собственная армия организма — иммунная система — ослаблена? Тут на помощь приходит иммунотерапия. Это как отправка подкрепления на поле боя. Используются различные препараты: от человеческого иммуноглобулина до синтетических иммуномодуляторов.
Интересно, что некоторые исследования показывают эффективность использования препаратов интерферона в лечении акушерского перитонита. Это как если бы вы научили клетки организма самостоятельно производить оружие против захватчиков.
Детоксикация: чистим организм
Еще один важный аспект лечения — детоксикация. Представьте, что ваш организм — это город, заполненный мусором после долгой осады. Нужно все это вычистить! Тут в ход идут различные методы: от банального промывания желудка до высокотехнологичных методов экстракорпоральной детоксикации.
Плазмаферез, гемосорбция, ультрафильтрация крови — эти методы звучат как что-то из научной фантастики, но они реально помогают очистить кровь от токсинов и продуктов распада. Это как если бы вы пропустили всю кровь через суперсовременный фильтр.
Нутритивная поддержка: кормим организм
Нельзя забывать и о питании. Организм, борющийся с тяжелой инфекцией, нуждается в огромном количестве энергии и питательных веществ. Но как накормить человека, у которого не работает кишечник? Тут на помощь приходит парентеральное питание.
Специальные растворы, содержащие все необходимые вещества, вводятся прямо в кровь. Это как если бы вы кормили город, доставляя продукты прямо в каждый дом, минуя разрушенные дороги. Расчет состава этого питания — тоже целая наука. Нужно учесть все: от потребности в калориях до баланса микроэлементов.
Профилактика тромбозов: защищаем сосуды
Отдельная проблема при перитоните — риск тромбозов. Представьте, что в разгар боевых действий в городе начали забиваться водопроводные трубы. Примерно то же самое происходит с сосудами при тяжелой инфекции. Поэтому важная часть лечения — профилактика тромбозов.

Используются различные антикоагулянты: от старого доброго гепарина до современных низкомолекулярных препаратов. Это как если бы вы добавили в воду вещество, не позволяющее ей застывать. Кроме того, применяются механические методы профилактики: компрессионный трикотаж, раннее активизация пациентки.
Обезболивание: боремся с болью
Нельзя забывать и о боли. Перитонит — это очень болезненное состояние, а боль не только доставляет страдания, но и мешает выздоровлению. Поэтому адекватное обезболивание — важнейшая часть лечения.
Тут в ход идет целый арсенал средств: от нестероидных противовоспалительных препаратов до опиоидных анальгетиков. В тяжелых случаях может применяться эпидуральная анестезия — это как если бы вы отключили нервные окончания в определенной области тела.
Современные подходы к обезболиванию предполагают использование мультимодальной анальгезии — это когда применяются препараты с разными механизмами действия. Это как если бы вы атаковали боль с разных сторон одновременно.
Реабилитация: возвращаемся к нормальной жизни
И наконец, когда острая фаза позади, начинается долгий путь реабилитации. Это как восстановление города после войны. Нужно вернуть к нормальной работе все органы и системы, восстановить микрофлору кишечника, нормализовать гормональный фон.
Тут используются различные методы: от физиотерапии до психологической поддержки. Важную роль играет правильное питание, умеренные физические нагрузки, соблюдение режима сна и отдыха. Это долгий процесс, но именно он определяет, насколько полным будет восстановление здоровья женщины.
В заключение хочется сказать: лечение акушерского перитонита — это настоящее искусство, требующее слаженной работы целой команды специалистов. Но при своевременной диагностике и правильном лечении шансы на полное выздоровление очень высоки. Главное — не терять времени и доверять профессионалам!
Профилактика осложнений: ключевые меры предосторожности в послеродовом периоде
Акушерский перитонит чаще всего возникает после кесарева сечения или других хирургических вмешательств во время родов. Это серьезное осложнение, которое может привести к тяжелым последствиям для здоровья молодой мамы. Но как же предотвратить его развитие? Давайте копнем глубже и разберемся в ключевых факторах риска и методах профилактики этого коварного заболевания.

Представьте себе, что ваше тело — это крепость, а послеродовой период — это время, когда ворота приоткрыты для незваных гостей. Как защитить эту крепость от вторжения опасных бактерий? Во-первых, нужно понимать, что чистота — залог здоровья. Это не просто избитая фраза, а золотое правило в послеродовом периоде. Тщательная гигиена половых органов, регулярная смена прокладок и белья — это ваш первый рубеж обороны.
Но одной лишь чистоты недостаточно. Ваш организм нуждается в поддержке изнутри. Правильное питание — это не просто способ вернуть фигуру, это мощное оружие против инфекций. Богатая белками и витаминами диета укрепляет иммунитет, помогая организму бороться с потенциальными угрозами. А что насчет движения? Ранняя активизация после родов — это не просто прихоть врачей. Это способ улучшить кровообращение и ускорить заживление ран, снижая риск развития перитонита.
Факторы риска: знай врага в лицо
Кто предупрежден, тот вооружен. Знание факторов риска акушерского перитонита — это ключ к его предотвращению. Длительные роды, многократные вагинальные исследования, преждевременное излитие околоплодных вод — все это повышает шансы на развитие инфекции. Но знаете ли вы, что даже такие, казалось бы, безобидные вещи, как анемия или ожирение, могут стать вашими врагами в борьбе за здоровье?
А как насчет «невидимых» факторов? Хронические заболевания, особенно связанные с иммунной системой, могут стать той самой ахиллесовой пятой, через которую инфекция проникнет в ваш организм. Поэтому так важно быть честной с врачом и рассказать обо всех своих проблемах со здоровьем, даже если они кажутся несущественными.
Антибиотики: меч обоюдоострый
Многие считают антибиотики панацеей от всех инфекций. Но так ли это на самом деле? Профилактическое применение антибиотиков — это палка о двух концах. С одной стороны, они действительно могут предотвратить развитие инфекции. С другой — их чрезмерное использование может привести к развитию устойчивых штаммов бактерий, что в долгосрочной перспективе только усугубит проблему.

Что же делать? Золотая середина — вот ключ к успеху. Антибиотики должны назначаться строго по показаниям, под контролем врача. И здесь важно помнить: самолечение — это прямой путь к осложнениям. Не стоит играть в русскую рулетку со своим здоровьем, полагаясь на советы «бывалых» подруг или интернет-форумов.
Технологии на страже здоровья
А знаете ли вы, что современные технологии могут стать вашими союзниками в борьбе с перитонитом? Новейшие методы диагностики позволяют выявить инфекцию на ранних стадиях, когда ее еще можно легко победить. Ультразвуковое исследование, магнитно-резонансная томография, лабораторные тесты последнего поколения — все это арсенал современной медицины в борьбе за ваше здоровье.
Но технологии — это не только диагностика. Современные шовные материалы, антисептические препараты нового поколения, инновационные методы обработки ран — все это значительно снижает риск развития послеродовых инфекций. Не бойтесь спрашивать у своего врача о новейших методах профилактики — ваша осведомленность может стать решающим фактором в предотвращении осложнений.
Психологический аспект: недооцененный фактор
Кто бы мог подумать, что ваше психологическое состояние может влиять на риск развития перитонита? Однако это факт. Стресс, депрессия, тревожность — все это ослабляет иммунную систему, делая вас более уязвимой перед инфекциями. Поэтому забота о своем психическом здоровье — это не роскошь, а необходимость.
Как же бороться со стрессом в послеродовом периоде? Методов много: от классической психотерапии до медитации и йоги. Главное — найти то, что подходит именно вам. Не стесняйтесь обращаться за помощью к специалистам или близким людям. Помните: сильная — не значит одинокая. Поддержка близких может стать тем самым спасательным кругом, который поможет вам пережить сложный период и сохранить здоровье.
Мифы и реальность: развенчиваем заблуждения
В мире послеродового ухода существует множество мифов, которые могут не только не помочь, но и навредить. Например, миф о том, что нужно меньше двигаться после родов, чтобы «не разойтись швам». На самом деле, умеренная активность способствует лучшему заживлению и снижает риск тромбоза и застойных явлений, которые могут стать причиной перитонита.
Другое распространенное заблуждение — что народные средства могут заменить медицинскую помощь. Увы, но травяные отвары и компрессы, хоть и могут быть полезны в некоторых случаях, не способны предотвратить развитие серьезной инфекции. Доверяйте науке и не пренебрегайте рекомендациями врачей — ваше здоровье стоит того, чтобы относиться к нему серьезно.
В заключение хочется сказать: профилактика акушерского перитонита — это комплексная задача, требующая внимания как со стороны медицинского персонала, так и самой женщины. Будьте бдительны, прислушивайтесь к своему телу и не стесняйтесь задавать вопросы врачам. Помните, ваше здоровье — в ваших руках, и правильный подход к послеродовому уходу может стать ключом к счастливому материнству без осложнений.
Реабилитация после акушерского перитонита: восстановление здоровья молодой мамы
Акушерский перитонит чаще всего возникает после кесарева сечения, но может развиться и после естественных родов. Это серьезное осложнение, которое может перевернуть жизнь молодой мамы с ног на голову. Но не стоит отчаиваться! С правильным подходом и поддержкой специалистов восстановление вполне возможно. Итак, как же вернуться к полноценной жизни после такого испытания?
Представьте, что ваш организм — это сложный механизм, который подвергся серьезной атаке. Теперь нужно не просто починить поломки, но и настроить всю систему заново. Звучит пугающе? Не волнуйтесь, мы разберем все по полочкам.
Первые шаги к выздоровлению: медицинская помощь
Прежде всего, забудьте о самолечении. Это не тот случай, когда бабушкины рецепты могут помочь. Акушерский перитонит — серьезное заболевание, требующее профессионального медицинского вмешательства. Ваш лучший друг в этой ситуации — лечащий врач. Он назначит необходимые анализы и обследования, чтобы оценить состояние вашего организма и подобрать оптимальное лечение.
Но что же входит в это лечение? Как правило, это комплексный подход, включающий антибиотикотерапию, противовоспалительные препараты, инфузионную терапию для восстановления водно-электролитного баланса. В некоторых случаях может потребоваться хирургическое вмешательство. Звучит страшно? Не паникуйте! Современная медицина творит чудеса, и многие женщины успешно проходят через это испытание.
Питание: ключ к восстановлению
Знаете ли вы, что правильное питание может значительно ускорить процесс выздоровления? Это не просто слова. Исследования показывают, что диета, богатая белками, витаминами и минералами, помогает организму быстрее справиться с последствиями перитонита. Но что конкретно нужно есть?
- Белковая пища: нежирное мясо, рыба, яйца, творог. Белок — строительный материал для ваших клеток.
- Овощи и фрукты: источники витаминов и клетчатки. Но осторожно с сырыми овощами в первое время!
- Кисломолочные продукты: помогают восстановить микрофлору кишечника.
- Цельнозерновые продукты: источник энергии и витаминов группы B.
А что насчет жидкости? Пейте, пейте и еще раз пейте! Вода помогает выводить токсины из организма и улучшает общее самочувствие. Но помните: все хорошо в меру. Чрезмерное потребление жидкости может нагрузить почки, поэтому консультируйтесь с врачом о оптимальном режиме питья.
Физическая активность: шаг за шагом
После перенесенного перитонита многие женщины боятся двигаться. «А вдруг что-то разойдется?» — типичный страх в такой ситуации. Но знаете что? Умеренная физическая активность не только безопасна, но и необходима для восстановления. Конечно, речь не идет о марафонских забегах. Начните с малого: легкая гимнастика в постели, потом короткие прогулки по палате, затем — по коридору.
Постепенно увеличивайте нагрузку, но всегда прислушивайтесь к своему телу. Чувствуете дискомфорт или боль? Сбавьте обороты. Помните: восстановление — это марафон, а не спринт. Не торопитесь, и результат не заставит себя ждать.
Психологическое здоровье: невидимый фронт
Знаете, что часто упускают из виду при реабилитации после акушерского перитонита? Психологическое состояние пациентки. А ведь это не менее важно, чем физическое здоровье! Перенесенное заболевание может вызвать страх, тревогу, даже депрессию. Как с этим бороться?
- Не замыкайтесь в себе. Общайтесь с близкими, делитесь своими переживаниями.
- Не стесняйтесь обратиться к психологу. Это не признак слабости, а шаг к выздоровлению.
- Практикуйте техники релаксации: медитация, дыхательные упражнения могут творить чудеса.
- Ищите позитив в каждом дне. Да, это сложно, но возможно.
Помните: ваше психологическое состояние напрямую влияет на физическое здоровье. Позитивный настрой — половина успеха в реабилитации.
Грудное вскармливание: возможно ли?
Этот вопрос волнует многих мам, перенесших акушерский перитонит. Можно ли кормить грудью после такого серьезного заболевания? Ответ не однозначен и зависит от многих факторов. В некоторых случаях врачи могут рекомендовать временно прекратить грудное вскармливание из-за приема сильных антибиотиков. Но как только лечение завершено и ваше состояние стабилизировалось, во многих случаях можно возобновить кормление грудью.
Грудное молоко — это не только питание для малыша, но и мощный стимул для восстановления организма мамы. Оно помогает сокращаться матке, ускоряет метаболизм, улучшает эмоциональное состояние. Но помните: решение о возобновлении грудного вскармливания должно приниматься только после консультации с врачом.
Контрацепция: важный аспект восстановления
Казалось бы, какое отношение имеет контрацепция к реабилитации после перитонита? Самое прямое! Ваш организм пережил серьезное испытание и нуждается в отдыхе. Новая беременность в ближайшее время может стать чрезмерной нагрузкой. Поэтому вопрос контрацепции нужно обсудить с врачом еще до выписки из больницы.
Какие методы контрацепции подойдут в вашем случае? Это зависит от многих факторов: состояния здоровья, планов на будущее, личных предпочтений. Гормональные контрацептивы, барьерные методы, внутриматочные спирали — у каждого метода есть свои плюсы и минусы. Главное — выбрать тот, который будет максимально безопасен и эффективен именно для вас.
Домашний уход: продолжение лечения
Выписка из больницы — это не конец лечения, а лишь новый его этап. Домашний уход играет огромную роль в восстановлении после акушерского перитонита. Что нужно учесть?
- Строго соблюдайте рекомендации врача по приему лекарств и уходу за швами (если были).
- Следите за температурой тела. Повышение температуры может быть признаком осложнений.
- Обеспечьте себе комфортные условия для отдыха. Полноценный сон — важная часть восстановления.
- Не перенапрягайтесь. Домашние дела подождут, ваше здоровье важнее.
И помните: не стесняйтесь обращаться к врачу при любых сомнениях или тревожных симптомах. Лучше лишний раз проконсультироваться, чем упустить что-то важное.
Альтернативные методы: помощь или вред?
В интернете можно найти массу советов по «народным» методам лечения последствий перитонита. Травяные отвары, компрессы, даже заговоры… Но стоит ли им доверять? Однозначно нет, если речь идет о полной замене традиционного лечения. Но некоторые альтернативные методы могут быть полезным дополнением к основной терапии.
Например, акупунктура может помочь в борьбе с болью и улучшить общее самочувствие. Фитотерапия (лечение травами) под контролем специалиста может поддержать иммунитет. Но помните главное правило: любые альтернативные методы должны быть согласованы с вашим лечащим врачом. То, что безопасно для одной пациентки, может быть вредно для другой.
Реабилитация после акушерского перитонита — процесс сложный и индивидуальный. Но при правильном подходе, поддержке специалистов и близких, вы сможете преодолеть это испытание и вернуться к полноценной жизни. Помните: ваше здоровье в ваших руках, и каждый день восстановления приближает вас к полному выздоровлению.
Прогноз и долгосрочные последствия: что нужно знать о влиянии перитонита на репродуктивное здоровье
Акушерский перитонит чаще всего возникает после кесарева сечения, но может развиться и после естественных родов. Это серьезное осложнение, которое способно оставить след на долгие годы. Но насколько глубоким будет этот след? Давайте разберемся, какие долгосрочные последствия может иметь перенесенный перитонит и как это может повлиять на репродуктивное здоровье женщины.
Представьте, что ваш организм — это сложная экосистема. Перитонит — это как лесной пожар, который прошелся по этой экосистеме. Да, лес может восстановиться, но на это потребуется время, а некоторые изменения могут остаться навсегда. Так же и с нашим организмом после перитонита.
Спайки: невидимые, но опасные
Первое, о чем стоит поговорить — это спайки. Что это такое? Представьте, что внутренние органы склеились между собой. Звучит жутковато, не правда ли? Спайки — это рубцовая ткань, которая образуется в результате воспалительного процесса. Они могут вызывать хроническую боль, нарушение функции органов и даже кишечную непроходимость. А как это влияет на репродуктивную функцию? Спайки могут стать причиной бесплодия, внематочной беременности или осложнений при последующих беременностях.
Но не все так мрачно! Современная медицина предлагает различные методы борьбы со спайками. От лапароскопических операций до специальных противоспаечных барьеров. Главное — вовремя обратиться к специалисту и не запускать ситуацию.
Гормональный дисбаланс: танцы эндокринной системы
Перенесенный перитонит может нарушить работу эндокринной системы. Это как если бы в оркестре вашего организма некоторые музыканты вдруг начали играть не в такт. Результат? Нарушение менструального цикла, проблемы с овуляцией, даже преждевременное истощение яичников. Звучит пугающе? Не паникуйте раньше времени!
Большинство гормональных нарушений поддаются коррекции. Современная эндокринология предлагает широкий спектр методов — от заместительной гормональной терапии до натуропатических подходов. Ключ к успеху? Регулярные обследования и консультации с эндокринологом.
Иммунитет: перезагрузка системы защиты
Перитонит — это серьезное испытание для иммунной системы. Представьте, что ваш организм — это крепость, а иммунитет — ее защитники. После такой масштабной «битвы» с инфекцией защитникам нужно время, чтобы восстановиться. В результате, в первое время после перенесенного перитонита женщина может быть более уязвима к различным инфекциям.
Как это влияет на репродуктивное здоровье? Ослабленный иммунитет может привести к развитию хронических воспалительных процессов в органах малого таза. А это, в свою очередь, может стать причиной проблем с зачатием или вынашиванием беременности. Что делать? Укреплять иммунитет всеми доступными способами: правильное питание, умеренные физические нагрузки, полноценный отдых. И, конечно, не забывать о регулярных check-up’ах у гинеколога.
Психологический аспект: невидимые шрамы
Знаете, что часто упускают из виду, говоря о последствиях перитонита? Психологическое состояние женщины. А ведь это не менее важно, чем физическое здоровье! Перенесенное заболевание может вызвать страх перед новой беременностью, тревогу за свое здоровье, даже депрессию. Как это влияет на репродуктивную функцию? Стресс и тревога могут нарушать гормональный баланс, влиять на либидо, даже препятствовать зачатию.
Что делать? Не игнорировать свое эмоциональное состояние. Если чувствуете, что не справляетесь сами — обратитесь к психологу или психотерапевту. Помните: забота о психическом здоровье — это не блажь, а необходимость.
Фертильность: что ждет в будущем?
Главный вопрос, который волнует многих женщин после перенесенного перитонита: «Смогу ли я еще иметь детей?» Ответ на этот вопрос не может быть однозначным. Все зависит от тяжести перенесенного заболевания, проведенного лечения и индивидуальных особенностей организма.
В большинстве случаев, при правильном лечении и реабилитации, шансы на восстановление фертильности достаточно высоки. Но нужно быть готовой к тому, что путь к материнству может стать более сложным. Возможно, потребуется помощь репродуктологов, применение вспомогательных репродуктивных технологий.
Планирование беременности: особый подход
Если вы перенесли акушерский перитонит и планируете беременность, знайте: вам понадобится особый подход. Это как подготовка к марафону — нужно тщательно подготовиться, чтобы успешно пройти всю дистанцию.
- Пройдите полное обследование. Не только гинекологическое, но и общее.
- Проконсультируйтесь с генетиком. Перенесенный перитонит мог повлиять на качество яйцеклеток.
- Подготовьтесь физически. Укрепите организм, нормализуйте вес.
- Не забудьте о психологической подготовке. Возможно, вам понадобится поддержка специалиста.
Помните: беременность после перенесенного перитонита возможна, но требует более тщательного планирования и наблюдения.
Риски при последующих беременностях: быть во всеоружии
Если вы успешно забеременели после перенесенного перитонита, будьте готовы к тому, что эта беременность может потребовать особого внимания. Какие риски могут возникнуть?
- Повышенный риск преждевременных родов. Рубцовые изменения в матке могут спровоцировать ее преждевременное сокращение.
- Риск плацентарной недостаточности. Спайки могут нарушить кровоснабжение матки.
- Повышенный риск кесарева сечения. Особенно если предыдущие роды завершились операцией.
- Риск разрыва матки. Особенно при наличии рубца на матке после предыдущего кесарева сечения.
Звучит страшновато? Не паникуйте! При правильном ведении беременности большинство этих рисков можно минимизировать. Главное — находиться под постоянным наблюдением врача и четко следовать всем его рекомендациям.
Альтернативные пути к материнству: когда природа нуждается в помощи
Бывают ситуации, когда естественное зачатие после перенесенного перитонита становится невозможным. Но это не конец пути к материнству! Современная репродуктология предлагает множество альтернативных вариантов:
- ЭКО (экстракорпоральное оплодотворение)
- ИКСИ (интрацитоплазматическая инъекция сперматозоида)
- Суррогатное материнство
- Донорство яйцеклеток
Каждый из этих методов имеет свои особенности и показания. Выбор конкретного метода зависит от индивидуальной ситуации и должен осуществляться совместно с репродуктологом.
Жизнь после перитонита: новая норма
Перенесенный акушерский перитонит — это, безусловно, серьезное испытание. Но это не приговор! Да, возможно, вашему организму потребуется больше внимания и заботы. Возможно, путь к материнству станет более сложным. Но при правильном подходе, своевременной диагностике и лечении, большинство женщин успешно преодолевают последствия перитонита и становятся счастливыми мамами.
Помните: ваше здоровье — в ваших руках. Регулярные обследования, здоровый образ жизни, внимательное отношение к своему организму — вот ключи к счастливому будущему. И не забывайте: современная медицина не стоит на месте. То, что вчера казалось невозможным, сегодня становится реальностью. Так что не теряйте надежды и верьте в лучшее!
