Содержание
анатомофизиологические предпосылки, обоснование, дефиниции и патогенетические механизмы
В последние годы пристальное внимание акушеров-гинекологов, репродуктологов и патологоанатомов привлекают самые ранние сроки беременности — эмбриональный период, от начала имплантации до конца 8-й недели после оплодотворения. Появились первые зарубежные [1, 2] и отечественные [3, 4] руководства по эмбриональной медицине, что обусловлено рядом объективных причин. Во-первых, наличие большого количества ранних потерь беременности, составляющих до 12-15% всех желанных беременностей, что реально снижает репродуктивный потенциал населения России. Во-вторых, относительные неудачи экстракорпорального оплодотворения, поскольку успешными становятся лишь 20-30% всех попыток. В-третьих, в акушерских клиниках появились современные эхо-сканеры, позволяющие визуализировать экстраэмбриональные структуры (хориальный и желточный мешки, экстраэмбриональный целом, амниальная полость, ранняя плацента и пуповина), которые вначале опережают в развитии эмбриона, но в конце III триместра некоторые из них редуцируются.
Однако эмбриональная медицина как отдельная отрасль здравоохранения в России только складывается и реализуется лишь в отдельных центрах. По аналогии с плацентарной недостаточностью III триместра многие авторы пытаются перенести ее патоморфологические критерии на патологию ранней плаценты. Это принципиальная ошибка, поскольку нельзя ограничиваться описанием изменений формирующихся ворсин. Следует тщательно анализировать также экстраэмбриональные структуры, маточно-плацентарную область (зона контакта так называемых якорных ворсин с эндометрием), а также париетальный эндометрий, т.е. все компоненты соскоба из полости матки после неразвивающейся беременности или раннего выкидыша.
Цель данного обзора — обозначить анатомо-физиологические предпосылки, обосновать рациональную терминологию патологии плаценты в III триместре и определить ее основные патофизиологические механизмы.
Анатомофизиологические предпосылки.
На рубеже XX и XXІ веков взгляды на условия развития и микроокружение эмбриона человека подверглись существенному пересмотру. Если раньше считалось, что первые стадии развития эмбриона обеспечивались гистотрофным типом питания и по мере выявления материнских эритроцитов в лакунах плаценты начинался гемохориальный обмен, то сейчас доказано анаэробное развитие эмбриона и закладок основных его органов. В течение 4-7-й недели после оплодотворения эмбрион окружен амниотической жидкостью и соответствующей мембраной, которая переходит в желеобразный экстраэмбриональный целом и стенку хориального мешка с окружающими ворсинами, внедряющимися в децидуализированный эндометрий. Иными словами, эмбрион имеет специфическое микроокружение, которое никак нельзя сравнивать с плацентарным барьером капилляров ворсин более поздних сроков беременности.
Если раньше считалось, что первые стадии развития эмбриона обеспечивались гистотрофным типом питания и по мере выявления материнских эритроцитов в лакунах плаценты начинался гемохориальный обмен, то сейчас доказано анаэробное развитие эмбриона и закладок основных его органов. В течение 4-7-й недели после оплодотворения эмбрион окружен амниотической жидкостью и соответствующей мембраной, которая переходит в желеобразный экстраэмбриональный целом и стенку хориального мешка с окружающими ворсинами, внедряющимися в децидуализированный эндометрий. Иными словами, эмбрион имеет специфическое микроокружение, которое никак нельзя сравнивать с плацентарным барьером капилляров ворсин более поздних сроков беременности.Все экстраэмбриональные структуры непроницаемы для кислорода, а со стороны преформированных маточных спиральных артерий кровоток блокируется специальными цитотрофобластическими пробками, сквозь которые фильтруется плазма, но не проникают материнские эритроциты [5]. Следовательно, микроокружение эмбриона человека препятствует прямому попаданию кислорода и его опасных метаболитов в амниотическую жидкость.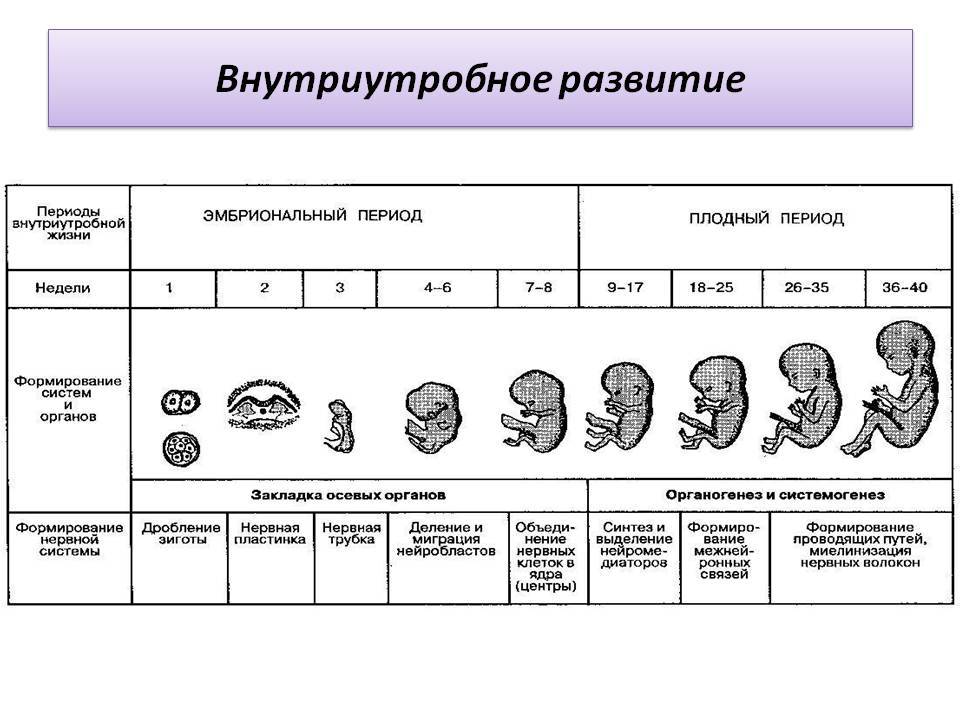
60 мм вод.ст. [6-8]. С помощью прицельной пункции амниотической полости, экстраэмбрионального целома, крови матери, а также субстрата ворсин и окружающего эндометрия перед медицинским абортом [4, 9-11] показано, что питание эмбриона осуществляется за счет временных и постоянных путей диффузии плацентарных и эндометриальных белков, факторов роста, гормонов, гликогена и других биоэнергетических субстанций. Последовательно формируются резервуары для белков и продуктов анаэробного обмена, вначале это экстраэмбриональный целом, затем его вытесняет быстро растущая амниотическая полость. Указанная строгая очередность перестройки экстраэмбриональных структур и диффузионных потоков обеспечивает адекватность обменных процессов у эмбриона, когда еще нет стабильной маточно-плацентарной циркуляции крови.
Только с 9-10-й недели после оплодотворения постепенно исчезают трофобластические пробки, появляется и заметно увеличивается приток артериальной крови из зияющих устьев спиральных артерий в межворсинчатое пространство почти сформированной плаценты. Материнская кровь омывает эпителиальный покров ворсин с множественными микроворсинами (щеточная кайма) и начинается постоянный, более эффективный гемохориальный обмен через плацентарный барьер кислорода, углекислого газа, аминокислот, глюкозы, микроэлементов и других необходимых плоду биопродуктов. Столь сложный генетически детерминированный переход от диффузионного, анаэробного к гемохориальному типу обмена может сопровождаться разнообразными нарушениями в отдельных компонентах складывающейся репродуктивной системы мать-экстраэмбриональные структуры-эмбрион, что часто приводит к недостаточности плаценты и ранней потере беременности.
Дефиниции. В патологической анатомии для обозначения патологических изменений плаценты в III триместре используются различные термины, например «первичная плацентарная недостаточность», предложенный М. Ф. Федоровой и Е.П. Калашниковой [12]; она развивается до 16-й недели и связана с нарушениями процессов имплантации, плацентации и эмбриогенеза. В дальнейшем были использованы другие обозначения, такие как «ранняя эмбриоплацентарная недостаточность» [13], «первичная гипо- и гиперпластическая недостаточность» [14]. Если следовать эмбриологическим канонам и учитывать огромный массив знаний по эмбриологии человека, то более оптимальным термином является «эмбриохориальная недостаточность» (ЭХН), поскольку эмбрион (греч.) — это продукт зачатия до конца 8-й недели после оплодотворения, а хорион — наружная оболочка эмбриона с окружающими ворсинами [15] . Хорион подразделяется на гладкий, обращенный в сторону просвета матки, и ветвистый, расположенный на противоположном полюсе мешка, с более длинными и многочисленными генерациями ворсин (ранняя плацента). В конце III триместра завершается процесс плацентации: из ветвистого хориона формируется 12-15 примитивных котиледонов с хориальной пластиной, отходящими опорными ворсинами с множественными ветвями, возникших под влиянием первой волны цитотрофобластической инвазии, открываются устья спиральных артерий.
Ф. Федоровой и Е.П. Калашниковой [12]; она развивается до 16-й недели и связана с нарушениями процессов имплантации, плацентации и эмбриогенеза. В дальнейшем были использованы другие обозначения, такие как «ранняя эмбриоплацентарная недостаточность» [13], «первичная гипо- и гиперпластическая недостаточность» [14]. Если следовать эмбриологическим канонам и учитывать огромный массив знаний по эмбриологии человека, то более оптимальным термином является «эмбриохориальная недостаточность» (ЭХН), поскольку эмбрион (греч.) — это продукт зачатия до конца 8-й недели после оплодотворения, а хорион — наружная оболочка эмбриона с окружающими ворсинами [15] . Хорион подразделяется на гладкий, обращенный в сторону просвета матки, и ветвистый, расположенный на противоположном полюсе мешка, с более длинными и многочисленными генерациями ворсин (ранняя плацента). В конце III триместра завершается процесс плацентации: из ветвистого хориона формируется 12-15 примитивных котиледонов с хориальной пластиной, отходящими опорными ворсинами с множественными ветвями, возникших под влиянием первой волны цитотрофобластической инвазии, открываются устья спиральных артерий.
Структурная несостоятельность эндометрия реализуется либо рано, во время «окна имплантации» (20-24-й день нормального цикла) в маточном эпителии, либо в течение первых недель гестации при дефиците прогестерона или его рецепторов, когда возникает незавершенная децидуализация стромальных клеток эндометрия. Выявляются рыхлые поля предецидуальных клеток, характерных для поздней секреторной фазы цикла (см. рисунок, а).Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. а — слабая децидуализация стромы с преобладанием предецидуальных клеток под маточным эпителием. Окраска гематоксилином и эозином. ×400. Уменьшение числа дифференцированных децидуальных клеток сопровождается резким снижением продукции эндометриальных белков (инсулиноподобные факторы роста — IGF1 и IGF2, IGFBP-1), а также продуцента эпителиоцитов желез гликоделина (АМГФ) — мощного иммуносупрессора, необходимого для развития эмбриона [4].
Дисхроноз развития экстраэмбриональных структур в виде поверхностного погружения бластоцисты с последующей ее ранней элиминацией — «менструальный аборт», а также отсутствие желточного мешка, дефекты развития хориального мешка, анэмбриония. Главный итог — ранняя остановка развития плаценты, без надлежащей васкуляризации ворсин с блоком на этапе васкулогенеза (см. рисунок, б),Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. б — очаги васкулогенеза в ворсинах при неразвивающейся беременности на 8-й неделе после оплодотворения. Иммуномаркер CD34. ×100. что приводит к задержке развития плацентарно-эмбрионального кровотока, формирования сердца эмбриона и к остановке его сердцебиений, констатированных при УЗИ.
Недостаточность цитотрофобластической инвазии, которая условно подразделяется на начальную и первую волны. Первичные ворсины, состоящие из цитотрофобласта и синцитиальных комплексов, составляют трофобластический щит, разрушающий эндометриальные железы с излитием их секрета в строму эндометрия; тем самым облегчается погружение бластоцисты вглубь эндометрия и осуществляется диффузионный тип питания эмбриона. Первая волна цитотрофобластической инвазии ориентирована уже на спиральные артерии, которые подвергаются гестационной перестройке за счет протеолиза гладкомышечной оболочки и эластических мембран и замещения их фибриноидом [16]. Столь же важным элементом является формирование трофобластических пробок, закрывающих расширенный просвет спиральных артерий. Если образуются неполные пробки, то материнская артериальная кровь проникает в межворсинчатое пространство, неся с собой опасные радикалы кислорода (см. далее).
Первая волна цитотрофобластической инвазии ориентирована уже на спиральные артерии, которые подвергаются гестационной перестройке за счет протеолиза гладкомышечной оболочки и эластических мембран и замещения их фибриноидом [16]. Столь же важным элементом является формирование трофобластических пробок, закрывающих расширенный просвет спиральных артерий. Если образуются неполные пробки, то материнская артериальная кровь проникает в межворсинчатое пространство, неся с собой опасные радикалы кислорода (см. далее).
Нестыковка гемодинамических связей капилляров ворсин плаценты через пуповину с кровеносной системой эмбриона. В соответствии с генетической программой васкуло- и ангиогенез осуществляются в строгой последовательности: первая локализация (16-17-й день после оплодотворения) — васкулогенез и эритропоэз в стенке желточного мешка; вторая (18-19-й день) — в тканях эмбриона; два эти вначале изолированные сегменты затем объединяются в общий желточно-эмбриональный кровоток. И, наконец, третья локализация васкулогенеза (20-22-й день) — в мезенхиме стенки хориального мешка и строме вторичных ворсин в виде изолированных островков ангиобластов и тяжей. Далее начинается самый сложный процесс соединения желточно-эмбрионального кровотока через короткую пуповинную ножку с общей капиллярной сетью стенки хориального мешка и ворсин. Первый, нитевидный плацентарно-пуповинно-эмбриональный кровоток фиксируется в конце 7-й недели, когда в капиллярах ворсин появляются эритроциты, образующиеся в очагах кроветворения печени эмбриона. Любая нестыковка вышеперечисленных данных, вначале изолированных сосудистых сегментов приводит к гибели эмбриона (или неразвивающейся беременности).
Далее начинается самый сложный процесс соединения желточно-эмбрионального кровотока через короткую пуповинную ножку с общей капиллярной сетью стенки хориального мешка и ворсин. Первый, нитевидный плацентарно-пуповинно-эмбриональный кровоток фиксируется в конце 7-й недели, когда в капиллярах ворсин появляются эритроциты, образующиеся в очагах кроветворения печени эмбриона. Любая нестыковка вышеперечисленных данных, вначале изолированных сосудистых сегментов приводит к гибели эмбриона (или неразвивающейся беременности).
Гемореологические нарушения — образование ретрохориальной гематомы, обусловленное возрастающим притоком материнской крови к эпителиальному покрову ворсин и отставанием формирования противосвертывающей системы в микроворсинах синцитиотрофобласта, т.е. в щеточной кайме, что сопровождается снижением (см. рисунок, в),Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. в — мозаичность иммуноэкспрессии PLAP в зоне ретрохориальной гематомы, ×100. отсутствием или локальной гиперэкспрессией плацентарной щелочной фосфатазы [17]. Меняются условия местного гемостаза с возникновением гиперкоагуляции материнской крови и способностью к тромбообразованию, что особенно характерно для антифосфолипидного синдрома [18]. При этом нарушается и гормональная функция синцитиотрофобласта; в зоне гематомы снижается иммуноэкспрессия β-hGC-хорионического гонадотропина человека (см. рисунок, г).Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. г — слабая иммуноэкспрессия антител против β-ХГЧ в зоне ретрохориальной гематомы, ×100. Следует помнить и о возможной роли полиморфизма генов свертывающей системы крови [19].
отсутствием или локальной гиперэкспрессией плацентарной щелочной фосфатазы [17]. Меняются условия местного гемостаза с возникновением гиперкоагуляции материнской крови и способностью к тромбообразованию, что особенно характерно для антифосфолипидного синдрома [18]. При этом нарушается и гормональная функция синцитиотрофобласта; в зоне гематомы снижается иммуноэкспрессия β-hGC-хорионического гонадотропина человека (см. рисунок, г).Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. г — слабая иммуноэкспрессия антител против β-ХГЧ в зоне ретрохориальной гематомы, ×100. Следует помнить и о возможной роли полиморфизма генов свертывающей системы крови [19].
Воспалительная местная реакция (эндометрит) нарушает оптимальное соотношение провоспалительных (Th2) и противовоспалительных (Th3) цитокинов в месте имплантации. Преобладание провоспалительных цитокинов (TNF-α, IL-1β и др.) приводит к феномену эмбриотоксичности, активизирует апоптоз инвазирующего цитотрофобласта. Это хорошо видно с помощью иммуномаркера цитокератина-8 (С8). Интерстициальный цитотрофобласт из основания якорной ворсины (см. рисунок, д)Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. д — неразвивающаяся беременность — основание якорной ворсины с отсутствием инвазии цитотрофобласта в зону воспаления (иммуномаркер цитокератин-8). не проникает в зону воспаления, что ведет к элиминации продукта зачатия. Для развития физиологической беременности ключевую роль играют противовоспалительные цитокины (TGF-β, IL-4, 10), которые предупреждают агрессию материнских лимфоцитов и макрофагов, направленную на эмбрион и экстраэмбриональные структуры. Важен практический вывод: даже умеренный острый, персистирующий или хронический эндометрит «сдерживает» цитотрофобластическую инвазию и приводит к ранней потере беременности, чаще всего в виде спонтанного аборта.
Это хорошо видно с помощью иммуномаркера цитокератина-8 (С8). Интерстициальный цитотрофобласт из основания якорной ворсины (см. рисунок, д)Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. д — неразвивающаяся беременность — основание якорной ворсины с отсутствием инвазии цитотрофобласта в зону воспаления (иммуномаркер цитокератин-8). не проникает в зону воспаления, что ведет к элиминации продукта зачатия. Для развития физиологической беременности ключевую роль играют противовоспалительные цитокины (TGF-β, IL-4, 10), которые предупреждают агрессию материнских лимфоцитов и макрофагов, направленную на эмбрион и экстраэмбриональные структуры. Важен практический вывод: даже умеренный острый, персистирующий или хронический эндометрит «сдерживает» цитотрофобластическую инвазию и приводит к ранней потере беременности, чаще всего в виде спонтанного аборта.
Оксидативный стресс возникает в результате преждевременного (на 5, 6 и 7-й неделе после оплодотворения) и чрезмерного притока артериальной материнской крови в раннюю плаценту из-за неполной блокады трофобластическими пробками просветов маточно-плацентарных артерий (см. рисунок, е).Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. е — неразвивающаяся беременность — неполная цитотрофобластическая пробка и материнские эритроциты в просвете спиральной артерии. Окраска гематоксилином и эозином. ×200. В межворсинчатое пространство проникают токсические метаболиты кислорода, вызывающие структурные повреждения синцитиотрофобласта — основного продуцента плацентарных гормонов и белков. В экстремальных условиях гипероксии появляются вакуолизация цитоплазмы, урежение и укорочение микроворсинок синцитиотрофобласта, дезорганизация его митохондрий и гибель эмбриона [20].
рисунок, е).Рисунок 1. Основные морфологические эквиваленты эмбриохориальной недостаточности. е — неразвивающаяся беременность — неполная цитотрофобластическая пробка и материнские эритроциты в просвете спиральной артерии. Окраска гематоксилином и эозином. ×200. В межворсинчатое пространство проникают токсические метаболиты кислорода, вызывающие структурные повреждения синцитиотрофобласта — основного продуцента плацентарных гормонов и белков. В экстремальных условиях гипероксии появляются вакуолизация цитоплазмы, урежение и укорочение микроворсинок синцитиотрофобласта, дезорганизация его митохондрий и гибель эмбриона [20].
Вторичные изменения вызваны тем, что после гибели эмбриона ранняя плацента некоторое время существует обособленно, что объясняет появление выраженного отека, мелкодисперсной трансформации, гиалиноза и даже склероза или кальцификации стромы ворсин [21]. Эти изменения ворсин в материале соскоба из полости матки трудно дифференцировать с картиной инволюции ворсин, бывших ранее в составе гладкого хориона.
Компенсаторные реакции возможны даже в столь ранние сроки беременности. Микроокружение эмбриона, в частности ворсины плаценты, способны нейтрализовать неблагоприятные внутренние и внешние воздействия. Так, в их строме одновременно с васкулогенезом появляются плацентарные макрофаги (клетки Кащенко-Гофбауэра), а также первые эритроциты — эритробласты, обладающие в несколько раз большим сродством к кислороду и способностью передавать его в ткани эмбриона. По мере развития ангиогенеза наблюдается приближение капиллярной сети к эпителию ворсин, что облегчает диффузионные процессы в этом гестационном периоде. Существуют и другие компенсаторные реакции для сохранения микроокружения эмбриона, которые еще предстоит исследовать.
Важным в теоретическом и практическом отношении разделом эмбриональной медицины является эмбриохориальная недостаточность (ЭХН), определяемая как сочетанная патологическая реакция экстраэмбриональных структур и эмбриона в ответ на различные экзо- и эндогенные нарушения материнского организма и приводящая к ранним потерям беременности. ЭХН реализуется при ранних менструальных абортах, спонтанных выкидышах и неразвивающейся беременности в течение I триместра. Вследствие опережающего роста экстраэмбриональных структур (хориальный и желточный мешки, целомическая и амниотическая мембраны), составляющих вместе с децидуализированным близлежащим эндометрием микроокружение эмбриона человека, а также наличия разнонаправленных диффузионных потоков эндометриальных и плацентарных белков в анаэробных условиях ЭХН существенно отличается в структурном отношении от хронической плацентарной недостаточности II и III триместров. Для разработки патоморфологических критериев ЭХН необходимы четкие корреляции с прижизненной УЗИ-картиной экстраэмбриональных структур, чтобы совместить целостную эхо-анатомию хориального и желточного мешков, желточно-эмбрионального и пуповинного кровообращения, а также межворсинчатого кровотока с морфологией разрозненного соскоба из полости матки. Только такой комплексный подход позволит точнее определить перспективные направления для целенаправленной клинико-лабораторной диагностики семейных пар и осуществить индивидуальную предгравидарную подготовку женщин к следующей полноценной беременности.
ЭХН реализуется при ранних менструальных абортах, спонтанных выкидышах и неразвивающейся беременности в течение I триместра. Вследствие опережающего роста экстраэмбриональных структур (хориальный и желточный мешки, целомическая и амниотическая мембраны), составляющих вместе с децидуализированным близлежащим эндометрием микроокружение эмбриона человека, а также наличия разнонаправленных диффузионных потоков эндометриальных и плацентарных белков в анаэробных условиях ЭХН существенно отличается в структурном отношении от хронической плацентарной недостаточности II и III триместров. Для разработки патоморфологических критериев ЭХН необходимы четкие корреляции с прижизненной УЗИ-картиной экстраэмбриональных структур, чтобы совместить целостную эхо-анатомию хориального и желточного мешков, желточно-эмбрионального и пуповинного кровообращения, а также межворсинчатого кровотока с морфологией разрозненного соскоба из полости матки. Только такой комплексный подход позволит точнее определить перспективные направления для целенаправленной клинико-лабораторной диагностики семейных пар и осуществить индивидуальную предгравидарную подготовку женщин к следующей полноценной беременности. Реальное сокращение ранних потерь желанных беременностей — это конкретный шаг к восстановлению репродуктивного потенциала населения России.
Реальное сокращение ранних потерь желанных беременностей — это конкретный шаг к восстановлению репродуктивного потенциала населения России.
Конфликт интересов отсутствует.
развитие размер плода, что происходит фото узи живота
9 неделя беременности проходит для плода очень активно, он стремительно растет. Какие изменения происходят мы расскажем дальше.
- Плод становится все больше похожим на маленького человека.
- Спинка эмбриона постепенно выпрямляется, исчезает хвостик.
- Рост может составлять до 30 мм, а что касается веса малыша, то он составляет примерно 3-4 гр.
- На 9 неделе беременности голова малыша все ещё остается большой по сравнению с телом, это связано с активным развитием мозга. Происходит формирование обоих полушарий, закладка мозжечка, который будет впоследствии отвечать за движения, а также развивается надпочечник мозговой части, который необходим для выработки адреналина.
- Развитие плода на 9 неделе беременности позволяет рассмотреть сформировавшиеся глазки, которые начинают понемногу покрываться веками.
- Становятся четко видны ушки, шея эмбриона.
- Маленькие ручки и ножки активно растут, увеличиваются, перепонки на ладонях начинают пропадать.
- Уже можно заметить насколько сильно увеличились ступни, появляются зачатки первых зубов, а также фолликул волос.
- В этот период малыш учится глотать, при этом шевеля ручками.
- Через плаценту матери малышу поступают питательные элементы, кислород, а «отходы» возвращаются обратно маме.
- Будущая мама начинает прибавлять в весе не из-за размеров матки и роста самого плода, а за счет большего объема лимфатической жидкости в крови, они используются для насыщения плода всеми необходимыми компонентами.
- Растет количество циркулируемой крови, оно увеличивается примерно в два раза выше нормы беременной.
- Формируются запасы жира, необходимого для будущего вскармливания ребенка молоком.
- Девятая неделя беременности может накрыть больную анемией. Это происходит из-за увеличения объема плазмы и кровяных телец в крови.

- Следует следить за уровнем гемоглобина в крови, он должен быть не менее 37. Когда он падает, стоит обязательно добавить в своё питание больше железа для организма, принимать специальные таблетки, контролировать состояние здоровья у врача.
- Если вовремя не предотвратить анемию, то она может привести к выкидышу и гибели плода, либо же привести к большой кровопотере во время беременности. Поэтому очень важно позаботиться о блокировке данной проблемы заранее.
- Плод на этой стадии развития требует большого количества воды, из-за чего у мамы могут начать сохнуть руки и волосы. Для этого необходимо больше потреблять жидкости, сочных фруктов и овощей.
- Также плод требует большого количества кальция, поэтому именно на 9 неделе беременности стоит внимательно относиться к здоровью зубов, полости рта.
- Если вы по какой-то причине не сдали все необходимые анализы, то это сделать крайне важно. Анализы на краснуху, токсоплазмоз, цитомегаловирус. Эти заболевания могут серьезно навредить вашему малышу, если их не обнаружить своевременно, то пагубное влияние неизбежно.

- Постарайтесь максимально ограничить своё общение с больными людьми, иммунитет сейчас ослаблен и подхватить заболевание очень легко.
Содержание
- 1 Советы для будущих мамочек
- 1.1 Изменения в организме мамы
- 1.1.1 Ощущения в организме женщины
- 1.1.1.1 Выделения этого периода
- 1.1.1 Ощущения в организме женщины
- 1.1 Изменения в организме мамы
Фотографии:
- крошечный малыш
- витамины
- Мама и малыш
- фазы
- рост
- изменения
- сколько
- сложности
- аккуратность
- осторожность
- в полотенце
Размер животика в этот период
9 неделя беременности требует от мамы особого внимания к своему здоровью и благополучию малыша, чтобы ваш ребенок родился здоровым, стоит соблюдать основные рекомендации.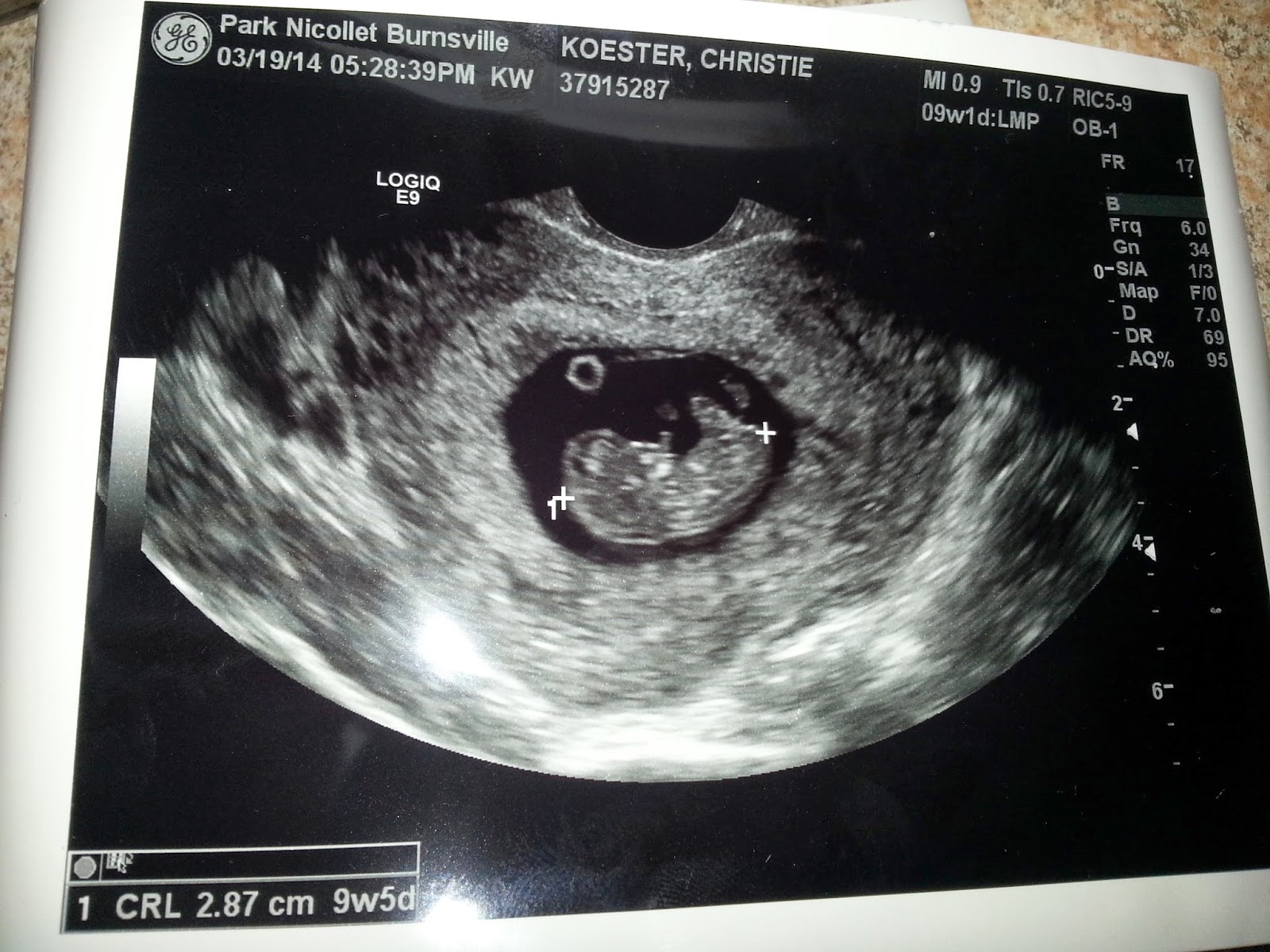
| Рекомендации: | Суть: |
| 1. Правильно питаться. | На девятой неделе беременности следует питаться разнообразно, потреблять как можно больше полезных продуктов. Ежедневно необходимо съедать свежие фрукты и овощи, это способствует полноценному развитию эмбриона. Также употребляйте побольше гречки, риса, овсянки. |
| 2. Потребление нормы белка и кальция. | Обязательно включите в рацион рыбу, легкое нежирное мясо, творог. |
| 3. Выпивайте по 1,5 литра чистой негазированной воды. | Не бойтесь отеков, на 9 неделе беременности они не так страшны, а вот контроль за водно-солевым балансом очень важен, он должен находиться под контролем. |
| 4. Занятие сексом. | Запретов на занятие сексом нет, главное, делать это в удобных для вас позах, а также соблюдать нормы гигиены. |
| 5. Физическая нагрузка, спорт. | Для спортивных мам, которые вели активную спортивную жизнь до беременности нет особых ограничений. Тренировки можно продолжать в привычном режиме, но немного снизить нагрузки, следя за своим самочувствием. Если же вы начнете испытывать серьезный дискомфорт во время занятий спортом, то лучше их прекратить. Тренировки можно продолжать в привычном режиме, но немного снизить нагрузки, следя за своим самочувствием. Если же вы начнете испытывать серьезный дискомфорт во время занятий спортом, то лучше их прекратить. |
| 6. Занимайтесь водной аэробикой, посещайте бассейн. | Очень полезна для беременных водная аэробика. Это помогает держать тело в тонусе, укреплять мышцы спины. Даже если до этого мама не занималась никакими видами спорта, плавание не создаст для неё сильную нагрузку. Проводите дыхательную гимнастику, чтобы помочь ребенку получать необходимую дозу кислорода. |
| 7. Обследование и обход врачей. | Если вы ещё не встали на учет, то 9 неделя беременности — это самое время сделать это. Вам будут назначены необходимые анализы и препараты. |
| 8. Меньше переутомляйтесь. | Старайтесь больше отдыхать, не напрягайте свой организм до изнеможения. Если вы чувствуете, что пульс сильно ускорился, то лучше отдохните, при появлении отдышки остановитесь, присядьте, не напрягайте организм. |
| 9. Обязательно обзаведитесь утягивающими чулками. | Чтобы предотвратить варикозное расширение вен обязательно следует начать носить утягивающие чулки. А также подберите удобный бюстгальтер. Также для предотвращения варикоза не стойте подолгу на одном месте, двигайтесь. |
| 10. На корню обрубите любые вредные привычки. | Если вы по каким-то причинам до сих пор не избавились от пагубных вредных привычек, то сейчас самое время. |
| 11. Потребляйте необходимые витамины и свежевыжатые соки. | Обязательно посоветуйтесь с врачом насчет приема необходимых витаминов. |
Также узнай про развитие плода на 10 неделе беременности и что происходит на 2 неделе беременности от зачатия.
В этот период также следует обильно принимать витамины
Изменения в организме мамы
Что же происходит на девятой неделе в организме беременной? Сейчас она ощущает на себе множество изменений, а также чувствует, как меняется плод.
- Частое мочеиспускание. Матка становится все больше, давит на пузырь, поэтому в этот период будущая мама постоянно хочет в туалет. Также данная ситуация происходит потому, что почки теперь активно работают за двоих.
- Появляются значительные перебои в аппетите. Сначала может сильно хотеть есть, а потом и вовсе пропадать аппетит.
- Самый пик потребления странных и непонятных окружающим блюд.
- Начавшаяся на 8 неделе ужасная сонливость ещё продолжает мучить на 9 неделе беременности.
- Остается чувство утомленности, а также головокружения, могут бывать обмороки, но этого не стоит бояться.
- Девятая неделя беременности характеризуется частым перепадом настроения и повышенной тревожностью. Это происходит из-за большого притока гормонов в первом триместре, которые создают сильный хаос. Внезапные слезы, резко сменяющиеся смехом — вполне нормальное поведение.
- Появляются жировые запасы, увеличивается вес, который понадобится для грудного вскармливания.
 Поэтому придется начинать менять свой гардероб. Следует подбирать более удобную одежду и обращать внимание не на её вид, а на функциональные особенности.
Поэтому придется начинать менять свой гардероб. Следует подбирать более удобную одежду и обращать внимание не на её вид, а на функциональные особенности. - Откажитесь от тесной одежды и синтетических материалов, которые мешают вам свободно дышать и двигаться. Бюстгальтер должен быть свободным, не сковывать движения. Помните, что тесный бюстгальтер будет мешать нормальному развитию молочных желез.
- Живот на 9 неделе беременности начинает немного округляться, но у многих беременных остается практически незаметным.
- Грудь продолжает активно расти, наливаться. Болевые тянущие ощущения в груди остаются, создают дискомфорт.
- Ещё может продолжаться токсикоз, но на более легких стадиях. Небольшая тошнота, рвота, бессонница и яркие сны.
- Сердце на 9 неделе беременности начинает работать намного быстрее и чаще, за счет чего появляется утомляемость и возможные головные боли.
- Начинает темнеть и расширяться кожа вокруг сосков из-за повышенного уровня прогестерона и эстрогена.
 Чтобы убрать ощущение боли, необходимо подбирать специальные поддерживающие бюстгальтеры.
Чтобы убрать ощущение боли, необходимо подбирать специальные поддерживающие бюстгальтеры. - Меняется форма тела беременной. Также будущая мама начинает по-другому смотреть на своё тело, следует начать занимать гимнастикой для беременных, переходить на правильное питание, чтобы сохранить тело в тонусе.
Смотри на фото плода на 3 неделе беременность и узнай делать ли узи на 4 неделе беременности.
Ощущения в организме женщины
Ощущения на девятой неделе вынашивания могут быть самые разные, но именно в этот период они становятся ярко выраженными. Женщина начинает действительно чувствовать себя беременной, как внешне, так и внутренне. Остается неприятный токсикоз, чувство тошноты, головные боли, головокружения, а также постоянные эмоциональные перепады, всплески настроения от безудержного смеха, до бесконечных слез. Остается чувство усталости, сонливости, может пропасть сон. Меняются пристрастия в еде, чувство постоянного года сменяется чувством апатии к еде.
Появляется серьезная нервозность, агрессивность, стоит себя ограничить от конфликтов и негативных ситуаций. Контролируйте свои болевые ощущения, в этот период боли в животе или кишечнике быть не должно, если она появилась, немедленно обратитесь к врачу. Может возникнуть боль в области спины или крестца, это происходит из-за сдавливания матки на седалищном нерве. Если данное ощущение долго не проходит, необходимо начинать носить бандаж.
Такой крошечный малыш
На 9 неделе беременности организм начинает более-менее налаживать свою работу и приспосабливаться, а нервная система старается восстановиться. Кожа беременной становится чистой, голову уже не нужно так часто мыть. К концу 9 недели начинает исчезать усталость, появляется много энергии.
Растущая матка начинает натягивать связки, вызывая тем самым периодические тянущие боли в животе и области паха, вскоре эти ощущения должны исчезнуть. В основном женщина начинает ощущать себя комфортно и привыкает к нынешнему положению вещей.
Выделения этого периода
Выделения на девятой неделе беременности должны быть стабильными в средних количествах, не иметь запаха, имеют белый цвет, однородные, не должны содержать слизи, гноя и кровяных выделений.
При появлении кровянистых выделений или изменения цвета выделений на коричневый, следует обратиться в больницу, чтобы предотвратить выкидыш, а также пройти необходимое лечение. Также быть не должно мажущих выделений, сопровождающихся болью в животе.
Оставить отзыв
Вам будут интересны эти статьи:
Внимание!
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Неделя 12 — Институт Лозье
- Путешествие жизни
Станьте защитником жизни
Ваше пожертвование помогает нам продолжать проводить исследования мирового уровня в области защиты жизни.
ПОЖЕРТВОВАТЬНедели 1 и 2
Неделя 3
Неделя 4
Неделя 5
Неделя 6
Неделя 7
Неделя 8
Неделя 9 900 09
Неделя 10
Неделя 11
Неделя 12
Неделя 13
Неделя 14
Недели 15 и 16
Недели 17 и 18
Недели 19 и 20
Недели 21 и 22
Месяц 6
Месяц 7
Месяц 8
9-й месяц и рождение
СЛЕДУЮЩИЙ
Основные моменты
Сердце плода уже билось более 10 миллионов раз! 1
Весь кишечник, который рос так быстро, что вышел за пределы зародыша, прямо под пуповиной, вернулся в брюшную полость.
 2
2 Масса тела плода увеличивается более чем на 75%. 3
На 12-й неделе беременности у новорожденного ребенка начинают расти ногти на руках. Как и у взрослого, ногти плода медленно растут из ногтевого ложа. Ногти не достигают кончиков пальцев примерно до 32 недель. 4 Ногти на ногах начинают расти в 16 недель и заканчивают расти в 36 недель. 5
На этом изображении показан живой эмбрион в матке через 10 недель после оплодотворения (или 12 недель беременности), полученный с помощью фетоскопии. Нервные рецепторы на лице, руках и ногах этого плода реагируют на легкое прикосновение. Обратите внимание, как выросли ее руки и ноги по сравнению с предыдущей неделей. (Изображение предоставлено Центром биоэтической реформы)
Что может делать 12-недельный плод?
К 12 неделям плод реагирует на легкое прикосновение к лицу, ладоням и подошвам ног. 6 Легкое прикосновение к подошве стопы может привести к тому, что плод согнет колено и согнет пальцы ног. 7 Плод продолжает проявлять сложное поведение, такое как сосание пальца, глотание и потягивание. 8
6 Легкое прикосновение к подошве стопы может привести к тому, что плод согнет колено и согнет пальцы ног. 7 Плод продолжает проявлять сложное поведение, такое как сосание пальца, глотание и потягивание. 8
Первые зарегистрированные движения глаз происходят с 12-й недели. Когда что-то касается верхнего века, глаза закатываются вниз, а мышцы вокруг глаз «прищуриваются». 9 Кроме того, если исследователи коснутся ладони плода в этом возрасте, она сгибает пальцы в сторону объекта, но не большой палец. Плод не включает большой палец для захвата предмета примерно до 15 недель. 10
Почему у людей прорезываются два набора зубов — молочные и взрослые?
У человека два набора зубов, потому что детская челюсть слишком мала для зубов взрослого человека. Кроме того, второй набор зубов позволяет несчастным случаям и плохой гигиене полости рта иметь меньше долгосрочных последствий.
Как формируются зубы?
Зубы зачатки появляются на 9-й неделе. Они формируются в результате взаимодействия клеток около ранней нервной трубки, называемых клетками нервного гребня, и внешнего слоя ткани, называемого эктодермой. По сути, эмалевое покрытие зубов происходит из эктодермы, в то время как внутренняя структура зуба, включая корни и зубную пульпу, происходит из клеток нервного гребня. 11 Примерно через 11 недель позади первого зуба начинает формироваться зачаток второго зуба. Второй зуб постепенно превращается в постоянный взрослый зуб. Первым зубом, который формируется, становится молочный зуб. 12 Затем кость челюсти формируется вокруг молочного и постоянного зубов, удерживая их на месте. Затем зуб растет, добавляя слои дентина внутри зуба и эмали снаружи зуба. Наконец, молочные зубы начинают высовываться из десны примерно через шесть месяцев после рождения. 13 У большинства детей к 2 годам вырастает полный набор из 20 молочных зубов. В раннем детстве внутри челюстной кости формируются постоянные зубы.
Они формируются в результате взаимодействия клеток около ранней нервной трубки, называемых клетками нервного гребня, и внешнего слоя ткани, называемого эктодермой. По сути, эмалевое покрытие зубов происходит из эктодермы, в то время как внутренняя структура зуба, включая корни и зубную пульпу, происходит из клеток нервного гребня. 11 Примерно через 11 недель позади первого зуба начинает формироваться зачаток второго зуба. Второй зуб постепенно превращается в постоянный взрослый зуб. Первым зубом, который формируется, становится молочный зуб. 12 Затем кость челюсти формируется вокруг молочного и постоянного зубов, удерживая их на месте. Затем зуб растет, добавляя слои дентина внутри зуба и эмали снаружи зуба. Наконец, молочные зубы начинают высовываться из десны примерно через шесть месяцев после рождения. 13 У большинства детей к 2 годам вырастает полный набор из 20 молочных зубов. В раннем детстве внутри челюстной кости формируются постоянные зубы. Когда у детей выпадают молочные зубы, выпадает только коронка и самая верхняя часть корня. Постоянные зубы используют ту же артерию и костную лунку, что и молочные зубы. 14 Взрослые зубы заменяют молочные в детстве.
Когда у детей выпадают молочные зубы, выпадает только коронка и самая верхняя часть корня. Постоянные зубы используют ту же артерию и костную лунку, что и молочные зубы. 14 Взрослые зубы заменяют молочные в детстве.
Фронтальный вид челюстной кости и черепа показывает, как постоянные зубы развиваются под молочными зубами. Этот череп принадлежит ребенку 6 1/2 лет. (Изображение предоставлено: Генри Грей, 19 лет.18, Public Domain)
Погрузитесь глубже
12 фактов на 12 неделе беременности
Мы расскажем 12 удивительных фактов о развитии человека на 12 неделе беременности. Наслаждайся путешествием!
Подробнее
от 8 до 9 недель | Пренатальный обзор
[Справка]
Начало эмбрионального периода | Вздох, сосание, глотание, растяжение, движение языка | Осязание | Матка | Голосовые связки
Подробнее: Применение науки:Фильм 9.1 — от 8 до 9 недель
| Воспроизвести фильм |
Фильм 9. 2 — Начало эмбрионального периода
2 — Начало эмбрионального периода
Воспроизвести фильм | См. Снимки
Пустышки иногда хорошо работают после рождения, однако в утробе эмбрион часто обнаруживает, что большой палец работает лучше всего.
К началу внутриутробного периода в коре головного мозга обнаруживаются синапсы или соединения между нервными клетками1. Плодный период продолжается до рождения.
Фильм 9.3 — Сосание и глотание
Воспроизвести фильм | См. снимки
Мягкий поцелуй в лицо вызывает легкую улыбку у этой новорожденной, чья способность ощущать легкие прикосновения к рукам и ногам появилась всего через 9 недель после оплодотворения.
К 9 неделям начинается сосание пальца2, и плод может глотать амниотическую жидкость.3 Плод также может хватать предметы4, двигать головой вперед и назад, открывать и закрывать челюсть, шевелить языком, вздыхать5 и стрейч.6
К 9 неделям плод будет хватать объект, действие, которое мы продолжаем наблюдать у новорожденных и маленьких детей, исследующих окружающий их мир.
Фильм 9.4 — Движение и ощущения
Воспроизвести фильм | См. снимки
К 9 неделям нервные рецепторы на лице, ладонях и подошвах стоп могут воспринимать и реагировать на легкое прикосновение.7 После легкого прикосновения к подошве стопы плод сгибать бедро и колено и может сгибать пальцы ног.8
Подобно ребенку, которому щекочут ногу, 9-недельный плод отдернется, если слегка коснуться подошвы ноги.
Рисунок 9.1. Стопа
Биология внутриутробного развития DVD
Copyright © 2006 EHD, Inc. Все права защищены.
Задолго до рождения у плода женского пола уже развиваются репродуктивные клетки, которые однажды могут помочь сформировать еще одно поколение.
Веки полностью срастаются к 9 неделям.9
Перистальтика, ранее ограниченная толстой кишкой, начинается в тонкой кишке.10
У плодов женского пола матку можно идентифицировать к 9 неделям11, а в яичниках плода незрелые зародышевые клетки, называемые оогониями, реплицируются посредством митоза. 12 Вне тела гениталии начинают дифференцироваться как мужские или женские.13
12 Вне тела гениталии начинают дифференцироваться как мужские или женские.13
В гортани появление голосовых связок сигнализирует о начале развития голосовых связок14. См. снимки
Фильм 9.6 — Развитие голосовых связок
Воспроизвести фильм | См. Снимки
Сноски| 1 | Molliver et al., 1973. 404, 406. |
| 2 | Лилей, 1986. 13; Liley, 1972. 103. |
| 3 | Campbell, 2004. 24; Cunningham FG et al., 2001. 149; де Врис и др., 1982. 311; Петриковский и др., 1995. 605. |
| 4 | Робинсон и Тизард, 19 лет.66. 52; Valman and Pearson, 1980. 234. |
| 5 | de Vries et al., 1982. 305-307. |
| 6 | de Vries et al., 1982. 311. |
| 7 | Humphrey, 1970. 16-17; Хамфри, 1964. 96; Хамфри и Хукер, 1959. 77–78; Reinis and Goldman, 1980. 232. |
| 8 | Robinson and Tizard, 1966./medical-illustration-of-fetus-development-at-9-weeks--188058327-599b1383d088c00011376729.jpg) |
