Содержание
Редкие формы эктопической беременности
До настоящего времени внематочная беременность занимает второе место в структуре острых гинекологических заболеваний и первое — среди нозологических форм, сопровождающихся внутрибрюшным кровотечением [1, 2]. Число больных с подозрением на внематочную беременность варьирует от 1 до 10% среди пациенток, госпитализированных в гинекологические стационары [3]. Более того, согласно статистическим данным, за последние десятилетия отмечена тенденция к неуклонному росту частоты внематочной беременности во всем мире (за 20 лет в 4 раза) [2, 4]. Указанную тенденцию связывают с бурным ростом воспалительных заболеваний внутренних половых органов [3]. Согласно результатам мировой статистики, в настоящее время около 1% всех беременностей эктопические [5, 6]. В зависимости от локализации имплантации плодного яйца эктопическую беременность подразделяют на трубную, яичниковую, беременность в рудиментарном роге матки и брюшную. Наиболее часто имплантация плодного яйца происходит в одном из отделов маточной трубы [5, 7].
Приводим собственные наблюдения эктопических беременностей редких форм.
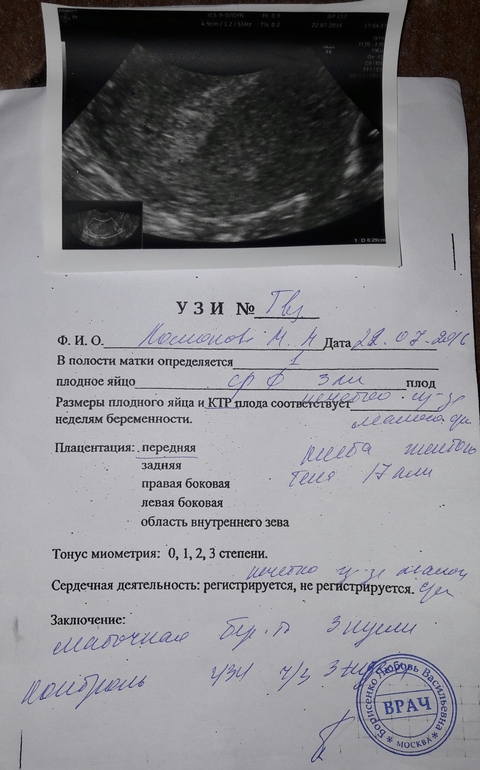
Наблюдение 1Пациентка О., 26 лет. Из анамнеза: в 2012 г. лапаротомия, аднексэктомия справа по поводу цистаденомы. В 2015 г. диагностическая лапароскопия — миомэктомия, в 2016 г. лапароскопия, овариолизис, тубэктомия слева по поводу гидросальпинкса. В результате второй попытки экстракорпорального оплодотворения и переноса эмбриона (ЭКО+ПЭ) в 2017 г. наступила беременность, с подозрением на угрозу прерывания беременности направлена на консультацию в ГБУЗ М.О. Московский областной НИИ акушерства и гинекологии (МОНИИАГ). При ультразвуковом исследовании (УЗИ), проведенным в научно-консультативном отделении в апреле 2017 г.
В экстренном порядке пациентка госпитализирована в гинекологическое отделение МОНИИАГ, где после предоперационной подготовки произведено оперативное лечение в объеме: повторное чревосечение по Пфанненштилю с иссечением кожного рубца. Разделение сращений в брюшной полости. Интраоперационно обнаружено: тело матки неправильной формы, увеличено до 12-недельного срока беременности, правый трубный угол выбухает, напряжен, синюшной окраски с выраженным сосудистым рисунком. Правая круглая связка смещена кпереди и вниз. Придатки справа и левая маточная труба отсутствуют, левый яичник увеличен в размере до 60×40×50 мм за счет множественных желтых тел. Интраоперационный диагноз: беременность интерстициальная 10—11 нед, прогрессирующая. Произведен разрез серозной оболочки матки над выбухающим образованием, острым путем без вскрытия плодовместилища «единым блоком» из миометрия выделено и удалено объемное образование (рис.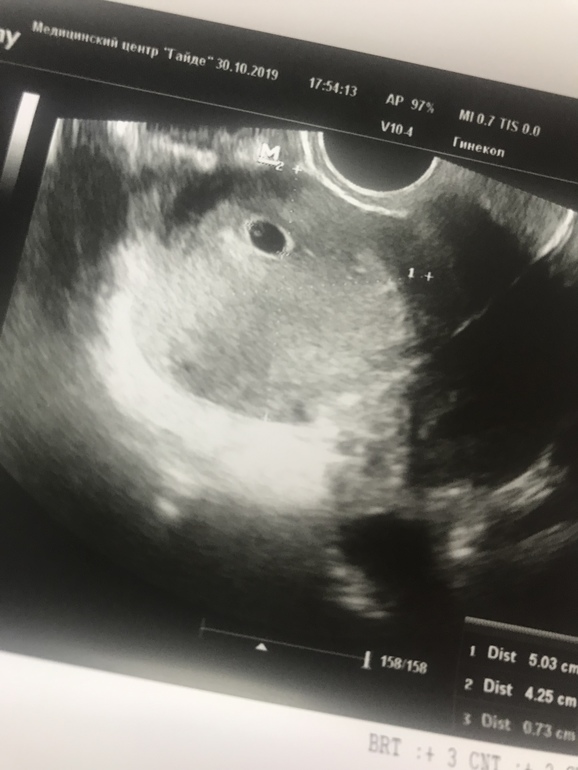
Гистологическое заключение: фрагмент миометрия с ворсинами хориона I триместра беременности и структурными особенностями приращения и врастания ворсин в миометрий (accreta, increta): граница ворсинчатого дерева и миометрия фестончатая, с глубокими погружениями ворсин в толщу миометрия, ворсинами хориона и хориальным эпителием в просвете вен, в миометрии имеется инвазивный вневорсинчатый трофобласт.
Послеоперационный период протекал без особенностей, после контрольного УЗИ пациентка выписана на 7-е сутки под наблюдение врача женской консультации.
Этот случай интересен тем, что пациентка в возрасте 21 год перенесла 3 гинекологических операции, в результате которых единственным шансом наступления беременности было ЭКО. Именно в результате переноса эмбриона в стенку матки развилась редкая атипичная форма эктопической прогрессирующей беременности — интерстициальная с глубоким врастанием ворсин хориона в миометрий и его сосуды.
Диагностика интерстициальной беременности достаточно сложна. Дифференциальный диагноз должен проводиться с эктопической беременностью в функционирующем рудиментарном роге (в выписках предыдущих операций нет упоминаний о наличии аномалии развития матки, так же как не получено подтверждающих УЗ-данных) и беременностью в маточном трубном угле (но при этом плодовместилище соединялось бы с полостью матки).
Ранняя диагностика позволила выполнить органосохраняющую операцию с последующим шансом на реализацию репродуктивной функции у данной пациентки с отягощенным гинекологическим анамнезом.
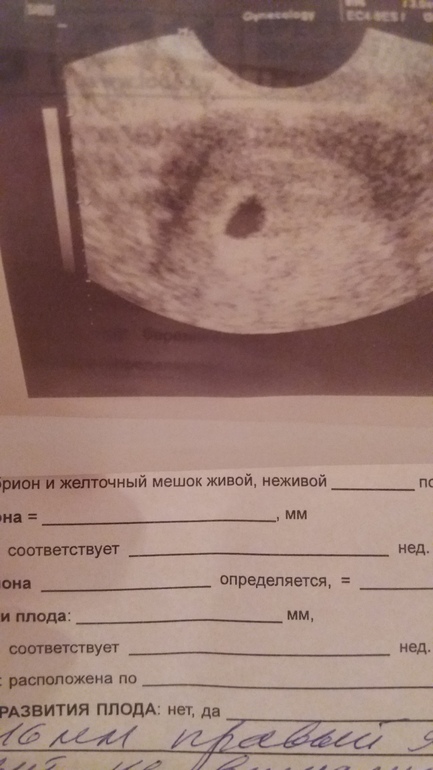
Пациентка С., 36 лет. Обратилась к врачу женской консультации в связи с задержкой менструации. На основании клинико-лабораторных данных была диагностирована беременность. Данная беременность пятая: в анамнезе двое срочных самопроизвольных родов и два медицинских аборта. По месту жительства произведено УЗИ. Заключение: шеечно-перешеечная беременность 6 нед? Направлена в клинико-диагностическое отделение МОНИИАГ.
При УЗИ в МОНИИАГ в апреле 2017 г.: тело матки размером 57×45×58 мм, контуры четкие, в полости матки плодное яйцо не определяется. Шейка матки цилиндрической формы, в верхней трети цервикального канала на 4 мм ниже внутреннего зева и на 17 мм выше наружного зева определяется плодное яйцо размером 26×23 мм, с одним живым эмбрионом длиной 8 мм (соответствует сроку беременности 6 нед 6 дней). Хорион толщиной 9 мм, однородный. По левому и заднему контуру плодного яйца хорион с признаками инвазии в толщу шейки матки (рис.
Пациентка госпитализирована в гинекологическое отделение МОНИИАГ.
После предоперационной подготовки в условиях развернутой операционной произведено удаление плодного яйца вагинальным доступом под ультразвуковым контролем.
На 5-е сутки пациентка выписана в удовлетворительном состоянии.
До недавнего времени основным методом лечения шеечной беременности являлось проведение гистерэктомии. В настоящее время на первом этапе оперативного лечения проводят селективную эмболизацию маточных артерий. Но в отсутствие возможности и условий для ее проведения лигирование нисходящих ветвей маточных сосудов способствует минимизации предполагаемой интраоперационной кровопотери и выполнению органосберегающей операции.
Таким образом, ранняя диагностика редких форм эктопической беременности играет важную роль в предотвращении тяжелых осложнений, представляющих угрозу как для жизни, так и для репродуктивной функции женщины.
Авторы заявляют об отсутствии конфликта интересов.
Желточно-кишечный проток эмбриона. Желточный мешок эмбриона человека
Обновлено: 03.11.2022
По данным публикации в журнале Ультразвука в медицине(Journal of Ultrasound in Medicine) за январь 2012 — Sonographic Evaluation of the Yolk Sac / Сонографическая оценка желточного мешка — внешняя ссылка
Вторичный желточный мешок является первой экстраэмбриональной структурой, которая становится сонографически видимой в пределах гестационного мешка(*плодного яйца). Во время эмбрионального развития желточный мешок является основным путем обмена между эмбрионом и матерью. Желточный мешок также обеспечивает пищевую, иммунологическую, метаболическую, эндокринную и кроветворную функции до тех пор, пока не будет установлена плацентарная циркуляция. Таким образом, желточный мешок имеет решающее значение в ранней эмбриональной жизни.
Во время эмбрионального развития желточный мешок является основным путем обмена между эмбрионом и матерью. Желточный мешок также обеспечивает пищевую, иммунологическую, метаболическую, эндокринную и кроветворную функции до тех пор, пока не будет установлена плацентарная циркуляция. Таким образом, желточный мешок имеет решающее значение в ранней эмбриональной жизни.
Желточный мешок является одной из наиболее важных концептуальных структур, оцениваемых сонографически в первом триместре. В настоящее время наиболее важным преимуществом сонографической оценки желточного мешка является подтверждение внутриутробной беременности. Была выдвинута гипотеза, что сонографические характеристики, связанные с формой, размером и внутренней структурой желточного мешка, могут быть связаны с гестационным исходом.
Эта публикация направлена на информирование врачей путем обобщения нормальных и аномальных сонографических данных желточного мешка в течение первого триместра беременности.
В исследование вошли беременные женщины, которые прошли УЗИ в первом триместре, в период с 5-й по 13-ю недели беременности.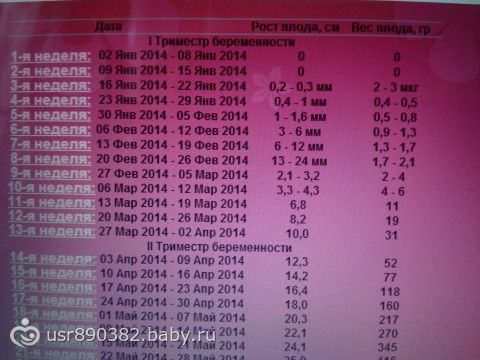 Все данные УЗИ были рассмотрены двумя радиологами, имеющими опыт в акушерской сонографии. УЗИ проводились на аппарате LOGIQ 9 с помощью многочастотного трансвагинального датчика с частотой от 5 до 8 МГц (GE Healthcare, Milwaukee, WI). Гестационный возраст в неделях определялся по КТР или диаметру плодного яйца.
Все данные УЗИ были рассмотрены двумя радиологами, имеющими опыт в акушерской сонографии. УЗИ проводились на аппарате LOGIQ 9 с помощью многочастотного трансвагинального датчика с частотой от 5 до 8 МГц (GE Healthcare, Milwaukee, WI). Гестационный возраст в неделях определялся по КТР или диаметру плодного яйца.
На четвертой неделе эмбрионального развития стенка желточного мешка состоит из 3 тонких клеточных слоев: экто-, мезо- и эндодермы.
Начиная с пятой недели беременности, в стенке желточного мешка четко выделяются две части. Мезодермальная часть представлена кровеносными сосудами и мезенхимальной тканью, тогда как эндодермальная состоит из эндодермального эпителия и эндодермальных везикул или канальцев.
После седьмой недели эмбрионального развития в желточном мешке начинают появляться признаки регрессии.
Желточный мешок может быть легко обнаружен на ТВУЗИ, когда средний диаметр гестационного мешка составляет от 5 до 6 мм. Общепринято, что желточный мешок должен наблюдаться, когда размер гестационного мешка более 8 мм. Желточный мешок соединен с эмбрионом желточным протоком. В норме желточный мешок выглядит как округлая структура с анэхогенным центром, окруженным однородной четко выраженной эхогенной стенкой(*проще говоря, как киста). Обычно внутренний диаметр желточного мешка составляет от 3 до 5 мм. Фактически, размер желточного мешка постепенно увеличивается с начала 5-й гестационной недели до конца 10-й гестационной недели. После этого размер желточного мешка постепенно уменьшается.
Желточный мешок соединен с эмбрионом желточным протоком. В норме желточный мешок выглядит как округлая структура с анэхогенным центром, окруженным однородной четко выраженной эхогенной стенкой(*проще говоря, как киста). Обычно внутренний диаметр желточного мешка составляет от 3 до 5 мм. Фактически, размер желточного мешка постепенно увеличивается с начала 5-й гестационной недели до конца 10-й гестационной недели. После этого размер желточного мешка постепенно уменьшается.
Количество желточных мешочков, присутствующих в гестационном мешочке, может помочь в определении амниональности беременности. Как правило, количество желточных и амниотических мешков совпадает, если эмбрионы живы. Таким образом, в монохориальной моноамниотической беременности будет 2 эмбриона, 1 хорионический мешок, 1 амниотический мешок и 1 желточный мешок.
При отсутствии на этом сроке беременности желточного мешка обычно обнаруживают мертвый эмбрион. Редко можно наблюдать желточный мешок и пустой амниотический мешок без эмбриона. Последствием эмбриональной смерти, вероятно, является реабсорбция очень раннего эмбриона, амниона и желточного мешка. Однако эти утверждения в значительной степени не подтверждены, потому что, насколько это известно, нет опубликованных исследований, которые сообщали бы точный порядок процесса реабсорбции.
Последствием эмбриональной смерти, вероятно, является реабсорбция очень раннего эмбриона, амниона и желточного мешка. Однако эти утверждения в значительной степени не подтверждены, потому что, насколько это известно, нет опубликованных исследований, которые сообщали бы точный порядок процесса реабсорбции.
В серии наблюдений Levi et al. 1996г. было оценено 4 монохориальных моноамниотических беременностей с одним желточным мешком. Одна из этих беременностей была соединенной двойней, тогда как другая беременность включала внематочную двойню. Обе эти беременности были прерваны. Остальные 2 беременности родились нормально на 34-й неделе беременности. Из 4 случаев у 2 был желточный мешок больше, чем обычно (> 5,6 мм), тогда как желточный мешок был нормальным в других беременностях. Эмбриональная сердечная деятельность отмечалась во всех исследованных беременностях.
Аномальный желточный мешок:
— отсутствие желточного мешка
Желточный мешок выполняет важные функции для эмбрионального развития в процессе органогенеза. При трансвагинальной сонографии в обозначенные сроки беременности отсутствие желточного мешка в присутствии эмбриона всегда ненормально и в целом связано с последующей эмбриональной смертью.
При трансвагинальной сонографии в обозначенные сроки беременности отсутствие желточного мешка в присутствии эмбриона всегда ненормально и в целом связано с последующей эмбриональной смертью.
— большой желточный мешок
Несмотря на отсутствие четко определенного консенсуса, большинство авторов принимают в качестве верхнего предела размера нормального желточного мешка при беременности с гестационным возрастом от 5 до 10 недель либо 5, либо 6 мм. Недавнее исследование показало, что диаметр желточного мешка более 5 мм связан с повышенным риском самопроизвольного аборта. Однако некоторые авторы упоминали о существовании очень большого желточного мешка (например, 8,1 мм) при нормальной живой беременности. В целом было высказано предположение, что аномально большой желточный мешок может указывать на плохой акушерский исход; поэтому для этих беременностей рекомендуется тщательное наблюдение с помощью УЗИ.
— маленький желточный мешок
В литературе представлены скудные сведения о клинической значимости маленьких желточных мешков. Было заявлено, что очень маленький желточный мешок может быть нормальной находкой в ранние периоды нормального эмбрионального развития. С другой стороны, раннее опубликованное исследование, с определенными ограничениями, предполагало, что диаметр желточного мешка 2 мм или менее может быть связан с неблагоприятным исходом при беременности с гестационным возрастом от 8 до 12 недель.
Было заявлено, что очень маленький желточный мешок может быть нормальной находкой в ранние периоды нормального эмбрионального развития. С другой стороны, раннее опубликованное исследование, с определенными ограничениями, предполагало, что диаметр желточного мешка 2 мм или менее может быть связан с неблагоприятным исходом при беременности с гестационным возрастом от 8 до 12 недель.
Хорошо известно, что размер желточного мешка начинает уменьшаться в течение последних недель первого триместра. Этот процесс является причиной того, что при оценке размера желточного мешка следует учитывать гестационный возраст. Тем не менее, было бы разумно выполнить повторные УЗИ в течение короткого периода времени, если был выявлен меньший, чем ожидалось, желточный мешок.
— кальцинированный желточный мешок
— гиперэхогенный желточный мешок
Эхогенность желточного мешка может повышаться и по другим причинам, отличным от кальцинирования(*на представленной в публикации эхограмме, » гиперэхогенный» желточный мешок, в отличие от рассмотренных ранее также гиперэхогенных кальцинированных ЖМ выглядит менее эхогенно и имеет гипоэхогенный компонент на месте анэхогенного). Гармоническая визуализация тканей может быть более полезной для подтверждения этого. Насколько известно, только в одном исследовании сообщалось, что эхогенный желточный мешок может быть связан с гибелью плода или аномалиями. По опыту авторов публикации, эхогенный желточный мешок не связан с аномалиями или плохим исходом беременности. В соответствующей литературе также было подчеркнуто, что эхогенный желточный мешок не предсказывает эмбриональную аномалию или смерть. На самом деле, ожидается, что крупномасштабные проспективные исследования прояснят прогностическую значимость эхогенных желточных мешков.
Гармоническая визуализация тканей может быть более полезной для подтверждения этого. Насколько известно, только в одном исследовании сообщалось, что эхогенный желточный мешок может быть связан с гибелью плода или аномалиями. По опыту авторов публикации, эхогенный желточный мешок не связан с аномалиями или плохим исходом беременности. В соответствующей литературе также было подчеркнуто, что эхогенный желточный мешок не предсказывает эмбриональную аномалию или смерть. На самом деле, ожидается, что крупномасштабные проспективные исследования прояснят прогностическую значимость эхогенных желточных мешков.
— неровная форма желточного мешка
Желточные мешки со сморщенными краями/ вдавленными стенками обычно идентифицируются как имеющие неправильную форму. Клиническое значение аномальной формы желточного мешка является спорным и, таким образом, все еще обсуждается(*однако на представленных эхограммах » гиперэхогенного» и кальцинированного ЖМ можно наблюдать эти характеристики). Существует ряд клинических исследований, в которых было заявлено, что персистенция неправильной формы желточного мешка может использоваться для указания на неблагоприятный гестационный исход.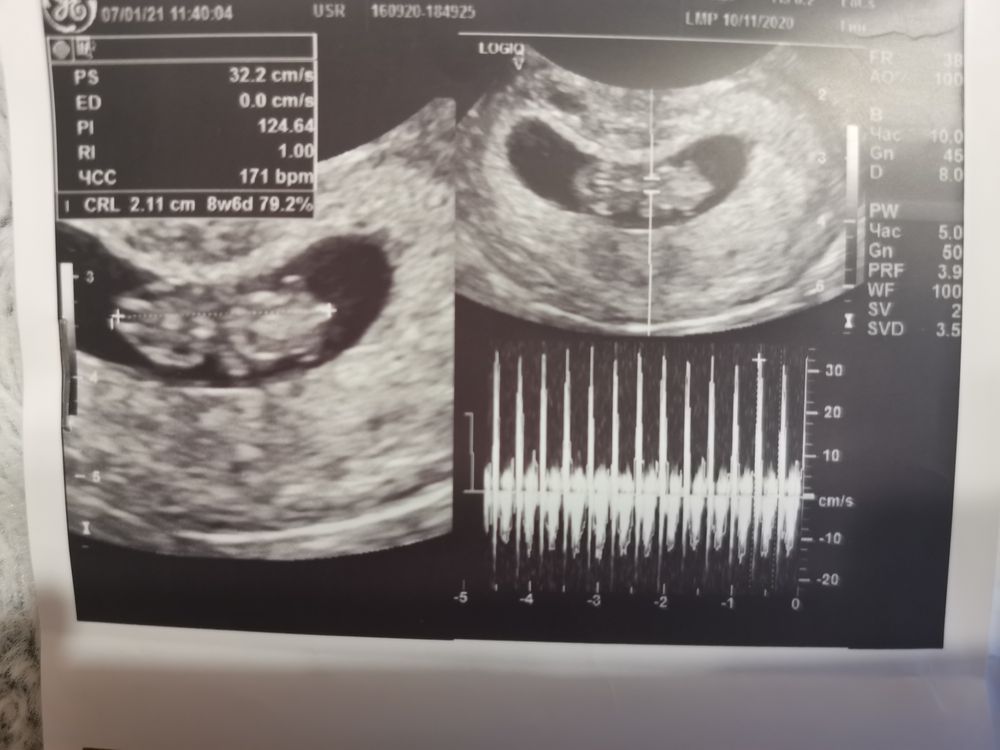 Тем не менее, недавно опубликованное исследование предполагает, что неправильная форма желточного мешка не связана с повышенным риском самопроизвольного аборта.
Тем не менее, недавно опубликованное исследование предполагает, что неправильная форма желточного мешка не связана с повышенным риском самопроизвольного аборта.
— персистирование желточного мешка
После 10-11й недели беременности желточный мешок начинает быстро сокращаться и в конечном итоге исчезает. Однако иногда желточный мешок может сохраняться между амнионом и хорионом даже после 12 недель беременности. Такой персистирующий желточный мешок обычно стоит близко к месту, где пуповина входит в плаценту. Клиническое значение персистирующего желточного мешка неизвестно.
Оценка желточного мешка должна быть частью полного сонографического исследования в первом триместре. Выявленные аномалии желточного мешка могут предсказать последующую эмбриональную смерть. Поэтому точное распознавание нормальных и аномальных сонографических данных, связанных с желточным мешком, может быть использовано для прогнозирования течения беременности.
Желточный проток
канал в желточном стебельке, выстланный эктодермальным эпителием, соединяющий полость средней кишки зародыша с желточной полостью; Ж. п. у человека, не подвергшийся обратному развитию, называется дивертикулом подвздошной кишки (меккелевым дивертикулом).
п. у человека, не подвергшийся обратному развитию, называется дивертикулом подвздошной кишки (меккелевым дивертикулом).
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Смотреть что такое «Желточный проток» в других словарях:
желточный проток — (ductus vitellinus, LNE; син.: желточно кишечный проток, пупочно кишечный проток) канал в желточном стебельке, выстланный энтодермальным эпителием, соединяющий полость средней кишки зародыша с желточной полостью; Ж. п. у человека, не подвергшийся … Большой медицинский словарь
Желточный проток — (Ductus vitellointestinalis) канал, соединяющий желточный мешок (см.) с полостью кишечника зародыша … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Желточный мешок или пузырь — (Vesicula umbilicalis) мешкообразный придаток на брюшной стороне зародыша большей части позвоночных, заключающий в себе запас питательного желтка и соединенный с полостью кишечника посредством желточного протока. У тех низших позвоночных, у… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
У тех низших позвоночных, у… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
желточный стебелек — (caulis vitellinus,. LNE) трубчатое образование между средней кишкой зародыша и желточным мешком; внутри Ж. с. проходит желточный проток … Большой медицинский словарь
желточный стебелёк — ЭМБРИОЛОГИЯ ЖИВОТНЫХ ЖЕЛТОЧНЫЙ СТЕБЕЛЁК — проток между кишкой и желточным мешком … Общая эмбриология: Терминологический словарь
желточно-кишечный проток — см. Желточный проток … Большой медицинский словарь
пупочно-кишечный проток — (ductus omphaloentericus) см. Желточный проток … Большой медицинский словарь
dried yolk — желточный порошок yolk sac желточный мешок yolk duct желточный проток yolk stalk желточный проток … English-Russian travelling dictionary
Пуповина — Новорождённый после кесарева сечения. Пуповина не перерезана Пуповина, или пупочный канатик (лат. funiculus umbilicalis) особый орган, соединяющий эмб … Википедия
Общий взгляд на жизнь рыб — Рыбы образуют тот класс позвоночных животных, представители которого, все без исключения, дышат жабрами. Этими немногими словами класс рыб очерчивается гораздо резче и определеннее, чем обстоятельным и точным описанием строения их… … Жизнь животных
Этими немногими словами класс рыб очерчивается гораздо резче и определеннее, чем обстоятельным и точным описанием строения их… … Жизнь животных
Зародыш — I Зародыш (embryo; синоним эмбрион) организм на ранних стадиях развития, образовавшийся из оплодотворенной яйцеклетки. В акушерстве и гинекологии З. называют организм в течение первых 8 нед. развития. Внутриутробное развитие с 9 й по 38 39 неделю … Медицинская энциклопедия
Фото УЗИ при беременности, фото плода при УЗИ во время беременности
Фото УЗИ плода при беременности 4-5 недель
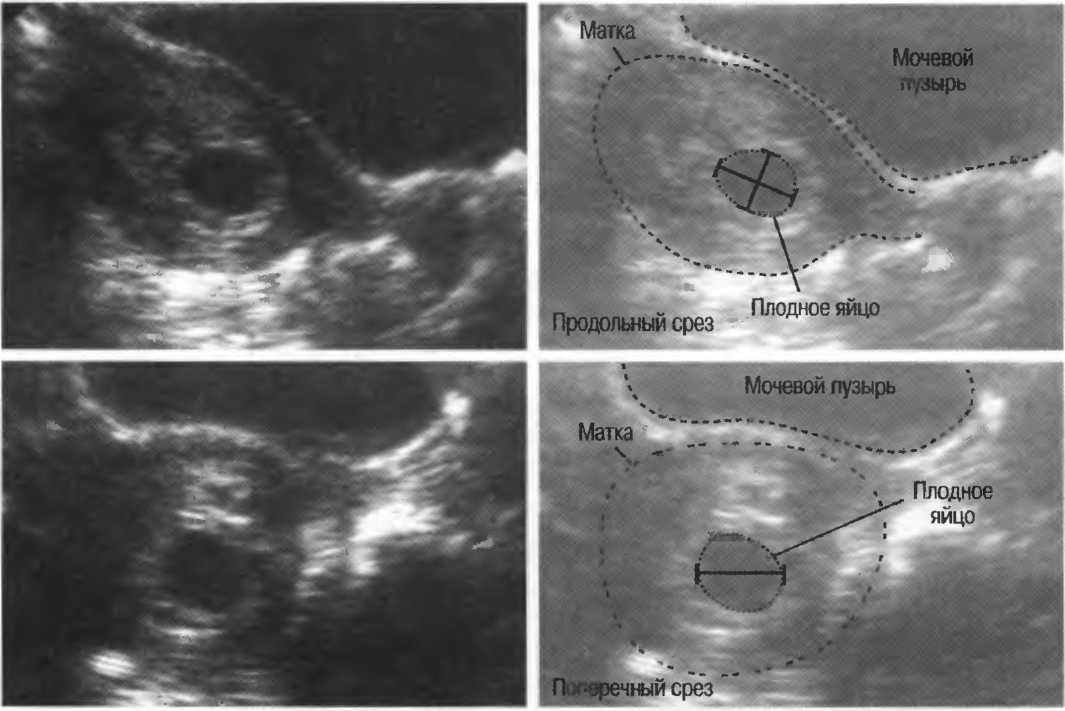
Самый ранний срок, на котором можно разглядеть с помощью трансвагинального УЗИ плодное яйцо в полости матки — это 30-й день гестации, или 4-5 акушерских недель беременности. Уровень ХГЧ крови при этом должен быть не менее 1000 мЕд/мл. В это время ещё не видно ни эмбриона, ни желточного мешка. При визуализации двух плодных яиц можно утверждать, что это дихориальная многоплодная беременность. При визуализации одного плодного яйца можно утверждать, что это монохориальная беременность. Но на этом сроке мы ещё не можем сказать сколько эмбрионов находится в каждом плодном яйце. Кроме того, во время однократного УЗИ мы ещё не можем сказать, прогрессирует ли данная беременность, так как у эмбриона ещё нет сердцебиения. Средний внутренний диаметр (СВД) плодного яйца на этом сроке 2-10 мм.
Но на этом сроке мы ещё не можем сказать сколько эмбрионов находится в каждом плодном яйце. Кроме того, во время однократного УЗИ мы ещё не можем сказать, прогрессирует ли данная беременность, так как у эмбриона ещё нет сердцебиения. Средний внутренний диаметр (СВД) плодного яйца на этом сроке 2-10 мм.
В заключении будет указано: Маточная беременность малого срока.
5-6 недель
Фото УЗИ плода при беременности 5-6 недель
На этом сроке внутри плодного яйца появляется белое колечко — это желточный мешок.
В стенке желточного мешка образуются очаги эритропоэза, которые формируют капиллярную сеть, поставляя эритробласты (ядерные эритроциты) в первичную кровеносную систему плода. Желточный мешок является источником первичных половых клеток, которые мигрируют из его стенки к закладкам гонад эмбриона. До 6-й недели после оплодотворения желточный мешок, играя роль «первичной печени», продуцирует многие важные для эмбриона белки — альфа-фетопротеин, трансферрины, альфа2-микроглобулин. К концу I триместра беременности этот провизорный орган перестает функционировать и редуцируется.
К концу I триместра беременности этот провизорный орган перестает функционировать и редуцируется.
Нормальные размеры желточного мешка 2-6 мм. Если в плодном яйце визуализируются два желточных мешка, значит это монохориальная многоплодная беременность. Но если внутри плодного яйца виден один желточный мешок, а эмбрион ещё отчётливо не визуализируется, то это всё ещё может оказаться монохориальная моноамниотическая двойня.
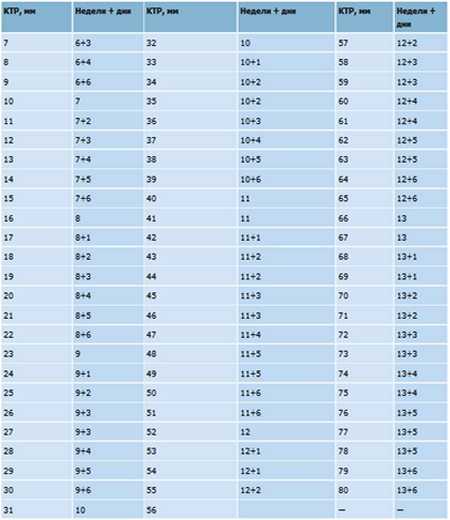
Эмбрион в начале 5-й недели практически неразличим на стенке желточного мешка, но уже к концу недели копчико-теменной размер (КТР) эмбриона достигает 3 мм.
СВД плодного яйца 11-16 мм.
6 — 7 недель
Фото УЗИ плода при беременности 6-7 недель
Внутри плодного яйца мы видим «колечко с драгоценным камнем» 🙂 — это желточный мешок и уже хорошо различимый эмбрион, расположенные рядом. Сердце эмбриона начинает биться в начале 6-й акушерской недели беременности. Именно наличие пульсации сердца является достоверным ультразвуковым признаком прогрессирующей беременности. При КТР ≥6 мм и отсутствии пульсации сердца делается заключение об остановке развития данного эмбриона. Нормальная частота сердечных сокращений (ЧСС) эмбриона в самом начале 6-й недели 70-90 ударов в минуту, но уже к концу недели становится более 100 уд. в мин. На ранних сроках беременности большее значение имеет не ЧСС, а как таковое наличие или отсутствие сердечных сокращений. Иногда, при неразвивающейся беременности можно увидеть отражение пульсации сосудов матери внутри эмбриона и принять их за сердцебиение ребёнка. Но в этом случае частота пульсации будет идентична ЧСС матери.
При КТР ≥6 мм и отсутствии пульсации сердца делается заключение об остановке развития данного эмбриона. Нормальная частота сердечных сокращений (ЧСС) эмбриона в самом начале 6-й недели 70-90 ударов в минуту, но уже к концу недели становится более 100 уд. в мин. На ранних сроках беременности большее значение имеет не ЧСС, а как таковое наличие или отсутствие сердечных сокращений. Иногда, при неразвивающейся беременности можно увидеть отражение пульсации сосудов матери внутри эмбриона и принять их за сердцебиение ребёнка. Но в этом случае частота пульсации будет идентична ЧСС матери.
Наличие одного желточного мешка, одного эмбриона и одного пульсирующего сердца в подавляющем большинстве случаев говорит об одноплодной беременности. Но в очень редких случаях это могут в последствии оказаться неразделившиеся близнецы.
СВД плодного яйца 13-23 мм. КТР эмбриона 4-9 мм.
7 — 8 недель
Фото УЗИ плода при беременности 7-8 недель
Расстояние между эмбрионом и желточным мешком постепенно увеличивается и становится хорошо различим желточный проток (ductus vitellinus), соединяющий между собой желточный мешок и кишечник эмбриона. Так же, как и желточный мешок, проток на более поздних сроках запустевает и рассасывается, но если это не происходит по каким-то причинам, то у человека формируется слепое выпячивание стенки подвздошной кишки — дивертикул Меккеля.
Так же, как и желточный мешок, проток на более поздних сроках запустевает и рассасывается, но если это не происходит по каким-то причинам, то у человека формируется слепое выпячивание стенки подвздошной кишки — дивертикул Меккеля.
До этого срока хорион имеет кольцевидную форму, окружает плодное яйцо со всех сторон и пока ещё нельзя сказать к какой стенке матки прикрепился эмбрион.
В случае монохориальной двойни ещё не видно амниотических оболочек и при наличии двух желточных мешков всё ещё нельзя сказать является ли данная беременность моно или диамниотической. Если плодное яйцо содержит два желточных мешка и два плода с наличием сердечной активности, в последующем количество амниотических полостей может быть больше, чем количество плацент (монохориальная диамниотическая) или одинаковым (монохориальная моноамниотическая). В этом случае точно определить амниональность возможно после 8 недель, когда амниотические оболочки начинают четко визуализироваться.
ЧСС эмбриона 130-160 ударов в минуту.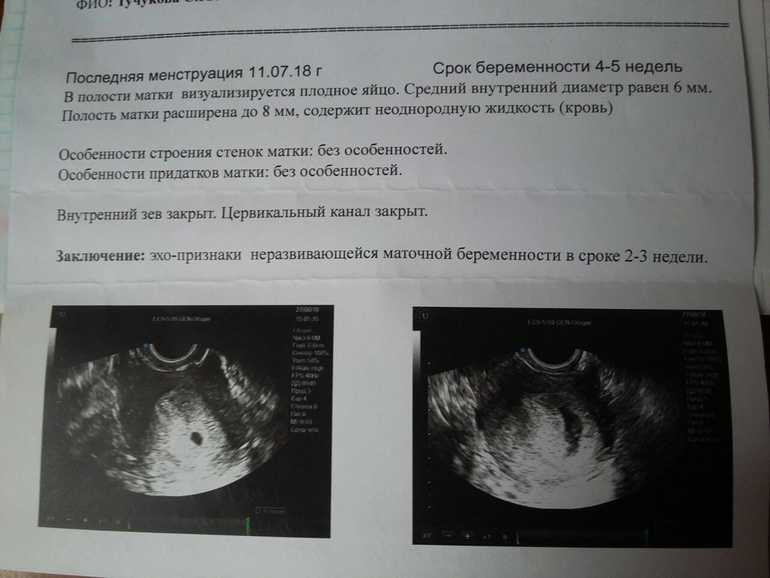
СВД плодного яйца 24-30 мм, КТР эмбриона 9-15 мм.
8 — 9 недель
Во время УЗИ у эмбриона уже можно отчётливо различить отдельные сегменты — голову, туловище, конечности. Появляется первая двигательная активность. Становятся хорошо видны амниотические оболочки и уже можно говорить о количестве амниотических пузырей при многоплодной беременности. Происходит дифференцировка хориона на гладкий, обращённый в сторону полости матки, и ветвистый, из которого впоследствии будет формироваться плацента, так что уже можно говорить о преимущественном расположении хориона по передней или задней стенке матки.
ЧСС эмбриона увеличивается до 160-180 ударов в минуту.
СВД плодного яйца 31-37 мм. КТР эмбриона 16-22 мм.
9 — 10 недель
Фото УЗИ плода при беременности 9-10 недель
Продолжается развитие эмбриона. Уже отчётливо видны ручки ножки, а на хорошем аппарате порой удаётся разглядеть даже пальчики на руках и ногах. Частота сердцебиения на этом сроке достигает 170-190 ударов в минуту. Шевеления эмбриона становятся активными, и есть работы, показывающие, что чем активнее ребёнок, тем длиннее будет пуповина (хотя тут может быть и обратная зависимость).
Шевеления эмбриона становятся активными, и есть работы, показывающие, что чем активнее ребёнок, тем длиннее будет пуповина (хотя тут может быть и обратная зависимость).
Желточный мешок
Желточный мешок — производное эмбриобласта — формируется из эндобластического пузырька в период плацентации на 15—16-й день внутриутробного развития.
Для человека желточный мешок является провизорным органом, который играет немаловажную роль в раннем развитии плодного яйца. На ранних стадиях беременности (до 6 нед) желточный мешок больше амниотической полости вместе с зародышевым диском. С 18—19-го дня после оплодотворения в стенке желточного мешка образуются очаги эритропоэза, которые формируют капиллярную сеть, поставляя эритробласты (ядерные эритроциты) в первичную кровеносную систему плода.
С 28—29-го дня после оплодотворения желточный мешок является источником первичных половых клеток, которые мигрируют из его стенки к закладкам гонад эмбриона. До 6-й нед после оплодотворения желточный мешок, играя роль «первичной печени», продуцирует многие важные для эмбриона белки — альфа-фетопротеин, трансферрины, альфа2-микроглобулин.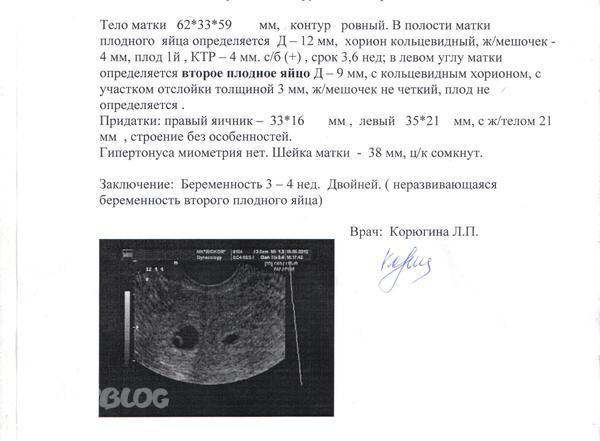
К концу I триместра внутриутробного развития желточный мешок перестает функционировать, редуцируется и остается в виде небольшого кистозного образования у основания пуповины.
Ткани желточного мешка выполняют разнообразные функции (гемопоэтическая, экскреторная, иммунорегуляторная, обменная, синтетическая) до того момента, когда начнут функционировать соответствующие органы плода. Если происходит преждевременная редукция желточного мешка, когда органы плода (печень, селезенка, ретикуло-эндотелиальная система) еще недостаточно сформированы, то исход беременности будет неблагоприятным (самопроизвольный выкидыш, неразвивающаяся беременность).
- Найти и оформить в виде сносок ссылки на авторитетные источники, подтверждающие написанное.
Wikimedia Foundation . 2010 .
Полезное
Смотреть что такое «Желточный мешок» в других словарях:
ЖЕЛТОЧНЫЙ МЕШОК — в эмбриологии вырост среднего отдела кишечника у зародышей головоногих моллюсков, большинства позвоночных животных и человека. Заполнен желтком и выполняет функцию питания, дыхания и кроветворения … Большой Энциклопедический словарь
Заполнен желтком и выполняет функцию питания, дыхания и кроветворения … Большой Энциклопедический словарь
ЖЕЛТОЧНЫЙ МЕШОК — ЖЕЛТОЧНЫЙ МЕШОК, пленочное образование типа мешочка в ЯЙЦАХ большинства животных. Прикрепляется непосредственно к брюшной стороне или кишке развивающегося зародыша в яйцах птиц, рептилий и некоторых рыб. Содержит ЖЕЛТОК. Термин относится также к… … Научно-технический энциклопедический словарь
желточный мешок — Орган питания, дыхания и кроветворения у зародышей головоногих моллюсков, рыб, пресмыкающихся, птиц и млекопитающих; представляет собой вырост среднего отдела первичной кишки. [Арефьев В.А., Лисовенко Л.А. Англо русский толковый словарь… … Справочник технического переводчика
ЖЕЛТОЧНЫЙ МЕШОК — в первое время после выхода из икры личинка рыбы еще не принимает пищи, поэтому рост ее” а также расход энергии происходят за счет запаса питательных веществ, имеющихся в Ж. м. Величина Ж. м. у разных рыб различна, а поэтому различен и период, в… … Прудовое рыбоводство
желточный мешок — ЭМБРИОЛОГИЯ ЖИВОТНЫХ ЖЕЛТОЧНЫЙ МЕШОК, ЖЕЛТОЧНЫЙ ПУЗЫРЕК — провизорный орган яйцекладущих животных, птиц и млекопитающих, содержащий запас питательных веществ. У млекопитающих в составе эмбриобласта в виде пузырька, заполненного серозной жидкостью … Общая эмбриология: Терминологический словарь
У млекопитающих в составе эмбриобласта в виде пузырька, заполненного серозной жидкостью … Общая эмбриология: Терминологический словарь
желточный мешок — (эмбриологич.), вырост среднего отдела кишечника у зародышей головоногих моллюсков, большинства позвоночных животных и человека. Заполнен желтком и выполняет функцию питания, дыхания и кроветворения. * * * ЖЕЛТОЧНЫЙ МЕШОК ЖЕЛТОЧНЫЙ МЕШОК, в… … Энциклопедический словарь
желточный мешок — yolk sac желточный мешок. Oрган питания, дыхания и кроветворения у зародышей головоногих моллюсков, рыб, пресмыкающихся, птиц и млекопитающих; представляет собой вырост среднего отдела первичной кишки. (Источник: «Англо русский толковый словарь… … Молекулярная биология и генетика. Толковый словарь.
желточный мешок — (saccus vitellinus primitivus, LNE; син. желточный пузырь) провизорный орган у зародышей позвоночных, стенка которого образована энтодермой и висцеральной мезодермой; выполняет функцию первичного кроветворения, а также является местом первичной… … Большой медицинский словарь
Желточный мешок — орган питания и дыхания у зародышей головоногих моллюсков, хрящевых и костистых рыб, пресмыкающихся, птиц, млекопитающих и человека. Ж. м. возникает на ранних стадиях зародышевого развития (См. Зародышевое развитие) обычно путём… … Большая советская энциклопедия
Ж. м. возникает на ранних стадиях зародышевого развития (См. Зародышевое развитие) обычно путём… … Большая советская энциклопедия
Трехмерная ультразвуковая реконструкция в I триместре беременности
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Благодаря развитию и совершенствованию технологий, средств диагностики и визуализации, в последние годы возрос интерес специалистов репродуктологии, морфологов и клиницистов к ранним стадиям эмбрионального развития человека. Еще на Всемирном конгрессе по биоэтике (1996) обсуждалась необходимость всестороннего определения статуса эмбриона человека, проблема определения возраста, с которого эмбрион человека можно рассматривать как личность, обладающую правами и защищаемую законодательством, создания соответствующих международных правил для учреждений, работающих в области репродуктивных технологий. Для практикующего врача, как правило, наибольший интерес представляет возможность клинической оценки течения раннего гестационного периода и возможность прогнозирования осложнений беременности с целью своевременной коррекции и контроля состояния матери и плода.
Для практикующего врача, как правило, наибольший интерес представляет возможность клинической оценки течения раннего гестационного периода и возможность прогнозирования осложнений беременности с целью своевременной коррекции и контроля состояния матери и плода.
Современная эхография дает возможность проследить за развитием плода с самых ранних этапов внутриутробного развития. Появление ультразвуковых аппаратов, позволяющих получить трехмерное изображение исследуемого объекта, в том числе и в режиме «реального времени» расширяет возможности ультразвуковой визуализации. Благодаря трехмерному УЗИ, на ранних сроках беременности можно более точно определить эмбриональный возраст, раньше выявить грубые пороки развития, с высокой степенью точности определять объем исследуемого объекта. Важнейшее условие благоприятного течения беременности и развития плода — становление маточно-плацентарного и плодово-плацентарного кровотока. Морфологические периоды развития плаценты достаточно хорошо изучены и описаны, а применение трехмерных технологий в сочетании с режимом энергетического допплера позволяет оценивать степень развития сосудистой сети органа.
В настоящее время появились единичные работы об использовании трехмерного исследования сосудов фетоплацентарного комплекса [19, 21]. Данных об исследовании кровотока в хорионе в первом триместре беременности в доступной литературе мы не обнаружили. Цель данной работы — демонстрация возможности трехмерного ультразвукового исследования эмбриона, плода и хориона при беременности от 3 до 12 недель.
Материалы и методы
Обследовано 50 здоровых беременных без патологии эмбриона при нормальном течении данной беременности и 110 пациенток с клиническими и ультразвуковыми признаками угрозы прерывания. Определение гестационного срока производилось по дате последней менструации.
До 14-го дня после оплодотворения ведущие эмбриологи мира рассматривают эмбрион человека как проэмбрион, считая, что до этого срока он сформирован клеточными слоями, представляющими собой зародышевые оболочки, материал, не участвующий в построении в дальнейшем собственно эмбриона [1, 2, 6, 12, 13]. На 14-15 день определена ось зародышевого диска, формируется первичная полоска, гензеновский узелок, происходит закладка хорды, т. е. это срок начала формирования элементов нервной системы эмбриона человека.
е. это срок начала формирования элементов нервной системы эмбриона человека.
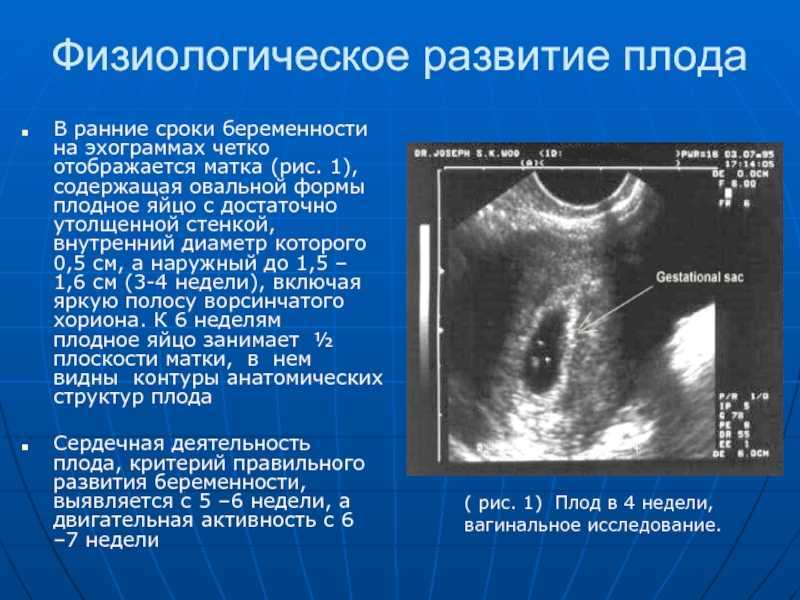
Визуализация эмбриона впервые возможна при трехмерном исследовании плодного яйца сроком не менее 3-4 недель, эмбриональные стадии имплантации визуализировать не удается. Дифференцировать зародыш на трехмерном УЗИ можно на стадии «первичной полоски», начиная с 9-й сомитной стадии [3], когда размер зародыша достигает 1,35 — 1,5 мм (4 недели гестации). На этом этапе можно рассмотреть амниотическую полость, зародыш в виде «рисового зернышка» и прикрепляющий стебелек. Эхографическая дифференциация головного и тазового конца, внутризародышевых структур еще невозможна (рис. 1).
Читайте также:
- Вросший ноготь: причины, симптомы и лечение
- Ранения поджелудочной железы
- Детский церебральный паралич (ДЦП)
- Мупироцин и рифампицин для лечения заболеваний уха, горла, носа
- Диплегия у ребенка. Параплегия и гемиплегия у детей
Размер фолликула все еще 9 мм на 15-й день — Здравствуйте, доктор.
 ….15 Чт
….15 Чт- Дом
- Проконсультируйтесь с врачом
- Беременность и бесплодие
Размер фолликула еще 9 мм на 15-й день
Вопрос задан для женщины, 36 лет
Здравствуйте, доктор. ….15-й день размер моего фолликула составляет 9 мм…есть ли шанс роста этого фолликула. .максимум, сколько дней потребуется для созревания
4373 просмотров вС Днем матери
Доктор Сооси Кристофер
С Днем Матери всех мам, бабушек, прабабушек, мачех, приемных мам и тех, кто потерял маму. Мамы р
…
Читать далее
Мамы р
…
Читать далее
1
С Днем Матери
Доктор Прабха Ачарья
Это лучшее время, чтобы показать нашу любовь и благодарность нашим матерям. Наша Мать – одна из самых значительных личностей … Читать далее
0
Шаги к поиску идеального размера порции
Д-р Самир Кумар Сингх
Один из лучших способов уберечь свое тело от стресса — кормить его так, как оно хочет. Этот процесс
…
Читать далее
Этот процесс
…
Читать далее
0
Моя будущая мама все еще работает….
Доктор Нилам Натх Бхатия
Я скоро поприветствую этот внешний мир и изменю свой статус с Безопасного, Сытого и Защищенного от инфекций. … Читать далее
0
Как размер вашей тарелки влияет на вашу талию!
Доктор Рену Гарг
Когда речь идет о питании, снижении веса и управлении весом, два наиболее важных фактора, которые следует учитывать, — это порция. …
Читать далее
…
Читать далее
9
Исследования показывают прямую связь между размером полового члена и уверенностью в себе
Доктор Випин Кумар
Почти все мужчины беспокоятся о своих сексуальных возможностях, что вызывает большое беспокойство во время акта. это ты … Читать далее
1
Этот вопрос опубликован в:
Как увеличить рост фолликулов Отказ от ответственности: содержимое не предназначено для замены профессиональной медицинской консультации, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно вашего состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его поиск из-за чего-то, что вы прочитали на этом сайте.
Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно вашего состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его поиск из-за чего-то, что вы прочитали на этом сайте.
Отказ от ответственности: содержимое не предназначено для замены профессиональной медицинской консультации, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно вашего состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его поиск из-за чего-то, что вы прочитали на этом сайте.
Беременность и бесплодие
Процедура и принцип работы
Обзор
Узнайте больше о том, как работает процесс ЭКО.Что такое ЭКО?
Экстракорпоральное оплодотворение (ЭКО) — это разновидность вспомогательной репродуктивной технологии (ВРТ), при которой сперма и яйцеклетка оплодотворяются вне человеческого организма. ЭКО — это сложный процесс, который включает извлечение яйцеклеток из яичников и ручное объединение их со спермой в лаборатории для оплодотворения. Через несколько дней после оплодотворения оплодотворенная яйцеклетка (теперь называемая эмбрионом) помещается внутрь матки. Беременность наступает, когда этот эмбрион внедряется в стенку матки.
Зачем проводится ЭКО?
Люди выбирают ЭКО по многим причинам, включая бесплодие или проблемы со здоровьем у одного из партнеров. Некоторые люди будут пробовать ЭКО после того, как другие методы бесплодия потерпели неудачу или если они находятся в преклонном материнском возрасте. ЭКО также является репродуктивным вариантом для однополых пар или людей, которые хотят иметь ребенка без партнера.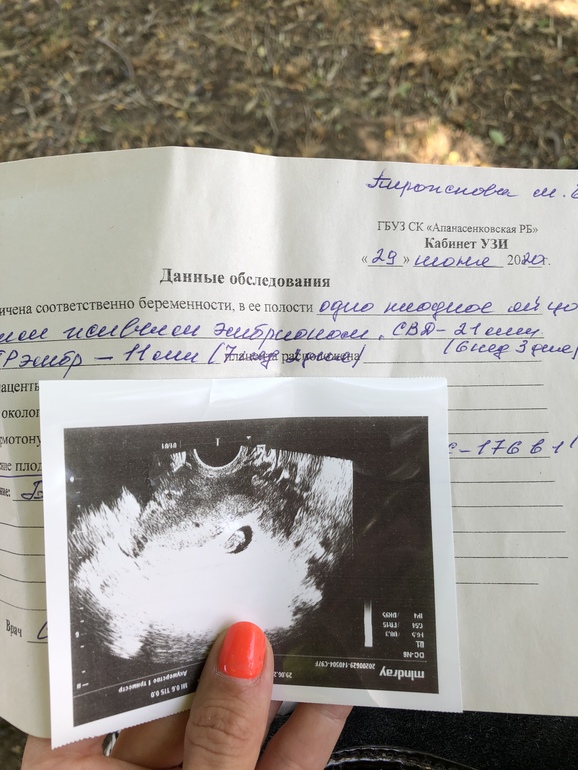
ЭКО подходит, если у вас или вашего партнера:
- Непроходимость или повреждение фаллопиевых труб.
- Эндометриоз.
- Низкое количество сперматозоидов или другие нарушения спермы.
- Синдром поликистозных яичников (СПКЯ) или другие заболевания яичников.
- Миома матки.
- Проблемы с маткой.
- Риск передачи генетического заболевания или расстройства.
- Необъяснимое бесплодие.
- Используют донора яйцеклетки или гестационного суррогата.
Сколько времени занимает процесс ЭКО от начала до конца?
ЭКО — сложный процесс, состоящий из многих этапов. В среднем вы можете ожидать, что процесс продлится от четырех до шести недель. Это включает в себя время до извлечения яйцеклетки, когда человек принимает лекарства от бесплодия до тех пор, пока не пройдет тестирование на беременность.
Насколько распространено ЭКО?
Примерно 5% пар с бесплодием решатся на ЭКО. С 1978 года в результате ЭКО родилось более 8 миллионов детей. Это одна из самых эффективных доступных вспомогательных репродуктивных технологий (ВРТ).
Это одна из самых эффективных доступных вспомогательных репродуктивных технологий (ВРТ).
В чем разница между ЭКО и ВМИ (внутриматочной инсеминацией)?
Внутриматочная инсеминация (ВМИ) отличается от экстракорпорального оплодотворения (ЭКО), поскольку при процедуре ВМИ оплодотворение происходит в организме человека. Образец спермы собирается и промывается, поэтому остается только высококачественная сперма. Этот образец вводится в вашу матку с помощью катетера (тонкой трубки) во время овуляции. Этот метод помогает сперматозоидам легче добраться до яйцеклетки в надежде, что произойдет оплодотворение.
При ЭКО сперма и яйцеклетка оплодотворяются вне матки (в лаборатории), а затем помещаются в матку в виде эмбриона.
ВМИ дешевле и менее инвазивно, чем ЭКО. IUI имеет более низкий показатель успеха за цикл.
Детали процедуры
Каковы этапы лечения ЭКО?
ЭКО можно разбить на следующие этапы:
Противозачаточные таблетки или эстроген
Перед началом лечения ЭКО ваш поставщик медицинских услуг может назначить противозачаточные таблетки или эстроген.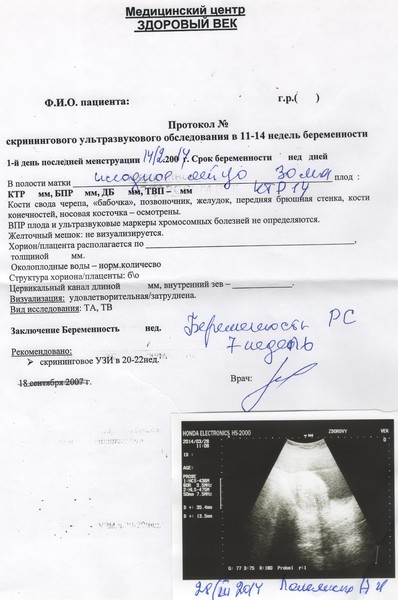 Это используется, чтобы остановить развитие кист яичников и контролировать время вашего менструального цикла. Это позволяет вашему лечащему врачу контролировать ваше лечение и максимизировать количество зрелых яйцеклеток во время процедуры извлечения яйцеклеток. Некоторым людям назначают комбинированные противозачаточные таблетки (эстроген и прогестерон), в то время как другим дают только эстроген.
Это используется, чтобы остановить развитие кист яичников и контролировать время вашего менструального цикла. Это позволяет вашему лечащему врачу контролировать ваше лечение и максимизировать количество зрелых яйцеклеток во время процедуры извлечения яйцеклеток. Некоторым людям назначают комбинированные противозачаточные таблетки (эстроген и прогестерон), в то время как другим дают только эстроген.
Стимуляция яичников
Во время каждого естественного цикла у здорового человека репродуктивного возраста каждый месяц начинает созревать группа яйцеклеток. Как правило, только одна яйцеклетка становится достаточно зрелой для овуляции. Остальные незрелые яйца в этой группе распадаются.
Во время цикла ЭКО вы будете принимать инъекционные гормональные препараты, чтобы стимулировать одновременное и полное созревание всей группы яйцеклеток этого цикла. Это означает, что вместо одной яйцеклетки (как в естественном цикле) у вас может быть много яиц. Тип, дозировка и частота назначаемых лекарств будут подбираться индивидуально для вас, исходя из вашей истории болезни, возраста, уровня АМГ (антимюллерова гормона) и вашей реакции на стимуляцию яичников во время предыдущих циклов ЭКО.
Другие этапы процесса стимуляции яичников включают:
- Мониторинг : Реакцию ваших яичников на лекарства контролируют с помощью ультразвука и уровня гормонов в крови. Мониторинг может проводиться ежедневно или каждые несколько дней в течение двух недель. Большинство стимуляций длятся от 8 до 14 дней. Во время контрольных осмотров медицинские работники используют ультразвук для осмотра матки и яичников. Сами яйца слишком малы, чтобы их можно было увидеть на УЗИ. Но ваши медицинские работники будут измерять размер и количество растущих фолликулов яичников. Фолликулы — это маленькие мешочки в ваших яичниках, каждый из которых должен содержать одну яйцеклетку. Размер каждого фолликула указывает на зрелость содержащейся в нем яйцеклетки. Большинство фолликулов размером более 14 миллиметров (мм) содержат зрелую яйцеклетку. Яйцеклетки, содержащиеся в фолликулах менее 14 мм, скорее всего, незрелые и не оплодотворяются.
- Триггерный укол : Когда ваши яйцеклетки готовы к окончательному созреванию (определяется ультразвуком и уровнем гормонов), дается «триггерный укол», чтобы завершить созревание ваших яйцеклеток в рамках подготовки к извлечению яйцеклеток.
 Вам будет дано указание сделать триггерный укол ровно за 36 часов до запланированного времени извлечения яйцеклетки.
Вам будет дано указание сделать триггерный укол ровно за 36 часов до запланированного времени извлечения яйцеклетки.
Извлечение яйцеклетки
- Ваш лечащий врач использует ультразвук для введения тонкой иглы в каждый из ваших яичников через влагалище. Игла подсоединяется к отсасывающему устройству, используемому для извлечения яйцеклетки из каждого фолликула.
- Ваши яйца помещены в посуду со специальным раствором. Затем блюдо помещают в инкубатор (контролируемая среда).
- Медикаменты и легкая седация используются для уменьшения дискомфорта во время этой процедуры.
- Извлечение яйцеклеток осуществляется через 36 часов после последней инъекции гормона, «триггерного выстрела».
Оплодотворение
Во второй половине дня после процедуры извлечения яйцеклеток эмбриолог попытается оплодотворить все зрелые яйцеклетки с помощью интрацитоплазматической инъекции сперматозоидов или ИКСИ. Это означает, что сперма будет введена в каждую зрелую яйцеклетку. Незрелые яйцеклетки не могут быть подвергнуты ИКСИ. Незрелые яйца будут помещены в блюдо со спермой и питательными веществами. Незрелые яйца редко заканчивают процесс созревания в посуде. Если незрелая яйцеклетка созреет, сперматозоиды в чашке могут попытаться оплодотворить яйцеклетку.
Незрелые яйцеклетки не могут быть подвергнуты ИКСИ. Незрелые яйца будут помещены в блюдо со спермой и питательными веществами. Незрелые яйца редко заканчивают процесс созревания в посуде. Если незрелая яйцеклетка созреет, сперматозоиды в чашке могут попытаться оплодотворить яйцеклетку.
В среднем 70% зрелых яиц оплодотворяются. Например, если будет извлечено 10 зрелых яйцеклеток, оплодотворятся около семи. В случае успеха оплодотворенная яйцеклетка станет эмбрионом.
Если имеется чрезвычайно большое количество яйцеклеток или вы не хотите, чтобы все яйца были оплодотворены, некоторые яйца можно заморозить перед оплодотворением для использования в будущем.
Развитие эмбрионов
В течение следующих пяти-шести дней за развитием ваших эмбрионов будут тщательно следить.
Ваш эмбрион должен преодолеть значительные препятствия, чтобы стать эмбрионом, подходящим для переноса в вашу матку. В среднем 50% оплодотворенных эмбрионов достигают стадии бластоцисты. Это стадия, наиболее подходящая для переноса в матку. Например, если оплодотворить семь яйцеклеток, три или четыре из них могут развиться до стадии бластоцисты. Остальные 50% обычно не продвигаются вперед и отбрасываются.
Это стадия, наиболее подходящая для переноса в матку. Например, если оплодотворить семь яйцеклеток, три или четыре из них могут развиться до стадии бластоцисты. Остальные 50% обычно не продвигаются вперед и отбрасываются.
Все эмбрионы, подходящие для переноса, будут заморожены на пятый или шестой день оплодотворения, чтобы использоваться для переноса эмбрионов в будущем.
Перенос эмбрионов
Существует два вида переноса эмбрионов: перенос свежих эмбрионов и перенос замороженных эмбрионов. Ваш лечащий врач может обсудить с вами использование свежих или замороженных эмбрионов и решить, что лучше всего подходит для вашей конкретной ситуации. Процесс переноса замороженных и свежих эмбрионов одинаков. Основное отличие следует из названия.
Перенос свежего эмбриона означает, что ваш эмбрион вводится в матку в период от трех до семи дней после процедуры извлечения яйцеклетки. Этот эмбрион не был заморожен и является «свежим».
Перенос замороженных эмбрионов означает, что замороженные эмбрионы (из предыдущего цикла ЭКО или донорских яйцеклеток) оттаивают и вводят в матку. Это более распространенная практика по логистическим причинам и потому, что этот метод с большей вероятностью приведет к живорождению. Перенос замороженных эмбрионов может происходить спустя годы после извлечения и оплодотворения яйцеклеток.
Это более распространенная практика по логистическим причинам и потому, что этот метод с большей вероятностью приведет к живорождению. Перенос замороженных эмбрионов может происходить спустя годы после извлечения и оплодотворения яйцеклеток.
На первом этапе переноса замороженных эмбрионов вам будут принимать пероральные, инъекционные, вагинальные или трансдермальные гормоны, чтобы подготовить матку к принятию эмбриона. Обычно это от 14 до 21 дней приема пероральных препаратов, за которыми следуют шесть дней инъекций. Как правило, за это время у вас будет два или три посещения, чтобы контролировать готовность вашей матки с помощью УЗИ и измерять уровень гормонов с помощью анализа крови. Когда ваша матка будет готова, вам назначат процедуру переноса эмбрионов.
Процесс аналогичен, если вы используете свежие эмбрионы, за исключением того, что перенос эмбрионов происходит в течение трех-пяти дней после получения.
Перенос эмбрионов — простая процедура, не требующая анестезии. Это похоже на гинекологический осмотр или мазок Папаниколау. Во влагалище помещают зеркало, а через шейку матки в матку вводят тонкий катетер. Шприц, прикрепленный к другому концу катетера, содержит один или несколько эмбрионов. Эмбрионы вводят в матку через катетер. Обычно процедура занимает не более 10 минут.
Это похоже на гинекологический осмотр или мазок Папаниколау. Во влагалище помещают зеркало, а через шейку матки в матку вводят тонкий катетер. Шприц, прикрепленный к другому концу катетера, содержит один или несколько эмбрионов. Эмбрионы вводят в матку через катетер. Обычно процедура занимает не более 10 минут.
Беременность
Беременность наступает, когда эмбрион внедряется в слизистую оболочку матки. Ваш лечащий врач проведет анализ крови, чтобы определить, беременны ли вы, примерно через 9–14 дней после переноса эмбриона.
Если используются донорские яйцеклетки, предпринимаются те же шаги. Донор яйцеклеток завершит стимуляцию яичников и извлечение яйцеклеток. После оплодотворения эмбрион переносится женщине, которая намеревается вынашивать беременность (с применением различных препаратов для лечения бесплодия или без них).
Перед началом лечения ЭКО необходимо принять во внимание множество факторов. Чтобы получить лучшее представление о процессе ЭКО и о том, чего ожидать, важно проконсультироваться со своим лечащим врачом.
Что вы делаете для подготовки к ЭКО?
Перед началом лечения ЭКО вам потребуется тщательное медицинское обследование и тесты на фертильность. Ваш партнер также будет осмотрен и протестирован. Часть подготовки, которую вы пройдете, включает:
- Консультация по ЭКО (встретьтесь с поставщиками медицинских услуг, чтобы обсудить детали процесса ЭКО).
- Осмотр матки, актуальный мазок Папаниколау и маммография (если старше 40 лет).
- Анализ спермы.
- Скрининг на инфекции, передающиеся половым путем (ИППП) и другие инфекционные заболевания.
- Тестирование овариального резерва, анализы крови и мочи.
- Инструкции по применению препаратов для лечения бесплодия.
- Скрининг генетического носительства.
- Подпишите формы согласия.
- Оценка полости матки (гистероскопия или эхография с введением физиологического раствора (SIS)).
Ваш поставщик медицинских услуг попросит вас начать прием фолиевой кислоты как минимум за три месяца до переноса эмбрионов.
Чего ожидать после лечения ЭКО?
После переноса эмбрионов могут возникнуть некоторые легкие симптомы:
- Легкое вздутие живота и спазмы.
- Болезненность молочных желез из-за высокого уровня эстрогена.
- Зрение.
- Запор.
Многие люди возвращаются к нормальной жизни сразу после процедуры извлечения яйцеклетки. Тем не менее, вы не должны садиться за руль в течение 24 часов после анестезии. Примерно через 9-14 дней после переноса эмбрионов вы вернетесь в клинику для проведения теста на беременность с использованием образца крови.
Как действуют инъекции ЭКО?
Во время цикла ЭКО вы будете принимать инъекционные гормональные препараты, чтобы стимулировать одновременное и полное созревание всей группы яйцеклеток этого цикла. Ваш лечащий врач определит тип препарата, частоту и дозировку, необходимые для лечения. Это зависит от вашего возраста, истории болезни, уровня гормонов и вашей реакции на предыдущие циклы ЭКО, если это применимо. Вы можете рассчитывать на введение лекарства от бесплодия в течение восьми-четырнадцати дней.
Вы можете рассчитывать на введение лекарства от бесплодия в течение восьми-четырнадцати дней.
Какие лекарства используются для ЭКО?
Во время цикла ЭКО можно использовать несколько лекарств. Некоторые из них принимаются перорально, а другие вводятся путем инъекций, всасываются через кожу или вводятся во влагалище. Ваш поставщик медицинских услуг наметит точную дозировку и сроки в зависимости от вашего плана лечения.
Во время фазы стимуляции яичников вам могут назначить инъекционные гормоны:
- Фолликулостимулирующий гормон (ФСГ) : Эти гормоны стимулируют яичники производить яйцеклетки. Во время лечения вам могут дать один или их комбинацию. Это делается примерно до 14 дней.
- Хорионический гонадотропин человека (ХГЧ) : обычно назначается в качестве последней инъекции, чтобы вызвать созревание яйцеклеток и запустить овуляцию.
- Лейпролида ацетат: Тип агониста гонадотропин-высвобождающего гормона (GnRH) (инициирует реакцию), который вводится в виде инъекции.
 Он может помочь контролировать процесс стимуляции или использоваться как спусковой крючок.
Он может помочь контролировать процесс стимуляции или использоваться как спусковой крючок.
Перед началом ЭКО вам могут прописать противозачаточные таблетки или инъекции. Это обеспечивает определенный уровень контроля над вашим циклом и позволяет запускать все яйца одновременно. Большинству людей назначают добавки эстрогена до и после переноса эмбрионов. Этот гормон помогает утолщать слизистую оболочку их матки. Прогестерон также добавляется для повышения шансов имплантации эмбриона и успешного развития беременности. Большинство продолжают это в течение первого триместра. Эти препараты бывают пероральными, инъекционными, трансдермальными или вагинальными.
Что такое вспомогательный хетчинг при ЭКО?
Вспомогательный хетчинг — это метод, используемый при ЭКО. Он включает в себя проделывание отверстия во внешней оболочке вашего эмбриона перед переносом эмбриона в матку. Это отверстие помогает вашему эмбриону легче «вылупиться» из внешней оболочки. Чтобы забеременеть, ваш эмбрион должен вылупиться и прикрепиться к слизистой оболочке матки.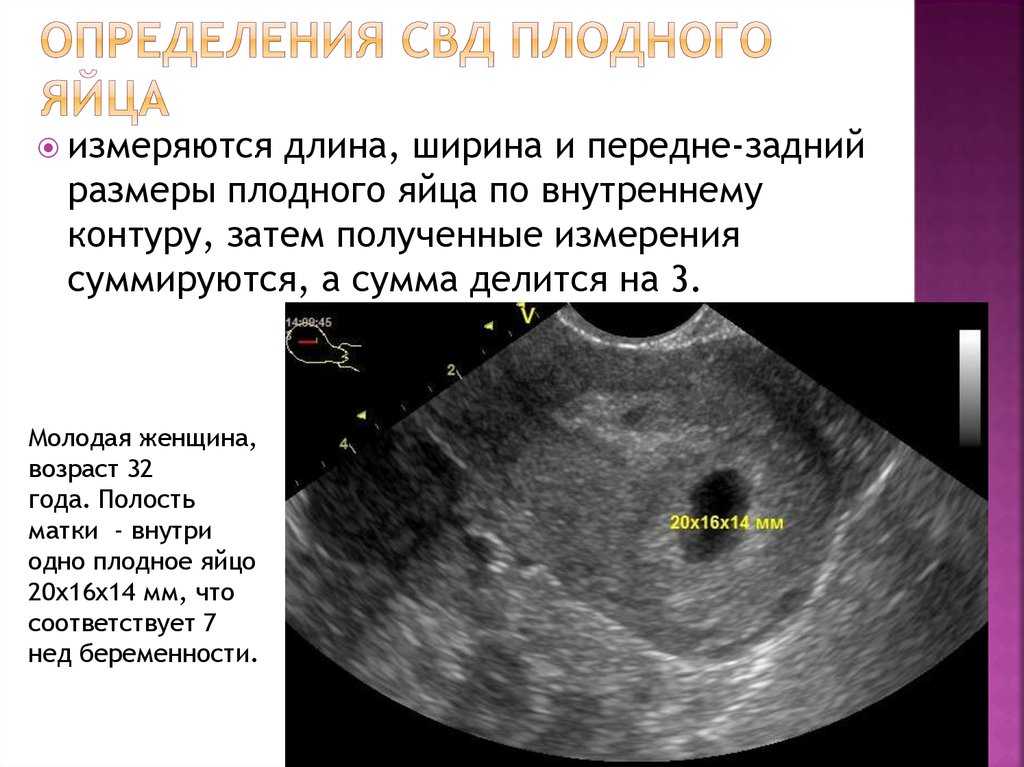 Думайте о вспомогательном вылуплении, как о том, чтобы дать вашему эмбриону фору и увеличить его шансы на вылупление и имплантацию в вашу матку. Вспомогательный хетчинг используется в основном для тех, у кого было несколько неудачных циклов ЭКО.
Думайте о вспомогательном вылуплении, как о том, чтобы дать вашему эмбриону фору и увеличить его шансы на вылупление и имплантацию в вашу матку. Вспомогательный хетчинг используется в основном для тех, у кого было несколько неудачных циклов ЭКО.
Сколько стоит ЭКО?
Средняя стоимость цикла ЭКО в США составляет 15 000 долларов. Это не включает стоимость лекарств, которые могут стоить примерно 5000 долларов за цикл. Трудно назвать точную сумму, потому что стоимость зависит от вашей истории болезни и плана лечения, страхового покрытия (в некоторых штатах лечение может покрываться) и самого лечебного центра.
Риски/выгоды
Каковы риски ЭКО?
Существует несколько рисков, связанных с ЭКО:
- Многоплодные роды : Многоплодная беременность сопряжена с повышенным риском преждевременных родов.
- Преждевременные роды : У вас может быть несколько более высокий риск преждевременных родов или рождения ребенка с меньшим весом.
- Выкидыш : Частота выкидыша примерно такая же, как и при естественном зачатии.
- Внематочная беременность : Это состояние, при котором оплодотворенная яйцеклетка имплантируется вне матки.
- Осложнения при извлечении яйцеклетки : Кровотечение, инфекция и повреждение мочевого пузыря, кишечника или репродуктивных органов в процессе извлечения яйцеклетки.
- Синдром гиперстимуляции яичников (СГЯ) : Редкое состояние, вызывающее боль в животе, тошноту, рвоту, диарею, быстрое увеличение веса, вздутие живота, одышку и неспособность к мочеиспусканию.
Каковы наиболее распространенные побочные эффекты ЭКО?
У некоторых возникают побочные эффекты от лекарств от бесплодия, используемых во время фазы стимуляции овуляции при ЭКО. К ним относятся:
- Тошнота и рвота.
- Горячие вспышки.
- Головные боли.
- Увеличение яичников.
- Боль в животе.
- Синяки от инъекций ЭКО.
После переноса эмбриона вы сможете возобновить нормальную деятельность. Ваши яичники будут увеличены, и может возникнуть некоторый дискомфорт. Общие побочные эффекты после переноса эмбрионов:
- Запор.
- Вздутие живота.
- Спазмы.
- Болезненность молочных желез (из-за высокого уровня эстрогена).
- Зрение.
ЭКО может быть трудным — как физически, так и эмоционально. Многие люди, проходящие ЭКО, борются с депрессией и тревогой. Борьба с бесплодием и ЭКО могут оставить людей разочарованными или подавленными. Поговорите со своим поставщиком медицинских услуг о том, как вы себя чувствуете, чтобы он мог предложить поддержку в течение всего процесса.
Беременность с ЭКО сопряжена с высоким риском?
Беременность после ЭКО не считается автоматически высокой степенью риска. Беременность после ЭКО будет считаться сопряженной с высоким риском, если есть заболевание, которое подвергает роженицу высокому риску. Например, пожилой материнский возраст, ожидание многоплодия или высокое кровяное давление.
Например, пожилой материнский возраст, ожидание многоплодия или высокое кровяное давление.
Восстановление и перспективы
Насколько эффективно ЭКО для зачатия?
Ваш возраст является одним из самых сильных факторов успеха ЭКО. Ваши шансы забеременеть с помощью ЭКО намного выше, если вам меньше 35 лет, и ниже, если вам больше 40 лет. Уровень живорождения также варьирует и тесно связан с возрастом. Например, уровень живорождения, когда рожавший родитель моложе 35 лет и использует собственные яйцеклетки, составляет около 46%, в то время как коэффициент рождаемости 38-летнего человека с использованием собственных яйцеклеток составляет около 22%.
Через какое время после ЭКО вы узнаете, что беременны?
Проверка на беременность после переноса эмбриона занимает от 9 до 14 дней. Точное время может варьироваться в зависимости от практики или клиники по лечению бесплодия. Ваш поставщик медицинских услуг, скорее всего, будет использовать анализ крови, чтобы проверить беременность.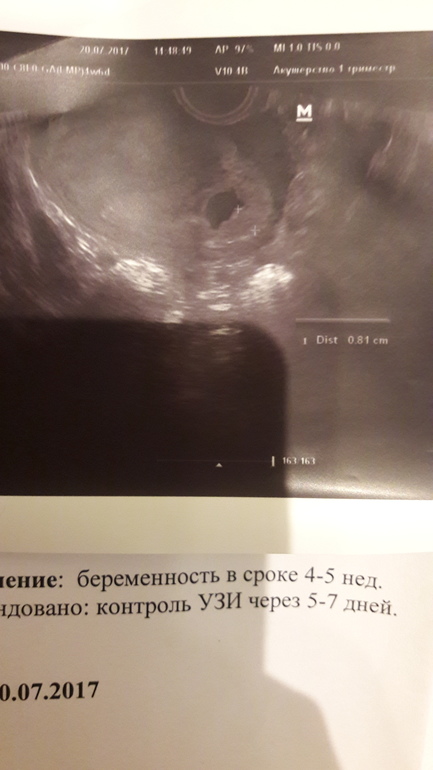 Анализы крови измеряют ХГЧ (хорионический гонадотропин человека), гормон, вырабатываемый плацентой во время беременности.
Анализы крови измеряют ХГЧ (хорионический гонадотропин человека), гормон, вырабатываемый плацентой во время беременности.
Как скоро после неудачной процедуры ЭКО можно повторить попытку?
Большинство лечебных центров рекомендуют иметь один полный менструальный цикл между циклами ЭКО. Продолжительность менструального цикла варьируется, но вы можете подождать от четырех до шести недель после отрицательного теста, чтобы начать новый цикл. Небольшой перерыв между циклами обычно рекомендуется по состоянию здоровья, финансовым и эмоциональным причинам.
Когда звонить врачу
Когда мне следует связаться с поставщиком медицинских услуг?
Если вы находитесь в процессе ЭКО, вам следует обратиться к своему лечащему врачу, если произойдет одно из следующих событий:
- У вас поднялась температура выше 100,5 градусов по Фаренгейту (или 38,05 по Цельсию).
- У вас кровь в моче.
- У вас сильное кровотечение из влагалища.
- У вас сильная тазовая боль.
Какие вопросы мне следует задать в клинике по лечению бесплодия?
Выбор клиники по лечению бесплодия и проведение ЭКО является важным решением. Вот несколько вопросов, которые вы можете задать:
- Каков ваш показатель успеха для таких пар, как мы?
- Какова ваша годовая рождаемость?
- Какова ваша частота наступления беременности на перенос эмбриона?
- Сколько живорожденных является многоплодными?
- Сколько стоит процедура?
- Можно ли заморозить и сохранить наши эмбрионы? На сколько долго?
- Вы разрешаете выбор пола/пола?
дополнительные детали
Можно ли выбрать пол при ЭКО?
Да, при ЭКО можно выбрать пол ребенка. Прежде чем ваш эмбрион будет имплантирован в вашу матку, клетки вашего эмбриона могут быть изучены (эмбриональное тестирование) на наличие мужских или женских хромосом. Пары могут выбрать имплантацию только желаемого пола и отказаться от других эмбрионов.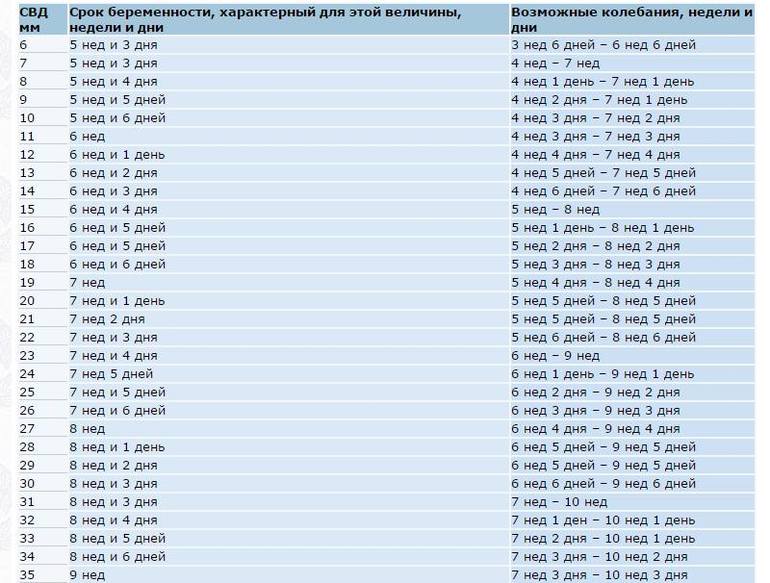 Эта услуга является незаконной во многих странах за пределами США. В Соединенных Штатах не все практики или врачи предоставляют эту услугу.
Эта услуга является незаконной во многих странах за пределами США. В Соединенных Штатах не все практики или врачи предоставляют эту услугу.
Могу ли я что-нибудь сделать, чтобы увеличить свои шансы на беременность с помощью ЭКО?
Несколько факторов могут определить успех ЭКО — некоторые из них находятся под вашим контролем, а другие нет. Эти факторы включают:
- Возраст.
- Рост и вес.
- Количество предыдущих рождений.
- Общее количество беременностей.
- Использование ваших яйцеклеток или донорских яйцеклеток.
- Количество циклов ЭКО.
- Показатель успешности клиники бесплодия.
- Состояние здоровья.
- Ваша причина бесплодия.
Ваш поставщик медицинских услуг будет работать с вами, чтобы определить, как вы можете увеличить свои шансы забеременеть с помощью ЭКО, исходя из вашей ситуации и истории болезни.
Какова вероятность успеха ЭКО в зависимости от возраста?
Данные, собранные в США, измеряются по количеству извлечений яйцеклеток, а не по циклам. Средний процент живорождений на одну яйцеклетку в 2019 году составил:
Средний процент живорождений на одну яйцеклетку в 2019 году составил:
- Моложе 35 лет : 46,7%
- Возраст от 35 до 37 лет : 34,2%
- Возраст от 38 до 40 лет : 21,6%
- Возраст от 41 до 42 лет : 10,6%
- Возраст от 43 лет и старше : 3,2%
Почему ЭКО терпит неудачу?
Процедуры ЭКО могут быть неудачными по многим причинам и на любом этапе процесса ЭКО. Некоторые причины неудач цикла ЭКО:
- Преждевременная овуляция.
- Яйца не развиваются.
- Развивается слишком много яиц.
- Яйцеклетка не оплодотворена спермой.
- Качество спермы.
- Эмбрион перестает расти или не имплантируется.
- Проблемы с получением яйцеклеток или переносом эмбрионов.
Ваш лечащий врач сможет изучить каждый этап процесса вместе с вами и определить, как лучше всего двигаться вперед с будущим лечением.
Может ли ЭКО вызывать врожденные дефекты?
Не совсем известно, является ли только ЭКО причиной врожденных дефектов. При беременности без ЭКО около 2% всех детей рождаются с врожденными дефектами. Некоторые исследования показывают несколько более высокий риск для детей, рожденных с помощью ЭКО. Это может быть связано с задержкой зачатия или связано с основной причиной бесплодия.
В каком возрасте лучше всего делать ЭКО?
Исследования показывают, что ваши шансы забеременеть или родить живого ребенка после лечения ЭКО снижаются, начиная с 35 лет. Вероятность успеха значительно снижается после 40 лет.
Следует ли замораживать эмбрионы во время лечения ЭКО?
Криоконсервация эмбрионов является частью большинства программ ЭКО. Некоторые люди предпочитают замораживать и хранить эмбрионы, чтобы иметь еще один шанс забеременеть. Дополнительные эмбрионы можно заморозить и хранить в течение нескольких лет, хотя не все они выдержат процесс замораживания и оттаивания.
