Содержание
Когда следует отменить цикл ВМИ
Что такое внутриматочная инсеминация (ВМИ)?
Внутриматочная инсеминация (ВМИ) представляет собой лечение бесплодия, при котором концентрированный образец подвижной спермы помещается непосредственно в полость матки. IUI часто выполняется в сочетании со стимуляцией яичников для индукции овуляции, хотя ее также можно проводить после естественного цикла. Если для индукции овуляции используются пероральные или инъекционные препараты, во время цикла может потребоваться мониторинг уровня гормонов и роста фолликулов.
Однако даже при тщательном наблюдении существуют риски, связанные со стимуляцией яичников и ВМИ, которые не так распространены при более продвинутых репродуктивных технологиях, таких как экстракорпоральное оплодотворение (ЭКО). Важно, чтобы вы понимали риски и знали, когда целесообразно отменить цикл ВМИ.
Как работает индукция овуляции и ВМИ?
Индукция овуляции обычно начинается в начале менструального цикла. Подробнее о процедуре и сроках:
Подробнее о процедуре и сроках:
Пероральные препараты, такие как кломифен цитрат (кломид) или летрозол, или инъекционные гормоны, такие как Гонал-Ф, Фоллистим или Менопур, могут быть использованы, чтобы помочь, если у вас нет овуляции или если овуляция происходит нечасто.
Через две недели после начала цикла ваш врач-репродуктолог проверит количество зрелых фолликулов с помощью УЗИ и определит, готовы ли вы к инъекции хорионического гонадотропина человека (ХГЧ), которая вызывает овуляцию примерно через 36 часов.
После того, как вы сдадите ХГЧ, вам назначат встречу с IUI в течение этого периода времени.
Перед визитом к ВМИ у вашего партнера берут образец спермы или размораживают, если используется образец замороженной донорской спермы.
Затем образец промывают, чтобы для осеменения была доступна высокая концентрация подвижных сперматозоидов.
Процедура, которая занимает всего несколько минут, выполняется в кабинете с помощью небольшого гибкого катетера, который вводится в полость матки. После процедуры можно возобновить повседневную деятельность.
После процедуры можно возобновить повседневную деятельность.
Обратите внимание, что показатели успешности ВМИ зависят от возраста и диагноза.
Какие риски связаны со стимуляцией яичников и ВМИ?
При использовании препаратов для лечения бесплодия возможно развитие более одного фолликула. В результате повышается вероятность суперовуляции (овуляции более чем одной зрелой яйцеклетки), а также оплодотворения более чем одной яйцеклетки. При большем количестве созревших фолликулов возрастает риск многоплодной беременности.
Вероятность многоплодной беременности также зависит от используемого типа стимуляции яичников:
- Риск зачатия двойней после применения пероральных средств для индукции овуляции составляет примерно 8%.
- Риск зачатия двойней после использования инъекционных гормонов и ВМИ составляет около 20%.
- Триплеты или более встречаются менее чем в 1% циклов ВМИ.
Хотя точных данных относительно точного количества фолликулов, увеличивающего риск многоплодной беременности, нет, большинство медицинских работников проявляют осторожность при наличии 3 и более зрелых фолликулов.
Почему многоплодная беременность считается риском?
Многоплодная беременность (двойней, тройней и выше) сопряжена с повышенным риском причинения вреда как матери, так и ребенку. Многоплодная беременность может вызвать проблемы со здоровьем у матери, такие как:
- Высокое кровяное давление.
- Диабет.
- Необходимость кесарева сечения.
- Осложнения родов.
Возможны также осложнения у младенцев, в том числе:
- Преждевременные роды
- Низкая масса тела при рождении
- Задержка развития легких
- Неврологические проблемы
Эти риски для здоровья увеличиваются с увеличением кратности высокого порядка (тройки и более).
Когда следует отменить IUI?
Вы должны взвесить риски и преимущества запуска овуляции с 3 или более зрелыми фолликулами с вашим врачом. Если вы и ваш лечащий врач соглашаетесь отменить внутриматочную инъекцию из-за риска многоплодной беременности, вам следует воздержаться от половых контактов и позволить овуляции произойти естественным путем до следующего цикла. Вы и ваш врач можете также обсудить альтернативные схемы индукции овуляции, чтобы свести к минимуму риск в будущих циклах.
Доктор Алан Копперман – сертифицированный репродуктолог-эндокринолог и специалист по бесплодию с большим опытом лечения бесплодия и применения технологий сохранения фертильности.
Он является медицинским директором Progyny, ведущей компании по управлению пособиями на фертильность, а также соучредителем и служит медицинским директором RMA в Нью-Йорке, одного из крупнейших и самых престижных центров ЭКО в стране. Доктор Копперман также является заместителем председателя и директором по бесплодию Медицинской школы Икана на горе Синай и главным врачом Sema4, компании, предоставляющей информацию о здоровье. Доктор Копперман входит в список лучших врачей журнала New York Magazine 17 лет подряд. Его коллеги и организации, защищающие интересы пациентов, признали его за его приверженность лечению, ориентированному на пациента и основанному на данных. Он опубликовал более 100 оригинальных рукописей и глав в книгах по репродуктивной медицине и является соавтором более 300 научных рефератов по бесплодию, экстракорпоральному оплодотворению, замораживанию яйцеклеток, донорству яйцеклеток и репродуктивной генетике.
Все об овуляции | myFertileDays
Овуляция — это процесс высвобождения готовой к оплодотворению яйцеклетки (яйцеклетки) из зрелого фолликула яичника, называемого фолликулом Граафа . Это кульминация каждого менструального цикла, без которой невозможно зачать новую жизнь.
Это кульминация каждого менструального цикла, без которой невозможно зачать новую жизнь.
Читайте о процессе овуляции, его симптомах и нарушениях овуляции.
Подготовка к овуляцииПеред овуляцией в яичниках должен пройти весь процесс роста и созревания фолликулов. Из сотен тысяч первичных (примордиальных) незрелых фолликулов , постоянно присутствующих в яичниках женщины с момента ее рождения (и даже до ее рождения на стадии плода), начинает развиваться группа из восходящих фолликулов . Вскоре один из них начинает доминировать и опережать другие в стадии развития. Когда доминантный фолликул достигает диаметра около 10 мм, он растет в среднем на 2 мм в сутки (в течение 6-7 дней). Когда он имеет размер не менее 20-26 мм, он называется зрелым фолликулом Граафа 9.0082 и готов к разрыву.
Процесс созревания фолликулов яичников стимулируется фолликулостимулирующим гормоном ФСГ (фоллитропином), секретируемым гипофизом в кровь.
Растущие и развивающиеся фолликулы яичников вырабатывают гормоны эстрогена , уровень которых в крови постепенно повышается, достигая максимального уровня примерно за 36 часов до овуляции. После этого гипофиз выбрасывает определенное количество лютеинизирующего гормона 9.0081 LH (лютропин), , которые необходимы для овуляции. Этот выброс предшествует овуляции примерно за 24–36 часов, а его пик приходится примерно на 12–24 часа.
Тесты на овуляцию, доступные в аптеках, действуют аналогичным образом, помогая определить пик ЛГ. Наиболее подходящее время для зачатия ребенка – 2 901 15 90 116 и 3 90 115 90 116 день после обнаружения пика ЛГ.
Это момент овуляции, зарегистрированный во время операции гистерэктомии :
После овуляции ЛГ стимулирует клетки желтого тела, образовавшиеся из разорванного граафова фолликула, к выработке прогестерона, который блокирует следующую овуляцию в этом менструальном цикле.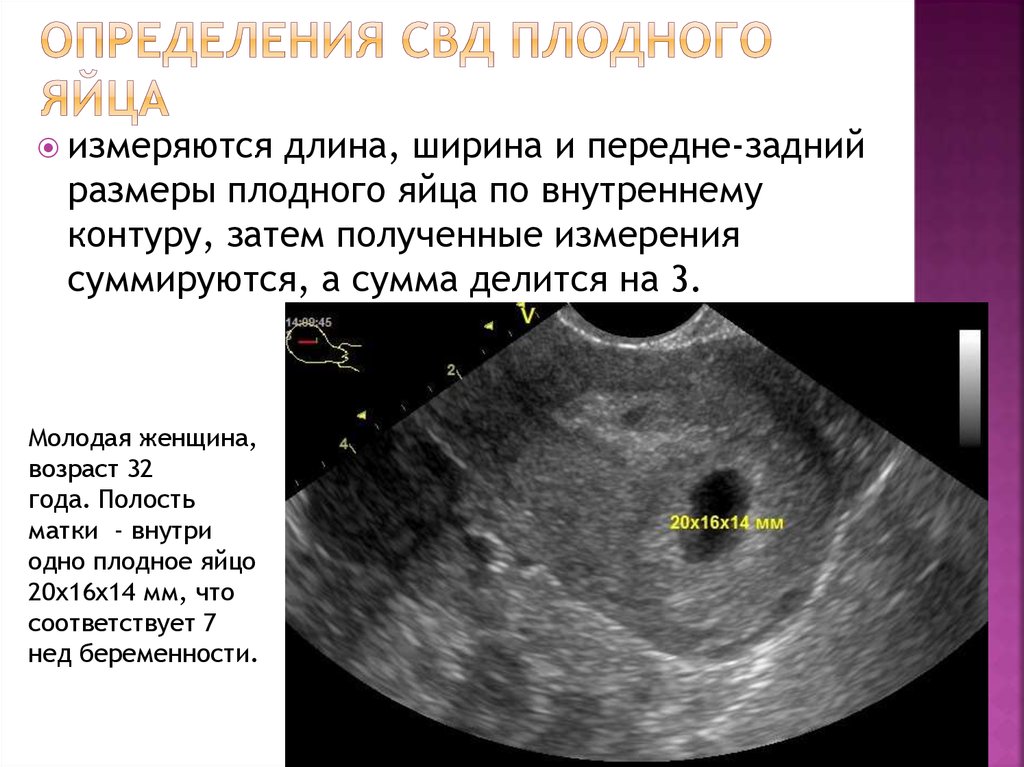
Фаза от овуляции до следующей менструации, называемая лютеиновой фазой , может иметь продолжительность от 11 до 16 дней (для одной женщины она фиксированная). Его укорочение может указывать на бесплодный цикл, а его удлинение может свидетельствовать о беременности.
Симптомы овуляцииПовышение уровня ЛГ в крови стимулирует фолликулярные клетки к выработке гормонов эстрогена, высокий уровень которых в крови вызывает некоторые изменения в организме, легко наблюдаемые:
• смягчение, открытие и подъем шейки матки ,
• изменение слизи, образующейся в криптах шейки матки , что обеспечивает выживаемость сперматозоидов, а значит, их ликвидацию, разжижение, прозрачность и способность растягиваться, придавая ощущение влажности и скользкости (последние сутки такого типа наблюдаемой слизи шейки матки называется Пиковым днем),
• овуляция обычно происходит в пиковый день (38%), но также может происходить за 3 дня до и через 3 дня после пикового дня[1],
• обычно сразу после овуляции повышение температуры тела в сторону более высокого уровня температуры,
• в периовуляторную фазу могут ощущаться полуовуляторные боли и наблюдаться повышение либидо, но это лишь вторичные симптомы, не указывающие непосредственно на момент овуляции.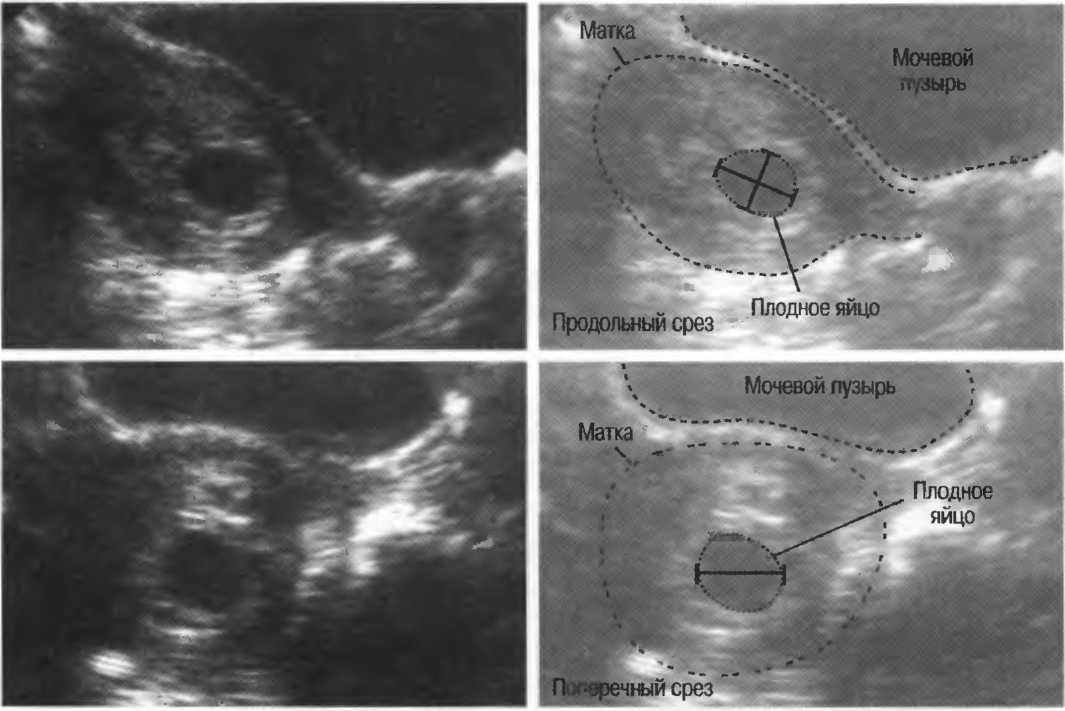
Оптимальное время оплодотворения ( фертильное окно ) включает 6-дневную фазу с наличием цервикальной слизи и заканчивается днем овуляции. Наилучшие шансы на зачатие ребенка есть, если у вас есть половой акт за 2 дня до овуляции[2], но точный момент овуляции (обычно она занимает около 15 минут) сложно точно определить в домашних условиях. Единственным достоверным доказательством того, что овуляция действительно была, является наблюдение за выходом яйцеклетки во время операции, при УЗИ-мониторинге менструального цикла и… наличие беременности 😉
Когда в вашем менструальном цикле происходит овуляция?При систематическом наблюдении биомаркеров в менструальном цикле у вас не возникнет проблем с определением времени овуляции:
• Ближайшим ко дню овуляции является Пиковый день и следующий за ним день, а также первый день высокой температуры и за день до начала повышения температуры,
• некоторым подтверждением того, что овуляция произошла, является повышение вашей базовой температуры тела до уровня более высоких температур, сохраняющееся не менее трех дней (двухфазный фертильный цикл ).
Для возникновения овуляции необходимо сильное повышение уровня лютеинизирующего гормона (ЛГ), без его всплеска Граафов фолликул не может лопнуть, даже когда достигает достаточно значительных размеров. Кроме того, если процесс созревания фолликула нарушен на стадии доминантного фолликула (например, из-за стресса или болезни), это может привести к задержке овуляции или даже к исчезновению доминантного фолликула. Подготовка к процессу овуляции очень чувствительна к помехам, поэтому яйцеклетка может не выйти из зрелого фолликула, несмотря на пик ЛГ. Есть также несколько нарушений овуляции[3]:
• Неразорвавшийся лютеинизированный фолликул (LUF) — граафовский фолликул, который не выпускает яйцеклетку, а превращается в нормально функционирующее желтое тело (Ober 1957, Marik and Hulka, 1978),
• задержка яйцеклетки — задержка яйцеклетки; в этом случае граафовский фолликул разрывается, но яйцеклетка остается на поверхности фолликула и захватывается формирующимся желтым телом (Craft 1980, Stanger and Yovich, 1984),
• An пустой фолликул — зрелый фолликул яичника разрывается, но яйцеклетки внутри нет (Rauscher and Ulm, 1963, 1989 и Hilgers 1992, Tulloch 1986, Tsuiki, 1988).
Гормональная контрацепция изначально была изобретена для предотвращения овуляции и, таким образом, предотвращения беременности. Большие количества синтетических гормонов (эквивалент эстрогена и прогестерона) подавляют секрецию естественных гормонов ЛГ и ФСГ гипофизом и тем самым создают своего рода «гормональный протез» вместо естественного цикла гормональных изменений.
Первая противозачаточная таблетка 1960 года содержала большую концентрацию синтетических гормонов и фактически блокировала овуляцию, но также вызывала серьезные побочные эффекты и даже была опасна для жизни. На сегодняшний день производители склонны постепенно снижать уровень искусственных гормонов в противозачаточных препаратах, но опасные последствия по-прежнему значительны.
Что еще более важно, многие исследования показали, что гормональные контрацептивы не всегда блокируют возникновение овуляции. При приеме комбинированных таблеток овуляция может наступить в 2-5% случаев, а вот однокомпонентные таблетки (так называемые низкодозированные или мини-пили) блокируют овуляцию гораздо менее эффективно – овуляция может наступить даже в 10-40% случаев[ 4]. Настоящее исследование показало, что в таких случаях должны действовать другие механизмы контрацепции, воздействующие в основном на слизистую оболочку матки, делая ее неблагоприятной для имплантации эмбриона человека и замедляя его трубный транспорт…
При приеме комбинированных таблеток овуляция может наступить в 2-5% случаев, а вот однокомпонентные таблетки (так называемые низкодозированные или мини-пили) блокируют овуляцию гораздо менее эффективно – овуляция может наступить даже в 10-40% случаев[ 4]. Настоящее исследование показало, что в таких случаях должны действовать другие механизмы контрацепции, воздействующие в основном на слизистую оболочку матки, делая ее неблагоприятной для имплантации эмбриона человека и замедляя его трубный транспорт…
[1] W.M. Мур «Симптомы овуляции и предотвращение зачатия». Ланцет, ул. 588, 11 марта 1972 ораз Т.В. Hilgers i współautorzy «Симптом пика и предполагаемое время овуляции». Акушерства и Гинекологии, 52:5, ул. 575-582, listopad 1978.
[2] Дж. Б. Стэнфорд, Г. Л. Уайт-младший, Х. Хатасака «Сроки полового акта для достижения беременности: текущие данные». Акушерства и гинекологии, № 6, 100, ул. 1333-1341, 2002.
[3] J. Rötzer z E.